Акне у новорожденных на лице: Акне новорожденных
Акне на лице у новорожденных — причины появления, первые симптомы, профилактика
Акне — это заболевание сальных желез. Как правило, акне представляют собой воспалительные узелки (прыщи) красного цвета, часто болезненные, а также невоспалительные комедоны, представляющие собой безболезненные черные точки. Акне относятся к числу самых распространенных поражений кожи. Среди себорейных акне, связанных с гормональной стимуляцией, выделяют неонатальные, младенческие и ювенильные акне.
Причины
- Избыток гормонов матери, которые все еще есть у малыша
- Перестройка гормональной системы ребенка
- Избыточный секрет сальных желез ребенка
- Закупорка пор и фолликулов кожи
- Чрезмерное размножение липофильных дрожжей, ведущих к воспалению
- Гормональный сбой (у подростков)
- Проблемы с ЖКТ (у подростков)
Неонатальные и ювенильные акне развиваются в периоды физиологической естественной гормональной перестройки.
Симптомы
Поражения кожи лица: комедоны, папулы, пустулы, в редких случаях — кистозные узлы.
Акне новорожденных похожи на те, которые возникают у подростков в период полового созревания. В некоторых случаях они могут появиться на других частях тела, например на шее, ушах или спине.
Акне новорожденных ни в коем случае нельзя подвергать процедуре выдавливания. Этим вы не ускорите лечение и выздоровление. Всегда нужно помнить, что есть опасность занести инфекцию в организм малыша.
Прежде чем предпринимать какое-либо лечение появившихся у детей воспалений, необходимо четко определить, с чем именно вы столкнулись. Возможно это вовсе не акне новорожденных , а аллергия.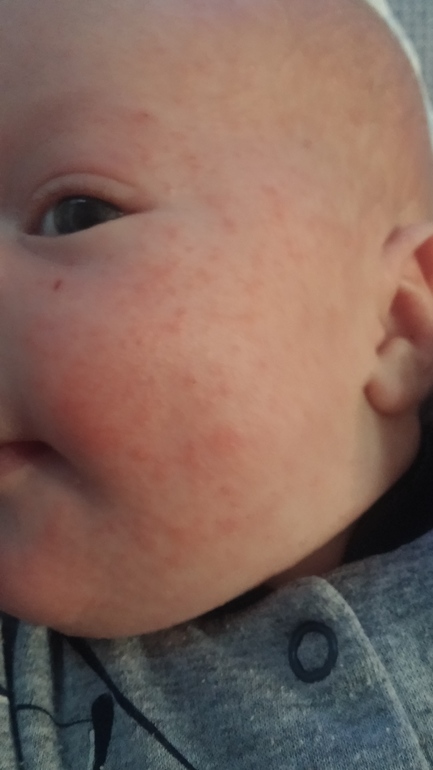
Ювенильные акне представляют глобальную проблему как для врачей, так и для пациентов в силу почти тотальной распространенности этого заболевания (80—90% и более), многолетнего течения, непредсказуемости исхода с возможностью формирования обезображивающих рубцов или перехода в акне взрослых. Возможно также появление у пациентов психологических проблем, связанных с неэстетическим видом поражений на лице, что особенно тяжело переживается в подростковом возрасте. Ювенильные акне наблюдаются в период с 8 до 21 года.
Уточнение диагноза дерматологом проводится с помощью: дерматоскопии высыпаний; рН-метрии кожи; бактериологического исследования (если есть признаки инфицирования).
Профилактика
Для детей:
- Регулярные гигиенические процедуры
- Воздушные и солнечные ванны
- Не мазать лицо детским кремом, маслами и лосьонами
- Поддерживать кожу чистой и сухой
- Не выдавливать прыщи, это может стать причиной инфицирования сальных желез и воспаления
Для подростков:
- Обращение к дерматологу.
 Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне
Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне - Переход на некомедогенную косметику
- Использование крема с защитным фильтром от солнца
Сыпи у младенцев | Клиника Рассвет
Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей и т. д. На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка.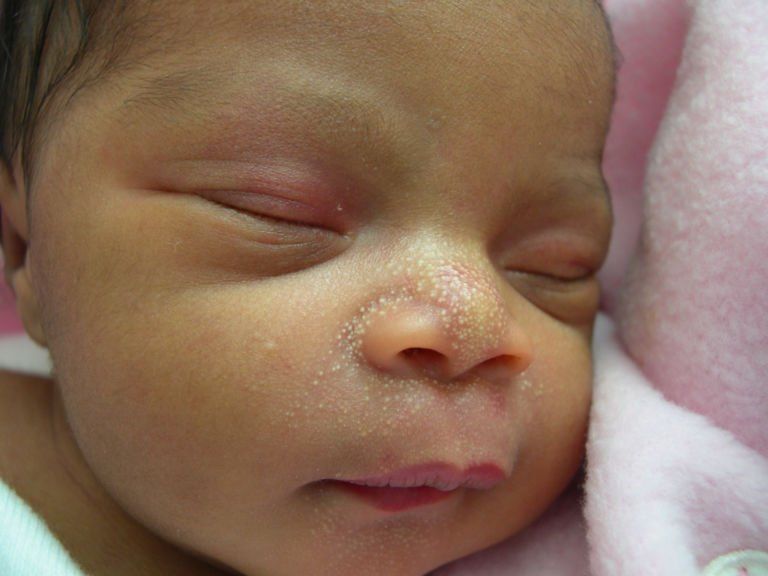
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.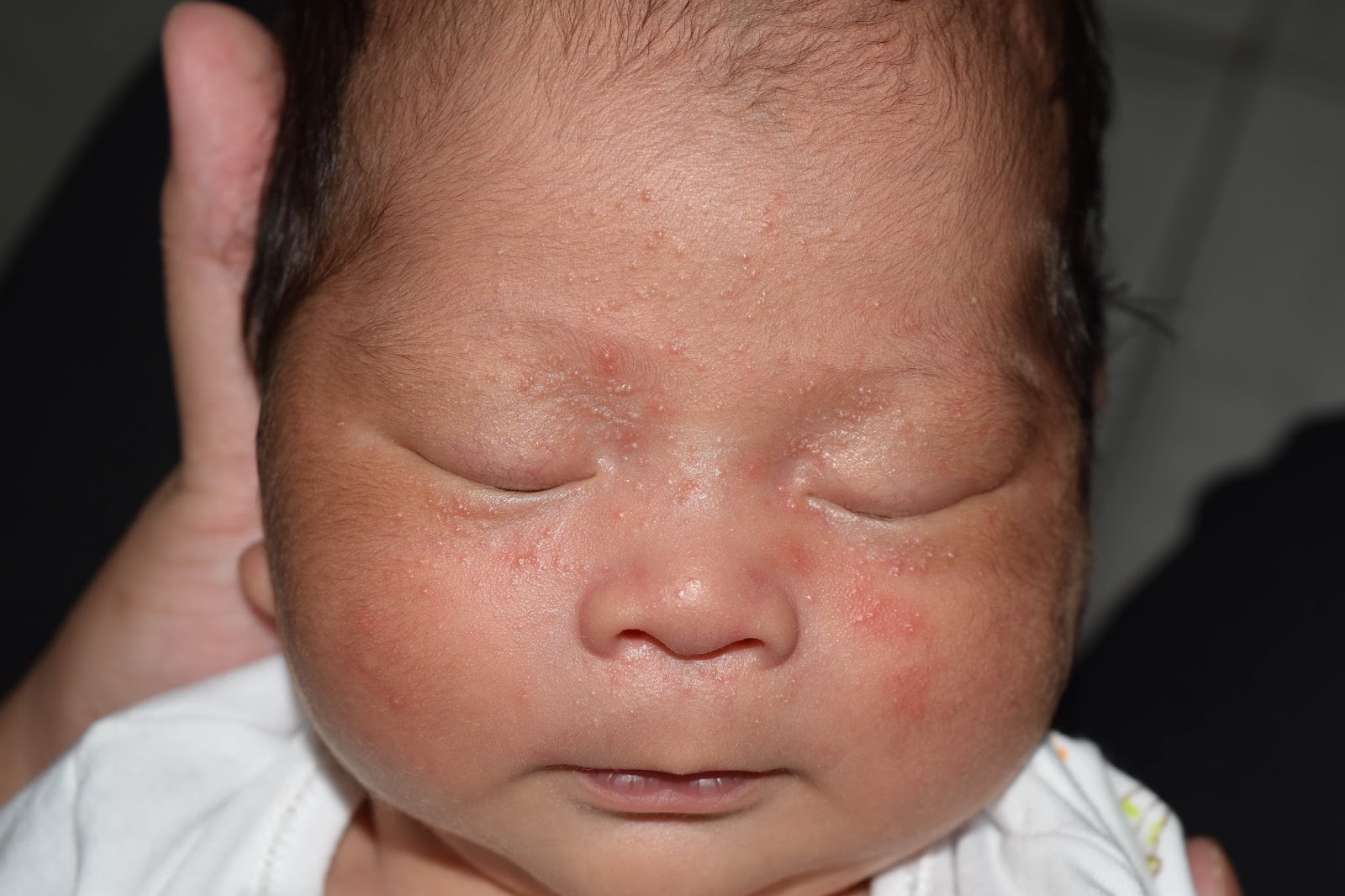
Пик высыпаний приходится на 3-ю неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
Потница-сыпь, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с 1-й — 2-й недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный дерматит — это неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) и т. д. У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
д. У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде и т.
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией желудочно-кишечного тракта (ферментопатии, воспаление в стенке кишечника и т. д.). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.
Акне новорожденных или почему ребенок «цветет». | Медицина. Педиатрия. Акушерство.
Многие родители пугаются или испытывают волнение, когда обнаруживают на лице и голове своего малыша некрупные прыщики с белыми верхушками. Эти высыпания очень похожи на прыщики, покрывающие лица подростков.
В медицине это называется акне новорожденных, а в народе «цветением» новорожденных.
Давайте разбираться, что это за прыщики и стоит ли волноваться их появлению. Необходимо ли как-то их лечить и сколько времени понадобится организму, чтобы справиться с данным состоянием.
Необходимо ли как-то их лечить и сколько времени понадобится организму, чтобы справиться с данным состоянием.
Причины появления акне новорожденных в гормональном фоне младенцев, а точнее в сбое этого фона.
Первой причиной является гормон эстроген, вызывающий очень активную деятельность сальных желез. Эстроген поступает ребенку в третьем триместре беременности через пуповину и после рождения, с грудным молоком. На протяжении того времени пока гормональный фон будет выравниваться ребенок будет «цвести».
Второй причиной акне новорожденных является попадание в молоко ещё одного гормона – кортизола, гормона стресса, так как он негативно влияет на обменные процессы и вызывает усиленное производство кожного сала. Это еще один повод напомнить молодой маме о том, что ей нужно максимально снизить уровень волнения и беспокойства.
Если уровень беспокойства мамы повышен, то стоит проконсультироваться с врачом, который сможет назначить мягкие успокоительные средства, совместимые с грудным вскармливанием.
Третьей причиной появления акне новорожденных является нарушение правил гигиены, правил ухода за кожей малыша. Усиленная работа сальных желёз приводит к тому, что на коже образуется жировая пленочка, которая:
— активно собирает на себя различную пыль и загрязнения;
— закрывает поры;
— является наилучшей средой для размножения бактерий.
В случае, когда данная пленочка вовремя не удаляется, начинает проявляться акне.
«Цветение» кожи малыша является нормальным физиологическим процессом, которое обусловлено временем, необходимым для очищения кожи младенца и её приспособления к воздушной среде, пришедшей на смену водной.
Особое внимание хочется обратить на то, что важным является не спутать акне новорожденных и аллергические реакции, так как последние требуют особенно внимательного подхода, как со стороны педиатра, так и со стороны родителей.
Итак, исходя из выше написанного, акне новорожденных – это гормональные высыпания, которые покрывают кожу младенца на второй – третьей неделе малыша. Как появляется, так и проходит данное состояние без каких-либо вмешательств ко второму – третьему месяцу ребенка.
Как появляется, так и проходит данное состояние без каких-либо вмешательств ко второму – третьему месяцу ребенка.
Бывают различные отклонения от этих правил, то есть акне может проявляться еще в утробе и оставаться на коже малыша до полугода, а то и до года (в особо тяжелых случаях).
В большинстве случаев, кожные покровы очищаются, когда организм малыша проходит адаптацию к новым условиям, а его пищеварительная система созревает окончательно.
Чего не стоит делать?
1. Применять какие-либо медикаменты, особенно без назначения врача.
2. Смазывать кожный покров мазями и кремами на жировой основе.
Можно использовать те средства, которые рекомендует или назначает педиатр.
Категорически запрещено:
1. Смазывать кожу йодом, зеленкой, раствором марганцовки.
2. Посыпать присыпкой или иными порошкообразными средствами.
3. Применять какие-либо взрослые гормональные мази, которые когда-либо использовали сами родители.
4. Прокалывать, давить, расчесывать, удалять прыщики.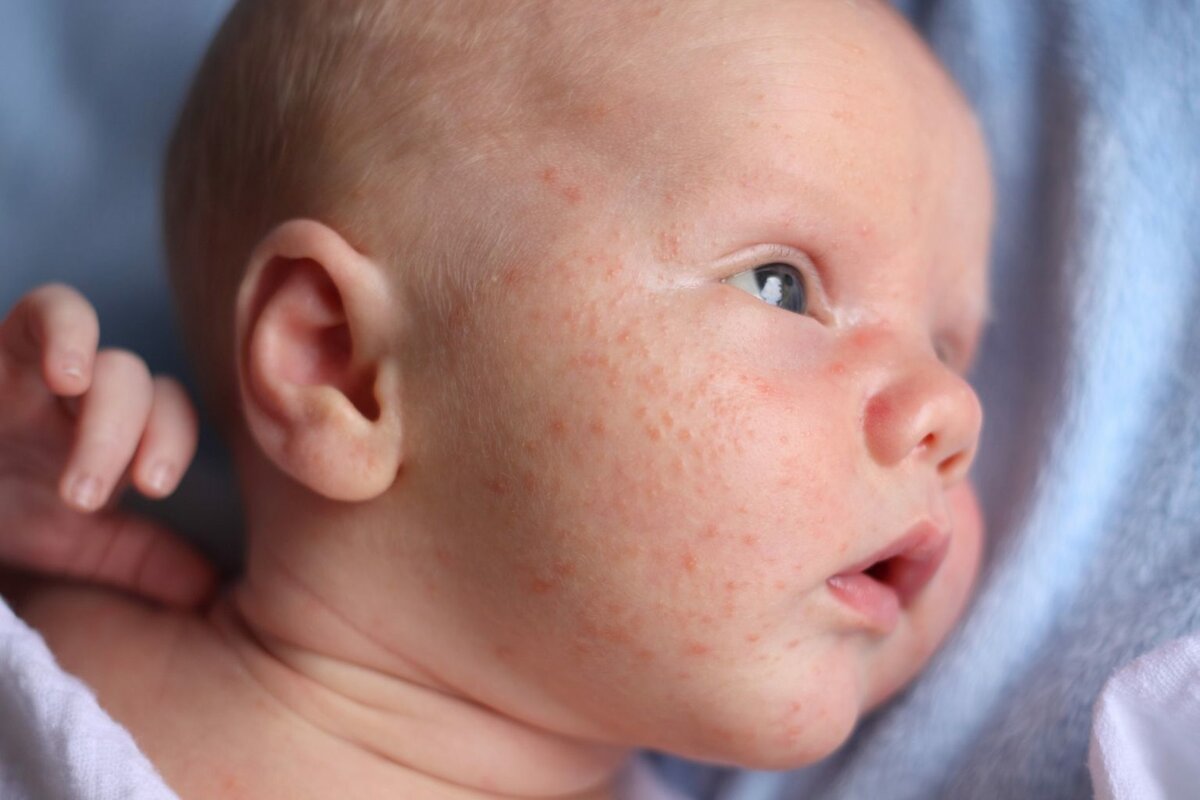 Это может привести к инфицированию и гораздо более серьезным последствиям.
Это может привести к инфицированию и гораздо более серьезным последствиям.
Обрабатывая нежную кожу младенца необходимо быть крайне аккуратными, не допускать растираний и повреждений.
На что еще похоже «цветение» новорожденных? С чем его путают?
Существует вероятность спутать акне новорожденных с:
— потницей;
— аллергической реакцией.
Стоит обращать внимание на различия в симптоматике, при аллергии возникают:
— зуд;
— дискомфорт;
— покраснение кожи.
При аллергии высыпания проявляются как на лице, так и на руках, груди и в паху. Но прыщики без белых верхушек.
Потнице, в свою очередь, свойственно покрытие прыщиками локтевых и коленных сгибов, а также шейки и подбородка. А сами прыщики похожи на красные бугорки.
Акне новорожденных не беспокоит малыша, не зудит и не чешется.
При любых высыпаниях необходима консультация специалиста для постановки диагноза. Это крайне важно так как такие проявления как высыпания могут являться сигналом организма о наличие внутренних проблем и патологических процессов, а не только о наружных проявлениях. Запускать подобные состояния опасно для здоровья малыша!
Запускать подобные состояния опасно для здоровья малыша!
Акне у детей: диагностика и лечение
Авторы: J.L. Cantatore-Francis, S.A. Glick, SUNY Downstate Department of Dermatology, Brooklyn, New York
Акне – довольно распространенное заболевание у детей любого возраста, которое характеризуется появлением угревой сыпи преимущественно на коже лица. У новорожденных и детей грудного возраста заболевание характеризуется недлительным течением, умеренной степенью выраженности, тогда как у детей раннего возраста сыпь обычно выражена и существует длительный период. В патогенезе данного заболевания важную роль играет гиперфункция сальных желез, вызванная влиянием андрогенов в основном из коры надпочечников [1]. Повышенный уровень дегидроэпиандростерона сульфата (ДГЭАС) в сыворотке крови является фактором риска развития тяжелой формы акне [1].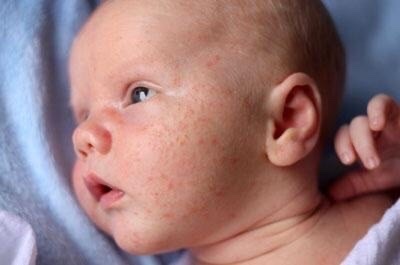 Лечение этого заболевания у детей грудного возраста включает назначение местной терапии, а у детей раннего возраста и подростков при наличии воспалительных элементов сыпи показано сочетание препаратов для местного и системного приема. В препубертатный период необходимо применение местных комедолитиков. При наличии акне, склонного к рубцеванию, необходимо использовать таблетированный изотретиноин (ретиноид для системного применения). Появление акне в любом возрасте является показателем гиперандрогении, причины которой необходимо установить при тщательном обследовании ребенка.
Лечение этого заболевания у детей грудного возраста включает назначение местной терапии, а у детей раннего возраста и подростков при наличии воспалительных элементов сыпи показано сочетание препаратов для местного и системного приема. В препубертатный период необходимо применение местных комедолитиков. При наличии акне, склонного к рубцеванию, необходимо использовать таблетированный изотретиноин (ретиноид для системного применения). Появление акне в любом возрасте является показателем гиперандрогении, причины которой необходимо установить при тщательном обследовании ребенка.
Неонатальный цефалический пустулез (акне новорожденных)
Неонатальный цефалический пустулез (НЦП) относится к группе акне новорожденных и отмечается у 20% детей первых дней жизни [2, 3]. Наиболее типичный характер сыпи – папуло-пустулезный эритематоз. Как правило, комедоны отсутствуют. Преимущественная локализация сыпи – на лице, а именно на щеках, подбородке, веках, на лбу, реже – на волосистой части головы, шее и верхней части грудной клетки. Заболевание обычно умеренной степени тяжести и проходит бесследно в сроки от 4 недель до 3 месяцев. Однако иногда сыпь может персистировать до 6-12 мес.
Заболевание обычно умеренной степени тяжести и проходит бесследно в сроки от 4 недель до 3 месяцев. Однако иногда сыпь может персистировать до 6-12 мес.
Патогенез
НЦП развивается в первые недели после рождения вследствие колонизации кожи дрожжеподобными грибами рода Malassezia (в основном Malassezia sympodialis или Malassezia globosa) [4, 5]. Роль рода Malassezia как этиологического фактора заболевания доказана не окончательно, поскольку эти дрожжеподобные грибы являются представителями нормальной микрофлоры у детей. Проведенные исследования доказали наличие Malassezia в мазках из элементов сыпи, однако более чем в 38% образцов грибы не выявлены [5]. Это можно объяснить тем, что НЦП развивается вследствие чрезмерного размножения липофильных дрожжей, что приводит к воспалительной реакции с образованием мономорфных папул и пустул. В качестве провоцирующего фактора может выступать избыточное образование кожного сала, что ведет к закупорке пор и фолликулов [4, 6].
Постановка диагноза
Дифференциальный диагноз НЦП необходимо проводить с другими дерматозами, которые встречаются в неонатальный период, такими как инфекционные заболевания вирусной, грибковой, бактериальной этиологии, милии, милиария (потница), гиперплазия сальных желез, транзиторный пустулярный меланоз и токсическая эритема новорожденных, билатеральный комедоновый невус, акнеформная сыпь в результате использования медицинских средств (acne venenata, или контактная сыпь), приемом матерью в период беременности стероидных средств, различных препаратов лития, фенитоина или наличие вирилизирующей лютеомы в период беременности [7, 8].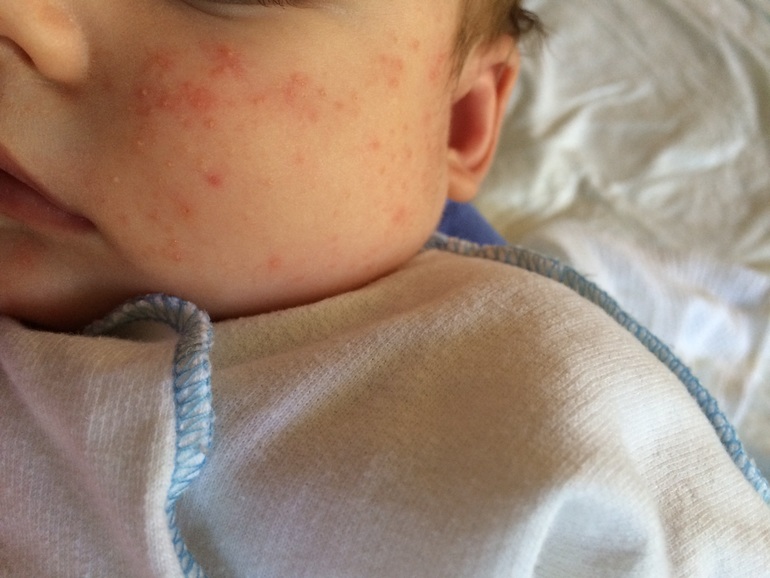 У новорожденных от матерей, которые в период беременности получали фенитоин, может развиваться фетальный гидантоиновый синдром, который включает акнеформную сыпь в сочетании с признаками дисморфизма [2].
У новорожденных от матерей, которые в период беременности получали фенитоин, может развиваться фетальный гидантоиновый синдром, который включает акнеформную сыпь в сочетании с признаками дисморфизма [2].
Для постановки диагноза необходимо тщательное изучение анамнеза, включая семейный, проведение осмотра ребенка для оценки признаков врожденной адреналовой гиперплазии (ВАГ) и другой эндокринопатии. В случае предположения наличия гиперандрогенизма в качестве скринингового метода проводят определение ДГЭАС, оценивают функцию надпочечников, определяя уровень свободного или общего тестостерона [2]. При обнаружении любых отклонений показателей от нормы ребенка следует направить на консультацию к детскому эндокринологу (рис. 1).
Терапия
Учитывая то, что данное заболевание характеризуется спонтанным и самостоятельным разрешением, в большинстве случаев лечение не требуется. Однако при наличии множественных поражений показано местное применение кремов с кетоконазолом, которые сокращают длительность заболевания [6, 7, 9].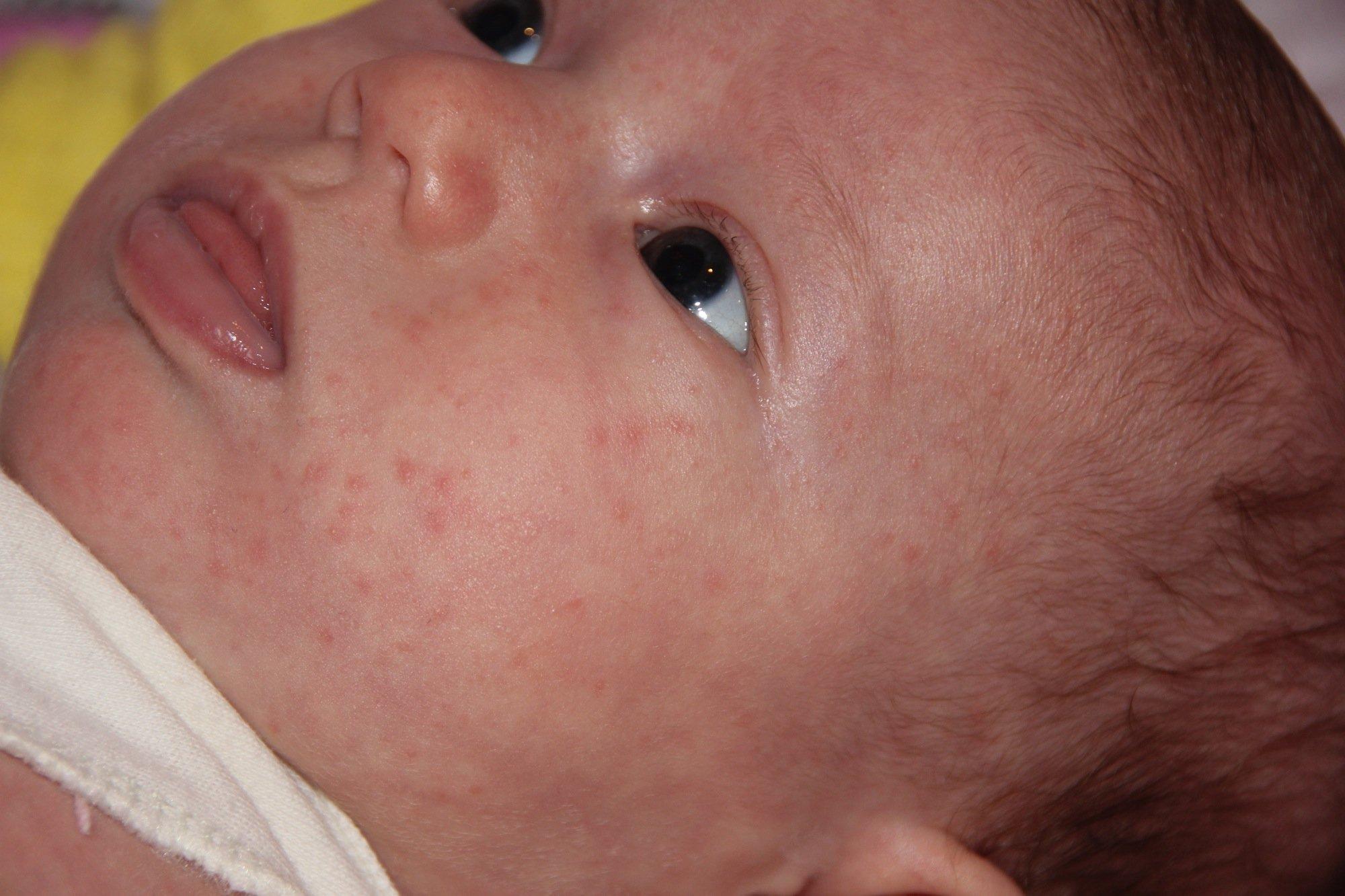
Акне младенцев
Акне младенцев отмечается реже и начинается позже по сравнению с НЦП, как правило, в возрасте от 3-6 до 16 мес [10, 11]. Мальчики более подвержены заболеванию. Вероятность развития тяжелой формы угревой сыпи выше у детей родителей, которые страдали/страдают акне [2, 7]. Акне младенцев характеризуется наличием открытых и закрытых комедонов, папул и пустул. По сравнению с НЦП сыпь более распространенная и чаще содержит воспалительные элементы. Иногда образуются гнойные кисты, которые приводят к рубцеванию. Сыпь локализуется на лице, преимущественно на щеках (рис. 2). В некоторых случаях акне исчезает к 1-2-му году жизни, но, как правило, заболевание длится до 4-5 лет [12]. Тяжелой формой угревой сыпи с выраженным воспалением является acne conglobata (шаровидные угри), при котором узлы, сливаясь, образуют конгломераты. В этих случаях могут возникать абсцессы, а впоследствии – грубые рубцы [12]. Акне младенцев, особенно конглобатная форма, может приводить к развитию тяжелого заболевания в подростковый период [7].
Патогенез
Патогенез заболевания окончательно не изучен. Случаи с наличием акне в семейном анамнезе указывают на важность генетического фактора. У детей также может быть генетическая предрасположенность к повышенной функции сальных желез, склонности фолликулов к кератинизации в результате воспаления [13]. При семейном гиперандрогенизме, сопровождающемся развитием акне и гирсутизма, доказана возможность трансплацентарной стимуляции сальных желез материнскими андрогенами [8, 13]. Известно, что уровень секреции кожного сала возрастает на протяжении неонатального периода, после чего происходит его снижение к 6-12-му месяцу жизни [7]. У мальчиков при рождении и до 6-12 мес повышен уровень лютеинизирующего гормона (ЛГ) и тестостерона. С 1-го года до наступления адренархе практически не происходит продукция андрогенов яичками. В отличие от мальчиков у девочек уровень тестостерона после рождения быстро снижается в течение 2 нед жизни. У новорожденных девочек и мальчиков надпочечники содержат увеличенную ретикулярную зону и область, продуцирующую андрогены, которая уменьшается в размерах в течение года. Кора надпочечников новорожденных вырабатывает ДГЭАС, который стимулирует работу сальных желез. Его уровень снижается до адренархе, а затем снова повышается [1, 12, 14]. Выработка андрогенов половыми железами мальчиков дает дополнительный стимул надпочечникам, что объясняет их преимущественную предрасположенность к развитию акне [8, 12].
Кора надпочечников новорожденных вырабатывает ДГЭАС, который стимулирует работу сальных желез. Его уровень снижается до адренархе, а затем снова повышается [1, 12, 14]. Выработка андрогенов половыми железами мальчиков дает дополнительный стимул надпочечникам, что объясняет их преимущественную предрасположенность к развитию акне [8, 12].
Постановка диагноза
Акне младенцев необходимо дифференцировать с акнеформными высыпаниями, вызванными контактом с различными мазями, кремами и маслами (acne venenata infantum). Исключают розацеа (розовые угри), которые характеризуются появлением эритематозных папул и пустул в периорбитальной области, появляющихся при местном, ингаляционном, а также системном применении кортикостероидов [2, 7]. Также следует различать хлоракне – акнеформную сыпь, которая локализируется на лице и является результатом использования хлорированных ароматических гидрокарбонатных соединений [12]. Кроме того, дифференциальный диагноз следует проводить с акне новорожденных. При тяжелом длительном течении акне необходимо исключить гиперандрогенемию. С этой целью проводят осмотр для выявления преждевременного полового созревания, определяют костный возраст, проводят ряд лабораторных анализов, в том числе уровня фолликулостимулирующего гормона (ФСГ), ЛГ, тестостерона, ДГЭАС. При наличии любых отклонений ребенка направляют к эндокринологу (рис. 3).
При тяжелом длительном течении акне необходимо исключить гиперандрогенемию. С этой целью проводят осмотр для выявления преждевременного полового созревания, определяют костный возраст, проводят ряд лабораторных анализов, в том числе уровня фолликулостимулирующего гормона (ФСГ), ЛГ, тестостерона, ДГЭАС. При наличии любых отклонений ребенка направляют к эндокринологу (рис. 3).
Терапия
В легких случаях акне показаны топические ретиноиды, возможна комбинация с бензоилпероксидом и местными антибиотиками (эритромицин, клиндамицин) [1]. Наиболее тяжелыми формами заболевания являются воспалительные поражения с образованием глубоких папул и узлов, которые могут существовать на протяжении нескольких месяцев. В этих случаях назначают таблетированные формы эритромицина в дозе 125-250 мг два раза в день. У пациентов с документированной резистентностью к эритромицину назначают триметоприм/сульфаметоксазол 100 мг дважды в день [7]. Использование таблетированного тетрациклина не показано, поскольку у детей младше 8 лет существует риск нарушения развития костей и зубов.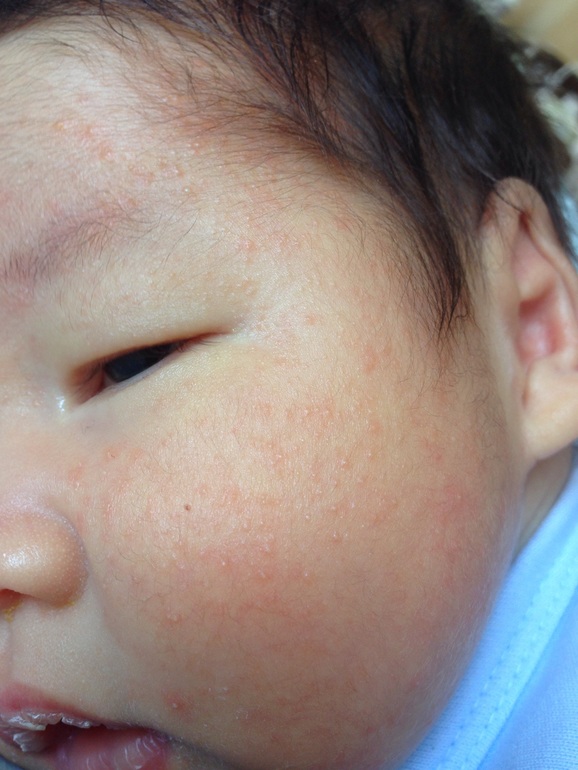
Глубоко лежащие узлы и пузыри являются показанием к назначению инъекций триамцинолона ацетонида в низких дозах. При отсутствии эффекта назначают per os изотретиноин, который одобрен FDA для детей старше 12 лет [10]. По данным литературы, у детей 4-5 лет изотретиноин в дозе 0,36-2 мг/кг массы тела в день на протяжении 4-6 мес способствует значительному улучшению. Препарат хорошо переносится. Риск развития побочных эффектов, таких как экзема, хейлит, нарушение роста волос, изменение настроения, развитие грануляционной ткани, повышение уровня сывороточных трансаминаз и лактатдегидрогеназы, минимален [15, 16]. Единственной проблемой при назначении препарата детям раннего возраста является форма выпуска – желатиновая капсула, при этом действующее вещество инактивируется при воздействии солнца и кислорода [10]. Поэтому капсулы открывают при неярком свете и смешивают с пищевыми продуктами, например маслом или джемом [15]. Необходимо наблюдать за состоянием пациента и контролировать анализ крови, функцию печени, уровень триглицеридов и холестерина.
Длительность терапии акне младенцев составляет от 6 до 11 мес [11]. Родители должны быть информированы о хроническом течении заболевания с вероятностью повторного появления акне в пубертатный период.
Акне раннего детского возраста
В редких случаях акне выявляют в возрасте от 1 до 7 лет. При появлении акне в этом возрасте обязательно необходимо исключить гиперандрогенемию.
Патогенез
Как отмечено выше, выделение андрогенов корой надпочечников происходит в течение первого года жизни и практически прекращается в раннем детском возрасте. Повторное увеличение секреции гормонов начинается после 7 лет. Поэтому появление акне в возрасте от 1 до 7 лет, как правило, вызвано гиперандрогенизмом.
Постановка диагноза
Дифференциальный диагноз необходимо проводить с ихтиозом (волосяным лишаем, keratosis pilaris) и милиарией (потницей). Существуют случаи появления акне при применении дактиномицина (цитостатик антибактериальной природы) [2, 17].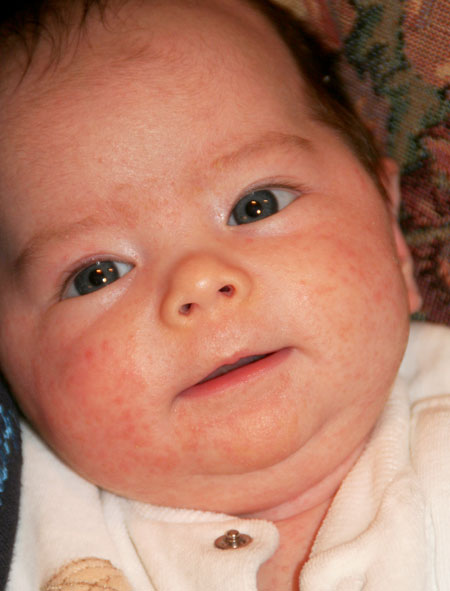 Для постановки диагноза необходимо исключить преждевременное адренархе, синдром Кушинга, легкую форму ВАГ, опухоли гонад или надпочечников, истинное преждевременное половое созревание [1]. Определяется костный возраст, который является физиологическим показателем полового развития. Из лабораторных анализов определяют уровень общего и свободного тестостерона, ДГЭАС, ФСГ, ЛГ, пролактина и 17-альфа-гидроксипрогестерона (рис. 4).
Для постановки диагноза необходимо исключить преждевременное адренархе, синдром Кушинга, легкую форму ВАГ, опухоли гонад или надпочечников, истинное преждевременное половое созревание [1]. Определяется костный возраст, который является физиологическим показателем полового развития. Из лабораторных анализов определяют уровень общего и свободного тестостерона, ДГЭАС, ФСГ, ЛГ, пролактина и 17-альфа-гидроксипрогестерона (рис. 4).
Терапия
Лечение то же, что и при акне младенцев. Терапией выбора при легких формах заболевания являются ретиноиды в низких дозах.
Акне препубертатного периода
Появление акне может быть первым признаком полового созревания, которое сопровождается повышенным выделением андрогенов с кожным салом и мочой [18]. Наиболее часто локализацией акне являются лоб, нос и щеки. Риск развития тяжелого акне прямо пропорционален выраженности полового созревания [19, 20] и у девочек характеризуется ранним появлением менархе. Это сопровождается высоким уровнем ДГЭАС, свободного и общего тестостерона. Таким образом, раннее развитие акне, высокий уровень ДГЭАС, свободного и общего тестостерона является фактором риска развития тяжелого или длительно текущего заболевания [1, 15, 21].
Это сопровождается высоким уровнем ДГЭАС, свободного и общего тестостерона. Таким образом, раннее развитие акне, высокий уровень ДГЭАС, свободного и общего тестостерона является фактором риска развития тяжелого или длительно текущего заболевания [1, 15, 21].
Патогенез
Процесс полового развития состоит из двух компонентов – адренархе в результате созревания надпочечников и истинное половое развитие как следствие созревания яичек у мальчиков и яичников у девочек, регулируемое гипофизарно-гипоталамической системой. Адренархе начинается в возрасте 6-7 лет у девочек и 7-8 – у мальчиков, сопровождаясь высоким уровнем ДГЭАС, появлением себореи, вторичных половых признаков и часто развитием акне [2].
Постановка диагноза
При проведении дифференциальной диагностики необходимо учитывать те же моменты, что и при акне раннего возраста. Исключаются побочное действие некоторых препаратов (кортикостероиды, антиконвульсанты, литий, изониазид) и редкие случаи гнойного гидраденита препубертатного возраста [7]. Пациентов с длительно существующим и не поддающимся терапии акне необходимо обследовать на наличие гормональных отклонений. Гирсутизм – избыточный рост волос – является одним из настораживающих признаков гиперандрогенизма [14]. Чрезмерная продукция андрогенов может быть следствием функциональной гиперфункции надпочечников, болезни Кушинга, классической или неклассической формы ВАГ, аденомы либо карциномы [22]. Важно то, что у мальчиков акне может быть единственным симптомом гиперандрогении [23]. У девочек чрезмерное выделение андрогенов яичниками может развиваться в результате доброкачественных или злокачественных опухолей и/или, что более вероятно, синдрома поликистоза яичников, который также сопровождается ожирением и инсулинорезистентностью [7, 24].
Пациентов с длительно существующим и не поддающимся терапии акне необходимо обследовать на наличие гормональных отклонений. Гирсутизм – избыточный рост волос – является одним из настораживающих признаков гиперандрогенизма [14]. Чрезмерная продукция андрогенов может быть следствием функциональной гиперфункции надпочечников, болезни Кушинга, классической или неклассической формы ВАГ, аденомы либо карциномы [22]. Важно то, что у мальчиков акне может быть единственным симптомом гиперандрогении [23]. У девочек чрезмерное выделение андрогенов яичниками может развиваться в результате доброкачественных или злокачественных опухолей и/или, что более вероятно, синдрома поликистоза яичников, который также сопровождается ожирением и инсулинорезистентностью [7, 24].
Скрининговые лабораторные тесты включают определение уровня сывороточного общего и свободного тестостерона, ДГЭАС, ЛГ/ФСГ. Повышение ДГЭАС свидетельствует о надпочечниковой природе заболевания, тогда как увеличение отношения ЛГ/ФСГ более чем в 3 раза – о синдроме поликистоза яичников [14, 23].
Терапия
Лечение акне должно быть индивидуализированным и учитывать форму, локализацию, распространенность и наличие воспалительных элементов [2]. Значительной проблемой лечения детей данной возрастной категории является их низкий комплайенс [1]. Наиболее эффективна комбинированная терапия, которая включает топические комедолитики, такие как ретиноиды, бензоилпероксид, азелаиновая и салициловая кислоты. Применение скрабов для лица и любые механические манипуляции противопоказаны. При наличии воспалительного процесса назначают местные антибиотики в комбинации с бензоилпероксидом. При тяжелом воспалительном заболевании наиболее эффективным является системная антибиотикотерапия тетрациклином (детям старше 8 лет), эритромицином, триметопримом/сульфаметоксазолом, ампициллином или цефалексином [14]. В наиболее тяжелых случаях при высоком риске рубцевания необходимо использовать изотретиноин.
Гормональная терапия назначается только в случаях ВАГ или синдрома поликистоза яичников и включает прием пероральных контрацептивов, глюкокортикостероидов и антиандрогенов. Антиандрогены, например спиронолактон, можно использовать при лечении девочек с резистентным акне. Для таких пациентов важен постоянный контроль гормонального статуса [7, 14].
Антиандрогены, например спиронолактон, можно использовать при лечении девочек с резистентным акне. Для таких пациентов важен постоянный контроль гормонального статуса [7, 14].
Выводы
Акне – часто отмечаемое у детей заболевание. Знание особенностей патогенеза данной патологии поможет выявить гормональные отклонения, которые часто сопровождают угревую сыпь. Необходимо тщательно обследовать детей с тяжелой длительно персистирующей формой угревой сыпи, а также детей, у которых акне развивается в нетипичном возрасте (от 1 до 8 лет). Важно то, что ранняя постановка правильного диагноза и своевременная терапия дают возможность предотвратить образование рубцовых дефектов кожи лица, а также психологическое травмирование ребенка.
Литература
1. Lucky A.W. A review of infantile and pediatric acne. Dermatology 1998: 196: 95-97.
2. Marcoux D., McCuaig C.C., Powell J. Prepubertal acne: clinical presentation, evaluation, and treatment. J. Cutan. Med. Surg. 1998; 2: 2-6.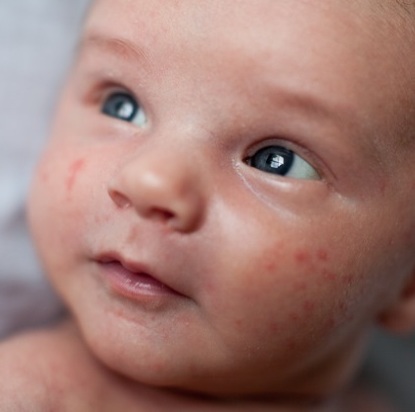
3. Smolinski K.N., Yan A.C. Acne update: 2004. Curr. Opin. Pediatr. 2004; 16: 385-391.
4. Bergman J.N., Eichenfeld L.F. Neonatal acne and cephalic pustulosis: Is Malassezia the whole story? Arch. Dermatol. 2002; 138: 255-257.
5. Bernier V., Weill F.X., Hirigoyen V., et al. Skin colonization by Malassezia species in neonates: a prospective study and relationship with neonatal cephalic pustulosis. Arch. Dermatol. 2002; 138: 215-218.
6. Niamba P., Weill F.X., Sarlangue J., Labreze C., Couprie B., Taieb A. Is common neonatal cephalic pustulosis (neonatal acne) triggered by Malassezia sympodialis? Arch. Dermatol. 1998; 134: 995-998.
7. Herane M.I., Ando I. Acne in infancy and acne genetics. Dermatology 2003; 206: 24-28.
8. Katsambas A.D., Katoulis A.C., Stavropoulos P. Acne neonatorum: a study of 22 cases. Int. J. Dermatol. 1999; 38: 128-130.
9. Rapelanoro R., Mortureux P., Couprie B., Maleville J., Taieb A. Neonatal Malassezia furfur pustulosis.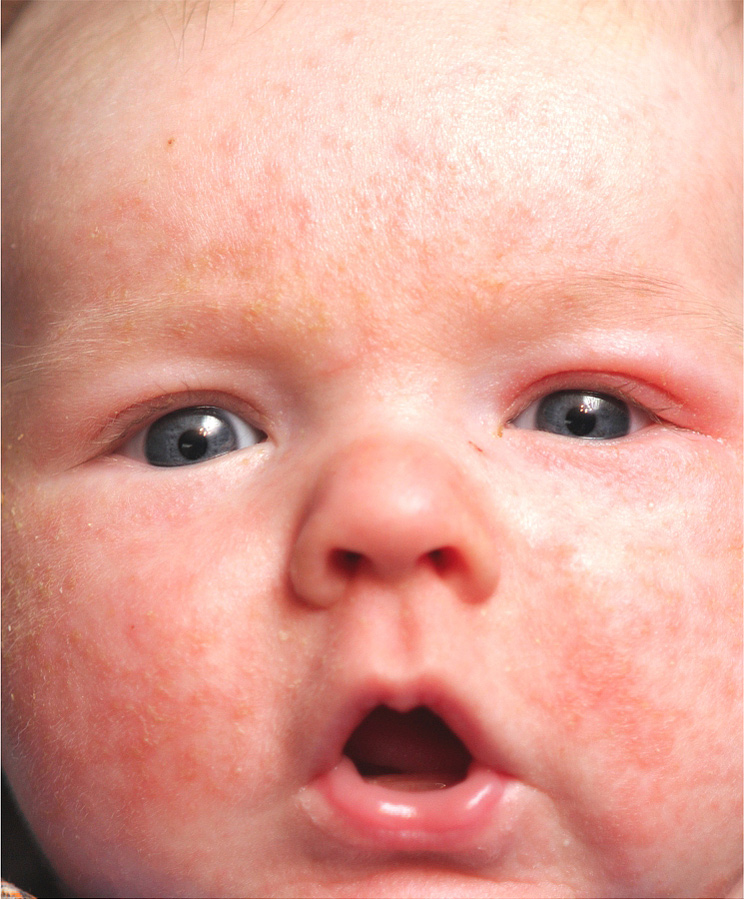 Arch. Dermatol. 1996; 132: 190-193.
Arch. Dermatol. 1996; 132: 190-193.
10. Barnes C.J., Eichenfield L.F., Lee J., Cunningham B.B. A practical approach for the use of oral isotretinoin for infantile acne. Pediatr. Dermatol. 2005; 22: 166-169.
11. Cunliffe W.J., Baron S.E., Coulson I.H. A clinical and therapeutic study of 29 patients with infantile acne. Br. J. Dermatol. 2001; 145: 463-466.
12. Jansen T., Burgdorf W.H.C., Plewig G. Pathogenesis and treatment of acne in childhood. Pediatr. Dermatol. 1997;14: 17-21.
13. Bekaert C., Song M., Delvigne A. Acne neonatorum and familial hyperandrogenism. Dermatology 1998; 196: 453-454.
14. Lucky A.W. Hormonal correlates of acne and hirsutism. Am. J. Med. 1995; 98: 89-94.
15. Torrelo A., Pastor A., Zambrano A. Severe acne infantum successfully treated with isotretinoin. Pediatr. Dermatol. 2005; 22: 357-359.
16. Sarazin F., Dompmartin A., Nivot S., Letessier D., Leroy D. Treatment of an infantile acne with oral isotretinoin. Eur. J. Dermatol. 2004; 14: 71-72.
Eur. J. Dermatol. 2004; 14: 71-72.
17. Blatt J., Lee P.A. Sever acne and hyperandrogenemia following dactinomycin. Med. Pediatr. Oncol. 1993; 21: 373-374.
18. Gross V.L., Glick S.A. Adolescent acne: pathogenesis and treatment. Cosmet. Dermatol. 2002; 15: 58-62.
19. Lucky A.W., Biro F.M., Huster G.A., Morrison J.A., Elder N. Acne vulgaris in early adolescent boys. Arch. Dermatol. 1991; 127: 210-216.
20. Lucky A.W., Biro F.M., Huster G.A., Leach A.D., Morrison J.A., Ratterman J. Acne vulgaris in premenarchal girls: an early sign of puberty associated with rising levels of dehydroepiandrosterone. Arch. Dermatol. 1994; 130: 308-314.
21. Stewart M.E., Downing D.T., Cook J.S., Hansen J.R., Strauss J.S. Sebaceous gland activity and serum dehydroepiandrosterone sulfate levels in boys and girls. Arch. Dermatol. 1994; 130: 308-314.
22. New M. An update of congenital adrenal hyperplasia. Ann. NY Acad. Sci. 2004; 1038: 14-43.
23. Degitz K. , Placzek M., Arnold B., Schmidt H., Plewig G. Congenital adrenal hyperplasia and acne in male patients. Br. J. Dermatol. 2003; 148: 1263-1266.
, Placzek M., Arnold B., Schmidt H., Plewig G. Congenital adrenal hyperplasia and acne in male patients. Br. J. Dermatol. 2003; 148: 1263-1266.
24. Schroeder. Early diagnosis, presenting complaints, and management of hyperandrogenism in adolescents. Curr. Womens Health Rep. 2001; 1: 124-130.
Перевод с англ. Ольги Татаренко
СТАТТІ ЗА ТЕМОЮ
23.02.2021 Неврологія Лікування пацієнтів із відкритим овальним вікном та профілактика вторинних інсультівВідкрите овальне вікно (ВОВ) характеризується високою поширеністю та виявляється приблизно у 25% дорослої популяції. Терапія пацієнтів із ВОВ та профілактика вторинних інсультів лишаються нагальними питаннями у галузі кардіології. Представляємо до вашої уваги короткий огляд практичних рекомендацій Американської академії неврології (AAN, 2020), що покликані допомогти клініцистам у веденні даних груп хворих.
…
Терапія пацієнтів із ВОВ та профілактика вторинних інсультів лишаються нагальними питаннями у галузі кардіології. Представляємо до вашої уваги короткий огляд практичних рекомендацій Американської академії неврології (AAN, 2020), що покликані допомогти клініцистам у веденні даних груп хворих.
…
У межах онлайн-конференції з міжнародною участю «Дні аритмології в Києві» 19‑20 листопада 2020 р. відбувся симпозіум «Практичні аспекти застосування прямих пероральних антикоагулянтів».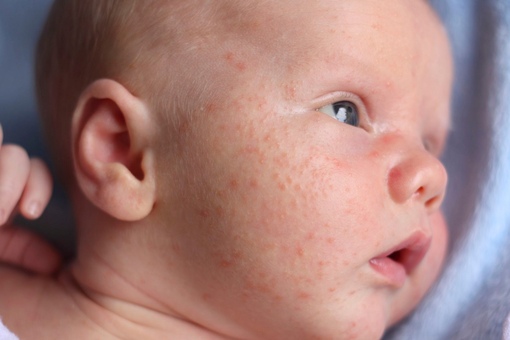 Учасники наукового заходу обговорили доцільність та особливості застосування прямих пероральних антикоагулянтів (ПОАК) для запобігання тромбоемболічним ускладненням у різних категорій пацієнтів з акцентом на доказову базу апіксабану. Представляємо до вашої уваги огляд доповідей, присвячених цій тематиці.
…
Учасники наукового заходу обговорили доцільність та особливості застосування прямих пероральних антикоагулянтів (ПОАК) для запобігання тромбоемболічним ускладненням у різних категорій пацієнтів з акцентом на доказову базу апіксабану. Представляємо до вашої уваги огляд доповідей, присвячених цій тематиці.
…
Гострий ішемічний інсульт є однією із пріоритетних проблем у галузі охорони здоров’я.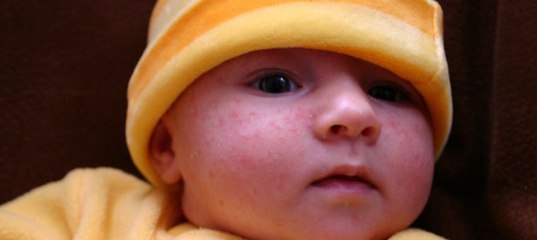 Наріжним каменем ефективної медичної допомоги при інсульті нині лишається своєчасне реперфузійне лікування. При веденні осіб після інсульту важливими є раннє розпізнавання симптомів, скерування до відповідного медичного центру, ефективна оцінка та належні терапевтичні заходи з боку інсультної бригади. R. Hurford et al. на основі огляду досліджень підготували рекомендації щодо діагностики й лікування гострого ішемічного інсульту та транзиторної ішемічної атаки (ТІА) на допомогу неврологам-практикам. Матеріал опублікований у виданні Practical Neurology (2020; 20: 306‑318).
…
Наріжним каменем ефективної медичної допомоги при інсульті нині лишається своєчасне реперфузійне лікування. При веденні осіб після інсульту важливими є раннє розпізнавання симптомів, скерування до відповідного медичного центру, ефективна оцінка та належні терапевтичні заходи з боку інсультної бригади. R. Hurford et al. на основі огляду досліджень підготували рекомендації щодо діагностики й лікування гострого ішемічного інсульту та транзиторної ішемічної атаки (ТІА) на допомогу неврологам-практикам. Матеріал опублікований у виданні Practical Neurology (2020; 20: 306‑318).
…
Інсульт та його ускладнення є однією з найважливіших проблем охорони здоров’я в усьому світі.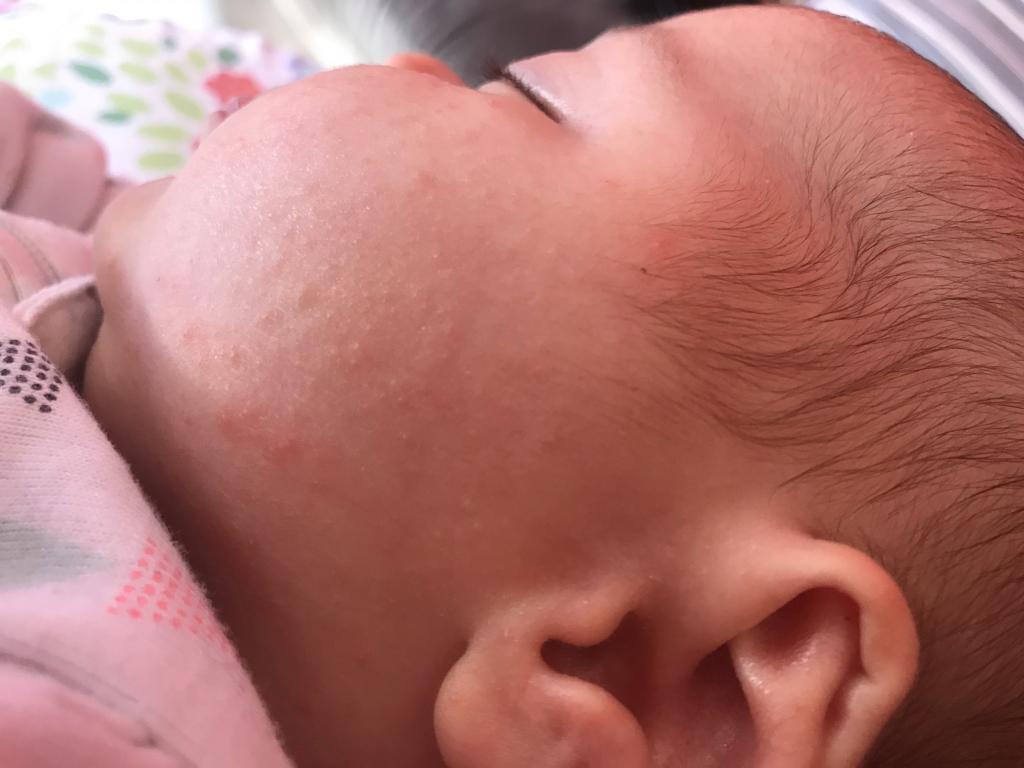 Внаслідок інсульту в багатьох випадках розвивається післяінсультний больовий синдром, який належить до невропатичного болю (НБ). Одним із типів НБ є центральний постінсультний біль (ЦПБ), що виникає раптово або у хронічній фазі цереброваскулярної події. А. Liampas et al. виконали систематичний огляд досліджень та метааналіз даних із метою визначення поширеності ЦПБ, локалізації інсульту в осіб із ЦПБ та обговорення пов’язаних із цим аспектів терапії. Пропонуємо до вашої уваги основні положення публікації з акцентом на фармакологічному лікуванні, що розміщена у виданні Advances in Therapy (2020; 37: 3278‑3291).
…
Внаслідок інсульту в багатьох випадках розвивається післяінсультний больовий синдром, який належить до невропатичного болю (НБ). Одним із типів НБ є центральний постінсультний біль (ЦПБ), що виникає раптово або у хронічній фазі цереброваскулярної події. А. Liampas et al. виконали систематичний огляд досліджень та метааналіз даних із метою визначення поширеності ЦПБ, локалізації інсульту в осіб із ЦПБ та обговорення пов’язаних із цим аспектів терапії. Пропонуємо до вашої уваги основні положення публікації з акцентом на фармакологічному лікуванні, що розміщена у виданні Advances in Therapy (2020; 37: 3278‑3291).
…
Кожа новорожденного ребенка: особенности строения и типичные проблемы
Кожа новорожденного — это тонкая и нежная покровная структура. Роговой слой кожи у новорожденныx еще не совершенен в своем развитии, он продолжает формироваться после рождения. Важно обеспечить правильный уход за кожей младенца, это поможет быстро справиться с опрелостью, сухостью, шелушением, раздражением, младенческим акне и прочими неприятностями.
Важно обеспечить правильный уход за кожей младенца, это поможет быстро справиться с опрелостью, сухостью, шелушением, раздражением, младенческим акне и прочими неприятностями.
Проблемы с кожей новорожденного − явление частое, каждый ребенок в той или иной степени с ними столкнется. Обусловлены эти проблемы адаптацией к новой среде. Во время внутриутробного развития ребенок находится в водной среде с постоянной температурой, а после рождения организму необходимо приспособиться к воздушной среде, насыщенной микроорганизмами с более низкой температурой.
Рассмотрим физиологические особенности кожи детей раннего возраста подробнее.
Особенности строения кожи ребенка
Кожа новорожденных состоит только из 3 слоев: базального, шиповатого и рогового. Остальные слои образуются чуть позднее.
Еще одной физиологической особенностью кожи в грудном возрасте является большое содержание в ней воды и множество сосудов с тонкими проницаемыми стенками. Поэтому детская рыхлая кожа так подвержена аллергическим реакциям.
Именно кожный покров – один из первых органов, который претерпевает структурные изменения. Наиболее важные изменения, которые адаптируют кожный покров к внешней среде, происходят в течение первых 6-8 недель жизни ребенка.
К ним относится:
- увеличение плотности клеток рогового слоя кожи,
- нарастание толщины эпидермиса и усиление барьерной функция кожи новорожденных детей,
- уменьшение риска проникновения патогенных микроорганизмов
- сохранение оптимальной температуры тела,
- а также уменьшение трансэпидермальной потери влаги.
Эти факторы могут влиять на развитие некоторых состояний кожи, но не являются признаками какой-либо болезни.
Какой Pн кожи у новорожденного ребенка?
В первые дни после рождения у кожи новорожденного нейтральный pH — 7. Но уже через 2-3 месяцам он меняется на более кислый — это значительно увеличивает защитные свойства эпидермиса.
Функции кожи новорожденного
Кожа младенца, как и кожа взрослого человека, выполняет несколько функций./GettyImages-157681979-5797aaca5f9b58461f282205.jpg)
Но есть отличия:
- Защитная функция. Развита очень слабо, поскольку дерма очень нежная, ph нейтральный, а липидный слой недостаточный.
- Всасывающая функция. Находится на превосходном уровне по тем же причинам, которые описаны выше.
- Дыхательная функция. Через кожу в организм грудничка проникает в 10 раз больше кислорода, чем в организм взрослого.
- Выделительная функция. Практически отсутствует. Развивается только к 3 месяцам, а полноценно потовые железы начинает работать к 3 годам.
- Терморегулирующая функция. Также развита слабо, т. к. потовые железы не развиты.
- Синтетическая функция (например, образование витамина D). Начинает работать только к 3-4 неделе от рождения.
- Осязательная функция. Развита нормально.
Цвет кожи новорожденного ребенка
Какая кожа должна быть у новорожденного ребенка в норме? При рождении в первые часы жизни эпидермис может быть темным — с синюшным или фиолетовым оттенком. Такая особенность объясняется пока еще слабой циркуляцией крови. В дальнейшем гемоглобин в крови поднимается, кожа младенца светлеет и приобретает красный оттенок. Через 2-3 дня краснота проходит, цвет кожи в очередной раз меняется и может приобретать желтый оттенок. Нормальный розовый или белый цвет кожи у грудничка появляется к концу первой недели жизни.
Такая особенность объясняется пока еще слабой циркуляцией крови. В дальнейшем гемоглобин в крови поднимается, кожа младенца светлеет и приобретает красный оттенок. Через 2-3 дня краснота проходит, цвет кожи в очередной раз меняется и может приобретать желтый оттенок. Нормальный розовый или белый цвет кожи у грудничка появляется к концу первой недели жизни.
А теперь давайте разберемся с типичными проблемами кожи, с которыми сталкиваются родители.
Эритема на коже новорожденных
Это типичная и самая первая реакция новорожденного на окружающий мир. Выражается локальными покраснениями, которые может сопровождать мелкая сыпь. Является вариантом нормы, проходит в течение 1-2 дней, лечение не требуется.
Уход за кожей пупочной ранкой грудничка
Касается абсолютно всех родителей, поэтому необходимо осуществлять его тщательно и правильно, чтобы избежать такого осложнения как омфалит (воспаление пупка).
Уход за пуповинным отростком и пупочной ранкой необходимо осуществлять ежедневно. Чаще всего остаток пуповины отпадает на 4-5 день, а полное заживление пупка происходит примерно к 10-14 дню. Чтобы процесс заживления происходил быстро, а также не попала инфекция, важно тщательно ухаживать за пупочной ранкой.
Чаще всего остаток пуповины отпадает на 4-5 день, а полное заживление пупка происходит примерно к 10-14 дню. Чтобы процесс заживления происходил быстро, а также не попала инфекция, важно тщательно ухаживать за пупочной ранкой.
Необходимо следить за тем, чтобы пупок малыша оставался сухим и чистым. Ватной палочкой, смоченной в растворе перекиси водорода, аккуратно обрабатываем все складочки пупочного кольца. Для подсушивания пупочного отростка и пупочной ранки, когда он отпадает, используйте 5% раствор марганцовки или раствор бриллиантового зеленого, также допускается использование растворов хлоргексидина или хлорофиллипта.
Уход за пупочком необходимо осуществлять 4-5 раз в день. Если появляется отечность или краснота кожи вокруг пупка, то необходимо обратиться к педиатру.
Купание ребенка желательно уже со 2-3 дня жизни, но нужно воздержаться от водных процедур в день, когда отпадает пупочный остаток, а на следующий день можно возобновить купание.
Сухость и шелушение кожи у новорожденного
Шелушение кожи у новорожденного может быть как вариантом нормы, так и следствием неправильного ухода за кожей ребенка. Примерно каждый третий грудничок сталкивается с физиологической сухостью кожи. Давайте разберемся, почему у младенца может облазить кожа и что делать в таком случае?
Примерно каждый третий грудничок сталкивается с физиологической сухостью кожи. Давайте разберемся, почему у младенца может облазить кожа и что делать в таком случае?
При рождении кожа ребенка покрыта первородной сыровидной смазкой. Ее функция заключается в защите малыша в утробе матери, помощи при прохождении родовых путей, а также она помогает защитить кожу при переходе из водной среды в воздушную.
В течение первых 1-2 дней жизни первородная смазка полностью впитывается в кожу, однако часто ребеночка после рождения очищают от обильной смазки, а если малыш переношенный (в этом случае он рождается практически без смазки), кожа начинает шелушиться через несколько дней.
Это естественный процесс, такая сухость может сохраняться до месяца. Кожа у новорожденного шелушится и на лице, и на теле. Особенно заметны мелкие серебристые чешуйка на ручках и ножках.
Уход за кожей ребенка в период физиологической сухости
Шелушение кожи у новорожденного невозможно предотвратить, но можно способствовать восстановлению кожного покрова, применяя увлажняющие липидовосполняющие средства. Необходимо только помнить, что текстура таких средств должна быть совсем легкой (молочко, эмульсия, увлажняющий лосьон), они должны быть разрешены к использованию для ухода за нежной кожей малышей.
Необходимо только помнить, что текстура таких средств должна быть совсем легкой (молочко, эмульсия, увлажняющий лосьон), они должны быть разрешены к использованию для ухода за нежной кожей малышей.
Одним из таких средств является молочко для сухой и очень сухой кожи младенцев, детей и взрослых Lipikar Lait. Легкая текстура средств, обогащенных маслом Карите, колд-кремом и термальной водой, мгновенно впитывается, не оставляет липкого жирного ощущения на коже.
Корочки на голове грудничка
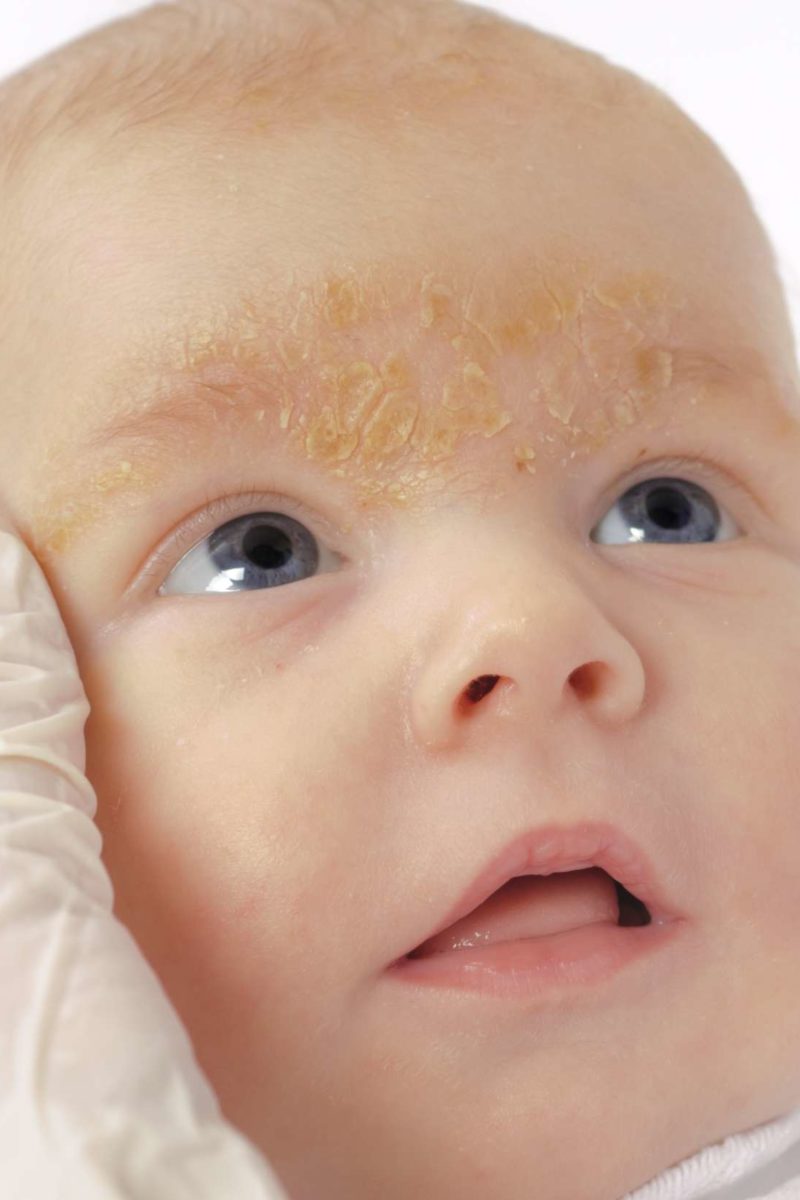
Это состояние кожи характерно почти для 50% младенцев. Иногда его называют «гнейс», «младенческий чепчик» или «себорейные корочки», поскольку они напоминают себорею. У младенцев это не заболевание, а еще одна из адаптивных реакций. Причиной появления корочек является несовершенная работа сальных и потовых желез под воздействием передающихся материнских гормонов во время внутриутробного развития.
С возрастом гормональный фон ребенка нормализуется, железы начинают работать правильно, и после небольшого периода времени, это состояние кожи проходит.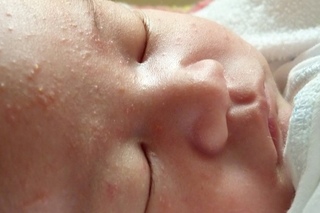 Корочки могут появиться вне зависимости от того, растут уже у малыша волосики или нет. Чаще корочки и сальные чешуйки выражены не сильно и появляются преимущественно в области темени. Иногда корочки бывают крупными, желтовато-бурого цвета, располагаться по всей волосистой части головы и в области бровей, а младенца может беспокоить интенсивный зуд.
Корочки могут появиться вне зависимости от того, растут уже у малыша волосики или нет. Чаще корочки и сальные чешуйки выражены не сильно и появляются преимущественно в области темени. Иногда корочки бывают крупными, желтовато-бурого цвета, располагаться по всей волосистой части головы и в области бровей, а младенца может беспокоить интенсивный зуд.
Уход за кожей малыша в период гнейса
Ни в коем случае не пытайтесь механически отдирать корочки, высок риск причинения вреда здоровью: можно легко поранить кожу и занести инфекцию. Для того, чтобы убрать корочки, необходимо их сперва размягчить, а потом, во время купания, аккуратно промыть, чтобы они безболезненно удалились.
Допустимо нанести на кожу головы стерильное масло (вазелиновое, оливковое, растительное) и надеть хлопчатобумажную шапочку на 1 час – так корочки размягчаются. После этого шапочку можно снять и мягко, нежно помассировать голову подушечками пальцев. Затем нужно искупать младенца и аккуратно смывать отстающие корочки с кожи. За один раз могут отойти не все корочки, необходимо будет повторять процедуру несколько раз в течение нескольких дней.
За один раз могут отойти не все корочки, необходимо будет повторять процедуру несколько раз в течение нескольких дней.
Для мягкого деликатного купания можно использовать липидовосстанавливающее смягчающее масло для ванной и душа Lipikar AP+ Oil, оно бережно очищает и успокаивает сухую кожу младенцев, детей и взрослых. Входящее в состав масло Карите восполняет липиды. Масло не раздражает глазки малыша, не щиплет и малышу комфортно.
Акне новорожденных
Также довольно частая проблема кожи у новорожденных, с которой можно столкнуться. Встречается примерно у трети грудничков. По внешнему виду напоминает угри взрослых, выглядит как красные прыщики с белой верхушкой. Могут выскочить на коже лица (щеки, лоб, нос), иногда на ушах, реже на шее и спине. Высыпания не чешутся и не беспокоят ребенка. Причиной их появления являются материнские гормоны, передавшиеся во время внутриутробного развития. По мере нормализации гормонального фона, данная проблема на коже разрешается. Иногда педиатр может назначить подсушивающие средства, если высыпаний очень много.
Иногда педиатр может назначить подсушивающие средства, если высыпаний очень много.
Потница у грудных детей
Еще одна частая проблема младенцев. Проявляется она множественной сыпью на коже по типу красных «точек» и мелкими гнойничками, локализуется на лице около линии роста волос, шее, на верхней части груди и спины. Появляется вследствие перегрева малыша и недостаточной гигиены (редкие купания), а вызывает ее золотистый стафилококк.
Для того, чтобы потница на коже не возникала, необходимо правильно подбирать одежду, не перегревать младенца и соблюдать гигиену. В помещении рекомендуется поддерживать температуру воздуха 20-22 градуса, а ночью — около 18°С. Надевайте на малыша одежду из натуральных хлопчатобумажных тканей, чтобы кожа “дышала”. При достаточном купании, правильном уходе потница обычно проходит сама. Для профилактики используйте регулярное купание и воздушные ванны.
Для купания рекомендуется использовать гель Lipikar Gel Lavant, он мягко очищает и защищает чувствительную кожу младенцев, детей и взрослых, успокаивает кожу, восстанавливает естественный защитный барьер.
Опрелости кожи новорожденных
Пожалуй, самая частая и доставляющая самые сильные беспокойства родителям проблема. Опрелости кожи проявляются покраснением и появлением эрозий на коже. Чаще всего опрелости возникают в местах естественных складок: паховых, шейных, подмышечных. А если не соблюдать надлежащий уход, то вероятно присоединение инфекции в местах опрелостей.
Причины, как и при потнице – это перегрев кожи, а в области ягодиц и паха – это контакт с мочой и калом. Опрелости в паховой области имеют специальное название – детский пеленочный дерматит.
Чтобы избежать подобные проблемы с кожей у новорожденного, необходимо после каждого туалета подмывать ребенка (если нет возможности — использовать влажные салфетки), а также подольше держать кожу открытой, проводить воздушные ванны, чтобы складочки полноценно высохли.
При появлении покраснений и раздражения рекомендуется использовать заживляющие восстанавливающие средства. Восстанавливающее и заживляющее средство для кожи младенцев, детей и взрослых Cicaplast бальзам B5 имеет насыщенную питательную текстуру с компонентом Пантенол в составе, который успокаивает сухие раздраженные участки кожи, а также в составе [Медь-Цинк-Марганец] — комплекс с признанными антибактериальными свойствами.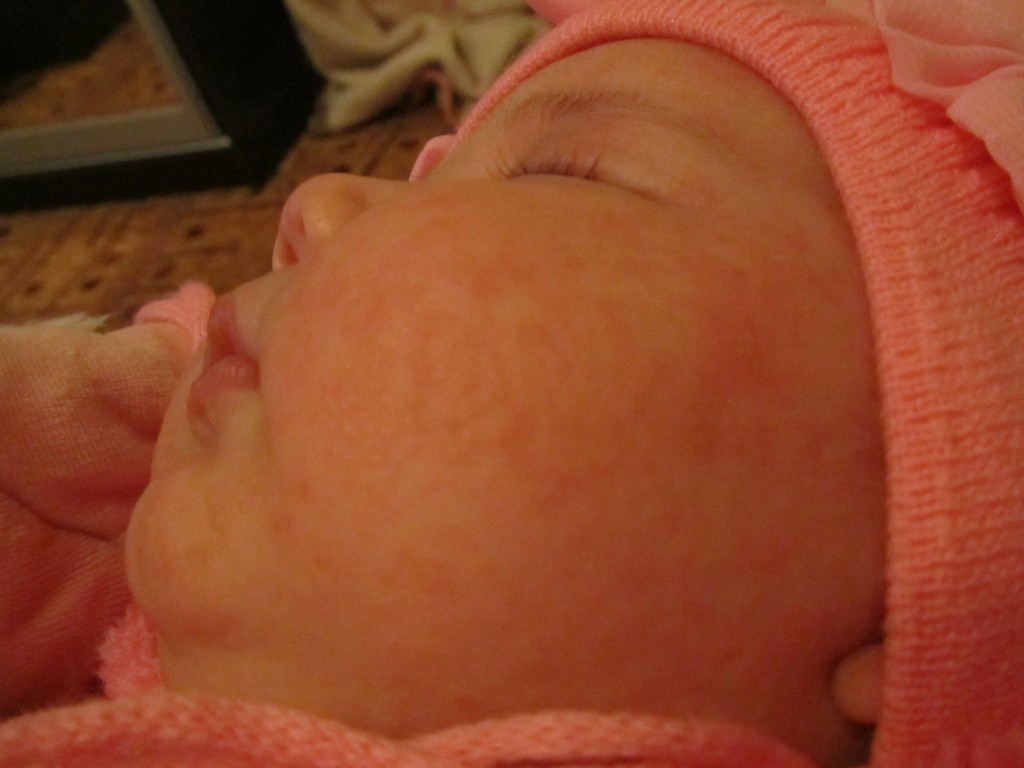
Допустимо нанесение бальзама на покрасневшую кожу, после нанесения нужно дать средству полностью впитаться – устройте в это время малышу воздушную ванну, можно добавить легкий поглаживающий массаж малышу, который поможет ему успокоиться и способствует развитию малыша. После этого надевайте свежий подгузник.
Важно помнить, что большинство перечисленных проблем с кожей возникают вследствие адаптации кожи малыша к окружающему миру, а также гормональных скачков и не являются признаком болезни. А значит, со временем, малыш перерастет большинство «детских» проблем, которые беспокоят не только малыша, но и тревожат мам.
Важна правильная гигиена кожи младенцев, регулярный осмотр кожи малыша, увлажнение, если есть склонность к сухости и консультации с неонатологом / педиатром / дерматологом, если на коже возникают нетипичные проявления, которые беспокоят малыша и маму.
Так ли страшно акне новорожденных? Нужно лечить акне?
Статья замечательного семейного доктора,
Бобровой Ксении
Я продолжаю свою серию статей о физиологических состояниях в периоде новорожденности.
 Начало тут
Начало тутЧасто сталкиваешься с таким явлением – ребеночку уже около месяца, мама и все близкие родственники понемногу втянулись в новый ритм жизни, мама привыкает к ребенку, учится понимать его желания и отвечать на них, налаживает ГВ, пробует что-то помимо пареных овощей с отварным мясом – и тут происходит что-то страшное: личико малыша, а иногда и плечики,живот и спинка покрываются пренеприятнейшей сыпью в виде самых настоящих белых прыщиков!
Семья хватается за голову и срочно ищет в рационе мамы именно тот продукт, который и вызвал «аллергийку». Моему сыну в этом плане совсем не повезло (на фото именно бобренок Макс в 1 месяц) – он был обсыпан по максимуму, и мне пришлось повоевать за свои вольности в рационе.
Особенно обеспокоенные мамы и папы несутся к дерматологу с криком «что это»? Ответ на этот вопрос мы и увидим ниже.
Из-за сходства как раз именно с подростковыми высыпаниями такие прыщики носят название акне, только акне новорожденных. Сыпь и правда может напомнить вам вашу кожу периода полового созревания – густо расположенные, часто сгруппированные прыщи 1-3 мм в диаметре с белой головкой, кожа у основания покрасневшая, слегка отечная, элементы больше поражают лицо – щеки, лоб, подбородок, в меньшей степени – волосистую часть головы, за ушками; единичные прыщички можно найти на груди, животике, верхней части спины и плечиках малыша.
Сыпь и правда может напомнить вам вашу кожу периода полового созревания – густо расположенные, часто сгруппированные прыщи 1-3 мм в диаметре с белой головкой, кожа у основания покрасневшая, слегка отечная, элементы больше поражают лицо – щеки, лоб, подбородок, в меньшей степени – волосистую часть головы, за ушками; единичные прыщички можно найти на груди, животике, верхней части спины и плечиках малыша.
Выглядит сыпь настолько типично, что для постановки диагноза хватает только простого осмотра ребенка, никакие дополнительные методы и анализы не нужны. Встречается такая ситуация достаточно часто – Американская академия педиатрии дает от 20% детей и выше, в зависимости от степени выраженности симптомов, возникает чаще в возрасте 3 недель, может немного раньше или позже. И хоть карапуз может на время утратить свою фотогеничность (кстати, акне – одна из причин, почему новорожденные фотосессии фотографы предпочитают проводить в первые 14 дней жизни малыша), но прыщички эти его никак не беспокоят – ребенок так же ест, спит и пачкает подгузники, они не болят и не чешутся.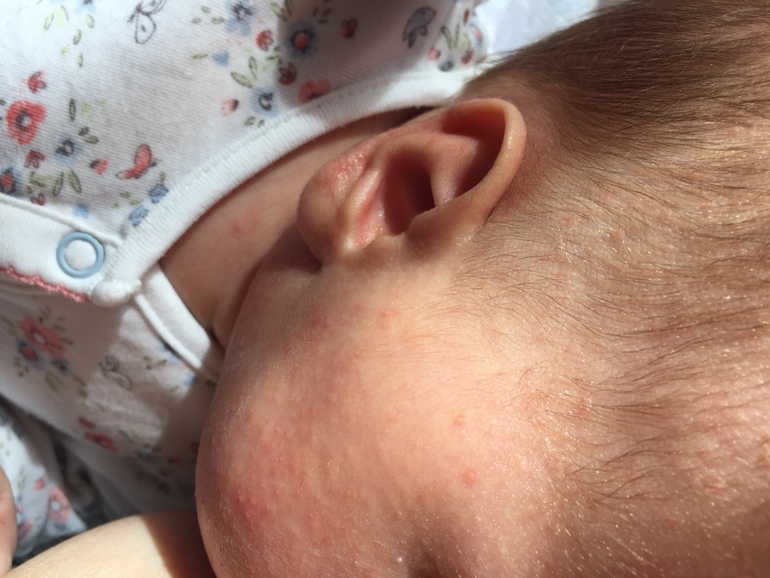 Что еще хорошего – сыпь эта в 99% случаев проходит сама, обычно за 3-4 недели, реже может задержаться на несколько месяцев и не требует никакого лечения – ни снаружи ничем мазать не надо, ни внутрь ничего давать, собственно, как и при всех физиологических состояниях новорожденного.
Что еще хорошего – сыпь эта в 99% случаев проходит сама, обычно за 3-4 недели, реже может задержаться на несколько месяцев и не требует никакого лечения – ни снаружи ничем мазать не надо, ни внутрь ничего давать, собственно, как и при всех физиологических состояниях новорожденного.
Как же помочь малышу?
Держите малыша в чистоте – ежедневно умывайте личико водой, по мере надобности используйте детское мыло
Не наносите на высыпания детское масло и лосьон – прыщички должны подсохнуть
Не сдирайте и не выдавливайте элементы сыпи! Мало того, что вы делаете больно крохе, так еще и велика вероятность внести дополнительную инфекцию, кожа у деток в этот период еще очень нежная.
Имейте терпение! Карапуза, повторюсь, сыпь не беспокоит. Может, и Вам тогда переживать не стоит?
Диета маме не нужна, потому что это не аллергия.
Подписывайтесь на нашу рассылку и будете в курсе всех новых статей
С огромной благодарностью Оле Зац и Яне Золотаревой, а также самой Ксении Бобровой и их малышам за фото к этой статье.
наши контакты
Акне? Потница? Аллергия?
Один из вопросов, которые часто вызывают тревогу у молодых мам — высыпания у младенца. И в самом деле, сыпь может иметь физиологический характер и не требовать никакого вмешательства, а может указывать на проблемы со здоровьем у малыша. Это особенно важно для кормящих мам, чтобы понимать, участвует ли в состоянии ребенка реакция на какие-то компоненты грудного молока… Как же разобраться?
Акне новорожденных связаны с действием гормонов матери. Перестройка гормональной системы младенца провоцирует усиление продуцирования кожного сала.
Акне новорожденных не является заразным (инфекционным) заболеванием, более того, это состояние не считается болезнью. Скорее это функциональное состояние, которое вызвано процессом приспосабливания организма малыша к новым условиям жизни. Это явление не требует от мамы никаких действий, в том числе у кормящей мамы не подразумевает никакой специальной диеты.
В целом проявления акне у младенцев похожи на угри у подростков. Высыпания имеют вид пустул – гнойных прыщиков. Проявляются акне в первые дни или недели жизни (обычно близко к 3 неделям после рождения). Локализация сыпи – кожа щек, лба, подбородка. Иногда прыщики появляются на веках, шее, верхней части груди и голове (на волосистой части). Интенсивность высыпаний умеренная, физических страданий акне новорожденных малышу не причиняет. Высыпания, как правило, бесследно проходят через несколько недель или месяцев, реже прыщики сохраняются до года.
Реже возникают так называемые акне младенцев. Болеют чаще малыши мужского пола. Акне впервые проявляется в возрасте 3-6 месяцев. Проявляется младенческое акне образованием разнообразных элементов – папул, пустул. Возможно даже образование гнойных кистозных образований. Высыпания при младенческом акне, чаще всего, локализуются на щечках. У некоторых малышей проявления младенческого акне проходят к году, но чаще высыпания сохраняются до 3, а иногда и до 5 лет.
Основное отличие акне от аллергических высыпаний — это локализация, вид высыпаний и общее состояние ребенка. При акне сыпь располагается, как правило, на лице. При аллергии высыпания могут быть расположены по всему телу. При развитии потницы, напротив, мелкая сыпь образуется на коже тела, а на лице высыпания отсутствуют.
Есть отличия и в виде высыпаний — при акне высыпания будут включать в себя пустулы (пузырьки с гнойным содержимым), а при аллергии и потнице гнойные прыщики не образуются. При аллергии на коже младенца появляются крупные красные пятна или мелкая красная сыпь, белые гнойные макушки отсутствуют.
Учитываем и самочувствие ребенка — воспаленная при аллергии кожа зудит, малыш беспокоится, расчесывает прыщи, капризничает. Сыпь при акне не беспокоит ребенка, он ведет себя, как обычно, хорошо кушает и спит. При аллергии, как правило, есть другие признаки болезни: может измениться стул ребенка, нередко появляется также покраснение щек, шершавые пятна по всему телу, сильное газообразование, боли в животе, рвота.
Для наглядности сведем эти данные в одну таблицу:
| что это? | как выглядит | где находится | самочувствие малыша | действия мамы |
| акне | есть пузырьки с гнойным содержимым (белыми головками) | на лице, реже на голове, шее и груди | не изменяется | никаких, просто выжидать, акне проходят сами |
| потница | мелкая красная сыпь, без гнойных пузырьков | на теле, но НЕ на лице | возможен зуд, но резких изменений в самочувствии не будет | обеспечить доступ воздуха к пораженным местам, не перекутывать, можно подсушивать купанием с лекарственными травами, в складках использовать присыпки |
| аллергия | высыпания разнообразного вида, но без гнойных пузырьков | по всему телу | сильный зуд и беспокойство, могут быть другие признаки проблем: измененный стул, шершавая кожа, боли в животе | Прежде всего обнаружить аллерген и постараться исключить его воздействие. Желательно обращение к аллергологу. Желательно обращение к аллергологу. |
Врач-неонатолог Виктория Емельянова, под редакцией IBCLC Ирины Рюховой для «Нового уровня»
Если вы хотите больше узнать об аллергии у грудничков, можно посмотреть запись нашего вебинара «Аллергия у младенцев на ГВ»
Перейти к другим интересным статьям по ГВ для мам
Детские прыщи — как избавиться от детских прыщей на лице и теле
У вашего ребенка прыщей больше, чем у восьмиклассника? Как раз когда она кажется готовой к съемке крупным планом — голова красиво округляется, глаза менее опухшие и косые — следующей может быть детская акне. Этот прыщавый предвестник полового созревания невероятно распространен, обычно начинается в возрасте 2–3 недель и затрагивает от 20 до 40 процентов всех новорожденных. К счастью, это временно, и малыша это нисколько не беспокоит. А пока вот что делать.
Уход за детской кожей
Что вызывает прыщи у ребенка?
Хотите верьте, хотите нет, но, как и в случае с прыщами у подростков, в основном виноваты гормоны. Однако в случае новорожденных проблемы с прыщами, вероятно, вызывают не их собственные гормоны, а гормоны мамы, которые все еще циркулируют в кровотоке ребенка как пережиток беременности. Эти материнские гормоны стимулируют вялые сальные железы ребенка, вызывая появление прыщей на подбородке, лбу, веках и щеках, а иногда и на голове, шее, спине и верхней части груди.
Однако в случае новорожденных проблемы с прыщами, вероятно, вызывают не их собственные гормоны, а гормоны мамы, которые все еще циркулируют в кровотоке ребенка как пережиток беременности. Эти материнские гормоны стимулируют вялые сальные железы ребенка, вызывая появление прыщей на подбородке, лбу, веках и щеках, а иногда и на голове, шее, спине и верхней части груди.
Более того, поры в коже ребенка еще не полностью развиты, что делает их легкой мишенью для проникновения грязи и появления прыщей. И младенцы обычно имеют очень чувствительную кожу — у одних больше, чем у других — что также может быть фактором.
Как избавиться от детских прыщей
К сожалению, мало что можно сделать с младенческими прыщами, кроме как проявить терпение. Несколько советов по лечению акне у детей:
- Не выдавливайте, не выщипывайте и не очищайте прыщи.
- Очищайте пораженный участок теплой водой два раза в день.Осторожно промокните кожу насухо.
- Не используйте мыло или лосьон на пораженных участках.

- Избегайте прыщей и других средств по уходу за кожей, предназначенных для взрослых.
- Попробуйте натуральные домашние средства для лечения детских прыщей: некоторые мамы предполагают, что нанесение на пораженный участок грудного молока может ускорить процесс заживления.
- Узнайте у врача о лекарствах, отпускаемых по рецепту или без рецепта, которые могут помочь и быть безопасными для вашего ребенка.
Это детские прыщи или сыпь?
Хотя можно спутать детские прыщи с другим распространенным заболеванием кожи новорожденных, милиумами, это не одно и то же.Детские прыщи выглядят как красные прыщики, а милиумы — это крошечные белые шишки или белые точки. Но лечить оба состояния нужно одинаково: мытьем, смотреть и ждать.
Есть также ряд кожных высыпаний и других кожных заболеваний у новорожденных, которые, в отличие от акне новорожденных, часто вызывают зуд и дискомфорт у вашего малыша и имеют тенденцию распространяться за пределы лица. Некоторые из наиболее распространенных:
Некоторые из наиболее распространенных:
- Тепловая сыпь у ребенка: Эти скопления крошечных влажных красных шишек похожи на прыщи и часто появляются на ручках, ножках, верхней части груди и области подгузников ребенка в дополнение к ее лицу, когда это происходит. жарко снаружи.
- Сыпь от подгузников : Эта сыпь, вызванная влагой, раздражителями и недостатком воздуха, проявляется в виде красной раздраженной кожи (вы догадались!) В области подгузников ребенка.
- Колыбель колыбели: Эти крошечные красные бугорки, также называемые себорейным дерматитом, меньше прыщей и могут сопровождаться желтыми шелушащимися кожными покровами, похожими на чешуйки. Обычно он появляется на голове, но может распространяться и на брови, и на верхнюю часть тела.
- Детская экзема: Кожа выглядит сухой, шелушащейся и красной, обычно в виде пятен вокруг щек и на коже черепа.Затем сыпь распространяется, часто на локтевые складки и под колени, и переходит в прыщи, наполненные жидкостью, которые появляются.
 Если не лечить экзему, это может привести к появлению струпьев и мокроты.
Если не лечить экзему, это может привести к появлению струпьев и мокроты.
Как долго держатся детские прыщи?
Детские прыщи обычно проходят через несколько недель после рождения до 3–4 месяцев — это отличное время для того, чтобы запланировать эти профессиональные фото — оставляя ту красивую кожу ребенка, которую вы так долго ждали. свое место.
И на всякий случай, если вы уже беспокоитесь о том, что вашего малыша дразнят в средней школе, знайте, что детские прыщи не оставляют постоянных шрамов, как это может сделать взрослая версия, и не предсказывают будущих проблем с прыщами у подростков.
Когда обращаться к врачу
Детские прыщи почти всегда проходят самостоятельно, без какого-либо вмешательства. Но сообщите об этом своему педиатру, если шишки выглядят так, как будто они могут быть инфицированы; например, ее кожа выглядит очень красной, вы заметили отек или выделения, у вашего ребенка поднялась температура или появились другие симптомы, или если вы подозреваете аллергическую реакцию или экзему, для которых может потребоваться крем, чтобы сыпь не распространялась.
Причины и лечение акне новорожденных
Акне новорожденного — чрезвычайно распространенное заболевание, которое появляется в течение первых нескольких месяцев жизни новорожденного.Считается, что прыщи у новорожденных возникают из-за гормонов, переданных от матери ребенку во время беременности. В любом случае прыщи у новорожденного совершенно безвредны и пройдут самостоятельно, без лечения.
princessdlaf / Getty ImagesАкне у новорожденных — обычное явление
Мягкая кожа вашего милого новорожденного внезапно покрывается маленькими красными прыщиками. Трудно не волноваться — что происходит с лицом вашего ребенка?
Не волнуйтесь, мама и папа. Несмотря на то, насколько тревожно это выглядит для молодых родителей, прыщи у новорожденных очень распространены.И не о чем беспокоиться; акне новорожденного — безвредное состояние.
Акне у новорожденного обычно появляется в течение первого месяца или около того после рождения, хотя может возникнуть раньше или позже. Некоторые дети даже рождаются с легкой формой акне. Между второй и четвертой неделями вы можете увидеть всплеск высыпаний.
Некоторые дети даже рождаются с легкой формой акне. Между второй и четвертой неделями вы можете увидеть всплеск высыпаний.
Хорошая новость заключается в том, что прыщи у новорожденных мимолетны и почти всегда проходят быстро и без лечения. В большинстве случаев прыщи у новорожденных полностью исчезают к тому времени, когда малышу исполняется 6 месяцев.
Симптомы
Акне новорожденных, также называемое неонатальные прыщи , очень похоже на прыщи, которые у вас, возможно, были в подростковом возрасте. У вашего ребенка могут быть закупоренные поры (так называемые комедоны), красные папулы и, возможно, небольшие пустулы. У некоторых новорожденных акне выглядят как грубая неровная красная сыпь.
Чаще всего это проявляется на щеках и носу младенца, хотя может появиться где угодно на лице. Ваш ребенок может даже сломаться на спине и плечах.Детские прыщи могут появляться и исчезать в течение нескольких недель и могут ухудшаться, когда ребенок суетливый или плачет.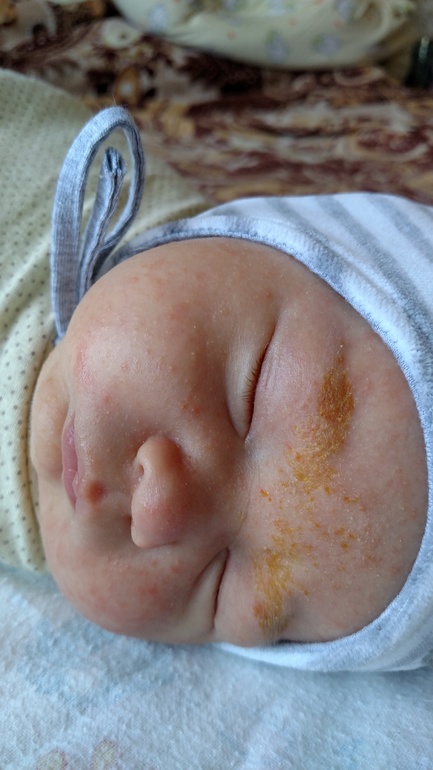
Новорожденные также склонны к развитию милиумов в течение первых нескольких недель жизни, и многие дети рождаются с этими пятнами. Милии выглядят как крошечные белые бугорки на коже, похожие на пустулы, но без воспаления.
Хотя их часто относят к категории высыпаний прыщей, милиумы на самом деле представляют собой крошечные кисты. Они случаются, когда немного кожного масла остается под самой поверхностью кожи.Милии совершенно безвредны и, как и акне новорожденного, в подавляющем большинстве случаев исчезают без лечения.
Если вы подозреваете, что у вашего ребенка прыщи, на всякий случай проконсультируйтесь с педиатром. Многие другие кожные заболевания, часто встречающиеся у младенцев, такие как экзема и тепловая сыпь, могут напоминать детские прыщи.
Причины
Детские прыщи появляются в первые недели после рождения. Хотя это может быть связано с гормонами, передаваемыми от матери к младенцу на последнем этапе беременности, некоторые исследования показывают, что воспалительная реакция на колонизацию кожи видами Malassezia является причиной детских прыщей. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Поскольку кожа ребенка нежная, прыщи у ребенка могут усугубиться из-за контакта с кожей молока, смеси или срыгивания. Грубые ткани или ткани, выстиранные в сильном моющем средстве, также могут вызвать раздражение нежной кожи и ухудшить внешний вид детских прыщей.
Если у вашего новорожденного есть прыщи, посоветуйтесь со своим врачом о том, какое мыло, лосьоны или кремы использовать, так как некоторые из них могут вызвать раздражение.
Некоторые лекарства, вирусные заболевания и аллергические реакции также могут вызывать угревую сыпь.Если у вашего ребенка появляется сыпь или высыпание прыщей после болезни или приема нового лекарства, немедленно сообщите об этом своему врачу.
Лечение
Если прыщи у вашего ребенка не вызваны основным заболеванием, лечить их нет необходимости. Новорожденные прыщи нисколько не вредят вашему ребенку и являются чисто косметической проблемой.
Все, что действительно нужно коже вашего ребенка, — это осторожно протирать чистой водой один или два раза в день. Не используйте мыло для лица ребенка и не трите его.Слишком частое или слишком сильное очищение вызовет раздражение нежной кожи вашего ребенка.
Не используйте мыло для лица ребенка и не трите его.Слишком частое или слишком сильное очищение вызовет раздражение нежной кожи вашего ребенка.
В очень редких случаях тяжелые детские угри лечат с помощью местных лекарств от прыщей. Но это следует делать только при наличии веской причины для этого и только по рекомендации врача вашего ребенка, поскольку лекарства от прыщей плохо влияют на нежность младенцев. кожа.
Акне у новорожденных и акне у младенцев
Важно отметить, что между прыщами у новорожденных и у детей старшего возраста существует значительная разница.
Детские прыщи могут появиться у младенцев в возрасте около 6 недель. Это не так часто, как прыщи у новорожденных, но они гораздо более продолжительны, от нескольких месяцев до нескольких лет.
Как и прыщи у новорожденных, детские прыщи обычно безвредны и проходят сами по себе. Но в некоторых тяжелых случаях это вызывает рубцы и может лечиться с помощью рецептурных лекарств.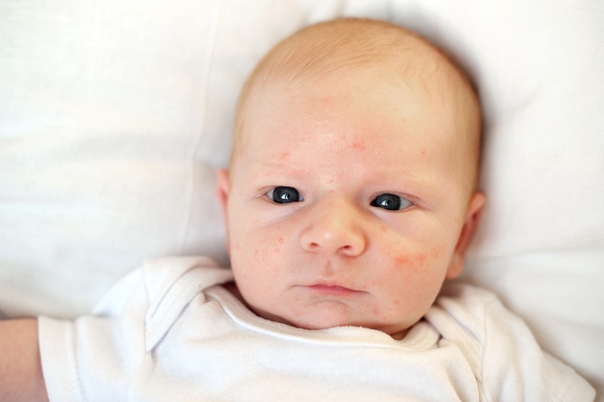
Если ваш ребенок старше и у него развиваются прыщи, сообщите об этом своему педиатру.
Слово от Verywell
Почти каждый случай появления прыщей у новорожденных проходит без лечения всего за несколько недель. Обратитесь к педиатру, но не позволяйте прыщам беспокоить вас. Ваш милый малыш прекрасен и абсолютно идеален, даже с несколькими прыщами. Наслаждайтесь этими быстротечными первыми месяцами вместе с новорожденным!
Детские прыщи: причины, профилактика и лучшие методы лечения
Несмотря на то, что детские прыщи являются одним из наиболее распространенных кожных заболеваний у новорожденных и младенцев, наблюдение за появлением этих маленьких шишек может быть стрессовым временем для родителей.Чтобы облегчить этот стресс, эксперты Mustela собрали 11 советов по избавлению от детских прыщей.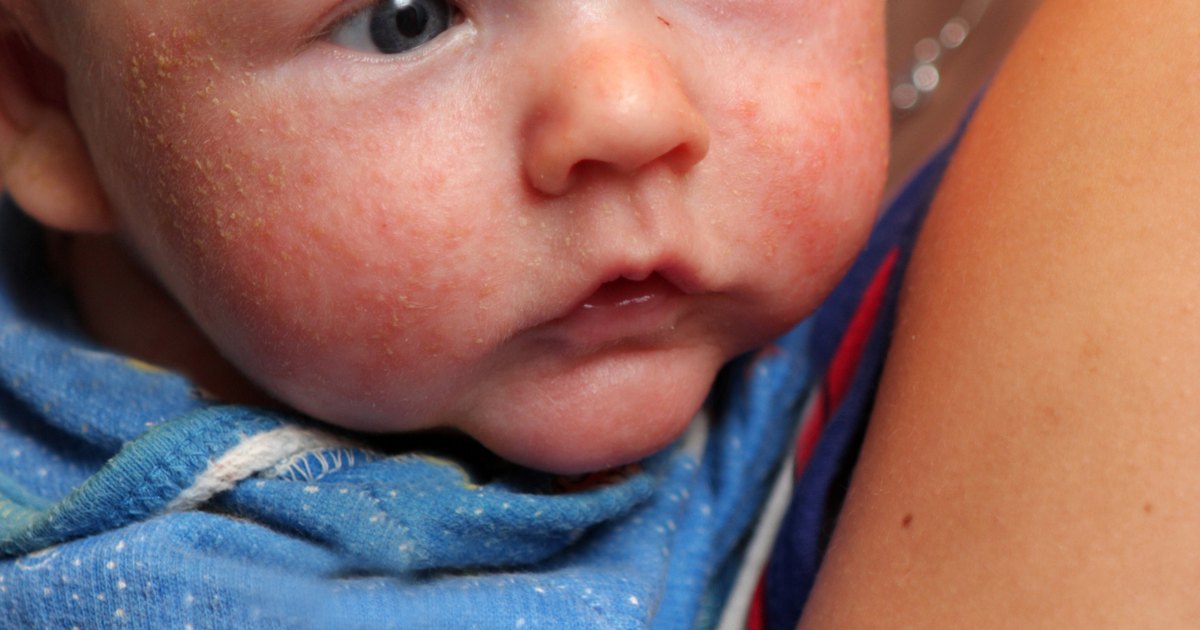
Прежде чем мы перейдем к 11 лучшим советам по лечению акне у детей, давайте коснемся четырех важных вопросов:
- Что такое детские прыщи?
- Как выглядят детские прыщи?
- Как отличить детские прыщи от других кожных заболеваний?
- Что вызывает прыщи у детей?
Что такое детские прыщи?
Детские прыщи похожи на прыщи, от которых многие страдают в подростковом и двадцатилетнем возрасте.Детские прыщи могут появиться на любом участке тела новорожденного, но чаще всего это наблюдается на его щеках и спине. Детские прыщи также известны как неонатальные прыщи. Это заболевание, которое обычно поддается лечению, встречается примерно у 30 процентов новорожденных. Он отличается от детских прыщей тем, что открытые «черные точки» обычно не появляются при детских прыщах.
Это состояние кожи обычно проявляется в течение двух-четырех недель после рождения ребенка. Тем не менее, у некоторых новорожденных появляются прыщи при рождении.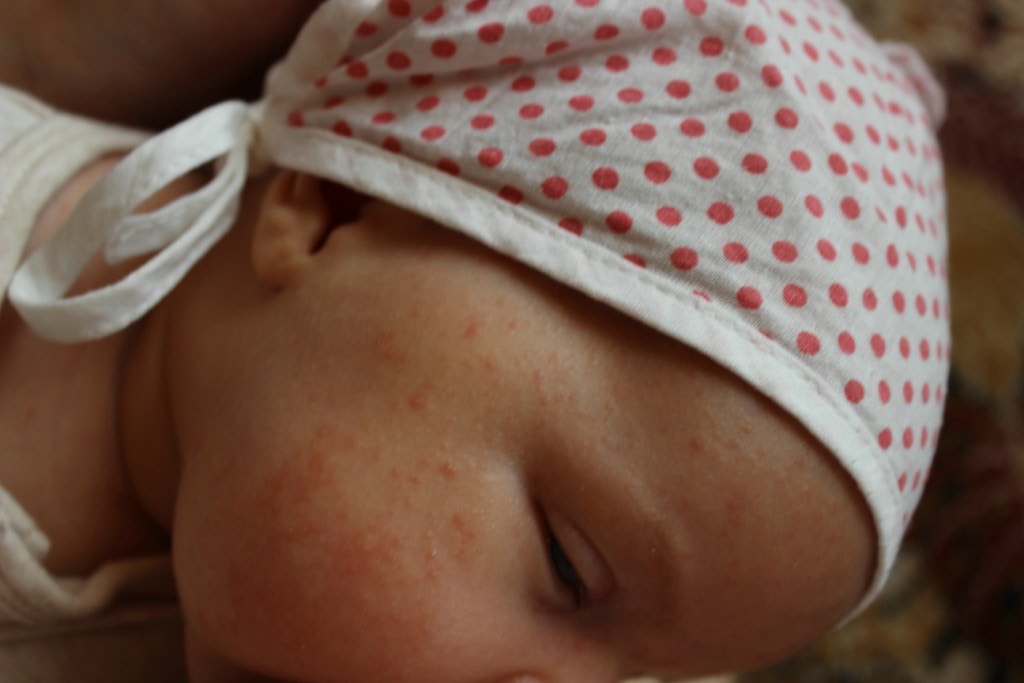 Это также может повлиять на младенцев в любой момент их первых нескольких месяцев жизни.
Это также может повлиять на младенцев в любой момент их первых нескольких месяцев жизни.
Как выглядят детские акне?
Детские прыщи похожи на прыщи, с которыми сталкивались многие подростки и взрослые — твердые красные шишки, окруженные красной воспаленной кожей. Эти шишки находятся на коже вашего ребенка, и на них могут образовываться белые гнойнички (белые угри), как у подростков и взрослых.
Иногда, однако, детские прыщи бывает трудно идентифицировать. Может быть трудно отличить прыщи от аллергической реакции, сыпи или другого кожного заболевания, например экземы или колыбели.В следующем разделе мы поговорим об этих различиях более подробно, чтобы вы могли легко определить детские прыщи.
Как отличить детские прыщи от других кожных заболеваний?
Вот несколько общих рекомендаций, позволяющих отличить детские прыщи от других кожных заболеваний, которые часто могут выглядеть очень похожими.
Аллергические реакции
Во-первых, начнем с высыпаний, вызванных аллергическими реакциями.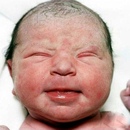 Такие высыпания обычно появляются быстро, иногда всего за 10 минут.Часто аллергические реакции проявляются в виде крапивницы, которая может быть похожа на детские прыщи.
Такие высыпания обычно появляются быстро, иногда всего за 10 минут.Часто аллергические реакции проявляются в виде крапивницы, которая может быть похожа на детские прыщи.
Быстрое появление сыпи, вызванной аллергией, — лучший показатель того, что это реакция. Если вы недавно начали использовать новое средство по уходу за кожей своего ребенка или ввели в его рацион новую пищу, а теперь начинает появляться сыпь, вероятно, виновата аллергическая реакция.
Тепловая сыпь
Тепловая сыпь, как следует из названия, обычно возникает, когда на улице жарко.Тепловая сыпь также образуется в наиболее горячих местах на теле ребенка, таких как подмышки, ступни, запястья и шея. Детские прыщи гораздо реже образуются на этих участках тела вашего малыша. То же самое и с опрелостями. Если у вашего ребенка сыпь в области подгузников, скорее всего, это не детские прыщи.
Экзема
Экзема — это заболевание, вызывающее сухость и шелушение кожи. Хотя покраснение связано как с экземой, так и с детскими прыщами, экзема обычно не вызывает прыщиков, как детские прыщи. Акне приводит к жирной коже, в отличие от сухой, шелушащейся кожи, которую обычно испытывают дети с экземой.
Акне приводит к жирной коже, в отличие от сухой, шелушащейся кожи, которую обычно испытывают дети с экземой.
Токсичная эритема
Токсическая эритема — еще одно распространенное заболевание кожи, которое может проявляться в виде сыпи, крошечных бугорков или красных пятен. Его можно увидеть на лице, груди или конечностях вашего ребенка в первые несколько дней после его рождения.
Токсическая эритема безвредна и обычно исчезает менее чем через неделю после рождения. С другой стороны, детские прыщи могут не исчезнуть сами по себе, если их не лечить.
Если вы заметили какие-либо высыпания на теле вашего ребенка, специалисты Mustela рекомендуют как можно скорее обратиться к лечащему врачу вашего малыша.
Миллия
Милии — это крошечные белые бугорки, которые иногда появляются на лице вашего ребенка. Они возникают, когда мертвые клетки кожи попадают в крошечные карманы кожи и могут появиться в течение нескольких недель после рождения. Милии не связаны с детскими прыщами и не требуют лечения — они обычно возникают и проходят сами по себе.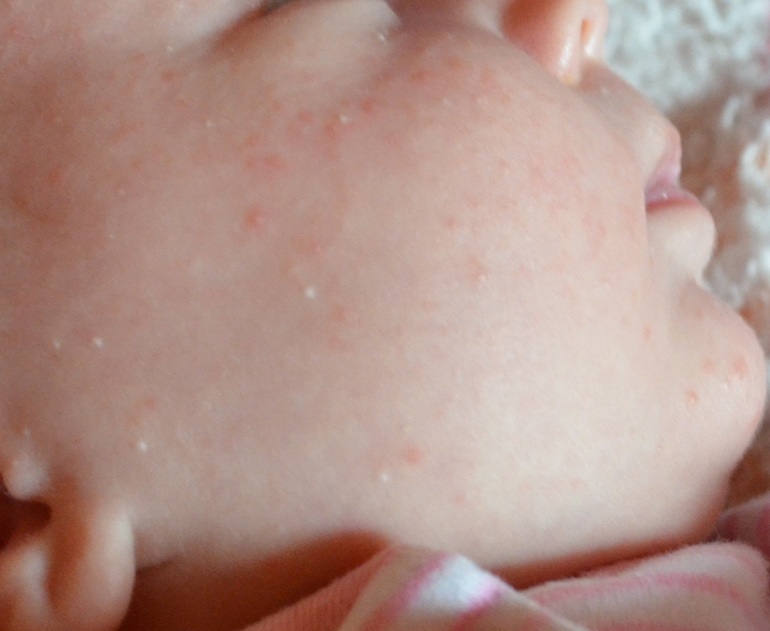
Колпачок для люльки
И последнее, но не менее важное: колпачок для люльки. Колпачок от люльки приводит к появлению небольших маслянистых красноватых шишек, которые обычно образуются на голове и шее ребенка. Основные различия между колыбелью и детскими прыщами заключаются в том, что колпачок образуется на макушке головы ребенка и может казаться твердым или грубым.
Колпачок люльки также может вызвать отслоение кожи. Проще говоря, это детская перхоть. Это должно помочь вам отличить колыбель от детских прыщей.
Что вызывает детские прыщи?
Хотя детские прыщи возникают примерно у 30 процентов новорожденных, врачи не уверены на 100 процентов, что их вызывает.Однако существует несколько правдоподобных теорий о происхождении акне у детей.
Гормоны
Некоторые эксперты считают, что детские прыщи — это результат воздействия материнских гормонов. Воздействие может произойти, когда ваш ребенок находится в утробе матери, или воздействие может произойти при грудном вскармливании.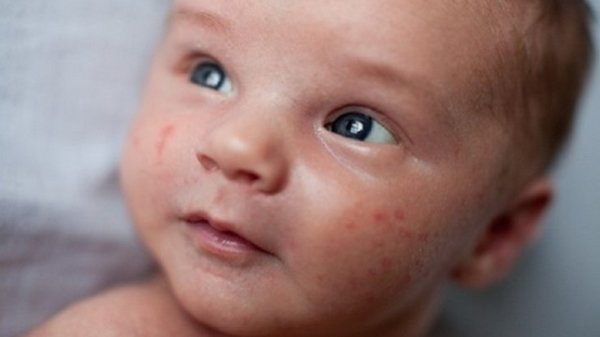
Но не позволяйте этому изменить способ кормления новорожденного! Даже если гормоны грудного молока вызывают у ребенка прыщи, это не серьезное заболевание, которое обычно проходит через несколько дней.
Формула реакции
Так же, как прыщи у вашего малыша могут быть вызваны материнскими гормонами в результате грудного вскармливания, смесь также может иметь значение. Любой активный ингредиент в смеси может быть причиной прыщей вашего ребенка, особенно когда смесь попадает на кожу вашего малыша.
Кормление иногда непредсказуемо и может быть довольно беспорядочным. А если смесь попадет на чувствительную кожу вашего ребенка, это может вызвать у ребенка прыщи. Кроме того, подумайте, срыгивает ли ваш малыш, что, как мы знаем, распространено среди младенцев.Если ваш ребенок постоянно срыгивает смесью — даже если каждый раз совсем немного — это может привести к высыпанию.
Кожа вашего ребенка уже в этом возрасте чувствительна. И когда им на подбородок капает слюна, раз за разом она нацелена на одно и то же место. Поэтому обратите внимание на то, контактирует ли смесь с кожей вашего ребенка, особенно если он склонен к срыгиванию. Это может быть причиной появления прыщей у вашего ребенка.
Поэтому обратите внимание на то, контактирует ли смесь с кожей вашего ребенка, особенно если он склонен к срыгиванию. Это может быть причиной появления прыщей у вашего ребенка.
Дрожжи
Другая теория гласит, что определенные штаммы дрожжей, живущие на коже вашего ребенка, вызывают у ребенка прыщи.В частности, некоторые врачи считают, что причиной этого может быть дрожжевой вид Malassezia. Поскольку дрожжи колонизируют поверхность кожи новорожденного, его кожа воспаляется, и у ребенка образуются прыщи.
Пробиотический дисбаланс
Третье возможное объяснение заключается в том, что детские прыщи вызваны дисбалансом пробиотиков в животе вашего ребенка. Пробиотики — это полезные бактерии, которые нужны человеку в желудке для правильного переваривания пищи.
Когда дети очень маленькие, они все еще пытаются приобрести нужные бактерии и поддерживать их здоровый баланс в своем животе.Некоторые медицинские работники предполагают, что истинной причиной детских прыщей является дисбаланс пробиотиков.
Реакция лекарства
Некоторые лекарства и вирусные заболевания также могут вызвать сыпь на теле вашего ребенка. Если у вашего малыша появляется сыпь или высыпание прыщей после болезни или приема нового лекарства, немедленно сообщите об этом своему врачу.
Неважно, что вызывает прыщи у вашего ребенка, те же простые методы лечения помогут им исчезнуть! Давайте взглянем на 11 лучших советов, как избавиться от прыщей вашего малыша.
11 советов по лечению детских прыщей
Детские прыщи могут длиться от нескольких дней до нескольких месяцев. Для лечения упорных детских прыщей педиатр может назначить лечебный крем или мазь, которые помогут вылечить это заболевание.
Не используйте безрецептурные средства от прыщей, средства для мытья лица или лосьоны, если вы не уверены, что они созданы специально для нежной кожи вашего малыша — с использованием натуральных, растительных и безопасных нежных ингредиентов.
Кожа вашего ребенка в таком юном возрасте очень чувствительна. Использование любой безрецептурной мази может усугубить акне или вызвать дополнительное раздражение кожи, потому что некоторые из ее ингредиентов могут оказаться слишком сильными для мягкой кожи вашего ребенка.
Использование любой безрецептурной мази может усугубить акне или вызвать дополнительное раздражение кожи, потому что некоторые из ее ингредиентов могут оказаться слишком сильными для мягкой кожи вашего ребенка.
1) Избавьтесь от детских прыщей и предотвратите их с помощью мягкого очищающего средства
Удержать детские прыщи под контролем — и даже полностью избавиться от них — можно так же просто, как регулярно чистить ребенка мягким очищающим средством.Но вы не хотите очищать их нежную, чувствительную кожу каким-либо очищающим средством.
Лучше всего использовать тот, который специально разработан для новорожденных. Мы рекомендуем использовать продукт, содержащий мицеллярную воду, например очищающую воду Mustela’s Gentle No Rinse Cleansing Water, чтобы она не сушила их чувствительную кожу.
Лучше всего то, что очищающая вода Mustela’s Gentle No Rinse Cleansing Water не требует смывания и отлично подходит, когда вы в пути!
Мицеллярная вода состоит из крошечных молекул очищающего масла, взвешенных в сверхмягкой воде. Он растворяет грязь и загрязнения, очищая кожу вашего ребенка, не удаляя при этом натуральные масла. А поскольку очищающая вода Mustela Gentle No Rinse Cleansing Water не содержит парабенов, фталатов или феноксиэтанола, ее можно безопасно использовать для детей любого возраста.
Он растворяет грязь и загрязнения, очищая кожу вашего ребенка, не удаляя при этом натуральные масла. А поскольку очищающая вода Mustela Gentle No Rinse Cleansing Water не содержит парабенов, фталатов или феноксиэтанола, ее можно безопасно использовать для детей любого возраста.
2) Не трите кожу ребенка грубой тканью
Грубая ткань может усугубить угревую сыпь у вашего ребенка, еще больше раздражая и без того чувствительную кожу. Вот почему так важно держать ребенка подальше от грубой ткани.Оденьте ребенка в сверхмягкую одежду и держите его кожу подальше от шерсти и других грубых волокон.
Точно так же не купайте ребенка мочалкой. Шероховатая ткань может разорвать неровности и привести к инфекции. Вместо этого вымойте своего малыша руками, но не забудьте удалить все украшения, которые могут уколоть или уколоть.
3) Промокните ребенка насухо после ванны
Полотенца могут быть очень грубыми … особенно на нежной коже вашего ребенка.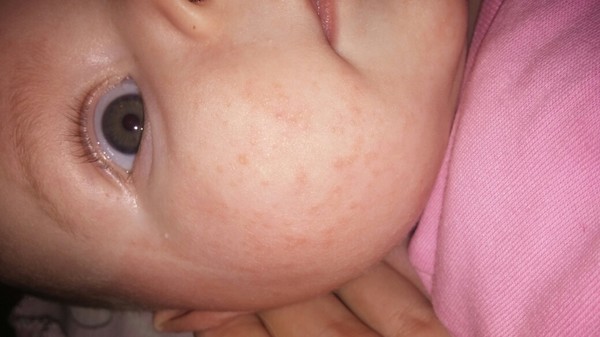 А если они страдают детскими прыщами, ощущение может быть еще хуже.
А если они страдают детскими прыщами, ощущение может быть еще хуже.
Чтобы банные полотенца не испортили прыщи вашего ребенка, всегда промокните их кожу насухо, а не втирайте. Растирание грубой тканью, например полотенцем или мочалкой, может удалить клетки кожи (отшелушить), что в большинстве случаев хорошо. Но для уже раздраженной кожи вашего ребенка это может вызвать больше проблем.
Точно так же тепло, создаваемое вытиранием вашего малыша насухо, может способствовать дискомфорту, вызываемому детскими прыщами. Всегда осторожно промокните кожу ребенка насухо.
4) Не используйте жирные кремы или лосьоны
Прыщи — будь то детские, подростковые или взрослые — возникают из-за закупорки пор.Грязь и масло застревают вокруг волосяного фолликула и создают пробку, которая раздражает окружающую кожу. Визуально это покраснение и припухлость, которые так часто ассоциируются с прыщами. Поскольку прыщи возникают из-за скопления жира и грязи, лучше избегать использования жирных кремов и лосьонов на склонной к акне коже.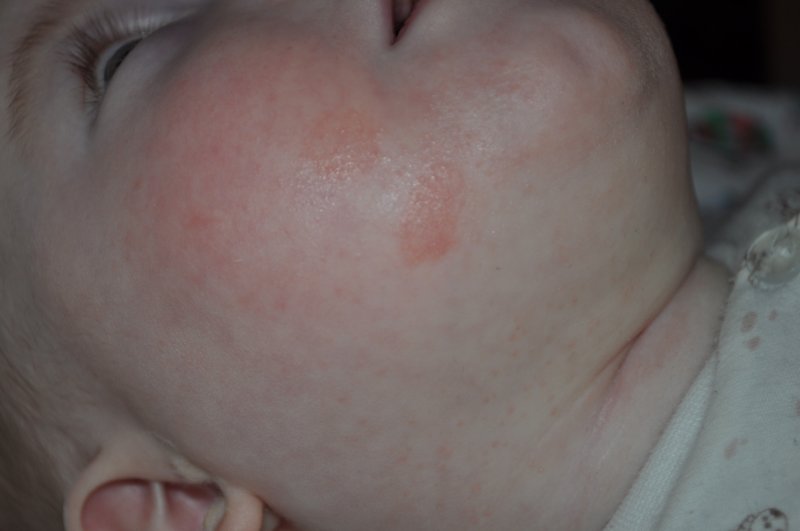
Чтобы кожа вашего ребенка, склонная к акне, оставалась максимально здоровой, независимо от того, есть ли у него вспышка или нет, мы рекомендуем регулярно очищать эту область с помощью очищающей воды Mustela’s No Rinse Cleansing Water или Mustela Soothing Cleansing Water No Rinse для очень чувствительной кожи.
Эти продукты содержат мицеллярную воду, которая помогает поддерживать чистоту кожи вашего ребенка, поскольку мицеллы (микроскопические молекулы очищающего масла) в воде притягиваются к грязи и маслу, которые могут закупорить поры. Таким образом, мицеллы способны вытягивать загрязнения, не раздражая чувствительную кожу.
После очищения кожи ребенка нанесите средство для чувствительной кожи, например, успокаивающий увлажняющий лосьон для тела Mustela’s Soothing Moisturizing Body Lotion. Этот ежедневный лосьон для тела с легкой текстурой специально разработан для новорожденных с очень чувствительной, сыпью или реактивной кожей.
5) Не ковыряйте кочки
У вас может возникнуть соблазн щелкнуть или ткнуть шишки на лице вашего ребенка.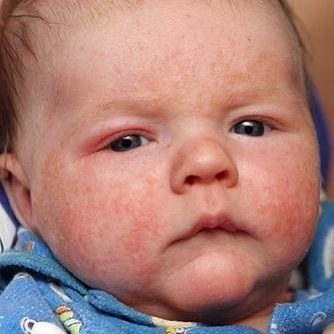 Сделайте все возможное, чтобы противостоять этому побуждению. Вскрытие прыщей в долгосрочной перспективе приносит мало пользы и может привести к инфекции и рубцеванию.
Сделайте все возможное, чтобы противостоять этому побуждению. Вскрытие прыщей в долгосрочной перспективе приносит мало пользы и может привести к инфекции и рубцеванию.
Вы можете даже заставить сальные (маслосодержащие) железы вашего ребенка включиться на полную мощность и вырабатывать еще больше масла. Это дополнительное масло на коже вашего ребенка может вызвать еще один прыщи.
6) Попробуйте грудное молоко
Нет исследований, подтверждающих эти утверждения, но многие мамы клянутся, что грудное молоко помогает избавиться от прыщей у ребенка.Грудное молоко обладает высокими антимикробными свойствами, что помогает сохранить здоровье вашего ребенка. Те же самые противомикробные свойства теоретически могут принести столько же пользы при местном применении (на коже вашего малыша), как и при приеме внутрь.
Просто нанесите пальцем небольшое количество грудного молока на воспаленную кожу ребенка несколько раз в день. Отличное время для этого — период кормления, когда ваш ребенок счастлив и доволен.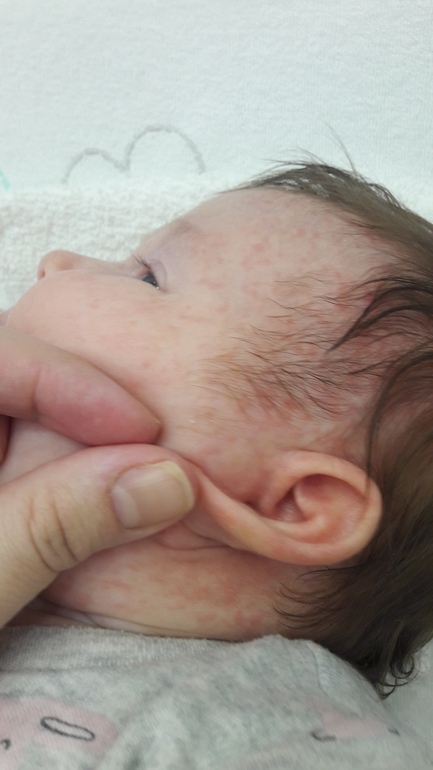
7) Держите раздражители подальше от кожи вашего ребенка
Мы уже говорили о грубых тканях, таких как полотенца, мочалки и одежда, но есть и другие ткани, которые могут раздражать чувствительную кожу вашего ребенка.Держите ребенка подальше от мебели, покрытой грубой тканью. Не позволяйте малышу кататься по ковру, если он особенно царапается.
Возможно, вам даже понадобится осмотреть мягкие игрушки вашего ребенка, чтобы убедиться, что ни одна из них не слишком грубая. А если у вас есть домашние животные, будьте особенно внимательны к содержанию окружающей среды вашего ребенка в чистоте, потому что перхоть может вызвать аллергическую реакцию на склонной к акне коже.
Различные духи также могут раздражать прыщи вашего ребенка. Откажитесь от традиционных духов или освежителей воздуха и используйте вместо них Musti Eau De Soin Spray от Mustela.Этот натуральный спрей с нежным ароматом — универсальный продукт, который можно использовать для себя, своего ребенка или своего постельного белья.
Чтобы окружающая среда вашего ребенка была чистой и не содержала аллергенов, используйте продукты, содержащие только натуральные ингредиенты.
8) Поддерживайте здоровую диету при грудном вскармливании
Большинство мам предпочитают кормить своих новорожденных исключительно грудным молоком в течение первых нескольких месяцев жизни ребенка, если не дольше. Это, конечно, означает, что единственные питательные вещества, которые ребенок получает, поступают непосредственно с молоком матери.
Это прекрасный выбор, поскольку исследования показали, что грудное вскармливание имеет ряд важных преимуществ для здоровья младенцев. Однако это означает, что матери, кормящие грудью, должны быть особенно осторожны с тем, что они вкладывают в свое тело. Следуйте нашим советам, чтобы иметь максимально здоровую диету для грудного вскармливания!
9) Тщательно одевайте своего ребенка
У младенцев очень нежная кожа, которая легко раздражается и не выносит. Это нормально и не о чем беспокоиться. Только не забудьте одеть ребенка в мягкую свободную одежду, чтобы не вызвать вспышку прыщей у ребенка.
Это нормально и не о чем беспокоиться. Только не забудьте одеть ребенка в мягкую свободную одежду, чтобы не вызвать вспышку прыщей у ребенка.
Для стирки детской одежды, простыней и одеял лучше всего использовать детские гипоаллергенные моющие средства. Это защитит кожу вашего малыша от любых раздражающих химикатов, которые могут содержать обычные моющие средства.
Перед сном попробуйте успокаивающую пижаму Mustela Stelatopia Skin Soothing Pyjamas, чтобы снять дискомфорт на коже. Эти пижамы также уменьшат желание вашего малыша щипать прыщи. Вы почувствуете облегчение, узнав, что ваш малыш одет из гипоаллергенного материала, не содержащего парабенов и феноксиэтанола и сделанного из 100% натуральных ингредиентов.
10) Не позволяйте вашему ребенку царапать и ковырять
В отличие от вас, ваш ребенок не понимает, что происходит с его кожей. Отек и зуд могут заставить вашего малыша почесать, потереть или пощипать его прыщи, даже не подозревая об этом.
Если вы видите, что кожа вашего ребенка становится более красной и опухшей, или если вы видите, как ваш малыш растирает воспаленные участки, пора прикрыть его руки варежками или мягкими носками. Это не обязательно должно быть постоянно, и вашему ребенку не обязательно носить их все время.Просто дать прыщам время зажить.
Это не обязательно должно быть постоянно, и вашему ребенку не обязательно носить их все время.Просто дать прыщам время зажить.
11) Будьте терпеливы
Прежде всего, проявите терпение. На то, чтобы организм ребенка нормализовался и обрел равновесие после родового шока, могут потребоваться недели. Со временем состояние улучшится, и кожа вашего ребенка станет мягкой и гладкой. А еще лучше, чтобы вашему ребенку не было неудобно в собственной шкуре. Это улучшает время объятий, дольше дремлет и улучшает привычки кормления.
Если у вас возникнут проблемы с прыщами у ребенка, мы рекомендуем проконсультироваться с врачом.По крайней мере, он или она могут успокоить вас по поводу сыпи у вашего ребенка. Врач может даже решить прописать что-нибудь посильнее, чтобы избавиться от прыщей у вашего ребенка.
Если угри у вашего ребенка выглядят так, как будто они инфицированы (непрозрачная, желтоватая жидкость или кровотечение), немедленно обратитесь к врачу.
Преодоление детских прыщей
Для обеспокоенного родителя более чем естественно быть обеспокоенным и ошеломленным видом прыщей на мягкой коже вашего малыша.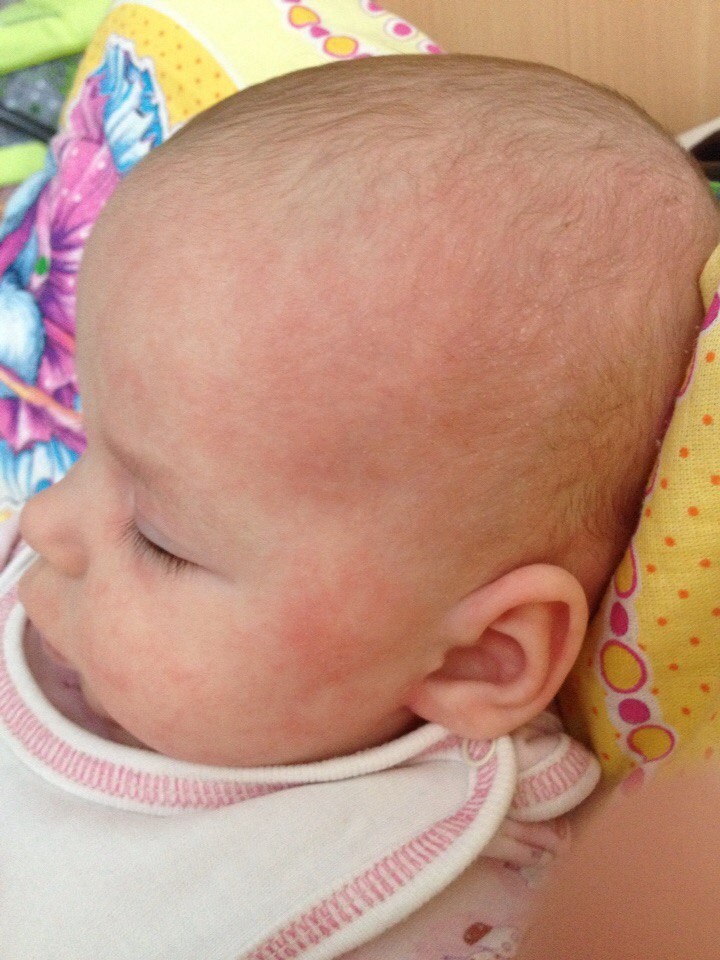 Боритесь с детскими прыщами, используя нежный и любящий подход.
Боритесь с детскими прыщами, используя нежный и любящий подход.
Каждый день не забывайте аккуратно умывать лицо ребенка мягким детским мылом и водой, а затем осторожно промокать его насухо. Всегда избегайте всего, что может вызвать раздражение нежной кожи вашего малыша, включая агрессивные средства по уходу за кожей, одежду, продукты питания и другие предметы в их окружении. И постарайтесь проявить терпение в отношении прыщей вашего ребенка. Следуйте советам в этой статье и помните, что прыщи, скорее всего, нисколько не беспокоят вашего малыша, поэтому постарайтесь не позволять им беспокоить и вас!
Детские прыщи: причины, симптомы и лечение
Ваш прекрасный новорожденный явился на свет впечатляющим успехом, но через несколько недель вы замечаете прыщавые пятна на ее лице.Скорее всего, у нее детские прыщи, заболевание, которое довольно часто встречается у новорожденных. Узнайте больше об этом и о том, что вы можете сделать, чтобы ухаживать за нежной кожей вашего ребенка во время приступа детских прыщей.
Что такое детские прыщи и что их вызывает?
Когда вашему новорожденному ребенку исполняется от 2 до 5 недель, вы можете начать видеть небольшие прыщики на его лице, обычно на щеках, носу, веках, подбородке и / или лбу. Детские прыщи также называют неонатальными прыщами и являются обычным явлением — примерно у 3 из 10 младенцев. Эксперты не совсем уверены, что вызывает прыщи у ребенка, но это может быть связано с одной из следующих причин:
Воспаление кожи вашего ребенка, вызванное дрожжами.
Чрезмерная стимуляция сальных желез на коже ребенка, вызванная контактом с гормонами плаценты во время беременности.
Детские прыщи не имеют ничего общего с типом прыщей, которые могут возникнуть у подростков.
Как выглядят детские прыщи?
Детские прыщи выглядят как крошечные красные или белые бугорки или пустулы, которые появляются на щеках, носу, веках, подбородке и / или лбу вашего ребенка. Иногда прыщи могут распространяться вверх на ее кожу головы, вниз на шею или верхнюю часть туловища. В отличие от прыщей, которые могут возникнуть у подростков и взрослых, детские прыщи не приводят к появлению черных точек или белых угрей.
Иногда прыщи могут распространяться вверх на ее кожу головы, вниз на шею или верхнюю часть туловища. В отличие от прыщей, которые могут возникнуть у подростков и взрослых, детские прыщи не приводят к появлению черных точек или белых угрей.
Как избавиться от детских прыщей?
Не существует домашних средств для избавления от детских прыщей — вам просто нужно подождать, пока они исчезнут сами по себе. Детские прыщи обычно проходят примерно через три-четыре месяца и не оставляют шрамов. А пока вы можете позаботиться о нежной коже ребенка:
Положите чистое мягкое одеяло под голову ребенка, когда он бодрствует, чтобы защитить его кожу от остатков стирального порошка на простынях или одежде
Осторожно умывайте лицо каждый день теплой водой с мягким детским мылом и промокните насухо
Избегайте раздражения прыщей, защемляя или вытирая прыщи, так как это может причинить больший вред или даже привести к инфекции.
 Избегайте увлажнения лица лосьонами или маслами.
Избегайте увлажнения лица лосьонами или маслами.
Когда вам следует обратиться к поставщику медицинских услуг?
Если что-то в цвете лица вашего ребенка кажется необычным или если вы обеспокоены тем, что состояние не улучшается через три-четыре месяца, проконсультируйтесь с лечащим врачом вашего ребенка. Поставщик медицинских услуг может использовать лечебный крем или другое лечение. Но не используйте безрецептурные кремы или лекарства без предварительной консультации с лечащим врачом, так как они могут повредить нежную кожу вашего ребенка.
Кроме того, обратитесь к врачу, если вы когда-нибудь заметите у своего ребенка что-либо из следующего:
Волдыри на коже
Пилинг кожи
Лихорадка
Раздражительность
Плохое кормление.
Как диагностировать угри у ребенка?
Ваш лечащий врач сможет определить, есть ли у вашего малыша детские прыщи или какая-либо другая форма детской сыпи, осмотрев ее.
Итог
Маленькие детские прыщи не уменьшат того, насколько очарователен ваш новорожденный. Как и подростковые прыщи, детские прыщи — это просто то, что может произойти в процессе взросления. Позаботьтесь о коже своего малыша как можно лучше, дождитесь, пока она пройдет, и продолжайте целовать его щечки.
Как мы написали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Американская академия педиатрии и Американский колледж акушеров и гинекологов.Вы можете найти полный список источников, использованных для этой статьи, ниже.
Содержимое этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Детские прыщи (неонатальные угри) у младенцев или младенцев: состояние, методы лечения и фотографии для родителей — обзор
51024 32 Информация для Младенец подпись идет сюда . ..
..Изображения прыщей у новорожденных (доброкачественный цефалический пустулез)
Обзор
У младенцев могут появиться прыщи на лице, которые выглядят точно так же, как прыщи, которые обычно наблюдаются у подростков.Хотя причина детских прыщей неизвестна, это может быть результатом гормонов (андрогенов) матери или ребенка, стимулирующих выработку кожного сала или кожного сала на лицевых железах. Детские прыщи по существу можно разделить на 2 группы: неонатальные прыщи, которые поражают младенцев в первый месяц их жизни; и детские угри, которые обычно поражают детей в возрасте от 3 до 16 месяцев. Неонатальные прыщи, ограниченные лицом, называются доброкачественными головными пустулезами, тогда как детские прыщи обычно более серьезны, чем неонатальные прыщи, и состоят из большего количества поражений.Поздняя форма может длиться от нескольких недель до нескольких месяцев, но большинство случаев обычно разрешаются к 3 годам.
Кто в опасности?
Акне новорожденных встречается примерно у 20% новорожденных. Детские прыщи встречаются реже. Мужчины, как правило, страдают больше, чем женщины, хотя эта причина неизвестна.
Детские прыщи встречаются реже. Мужчины, как правило, страдают больше, чем женщины, хотя эта причина неизвестна.
Признаки и симптомы
Детские прыщи состоят из множества красных приподнятых прыщиков и заполненных гноем шишек, которые обычно встречаются на лице, шее или туловище ребенка.На коже также могут присутствовать черные и белые точки. Язвы и рубцы на пораженных участках могут возникать примерно у 10–15% пораженных младенцев.
Руководство по уходу за собой
В легких случаях детских прыщей использование ежедневного очищающего средства обычно является первым шагом в лечении. Лучше всего использовать нежные очищающие средства без отдушек, которые следует наносить на пораженный участок ежедневно. Кожа новорожденных и младенцев очень чувствительна, поэтому следует избегать интенсивной очистки.
Когда обращаться за медицинской помощью
В целом детские прыщи безвредны и не требуют срочного ухода.Если у вас есть какие-либо вопросы или вы чувствуете, что прыщи на коже вашего ребенка ухудшаются, несмотря на ежедневное очищение с мягким мылом, лучше всего обратиться к педиатру.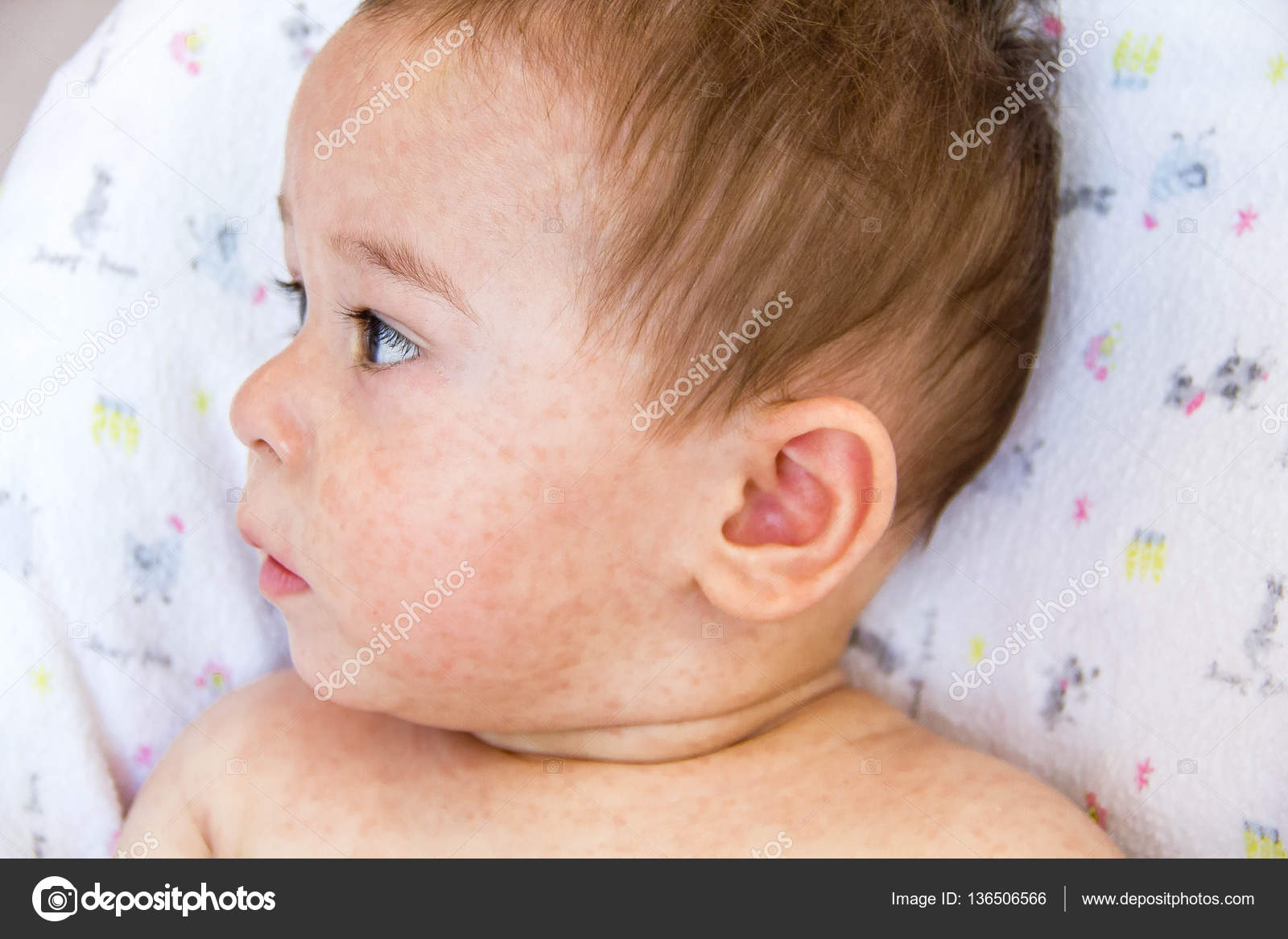 Кроме того, если ваш ребенок склонен царапать или ковырять эти поражения, существует риск развития бактериальной кожной инфекции на пораженных участках, и лучше всего обратиться за дополнительной медицинской помощью.
Кроме того, если ваш ребенок склонен царапать или ковырять эти поражения, существует риск развития бактериальной кожной инфекции на пораженных участках, и лучше всего обратиться за дополнительной медицинской помощью.
Лечение, которое может назначить ваш врач
В легких случаях лечение по рецепту, как правило, не требуется, и поражения могут исчезнуть с помощью нежной очистки кожи.Большинство врачей назначают 2,5% перекиси бензоила в качестве лечения первой линии. Это гель, который наносится на кожу; это широко используемый продукт от прыщей. Обычно он хорошо переносится, но может вызывать сухость. Следующим курсом терапии в тяжелых случаях является добавление перорального антибиотика. Большинство младенцев могут прекратить прием пероральных антибиотиков в течение 18 месяцев. В редких случаях акне может усугубляться грибком, поэтому для лечения кожи необходимо наносить противогрибковое средство. Педиатр вашего ребенка может запросить помощь детского дерматолога в тяжелых случаях акне. Кроме того, в тяжелых случаях или случаях, резистентных к терапии, может потребоваться исследование основного гормонального (эндокринного) нарушения.
Кроме того, в тяжелых случаях или случаях, резистентных к терапии, может потребоваться исследование основного гормонального (эндокринного) нарушения.
Надежные ссылки
MedlinePlus: АкнеКлиническая информация и дифференциальная диагностика акне у новорожденных (доброкачественный цефалический пустулез)Список литературы
Берман, Ричард Э., Роберт Клигман и Хэл Б. Дженсен. Учебник педиатрии Нельсона. Elsiever Health Sciences: июль 2007 г.
Habif.Клиническая дерматология, 4 -е издание . Mosby Inc: Нью-Йорк, 2004.
Зителли, Бэзил Дж. И Холли Дэвис. Атлас детской физической диагностики. Mosby Inc: август 2007 г.
Почему у младенцев появляются прыщи? Все, что вам нужно знать
Большинство из нас может вспомнить хотя бы один полутравматический опыт, связанный с прыщами в подростковом возрасте, верно? Те дни, вероятно, остались позади, и прыщи, возможно, уже выпали из вашего поля зрения — не считая случайных прыщей или прыщей.
И вот однажды вы берете своего новорожденного и обнаруживаете… детские прыщи ? Да, детские прыщи на удивление распространены! Наши педиатры в Нашвилле из Медицинской Группы Сент-Томас составили эти краткие вопросы и ответы, чтобы ответить на ваши вопросы и помочь вам в уходе за своим младенцем.
Во-первых, да! Не волнуйся. Детские прыщи довольно распространены среди младенцев. (И это не вызовет их даже близко к тому уровню социального затруднения, который они смогут испытать четырнадцать лет спустя!)
У новорожденных все еще есть много материнских гормонов, циркулирующих в их организме в первые несколько недель после рождения.Эти гормоны могут вызывать появление прыщей на лице (например, на подбородке, щеках, лбу и веках). Нередко можно увидеть детские прыщи на груди, шее или спине.
Прежде чем винить себя, мама, стоит упомянуть, что детские прыщи возникают не только из-за материнских гормонов. Поскольку поры на коже вашего новорожденного не полностью развиты, ваш ребенок может быть подвержен развитию прыщей, вызванных каким-либо другим внешним раздражителем.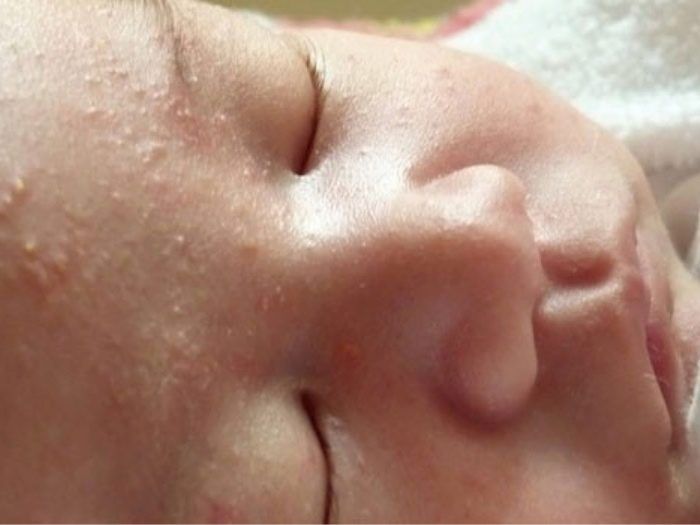
Когда у ребенка появляются прыщи?
Сорок процентов всех новорожденных заболевают прыщами в возрасте двух-трех недель.(В некоторых случаях детские прыщи могут присутствовать при рождении.) Это состояние может длиться до шести месяцев. Важно отметить, что детские прыщи не вызывают образования рубцов (например, прыщей в более позднем возрасте) и не являются показателем будущих проблем с прыщами у подростков / взрослых.
Что помогает ребенку от прыщей?
Детские прыщи обычно проходят самостоятельно без какого-либо специального домашнего или профессионального медицинского ухода. Тем не менее, вы можете аккуратно очищать и сушить кожу салфеткой два или три раза в день. Не используйте лекарства от прыщей, мыло, лосьон или другие химические вещества.Также, как и в случае с прыщами у взрослых, нельзя сдавливать и ковырять!
Могу ли я быть
уверена, что это детские прыщи? Или что-то еще? Конечно, не все припухлости или прыщи на коже — это детские прыщи.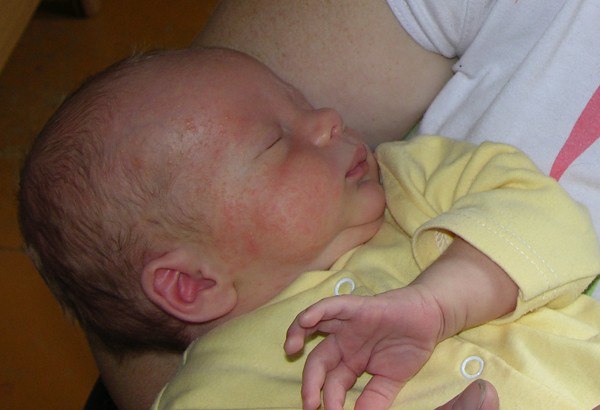 У младенцев могут развиться аналогичные признаки раздражения в результате милиумов, тепловой сыпи, опрелостей, детской экземы или колыбели. Если вас беспокоит, что раздражение кожи может быть чем-то большим, чем детские прыщи, поговорите со своим педиатром из Нэшвилла в Медицинской группе Сент-Томас.
У младенцев могут развиться аналогичные признаки раздражения в результате милиумов, тепловой сыпи, опрелостей, детской экземы или колыбели. Если вас беспокоит, что раздражение кожи может быть чем-то большим, чем детские прыщи, поговорите со своим педиатром из Нэшвилла в Медицинской группе Сент-Томас.
В чем разница между милиами и детскими прыщами?
Милии (маленькие белые шишки, которые иногда появляются на лице младенца) похожи на детские прыщи, но совершенно не связаны между собой. Эти шишки обычно присутствуют при рождении, тогда как прыщи у ребенка обычно появляются через несколько недель. Эти белые шишки возникают, когда небольшие чешуйки кожи попадают в карманы прямо под поверхностью кожи. Почти у половины младенцев есть милиумы на верхней части щек, подбородке или носу. Эти небольшие шишки не являются ни болезненными, ни заразными и проходят сами по себе всего за пару недель.Никакой специальной стирки, чистки или обработки не требуется.
Детские прыщи (и милиумы) обычно больше беспокоят молодых родителей, чем ребенка. Оба эти условия просто требуют немного времени и терпения! Через несколько недель (или, самое позднее, месяцев) у вашего малыша разовьется ровный и чистый цвет лица!
Оба эти условия просто требуют немного времени и терпения! Через несколько недель (или, самое позднее, месяцев) у вашего малыша разовьется ровный и чистый цвет лица!
Обратитесь к педиатру в Нашвилле, TN
Вас беспокоят прыщи у ребенка? Чтобы записаться на прием к сертифицированному педиатру в Нэшвилле, свяжитесь с St.Thomas Children and Adults Medical Group по телефону +1 (615) 297-2700. Наши педиатры в Нэшвилле уже более 40 лет предлагают качественную помощь на пересечении Зеленых холмов, Сильван-Парка и Бель Мид.
Детские прыщи (неонатальные угри): определение, симптомы, причины, лечение
Что такое детские прыщи?
Детские прыщи, также известные как неонатальные прыщи или головной пустулез новорожденных, возникают в течение первых недель после рождения и вызывают белые и красные прыщи на щеках, носу и лбу младенца, хотя высыпания также могут появиться на подбородке, волосистой части головы, шее, спине. , или грудь.Детские прыщи встречаются у 20% новорожденных.
Симптомы
Детские прыщи носят временный характер и обычно развиваются в течение двух-четырех недель после рождения ребенка и сохраняются в течение нескольких дней или недель. В некоторых случаях детские прыщи могут длиться несколько месяцев.
Симптомы детских прыщей, которые могут быть более выраженными, когда ребенок плачет или суетлив, включают:
- Красные прыщики
- Грубая неровная сыпь
- Маленькие белые пустулы или белые точки
Baby Acne vs.Детские прыщи
Если симптомы появляются в возрасте от 3 до 6 месяцев, это называется младенческим акне.
Как и неонатальные угри, детские угри обычно поражают лицо и чаще возникают у мальчиков. Этот тип прыщей обычно проходит сам по себе в течение трех месяцев или года, но иногда он может быть более серьезным и иметь риск образования рубцов. В результате может потребоваться длительное лечение ретиноидами и антибактериальными средствами местного действия. Иногда также проводится тестирование на повышенный уровень гормонов.
Иногда также проводится тестирование на повышенный уровень гормонов.
Большинство случаев младенческого акне проходит к 4 или 5 годам, но некоторые остаются активными до полового созревания. Младенцы с детской акне в анамнезе имеют повышенную заболеваемость подростковыми акне. Если у вашего ребенка появляются прыщи, сообщите об этом своему педиатру.
Диагностика
Ваш педиатр может диагностировать акне у новорожденных во время стандартного осмотра, осмотрев их кожу. Кроме того, они могут спросить вас, есть ли у вас в семье угри и / или мог ли ваш ребенок контактировать с чем-то, что могло вызвать раздражение его чувствительной кожи.
В рамках диагностики ваш педиатр может исключить распространенные кожные заболевания новорожденных и младенцев, которые можно принять за детские прыщи, в том числе:
Экзема
Красная, воспаленная, зудящая сыпь, которая может быть чешуйчатой, твердой или слизистой, экзема является наследственной формой кожной чувствительности, которая вызывает очень сухую кожу. Обычно это проявляется примерно через три месяца в виде сухости на щеках, но может переходить на другие части тела. К счастью, экзема имеет тенденцию улучшаться, когда младенцы становятся старше, а кожа становится менее чувствительной.
Обычно это проявляется примерно через три месяца в виде сухости на щеках, но может переходить на другие части тела. К счастью, экзема имеет тенденцию улучшаться, когда младенцы становятся старше, а кожа становится менее чувствительной.
Erythema Toxicum Neonatorum
У 70% новорожденных появляются пустулы, окруженные пятнистой красной областью. Шишки, похожие на укусы, обычно появляются в возрасте двух или трех дней (причина неизвестна) и проходят примерно через неделю без лечение, хотя они могут повторяться в течение нескольких недель.
Тепловая сыпь
Тепловая сыпь, также известная как потница или потница, возникает, когда потовые железы блокируются и пот остается под кожей.Она поражает до 4% младенцев и чаще всего возникает в жаркую влажную погоду. Тепловая сыпь, которая выглядит как скопление крошечных шишек, окруженных красной кожей, обычно проходит, когда коже дают остыть.
Детский себорейный дерматит
Многие родители знают эту чрезвычайно распространенную сыпь как «колыбель», потому что чаще всего она возникает на коже головы, хотя другие пораженные участки могут включать за ушами, складки на шее, руках и ногах, а также область подгузников. Как и детские прыщи, детский себорейный дерматит часто проходит сам по себе в течение нескольких недель или месяцев.
Как и детские прыщи, детский себорейный дерматит часто проходит сам по себе в течение нескольких недель или месяцев.
Милия
Половина новорожденных испытывают эти крошечные жемчужно-белые или желтые шишки, которые вызваны чрезмерным ростом белка в коже. Обычно они исчезают сами по себе через месяц.
Причины
Точная причина появления прыщей у ребенка неизвестна, но некоторые эксперты считают, что воздействие материнских гормонов во время беременности играет определенную роль. Поскольку детские прыщи чаще встречаются у мальчиков, чем у девочек, также может быть вовлечено повышение уровня андрогенов (мужских гормонов).Взаимодействие с другими людьми
Кроме того, некоторые исследования показывают, что воспалительная реакция на колонизацию кожи дрожжами Malassezia является причиной детских прыщей.
Другие причины детских прыщей могут включать:
- Аллергическая реакция
- Некоторые лекарства
- Чувствительная кожа, раздраженная молоком, смесями или срыгиванием
- Вирусные заболевания
Лечение
Новорожденные прыщи, как правило, не о чем беспокоиться; это не вредит вашему ребенку и является чисто косметической проблемой, которая редко вызывает рубцы.
Подавляющее большинство случаев проходят сами по себе через один-три месяца, когда размер сальных желез ребенка и количество продукции масла уменьшаются.
Хотя это редко необходимо, высыпания можно лечить с помощью следующих лекарственных препаратов. Однако никогда не наносите средство на кожу ребенка без предварительной консультации с педиатром:
- Крем с азелаиновой кислотой (противовоспалительное средство)
- Пероксид бензоила или эритромицин (антибактериальные средства)
- Ретиноиды для местного применения (для сохранения чистоты пор)
Копинг
Несколько простых шагов помогут вам справиться с кожей ребенка и ухаживать за ней в домашних условиях:
- Напомните себе, что это выглядит хуже, чем кажется вашему ребенку, и что детские прыщи со временем исчезнут.
- Осторожно очистите нежную кожу вашего ребенка теплой водой (не горячей) или мягким мылом.
- Избегайте интенсивного мытья, чистки и использования увлажняющих кремов и других жирных или жирных кремов и лосьонов, которые могут усугубить проблему.


 Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне
Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне
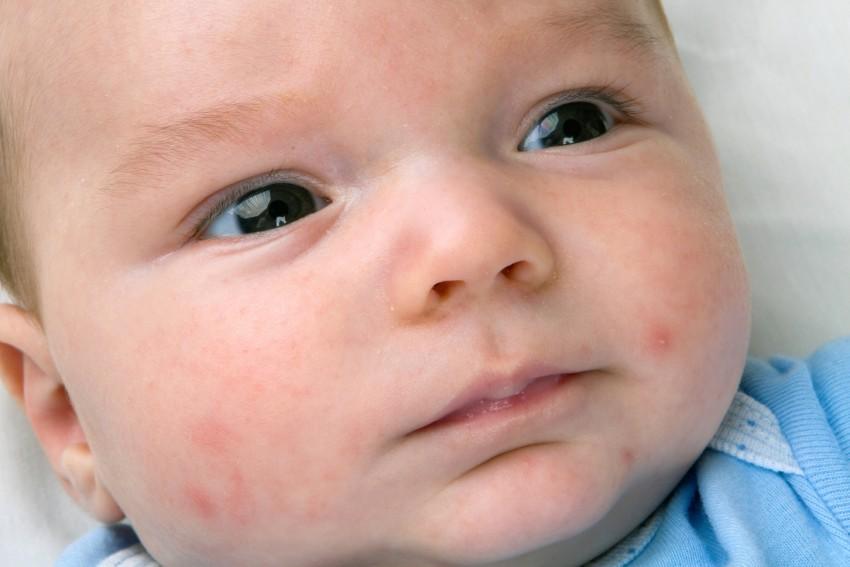 Если не лечить экзему, это может привести к появлению струпьев и мокроты.
Если не лечить экзему, это может привести к появлению струпьев и мокроты. Избегайте увлажнения лица лосьонами или маслами.
Избегайте увлажнения лица лосьонами или маслами.