Болят бока при беременности: Какие боли бывают во время беременности, когда это нормально и что делать от боли при беременности | 74.ru
Боль в животе при беременности
На всем протяжении беременности, особенно в первые три месяца, будущую маму терзают различные страхи. Самый главный из них – боязнь неблагополучного исхода беременности. Пациентки часто воспринимают боль в животе при беременности как первый симптом грядущих неприятностей. Однако стоит понимать, что далеко не всегда это свидетельствует об угрозе выкидыша или другой проблеме.
Причины боли в животе на фоне беременности
1. Погрешности в питанииВполне вероятно, что дискомфорт появился на фоне спазмов или вздутия. Боль в нижней части живота при беременности может быть следствием хронических заболеваний пищеварительной системы. Плотный ужин, недостаточно приготовленная или не совсем свежая пища оказывают дополнительную нагрузку на кишечник. Это может привести к повышенному газообразованию и возникновению ощущения тяжести.
Стоит помнить о том, что беременность — это дополнительная нагрузка на органы пищеварения.
2. Нагрузка на мышцы живота и связочный аппарат
Во время беременности растет и давление на мышцы и связки в области живота. Почувствовать дискомфорт можно при резких движениях, чихании, смене положения. Боль резкая, но кратковременная. Принимать обезболивающие препараты нет необходимости: мышцам сложно сразу адаптироваться, поэтому просто будьте аккуратны.
Еще боль в животе в любом из триместров может возникнуть из-за перенапряжения мышц живота. Боли эти возникают при физических нагрузках, перенапряжении.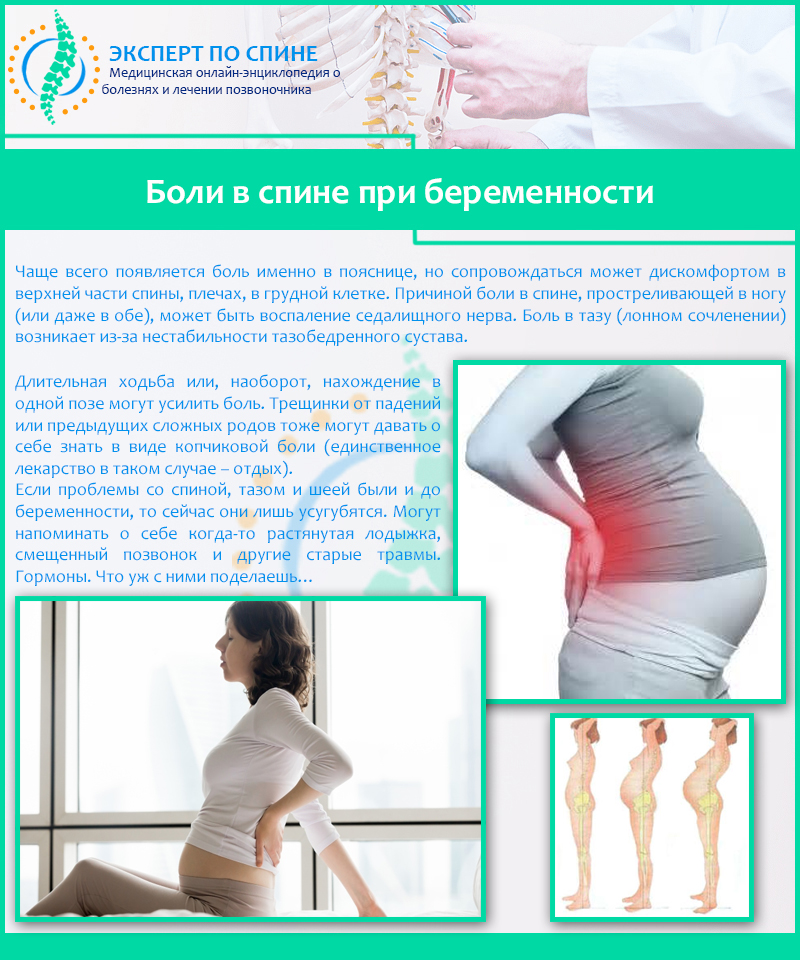 Чтобы боль утихла, достаточно просто отдохнуть и расслабиться.
Чтобы боль утихла, достаточно просто отдохнуть и расслабиться.
3. Обострение заболеваний
В редких случаях на фоне беременности могут обостряться такие заболевания как панкреатит или кишечная непроходимость. Могут появиться и симптомы аппендицита. Боль при таких состояниях специфическая: она нарастает, сопровождается повышением температуры тела и тошнотой, головокружением. Не исключено, что пациентке может потреблваться операция. Поэтому ни в коем случае нельзя терпеть боль до последнего, а как можно скорее обратиться к врачу или вызвать «скорую».
В клинике Скандинавия есть все необходимое для проведения оперативного вмешательства любой сложности в том числе и у беременных женщин. Опытные хирурги “Скандинавии” могут провести операцию даже в момент родов.
4. Гинекологические проблемы
Угроза выкидыша
Боль при беременности может означать и угрозу выкидыша. Ощущения при этом не похожи на нечто другое:
Ощущения при этом не похожи на нечто другое:
-
ноющая, схваткообразная боль;
-
боль, отдающая в поясницу;
-
не стихает при приеме обезболивающих;
-
есть выделения из половых органов (от светло-коричневого до красного цвета)
-
кровотечения.
При подобных симптомах нужно обязательно обратиться к акушеру-гинекологу. Врач направит пациентку в стационар для обследования и сохранения беременности. В клинике “Скандинавия” расположено отделение патологии беременности. Специалисты отделения работают с особыми случаями и принимают беременных 24/7 до 22 недели. В клинике женщина проходит УЗИ-мониторинг состояния плода, анализы на хорионический гонадотропин (ХГЧ), инфекции, заболевания, передающиеся половым путем. Все это поможет выявить причину острого состояния.
Ни в коем случае не надейтесь на «авось» и принятие «но-шпы» по советам подруг. Течение беременности для каждой женщины индивидуально, и только своевременная врачебная помощь определяет благополучное ее вынашивание.
Внематочная беременность
Внематочная беременность развивается тогда, когда оплодотворенная яйцеклетка не опускается в полость матки, а застревает в маточной трубе по разным причинам.При этом тесты на беременности дают положительный результат. Однако во время УЗИ плодное яйцо в матке не наблюдается. Внематочная беременность обычно прерывается на сроке 5-7 недель. Это сопровождается разрывом маточной трубы и внутренним кровотечением.
Симптомы:
В этом случае женщине необходима срочная операция. Нельзя ждать: нужно срочно вызывать скорую из-за угрозы жизни женщины.
Современные стандарты диагностики предписывают назначать первую УЗИ-диагностику на сроке 4-6 недель.
Если любые из вышеперечисленных симптомов возникли на сроке более 22 недель, стоит также обратиться к специалисту. Особенно важно срочно вызвать скорую помощь, если у вас открылось кровотечение, выросло давление, появились тошнота или рвота.
В родильном доме Скандинавия есть дородовое отделение, где всегда можно получить необходимое лечение и пройти любые обследования после 22 недели беременности. Наш роддом находится в составе многопрофильной клиники на улице Ильюшина, где мы можем привлечь любого специалиста и помочь каждой беременной женщине.
Боль в животе при беременности у женщин всегда вызывает панику. Но делать этого не стоит. Нужно глубоко вдохнуть, и… набрать телефон своего врача! Ваш перинатолог сразу же назначит вам консультацию, чтобы вы точно знали, что с вами происходит и что можно сделать.
Напоминаем наш адрес:
Отделение патологии беременности
Санкт-Петербург, ул. Ильюшина, д.4 корп.1
Комендантский проспект
тел: +7(812) 600-77-77
РЕЖИМ РАБОТЫ
круглосуточно
Родильный Дом
Санкт-Петербург, ул. Ильюшина д.4 корп.2
Комендантский проспект
тел./факс: + 7 (812) 600-7777, 600-78-75
РЕЖИМ РАБОТЫ
круглосуточно
посещение: с 9:00 до 21:00
Если вас беспокоит боль в животе вы можете обратиться к одному из наших врачей:
Акушеры-гинекологи
Акушеры-гинекологи родильного отделения
Методы борьбы с болью в бедре во время беременности
Методы борьбы с болью в бедре во время беременности
Боль в области тазобедренного сустава во время беременности это широко распространенным симптомом, с которым вы можете столкнуться. Этот симптом чаще всего ощущается на поздних сроках беременности, особенно в третьем триместре. Это происходит потому, что ваше тело организовывается себя для важного дела. Болезненность и боль зачастую ощущается сильнее всего на той стороне, на которой малыш располагается в вашей матке.
Этот симптом чаще всего ощущается на поздних сроках беременности, особенно в третьем триместре. Это происходит потому, что ваше тело организовывается себя для важного дела. Болезненность и боль зачастую ощущается сильнее всего на той стороне, на которой малыш располагается в вашей матке.
Во время беременности ваше тело вырабатывает гормоны, которые позволяют соединительной ткани расслабляться и смягчаться. В результате этого суставы, а также связки между костями в вашем тазе начинают ослабевать. Повышение гибкости этих костей необходимо для того, чтобы ребенок мог легче двигаться через таз в течение всего периода родов. Боль в пояснице, в дополнение к изменениям осанки, плюс более тяжелая матка, могут стать причиной болезненности, которую вы чувствуете.
Способы облегчения боли в бедре на протяжении всей беременности :
Занятия аэробикой, которые одновременно укрепляют мышцы спины и мышцы живота, уменьшают боль в бедре.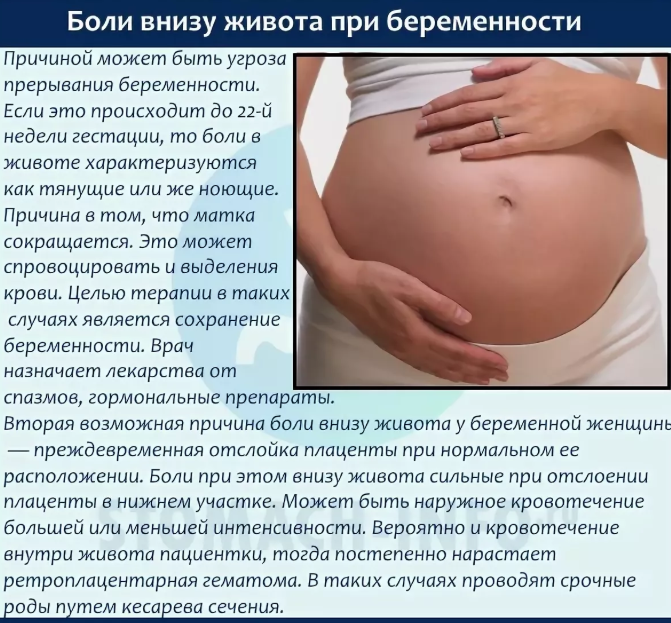 Одной из тренировок, которая может принести облегчение, является поднятие бедер выше уровня груди и одновременное лежание на спине в течение нескольких минут. Принятие теплой ванны, теплые компрессы на болезненную область также могут уменьшить боль. Кроме того, массаж тоже может облегчить боль.
Одной из тренировок, которая может принести облегчение, является поднятие бедер выше уровня груди и одновременное лежание на спине в течение нескольких минут. Принятие теплой ванны, теплые компрессы на болезненную область также могут уменьшить боль. Кроме того, массаж тоже может облегчить боль.
По мере приближения даты родов, старайтесь спать на боку, согнув ноги в коленях. Использование специальных подушек для поддержки живота может облегчить беспокойство во время сна. Если лежа на боку усиливается боль в бедре, подложите подушку или одеяло под поясницу. Это позволит уменьшить нагрузку на бедра.
В каком случае стоит позвонить своему врачу?
Если боль в бедре сопровождается давлением или дискомфортом в области таза до 37-й недели беременности, обязательно обратитесь к вашему акушеру-гинекологу. Это может быть сигналом преждевременных родов.
Наряду с тазовым давлением, другими признаками преждевременных родов являются:
Спазмы в животе, а также дискомфорт, преимущественно в нижней части живота
Боль в пояснице, которая распространяется на переднюю и боковые стороны тела, не проходящая после смены положения
Непредвиденные схватки, которые происходят примерно каждые десять минут
Что делать, если болит живот при беременности
Чек-лист для тех, у кого болит живот при беременности
Признаки того, что всё в порядке : боль не слишком сильная, проходит, когда вы отдыхаете или меняете положение или после посещения туалета.
- Примите удобное положение.
- Отдохните и попробуйте расслабиться. Дайте себе полчаса, в течение которых вы будете заняты поиском удобного положения.
- Подумайте, что могло стать причиной боли: вспомните, что вы ели и когда последний раз ходили в туалет.
- Проверьте, нет ли у вас подозрительных выделений из влагалища.
Когда вызывать скорую
- При любых кровотечениях из влагалища на фоне боли в животе.
- Если вы чувствуете регулярные схватки или приступы боли.
- Если боль усиливается и не проходит через 30–60 минут, а вы при этом отдохнули.
Когда идти к врачу
- При любых необычных выделениях из влагалища.
- Если вы чувствуете боль при мочеиспускании.
- Если вы чувствуете боль в пояснице.
Почему болит живот при беременности
Во-первых, живот может болеть по самым банальным причинам, которые никак не связаны с беременностью: вы съели что-то не то, или съели слишком много, или подхватили лёгкую инфекцию, или у вас просто диспепсия (несварение).
Во-вторых, во время беременности повышается риск запоров, от которых также может болеть живот. Так что нужно внимательно следить за питанием и есть больше клетчатки (то есть свежих фруктов и овощей), чтобы стул был регулярным. Если диета не помогает, надо применять слабительные, которые разрешены беременным. Например, сироп лактулозы или обычные глицериновые свечки.
В-третьих, есть и специфические причины боли, которые связаны именно с новым положением. И их можно разделить на две большие группы: неопасные и опасные.
Когда боли в животе не опасны
Беременность перестраивает многие процессы в организме женщины. Изменения сосредоточены в области живота и иногда отзываются болью.
Боли роста
Когда плод увеличивается в размерах, матка растягивается , что само по себе может быть неприятно. Но вместе с маткой растягиваются и связки, которые её поддерживают. Кому-то везёт ничего такого не почувствовать за все девять месяцев, а кому-то приходится постоянно искать удобное положение во второй половине беременности, когда плод становится крупным.
Кому-то везёт ничего такого не почувствовать за все девять месяцев, а кому-то приходится постоянно искать удобное положение во второй половине беременности, когда плод становится крупным.
Перемещение органов
Матка растёт, занимает брюшную полость, а остальным органам приходится подвинуться . Это движение тоже может вызывать боль и неприятные ощущения в разных частях живота.
Тренировочные схватки
Они появляются ближе к родам, в третьем триместре. При них шейка матки не раскрывается, а беременности ничего не угрожает . От настоящих схваток их отличает сила (тренировочные довольно мягкие) и регулярность. Настоящие схватки усиливаются и постоянно учащаются, а тренировочные приходят и уходят, когда им вздумается.
Когда боли в животе при беременности опаснее всего
Опасные случаи — это те, что угрожают плоду или беременной женщине. Но, как правило, угрожают они обоим.
Внематочная беременность
Когда тест показывает две полоски, УЗИ ещё не проводили, а живот внезапно и нестерпимо болит, нужно как можно быстрее оказаться в больнице. Резкие боли в начале беременности могут быть показателем внематочной беременности .
Резкие боли в начале беременности могут быть показателем внематочной беременности .
В норме яйцеклетка оплодотворяется, когда находится в маточной трубе. Уже в оплодотворённом виде она «доплывает» до матки и там прикрепляется к её стенке. Иногда этот процесс идёт неправильно и оплодотворённая клетка прикрепляется прямо к стенке маточной трубы. Но труба не может заменить собой матку: она банально не умеет так растягиваться.
И когда зародыш становится слишком крупным для трубы, она рвётся, вызывая внутреннее кровотечение. Это опасное состояние, которое требует немедленной операции. В этом случае очень трудно сохранить маточную трубу в целости, возможно, её придётся удалять.
Поэтому не отказывайтесь от УЗИ на ранних сроках.
Процедура помогает выявить, правильно ли расположено плодное яйцо, и, если обнаруживается внематочная беременность, провести операцию менее травматично, сохранив функции маточной трубы.
Выкидыш
Выкидыш — это самопроизвольное прерывание беременности. У него может быть масса причин, начиная с нежизнеспособности плода и заканчивая необъяснимыми случаями. Так или иначе, назначать лечение может только врач, поэтому при основных симптомах выкидыша — боли и кровотечении — необходимо срочно звонить в скорую.
У него может быть масса причин, начиная с нежизнеспособности плода и заканчивая необъяснимыми случаями. Так или иначе, назначать лечение может только врач, поэтому при основных симптомах выкидыша — боли и кровотечении — необходимо срочно звонить в скорую.
Выкидыш может случиться в любом триместре. Только после 24-й недели он уже называется преждевременными родами. И чем ближе к родам, особенно после 34-й недели, тем выше шансы, что всё закончится удачно и для матери, и для плода.
Почему случаются выкидыши →
Отслойка плаценты
Плацента — это временный орган, который соединяет плод с маткой. Именно через плаценту плод получает всё необходимое для роста. В норме плацента плотно прилегает к матке и отделяется только после родов. Но иногда частичная или полная отслойка плаценты происходит раньше.
Это состояние вызывает сильную боль и может быть опасно и для плода, и для матери . Спасение одно — звонить в скорую, если боль в животе не проходит после отдыха и смены положения. Кровотечение при отслойке бывает внутренним и его легко пропустить. Поэтому не стесняйтесь обращаться за помощью медиков во время беременности.
Кровотечение при отслойке бывает внутренним и его легко пропустить. Поэтому не стесняйтесь обращаться за помощью медиков во время беременности.
Аппендицит
У беременных женщин нечасто, но воспаляется аппендикс — примерно в одном из тысячи случаев . Возможно, виноваты передвижения внутренних органов.
Опасность же в том, что воспалённый аппендикс трудно диагностировать. Например, если матка «отодвинула» отросток слепой кишки назад. Вовремя замеченный аппендицит, как правило, не создаёт угрозы беременности. Операция и общий наркоз, понятно, не особенно полезны для плода, но и не означают, что с дальнейшим его развитием будет что-то не так.
Как распознать и вылечить аппендицит →
Читайте также
Боль в мышцах при беременности
Мышечная боль в период беременности считается неизбежным явлением, связанным с естественными процессами, изменением работы многих органов и систем.
Буквально с первой недели зачатия гладкие мышцы, которые выстилают полые органы (матку), поперечнополосатые мышцы, сосудистая и гормональная система начинают «готовиться» к родам. Такая всеобщая трансформация организма будущей матери действительно провоцирует дискомфорт различной степени интенсивности, особенно, если женщина до беременности не утруждала себя занятиями спортом, укреплением мышечных волокон, поддержкой физической формы. В таком случае сократительное свойство мышц снижено изначально, и активизация функции мышечной ткани провоцирует болевой симптом в связи с хроническим гипертонусом, перенапряжением.
Такая всеобщая трансформация организма будущей матери действительно провоцирует дискомфорт различной степени интенсивности, особенно, если женщина до беременности не утруждала себя занятиями спортом, укреплением мышечных волокон, поддержкой физической формы. В таком случае сократительное свойство мышц снижено изначально, и активизация функции мышечной ткани провоцирует болевой симптом в связи с хроническим гипертонусом, перенапряжением.
Причины боли в мышцах при беременности
Беременность кроме того, что приносит радостное ожидание, порой вызывает вполне объяснимые дискомфортные и даже болевые ощущения. Чаще всего боль концентрируется в мышечной ткани и связках, поскольку именно они подвергаются усиленной нагрузке, растяжениям.
Причины боли в мышцах при беременности могут быть как физиологическими, так и патологическими.
- Физиологические причины, провоцирующие мышечную боль у беременных женщин.
- Организм женщины становится словно «двойным» — в нем бьется два сердца, собственное и сердце плода, соответственно появляется дополнительный круг кровотока.

- Сердечная мышца беременной женщины испытывает повышенную нагрузку и увеличивается в размерах.
- Объем кровотока увеличивается до 6-7 литров.
- Организм беременной женщины нуждается в двойном объеме кислорода для нормального питания тканей, в том числе мышечных.
- Особенной нагрузке подвергается позвоночник и окружающие его мышцы, вес беременной женщины может увеличиться на 10-20 килограммов.
- 70-75% женщин испытывают болевой симптом той или иной интенсивности в области спины из-за временной дисфункции позвоночника.
- Увеличение размеров матки неизбежно влечет за собой смещение центра равновесия, тяжести, соответственно мышцы поясницы и таза подвергаются повышенной нагрузке.
- Меняется осанка и походка женщины, мышцам плечевого пояса, шейного, грудного отдела приходится работать в режиме гипертонуса.
- Увеличение веса тела приводит к нарушению венозного кровотока, соответственно болят мышцы ног.

- Переедание или наоборот, недостаток питательных веществ из-за тошноты и рвоты, вызванных токсикозом, могут нарушить витаминно-минеральный баланс, соответственно мышечная ткань не получает должного питания, развивается миалгия.
- Патологические причины боли в мышцах при беременности:
- Заболевание сердечнососудистой системы, снижение кровоснабжения мышечной ткани.
- Атеросклеротические изменения в сосудистой системе.
- Воспалительные процессы в мышцах, фасциях, суставах, вызванные инфекциями.
- Неврологические состояния, связанные с остеохондрозом позвоночного столба.
- Фибромиалгия в анамнезе.
- Локальная травма мышцы (оссифицирующий процесс).
- Нефропатологии (пиелонефрит).
- Инфекционные патологии, чаще всего генитальный герпес.
- Паховая грыжа, пупочная грыжа.
- Варикозное расширение вен, в том числе вагинальный варикоз.

Прежде чем, перейти к перечислению причин, приведем некоторые статистические данные:
В каких зонах может проявиться боль в мышцах при беременности?
- Наиболее подвержены изменениям мышцы абдоминальной области – прямые мышцы живота. Эти скелетные мышцы до беременности выполняли функцию поддержания упругого пресса, формировали его. После зачатия прямые мышцы должны выполнять совершенно другую задачу — поддерживать увеличивающуюся в размерах матку. Атоничные, нетренированные мышцы живота подвержены риску болезненных растяжений, в результате чего появляется боль.
- Мышцы таза, которые не только поддерживают матку и другие органы на положенных местах, но и непосредственно участвуют в процессе родовой деятельности.
- Мышцы спины могут болеть из-за нетипичного смещения центра тяжести, чрезмерной нагрузки увеличивающегося тела. Атоничный мышечный корсет не способен справляться с дополнительной нагрузкой, мышцы растягиваются, воспаляются, женщина чувствует боль в спине.
- Мышцы ног, которые могут болеть, начиная с первого триместра.
 Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.
Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы. - Мышцы груди, которые под влиянием изменений в гормональном балансе, увеличиваются из-за усиленного кровообращения, активизирующегося лимфотока.
- Паховые мышцы могут болеть по разным причинам, но чаще всего болевой симптом обусловлен физическим перенапряжением или влиянием специфического гормона релаксина на связочный аппарат. Болевой симптом в паху может не касаться мышечной ткани, но ощущения отражаются именно в мышцах, так бывает при нефропатологиях, заболеваниях пищеварительного тракта и даже при запоре. Также боль в мышцах паха при беременности может быть вызвана множеством нефизиологичных причин — варикозным расширением сосудов лонного сочленения, инфекционными заболеваниями органов малого таза и другими.
- Мышцы влагалища при беременности испытывают повышенную сосудистую нагрузку, меняется венозная гемодинамика, снижается эластичность мышечной ткани, появляется боль.

- Статистика утверждает, что 70-75% беременных женщин испытывают боли в области поясницы, мышцы которой подвержены повышенной нагрузке в силу увеличения веса тела и физиологического смещения внутренних органов
Следует отметить, что при беременности не все виды мышц спазмируются, есть и такие, которые, напротив, релаксируются. Расслабление гладкой мускулатуры с одной стороны позволяет доставлять кислород и питательные вещества в плаценту, с другой стороны может вызвать рефлекторные иррадиирующие боли от чрезмерно атоничных органов (желчного пузыря, желудка, кишечника).
Обобщая, можно сказать, что организм будущей матери испытывает порой запредельную нагрузку, сравнимую по оценке специалистов лишь с интенсивностью подготовки космонавтов. Соответственно, женщина периодически ощущает болевые симптомы, чаще всего локализованные в спине, тазовой области, животе и ногах.
Почему болят мышцы при беременности
Почему беременная женщина испытывает боль в мышцах? Самый простой ответ таков – по причине системных физиологических изменений в организме. Этапы и виды трансформации можно обозначить таким образом:
Этапы и виды трансформации можно обозначить таким образом:
- Гормональная перестройка организма.
- Изменяется уровень прогестерона и эстрогена, начинается повышенная секреция релаксина. Прогестерон нужен для повышения тонуса как гладкой мускулатуры матки, так и другой мышечной ткани, особенно важна выработка прогестерона в первом триместре, чтобы зачатие действительно перешло в беременность, закрепилось. Кроме влияния на состояние матки, прогестерон способствует стимуляции развития груди, мышцы молочных желез размягчаются, железы увеличиваются. Помимо явно благотворного влияния на организм прогестерон угнетает активность иммунной системы, чтобы она в процессе «распознавания» не отвергла внедрившийся в матку эмбрион (плод). Таким образом, сниженная иммунная защита – это потенциальный риск инфекционных, бактериальных инфекций, заболеваний, нередко сопровождающихся мышечной болью. Также прогестерон может способствовать задержке соли и жидкости в организме, что в свою очередь нарушает скорость нормального кровообращения, венозного оттока и провоцирует боли различного характера, в том числе и миалгии.

- Повышенный уровень эстрогена выполняет задачу активизации роста матки, если эстрогена слишком много, он работает как диуретин, порой чересчур активно. В итоге развивается нарушение водно-солевого, электролитного баланса и появляется боль в мышцах
- Хорионические гонадотропин и соматомаммотропин не провоцируют миалгия сами по себе, однако ускоряют все обменные процессы, и несколько увеличивают мышечную массу груди, реже других зонг тела (ягодиц, стопы).
- Заболевания органов и системм кровоснабжения малого таза в анамнезе также могут быть ответом на вопрос – почему болят мышцы при беременности. Среди них распространены и чаще всего диагностируются следующие:
- Киста яичника.
- Фибромиома матки.
- Аднексит.
- ВРВМТ – варикозное расширение вен малого таза
- Причинами болевых ощущений в мышечной ткани при беременности могут быть также такие патологии и острые состояния:
- Пиелонефрит.

- Воспаление аппендикса.
- Желчекаменная болезнь.
- Ущемление паховой грыжи.
- Ущемление межпозвоночного диска.
- Угроза выкидыша.
- Запоры, метеоризм.
- Растяжение связок.
- Травмы мышц.
- Отслойка плаценты.
- СРК – синдром раздраженного кишечника.
- Кишечная непроходимость.
- Генитальный герпес.
- Симфизит (в третьем триместре).
- Общая венозная недостаточность, окклюзия вен.
- Мочекаменная болезнь.
- Схватки Брэкстона-Хикса, ложные, тренировочные схватки.
Симптомы боли в мышцах при беременности
Признаки и симптомы боли в мышцах у беременных чаще всего носят преходящий характер, более интенсивные ощущения, особенно, хронические нуждаются в немедленной диагностике, госпитализации и лечении.
Миалгия – боль в мышечной ткани может ощущаться как:
- Стреляющая боль.

- Острая, кинжальная боль (редко).
- Ноющая, тянущая (часто).
- Ломящая.
- Жжение, покалывание.
В зависимости от провоцирующего фактора, симптомы боли в мышцах при беременности могут быть временными, ситуативными, преходящими или же постоянными, хроническими. Как правило, дискомфорт в той или иной зоне тела у будущей матери носят преходящий характер, боль может стихать или вовсе нейтрализоваться с течением беременности, сменой триместров. Это обусловлено постоянными изменениями в организме женщины, которые напрямую влияют на состояние мышечной ткани.
Симптомы физиологически допустимых состояний:
- Ноющая боль в ногах, стихающая при перемене позы тела, в покое.
- Тянущие боли в спине, стихающие при леком массаже, расслабляющих процедурах.
- Боль в паху, стихающая в покое.
- Распирающая, тянущая боль в спине, в тазовой области, обусловленная растяжением связки.

- Схваткообразная боль, связанная с тренировочными спазмами, схватки Брэкстона-Хикса.
Тревожные признаки, требующие вызова врача, осмотра и медицинской помощи:
- Внезапная, спонтанная сильная боль с тенденцией к усилению.
- Боль, не стихающая в покое или при перемене позы, положения тела.
- Миалгия, сопровождающаяся повышением температуры тела.
- Мышечная боль, которая длится более 2-3-х дней, даже не острая и не интенсивна.
- Боль в мышцах схваткообразного характера с нетипичными выделениями из влагалища (кровь).
- Симптомы «острого живота» — боль, падение артериального давления, тахикардия, цианоз кожных покровов.
Боли мышц живота при беременности
Болевой абдоминальный симптом у беременной женщины напрасно считается обычным явлением, естественным сигналом растяжения мышц из-за увеличения матки. Действительно, с каждым днем матка становится все больше, особенно это заметно во втором триместре, когда смещенный центр равновесия провоцирует изменение походки женщины. Боли мышц живота при беременности может свидетельствовать о патологическом развитии процесса вынашивания плода или других серьезных заболеваниях – киста, воспаление аппендицита. К счастью, болевой симптом у беременных в области живота в 75-80% обусловлен напряжением и растяжением круглой связки, которая выполняет функцию поддержки матки. Дно таза выстлано трехслойной мышечной тканью и фасциями, это обеспечивает опору для практически всех органов половой системы, а также и для органов брюшной полости. Матку поддерживают толстые связки, одна из которых – круглая непосредственно держит матку на месте. Увеличение размеров матки провоцирует растяжение круглой связки, что вполне естественно сопровождается болью в области живота.
Боли мышц живота при беременности может свидетельствовать о патологическом развитии процесса вынашивания плода или других серьезных заболеваниях – киста, воспаление аппендицита. К счастью, болевой симптом у беременных в области живота в 75-80% обусловлен напряжением и растяжением круглой связки, которая выполняет функцию поддержки матки. Дно таза выстлано трехслойной мышечной тканью и фасциями, это обеспечивает опору для практически всех органов половой системы, а также и для органов брюшной полости. Матку поддерживают толстые связки, одна из которых – круглая непосредственно держит матку на месте. Увеличение размеров матки провоцирует растяжение круглой связки, что вполне естественно сопровождается болью в области живота.
Точно так же нагрузке подвергается и мускулатура, особенно гладкая (стенки матки) и мышцы живота. Если будущая мать не укрепляла мышечную ткань заранее с помощью спорта, упражнений, прямые мышцы и мышцы пресса во время беременности растягиваются или чрезмерно напрягаются, поскольку им приходится участвовать в поддержке растущей матки. Именно слишком быстрое растяжение, гипертонус мышц провоцирует болевые симптомы, веди во время вынашивания малыша объем талии может увеличиться почти вдвое, например с 65 до 100сантиметров.
Именно слишком быстрое растяжение, гипертонус мышц провоцирует болевые симптомы, веди во время вынашивания малыша объем талии может увеличиться почти вдвое, например с 65 до 100сантиметров.
Боль мышц живота при беременности чаще всего не требует вмешательства врача и специального лечения, однако женщине нужно насторожиться, если болевой симптом не стихает при перемене позу, отдыхе, релаксации. Поэтому при любых тревожных болевых ощущениях лучше проконсультироваться с лечащим гинекологом.
Перечень основных неотложных состояний, при которых могут появиться болевой мышечный симптом в области живота:
- Акушерские состояния:
- Угроза выкидыша.
- Септический выкидыш (клиника острого живота).
- Эктопическая беременность, внематочная беременность.
- Фибромиома.
- Отслойка плаценты.
- Разрыв аневризмы (селезеночная артерия, почечная артерия и другие).

- Растяжение и разрыв матки.
- Общие патологии, проявляющиеся болями в животе, в том числе мышечными:
- Пиелонефрит в острой форме.
- Аппендицит.
- Спонтанная гематома в прямой мышце живота (кровоизлияние в ткань мышцы).
- Острый холецистит.
- Цистит (боль внизу живота, в промежности).
- Хроническое воспаления яичника.
- Пупочная грыжа.
- Грыжа паха.
Если при беременности болят мышцы ног
Чаще всего боль в ногах у беременных женщин – это либо сосудистые нарушения (варикоз), провоцирующие ноющие, тянущие боли, либо судороги, особенно в ночное время суток.
Почему при беременности болят мышцы ног?
- Плоскостопия, которое, конечно, было и до беременности, но период вынашивания плода усугубляет нагрузку на мышцы и провоцирует их перенапряжение (гипертонус). Для профилактики болевых симптомов, которые чаще всего локализуются в икрах ног и усиливаются при ходьбе, женщине следует приобрести ортопедические стельки и выбирать обувь на устойчивом, среднем каблуке с достаточно жесткой, фиксирующей стопу, подошвой.

- Сосудистые дисфункции. Увеличение веса беременной женщины неизбежно влечет за собой дополнительную нагрузку на сосудистую систему. Если до беременности в анамнезе уже был варикоз, следует носить компрессионное белье, чулки, чтобы снизить давление на стенки сосудов. Мышцы при варикозном расширении болят из-за того, что не получают должного питания.
- Несоблюдение правил полноценного, рационального питания, в результате чего мышечная ткань недополучает необходимые белки, углеводы, витамины и микроэлементы. Часто судорожный синдром наблюдается в женщин, придерживающихся строгой вегетарианской диеты.
Часто при беременности болят мышцы ног в области икры, то есть икроножные мышцы. Судороги – это сильная боль, которую женщины описывают так – «сводит ноги». Наиболее распространены ночные судороги икроножных мышц, что обусловлено естественным расслаблением тела и диссонансом между релаксом и хроническим мышечным гипертонусом. Также нередко случаются и гипногогические судороги, то есть спазмы мышц перед фазой глубокого сна. Судорожный синдром в 65% случаев диагностируется в середине беременности, когда потребности развивающегося плода стремительно растут, а ресурсы материнского организма уже значительно истощены.
Судорожный синдром в 65% случаев диагностируется в середине беременности, когда потребности развивающегося плода стремительно растут, а ресурсы материнского организма уже значительно истощены.
Возможные причины судорог:
- Дефицит витаминов группы В, магния, калия, кальция.
- Сохранение вредных привычек – курение, злоупотребление кофеиносодержащими напитками.
- Снижение уровня сахара в крови.
- Анемия, пониженный уровень гемоглобина.
- Варикозное расширение вен.
- Синдром syndromum venae cavae inferioris — нижней половой вены, когда в горизонтальном положении (ночью) матка давит на крупный сосуд, нарушается венозный отток, развиваются судороги. Этот синдром встречается у 80% беременных в третьем триместре.
- Злоупотребление диуретиками для ликвидации отечности.
Если при беременности болят мышцы между ног
Несмотря на все радостные и волнительные моменты ожидания малыша, период его вынашивания сопровождается преходящими дискомфортными ощущениями.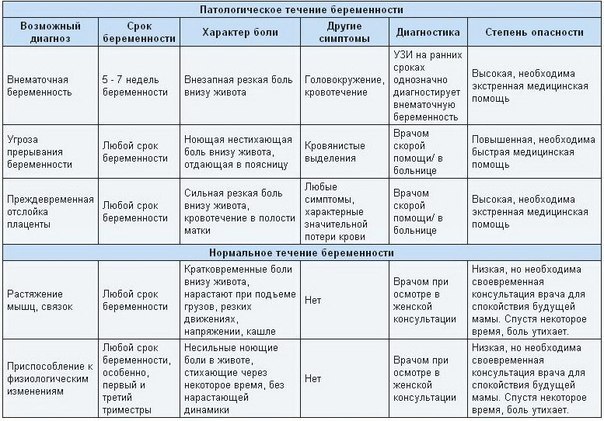 Кроме того, что у будущей мамы болит внизу живота, в пояснице, есть немало симптомов, которые могут дополнительно осложнить беременность, например, болят мышцы между ног. На самом деле такая боль, скорее всего, появляется не в мышцах, а в связках, нервных окончаниях.
Кроме того, что у будущей мамы болит внизу живота, в пояснице, есть немало симптомов, которые могут дополнительно осложнить беременность, например, болят мышцы между ног. На самом деле такая боль, скорее всего, появляется не в мышцах, а в связках, нервных окончаниях.
Обусловлено это повышенной секрецией специфического гормона – релаксина. Его основная задача – снижение (ингибирование) сократительной функции матки в первом триместре для того, чтобы беременность сохранилась. Кроме того, позже релаксин нужен для расслабления, размягчения тазовых костей, симфиза, подготовки их к родовой деятельности. Релаксин начинает вырабатываться буквально с первой недели зачатия, но последствия его влияния ощущаются позднее, во 2-м, и особенно в 3-м семестре. Обычно беременная женщина предъявляет жалобу «болят мышцы между ног» именно на этих сроках, боль также ощущается в бедрах, в области лобка, внизу живота.
Еще одной причиной, провоцирующей болевой симптом в паховой области, между ног, может быть неврологический фактор – ущемление седалищного нерва. Защемление нервных корешков происходит из-за давления увеличивающейся матки, а боль проецируется на ягодицы, область паха, в нижние конечности. Такую боль нельзя отнести к истинной миалгии, хотя она и затрагивает мышечную ткань.
Защемление нервных корешков происходит из-за давления увеличивающейся матки, а боль проецируется на ягодицы, область паха, в нижние конечности. Такую боль нельзя отнести к истинной миалгии, хотя она и затрагивает мышечную ткань.
Беременность, болят мышцы между ног – это состояние может быть вызвано банальным перенапряжением, когда женщина переоценивает собственные физические возможности и продолжает заниматься спортивными упражнениями без учета своего особенного положения. Такие случаи нередки у профессиональных танцовщиц, спортсменок, которые продолжают деятельность в период беременности.
Что может снять боль в мышцах между ног?
- Отдых и разумная физическая активность (отказ от перегрузок).
- Бандаж, поддерживающий мышцы, связки.
- Щадящие физиотерапевтические процедуры (только по назначению врача).
- Теплые компрессы.
- Выполнение комплекса специальных упражнений для беременных на подготовительную растяжку мышц.

Если болят мышцы паха при беременности
Весь период беременности происходит увеличение венозного давления, особенно это касается сосудов нижних конечностей. Этот процесс обусловлен повышенным венозным давлением увеличивающейся матки и в то же время более медленное давление в венах паха и ног. Растущая матка сдавливает тазовые вены, отток крови от ног затруднен, это одна из причин, почему болят мышцы паха при беременности.
Кроме того, боль в паху объяснима еще одной физиологически допустимой причиной.
Во втором триместре значительно растягивается круглая связка, задача которой – поддерживать матку. Боль в паховой области при растяжении связки может быть очень острой, но кратковременной, она может ощущаться как спазм, судорога, иррадиирующая вниз живота.
Кроме физиологического растяжения объяснением, почему болят мышцы паха при беременности, могут стать такие факторы:
- Паховая грыжа.
 Боль локализуется справа или слева в результате снижения тонуса местной опорной мышечной ткани. В итоге кишечные петли могут выскользнуть под давлением увеличивающейся матки прямо в пах. Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.
Боль локализуется справа или слева в результате снижения тонуса местной опорной мышечной ткани. В итоге кишечные петли могут выскользнуть под давлением увеличивающейся матки прямо в пах. Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки. - Увеличение лимфоузлов, расположенных в паху. Увеличенные лимфатические узлы могут быть признаком инфекционного воспалительного процесса в органах малого таза. Как правило, беременная женщина проходит тщательное обследование при постановке на учет, и воспаления фиксируются в карточке. Однако, сам процесс вынашивания плода может спровоцировать обострение таких заболеваний как аднексит, параметрит, проктит, эндометрит, в результате развивается болевой симптом, в том числе и в мышцах.
- Мочекаменная болезнь также провоцирует боль, которая виде почечной колики может отражаться в мышечных тканях спины, бедер или паха в зависимости от расположения конкремента.
 Если камень локализован низко, боль будет проявляться именно в паховой области.
Если камень локализован низко, боль будет проявляться именно в паховой области. - Боль в мышцах паха при беременности может быть отраженной, когда из-за повышенной нагрузки на позвоночник происходит ущемление нервных окончаний в пояснично-крестцовой области.
- Ушиб, удар паха.
- Генитальный герпес, который проявляется в виде эритематозных папул, зуда, влагалищных выделений, увеличения лимфоузлов, миалгии и гипертермии.
- ВРВМТ – варикозное расширение вен малого таза, заболевание, развивающееся бессимптомно, но при беременности приобретающее острую форму. Венозная гемодинамика нарушается, развиваются тянущие боли в паху, в ногах.
Когда болят мышцы промежности при беременности
Мышцы кишечника, желчного пузыря, пищевода и желудка при беременности физиологически более расслаблены, так как непосредственно участвуют в питании плода, однако мышцы спины, живота и мышцы промежности наоборот, подвергаются повышенной нагрузке и напрягаются. Это, пожалуй, первая и наиболее распространенная причина, объясняющая почему болят мышцы промежности при беременности.
Это, пожалуй, первая и наиболее распространенная причина, объясняющая почему болят мышцы промежности при беременности.
Кроме того, мышечная ткань промежности может болеть из-за давления увеличивающейся матки на нервные окончания и связки, расположенные в этой зоне. Как правило, боль в промежности после родов стихает безвозвратно, что доказывает физиологичность и естественность болевого симптома. Исключением могут стать болезненные ощущения, обусловленные сильным растяжением промежности из-за симфизита, которые развивается во второй половине беременности.
Симфизит в свою очередь объясняется дефицитом кальция в костной ткани, первичным или вторичным. Боль при симфизите ноющая, тянущая, ощущение ломота распространяется в области таза, в паху, в промежности, особенно, если женщина, лежа в постели, старается выпрямить ноги.
Перегрузки и своеобразное «размягчение» тазовых костей, которые, кроме того, что подвергаются давлению матки, «готовятся» к родам (организм для этого секретирует релаксин), приводят к болевому симптому. Он может ощущаться как тянущая или стреляющая боль в области поясницы, внизу живота и в мышечной ткани промежности. Как компенсаторное следствие мышечного гипертонуса развивается гипотония, снижение эластичности мочевого пузыря, мочеиспускательного канала. Для будущих матерей типично непроизвольное мочевыделение даже при легком напряжении мышц живота или спины – при смехе, при кашле. Такой же симптом наблюдается у некоторых женщин при приседании или нагрузке на мышцы промежности.
Он может ощущаться как тянущая или стреляющая боль в области поясницы, внизу живота и в мышечной ткани промежности. Как компенсаторное следствие мышечного гипертонуса развивается гипотония, снижение эластичности мочевого пузыря, мочеиспускательного канала. Для будущих матерей типично непроизвольное мочевыделение даже при легком напряжении мышц живота или спины – при смехе, при кашле. Такой же симптом наблюдается у некоторых женщин при приседании или нагрузке на мышцы промежности.
Также в период вынашивания плода у женщины могут болеть мышцы в этой зоне по причине венозного застоя, недостаточности. Если при постановке на учет в анамнезе числится варикозное расширение вен, скорее всего болевой симптом в паху, в промежности, в ногах будет неизбежен, но обратим при правильно подобранном лечении.
Почему болят мышцы влагалища при беременности
Влагалище – это орган, вмещающий множество нервных окончаний, рецепторов, сосудов, поэтому оно очень зависит от качества работы системы кровообращения.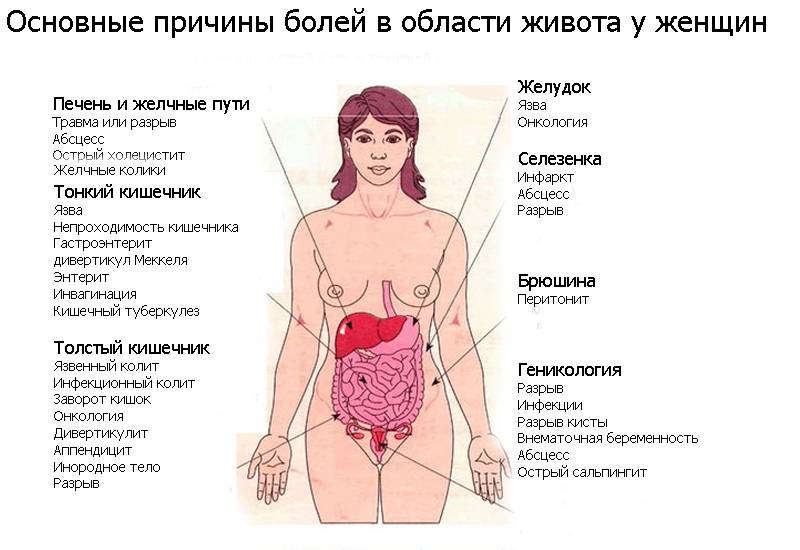
Болят мышцы влагалища при беременности? Причин может быть несколько:
- Весовая нагрузка на тазовую область, соответственно снижение активного кровотока и снижение питания тканей влагалища. Застойные явления, отечность – это типичное состояние, сопутствующее беременности, результат которого – преходящие боли в области паха и во влагалище. Кроме болевого симптома женщина может чувствовать зуд, покалывания, которые, как правило, стихают в покое, в горизонтальном положении (отток крови).
- Варикозное расширение вен, варикоз половых губ. Это патологическое явление может быть связано только с периодом беременности, но может наблюдаться и до нее. Варикоз половых губ может быть обусловлен слабой клапанной системой сосудов, избыточным весом, воспалительными процессами во внутренних органах малого таза, постоянным физическим перенапряжением (ношением тяжестей). Кроме того, варикоз беременных может быть объясним повышенной секрецией прогестерона и эстрогенов, удлинением и расширением всей кровеносной сети, начиная с 10-й недели после зачатия.
 Маточный кровоток активизируется в течение всего периода вынашивания и достигает пика (600-700 мл в минуту) к моменту родов. Соответственно маточные трубы неизбежно утолщаются и гиперимируются, шейка матки отекает, отекают и половые губы, появляются болевые ощущения.
Маточный кровоток активизируется в течение всего периода вынашивания и достигает пика (600-700 мл в минуту) к моменту родов. Соответственно маточные трубы неизбежно утолщаются и гиперимируются, шейка матки отекает, отекают и половые губы, появляются болевые ощущения.
Симптоматика варикоза может проявляться в таких признаках:
- Тянущая боль в паху, во влагалище.
- Ощущение распирания в половых губах.
- Отечность влагалища.
- Сухость, недостаточность смазки, зуд.
- Возможно появление видимых варикозных узелков на половых губах, в паху.
Если болят мышцы влагалища при беременности, причину можно искать в прошлом. Если женщина задолго до зачатия систематически принимала гормональные контрацептивы или гормональные препараты для лечения хронического заболевания, ее сосудистая система привыкла к помощи гормонов. В период беременности, без привычной дозы гормональных веществ сосуды могут работать не в полную силу, венозный отток нарушается, развиваются застойные явление в нижней части живота и боль, в том числе и во влагалище
Когда при беременности болят мышцы пресса
Мышцы живота, которые до зачатия отвечали за состояние и внешний вид пресса, при беременности должны выполнять совершенно иную задачу. Поддержка матки, других внутренних органов – вот новая функция прямых мышц, которые локализованы в передней части брюшины. Мышцы пресса – это две мышцы, правая прямая и левая прямая, которые соединяются в месте, названном очень поэтично – «белая линия» живота. Прямые мышцы берут начало от нижнего отдела грудины, от нижних ребер, простираясь вниз вертикально по абдоминальной области, достигают лобковой кости, где и закрепляются. Прямые мышцы пересекаются специфическими сухожильными элементами – перемычками, именно это сочетание прямых и поперечных мышц дает столь желаемые визуальный эффект «кубиков» пресса. Однако для нормальной беременной женщины кубики не столь важны, как здоровье малыша и ее собственное здоровье, которое порой омрачается дискомфортными болевыми ощущениями. Прямые мышцы (пресс) все 9 месяцев подвергаются изменениям, ведь они все время должны удерживать растущую матку. В этом состоянии они способны постоянно смыкаться в месте «белой линии» и постепенно равномерно расходятся по бокам.
Поддержка матки, других внутренних органов – вот новая функция прямых мышц, которые локализованы в передней части брюшины. Мышцы пресса – это две мышцы, правая прямая и левая прямая, которые соединяются в месте, названном очень поэтично – «белая линия» живота. Прямые мышцы берут начало от нижнего отдела грудины, от нижних ребер, простираясь вниз вертикально по абдоминальной области, достигают лобковой кости, где и закрепляются. Прямые мышцы пересекаются специфическими сухожильными элементами – перемычками, именно это сочетание прямых и поперечных мышц дает столь желаемые визуальный эффект «кубиков» пресса. Однако для нормальной беременной женщины кубики не столь важны, как здоровье малыша и ее собственное здоровье, которое порой омрачается дискомфортными болевыми ощущениями. Прямые мышцы (пресс) все 9 месяцев подвергаются изменениям, ведь они все время должны удерживать растущую матку. В этом состоянии они способны постоянно смыкаться в месте «белой линии» и постепенно равномерно расходятся по бокам. Именно это явление называется диастазом, именно оно объясняет, почему при беременности болят мышцы пресса.
Именно это явление называется диастазом, именно оно объясняет, почему при беременности болят мышцы пресса.
Диастаз может быть не у каждой будущей матери, у тех, кто ранее занимался спортом, вел активный образ жизни, был в движении, укреплял пресс, диастаз наблюдается очень редко. Однако и у тех, кто совершенно не уделял время спорту и «приобрел» во время беременности диастаз, он проходит через 2-4 месяца после родов, таково уникальное адаптивное свойство мышечной ткани.
Если при беременности болят мышцы пресса, это считает вполне допустимым явлением, но при определенных условиях и ощущениях:
- Мышцы пресса болят только в области пупка, боли преходящие, появляются после 12-й недели с постепенно стихают по мере адаптивного растяжение мышц.
- Прямые мышцы живота болят только при физической нагрузке.
- Боль в области пресса не связана с повышением температуры тела, не перемещается вниз живота и не носит острый, интенсивный характер.

- Все остальные болевые симптомы в области прямых мышц нуждаются в наблюдении врача, в этом смысле лучше перестраховаться и минимизировать риск возможных осложнений.
Почему болят паховые мышцы при беременности
Болевой симптом в области паха у беременных может быть спровоцирован различными факторами, диагностика которых довольно затруднительна. Дело в том, что область паха не считается отдельной анатомической единицей, скорее это зона соединения бедер и сочленения брюшной полости. В паху крепится большое количество различных мышц, которые называют приводящими мышцами, именно они отвечают за движение бедер и их крепление к тазу. Также в паховой зоне расположен канал, включающий одни из самых крупных артерий организма – бедренные сосуды, там же располагается важный элемент – круглая связка матки, которая в период беременности подвержена сильному растяжению.
Обычно паховая боль хорошо знакома спортсменам и тем, кто подвергается интенсивной физической нагрузке, но также болят паховые мышцы и при беременности.
Причины, по которым появляется боль в мышцах паха у беременной женщины?
- Физиологическое растяжение круглой, поддерживающей матку, связки.
- Варикоз.
- Инфекционные воспалительные заболевания органов, расположенных в тазовой области. Воспаления вызывают увеличение лимфатических паховых узлов, боль.
- Аднексит, воспаление придатков, яичников.
- Дефицит кальция, связанный с его повышенным расходом в период беременности.
- Распирающая боль в спине, отдающая в пах, может не иметь отношения к мышечной ткани, но ощущаться как боль в мышцах. Так бывает при мочекаменной болезни, ее обострении, почечной колике.
- Боль в паховой области может быть спровоцирована запором – как физиологическим, гормональным фактором, так и вызванным психоэмоциональным состоянием беременной женщины (невротический спастический запор).
- Паховая грыжа.
- Варикоз большой вены ноги, находящейся под кожей в паховой области.

- Травма, ушиб паха.
- Симфизит во второй половине гестации (размягчение, растяжение костей лонного сочленения).
- Чрезмерная нагрузка на мышцы бедер при выполнении упражнений на растяжку для беременных.
Если болят мышцы спины при беременности
Около 70-75% беременных женщин испытывают боли различного характера в области спины, поясницы.
Почему болят мышцы спины при беременности?
- Физиологически допустимые гормональные изменения, секреция релаксина, следствием чего является расширение и расслабление тазовых костей, межпозвоночных связок. Мышцы при этом по-прежнему стараются выполнять «корсетную» функцию, но подвержены повышенной нагрузке, находятся в гипертонусе. Такие боли стихают после 20-22-й недели, когда организм уже подготовлен и выработка релаксина снижается.
- Смещение основного центра тяжести из-за увеличения веса тела будущей мамы. Центр значительно смещен вперед, соответственно, все мышцы спины напрягаются с двойной силой.
 Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.
Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом. - Давление увеличивающейся, растущей матки на нервные окончания позвоночного столба, также сдавливаются и сосуды, нарушается кровоток и питание окружающих позвоночные диски тканей. Особенно характерны такие стреляющие, сильные, но кратковременные боли в пояснично-крестцовой зоне спины.
- Значительное увеличение массы тела беременной провоцирует варикоз, нарушает венозный отток крови в области таза, болят ноги, поясница.
- Неправильно подобранная обувь, особенно это касается высоких каблуков, которые в принципе не полезны, так как провоцируют нефизиологичную походку,
Все новости Предыдущая Следующая
резкая, ноющая, тянущая, колющая, под ребрами, при ходьбе
Боль в правом боку при беременности – это появление неприятных ощущений, которые могут быть на любом сроке. Причин такой боли может быть много, поэтому стоит серьезно воспринимать любые болезненные ощущения во время беременности, ведь речь идет о двух жизнях. Чтобы быть точно уверенными в том, что ничего маме и ребенку не грозит, нужно проконсультироваться с доктором.
Причин такой боли может быть много, поэтому стоит серьезно воспринимать любые болезненные ощущения во время беременности, ведь речь идет о двух жизнях. Чтобы быть точно уверенными в том, что ничего маме и ребенку не грозит, нужно проконсультироваться с доктором.
Причины боли в правом боку при беременности
Причин развития болей такой локализации при вынашивании ребенка может быть очень много. В первую очередь, нужно знать о сроке беременности. Боль в боку справа, как признак беременности, бывает очень часто. Они возникают после того, как оплодотворенная яйцеклетка имплантируется в полости матки. Это чаще бывает именно в правом рогу матки, что сопровождается процессом растворения эндометрия для нормальной имплантации. В этот процесс могут вовлекаться нервные окончания, поэтому, когда у женщины есть небольшая физическая нагрузка, она может ощущать боль в правом боку – месте имплантации яйцеклетки. Потому это может быть даже одним из непрямых признаков самой беременности, если женщина еще об этом не знает.
Что касается других этиологических факторов появления боли в правом боку при беременности, то они зависят от срока беременности. В процессе беременности матка увеличивается с каждой неделей до определенных размеров, что может вызывать компрессию внутренних органов и провоцировать появление разных симптомов. В правом боковом фланке живота находится печень, желчный пузырь, тонкая и толстая кишка, правая почка, аппендикс. Патогенез появления симптомов связан с тем, что увеличенная матка давит на эти органы, что и является причиной появления тех или иных неприятных ощущений. При компрессии этих органов может нарушаться кровообращение, нормальная иннервация и появляются разные симптомы, сочетанные с таким болевым синдромом. Такое состояние бывает на третьем триместре беременности, когда матка достигает таких размеров, что может вызывать компрессию.
Среди других причин такой боли на первом месте можно назвать воспалительные заболевания. При беременности все хронические заболевания имеют свойство активизироваться из-за снижения иммунной защиты. Поэтому сама беременность является фактором риска обострения хронического холецистита. Тогда боль вызвана воспалением его стенки и раздражением брюшины. Если холецистит калькулезный, то часто изменение расположения желчного пузыря из-за компрессии маткой может вызывать движение камней, поэтому этиологическим фактором острой боли такой локализации может быть печеночная колика. Если у женщины есть проблемы с печенью, то при беременности это также может приводить к боли. Печень выполняет нагрузку и за ребенка, и за маму, поэтому при дополнительной физической нагрузке капсула ее может напрягаться, что вызывает боль именно в правом боку.
Поэтому сама беременность является фактором риска обострения хронического холецистита. Тогда боль вызвана воспалением его стенки и раздражением брюшины. Если холецистит калькулезный, то часто изменение расположения желчного пузыря из-за компрессии маткой может вызывать движение камней, поэтому этиологическим фактором острой боли такой локализации может быть печеночная колика. Если у женщины есть проблемы с печенью, то при беременности это также может приводить к боли. Печень выполняет нагрузку и за ребенка, и за маму, поэтому при дополнительной физической нагрузке капсула ее может напрягаться, что вызывает боль именно в правом боку.
Нарушение перистальтики и нормальной работы кишечника точно также может проявляться болью в правом боку. Ведь компрессия тонкого и толстого кишечника приводит к тому, что не только нарушается их перистальтика, но со временем и биоценоз – что в дальнейшем влияет на симптоматику. Воспаление кишечника после отравления в виде острого энтерита или энтероколита часто вызывает подобные боли в правом боку, поскольку увеличенная матка смещает кишечник. Поэтому боль имеет именно такую локализацию.
Поэтому боль имеет именно такую локализацию.
При беременности нарушается расположение почек и мочеточников, они поднимается выше, поэтому воспалительные или механические нарушения в этих органах могут привести к иррадиации боли. Часто правосторонний пиелонефрит у беременных сопровождается именно правосторонней болью, как первым признаком заболевания. При этом капсула почки также растягивается и это приводит к появлению боли именно в боку. Стоит также исключить почечную колику, как причину такой боли.
Наиболее серьезной причиной в плане появления возможных осложнений считается воспаление аппендикса – острый аппендицит. Он локализуется на начальной части слепой кишки, которая расположена в правой подвздошной области. Но эта кишка не имеет большой брыжейки, поэтому она очень динамична. Часто у беременных женщин аппендикс меняет свое место расположения и может быть и под печенью, и даже около правой почки. Но боль иррадиирует при раздражении брюшины и всегда располагается справа, поэтому не стоит забывать об аппендиците, потому что сама беременность не исключает возможность острого аппендицита, а наоборот предрасполагает к этому.
На поздних сроках беременности может быть преждевременное отслоение плаценты, что вызвано например преэклампсией. Такое состояние сопровождается повышением артериального давления у женщины, что часто осложняется отслоением плаценты. Если это происходит в правой части матки, то может вызывать боль в боку.
Внематочная беременность, которая развивается в правой маточной трубе, при ее разрыве может проявиться симптомами правосторонней боли. Это важно учитывать, ведь иногда женщина еще может и не знать о беременности.
Факторы риска при болях в правом боку во время беременности
Учитывая разнообразность причин боли в правом боку у беременных женщин, нужно тщательно диагностировать все симптомы, чтобы точно определить этиологию этой боли и определиться с необходимостью лечения. Главные факторы риска нужно учитывать еще во время профилактики:

Эпидемиология болевого синдрома при беременности
Эпидемиология распространения болевого синдрома при беременности очень широка. Около 96% беременных женщин ощущают боль в животе в третьем триместре беременности, и 65% такой боли локализуется в правом боку. Не всегда такая боль является причиной органического заболевания, только 72% — это патология. Среди этих заболеваний на первом месте патология печени и желчного пузыря, на втором – острый аппендицит, а также хронические заболевания кишечника. Но тем не менее, нужно внимательно проводить дифференциальную диагностику, ведь все эти патологии могут осложняться.
Симптомы болей в правом боку при беременности
Чтобы знать, что является причиной такой боли у беременной женщины, нужно принимать во внимание не только боль в правом боку, но и иные проявления, которые сопровождают данную патологию. Ведь уже на этапе опроса можно поставить предварительный диагноз и определиться с лечением.
Если неприятные ощущения в правом боку вызваны физиологическим увеличением матки, то такая боль выражена не все время и не очень интенсивная, она возникает после переедания или определенной нагрузки. При этом общее состояние женщины не меняется, и никаких других симптомов нет. Это свидетельствует о том, что такая боль является физиологическим состоянием и если она не приносит никаких других выраженных симптомов, то тогда не следует беспокоиться.
При этом общее состояние женщины не меняется, и никаких других симптомов нет. Это свидетельствует о том, что такая боль является физиологическим состоянием и если она не приносит никаких других выраженных симптомов, то тогда не следует беспокоиться.
Хронический некалькулезный холецистит – это воспаление желчного пузыря, которое сопровождается утолщением его стенки и раздражением брюшины. Это характеризуется появлением тупой правосторонней боли, которая часто провоцируется жирной пищей. Такая боль появляется постепенно, она не сильно выражена и локализуется под правым ребром. Симптомы, которые могут быть при этом – ощущение горечи во рту, нарушения стула, тошнота или рвота. Такое воспаление может сопровождаться интоксикационным синдромом – может быть незначительное повышение температуры тела.
Сильная и острая боль справа также может быть вызвана печеночной коликой. Если у беременной женщины был калькулезный холецистит, то движение камней может вызывать именно такую резкую боль. Это сопровождается сильным беспокойством, женщина не может усидеть на месте – такова выраженность боли. Первые признаки заболевания могут начинаться с рвоты, которая не приносит облегчения. Такое состояние требует немедленных мер, поскольку может повышаться тонус матки и начаться преждевременные роды.
Это сопровождается сильным беспокойством, женщина не может усидеть на месте – такова выраженность боли. Первые признаки заболевания могут начинаться с рвоты, которая не приносит облегчения. Такое состояние требует немедленных мер, поскольку может повышаться тонус матки и начаться преждевременные роды.
Ноющая боль справа у беременных женщин часто развивается на фоне диафрагмальной грыжи. Тогда боль стойкая и часто сопровождается диспепсическими нарушениями. Повышенное давление в брюшной полости вызывает эти симптомы и после родов такая грыжа может пройти сама собой.
Боль в правом боку колющего характера может быть вызвана почечной коликой. Тогда она начинается в поясничном отделе и иррадиирует в область правого яичника и половые органы. Острый правосторонний пиелонефрит также сопровождается болью в правом боку, но такая боль менее выражена и имеет постоянный характер. При патологии почек и мочекаменной болезни всегда есть нарушения процесса мочеиспускания. Может быть резь или боль по ходу мочеточников, а также учащенное мочеиспускание или ложные позывы к нему.
Может быть резь или боль по ходу мочеточников, а также учащенное мочеиспускание или ложные позывы к нему.
Боль в правом боку у беременных женщин может быть инициирована острым энтеритом. После определенной пищи может быть легкий воспалительный процесс в кишечнике, который сопровождается болью и нарушением стула. Симптомы развиваются постепенно и всегда есть связь с приемом определенной пищи.
Боль в правом боку внизу при беременности всегда настораживает в плане острой хирургической патологии. Острый аппендицит всегда сопровождается воспалением брюшины. Характерными симптомами этого заболевания является то, что боль начинается в эпигастрии под грудиной, а затем она перемещается вниз живота справа. Тогда появляется еще один симптом – Щеткина-Блюмберга, когда раздражается брюшина в этом месте.
Преждевременное отслоение плаценты начинается резкой болью в правом боку, где отслаивается плацента и сопровождается кровотечением. Область отслоенной плаценты пропускает кровь, нарушается нормальное кровообращение плода, что сопровождается симптомами со стороны плода. Тогда может усиливаться или уменьшаться сердцебиение и возникает гипоксия, что влечет за собой серьезные последствия.
Тогда может усиливаться или уменьшаться сердцебиение и возникает гипоксия, что влечет за собой серьезные последствия.
Таким образом, множество причин боли в правом боку при беременности требует тщательной диагностики с определением всех симптомов и проведением дополнительных методов исследования.
Диагностика боли в правом боку при беременности
Диагностика любого болевого синдрома при беременности должна исключать состояния, угрожающие жизни ребенка и мамы. Поэтому должны быть проведены все дополнительные анализы, чтобы убедиться в нормальном развитии плода.
Важно выяснить все анамнестические данные с определением характера боли, ее интенсивности, связи с едой. Обязательно нужно выяснить, нет ли у женщины хронических заболеваний, таких как холецистит, энтерит, мочекаменная болезнь. Нужно также спросить о других симптомах, связаны ли они с болью и принимала ли женщина обезболивающие средства. Если женщине была произведена апендэктомия, то данный диагноз можно с легкостью исключить.
При обследовании беременной женщины нужно сначала изучить реакцию ребенка на эту боль. Нужно определить сердцебиение и движения плода, его состояние при таких симптомах. Чтобы исключить патологию печени и желчного пузыря нужно определить все симптомы. Положительные симптомы Ортнера, Мюсси, Мерфи или хотя бы некоторые из них, дают основания подозревать обострение холецистита.
Нужно проверить симптом Пастернацкого, если он положительный хотя бы с одной стороны, то это вероятная патология почек.
Диагностика острого аппендицита у беременной женщины немного осложнена, поскольку увеличенная матка может менять положение аппендикса. Но характерный симптом появления боли сначала в эпигастрии, а затем в справа внизу живота бывает очень часто. При осмотре такой женщины можно определить, что максимальная болезненность возникает, когда доктор отнимает пальцы от живота, а не когда прикасается. Для точного исключения острой патологии живота всегда необходимы дополнительные исследования.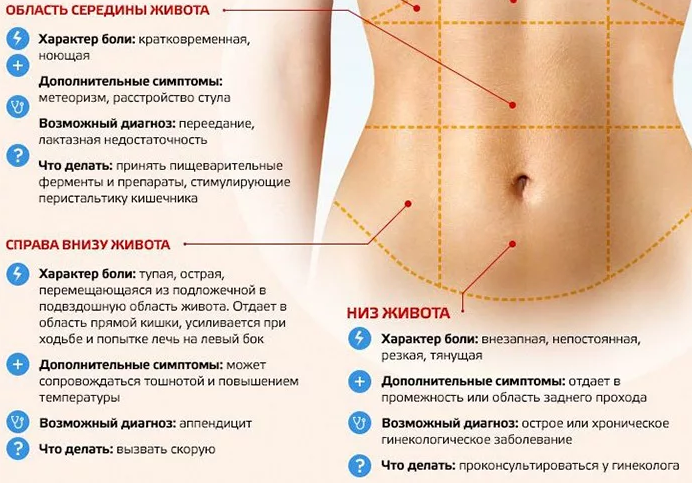
Анализы, которые необходимо сдать, должны также проводиться и с целью дифференциальной диагностики. Необходимо сдать общий анализ крови, общий анализ мочи и определить уровень глюкозы крови. Далее, нужны специальные анализы, которые исключают ту или иную патологию. При подозрении на аппендицит в анализе крови будет значительный лейкоцитоз со сдвигом формулы влево и ускорение СОЭ. Такие же изменения характерны и для холецистита. Если есть подозрение на патологию печени, то нужен биохимический анализ крови с определением уровня билирубина, его фракций и цитолитических ферментов.
В случае если все лабораторные показатели в пределах нормы, то необходимо провести инструментальное исследование для исключения или подтверждения определенного диагноза. Главным методом инструментальной диагностики при беременности можно считать ультразвуковое исследование. Этот метод не настолько вреден для ребенка и может иметь большую диагностическую значимость для установления большинства диагнозов. По результатам УЗИ можно сказать о воспалении желчного пузыря – тогда утолщается его стенка и в полости будет нечеткая тень. Можно определить камень в желчном пузыре или мочеточнике и подтвердить колику. Острый правосторонний пиелонефрит также можно определить в виде расширения лоханочной системы.
По результатам УЗИ можно сказать о воспалении желчного пузыря – тогда утолщается его стенка и в полости будет нечеткая тень. Можно определить камень в желчном пузыре или мочеточнике и подтвердить колику. Острый правосторонний пиелонефрит также можно определить в виде расширения лоханочной системы.
При подозрении острого аппендицита проводят ректальное исследование. На пользу данного диагноза свидетельствует резкая болезненность стенки прямой кишки в проекции аппендикса при пальпации. Это очень серьезный симптом, который подтверждает острую патологию.
Кроме состояния мамы, УЗИ позволяет оценить состояние плода. Можно исключить патологию плаценты и другие осложнения беременности, что важно для дифференциальной диагностики. Если заболевание случается в третьем триместре, то кроме УЗИ плода обязательно проведение кардиотокограммы, чтобы определить состояние ребенка и риск развития осложнений. Тогда можно определить нарушение сердцебиения, повышенный тонус матки и преждевременные роды, что может быть причиной боли в правом боку с той же вероятностью, что и другие патологии.
Дифференциальная диагностика болей в правом боку при беременности
Дифференциальная диагностика патологии, которая вызывает боль в правом боку при беременности, направлена главным образом на определение причины. Нужно в первую очередь дифференцировать приступ острого аппендицита и правостороннюю почечную колику. Эти патологии имеют похожее проявление, но при аппендиците есть повышение температуры и другие признаки воспаления, а колика может сопровождаться рвотой и тошнотой без повышения температуры.
Не менее важно патологию внутренних органов дифференцировать непосредственно с причинами самой беременности. Преждевременное отслоение плаценты имеет клинику с подобным болевым синдромом, особенно если плацента отслоилась справа. Но при этом часто наблюдаются кровянистые выделения, а подтвердить можно с помощью ультразвукового исследования — определяется ретроплацентарное скопление крови. Это ургентная ситуация, требующая немедленных действий, поэтому у беременной женщины в первую очередь необходимо дифференцировать это состояние с другими патологиями.
Правильное установление диагноза и причины болезни необходимо для того, чтобы вовремя начать лечение, до появления осложнений.
Лечение боли в правом боку при беременности
Лечение беременной женщины ставит главным заданием ликвидацию причины боли, но в первую очередь нужно уменьшить выраженность болевого синдрома, чтобы не было преждевременных родов и других осложнений. Если речь идет об острой хирургической патологии, то медикаментозное лечение является лишь частью подготовки к операции.
Если причиной острой боли является почечная или печеночная колика, то нужно немедленно провести обезболивание, поскольку выраженность болевого синдрома при этом очень сильная.
 Способ применения – внутривенный или внутримышечный. Дозировка препарата на один прием от двух до пяти миллилитров. Побочные эффекты, которые могут быть — гиперемия кожи, лихорадка, озноб, повышение t ° тела, слабость, учащенное сердцебиение, артериальная гипотензия головная боль, головокружение, бессонница, тошнота, запор, рвота, местные реакции в месте инъекции. Меры предосторожности – использовании при беременности решается в индивидуальном порядке и только под контролем состояния женщины и плода.
Способ применения – внутривенный или внутримышечный. Дозировка препарата на один прием от двух до пяти миллилитров. Побочные эффекты, которые могут быть — гиперемия кожи, лихорадка, озноб, повышение t ° тела, слабость, учащенное сердцебиение, артериальная гипотензия головная боль, головокружение, бессонница, тошнота, запор, рвота, местные реакции в месте инъекции. Меры предосторожности – использовании при беременности решается в индивидуальном порядке и только под контролем состояния женщины и плода.
Если боль в правом боку по точным данным ультразвукового исследования вызвана правосторонним пиелонефритом, то тогда нужно использовать комплексное лечение, главным элементом которого является восстановление оттока мочи. У беременных женщин пиелонефрит имеет вторичный характер из-за того, что матка пережимает мочеточники, поэтому обязательным элементом лечения является стентирование с восстановлением оттока мочи. Затем нужно назначить антибиотик, который можно беременным женщинам. К таким разрешенным антибактериальным средствам относятся незащищенные аминопенициллины и цефалоспорины. Если речь идет об обострении хронического холецистита, то тогда нужно обязательно использовать в лечении антибиотик. К комплексному лечению можно добавить жаропонижающие и спазмолитические лекарства.
 Дозировка препарата – по 200 милиграмм два раза на сутки, не менее десяти дней. Побочные явления возможны при влиянии на желудок – развивается колит или дисбактериоз, что проявляется вздутием живота, нарушением стула. Меры предосторожности – нельзя использовать препарат при аллергии на антибиотики-пеницилины, а также при врожденных ферментопатиях.
Дозировка препарата – по 200 милиграмм два раза на сутки, не менее десяти дней. Побочные явления возможны при влиянии на желудок – развивается колит или дисбактериоз, что проявляется вздутием живота, нарушением стула. Меры предосторожности – нельзя использовать препарат при аллергии на антибиотики-пеницилины, а также при врожденных ферментопатиях.
Лактобактерин – препарат, который имеет в своем составе лактобактерии, которые образовывают молочную кислоту и не дают возможности размножаться патогенным бактериям. Благодаря этому препарат образует благоприятные условия для развития полезной микрофлоры кишечника. Эти свойства препарата способствуют тому, что спазматические явления в кишечнике проходят и боль уменьшается, в случае если причиной является физиологические изменения. Дозировка, достаточная для восстановления микрофлоры и кишечной перистальтики это одна доза препарата один раз на сутки. Побочные эффекты – диарея или ощущение тяжести и переполненности в животе, что проходит спустя некоторое время. Меры предосторожности – если есть симптомы пищевого отравления, то прием препарат нужно согласовать с доктором.
Дозировка, достаточная для восстановления микрофлоры и кишечной перистальтики это одна доза препарата один раз на сутки. Побочные эффекты – диарея или ощущение тяжести и переполненности в животе, что проходит спустя некоторое время. Меры предосторожности – если есть симптомы пищевого отравления, то прием препарат нужно согласовать с доктором.
Витамины могут использоваться женщиной для лечения боли и дискомфорта, которые вызваны функциональными спазмами кишечника. В таком случае нужно отдать предпочтение комплексным витаминным средствам с повышенным количеством магния.
Физиотерапевтическое лечение возможно только в том случае, если это не противопоказано для беременной женщины и не навредит ребенку. Например при обострении хронического холецистита нельзя применять тепловые процедуры.
Оперативное лечение боли в правом боку при беременности является главным методом, если у женщины острый аппендицит. В таком случае проводят общий наркоз, с учетом минимального вреда для ребенка и начинают операцию. Оперативный доступ зависит от срока беременности и степени увеличения матки. В большинстве случаев проводят классический доступ в правой подвздошной области и в обход матки проводят удаление воспаленного аппендикса.
Оперативный доступ зависит от срока беременности и степени увеличения матки. В большинстве случаев проводят классический доступ в правой подвздошной области и в обход матки проводят удаление воспаленного аппендикса.
Если причиной боли является преждевременное отслоение плаценты, то женщина должна немедленно госпитализироваться в родильным дом с определением необходимости родоразрешения.
Народное лечение боли в правом боку при беременности
Народные методы лечения такой боли широко используют, если нет никакой органической патологии. При наличии у женщины хронического холецистита или мочекамянной болезни используют средства, которые уменьшают образование камней. Если нарушена функция кишечника, то также используют средства для улучшения перистальтики и нормализации функции пищеварения.
 Это помогает не только уменьшить болезненность кишечника, но и нейтрализует тошноту и изжогу. Чтобы приготовить лечебную настойку нужно десять граммов корня аира и столько же скорлупы орехов залить водой в объеме пол литра, а затем после того, как он настоится двадцать минут, процедить и пить. Дозировка – по чайной ложке нужно пить три раза на день, лучше в свежеприготовленом виде.
Это помогает не только уменьшить болезненность кишечника, но и нейтрализует тошноту и изжогу. Чтобы приготовить лечебную настойку нужно десять граммов корня аира и столько же скорлупы орехов залить водой в объеме пол литра, а затем после того, как он настоится двадцать минут, процедить и пить. Дозировка – по чайной ложке нужно пить три раза на день, лучше в свежеприготовленом виде. Настойку нужно периодически помешивать и под конец срока добавить несколько капель оливкового масла. Принимать такой настой нужно при боли по чайной ложке, он нейтрализует болевой синдром и не приносит вреда ребенку.
Настойку нужно периодически помешивать и под конец срока добавить несколько капель оливкового масла. Принимать такой настой нужно при боли по чайной ложке, он нейтрализует болевой синдром и не приносит вреда ребенку.Использование трав также хорошо влияет на спазмированный желчный пузырь и кишечник, улучшает отток желчи, нормализует пищеварение. С этой целью используют разные настои и чаи из трав.
 Используется лекарство у женщин с хроническим холециститом в виде настоя. Для лучшего спазмолитического эффекта нужно по 30 граммов травы тысячелистника и эвкалипта залить холодной водой и настоять три дня. Затем перед использованием нужно процедить отвар и вскипятить, только после этого можно принимать по двадцать граммов утром и вечером.
Используется лекарство у женщин с хроническим холециститом в виде настоя. Для лучшего спазмолитического эффекта нужно по 30 граммов травы тысячелистника и эвкалипта залить холодной водой и настоять три дня. Затем перед использованием нужно процедить отвар и вскипятить, только после этого можно принимать по двадцать граммов утром и вечером.Гомеопатия может использоваться при многих процессах в кишечнике и желчном пузыре, при этом вреда для ребенка нет. Гомеопатические средства можно комбинировать таким образом, чтобы действовать на многие процессы в организме беременной женщины, что расширяет возможности применения этой группы лекарственных средств.
 Способ применения средства — в каплях и дозировка по четыре капли два раза на день за полчаса до приема пищи в одно и то же время. Курс лечения три месяца. Побочных явлений не выявлено. Противопоказания к приему – это повышенная чувствительность к компонентам препарата.
Способ применения средства — в каплях и дозировка по четыре капли два раза на день за полчаса до приема пищи в одно и то же время. Курс лечения три месяца. Побочных явлений не выявлено. Противопоказания к приему – это повышенная чувствительность к компонентам препарата. Способ применения – по две гомеопатические крупинки три раза на день. Побочные эффекты возможны в виде гиперемии кожи рук и стоп, а также ощущения жара. Меры предосторожности – не использовать в комбинации с успокаивающими средствами, так как может быть суммирование эффекта.
Способ применения – по две гомеопатические крупинки три раза на день. Побочные эффекты возможны в виде гиперемии кожи рук и стоп, а также ощущения жара. Меры предосторожности – не использовать в комбинации с успокаивающими средствами, так как может быть суммирование эффекта.Осложнения и последствия боли в правом боку при беременности
Последствия боли в правом боку могут быть очень серьезными, особенно если речь идет об острой хирургической патологии. Осложнения острого аппендицита могут быть в виде распространения процесса на брюшину и развитие гнойного перитонита. Это очень серьезное осложнение не только для мамы, но и для ребенка. Последствия несвоевременной диагностики болевого синдрома могут быть очень серьезные, особенно если речь идет о таких заболеваниях как холецистит. Тогда может быть эмпиема желчного пузыря и распространение инфекции с образованием подпеченочных абсцессов. Последствием несвоевременной диагностики отслоения плаценты может быть большая ретроплацентарная гематома, которая в итоге приведет к необходимости удаления матки.
Это очень серьезное осложнение не только для мамы, но и для ребенка. Последствия несвоевременной диагностики болевого синдрома могут быть очень серьезные, особенно если речь идет о таких заболеваниях как холецистит. Тогда может быть эмпиема желчного пузыря и распространение инфекции с образованием подпеченочных абсцессов. Последствием несвоевременной диагностики отслоения плаценты может быть большая ретроплацентарная гематома, которая в итоге приведет к необходимости удаления матки.
Учитывая такие осложнения, нужно своевременно диагностировать заболевания.
Профилактика болей в правом боку при беременности
Профилактика появления болей в правом боку при беременности неспецифическая, поскольку данное состояние сложно предусмотреть. Чтобы избежать осложнений и обострений хронических заболеваний перед планированием беременности нужно тщательно обследоваться и профилактировать эти симптомы. Для нормального вынашивания беременности необходимо соблюдать режим, питание должно быть свежим и полезным. Нужно максимально беречь здоровье беременной женщины, чтобы избежать разных инфекций.
Нужно максимально беречь здоровье беременной женщины, чтобы избежать разных инфекций.
Прогноз боли в правом боку при беременности
Прогноз для нормальной беременности и рождения здорового ребенка благоприятный даже если боль вызвана острым аппендицитом, но было проведено своевременное лечение. Поэтому главным элементом является своевременность и адекватность лечения.
Боль в правом боку при беременности часто может свидетельствовать об воспалительном процессе в желчном пузыре, кишечнике или об остром аппендиците. Поэтому при появлении таких симптомов нужно в первую очередь исключать такие серьезные заболевания, особенно если есть другие симптомы. Все состояния отлично лечатся и не стоит переживать за жизнь будущего ребенка, ведь прогноз благоприятный при своевременном лечении.
Все новости Предыдущая Следующая
Влияние сексуальной жизни женщины на беременность
Беременность — это волшебная пора в жизни каждой женщины. В организме с каждым мгновением происходят ощутимые изменения, которые полностью меняют отношение будущей мамы к жизни и окружающим. При наступлении беременности в организме женщины происходят сильнейшие гормональные изменения. Перестройка организма часто способствует усилению сексуального влечения, провоцирует в женщине желание ласк и нежностей, это абсолютно нормальное явление, ведь в этот период происходит расширение и рост матки, клитор также увеличивается, увеличивается и приток крови к органам малого таза. Соответственно желание женщин к половому акту во время беременности усиливается. Секс в пору беременности может быть весьма продуктивным: многие женщины отмечают, что оргазм во время вынашивания ребенка становится более ярким и сильным, а у некоторых он и вовсе наступает впервые, но так же секс может привести и к плачевным последствия таким как угрожающий выкидыш. Мы решили разобраться с данной проблемой и понять причино следственную связь между половым актом (оргазмом) и беременностью.
В организме с каждым мгновением происходят ощутимые изменения, которые полностью меняют отношение будущей мамы к жизни и окружающим. При наступлении беременности в организме женщины происходят сильнейшие гормональные изменения. Перестройка организма часто способствует усилению сексуального влечения, провоцирует в женщине желание ласк и нежностей, это абсолютно нормальное явление, ведь в этот период происходит расширение и рост матки, клитор также увеличивается, увеличивается и приток крови к органам малого таза. Соответственно желание женщин к половому акту во время беременности усиливается. Секс в пору беременности может быть весьма продуктивным: многие женщины отмечают, что оргазм во время вынашивания ребенка становится более ярким и сильным, а у некоторых он и вовсе наступает впервые, но так же секс может привести и к плачевным последствия таким как угрожающий выкидыш. Мы решили разобраться с данной проблемой и понять причино следственную связь между половым актом (оргазмом) и беременностью.
В приемном отделении КМКБ№4 в течение 6 мес. 2016 года проводилось исследование по выяснению причинно-следственной связи между угрозой прерывания беременности и половым актом.
Целью нашего исследования явилась оценка влияния полового акта на течение беременности.
Ввиду широкой распространенности диагноза: угрожающий выкидыш, самопроизвольный аборт, данная проблема на сегодняшний день заслуживает особого внимания. Причины угрозы выкидыша могут быть самые разнообразные. Согласно статистическим данным до 20% беременностей завершаются выкидышем.
Различают следующие причины прерывания беременности в ранние сроки:
1. Генетические дефекты у эмбриона, которые не совместимы с жизнью. Согласно статистике около 70% именно эта причина представляет угрозу выкидыша. Генетические расстройства не являются наследственными, а возникают в результате определенных мутаций в половых клетках мужчины и женщины вследствие действия экзогенных факторов (вирусы, алкоголь, лекарственные средства). Предупредить выкидыш, связанный с генетическими мутациями не представляется возможным, можно лишь заранее, до беременности, уменьшить риск возникновения генетических дефектов у плода, исключив мутагенные факторы.
Предупредить выкидыш, связанный с генетическими мутациями не представляется возможным, можно лишь заранее, до беременности, уменьшить риск возникновения генетических дефектов у плода, исключив мутагенные факторы.
2. Гормональные расстройства у женщины, связанные с недостаточной выработкой гормона прогестерона, необходимого для возникновения, поддержания и прогрессирования беременности. Предотвратить выкидыш, связанный с недостатком прогестерона возможно, если своевременно определить причинный фактор и устранить его. Также высокий уровень андрогенов в организме беременной может способствовать угрозе выкидыша, т.к. эти гормоны подавляют секрецию женских гормонов – прогестерона и эстрогена, необходимых для беременности. Дисбаланс гормонов надпочечников и щитовидной железы в организме беременной также способствуют угрозе выкидышу.
3. Резус-конфликт, возникающий в результате отторжения организмом резус-отрицательной женщины организм резус-положительного плода. При такой проблеме с целью предупреждения выкидыша часто назначают прогестерон./464678455-56a7702b3df78cf77295f475.jpg)
4. Инфекционные болезни у женщины, вызванные неспецифическими и специфическими инфекциями. К неспецифическим болезням относят – грипп, гепатиты, пневмонии, пиелонефриты, аппендицит и др. К специфическим инфекциям принадлежат – гонорея, хламидиоз, трихомониаз, токсоплазмоз, герпес — и цитомегаловирусная инфекции. Учитывая высокий риск выкидыша вследствие инфекционных причин, рекомендуется до наступления беременности обследоваться и при необходимости, пройти необходимый курс терапии, чтобы в последующем наступившая беременность протекала без осложнений.
5. Предшествующие аборты могут быть причиной выкидыша, поскольку аборт – это манипуляция, которая является стрессовой для организма женщины и нарушает работу ее половых органов.
6. Прием лекарственных препаратов и трав могут вызвать угрозу выкидыша.
7. Психо-эмоциональные расстройства.
8. Ведение неправильного образа жизни, которое заключается в приеме наркотических веществ, спиртных напитков, в том числе курение и прием кофеин содержащих напитков.
Угрозе выкидыша также способствуют физически тяжелые нагрузки, падения, удары в живот.
Причинными факторами угрозы выкидыша в поздние сроки беременности, кроме вышеописанных, могут также являться:
нарушения свертываемости крови,
патология плаценты – отслойка либо предлежание,
преэклампсия и эклампсия – повышение артериального давления, нарушение функции почек, что сопровождается потерей белка с мочой и появлением отеков,
многоводие,
наличие истмико-цервикальной недостаточности, которая возникает после предшествующих травматичных родов, абортов, операций на шейке матки.
Учитывая огромное количество причин, которые способствуют возникновению угрозы выкидыша, как в ранние, так и в поздние сроки беременности, мы решили проанализировать одну из причин выкидыша это половой акт. При половом акте вырабатывается гормон окситоцин и мы рассмотрим в нашем исследовании влияние данного гормона на женскую половую систему.
Окситоцин оказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность и, в меньшей степени, тонус миометрия. В малых концентрациях окситоцин увеличивает частоту и амплитуду сокращений матки, в больших концентрациях способствует повышению тонуса матки, учащению и усилению её сокращений (вплоть до тетанических сокращений или развития тонической контрактуры матки). Окситоцин вызывает чувство удовлетворения, снижения тревоги и чувство спокойствия рядом с партнером. Многие исследования доказали связь окситоцина в человеческих отношениях, повышении доверия и уменьшения страха. Это позволило предположить, что окситоцин может влиять на области мозга, ответственные за поведение, страх и тревогу.
Чтобы развеять сомнения будущих мам, литературные данные свидетельствуют: оргазм полезен будущему ребенку. Так, во время оргазма происходит сокращение стенок матки, а это приводит к усилению кровотока, также усиливается циркуляция крови в плаценте. Таким образом, плод обеспечивается большим количеством питательных веществ и кислородом, усиливается обмен веществ. Помимо этого, гормоны удовольствия — эндорфины и энкефалины, которые вырабатываются в организме на пике удовольствия, — также положительно сказываются как на маме, так и на малыше. Еще одним фактором в пользу оргазма при беременности является то, что сокращение мускулатуры матки во время оргазма становится тренировочным моментом родовой деятельности.
Помимо этого, гормоны удовольствия — эндорфины и энкефалины, которые вырабатываются в организме на пике удовольствия, — также положительно сказываются как на маме, так и на малыше. Еще одним фактором в пользу оргазма при беременности является то, что сокращение мускулатуры матки во время оргазма становится тренировочным моментом родовой деятельности.
Однако чрезмерная сексуальная активность не всегда может быть полезной. Неблагоприятно может сказаться оргазм, если есть угроза прерывания беременности — в этом случае придется быть максимально осторожной и лучше не жить половой жизни до купирования угрозы. Также следует отказаться от секса за 2-3 недели до предполагаемой даты родов — в этот период оргазм может вызвать схватки. А вот если срок родов уже подошел, а малыш все никак не желает показаться маме с папой на глаза, оргазм может оказать хорошую услугу и стать приятным началом родового процесса за счет сокращения матки с помощью окситоцина который вырабатывается при оргазме, а так же воздействием эякулята на шейку матки, т. к. в эякуляте имеются простагландины которые способствуют подготовке к родам.
к. в эякуляте имеются простагландины которые способствуют подготовке к родам.
Одним из главных факторов половой жизни при беременности является контроль инфекций передающиеся половым путем.
В приемном отделении КГБУЗ «КМКБ№4» нами проведен анализ обращений 200 пациенток поступивших по экстренным показаниям с жалобами на острые боли внизу живота, кровянистые выделения из половых путей, отметим что данная группа выявлена путем опроса при сборе анамнеза. Путем анкетирования пациенток, выяснено: что у 80%(160) женщин жалобы появились на фоне полного благополучия, у всех пациенток беременность раннего срока до 12 недель. 10% (20) женщин жалобы появились после активной физической нагрузки, так же у всех пациенток беременность раннего срока до 12 недель. 6% (12 чел) женщин жалобы появились после пережитого стресса. 4% (8) женщин отмечали тянущие боли внизу живота, сукровичные выделения из половых путей, после полового акта отмечается усиление болей и кровянистых выделений с данными жалобами пациентки поступили в стационар. Всем пациенткам задавался вопрос: был ли у них половой акт при данной беременности — 90% ответили «Да», 10% ответили «Нет». Пациенткам задан следующий вопрос, были ли какие то боли или кровянистые выделения после полового акта? 98% ответили что не было, 2% что появились незначительные тянущие боли внизу живота. Из двухсот пациенток 150 госпитализировано в стационар, 50 направлено в дневной стационар.
Всем пациенткам задавался вопрос: был ли у них половой акт при данной беременности — 90% ответили «Да», 10% ответили «Нет». Пациенткам задан следующий вопрос, были ли какие то боли или кровянистые выделения после полового акта? 98% ответили что не было, 2% что появились незначительные тянущие боли внизу живота. Из двухсот пациенток 150 госпитализировано в стационар, 50 направлено в дневной стационар.
Вывод: Активная сексуальная жизнь не влияет отрицательно на протекание беременности, а даже в некоторых аспектах влияет положительно на течение беременности и развитие плода, но при наличии противопоказаний с медицинской стороны половая жизнь категорически противопоказана при наличии признаков угрозы прерывания беременности.
Список литературы
1. Гинекология: национальное руководство /под ред. В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой. – М.: ГЭОТАР Медиа, 2007. С.1072.
2. Акушерство. Национальное руководство — Айламазян Э.К., Кулаков В.И. и др. — 2009 год — 1200.
— 2009 год — 1200.
3. Беременность малого срока и ретрохориальная гематома: диагностика, лечение и прогнозы на современном этапе развития акушерства. Торчинов А.М., Умаханова М. М., Доронин Г.Л., Рон М.Г. //Молодой ученый. 2013. №4. С. 659-662.
4. Беременность высокого риска. Макацария А.Д. 2015.
5. Диагностический алгоритм при кровотечении в ранние сроки беременности. Вихарева О.Н.1,2, Тетруашвили Н.К., Воеводин С.М., Демидов В.Н., Шмаков Р.Г., Юсупов К.Ф.
6. Выкидыши в ранние сроки беременности: диагностика и тактика ведения. Адамян Л.В., Смольнова Т.Ю., Артымук Н.В.
Курбанисмаилов Р.Б., Кучугура О.А.
КГБУЗ «КМКБ №4», приемное отделение
Как спать во время беременности
Сложно переоценить роль сна в жизни каждого человека. Полноценный здоровый отдых позволяет полностью восстановить работу нервной системы, снять напряжение, улучшить работоспособность и увеличить активность. Хроническое недосыпание является причиной многих заболеваний. Что уж говорить о женщине, которая находится на стадии вынашивания малыша. В этот период ей, как никогда, необходим здоровый, продолжительный и полноценный сон. Однако, к сожалению, именно в этот период о спокойном сне остается только мечтать.
Что уж говорить о женщине, которая находится на стадии вынашивания малыша. В этот период ей, как никогда, необходим здоровый, продолжительный и полноценный сон. Однако, к сожалению, именно в этот период о спокойном сне остается только мечтать.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Причиной бессонницы может стать:
- Тревожность;
- Частое мочеиспускание;
- Страхи и фобии перед новым этапом своей жизни;
- Нервозность и раздражительность;
- Нарушение пищеварения;
- Токсикоз;
- Физическое недомогание;
- Неудобная поза.
Хороший сон – залог здоровья будущего малыша
В период вынашивания ребенка, женский организм испытывает необыкновенную нагрузку, особенно в последнем триместре. Возрастает потребность в продолжительности сна, ведь энергии организмом затрачивается гораздо больше. Поэтому здоровый сон и беременность неразрывно связаны между собой.
Поэтому здоровый сон и беременность неразрывно связаны между собой.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Давайте попробуем разобраться, как спать во время беременности, чтобы не только не навредить здоровью своего будущего малыша, но хорошо выспаться.
Ищем удобную позу для сна
У каждого человека есть своя любимая поза, в которой легко засыпается и спится. Многие не представляют комфортного отдыха на спине, привыкнув спать на животе. Этой привычкой придется пожертвовать, так как это небезопасно для нормального развития плода. Если в первые три месяца беременности женщина еще может спать в той позе, в которой она привыкла и ей комфортно, то уже после первого триместра растущий живот не позволит безопасно лежать в такой позе. Несмотря на естественную защиту малышу в виде околоплодных вод, есть большая вероятность травмировать ребенка во сне, сдавливая его. Но как же тогда правильно спать во время беременности?
Но как же тогда правильно спать во время беременности?
Поза на спине
Даже если вы привыкли спать в позе спартанца, на спине, широко раскинув руки – уже с 28-й неделе вам придется кардинально менять свой уклад. Дело в том, что по мере роста плода, будет существенно увеличиваться нагрузка на кишечник и полую вену, перекрывая доступ кислорода к малышу.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Если спать на спине во время беременности, могут возникнуть следующие проблемы:
- Головокружение;
- Тошнота;
- Судороги;
- Немеют конечности;
- Понижение давления;
- Геморрой;
- Тяжесть дыхания.
Если вы почувствовали эти симптомы или малыш подает настойчивые сигналы, необходимо срочно сменить позу, так сдавливание полой вены чревата не только плохим самочувствием мамы, но и дефицитом поступления кислорода плоду.
Поза на животе
Одна из самых любимых для многих людей поза, которая позволяет быстро заснуть, обнимая подушку. Многих женщин, едва они узнают об изменении в своей жизни, интересует вопрос, можно ли спать на животе при беременности? Врачи рекомендуют отказаться от этой позы уже первых недель, еще до того, как увеличенный живот не даст возможности спокойно засыпать.
Если вы боитесь во время сна, не контролируя движений, произвольно перевернуться на живот, можно подложить большую подушку, не позволяющую поменять положение.
Поза на боку
Для того чтобы нормализовать свой сон и не навредить при этом здоровью малыша, специалисты рекомендуют спать на боку во время беременности. И если поначалу многим этот вариант кажется неприемлемым, уже после второго триместра лежание на боку является единственным возможным. Но здесь возникает вопрос, на каком боку спать, чтобы обеспечить безопасность плода?
Сон на правой стороне может спровоцировать сдавливание почки, что может иметь тяжелые последствия. Идеальной поза является – лежание на левом боку. Таким образом, вы не только не травмируете будущего малыша, но и улучшаете приток крови вместе с кислородом к плаценте.
Идеальной поза является – лежание на левом боку. Таким образом, вы не только не травмируете будущего малыша, но и улучшаете приток крови вместе с кислородом к плаценте.
Но не следует игнорировать индивидуальные особенности каждого организма и положение плода в матке. При поперечном положении малыша, выбирайте ту сторону, где находится голова ребенка. А при тазовом предлежании, врачи рекомендуют менять позу несколько раз за ночь.
Если вы все-таки не можете наладить свой сон, чувствуете недомогание и вас замучила бессонница, то лучше обратиться к специалисту. Хороший гинеколог проанализирует ситуацию и поможет решить проблему. При необходимости, он назначит безопасное успокаивающее средство, которое стабилизирует эмоциональное состояние и поможет спокойно засыпать, отдыхая и восстанавливая нервную систему во сне.
Подушка в помощь
К счастью, сейчас современные производители помогают женщинам пережить период беременности с большим комфортом, предлагая специальные подушки. Они выполнены с учетом физиологических особенностей женщины в данный период и позволяют найти комфортную позу для отдыха.
Они выполнены с учетом физиологических особенностей женщины в данный период и позволяют найти комфортную позу для отдыха.
Можно приобрести две подушки и подкладывая одну под живот, а другую под колени, ища свой оптимальный вариант. А можно купить длинную подушку в форме банана, которая позволяет закинуть ногу во время сна на нее, что улучшает самочувствие и снимает основную нагрузку с поясницы и живота. Уже на последних неделях беременности, когда растущий живот не дает нормально дышать, подушка позволит занять удобное положение полусидя.
Помните, что беременность – эта ваша возможность набраться сил и полноценно отдохнуть перед самым ответственным периодом в своей жизни. Роды и первые недели ухода за младенцем потребуют от вас много энергии, поэтому здоровья вам и крепкого сна!
Боль в правом боку во время беременности: причины и лечение
Беременность вносит серьезные изменения в вашу жизнь и ваше тело. Хотя по большей части он полон надежды, пережить так много вещей одновременно может ошеломляюще.
И опыт вынашивания ребенка часто означает, что каждая неожиданная боль или новый симптом вызывает вопросы и беспокойство, многие из которых сосредоточены на том, «это нормально?»
Добавленные килограммы, пищеварительная икота (мягко говоря) и другие физические изменения, сопровождающие рост новой жизни, могут вызвать боль в боку.
Боль в правом боку во время беременности обычно не о чем беспокоиться. Эта боль может возникать по ряду распространенных причин, которые обычно легко поддаются лечению и являются временными.
Однако иногда боль в боку во время беременности может быть признаком чего-то более серьезного. Вам может потребоваться медицинская помощь. Вот на что обращать внимание, если во время беременности вы испытываете боль в правом боку.
Напряжение мышц
По мере того, как ваше тело приспосабливается к вашему растущему сгустку радости (а также к росту груди и ног, а также к росту всего), вы будете набирать вес.Среднее увеличение от 25 до 35 фунтов является нормальным во время беременности для большинства женщин.
Этот вес во время беременности нужен вам, чтобы вырастить и вырастить здорового ребенка. Но добавленный вес может облегчить случайное растяжение мышцы. Чаще всего это происходит во втором и третьем триместре.
Дополнительный вес, а также чрезмерное сутулость при попытке принять удобное положение для новой формы, подъем малыша или чего-то еще тяжелого могут вызвать боль в правом боку.
Вы можете почувствовать боль из-за растяжения мышц или напряжения в боку.Боль в спине также может иногда распространяться и вызывать боль в средней и нижней правой части.
Боль в круглых связках
Во время беременности матка (матка) расширяется, как воздушный шар, по мере роста вашего ребенка. Круглые связки похожи на веревки, которые помогают удерживать матку на месте. По мере увеличения матки они становятся мягче и растягиваются.
Иногда круглые связки раздражаются или слишком тугие. Это часто может вызвать боль в правом нижнем углу. Вы можете почувствовать резкую или тупую боль. Обычно это происходит во втором триместре, когда увеличивается вес ребенка и количество околоплодных вод.
Обычно это происходит во втором триместре, когда увеличивается вес ребенка и количество околоплодных вод.
У вас может возникнуть боль в круглой связке, когда вы встаете утром с постели или слишком быстро двигаетесь. Даже сильный кашель или чихание может вызвать боль в связках.
Обычно боль в правом боку можно облегчить, приняв более удобное положение. Также помогают легкие растяжки, медленные движения и сгибание бедер.
Причины пищеварения
Газы, запоры и вздутие живота — обычное явление во время беременности.Какая удача! Как вы, наверное, уже заметили, они также могут вызывать боль в правом боку.
На дискомфортные проблемы с пищеварением влияют повышенные и пониженные уровни гормонов во время беременности. Гормональные изменения особенно распространены в первом и втором триместре.
На более поздних сроках беременности уровни гормонов могут не иметь такого эффекта. Однако в третьем триместре увеличение веса может оказать давление на пищеварительный тракт (желудок и кишечник). Наряду с изжогой это также может вызвать газообразование и острую колющую боль в животе или боку.
Снимите вздутие живота и боль, выпив много воды и добавив в свой рацион больше клетчатки. К продуктам, богатым клетчаткой, относятся:
- свежие или замороженные фрукты и овощи
- цельнозерновой хлеб и макаронные изделия
- чечевица
- коричневый рис
- ячмень
Также избегайте продуктов, вызывающих газообразование, таких как:
- молоко и другие молочные продукты
- жареные продукты
- искусственные подсластители
- бобы
- цветная капуста
- брокколи
схватки Брэкстона-Хикса
схватки Брэкстона-Хикса — это «ложные» схватки — своего рода практика, когда случаются реальные вещи .Обычно они случаются в третьем триместре, но могут случиться и на более ранних сроках беременности.
Брэкстон-Хикс ощущает стеснение или спазмы в нижней части живота. Они могут немного походить на менструальные судороги. Эти схватки обычно безболезненны, но спазмы могут вызвать боль в правом боку.
В отличие от настоящих схваток, Брэкстон Хикс:
- может прекратиться, если вы измените положение или передвинетесь.
- не сближаются вместе
- не становятся сильнее со временем
Спазмы
Нет. кажется справедливым получать судороги, когда у вас явно нет менструации.(Разве мы не должны в эти месяцы пользоваться всеми преимуществами жизни без менструаций?) Однако дискомфорт от спазмов может быть нормальным явлением во время беременности. Спазмы иногда могут вызывать боль в правом боку внизу и в середине живота.
В первом и втором триместре у вас могут иногда возникать судороги из-за растяжения матки. Судороги в третьем триместре могут быть вызваны растяжением мышц и связок в области живота и паха.
Половой акт во втором и третьем триместре также может вызвать спазмы.Любые спазмы могут вызвать ломоту или колющую боль. Спазмы обычно проходят сами по себе.
Внематочная беременность
При внематочной беременности оплодотворенная яйцеклетка начинает расти за пределами матки. Здоровая, нормальная беременность может произойти только в утробе матери. Внематочная беременность может нанести вред вашему здоровью.
Это состояние может вызвать сильную боль в правом боку и спазмы на ранних сроках беременности и, возможно, еще до того, как вы поймете, что беременны. Вероятно, у вас также будут другие симптомы, такие как:
- острая боль в животе
- легкое или сильное кровотечение
- красное или коричневое кровотечение
Немедленно сообщите своему врачу, если у вас есть какие-либо из этих симптомов.Иногда внематочную беременность необходимо удалить, прежде чем она нанесет вред вашему организму. После внематочной беременности у вас может быть нормальная беременность.
Выкидыш
Сильная боль в правом боку внизу живота вместе с другими симптомами может означать выкидыш. Немедленно обратитесь к врачу, если у вас есть какие-либо из этих симптомов:
- кровянистые выделения, красное кровотечение или сгустки
- серьезная боль или спазмы в нижней части живота
- боль в пояснице
У вас, скорее всего, случится выкидыш. первый триместр.Иногда они могут случиться еще до того, как вы узнаете, что беременны. Выкидыши являются обычным явлением — до 15 процентов женщин, знающих, что они беременны, выкидыши — обычно не могут быть предотвращены.
Очень важно обратиться за поддержкой после выкидыша, поскольку сильные чувства горя и утраты — это совершенно нормально. Обратитесь за помощью к своим друзьям и родственникам или поговорите со своим врачом о местных или онлайн-группах поддержки или консультациях.
Аппендицит
Аппендицит — инфекция или воспаление аппендикса — случается примерно через 0.05 процентов беременных. Хотя это нечасто во время беременности, вы можете не осознавать, что у вас аппендицит, потому что некоторые симптомы могут ощущаться как другие симптомы беременности.
Это может быть опасно, потому что инфицированный аппендикс может опухнуть и разорваться, если его не лечить. Разрыв аппендикса может привести к распространению вредных токсинов в вашем теле. Вы можете заболеть аппендицитом на любом сроке беременности.
Аппендицит обычно вызывает боль внизу справа. Вы можете почувствовать резкую или тупую боль.У вас также могут быть другие классические симптомы, такие как:
- боль в животе вокруг области пупка
- тошнота
- рвота
- потеря аппетита
- лихорадка
Во время беременности, особенно в третьем триместре, у вас может быть реже Симптомы аппендицита:
- Боль в средней и верхней правой части
- изжога
- отечность
- диарея
- усталость
Немедленно сообщите своему врачу, если у вас есть какие-либо из этих симптомов.
Желчные камни
Ваш желчный пузырь может стать привередливым во время беременности. Этот мешок в форме груши находится в верхней правой части живота. Он помогает переваривать жиры из пищи, которую вы едите. Иногда жидкость внутри него — желчь — может образовывать твердые камни.
Желчные камни чаще встречаются во время беременности, потому что ваша пищеварительная система замедляется. Ваш риск тем больше, чем больше у вас беременностей. Камни в желчном пузыре могут появиться на любом сроке беременности.
Симптомы камней в желчном пузыре включают:
- боль в правом верхнем углу
- тошноту
- рвоту
- потеря аппетита
- лихорадка
Сообщите своему врачу, если у вас есть какие-либо из этих симптомов.Иногда камни в желчном пузыре проходят сами по себе. Избегайте жирной и жареной пищи, чтобы избавиться от симптомов.
Преэклампсия
Преэклампсия — это состояние, связанное с беременностью. Это состояние имеет ряд последствий, включая высокое кровяное давление.
Почти от 5 до 8 процентов беременных женщин страдают преэклампсией или родственными гипертоническими расстройствами. Чаще всего он появляется во втором и третьем триместре.
Преэклампсия может поднять ваше кровяное давление до опасного уровня.Это может привести к инсульту. Это также может повредить вашу печень, почки или легкие.
Если у вас преэклампсия, вы можете почувствовать боль в правом верхнем углу, обычно под ребрами. Немедленно сообщите своему врачу, если у вас есть какие-либо симптомы преэклампсии:
- головные боли
- затуманенное зрение
- чувствительность к яркому свету
- тошнота
- рвота
- усталость
- отек (особенно в ногах)
- одышка
- легко появляются синяки
- мало мочеиспускания
Боль в правом боку, вызванная растяжением мышц или связок, обычно может быть уменьшена с помощью домашних процедур.Боль, вызванная газообразованием, может уменьшиться, если вы будете следить за тем, что едите.
Облегчить мышечную боль, болезненность связок и судороги:
- изменить положение
- лежа
- ходить или двигаться
- с использованием грелки или грелки
- принять теплую ванну
- массажа
- взяв на себя безрецептурные обезболивающие
Большинство болей в мышцах и связках в конечном итоге проходят без лечения. Обратитесь к врачу, если:
- Боль в боку постоянная или сильная
- Боль в боку усиливается ночью или когда вы ложитесь
- У вас появляется припухлость или покраснение в этой области
Более серьезные причины боли в правом боку во время беременность также может вызвать другие симптомы.Это могут быть признаки внематочной беременности, выкидыша, камней в желчном пузыре, преэклампсии и других состояний. Вам может потребоваться лечение, в том числе хирургическое вмешательство.
Вам может потребоваться лечение, в том числе хирургическое вмешательство.
Получите неотложную медицинскую помощь, если у вас:
- сильная боль
- боль, которая не проходит или не проходит
- головная боль
- затуманенное зрение
- кровотечение
- лихорадка
- затрудненное дыхание
боли и боли боли, в том числе боли в правом боку, являются нормальным явлением во время беременности.Общие причины включают увеличение веса, повышение уровня гормонов и газообразование. Дискомфорт и боль обычно проходят сами по себе или после лечения в домашних условиях.
Более серьезные состояния также могут вызывать боль в правом боку во время беременности. Не игнорируйте сильную боль или боль, которая не проходит. Сообщите врачу обо всех имеющихся у вас симптомах.
Получите неотложную медицинскую помощь, если у вас есть такие симптомы, как высокое кровяное давление, сильное кровотечение, лихорадка и помутнение зрения.
Кровотечение, сгустки, время и другие признаки
Выкидыш — довольно распространенное явление в первом триместре.Это происходит примерно в 10 процентах известных беременностей.
В некоторых случаях выкидыш может произойти еще до того, как вы узнаете, что беременны. Если это произойдет, вы можете не заметить ничего, отличного от вашего обычного периода.
Чем дольше вы беременны, тем меньше вероятность того, что выкидыш будет похож на менструальный цикл.
Продолжайте читать, чтобы узнать больше о раннем выкидышах, включая конкретные симптомы, на которые следует обратить внимание, когда вам следует обратиться к врачу и многое другое.
Наиболее частыми симптомами раннего выкидыша являются спазмы и кровотечение.
Однако кровянистые выделения или легкое кровотечение на ранних сроках беременности не всегда являются признаком выкидыша. Если это произойдет, обратите внимание на другие необычные симптомы.
Другие симптомы выкидыша
- Спазмы в животе или пояснице (Это может начинаться как спазмы во время менструации, но боль обычно со временем усиливается).
- тошнота
- диарея
- отхождение жидкости, больше нормы сгустки крови или ткань влагалища
Время
Выкидыш может произойти в любое время после оплодотворения.Если бы вы не знали, что беременны, было бы легко принять это за период.
И менструация, и выкидыш могут вызвать сильное кровотечение.
По прошествии первых восьми недель или около того, вероятность того, что вы примете выкидыш за определенный период, снизится.
Продолжительность
Вы знаете, насколько продолжительны и тяжелы ваши обычные месячные.
Во время выкидыша кровотечение усиливается и длится дольше периода.
По мере того, как шейка матки начинает расширяться, спазмы могут стать более болезненными, чем обычные месячные спазмы.
Характеристики
Кровотечение во время выкидыша может выглядеть коричневым и напоминать кофейную гущу. Или он может быть от розового до ярко-красного.
Он может переключаться между легким и тяжелым или даже временно останавливаться перед повторным запуском.
Выкидыш на сроке до восьми недель беременности может выглядеть как тяжелые месячные. Позже вы с большей вероятностью заметите ткань плода или плаценты.
Продукты для менструации
Сильное кровотечение, кусочки ткани или большие сгустки крови на продуктах для менструации могут означать, что у вас более чем обильные месячные.
Обратитесь к врачу, если вы пропитываете тампон или подушечку каждый час более двух часов подряд.
Вам следует звонить врачу или другому поставщику медицинских услуг в любое время, когда вы испытываете неожиданную боль или сильное кровотечение.
Эти симптомы могут быть следствием внематочной беременности. Это происходит, когда оплодотворенная яйцеклетка имплантирована вне матки, возможно, внутри маточной трубы. Это неотложная медицинская помощь.
Вам также следует позвонить врачу, если у вас наблюдается кровотечение:
Если вы считаете, что у вас выкидыш, спросите своего врача следующее:
- Следует ли мне взять образец крови или ткани? (Это не всегда необходимо.)
- Должен ли я пойти в отделение неотложной помощи или записаться на прием в офис?
- Можно ли водить машину самостоятельно или вы не рекомендуете этого делать?
Если окажется, что у вас случился выкидыш, врач проведет медицинский осмотр.
Обязательно обсудите все свои симптомы, включая количество:
- кровотечения
- свертывания
- боли
- любой ткани, которая могла быть удалена
Тестирование может включать:
Невозможно остановить выкидыш в ходе выполнения.Если ваш врач определит, что у вас был выкидыш, он захочет проверить:
- признаки инфекции
- неконтролируемое кровотечение
- ткань, которая может остаться в вашей матке
Это может занять две недели или больше чтобы полностью удалить ткань естественным путем. Ваш врач рассмотрит с вами типичные закономерности кровотечения. Если у вас сильное кровотечение в течение нескольких дней или какие-либо признаки инфекции, вам может потребоваться медицинская помощь.
Если ваш врач не уверен, что из вашей матки были удалены все ткани беременных, он может назначить ультразвуковое исследование для подтверждения.
Ваш врач может назначить лекарство, такое как мизопростол (Cytotec), для увеличения сокращений матки, чтобы помочь вам изгнать ткань.
Вы будете испытывать спазмы и кровотечение при прохождении тканей и крови.
Большинство людей проходят через ткани в течение 24 часов после приема препарата. Для других это может занять несколько дней. В любом случае, пребывание в больнице не требуется.
Ваш врач может назначить обезболивающее, чтобы облегчить ваши симптомы.
Если ваша группа крови резус-отрицательная, вам понадобится инъекция резус-иммуноглобулина. Это может помочь предотвратить осложнения при будущей беременности.
Есть также несколько хирургических вариантов удаления ткани из матки. Сюда входят:
- Вакуумная аспирация. Врач вставляет в матку тонкую трубку с отсасывающим устройством. Это можно сделать под местной анестезией в кабинете врача.
- Дилатация и выскабливание (D&C). Ваш врач расширяет шейку матки, а затем с помощью инструмента, называемого кюреткой, соскабливает слизистую оболочку матки. Это можно сделать в хирургическом центре или операционной в амбулаторных условиях. Может использоваться региональная или общая анестезия.
Оба этих метода лечения хорошо изучены и считаются безопасными. Каждый из них несет в себе очень небольшой риск серьезных осложнений.
Если у вас случился выкидыш, важно понимать, что это не ваша вина.
Во многих случаях врачи не могут определить причину.Вот некоторые факторы, которые могут способствовать выкидышу:
В течение первого триместра
До 80 процентов выкидышей происходят в первом триместре.
Когда выкидыш происходит в первые пять недель после оплодотворения, это называется «химической беременностью». Еще так рано, что вы могли не знать, что беременны.
Хотя ваши месячные могут казаться более обильными, чем обычно, других заметных признаков выкидыша может и не быть.
Выкидыши в первом триместре часто связаны с хромосомными аномалиями, которые мешают нормальному развитию.Отсутствующие или лишние хромосомы связаны с 50% всех выкидышей.
Иногда оплодотворенная яйцеклетка просто не превращается в эмбрион (пораженная яйцеклетка).
Полезно знать, что занятия сексом, физические упражнения, утреннее недомогание и предыдущее использование оральных контрацептивов не вызывают выкидыша. Даже случайное падение не обязательно является его причиной.
По данным Американского колледжа акушеров и гинекологов (ACOG), курение и употребление алкоголя в первом триместре может привести к несколько более высокому риску выкидыша.Но исследования по этому поводу неоднозначны.
Также стоит отметить, что употребление менее 200 миллиграммов кофеина в день не увеличивает риск выкидыша.
Некоторые факторы, которые могут увеличить риск преждевременного выкидыша:
Во время второго триместра
Около 2–3 процентов выкидышей происходит во втором триместре.
Некоторые факторы, которые могут увеличить риск:
В течение третьего триместра
Прерывание беременности с 20-й недели беременности и в третьем триместре считается мертворождением, а не выкидышем.
В целом риск мертворождения увеличивается с возрастом матери.
Если у вас случился выкидыш, это не значит, что у вас будет еще один, и это не значит, что у вас не может быть детей.
Большинство людей, переживших выкидыш, могут иметь успешную беременность.
Выкидыш не должен влиять на вашу способность забеременеть. Вы можете овулировать и забеременеть в течение двух недель после раннего выкидыша.
Если вы не хотите снова забеременеть, немедленно воспользуйтесь противозачаточными средствами.
Около 1 процента людей терпят множественные выкидыши. Если у вас было несколько выкидышей, ваш врач может порекомендовать специальное обследование.
Даже если у вас было три выкидыша подряд, есть 70-процентная вероятность, что следующая беременность будет успешной.
Ваш врач, вероятно, посоветует вам избегать секса, тампонов и спринцеваний в течение двух недель. Это поможет предотвратить заражение.
Они также могут попросить вас пройти тест на беременность примерно через две недели.Это может помочь им определить, вернулся ли ваш уровень гормонов в норму.
Тем временем позвоните своему врачу, если вы:
- кровотечение более сильное, чем ожидалось, или заметили, что кровь остается ярко-красной
- просачивается более чем через две макси-прокладки в час более двух часов
- заметили нарушение — выделения с запахом
- ощущение болезненности или сильной боли в животе
- постоянные спазмы
- повышение температуры или озноб
В первые несколько дней вы можете заметить сгустки крови и отхождение тканей, но это должно исчезнуть примерно через неделю .Для возврата к обычным менструациям потребуется от четырех до восьми недель.
Легкие упражнения после раннего выкидыша обычно допустимы, но проконсультируйтесь с врачом. Это может зависеть от того, как далеко вы прошли, а также от вашего общего состояния здоровья.
У человека может быть много эмоций после выкидыша. Некоторые чувствуют гнев, печаль или глубокую утрату. Другие могут почувствовать облегчение.
Эти чувства могут быть связаны с тем, знали ли вы, что беременны, или пытались завести ребенка.
Беременность и выкидыш также вызывают колебания гормонов, которые могут повлиять на ваши эмоции.
Все люди разные, поэтому нет правильного мнения о выкидышах. Вам может потребоваться некоторое время, чтобы все обработать.
Возможно, вам будет полезно поговорить со своим партнером, семьей или друзьями о том, что вы переживаете.
Вы также можете рассмотреть возможность обращения в группы поддержки для людей, переживших выкидыш. Иногда полезно поговорить с другими, кто пережил то же самое.
Вот несколько мест, куда можно обратиться за поддержкой:
Если горе продолжает ухудшаться через несколько недель, поговорите с врачом о возможных вариантах лечения. Вам могут быть полезны консультации по поводу горя или лечение депрессии.
Выкидыш не по вашей вине.
Физическое восстановление обычно занимает несколько недель. У каждого свой график эмоционального восстановления.
Не нужно торопиться или делать вид, что «переживаешь» ради кого-то другого.
И если вам это нужно, обращение за поддержкой — разумное решение.Вы не одиноки в этом.
Грелка для беременных: это безопасно?
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Замечательное облегчение, которое простая грелка может принести различным болям в теле.Но что, если вы беременны?
Можно ли облегчить боль в спине, суставах или мышечные спазмы в животе с помощью грелки или это опасно для будущего ребенка?
Хороший вопрос. Ведь беременным рекомендуется избегать длительного пребывания в гидромассажных ваннах и саунах. Повышение внутренней температуры тела может увеличить риск определенных врожденных дефектов и выкидыша.
Вот что вам следует знать об использовании грелок во время беременности.
Использование тепла или пакетов со льдом — распространенные методы лечения боли в мышцах и суставах. Оба метода неинвазивны и не вызывают привыкания. Как правило, повторяющуюся боль, такую как боль в спине, бедрах или суставах, которую вы можете испытывать по мере развития беременности, следует лечить с помощью тепла.
Тепловая терапия открывает кровеносные сосуды, увеличивая кровоток и обеспечивая свежий запас кислорода и питательных веществ. Это помогает уменьшить боль в суставах и снимает болезненные ощущения в мышцах, сухожилиях и связках. Тепло от теплового компресса также может увеличить ваш диапазон движений и уменьшить мышечные спазмы.В целом, это хороший способ обезболивания во время беременности.
Судороги и боли идут рука об руку с беременностью. По данным Американской ассоциации беременных, почти каждой женщине следует ожидать некоторой степени боли в спине во время беременности.
Вы можете испытывать боль в спине и тазу во время беременности по следующим причинам:
- Повышение уровня гормонов: ваше тело готовится к родам, выделяя гормоны, которые помогают вашим связкам и суставам расслабиться.В результате ваша спина может не иметь такой хорошей поддержки. Это может быть неудобно и / или болезненно.
- Смещение центра тяжести: по мере того, как ваша матка расширяется, чтобы приспособиться к растущему ребенку, ваш центр тяжести изменяется. Ваша поза может последовать этому примеру.
- Увеличенный вес: когда числа на шкале тикают вверх, ваша спина имеет больший вес, который нужно поддерживать.
- Нарушение осанки. Приспособление к новой форме может привести к неправильной осанке. Такие вещи, как слишком долгое сидение или стояние или даже наклоны, могут усугубить боль в спине и бедрах.
Мышечные судороги — еще один симптом беременности для некоторых женщин. Эти непроизвольные мышечные спазмы возникают быстро и могут быть болезненными.
Почти половина всех беременных женщин в какой-то момент испытывают мышечные судороги. Хотя большинство из них возникают в ногах, они также могут возникать в спине, животе и даже в руках и ногах.
Грелка — хороший вариант для временного облегчения, если вы страдаете от боли в спине или тазу, или если вы испытываете мышечные судороги.В отличие от джакузи или сауны, использование грелки на отдельных частях тела не повышает температуру тела.
Для облегчения боли вы также можете попробовать электрическую грелку или подогреватель, который можно использовать в микроволновой печи. Следуйте этим рекомендациям при использовании грелки во время беременности:
- Не прикладывайте нагревательное устройство непосредственно к коже. Лучше сначала завернуть его в тонкое полотенце или нанести на одежду.
- Не нагревайте дольше 20 минут, что является нормальной продолжительностью цикла для большинства грелок.
- Если у вашей грелки есть настройки температуры, используйте самую низкую настройку, при которой вам все равно станет лучше.
- Не засыпайте с грелкой.
Поговорите со своим врачом, если у вас есть вопросы или опасения по поводу безопасности конкретной грелки или грелки, пригодной для использования в микроволновой печи.
Хотя использование грелки для временного облегчения боли в суставах, бедрах и спине не является проблемой во время беременности, не используйте ее на животе. У беременных может быть много причин боли в животе, включая боль в круглых связках, газы и вздутие живота, а также запоры.В некоторых случаях боль в животе может быть симптомом более серьезного заболевания.
Вам следует немедленно обратиться к врачу, если вы испытываете дискомфорт или явную боль в животе наряду с любым из следующих симптомов:
- кровянистые выделения или кровотечение
- лихорадка
- озноб
- выделения из влагалища
- чувство головокружения
- боль или дискомфорт при мочеиспускании
- тошнота и рвота
Вместо использования грелки попробуйте лечить небольшой дискомфорт в животе, принимая теплую ванну или меняя позу.Например, сядьте, если вы стояли, или откиньтесь, если вы сидели.
Грелку можно использовать для облегчения связанных с беременностью болей в спине, бедрах и суставах. Но не используйте его дольше 20 минут. Начните с самого низкого уровня и убедитесь, что вы не засыпаете с ним. Вы также можете попробовать подогреватель для микроволновой печи или грелку.
Избегайте использования нагревательных устройств на животе. Хотя ощущения дискомфорта в животе — это нормально, помните о тревожных признаках проблемы.
Всегда обращайтесь к врачу, если у вас есть вопросы или опасения по поводу использования грелок во время беременности.
Q:
Какие еще безопасные средства от болей и болей во время беременности?
A:
Для облегчения симптомов большинства болей во время беременности обычно можно просто начать с отдыха. Хороший способ начать — это встать с ног. Теплая ванна обычно успокаивает ноющие мышцы и боли в спине. Также могут помочь простые растяжки или даже несложная йога.Растирание мышц и массаж (если не слишком интенсивный) могут быть полезны в определенных проблемных областях. Во время беременности очень полезно оставаться активным, но главное — не переусердствовать. Наконец, ацетаминофен (тайленол) считается очень безопасным для использования во время беременности, если принимать его по назначению, если эти другие меры не улучшают симптомы.
Майкл Вебер, MD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Выделения из влагалища во время беременности :: Американская ассоциация беременных
Одно из первых изменений, которые вы можете испытать во время беременности, — это выделения из влагалища . Важно знать, что считается нормальным во время беременности, и сообщать своему врачу обо всех изменениях, которые могут показаться ненормальными. Нормальные выделения из влагалища во время беременности называются лейкореей , они жидкие, белые, молочные и имеют легкий запах.
Во время беременности нельзя:
- Используйте тампоны — они могут занести новые микробы во влагалище.
- Душ — это может нарушить нормальный баланс здоровых бактерий во влагалище и привести к инфекции.
- Предположите, что это вагинальная инфекция, и лечите ее самостоятельно.
Во время беременности делать:
- Используйте ежедневные прокладки, если вам так удобнее.
- Сообщите своему врачу о любых изменениях на приеме.
Что такое аномальные выделения из влагалища?
Если выделения из влагалища зеленого или желтоватого цвета, с сильным запахом и / или сопровождаются покраснением или зудом, возможно, у вас вагинальная инфекция. Одной из наиболее распространенных вагинальных инфекций во время беременности является кандидоз , также известный как грибковая инфекция. Другой причиной аномальных выделений также может быть ЗППП.
Когда мне следует обратиться к своему врачу по поводу выделений из влагалища?
Вы должны уведомлять своего врача о каждом изменении нормальных выделений при беременности.НИКОГДА не пытайтесь диагностировать и лечить себя. Кровянистые выделения во время беременности могут быть нормальным явлением, но о них следует сообщить врачу.
Немедленно сообщите своему врачу, если у вас появляются кровянистые выделения или кровотечение, достаточное для заполнения тампона или тампона, которое длится дольше одного дня и сопровождается спазмами или болью.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
Williams Obstetrics Twenty-Second Ed.Каннингем, Ф. Гэри и др., Гл. 8.
Mayo Clinic Полная книга о беременности и первом году жизни ребенка. Johnson, Robert V., M.D., et al, Ch. 11.
Эль Долор Агудо Дуранте эль Эмбарасо :: Американская ассоциация дель Эмбарасо
Dolor Agudo Durante el Embarazo: Causas y Síntomas
¿Es un dolor agudo durante el embarazo normal? Durante el embarazo, su cuerpo va a sufrir muchos cambios ya que se adapta a la vida que crece dentro de usted. Va subir peso y su cuerpo va crecer para dar cabida a su nuevo bebé.Mientras que esto es natural y necesario, puede causar alguna molestia.
Puede ser estresante, especialmente para las madres primerizas, para discernir entre dolores normales y cuando hay unaposible complexación de un dolor agudo durante el embarazo.
Las posibles causas de un dolor agudo durante el embarazo
Uno de los dolores agudos más comunes que informe de las mujeres es un dolor punzante en y alrededor de la zona del útero, el abdomen o la ingle. Si bien esto puede ser incómodo, en muchos casos puede ser explicado por cambios normales que ocurren durante el embarazo.
Algunas causas comunes, включая:
- Calambres — Usted puede Experimentar un dolor agudo debido a los calambres que se produce desde el útero en expansión
- Gas y Distensión
- Estreñimiento
- Dolor del Ligamento Redondo — puede ocurrir durante el segundo trimestre y puede causar un dolor agudo en el abdomen en uno o ambos lados. Y es causado por el estiramiento del ligamento que soporta el útero como el útero va creciendo.
Aunque las condiciones anteriores son parte del embarazo normal, por lo general no causan dolor agudo.Si el dolor que está Experimentando se encuentra localizado en un lado, podría ser indicativo de un embarazo ectópico. Esto es una condición seria y Requiere atención médica urgente.
La amenaza de un aborto espontáneo también puede ser conscuencia de un fuerte dolor a causa de los calambres. Esto plantea preocupaciones para las mujeres embarazadas que quieren saber la diferencia entre calambres normal asociados con el útero creciente y los calambres de un aborto espontáneo.
Siempre es una buena opción ponerse en contacto con su médico para hablar sobre sus síntomas.
Señales de Advertencia / Síntomas de un Dolor Agudo Durante el Embarazo
A pesar de que el dolor agudo puede ser el resultado del cambio del embarazo normal, hay algunas señales de advertencia que usted necesita tener en cuenta en caso de que el dolor agudo sea el resultado de una complexación.
Algunas señales de advertencia Incluyen:
- Si el dolor se acompaña de vómitos, fiebre, escalofríos, flujo sanguíneo pesado, o un cambio en el flujo vaginal
- Si el dolor agudocontina después de descansar o de ajustarse (el dolor del ligamento redondo no debe durar más de unos pocos minutos)
- Si el dolor le difficulta el respirar, el caminar o el hablar
Si usted Experimenta cualquiera de los síntomas mencionados pongase en contacto con su medico de inmediato.
Lidiando con el dolor Agudo Durante el Embarazo
Siempre es buena idea ponerse en contacto con su medico si descubre un dolor agudo durante el embarazo.
Si usted está Experimentando un dolor agudo o punzante durante el embarazo, hay algunas soluciones que tal vez pueda traerle alivio:
- Embarazo tramos seguras
- Los ejercicios de respración / respración controlada
- Experimentar con posiciones de dormir y de sentarse
- Ir и caminar
De nuevo, si el dolor se vuelve demasiado tenso o le impide hacer las actividades del día a día, pongase en contacto con su provedor de atención médica de inmediato.Consulte con su medico para obtener más idea seguras de como manejar los dolores del embarazo.
Compilado usando las siguientes fuentes:
Гиббс, Р. (2008). Cuidado Prenatal (Пренатальная помощь.) В Danforth’s акушерство и гинекология (10-е изд., Стр. 18). Филадельфия: Липпинкотт Уильямс и Уилкинс.
Хармс Р. (2004). Guía para un embarazo saludable de la Clinica Mayo (Руководство клиники Майо по здоровой беременности) (1-е изд.). Нью-Йорк: HarperResource.
Джордан Р. (2014). Ejercicio, cuestiones reconativas y ocupacionales, y las relaciones íntimas en el embarazo. En prenatal y postnatal: un enfoque centrado en la mujer (Физические упражнения, рекреационные и профессиональные вопросы, интимные отношения во время беременности. In Пренатальный и послеродовой уход: подход, ориентированный на женщину) (стр. 274-279). Оксфорд: Уайли Блэквелл.
Боль в круглой связке | Бэбицентр
Что такое боль в круглой связке при беременности?
У вас есть две круглые связки в тазу, по одной с обеих сторон матки.По мере роста матки во время беременности круглые связки растягиваются и утолщаются, чтобы приспособиться к ней и поддерживать ее. Эти изменения иногда вызывают спазматические боли, которые причиняют дискомфорт, но в целом безвредны.
Вы можете почувствовать боль в круглой связке как короткую, острую или колющую боль, если вы внезапно измените положение, например, когда вы встаете с кровати или со стула. Вы можете почувствовать это, когда кашляете, переворачиваетесь в постели или выходите из ванны. Вы также можете почувствовать это как тупую боль после особенно активного дня, например, когда вы много гуляете или занимаетесь другой физической активностью.
Боль в круглой связке может ощущаться так, как будто она начинается глубоко внутри вашего паха и перемещается вверх и наружу с обеих сторон к верхней части бедер. Боль носит внутренний характер, но если вы проведете ее по коже, она будет следовать за линией бикини на купальном костюме с очень высоким вырезом.
Чем боль в круглой связке отличается от боли в животе во время беременности?
Ощущение резкой колющей боли в круглой связке не должно длиться дольше нескольких секунд, необходимых вам, чтобы изменить положение или встать.Хотя боль в круглой связке является распространенной и безвредной жалобой при беременности, боль в животе может быть признаком серьезной проблемы, такой как преждевременные роды, тяжелая преэклампсия или отслойка плаценты, или медицинской проблемы, не связанной с беременностью, например аппендицита.
Когда мне следует позвонить своему врачу по поводу боли в животе во время беременности?
Не стесняйтесь звонить своему врачу, если боль в животе во время беременности продолжается после короткого отдыха или сопровождается:
Что я могу сделать, чтобы облегчить боль в круглой связке во время беременности?
Ваш врач может дать вам советы, которые помогут уменьшить дискомфорт от боли в круглой связке.Вы также можете попробовать любое из следующего:
- Остановка и отдых. При появлении боли в круглой связке сядьте и попытайтесь расслабиться. Комфортный отдых облегчит ваши симптомы.
- Практикуйте хорошую механику тела . Обратите внимание на свою осанку: держите спину прямой, а плечи отведенными назад. Избегайте движений, которые усиливают боль в связках, например, слишком далеко тянуться или растягиваться.
- Изменить позиции. Попробуйте согнуть колени к животу или лягте на бок, подложив одну подушку под живот для поддержки, а другую подушку между ног.
- Притормозить. Если вы заметили боль в круглой связке, когда вы физически активны, немного притормози, чтобы посмотреть, поможет ли это. Когда почувствуете себя лучше, постепенно увеличивайте активность, пока не найдете правильный баланс.
- Попробуйте легкий массаж. Слегка помассируйте болезненный участок кончиками пальцев.
- Примените тепло. Используйте теплую (не горячую) бутылку с водой или примите ванну, чтобы расслабить мышцы.
- Носите поддерживающую одежду для беременных .Многие будущие мамы обнаруживают, что ношение пояса для беременных снимает боль в круглых связках, пояснице и давление в области таза, обеспечивая мягкую и твердую поддержку растущему животу. (Пояс или пояс для беременных имеет вырез, чтобы он не давил на живот ребенка.)
- Примите легкое болеутоляющее. Если боль мешает вашей повседневной деятельности, спросите своего врача, можно ли принимать ацетаминофен.
Беременность Боль в спине и преодоление других изменений беременности
Ваше тело будет постоянно меняться во время беременности, что может вызывать некоторый дискомфорт.Некоторые неудобства могут возникнуть в первые недели беременности, а другие — только по мере приближения к родам. Другие неудобства могут появиться рано, а затем исчезнуть, чтобы вернуться позже. Это нормально и обычно не означает, что что-то не так.
Здесь описаны некоторые из наиболее распространенных неудобств и способы их устранения.
Беременность каждой женщины уникальна, и некоторые из этих неудобств могут не повлиять на вас. Обсудите любые опасения по поводу вашего дискомфорта со своим врачом и спросите о безопасных лекарствах, которые вы можете принимать, в том числе безрецептурные, во время беременности.
Боль или дискомфорт в животе
Дискомфорт
Острая стреляющая боль с обеих сторон живота может быть результатом растяжения тканей, поддерживающих растущую матку. Эти боли могут также распространяться по бедру и ноге.
Рекомендации
- Попробуйте массаж.
- Убедитесь, что вы получаете достаточно жидкости.
Боль в круглой связке
Дискомфорт
Чаще всего во втором триместре это острая боль в области живота или бедер.Боль в круглой связке может быть как с одной, так и с обеих сторон. Он также может распространяться на область паха. Боль в круглой связке считается нормальным течением беременности.
Рекомендации
- Меняйте позу или занятия, пока не почувствуете себя комфортно. Избегайте резких поворотов и движений.
- Если у вас внезапно возникла боль в животе, наклонитесь вперед до точки боли, чтобы снять напряжение и расслабить ткани.
- Примените грелку или грелку, примите теплую ванну или душ.
- Отдых.
Подтяжка мышц
Дискомфорт
Мышцы матки будут сокращаться (напрягаться) примерно с четвертого месяца беременности. Нерегулярные, нечастые сокращения называются сокращениями Брэкстона-Хикса.
Рекомендации
Обратитесь к своему врачу, если боль сильная или постоянная, или если вы беременны менее 36 недель и у вас есть признаки преждевременных родов.
Признаки преждевременных (преждевременных) родов:
- Более четырех-шести сокращений (напряжение мышц матки, вызывающее дискомфорт или тупую боль внизу живота) за час.
- Регулярное напряжение или боль в спине или нижней части живота.
- Давление в тазу или влагалище.
- Спазмы, похожие на менструальные.
- Кровотечение.
- Утечка жидкости.
- Гриппоподобные симптомы, такие как тошнота, рвота и диарея.
боли в спине
Дискомфорт
Боли в спине обычно возникают из-за напряжения мышц спины, изменения уровня гормонов и изменения осанки.
Рекомендации
- Носите слабозаживающую, но не плоскую обувь.
- Избегайте подъема тяжелых предметов.
- При поднятии вещей присядьте, согнув колени, вместо того, чтобы сгибаться в талии.
- Сядьте на стул с хорошей опорой для спины или положите небольшую подушку за поясницу. Также поставьте ноги на подставку для ног или табурет.
- Спите на левом или правом боку, подложив подушку между ног для поддержки.
- Примените бутылку с горячей водой или грелку, примите теплую ванну или душ или попробуйте массаж.
- Выполняйте упражнения в соответствии с рекомендациями врача, чтобы укрепить мышцы спины и уменьшить болезненность.
- Обратитесь к физиотерапевту или примите участие в совместном медицинском приеме при боли в пояснице и тазовой боли (SMA). Ваш провайдер может направить вас.
- Сохраняйте хорошую осанку. Если вы встанете прямо, нагрузка на спину снизится.
- Носите поддерживающий пояс для беременных.
- Обратитесь к своему врачу, если у вас боль в пояснице, которая охватывает живот и не проходит в течение одного часа после смены положения или отдыха. Это может быть признаком преждевременных родов.
Кровоточивость и опухание десен
Дискомфорт
Увеличение объема кровообращения и поступления определенных гормонов может вызвать болезненность, отек и кровотечение десен.
Рекомендации
- Заботьтесь о зубах и деснах. Регулярно чистите зубы щеткой и зубной нитью.
- Пройдите стоматологический осмотр на ранних сроках беременности, чтобы убедиться, что ваши зубы и полость рта здоровы. Если у вас возникли проблемы, обратитесь к стоматологу.
Изменения груди
Дискомфорт
Ваша грудь может увеличиваться в размере по мере увеличения молочных желез и увеличения жировой ткани. Ваша грудь готовится производить молоко для вашего ребенка. По мере увеличения кровоснабжения могут появиться голубоватые вены. Соски также потемнеют, и из груди может вытекать густая жидкость, называемая молозивом. Все эти изменения груди нормальны.
Рекомендации
- Носите поддерживающий бюстгальтер.
- Выбирайте бюстгальтеры из хлопка или других натуральных волокон.
- Увеличивайте размер бюстгальтера по мере увеличения груди. Бюстгальтер должен хорошо сидеть, не раздражая соски. Попробуйте бюстгальтеры для беременных или кормящих, которые обеспечивают большую поддержку и могут использоваться после беременности.
- Заправьте хлопковый носовой платок или марлевую салфетку в каждую чашку бюстгальтера, чтобы впитать вытекающую жидкость. Еще один вариант — прокладки для кормления, которые можно купить в аптеке.
- Мойте грудь только теплой водой.Не используйте мыло или другие продукты.
Это прекрасное время, чтобы узнать о преимуществах грудного вскармливания.
Запор
Дискомфорт
Ваши гормоны, а также витамины и добавки с железом могут вызвать запор (затрудненное прохождение стула, неполное или нечастое прохождение твердого стула). Давление на прямую кишку со стороны матки также может вызвать запор.
Рекомендации
- Добавьте в свой рацион больше клетчатки (например, цельнозерновые продукты, свежие фрукты и овощи).
- Пейте много жидкости в день (не менее 10-12 стаканов воды и 1-2 стакана фруктового или черносливового сока).
- Пейте теплые жидкости, особенно по утрам.
- Делайте упражнения ежедневно.
- Установите регулярное время для опорожнения кишечника.
- Избегайте напряжения при дефекации.
Сложность сна
Дискомфорт
Найти удобное положение для отдыха на более поздних сроках беременности может быть сложно.
Рекомендации
- Не принимайте снотворные.
- Попробуйте пить теплое молоко перед сном.
- Попробуйте принять теплый душ или ванну перед сном.
- Используйте дополнительные подушки для поддержки во время сна. Лежа на боку, положите подушку под голову, живот, за спину и между колен, чтобы предотвратить растяжение мышц и помочь вам отдохнуть. Вы, вероятно, почувствуете себя лучше, лежа на левом боку. Это улучшает кровообращение по всему телу.
Головокружение
Дискомфорт
Вы можете испытывать чувство шаткости, головокружения и головокружения во время беременности. Это может произойти, когда вы стоите или лежите. Головокружение может нарушить чувство равновесия и привести к падению.
Рекомендации
- Часто передвигайтесь, когда стоите в течение длительного времени.
- Повернитесь на бок перед тем, как подняться из лежачего положения.
- Старайтесь двигаться медленно, стоя из положения сидя.Избегайте резких движений.
Усталость
Дискомфорт
Вашему растущему ребенку требуется дополнительная энергия, из-за чего вы можете чувствовать себя усталым. Иногда чувство усталости может быть признаком анемии (низкий уровень железа в крови), которая часто встречается во время беременности.
Рекомендации
- Больше отдыхайте. Ложитесь спать пораньше и попробуйте вздремнуть днем.
- По возможности придерживайтесь регулярного расписания, но при этом сохраняйте темп своей деятельности.При необходимости балансируйте активность с отдыхом.
- Ежедневные упражнения для повышения уровня энергии.
- Если вы считаете, что анемия может вызывать беспокойство, попросите своего врача сдать вам кровь на анализ.
Частое мочеиспускание
Дискомфорт
В течение первого триместра ваша растущая матка и растущий ребенок прижимаются к вашему мочевому пузырю, вызывая частые позывы к мочеиспусканию. Это произойдет снова, когда голова ребенка упадет в таз перед рождением.
Рекомендации
- Избегайте облегающего нижнего белья, брюк или колготок.
- Обратитесь к своему лечащему врачу, если ваша моча вызывает ожог или жжение. Это может быть признаком инфекции мочевыводящих путей (ИМП) и требует немедленного лечения.
Головные боли
Дискомфорт
Частота возникновения головных болей и их тяжесть может варьироваться.
Рекомендации
- Приложите пакет со льдом ко лбу или задней части шеи.
- Отдохните, посидите или лягте спокойно в плохо освещенной комнате. Закройте глаза и постарайтесь снять напряжение в спине, шее и плечах.
- Обратитесь к своему врачу, если у вас тошнота с головными болями; если у вас сильная головная боль, которая не проходит; или если у вас нечеткое зрение, двоение в глазах или слепые пятна.
Изжога или несварение желудка
Дискомфорт
Изжога — это чувство жжения, которое начинается в желудке и, кажется, поднимается к горлу.Это происходит во время беременности, потому что ваша пищеварительная система работает медленнее из-за изменения уровня гормонов. Кроме того, увеличенная матка может переполнять желудок, выталкивая желудочные кислоты вверх.
Рекомендации
- Ешьте несколько раз в день маленькими порциями вместо трех больших приемов пищи.
- Ешьте медленно.
- Пейте теплые жидкости, например травяной чай.
- Избегайте жареной, острой или жирной пищи, а также любых продуктов, которые вызывают несварение желудка.
- Не ложитесь сразу после еды.
- Держите изголовье кровати выше, чем изножье кровати. Или положите подушки под плечи, чтобы желудочный сок не попал в грудь.
Геморрой
Дискомфорт
Геморрой — это опухшие вены, которые выглядят как болезненные уплотнения на заднем проходе. Они могут образоваться в результате усиленного кровообращения и давления на прямую кишку и влагалище со стороны растущего ребенка.
Рекомендации
- Постарайтесь избежать запоров.Запор может вызвать геморрой и сделать его более болезненным.
- Старайтесь не сидеть и не стоять в течение длительного времени. Часто меняйте свою позицию.
- Постарайтесь не напрягаться во время дефекации.
- Приложите к пораженному участку пакеты со льдом или холодный компресс или несколько раз в день принимайте теплую ванну для облегчения состояния.
- Избегайте облегающего нижнего белья, брюк или колготок.
- Обсудите возможность лечения геморроя со своим врачом.
Судороги ног
Дискомфорт
Давление со стороны растущей матки может вызвать судороги в ногах или острую боль в ногах.
Рекомендации
- Обязательно ешьте и пейте продукты и напитки, богатые кальцием (например, молоко, брокколи и сыр).
- Пейте жидкости с электролитами, например Powerade или Gatorade. Однако имейте в виду, что эти напитки высококалорийны из-за содержания в них сахара.
- Носите удобную обувь на низком каблуке.
- Попробуйте надеть поддерживающий шланг, но избегайте слишком тесной одежды для ног.
- По возможности приподнимите ноги. Не скрещивайте ноги.
- Делайте упражнения ежедневно.
- Вытяните ноги перед сном.
- Не лежите на спине, так как вес вашего тела и давление увеличенной матки могут замедлить кровообращение в ногах, вызывая судороги.
- Осторожно растяните любую мышцу, которая становится спазмированной, выпрямляя ноги, сгибая стопу и подтягивая пальцы ног к себе.
- Попробуйте помассировать спазмы, приложите тепло или грелку к больному месту.
Заложенность носа
Дискомфорт
У вас может быть «заложенный нос» или ощущение простуды. Гормоны беременности иногда сушат слизистую оболочку носа, вызывая воспаление и опухание.
Рекомендации
- Приложите теплую влажную салфетку к щекам, глазам и носу, чтобы уменьшить заложенность носа.
- Не используйте спреи для носа.Они могут усугубить ваши симптомы.
- Пейте много жидкости (не менее 10–12 стаканов жидкости в день) для разжижения слизи.
- Поднимите голову с дополнительной подушкой во время сна, чтобы слизь не забивала горло.
- Используйте увлажнитель или испаритель, чтобы увлажнить воздух.
Тошнота или рвота
Дискомфорт
Тошнота может возникать в любое время дня, но может усиливаться утром, когда ваш желудок пуст (это часто называют «утренним недомоганием») или если вы недостаточно едите.
Тошнота является результатом гормональных изменений и чаще всего возникает на ранних сроках беременности, пока ваше тело не приспособится к повышенной выработке гормонов.
Рекомендации
- Если тошнота является проблемой по утрам, ешьте сухие продукты, такие как хлопья, тосты или крекеры, прежде чем вставать с постели. Попробуйте перед сном съесть что-нибудь с высоким содержанием белка, например нежирное мясо или сыр. (Белок переваривается дольше).
- Ешьте небольшими порциями или перекусывайте каждые два-три часа, а не трижды обильно.Ешьте медленно и полностью пережевывайте пищу.
- Пейте жидкость в течение дня. Избегайте одновременного употребления большого количества жидкости. Попробуйте прохладные прозрачные фруктовые соки, например яблочный или виноградный.
- Избегайте острой, жареной или жирной пищи.
- Если вас беспокоят резкие запахи, ешьте холодную пищу или продукты комнатной температуры и избегайте неприятных запахов.
- Чтобы предотвратить тошноту, принимайте 25 мг витамина B6 3 раза в день и 12,5 мг доксиламина перед сном. Вы также можете попробовать экстракт имбиря от 125 до 250 мг каждые шесть часов для лечения тошноты.
- Обратитесь к своему лечащему врачу, если ваша рвота носит постоянный характер или настолько сильна, что вы не можете сдерживать жидкость или еду. Это может вызвать обезвоживание и требует немедленного лечения.
Одышка
Дискомфорт
Вы можете почувствовать одышку при подъеме по лестнице или быстрой ходьбе.
Рекомендации
- Притормозите и отдохните немного.
- Поднимите руки над головой.Это приподнимет грудную клетку и позволит вам вдыхать больше воздуха.
- Не лежите на спине и попробуйте спать с приподнятой головой.
Растяжки
Дискомфорт
Растяжки — это тип рубцовой ткани, которая образуется, когда нормальной эластичности кожи недостаточно для растяжения, необходимого во время беременности. Обычно они появляются на животе, а также могут появляться на груди, ягодицах или бедрах. Хотя они не исчезнут полностью, растяжки исчезнут после рождения ребенка.Растяжки поражают поверхность под кожей, и их обычно нельзя предотвратить.
Рекомендации
- Убедитесь, что в вашем рационе достаточно источников питательных веществ, необходимых для здоровой кожи (особенно витаминов C и E).
- Нанесите лосьон на кожу, чтобы она оставалась мягкой и уменьшалась сухость.
- Делайте упражнения ежедневно.
Отеки ступней и голеней
Дискомфорт
Давление растущей матки на кровеносные сосуды, по которым течет кровь из нижней части тела, вызывает задержку жидкости, что приводит к отекам ног и ступней.
Рекомендации
- Пейте много жидкости (не менее 10–12 стаканов жидкости каждый день).
- Избегайте продуктов с высоким содержанием соли (натрия).
- Сидя, приподнимите ноги и ступни. Не скрещивайте ноги.
- Носите свободную удобную одежду. Плотная одежда может замедлить кровообращение и увеличить задержку жидкости.
- Не носите тесную обувь. Выбирайте поддерживающую обувь на низком широком каблуке.
- Держите свой рацион богатым белком.Слишком мало белка может вызвать задержку жидкости.
- Сообщите своему врачу, если ваши руки или лицо опухают. Это может быть предупреждающим признаком преэклампсии или токсемии, высокого кровяного давления, связанного с беременностью.
- Отдыхайте на боку в течение дня, чтобы улучшить приток крови к почкам.
Выделения из влагалища
Дискомфорт
Повышенное кровоснабжение и повышение уровня гормонов заставляют ваше влагалище увеличивать нормальную секрецию. Нормальные выделения из влагалища белые или прозрачные, не вызывают раздражения и запаха, а на нижнем белье или прокладках трусов могут выглядеть желтыми.
Рекомендации
- Выбирайте нижнее белье из хлопка или других брендов из натуральных волокон.
- Избегайте обтягивающих джинсов или брюк.
- Не спринцеваться. Возможно, вы можете ввести воздух в систему кровообращения или разорвать мешок с водой на более поздних сроках беременности.
- Часто очищайте область влагалища водой с мылом.
- Вытрите себя спереди назад.
- Обратитесь к поставщику медицинских услуг, если у вас есть жжение, зуд, раздражение или опухоль; неприятный запах; кровянистые выделения; или ярко-желтые или зеленые выделения.


/GettyImages-758281131-59ea6d640d327a0010b29623.jpg)
 Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.
Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.






 Боль локализуется справа или слева в результате снижения тонуса местной опорной мышечной ткани. В итоге кишечные петли могут выскользнуть под давлением увеличивающейся матки прямо в пах. Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.
Боль локализуется справа или слева в результате снижения тонуса местной опорной мышечной ткани. В итоге кишечные петли могут выскользнуть под давлением увеличивающейся матки прямо в пах. Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.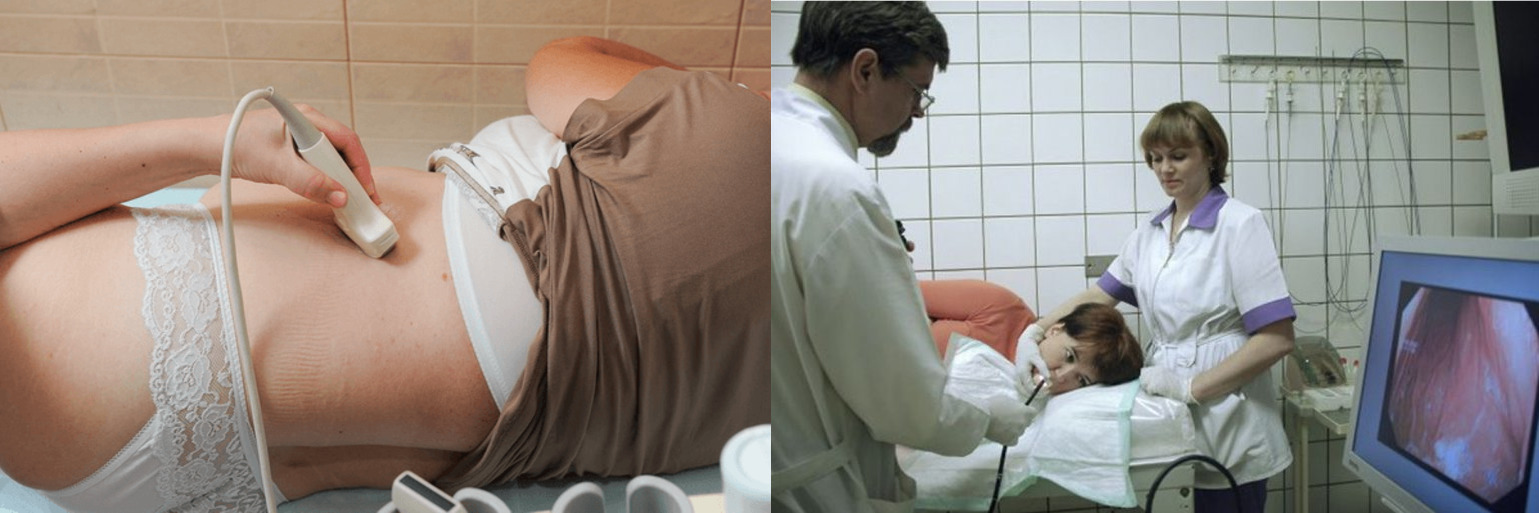 Если камень локализован низко, боль будет проявляться именно в паховой области.
Если камень локализован низко, боль будет проявляться именно в паховой области. Маточный кровоток активизируется в течение всего периода вынашивания и достигает пика (600-700 мл в минуту) к моменту родов. Соответственно маточные трубы неизбежно утолщаются и гиперимируются, шейка матки отекает, отекают и половые губы, появляются болевые ощущения.
Маточный кровоток активизируется в течение всего периода вынашивания и достигает пика (600-700 мл в минуту) к моменту родов. Соответственно маточные трубы неизбежно утолщаются и гиперимируются, шейка матки отекает, отекают и половые губы, появляются болевые ощущения.

 Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.
Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.