Диета при перикардите сердца: Правильное питание при перикардите. Полезные и опасные продукты при перикардите
Правильное питание при перикардите. Полезные и опасные продукты при перикардите
Общее описание болезни
Это воспаление перикарда (околосердечной сумки, которая окружает орган, удерживает его на месте и помогает ему функционировать). Данный воспалительный процесс может быть последствием или симптомом других болезней (грибковых, бактериальных, инфекционных, вирусных, ревматических). Или же являться осложнением при травмах, патологиях внутренних органов. Самым основным симптомом перикардита является боль в груди, спровоцированная воспалением и, возможно, протиранием сердца. Если вы ощутили такую боль, то рекомендуем незамедлительно обратиться к медикам за консультацией.
Перикардит может иметь острую форму – внезапно возникнуть
и достаточно быстро исчезнуть при правильном лечении, иди же хроническим
– медленно развивающимся на протяжении длительного периода времени,
и отнимающим гораздо больше времени на лечение.
Причины возникновения перикардита
Существует много причин перикардита, но чаще всего он проявляется как осложнение вирусной инфекции (вирусный перикардит) – обычно после перенесенного желудочно-кишечного вируса, редко гриппа или СПИДа. Данное заболевание также может быть спровоцировано бактериальной, грибковой или паразитарной инфекцией.
Также перикардит могут вызывать некоторые аутоиммунные заболевания, такие как волчанка, ревматоидный артрит и склеродермия, при которых иммунная система атакует здоровые ткани.
Среди распространенных причин перикардита также выделены повреждение
грудной клетки, например, после автомобильной аварии (травматический
перикардит).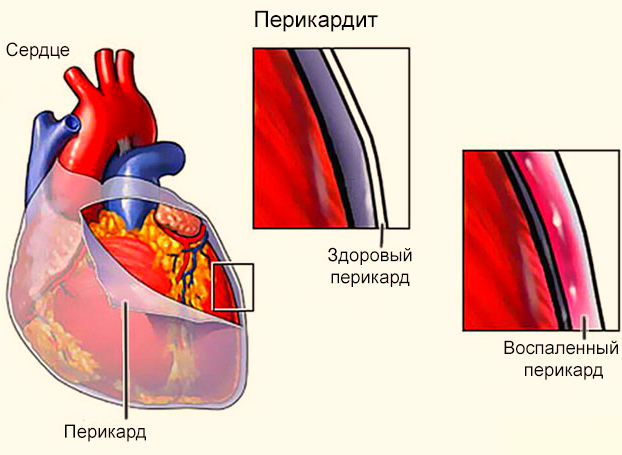 Или другие проблемы со здоровьем, такие как почечная
недостаточность (уремический перикардит), опухоли, генетические
заболевания. В редких случаях провокатором болезни становятся медикаменты,
которые подавляют иммунную систему.
Или другие проблемы со здоровьем, такие как почечная
недостаточность (уремический перикардит), опухоли, генетические
заболевания. В редких случаях провокатором болезни становятся медикаменты,
которые подавляют иммунную систему.
Риск развития перикардита выше после сердечного приступа или после
операции на сердце (синдром Дресслера), поскольку поврежденные сердечные
мышцы могут раздражать перикард. Также после лучевой терапии или
таких видов лечения, как катетеризация сердца или радиочастотная
абляция. В этих случаях многие эксперты считают, что перикардит
является результатом того, что организм по ошибке производит воспалительный
ответ на перикард. После операции шунтирования симптомы перикардита
могут отсутствовать до нескольких недель после проведенной процедуры.
Часто установить причину развития перикардита не получается, и в таком случае его называют «идиопатический перикардит».
Он часто становится рецидивирующим после первого эпизода, и атаки могут повторяться на протяжении многих лет[2].
Симптомы перикардита
Самыми распространенным симптомом перикардита, как уже упоминалось выше, является боль в груди. Также она может сопровождаться такими признаками:
- эта боль, как правило, острая, тупая, бывает очень сильной;
- может усиливаться при кашле, глотании, глубоком дыхании или в положении лежа;
- может успокаиваться в сидячем положении или при наклоне вперед;
- боль может ощущаться в спине, шее, в области левого плеча.
Среди других признаков и симптомов заболевания такие:
- затруднение дыхания в лежачем положении;
- сухой кашель;
- чувство тревожности и усталости;
- в некоторых случаях перикардит вызывает у болеющего человека
отек
ног, лодыжек.

Виды перикардита
- 1 Острый перикардит – когда симптомы
присутствуют менее 3 месяцев. Если своевременно обратиться к врачу
и незамедлительно начать лечение, то с острым перикардитом можно
справиться достаточно быстро[3]. Острая форма в свою
очередь также делится на несколько типов. Расскажем о каждом из
них вкратце. Сухой перикардит (в этом случае жидкость
присутствует в малом количестве, данный тип развивается как последствие
увеличенного наполнения кровью серозной оболочки сердца с дальнейшим
выпотеванием фибрина в перикардиальную полость).
 Экссудативный
или же выпотный перикардит – это еще один тип сухого. В этом
случае в полости между листками перикарда выделяется и накапливается
жидкий или полужидкий экссудат. Выпотная жидкость может иметь
разный характер. Например, быть серозно-фиброзной (смесь
из жидкого и пластического вещества, появляется в небольших количествах
и может рассасываться достаточно быстро), геморрагической
(кровянистый экссудат) или гнойной.
Экссудативный
или же выпотный перикардит – это еще один тип сухого. В этом
случае в полости между листками перикарда выделяется и накапливается
жидкий или полужидкий экссудат. Выпотная жидкость может иметь
разный характер. Например, быть серозно-фиброзной (смесь
из жидкого и пластического вещества, появляется в небольших количествах
и может рассасываться достаточно быстро), геморрагической
(кровянистый экссудат) или гнойной. - 2 Рецидивирующий перикардит – случай, когда симптомы острого перикардита с некоторой периодичностью проявляются у пациента.
- 3 Хронический перикардит
 Он также моет иметь выпотную или экссудативную форму. Порой бывает
адгезивным или слипчивым (когда после перехода процесса воспаления
из экссудативной стадии в продуктивную, в перикарде начинает формироваться
рубцовая ткань, его листки слипаются между собой или с соседними
тканями – грудиной, плеврой, диафрагмой)[3].
Он также моет иметь выпотную или экссудативную форму. Порой бывает
адгезивным или слипчивым (когда после перехода процесса воспаления
из экссудативной стадии в продуктивную, в перикарде начинает формироваться
рубцовая ткань, его листки слипаются между собой или с соседними
тканями – грудиной, плеврой, диафрагмой)[3].
Осложнения при перикардите
- Констриктивный перикардит – это тяжелая форма
хронического перикардита. В этом случае вокруг сердца образовывается
грубая рубцовая ткань, что влечет за собой уменьшение размеров
перикарда. Он сдавливает сердце, мешает ему нормально расширяться
и препятствует правильному наполнению желудочков во время диастолы.
В результате сердечные камеры не заполняются кровью.
 Это может
вызывать симптомы сердечной недостаточности, включая одышку, отек
ног, удержание воды в организме и нарушение нормального ритма
сердца. При правильном лечении эти негативные симптомы можно устранить[2].
Это может
вызывать симптомы сердечной недостаточности, включая одышку, отек
ног, удержание воды в организме и нарушение нормального ритма
сердца. При правильном лечении эти негативные симптомы можно устранить[2]. - Когда избыток жидкости накапливается в пространстве между листками
перикарда, это приводит к состоянию, известному как перикардиальный
выпот. Интенсивное накопление жидкости в перикарде вызывает
сердечную тампонаду (тяжелое сжатие сердца, которое мешает ему
исправно функционировать). Тампонада сердца, возникающая в результате
перикардиального выпота, может быть опасна для жизни и является
неотложной медицинской ситуацией, требующей удаления жидкости
при помощи пункции перикарда
Профилактика перикардита
Как правило, человек не может предпринять каких-то мер для того,
чтобы предотвратить развитие острого перикардита. Но нам под силу
повлиять на заболевания, которые могут повлечь за собой столь неприятное
осложнение. Важно при первых же признаках вирусного, инфекционного,
грибкового, аутоиммунного заболевания обращаться к доктору для того,
чтобы он успел своевременно назначить лечение. Не нужно запускать
болезни, если вы обнаружили тревожные симптомы, и тем самым провоцировать
появление новых и более тяжелых осложнений. Важно также регулярно
проходить профилактический осмотр и следить за состоянием своего
здоровья [5].
Но нам под силу
повлиять на заболевания, которые могут повлечь за собой столь неприятное
осложнение. Важно при первых же признаках вирусного, инфекционного,
грибкового, аутоиммунного заболевания обращаться к доктору для того,
чтобы он успел своевременно назначить лечение. Не нужно запускать
болезни, если вы обнаружили тревожные симптомы, и тем самым провоцировать
появление новых и более тяжелых осложнений. Важно также регулярно
проходить профилактический осмотр и следить за состоянием своего
здоровья [5].
Лечение перикардита в официальной медицине
Самой распространенной причиной развития перикардита считается вирусная
инфекция. Поэтому медикаментозное лечение направлено на уменьшение
воспаления и на контроль боли. Для этой цели, как правило, используются
противовоспалительные препараты (нестероидные). Может назначаться
короткий курс обезболивающих препаратов.
Может назначаться
короткий курс обезболивающих препаратов.
Для других видов перикардита назначается лечение, которое помогает устранить основную причину, которая спровоцировала его развитие.
При тампонаде сердца, упоминаемой выше, медиками назначается
При гнойном перикардите может назначаться процедура перикардотомия (вскрытие полости перикарда). А для лечения хронического констриктивного и хронического экссудативного перикардита порой может назначаться операция под названием перикардэктомия. Она подразумевает полное хирургическое удаление перикарда[4].
Полезные продукты при перикардите
При остром перикардите важно придерживаться правильного рациона,
который поможет снизить нагрузку на сердце, улучшить кровообращение,
общее состояние сердечно-сосудистой системы, а также принести в
организм все необходимые питательные вещества, витамины.
Разрешается кушать:
- Мясные продукты: нежирную говядину, свинину, телятину, мясо кролика, индейку. Желательно, чтобы продукты были отварными. Позволяется также кушать их запеченными.
- Зелень, например, петрушка, шпинат, салат. Они богаты витаминами. Полезны сырые или отварные овощи. Но прием картошки, белокочанной капусты и горошка рекомендуется ограничить.
- Супы – рекомендуется кушать чаще вегетарианские вариации супов. Например, овощные или молочные, свекольник. В рацион можно также включать мясные или рыбные бульоны, но делать это лучше нечасто.
- Отвар шиповника.
В нем содержится в очень большом количестве витамин С. Он не только
полезен для иммунной системы, но также улучшает тонус сердечных
стенок, сосудов, препятствует образованию тромбов.

- Тыква, морковь и прочие растительные продукты оранжевого цвета. Они полезны при перикардите, так как содержат витамин А. В свою очередь, он помогает улучшить состояние сердечных мышц и принимает участие в нормализации уровня холестерина в организме.
- Каши, злаки, разнообразные пудинги на основе круп, яйца, молочные продукты. В них содержится витамин B. Он предотвращает появление аритмии, сердечные приступы, и в целом очень полезен для сердца.
Средства народной медицины при перикардите
- Эффективным средством является отвар, приготовленный на основе
хвои. Нужно взять 5 ложек молодых иголочек хвои (сосны, можжевельника,
ели). Залить их двумя стаканами кипятка и поставить вариться на
очень медленном огне.
 Когда жидкость дойдет до кипения, проварить
еще 10 минут, потом дать настояться 8 часов в теплом месте, процедить
и пить 4 раза в день по 100 мл.
Когда жидкость дойдет до кипения, проварить
еще 10 минут, потом дать настояться 8 часов в теплом месте, процедить
и пить 4 раза в день по 100 мл. - Настойка на основе березовых сережек. Для ее приготовления нужно взять тычиночные (крупные) сережки березы, наполнить ими литровую банку приблизительно на 2/3. Потом залить их водкой и настаивать 2 недели. Далее процеживать настойку не нужно. Принимать ее рекомендуется по 20 капель (менее 1 ч.л.) за полчаса до еды три раза в день. Она помогает успокоить боли в сердце, устранить одышку и придает бодрости.
- Также можно приготовить отвар на основе пустырника,
цветов боярышника, топяной сушеницы (этих трав нужно взять по
3 части). Затем к ним добавить часть цветов аптечной ромашки.
1 ст.
 л. данной смеси залить стаканом кипятка, дать настояться
8 часов, процедить и пить по 100 мл трижды в день через час после
приема пищи.
л. данной смеси залить стаканом кипятка, дать настояться
8 часов, процедить и пить по 100 мл трижды в день через час после
приема пищи. - В равных частях нужно смешать цветы боярышника, липы, календулы, семена укропа и солому из овса. Этот сбор надо измельчить в порошок, затем взять его 5 грамм и залить стаканом кипятка. Настоять в термосе на протяжении 3 часов, чтобы вода остывала медленно. Затем процедить его и принимать теплым 3-4 раза в день по 50 мл за полчаса до еды[6].
- При ревматическом перикардите используют настойку из васильковых
цветов. Для ее приготовления 1 ст.л. цветков нужно залить
100 мл 70-градусного спирта, и настаивать в баночке под крышкой
12 дней. Принимать это лекарство стоит по 20 капель три раза в
день за полчаса до еды.
 Длительность курса лечения определяется
общим состоянием больного.
Длительность курса лечения определяется
общим состоянием больного. - Сухой перикардит лечат при помощи настоя шиповника и меда. Чтобы приготовить целебное средство, залейте 1 ч.л. измельченных плодов двумя стаканами кипятка. Используйте для этой цели термос. Дайте настояться 10 часов, затем добавьте 1 ст.л. меда и пейте такой чай по 125 мл три раза в день.
- Лекарственная смесь на основе лимона и меда – вкусное и полезное средство при перикардите. Нужно перемолоть лимоны вместе с кожурой, но без косточек. Затем добавить стертые в порошок ядра абрикосовых косточек, добавить немного кашицы из пеларгонии и 500 мл меда. Употреблять перед каждым приемом пищи по 1 ч.л.
Опасные и вредные продукты при перикардите
Есть ряд продуктов, употребление которых при перикардите стоит
строго ограничить или же вовсе исключить из рациона. К ним относится:
К ним относится:
- Соль – на день есть строго определенная норма, которую превышать нельзя. Она составляет 5 грамм соли в сутки во всех употребленных продуктах. Чтобы отслеживать этот уровень было проще, лучше не солить блюда в процессе приготовления, а добавлять данную специю уже в готовое блюдо непосредственно перед тем, как кушать его.
- Жидкость – конечно же, вы можете пить воду, чай, соки, отвары. Но чай должен быть некрепким, кофе и какао нужно исключить вовсе. Общее количество выпитой жидкости не должно превышать 1,5 литра в сутки. Алкоголь под строгим запретом.
- Соления, копчености
– употребление их в пищу может приводить к отекам, а также задержке
жидкости в организме. При перикардите это крайне нежелательное
явление.

- Жирные продукты, в том числе и мясо, бульоны, сало, мясные консервы, печень, колбасные изделия. Они могут повышать уровень холестерина в крови, что незамедлительно скажется на работе сердца не самым лучшим образом.
- Бобовые, капуста, любые грибы – это продукты, которые вызывают метеоризм, и от них медики также настоятельно рекомендуют отказаться.
- Шоколад, сладости, мучные изделия, а также тонизирующие отвары и чаи из трав, которые оказывают на нервную систему возбуждающий эффект.
- Важно отказаться от жареной, острой еды. Оптимальный способ термической обработки продуктов – варка, приготовление на пару или запекание.
В период перикардита важно не нагружать пищеварительную систему,
кушать полезные, легкоусвояемые продукты небольшими порциями. Оптимальное
количество приемов пищи за сутки – около 5-6 раз. Важно готовить
пищу самостоятельно, а не покупать готовую или вовсе употреблять
полуфабрикаты. Так вы сможете контролировать, во-первых, качество
продуктов, которые берутся за основу. А во-вторых, избегать запрещенных
продуктов: чрезмерной жирности, соли.
Оптимальное
количество приемов пищи за сутки – около 5-6 раз. Важно готовить
пищу самостоятельно, а не покупать готовую или вовсе употреблять
полуфабрикаты. Так вы сможете контролировать, во-первых, качество
продуктов, которые берутся за основу. А во-вторых, избегать запрещенных
продуктов: чрезмерной жирности, соли.
Источники информации
- Статья: «What is Pericarditis?», источник
- Статья: «Pericarditis», источник
- Статья: «Pericarditis», источник
- Статья: «Pericarditis», источник
- Статья: «Pericarditis: Prevention», источник
- Справочник «Травник: Золотые рецепты народной медицины»/ Сост. А. Маркова, — М.: Эксмо; Формум, 2007.- 928 с.
Перепечатка материалов
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Правила безопасности
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Внимание!
Администрация не несет ответственности за попытку применения представленной информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Рейтинг:0/10
Голосов: 0
Питание при других заболеваниях:
Принципы питания при заболеваниях сердечно-сосудистой системы
Заболевания сердечно-сосудистой системы убивают людей обычно в результате двух процессов: атеросклероза и тромбоза.
К заболеваниям сердечно-сосудистой системы относятся:
- высокое артериальное давление, т.е. артериальная гипертензия, или гипертония
- коронарная болезнь, т.е. ишемическая болезнь сердца,
- кардиомиопатии, т.е. болезни сердечной мышцы,
- врожденные пороки сердца,
- миокардит, перикардит,
- приобретенные повреждения клапанов, эндокардит,
- нарушения сердечного ритма,
- сердечная недостаточность,
- инфаркт,
- инсульт,
- другие сердечные заболевания.
В Эстонии сердечно-сосудистые болезни занимают первое месте среди причин смерти, составляя 46% смертности мужчин и 64% смертности женщин. Также важна обусловленная болезнями сердца инвалидность, составляющая примерно 29% всех случаев инвалидности.
Различные заболевания сердечно-сосудистой системы требуют ранней диагностики, чтобы человек мог как можно дольше сохранять жизнеспособность и работоспособность. Еще важнее профилактика болезней с помощью здорового образа жизни и здоровых пищевых привычек. Сюда, конечно, относится отказ от курения, умеренное употребление алкоголя и активное движение (не менее 30 минут ежедневно), а также сокращение времени сидячего образа жизни. Физическая нагрузка для пациентов с сердечно-сосудистыми болезнями должна исходить из индивидуальных рекомендаций.
Сюда, конечно, относится отказ от курения, умеренное употребление алкоголя и активное движение (не менее 30 минут ежедневно), а также сокращение времени сидячего образа жизни. Физическая нагрузка для пациентов с сердечно-сосудистыми болезнями должна исходить из индивидуальных рекомендаций.
Здоровое питание – неотъемлемая часть снижения общего риска заболеваний сердечно-сосудистой системы. Правильное питание снижает риск многократно, например, путем нормализации веса, снижения кровяного давления (воздействуя на уровень липидов и контроль над уровнем сахара), уменьшения предрасположенности к тромбозу.
Факторами риска в питании при сердечно-сосудистых болезнях являются малое потребление фруктов, овощей и ягод, чрезмерное потребление соли и насыщенных жирных кислот, недостаток в пище волокнистых веществ и обусловленный несбалансированным питанием лишний вес. Важно соблюдать правильное соотношение питательных веществ в пище и заботиться о ее разнообразии.
В каждой продуктовой группе следует выбирать продукты, щадящие для сердца.

Хлеб и зерновые продукты должны входит в меню каждый день. Можно есть цельнозерновой хлеб, сепик, темный рис, цельнозерновые макаронные изделия, кашу из овсяных хлопьев и гречневую кашу. Высокое содержание в цельнозерновых продуктах пищевых волокон (клетчатки) способствует снижению уровня холестерина. Рекомендуется избегать изделий из белой муки.
Овощи и бобовые – незаменимый источник витаминов, минералов и пищевых волокон. Овощи нужно тушить, хотя можно также измельчать их и есть в сыром виде. Полезно есть больше свеклы и тыквы, недорогих отечественных овощей. Если, например, съедать в день на одну порцию больше овощей и фруктов, риск заболевания сердечно-сосудистыми болезнями снижается на 4 %, риск инфаркта – на 6 %. Овощи способствуют снижению высокого кровяного давления. Рекомендуется ежедневно есть овощные салаты с растительным маслом. За день нужно съедать как минимум 300–400 граммов овощей.
Фрукты и ягоды обеспечивают снабжение организма витаминами, углеводами и минералами, а также антиоксидантами.
 Ягодами и соками можно приправлять каши. Продукты этой группы следует ежедневно есть в количестве около 200 граммов.
Ягодами и соками можно приправлять каши. Продукты этой группы следует ежедневно есть в количестве около 200 граммов.Мясо, рыба и яйца. В случае болезней сердечно-сосудистой системы рекомендуется есть продукты, содержащие жирные кислоты Омега-3, больше всего которых содержится в рыбе. Жирные кислоты Омега-3 повышают уровень холестерина ЛПВП и понижают концентрацию липопротеинов, улучшают работу эндотелия и эластичность артерий. Мясо можно полностью заменить рыбой или есть чрез день, однако, избегая соленой рыбы, соленой сельди и консервов. Сало запрещено в силу высокого содержания насыщенных жирных кислот, являющихся фактором риска при сердечных болезнях. Соленое мясо, колбасы и консервы употреблять не рекомендуется.
Умеренное употребление яиц – до одного яйца в день – напротив, не повышает риск сердечно-сосудистых заболеваний, поскольку они одновременно содержат антиоксиданты, витамины B12 и D, рибофлавин и фолаты. Яйца – один из компонентов здорового питания.

Молоко и молочные продукты. Можно выбирать нежирные молочные продукты и ограничить употребление жирных молочных продуктов. Однако следует учитывать, что молоко является источником полноценных животных белков, кальция и витамина D, и потому его и/или молочные продукты следует употреблять в обязательном порядке.
Добавляемые пищевые жиры, орехи и семена. Потребление насыщенных жирных кислот должно приносить менее 10 % суммарной энергии. Рекомендуется большую часть насыщенных жирных кислот заменить ненасыщенными жирными кислотами, которые в изобилии содержатся в рыбе, растительных маслах, орехах, семенах и авокадо. Трансжирных кислот в природе немного (например, в молочном жире), но они могут вызывать частичную гидрогенизацию, то есть отверждение, растительных масел. Трансжирных кислот следует употреблять как можно меньше.
Добавленные сахара. Употребление добавленных сахаров следует ограничить 10 % суммарной энергии. Нужно выбирать продукты с пониженным содержанием сахара, ограничить употребление сладких напитков и сладостей.

Соль. Употребление соли из разных источников должно ограничиваться 5 граммами в день. Для этого рекомендуется не подсаливать готовую пищу, а пользоваться бессолевыми смесями приправ и обращать внимание на содержание соли в готовых продуктах.
Людям с проблемами здоровья следует обязательно консультироваться со своим врачом, который следит за анамнезом питания и при необходимости даст совет как в отношении выбора и приготовления пищи, так и в отношении ее количества.
Диетотерапия при заболеваниях сердца и перикарда
От здоровья сердечно-сосудистой системы зависит состояние всего организма. В настоящее время для лечения сердечно-сосудистой патологии разработаны и применяются современные эффективные лекарственные препараты. Однако в случае этих заболеваний необходимо не только незамедлительное проведение лечения, но и назначение адекватной диетотерапии.
Основная задача диетотерапии при заболеваниях сердца и перикарда — это своевременная коррекция нарушений обмена веществ. При обследовании пациента на первое место необходимо поставить оценку пищевого статуса в соответствии с данными антропологических, биохимических и иммунологических методов обследования. Следуя данной тактике лечения, можно не только индивидуально подойти к формированию пищевого рациона, но и провести эффективное лечение конкретного пациента.
При обследовании пациента на первое место необходимо поставить оценку пищевого статуса в соответствии с данными антропологических, биохимических и иммунологических методов обследования. Следуя данной тактике лечения, можно не только индивидуально подойти к формированию пищевого рациона, но и провести эффективное лечение конкретного пациента.
Назначение диетотерапии при заболеваниях сердца и перикарда (коды МКБ-10 I05–I09, I26–I28, I30–I52) проводится в соответствии с Приказом Минздравсоцразвития России от 27.12.2011 № 1664н «Об утверждении номенклатуры медицинских услуг» (зарег. в Минюсте России 24.01.2012, регистрационный № 23 010) (А25 — консервативные методы лечения).
Основные требования к диетотерапии
Разнообразие диетического рациона, адекватность макро- и микронутриентного состава и энергетической ценности диеты динамике и тяжести течения заболевания сердца и перикарда.
На всех этапах лечения (стационарном, санаторном, амбулаторном) диетическая терапия должна быть дифференцированной в зависимости от характера, тяжести течения заболевания сердца и перикарда, наличия осложнений и сопутствующих заболеваний.
Индивидуализация химического состава диеты за счет включения в рацион диетических лечебных и диетических профилактических пищевых продуктов, специализированных продуктов смесей белковых композитных сухих, смесей для энтерального питания и биологически активных добавок к пище.
Основные принципы диетотерапии при заболеваниях сердца и перикарда
Сердечная недостаточность
Для больных сердечной недостаточностью необходимо соблюдать основные принципы основного варианта стандартной диеты и варианта стандартной диеты с пониженной калорийностью (при наличии сопутствующего ожирения), при этом наиболее важным условием является контроль за минеральным составом рациона.
Основными принципами диетотерапии больных с сердечной недостаточностью являются следующие:
- Дробный режим питания, включающий 4–6-разовый прием пищи. Последний прием пищи не позднее, чем за 2–3 часа до сна.
- Соответствие содержания белка физиологической потребности в соответствии с возрастом, полом, характером физической нагрузки.
- Обеспечение в рационе достаточного количества полиненасыщенных жирных кислот (ПНЖК).
- В период обострения болезни — максимальное сокращение в диете ионов натрия (до 2,0–2,5 г/сут). Соль при кулинарной обработке пищи не применяется. При нормализации уровня артериального давления разрешается 3,0–5,0 г/сут (1 чайная ложка) поваренной соли для подсаливания готовой пищи.
- Увеличение содержания ионов калия до 4–5 г/сут и магния до 0,8–1,0 г/сут за счет широкого включения продуктов — источников этих минеральных веществ (фруктов, овощей, их соков, орехов, гречневой, овсяной крупы, пшена).
- Ограничение рафинированных углеводов до 35–40 г/сут, а в редуцированной по калорийности диете — полное исключение.
- С учетом склонности больных с недостаточностью кровообращения к ацидозу введение в рацион питания пищевых ингредиентов преимущественно щелочных валентностей, таких как молоко, овощи и фрукты (яблоки, дыня, бананы, лимоны, апельсины, персики, изюм, свекла, картофель, горох, морковь), хлеб, особенно из муки грубого помола.
- При наличии избыточной массы тела — редукция диеты по калорийности (вариант стандартной диеты пониженной калорийности).
Ревматизм в острой фазе заболевания
Необходимость комплексного лечения больных ревматизмом, включающего диетотерапию, объясняют системным поражением соединительной ткани с дезорганизацией ее основного вещества, повышением проницаемости капилляров, нарушением иммунологической реактивности, функционального состояния нервной системы и общеметаболическими расстройствами.
Основными принципами в диетотерапии больных ревматизмом в острый период заболевания являются следующие:
- Полноценное обеспечение физиологических потребностей организма в энергии, в основных пищевых веществах, витаминах, минеральных веществах и микроэлементах.
- Введение в рацион наиболее полноценного белка в количестве, соответствующем физиологической норме в соответствии с возрастом, полом, характером физической нагрузки.
- Включение в диету 50 г животного и 30 г растительного жира.
- Обеспечение поступления с рационом достаточного количества ПНЖК.
- Ограничение рафинированных углеводов до 30 г/сут, а в редуцированной по калорийности диете — полное исключение.
- Дробный режим питания, включающий 4–6-разовый прием пищи. Последний прием пищи не позднее, чем за 2–3 часа до сна.
- Обеспечение правильной технологической обработки продуктов и лечебных блюд (удаление экстрактивных веществ, исключение жареных, консервированных блюд, острых специй, поваренной соли для кулинарных целей).
- Уменьшение количества ионов натрия (до 3,0–5,0 г/сут) и увеличение — ионов калия до 4–5 г/сут и магния до 0,8–1,0 г/сут за счет широкого включения продуктов — источников этих минеральных веществ (фруктов, овощей, их соков, орехов, гречневой, овсяной крупы, пшена).
Ревматизм в фазе ремиссии
- После ликвидации острых явлений расширение рациона за счет содержания белков, жиров, в меньшей степени углеводов.
- Увеличение количества белка в диете за счет молочного и яичного белка.
- В последующем при хроническом течении заболевания увеличение содержания белка в диете до 120 г/сут.
- Увеличение количества хлеба до 100–150 г/сут.
- Ограничение количества ионов натрия (до 3,0–5,0 г/сут). Больному разрешается выдать 3–5 г поваренной соли для подсаливания блюд. Пища готовится без добавления соли.
- Увеличение содержания ионов калия до 4–5 г/ сут и магния до 0,8–1,0 г/сут за счет широкого включения продуктов — источников этих минеральных веществ (фруктов, овощей, их соков, орехов, гречневой, овсяной крупы, пшена).
Далее в статье:
Назначение диетотерапии
ВБД. вариант стандартной диеты с повышенным количеством белка — высокобелковая диета
НКД. вариант стандартной диеты с пониженной калорийностью — низкокалорийная диета
Диетические лечебные пищевые продукты
Витаминно-минеральные комплексы
Энтеральное питание
Оперативное вмешательство на сердце. нутритивная поддержка
В помощь врачу
Полную версию статьи можно прочитать в печатной версии журнала
«Практическая диетология»!
Купить
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
ПОДПИСАТЬСЯ
список продуктов и меню на неделю
При перикардите показано сбалансированное питание. Что это значит? Диета должна состоять из легких продуктов, с небольшим добавлением соли. Ограничение касается и воды – в день можно пить не больше 1,5 литра.
Необходимость диеты
Правила питания позволяют избегать основных проблем заболевания: одышки, слабости в теле и бледных покровов кожи. Как действует при этом диета:
- минимальное потребление воды уменьшает нагрузку на сердечную мышцу и почки;
- ограничение соли снижает отеки;
- потребление витаминов позволяет укрепить сердечную мышцу и ускорить кровообращение.
При перикардите возникает воспаление околосердечной сумки. Ритм нарушается и образуется лишняя жидкость между стенками сосудов. За счет диеты нормализуется давление, и воспаление постепенно спадает. Правильно подобранное сочетание продуктов устраняет тяжесть в груди, резкие боли, а также способствует нормальной работе сердца.
Питание сводится к принципу: чем проще приготовлена еда, тем лучше. Кушать следует небольшими порциями 5-6 раз в день. Максимальное количество соли не больше 5 граммов – это соответствует чайной ложке. Разрешенное количество жидкости – 1,5 литра.
Полезные продукты
Чтобы рацион был сбалансирован, в меню должны присутствовать злаки, овощи, фрукты и молочные продукты. Присутствие в ежедневном рационе всего спектра витаминов и микроэлементов приводит в норму сердечный ритм.
Из чего должно состоять меню:
- Хлеб из пшеницы: первый и второй сорт, мучная выпечка вчерашнего дня;
- Легкие супы: на молоке, фруктах и овощах. Разбавлять их разрешено сметаной и лимонной кислотой;
- Напитки: некрепкий чай с молоком, кофе без кофеина. Показаны компоты, настои на фруктах, кисель, отвары и разбавленные соки;
- Молочные продукты: обезжиренное молоко, нежирная сметана, сливки, творожные продукты, сливочное масло, йогурт и ряженка. Творог можно сочетать с фруктами и сыром;
- Овощи: в сыром и вареном виде. Два раза в неделю разрешена картошка, белокочанная капуста и зеленый горошек. Можно делать винегрет и овощную икру с небольшим количеством растительного масла;
- Мясо: говядина, куриная грудка, кролик и индейка. Лучше отваривать или готовить на пару. Перед запеканием мясо рекомендуется варить;
- Злаки: каши, пудинги из круп;
- Морепродукты: любые, в салатах;
- Рыба: нежирные сорта – минтай, хек в вареном виде;
- Соусы: на овощах, сливках, томатах, молоке;
- Специи: лавровый лист, корица, лимонная кислота и ваниль;
- Яйца: вареные всмятку или запеченные;
- Фрукты и ягоды: свежие, запеченные, в сочетании с сухофруктами;
- Сладости: желейные конфеты, варенье, легкие кремы и мед.
Благодаря термической обработке паром, блюда легко усваиваются и сохраняют витамины.
Запрещенные продукты
Продукты, которые находятся в «черном» списке, ухудшают работу сердечной мышцы и ослабляют иммунитет. Некоторые приводят к закупорке сосудов и развитию атеросклероза. Поэтому их рекомендуется исключить из меню.
Запрещено употреблять:
- алкоголь;
- крепкий чай, кофе и какао;
- грибы;
- бобовые;
- соленья, консервы;
- копченую, соленую и жареную рыбу, икру;
- острые специи: хрен, перец, горчица;
- мясные и рыбные бульоны;
- соленые, жирные сыры;
- жирное мясо и субпродукты: утку, колбасы;
- жареные и сваренные вкрутую яйца;
- маринады, квашеные овощи: редис, редьку, лук, чеснок, щавель;
- продукты с грубой клетчаткой;
- свежую выпечку, сдобу, пирожные и шоколад.
Чтобы дополнительно снизить нагрузку на внутренние органы, следует ограничить употребление экстрактивных веществ. Они вызывают повышенную секрецию желудка и заставляют работать печень в усиленном режиме.
Копченые и соленые продукты задерживают жидкость в организме – их рекомендуют ограничить.
Кофе, чай и шоколад возбуждают нервную систему, повышают артериальное давление, поэтому они также входят в «запретный» список. Вместо этого можно пить отвар шиповника, компоты на фруктах и травяные чаи.
Меню на 7 дней
При заболевании сердца важно соблюдать правила термической обработки. Например, жарить продукты категорически запрещено. Вместо этого лучше запекать, варить и готовить блюда на пару. Чтобы получить полезные элементы для сердца, каждый день нужно употреблять творог и яйца. Белки – это строительный материал, который необходим для быстрого восстановления сердечной оболочки.
Следует помнить, что при перикардите противопоказаны все тонизирующие сборы трав.
В приведенной диете можно заменять овощи и напитки по своему усмотрению.
День 1
Первый прием пищи: 200 г овсянки на молоке с яблочным пюре и 10 г меда. 50 граммов творога до 9% жирности с сухофруктами. Через 30 минут отвар шиповника.
Второй прием пищи: 200 г запеканки из творога (на количество 150 г творога добавить 1 белок и ложку манной крупы).
Обед: 300 г овощного супа, ломтик хлеба, салат (помидор, огурец, сметана 10% и укроп). Через 30 минут – стакан морса из клюквы.
Полдник: 1 банан, йогурт с добавлением горсти миндаля.
Ужин: 200 г отварной куриной грудки, 1 яйцо всмятку, 100 г запеченных овощей.
День 2
Первый прием пищи: 250 г гречневой каши со сливочным маслом. 200 г салата из помидоров и зелени, 1 тост.
Второй прием пищи: 300 г фруктового салата (хурма, банан, 5 мл оливкового масла, листья мяты).
Обед: 250 г сливочного супа-пюре (овощной бульон, сливки, брынза, зелень), 100 г куриных котлет на пару, 100 г бурого риса со сливочным маслом. Через 30 минут – отвар шиповника.
Полдник: 250 г салата (свежий горошек, огурец, помидор, ряженка) и 2 хлебца.
Ужин: 200 г рыбы на пару, 150 г запеканки из овощей (перец, помидоры, баклажаны, 2 белка).
День 3
Первый прием пищи: 200 г фруктовой запеканки с творогом, 25 г кураги, 1 яблоко. Через 30 минут некрепкий кофе с молоком.
Второй прием пищи: 200 г ряженки с 10 г меда, 1 апельсин.
Обед: 300 г супа с мясными фрикадельками, 150 г рагу (картофель, капуста, морковь, кабачки), кусочек подсушенного хлеба. Через 30 минут морс из свежих ягод.
Полдник: 2 хлебца с джемом, 1 гранат, 200 мл нежирной ряженки.
Ужин: 250 г печеной курицы, 150 г салата (помидор, огурец, зелень, сметана).
День 4
Первый прием пищи: 2 печеных сырника, 1 банан, 150 г творога с чайной ложкой меда. Через 30 минут травяной чай.
Второй прием пищи: 250 г фруктово-овощного салата (яблоко, морковь, листья мяты, киви и ложка растительного масла).
Обед: 300 г рыбного супа с мидиями, огурец, ломтик хлеба.
Полдник: 250 г творожной запеканки с фундуком и черносливом.
Ужин: 250 г нежирной вареной рыбы, 150 г морковных палочек (запекать в духовке).
День 5
Первый прием пищи: 250 г рисовой каши на молоке, 30 г твердого сыра, 1 груша. Через 30 минут – 300 мл компота.
Второй прием пищи: 2 больших печеных яблока с корицей и медом, 250 мл теплого молока.
Обед: 300 г борща, 100 г отварной курятины, 150 г овощного салата. Через 30 минут – отвар шиповника.
Полдник: 150 г творога, 1 апельсин.
Ужин: 200 отварного картофеля, 100 г отварных мидий, 1 помидор, ломтик хлеба.
День 6
Первый прием пищи: 300 г творожной запеканки с сухофруктами, тост. Через 30 минут – 300 мл фруктового отвара.
Второй прием пищи: 90 г сухого бисквита с 10 г сметаны, 1 яблоко.
Обед: суп на овощной бульоне, 200 г пшеничной каши, 80 г нежирной вареной говядины. Через 30 минут – 300 мл отвара шиповника.
Полдник: 200 г салата из фруктов, 250 мл сладкого йогурта.
Ужин: 150 г куриной грудки запеченной с овощами. 150 г ячневой каши, 1 помидор.
День 7
Первый прием пищи: 250 гречневой каши, котлета из куриного фарша на пару, омлет.
Второй прием пищи: 300 г салата (свекла, инжир, чернослив, 10 мл растительного масла), 2 тоста.
Обед: 200 г пшеничного супа, 150 г вареной куриной грудки с овощами. Через 30 минут некрепкий зеленый чай.
Полдник: 300 г овощного салата с творогом (помидор, огурец, творог, капуста, сметана) и ломтик хлеба.
Ужин: 250 г запеченных овощей с индейкой, 200 г винегрета, грейпфрут.
Какими витаминами обогащать рацион
Во время перикардита доктор назначает постельный режим и дополнительные витамины. Некоторые необходимы в форме таблеток, другие показаны вместе с приемом пищи.
Главными в рационе человека считаются полезные вещества:
- Витамин С. Необходим и взрослым, и детям. Он поднимает иммунитет, восстанавливает сердечный ритм, и нормализует состояние сосудов. Предупреждает образование тромбов. Большое количество аскорбиновой кислоты содержится в отваре шиповника, черной смородине и клюкве.
- Витамин А. Приводит в норму уровень холестерина в крови, благотворно воздействует на сердечную мышцу. Его много в оранжевых фруктах, овощах и молоке.
- Витамин Р. Восстанавливает тонус капилляров, предотвращает кровотечения. Еще одно полезное действие – нормализует уровень сахара в крови. На здоровье сердечно-сосудистой системы это сказывается благоприятно. Большое количество витамина Р содержат ягоды рябины, смородины и цитрусовые.
- Витамины группы В. Целый спектр элементов, которые необходимы для правильной работы сердца, профилактики аритмии и инфаркта. Их можно найти в злаковых, яйцах и молочных продуктах.
Основные микроэлементы из группы В, которые поддерживают работу сердца:
- ниацин или витамин В3 способствует расширению сосудов и нормализации давления;
- пантотеновая кислота или витамин В5 отвечает за работу всей кровеносной системы и кровообращения, а также положительно сказывается на здоровье нервной системы;
- витамин В6 является основой строительного материала для новых клеток, участвует в обмене веществ, а его дефицит отражается низким уровнем гемоглобина.
Перикардит – это серьезный диагноз, но излечимый. Нужно проявлять внимание к своему самочувствию и следовать рекомендациям врача. Организм скажет спасибо, если сознательно подойти к своему питанию и наполнить свой рацион полезной пищей.
Диета при остром перикардите
Перикардит – заболевание сердца, при котором в тканях его оболочки скапливается жидкость, начинается воспалительный процесс. Заболевание сопровождается одышкой, болями и неприятными ощущениями в области сердца. Различают острый и хронический перикардит. Первый развивается очень быстро, симптомы второго дают о себе знать постепенно. При обострении болезни необходим постельный режим с размещением пациента в больнице. Для того чтобы быстрее выздороветь и восстановиться, нужно соблюдать определённую диету. Следить, чтобы в рационе присутствовали необходимые витамины и прочие полезные элементы.
Содержание статьи:
- Необходимые витамины
- Витамины группы B
- Диета при перикардите
- Итог
Витамины, необходимые при обострении перикардита
Обычно во время обострения перикардита, наряду с лечением и рекомендациями относительно режима больного, врач назначает приём витаминов. Какие-то нужно пить в виде таблеток, некоторые назначают в виде инъекций для скорого выздоровления пациента. Самыми важными в рационе больных данным недугом считаются следующие полезные вещества:
- витамин C. Вообще, этот элемент нужен всем, и взрослым, и детям. Общеизвестно его полезное свойство поднимать иммунитет. Но полезен он и для работы сердца, и для нормального состояния сосудов. Он способен предупреждать тромбообразование, укреплять сердечные стенки, сосуды. Если говорить о продуктах, то наибольшее количество этого элемента наблюдается в шиповнике. Полезно пить отвар его ягод вместо чая, главное, не заваривать их крутым кипятком, а настаивать на воде температурой не выше 90 градусов Цельсия. Много витамина C содержится в цитрусовых фруктах, чёрной смородине, облепихе.
- Витамин A. При сердечных заболеваниях его употребление полезно, потому что он способствует приведению в норму холестеринового уровня и благоприятно действует на состояние мышц сердца. Его можно найти в растительных продуктах оранжевой окраски, таких как морковь и тыква, а также в молоке.
- Витамин E. Этот элемент препятствует тромбообразованию и укрепляет стенки сосудов, поэтому продукты с ним в ежедневном меню больного перикардитом очень важны. Он защищает красные кровяные тельца, которые переносят кислород по сосудам, снабжая организм и сердце кислородом. Его высокое содержание наблюдается в крупах, мясе, оливковом масле и свежих овощах.
- Витамин P помогает бороться с ломкостью капилляров, тем самым предотвращая кровотечения, а также приводит в норму уровень сахара в крови. На здоровье сердечно-сосудистой системы всё это сказывается положительным образом. Наибольшее количество этого полезного элемента содержат ягоды: черноплодная рябина, чёрная смородина, а также цитрусовые.
- Витамины группы B. Целая группа элементов, необходимых для нормальной деятельности сердечной мышцы, профилактики аритмии и сердечных приступов. Их много в крупах, злаках, яйцах, мясе и молоке.
Витамины группы B для здоровья сердца
Данная группа витаминов включает в себя несколько важных для здоровья элементов, о каждом из которых следует сказать отдельно:
- Ниацин, он же B3, расширяет сосуды, нормализуя при этом давление. Его достаточное содержание в организме предотвращает тромбозы. Содержится ниацин в субпродуктах, яйцах и мясе.
- Пантотеновая кислота B5 отвечает за слаженную работу всех процессов биохимии крови и кровообращения. Положительно влияет на нервную систему, что, в свою очередь, также благоприятно сказывается на состоянии сердца. Элемент можно назвать одним из важнейших для нормальной работы всей сердечно-сосудистой системы человека. Больше всего пантотеновой кислоты в яйцах и овощах.
- B6 – составляет основу белковых структур. От него во многом зависит обмен веществ, работа систем и важных органов человеческого организма. Дефицит B6 часто сказывается на уровне гемоглобина, он понижается. Для обеспечения организма этим элементом показано есть злаки, печень, гречневую кашу, зелень, рыбу и говядину.
Диета при резком обострении заболевания
Питание больного должно содержать не только вышеперечисленные витамины, но и ненасыщенные жирные кислоты и аминокислоты, быть богато магнием, селеном, калием и хромом. Но существуют и общие рекомендации, касающиеся питания, придерживаясь которых можно ускорить выздоровление.
При перикардите существует список продуктов, которые категорически запрещены к употреблению:
- алкоголь;
- крепкий чай, какао и кофе;
- жареные блюда;
- шоколад;
- грибы;
- бобовые;
- сдобная свежая выпечка из белой муки;
- рыба копчёная, солёная и жареная, а также икра;
- острые приправы вроде хрена, горчицы и жгучего перца;
- наваристый мясной бульон;
- яйца жареные и сваренные вкрутую;
- соления и консервы, маринады, даже домашние.
Как видно, много ограничений касается не столько самих продуктов, сколько способов приготовления. Для получения всех полезных для сердца элементов необходимо есть и мясо, и рыбу, и яйца. Белки в достаточных количествах просто необходимы для скорейшего восстановления сердечной оболочки. Просто вместо жарки, лучше предпочесть приготовление на пару или запекание. Яйца при перикардите следует есть, приготовленные всмятку.
Соления и копчёности рекомендуется ограничить, так как злоупотребление ими приводит к отёкам и задержке жидкости в организме, что при данном диагнозе крайне нежелательно. Все блюда нужно готовить без соли, уже после подачи на стол пищу можно слегка присаливать прямо в тарелке. Но, стоит учесть, что расход поваренной соли в течение дня не может превышать 5 грамм на все приёмы пищи.
Чай, кофе, шоколад попали в список запрещённых продуктов, поскольку способны возбуждающе действовать на нервную систему и повышать артериальное давление. Вместо них, гораздо полезнее будет пить богатый витамином C отвар шиповника или травяные чаи, морсы, компоты. Правда, с травами также следует соблюдать немалую осторожность, консультируясь предварительно с лечащим врачом. Все бодрящие и тонизирующие сборы при остром перикардите тоже противопоказаны. А вот морс из смородины или клюквы будет очень подходящим напитком.
Врачи рекомендуют избегать продуктов, вызывающих метеоризм, а именно бобовых, капусты, грибов в любом виде. Вообще, желательно меньше напрягать пищеварительную систему, употреблять продукты легкоусвояемые и небольшими порциями, но часто, 5 раз в день.
Итог
Острый перикардит – достаточно серьёзный диагноз. Если отнестись к нему без должного внимания и пренебрегать рекомендациями медиков, болезнь может усугубиться и привести к ещё большим проблемам со здоровьем сердца. Поэтому и от самого больного, и от его близких, зависит насколько успешным и быстрым будет выздоровление. Ради здоровья стоит пересмотреть диету, сделать своё питание хоть немного более полезным и богатым всеми необходимыми витаминами и элементами.
Как себя вести после операции на сердце?
Что ждет вас после операции на сердце? Какие нагрузки допустимы и когда? Как будет происходить возвращение к нормальной жизни? На что следует обращать внимание в стационаре и дома? Что и когда можно есть и пить?
Все ответы в этой статье.
После операции на сердце вы, вероятно, почувствуете, что вам дан еще один шанс — новое позволение на жизнь. Вы, возможно, будете думать, что сумеете выжать максимум из «новой жизни» и максимум из результатов операции. Если вам произведена операция коронарного шунтирования, важно подумать об изменениях в образе жизни, например, сбросить лишние 5 килограммов или начать регулярные физические упражнения. К этому надо относиться серьезно, следует поговорить с вашим врачом о факторах риска. Есть книги о здоровье и сердечно-сосудистых болезнях, они должны быть гидами вашей новой жизни. Предстоящие дни не всегда будут легкими. Но вы должны неуклонно идти вперед к восстановлению сил и выздоровлению.
В стационаре
В стационарном отделении ваша активность будет с каждым днем увеличиваться. К сидению на стуле добавится прогулка по палате и в холле. Глубокое дыхание, чтобы отчистить легкие, и упражнения для рук и ног должны продолжаться.
Ваш доктор может рекомендовать носить эластичные чулки или бинты. Они помогают крови возвращаться из ног в сердце, тем самым, уменьшая отеки голени и стоп. Если для аортокоронарного шунтирования была использована бедренная вена, небольшое опухание ног в восстановительном периоде — вполне нормальное явление. Поднятие ноги, особенно когда вы сидите, помогает лимфатическому и венозному кровотоку и уменьшает отеки. Когда лежите, следует 2-3 раза снимать эластичные чулки на 20-30 минут.
Если вы быстро устаете, частые перерывы активности являются частью восстановления. Без стеснения напомните вашей семье и друзьям, что визиты должны быть короткими.
Возможны мышечные боли и короткие боли или зуд в области ран. Смех, высмаркивание могут стать причиной недолгого, но заметного дискомфорта. Будьте уверены — ваша грудина сшита очень надежно. Прижимая подушку к груди, можете уменьшить этот дискомфорт; пользуйтесь ею при кашле. Не стесняйтесь попросить обезболивающие, когда в них нуждаетесь.
Ночью вы можете потеть, несмотря на то, что температура будет нормальной. Такое ночное потоотделение — нормальное явление в течение до двух недель после операции.
Возможен перикардит — воспаление околосердечной сумки. Вы можете ощущать боль в груди, плечах или шее. Как правило, врач для лечения назначит вам аспирин или индометацин.
У некоторых пациентов нарушается сердечный ритм. Если такое случится, вам придется некоторое время принимать лекарства, пока ритм не восстановится.
У больных после операции на открытом сердце часто наблюдаются перепады настроения. Вы можете находиться в радостном настроении сразу после операции, а в восстановительном периоде стать печальным, раздражительным. Грустное настроение, взрывы раздражительности вызывают беспокойство у больных и у близких. Если эмоции становятся проблемой для вас, переговорите об этом с медсестрой или врачом. Установлено, что колебания настроения являются нормальной реакцией, даже если они продолжаются в течение нескольких недель после выписки. Иногда больные жалуются на изменения в умственной деятельности — им тяжелее концентрироваться, ослабевает память, рассеивается внимание. Не переживайте — это временные изменения, они должны исчезнуть в течение пары недель.
Дома. Чего ждать?
Из больницы обычно выписывают на 10-12-й день после операции. Если вы живете на расстоянии более часа езды от больницы, в пути делайте перерывы каждый час, выходите из машины размять ноги. Длительное сидение ухудшает кровообращение.
Хотя ваше выздоровление в больнице, вероятно, шло достаточно быстро, дальнейшее восстановление дома будет более медленным. Обычно требуется 2-3 месяца для того, чтобы полностью вернуться к нормальной активности. Первые несколько недель дома могут быть нелегкими и для вашей семьи. Близкие ведь не привыкли к тому, что вы «больной», стали нетерпеливым, у вас может колебаться настроение. Каждому нужно постараться, чтобы этот период прошел как можно мягче. Будет значительно легче справиться с ситуацией, если вы и ваша семья смогут открыто, без упреков и выяснения отношений говорить обо всех потребностях, объединить усилия для преодоления критических моментов.
Встречи с врачом
Необходимо, что бы вас наблюдал ваш постоянный лечащий врач (терапевт или кардиолог). Возможно, хирург спустя одну-две недели тоже пожелает встретиться с вами после выписки. Ваш лечащий врач назначит диету, медикаменты определит допустимые нагрузки. По вопросам, связанным с заживлением послеоперационных ран, следует обращаться к вашему хирургу. Узнайте перед выпиской, куда обращаться при любых возможных ситуациях. С вашим лечащим врачом повидайтесь сразу же после выписки.
Диета
Так как вначале вы можете испытывать потерю аппетита, а хорошее питание имеет важное значение во время заживления ран, вас, возможно, выпишут домой с неограниченной диетой. Через 1-2 месяца вам, скорее всего, посоветуют диету с малым количеством жира, холестерина, сахара или соли. Если вы страдаете повышенным весом, калории будут ограничены. Качественная диета при большинстве сердечных заболеваний ограничивает количество холестерина, животные жиры и продукты с большим содержанием сахара. Желательно употребление пищи с высоким количеством углеводов (овощи, фрукты, пророщенное зерно), клетчатки и полезным для здоровья растительным маслом.
Анемия
Анемия (малокровие) частое состояние после любого хирургического вмешательства. Она может быть ликвидирована, по крайней мере частично, если употреблять в пищу продукты, богатые железом, например шпинат, изюм или нежирное красное мясо (последнее — в умеренном количестве). Ваш доктор может рекомендовать принимать таблетки, содержащие железо, Это лекарство подчас раздражает желудок, так что лучше его принимать вместе с едой. Учтите, что это может окрасить кал в темный цвет и быть причиной запоров. Кушайте больше свежих овощей и фруктов и вы избежите запоров. Но если запоры стали упорными, попросите врача помочь медикаментами.
Раневые и мышечные боли
Дискомфорт из-за болей в послеоперационной ране и мышцах может сохраниться на некоторое время. Иногда помогают обезболивающие мази, если ими помассажировать мышцы. Мазь не следует накладывать на заживающие раны. Если чувствуете щелкающие движения грудины, известите об этом хирурга. Зуд в области заживающей раны вызывается отрастанием волос. Если врач разрешит, то увлажняющий лосьон поможет в этой ситуации.
Свяжитесь с врачом, если заметите следующие симптомы инфекции:
· температуру выше 38°С (или меньшую, но продолжающуюся более недели),
· промокание или выделение жидкости из послеоперационных ран, сохраняющееся или новое появление отечности, красноты в области послеоперационной раны.
Душ
Если раны заживают, нет открытых мест и промокания, можете решиться на душ через 1-2 недели после операции. Используйте простую теплую мыльную воду, чтобы очистить раны. Избегайте пузырьковой ванны, очень горячей и очень холодной воды. Когда моетесь первый раз, желательно под душ садиться на стул. Нежно касаясь (не вытирая, а промокая), осушите послеоперационные раны мягким полотенцем. В течение пары недель постарайтесь, чтобы кто-нибудь находился неподалеку, когда вы купаетесь или принимаете душ.
Общие указания для домашних занятий
Постепенно наращивайте активность с каждым днем, неделей и месяцем. Прислушивайтесь к тому, что говорит ваше тело; отдыхайте, если устали или появилась одышка, почувствовали боль в груди. Обсудите указания с врачом и учтите сделанные замечания или изменения.
· Если предписано, продолжайте носить эластичные чулки, но снимайте их на ночь.
· В течение дня планируйте периоды отдыха и хорошо высыпайтесь ночью.
· Если у вас появились проблемы со сном, это может быть вызвано невозможностью удобно устроиться на кровати. Приняв на ночь обезболивающую таблетку, вы сможете отдохнуть.
· Продолжайте тренировку рук.
· Принимайте душ, если раны заживают нормально и нет мокнущих или открытых участков на ране. Избегайте очень холодной и очень горячей воды.
Первая неделя дома
· 2-3 раза в день пройдитесь по ровной местности. Начните с того же времени и с той же дистанции, как в последние дни в больнице. Увеличивайте дистанцию и время, даже если придется пару раз остановиться на короткий отдых. 150-300 метров вам по силам.
· Совершайте эти прогулки в самое удобное время дня (это зависит и от погоды), но всегда перед едой.
· Выберите какое-нибудь спокойное, неутомительное занятие: рисуйте, читайте, играйте в карты или решайте кроссворды. Активная умственная деятельность благотворна для вас. Попробуйте ходить по лестнице вверх и вниз, но чтобы эти походы по лестнице не были частыми.
· Поезжайте с кем-нибудь на короткое расстояние в автомашине.
Вторая неделя дома
· Поднимайте и носите легкие предметы (менее 5 кг) на короткое расстояние. Вес равномерно распределите на обе руки.
· Займитесь легкой домашней работой: вытирайте пыль, накрывайте на стол, мойте посуду или помогайте в приготовлении пищи сидя.
· Увеличивайте ходьбу до 600-700 метров.
Третья неделя дома
· Займитесь домашними делами и работой вo дворе, но избегайте напряжения и продолжительных периодов, когда приходится нагибаться или работать с поднятыми руками.
· Начинайте ходить на более длинные расстояния — до 800-900 метров.
· Сопровождайте других в коротких выездах автомашиной за покупками.
Четвертая неделя дома
· Постепенно увеличивайте прогулки до 1 км в день.
· Поднимайте вещи до 7 кг. Обе руки нагружайте одинаково.
· Если позволит врач, начинайте сами водить машину на короткие расстояния.
· Занимайтесь ежедневными делами, такими, как подметание, недолгая работа с пылесосом, мытье машины, приготовление пищи.
Пятая — восьмая неделя дома
В конце шестой недели грудина должна зажить. Продолжайте постоянно наращивать свою активность. Врач назначит нагрузочный тест примерно на шестой-восьмой неделе после операции. Этот тест позволит установить приспособленность к нагрузкам и будет служить основой для определения размеров увеличения активности. Если нет противопоказаний и ваш доктор согласен, вы можете:
· Продолжать увеличивать дистанцию и скорость ходьбы.
· Поднимать вещи до 10 кг. Обе руки нагружайте одинаково.
· Играть в теннис, плавать. Заниматься лужайкой, сорняками и работать лопатой в саду.
· Двигать мебель (легкие предметы), водить автомашину на более длинные расстояния.
· Вернуться на работу (на неполный рабочий день), если это не связано с тяжелым физическим трудом.
· Под конец второго месяца вы наверняка сможете делать все то, что делали перед операцией.
Если перед операцией вы работали, но еще не вернулись, самое время сделать это. Конечно, все зависит от вашего физического состояния и типа работы. Если работа сидячая, вы сможете вернуться к ней быстрее, чем к тяжелой физической. Второй нагрузочный тест может проводиться через три месяца после операции.
Прием лекарств
Многие больные после операции нуждаются в лекарственном лечении. Принимайте лекарства только по назначению врача и никогда не прекращайте их прием, не посоветовавшись с врачом. Если вы забыли принять таблетку сегодня, не принимайте завтра сразу две. Стоит завести расписание приема лекарств и отмечать в нем каждый прием. Следует знать о каждом из назначенных лекарств следующее: название препарата, цель воздействия, дозу, когда и как принимать, возможные побочные эффекты.
Держите каждое лекарство в его упаковке и в месте, где его не смогут достать дети. Не делитесь лекарствами с другими людьми, потому что им они могут принести вред. Рекомендуется постоянно носить с собой в бумажнике список ваших лекарств. Это пригодится, если вы пойдете к новому врачу, пострадаете в аварии, потеряете сознание вне дома.
Далее предлагается характеристика лекарственных препаратов, чаще всего назначаемых людям с болезнями сердца.
Это таблетки, понижающие уровень «плохого» холестерина, могут уменьшить количество триглицеридов и повысить содержание «хорошего» холестерина. Принимать следует за ужином.
Рекомендации по питанию при хронической болезни сердца
· Почаще ешьте фрукты и овощи. Постараетесь, чтобы они всегда были под рукой (в машине, у рабочего стола).
· Салат, помидоры, огурцы и другие овощи кушайте при каждой еде.
· Каждую неделю попробуйте добавлять один новый овощ или фрукт.
· На завтрак ешьте кашу с отрубями (например, овсяную) или сухой завтрак (мюсли, хлопья).
· Хотя бы два раза в неделю на второе кушайте морскую рыбу.
· Используйте растительное масло, предпочтительно оливковое.
· Вместо мороженного ешьте замороженный кефирный йогурт или сок.
· Для салатов используйте диетические заправки, диетический майонез.
· Вместо соли используйте чеснок, травяные или овощные пряности.
· Следите за своим весом. Если он у вас повышенный, постарайтесь его уменьшить, но не более чем на 500-700 граммов за неделю.
· Побольше движения!
· Следите за своим уровнем холестерина.
· Только положительные эмоции!
Питание при перикардите | Медицинская энциклопедия
Болезнь выражается в воспалении перикарда (кардиальная мембрана / оболочка / мешочек, который окутывает орган, защищает его и помогает ему функционировать). Воспалительный процесс может быть следствием или симптомом других заболеваний (грибковых, бактериальных, инфекционных, вирусных, ревматических). Это может быть осложнение травм или заболеваний внутренних органов.
Основным симптомом перикардита является боль в груди, вызванная воспалением. Если это произойдет, немедленно обратитесь к врачу.
Существует три типа этого состояния: острый, рецидивирующий и хронический. Наиболее распространенной причиной проблемы является вирусная инфекция, поэтому лечение проводится с медицинской точки зрения и нацелено на уменьшение воспаления и контроль боли.
Еда также важна. При остром перикардите важно, чтобы пациент придерживался потребления продуктов, которые помогают уменьшить сердечную нагрузку, улучшают кровообращение и общее состояние сердечно-сосудистой системы, а также подпитывают организм необходимыми питательными веществами и витаминами.
Что можно есть
- мясные продукты: постная говядина, свинина, телятина, кролик, мясо индейки; желательно готовить их и позволять им запекаться;
- зеленые листовые овощи и зеленые специи: петрушка, шпинат, зеленый салат; богатые витаминами, полезными как сырыми, так и вареными;
- ограничить потребление картофеля, белой капусты и гороха;
- супы: в меню присутствуют более вегетарианские супы; допускается использование рыбных и мясных бульонов, но это должно быть редко;
- отвар шиповника: большое количество витамина С, что полезно не только для иммунной системы, но также способствует тону сердечных стенок, кровеносных сосудов, предотвращает образование тромбов;
- тыкву, морковь и другие овощи и овощи оранжевого цвета: они полезны при перикардите, потому что они содержат витамин А, который, в свою очередь, помогает улучшить состояние сердечной мышцы и способствует нормализации уровней холестерина в организме;
- бобовые, крупы, различные пудинги на основе злаков, яйца, молочные продукты — все они дают организму витамин B, который предотвращает появление аритмии, сердечных приступов и полезен для сердца в целом.
Что нельзя есть
Существует ряд продуктов, которые должны быть строго ограничены и даже полностью исключены из меню. К ним относятся:
- соль — строго назначенное суточное количество, которое не должно превышать, составляет 5 грамм, и это доза, которая включена во все продукты за день; чтобы было легче контролировать используемую соль, хорошо готовить блюда после приготовления (непосредственно перед употреблением), так как можно будет оценить, сколько используется специя;
- жидкости — конечно, вы можете пить воду, чай, соки, зелья (чай не должен быть сильным), а кофе и какао полностью исключены из меню; общее количество жидкости в течение дня не превышает 1,5 литра; алкоголь строго запрещен;
- соленые и копченые продукты — их потребление может вызвать набухание, задержку жидкости в организме, и это крайне нежелательно для перикардита;
- жирные продукты, в том числе мясо, бульоны, бекон, консервированное мясо, печень, колбаса — они способны повышать уровень холестерина в крови, что сразу же негативно скажется на активности сердца;
- бобовые, капуста, все виды грибов — эти продукты вызывают метеоризм, поэтому рекомендуется отказаться от них;
- шоколад, кондитерские изделия и макароны, тонизирующие зелья и травяные чаи, которые возбуждают нервную систему;
- жареные и острые продукты — важно не потреблять их, оптимальный вариант термообработки — приготовление пищи, приготовление паром, выпечка.
В случае перикардита важно не перегружать пищеварительную систему, принимать полезные и легко усваиваемые продукты, а есть небольшими порциями и примерно 5-6 раз в день. Важно готовить еду дома, а не покупать готовые варианты и полуфабрикаты.
Острый перикардит (инструкции по уходу) — что вам нужно знать
- CareNotes
- Острый перикардит
- Инструкции по уходу
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Острый перикардит — воспаление перикарда. Перикард — это тонкий мешок, окружающий ваше сердце.Небольшое количество прозрачной жидкости между сердцем и мешком позволяет сердцу легко биться. При остром перикардите количество жидкости увеличивается и может содержаться гной. Это может привести к проблемам с сердцебиением.
| |
ИНСТРУКЦИИ ПО РАЗГРУЗКЕ:
Вернитесь в отделение неотложной помощи, если:
- У вас одышка, которая усиливается, когда вы ложитесь.
- Боль в груди усиливается или не проходит.
Позвоните своему врачу, если:
- У вас жар.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Лекарства:
Вам может понадобиться любое из следующего:
- НПВП помогают уменьшить отек, боль или жар. Это лекарство доступно по назначению врача или без него. НПВП могут вызывать желудочное кровотечение или проблемы с почками у некоторых людей. Если вы принимаете лекарство, разжижающее кровь, всегда спросите своего врача, безопасны ли для вас НПВП.Всегда читайте этикетку лекарства и следуйте инструкциям.
- Антибиотики помогают предотвратить или вылечить бактериальную инфекцию.
- Стероидное лекарство помогает уменьшить воспаление.
- Принимайте лекарство в соответствии с указаниями. Обратитесь к своему врачу, если вы считаете, что ваше лекарство не помогает или у вас есть побочные эффекты. Скажите ему о ней, если у вас аллергия на какое-либо лекарство. Составьте список лекарств, витаминов и трав, которые вы принимаете. Укажите суммы, а также когда и почему вы их принимаете.Принесите список или бутылочки с таблетками на контрольные визиты. Носите с собой список лекарств на случай чрезвычайной ситуации.
Уход за собой:
- Ешьте разнообразную здоровую пищу. Это поможет вам набраться энергии и быстрее вылечиться. Здоровая пища включает фрукты, овощи, цельнозерновой хлеб, нежирные молочные продукты, бобы, нежирное мясо и рыбу. Спросите, нужно ли вам соблюдать особую диету.
- Пейте жидкости согласно указаниям. Взрослые должны выпивать от 9 до 13 стаканов жидкости по восемь унций каждый день.Спросите, какая сумма лучше для вас. Для большинства людей лучше всего пить воду, сок и молоко.
- Делайте много упражнений. Поговорите со своим врачом о наиболее подходящем для вас плане упражнений. Упражнения могут снизить кровяное давление и улучшить ваше здоровье.
- Не курите. Никотин и другие химические вещества в сигаретах и сигарах могут вызывать повреждение легких. Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить.Электронные сигареты или бездымный табак по-прежнему содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
- Управляйте стрессом. Стресс может замедлить заживление и вызвать болезнь. Изучите новые способы расслабления, например глубокое дыхание.
Предотвратить инфекции:
Следующие элементы могут помочь предотвратить распространение вирусов и бактерий, которые могут вызвать острый перикардит или усугубить его:
- Часто мойте руки. Мойте руки несколько раз в день.Умывайтесь после посещения туалета, смены детского подгузника и перед приготовлением или приемом пищи. Каждый раз используйте мыло и воду. Потрите мыльные руки вместе, зашнуровав пальцы. Вымойте переднюю и заднюю части рук, а также между пальцами. Пальцами одной руки потрите ногти другой руки. Стирать не менее 20 секунд. Смойте теплой проточной водой в течение нескольких секунд. Затем вытрите руки чистым полотенцем или бумажным полотенцем. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук, содержащее спирт.Не прикасайтесь к глазам, носу или рту, не вымыв предварительно руки.
- Прикройте чихание или кашель. Используйте салфетку, закрывающую рот и нос. Немедленно выбросьте салфетку в мусорное ведро. Если ткань недоступна, используйте сгиб руки. Хорошо вымойте руки водой с мылом или воспользуйтесь дезинфицирующим средством для рук.
- Часто очищайте поверхности. Очистите дверные ручки, столешницы, сотовые телефоны и другие поверхности, к которым часто прикасаются.Используйте дезинфицирующую салфетку, одноразовую губку или ткань, которую можно постирать и использовать повторно. Если у вас нет салфеток, используйте дезинфицирующие чистящие средства. Вы можете создать дезинфицирующее средство, смешав 1 часть отбеливателя с 10 частями воды.
- Спросите о вакцинах, которые могут вам понадобиться. Вакцины помогают защитить от вирусов и бактерий, вызывающих определенные заболевания. Ваш лечащий врач может сказать вам, какие вакцины вам могут понадобиться и когда их делать.
- Ежегодно делайте вакцину против гриппа (гриппа) в соответствии с рекомендациями. Вакцина против гриппа обычно доступна с сентября или октября. Вирусы гриппа меняются, поэтому важно каждый год делать прививку от гриппа.
- Сделайте прививку от пневмонии, если это рекомендовано. Эта вакцина обычно рекомендуется каждые 5 лет. Ваш поставщик сообщит вам, когда делать эту вакцину, если это необходимо.
Проконсультируйтесь с врачом по указанию:
Запишите свои вопросы, чтобы не забывать задавать их во время визитов.
© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Приведенная выше информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Подробнее об остром перикардите (инструкции по уходу)
Сопутствующие препараты
IBM Watson Micromedex
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Перикардит + 6 естественных способов выздоровления
Факты проверены
×Это содержание Dr. Axe проверено с медицинской точки зрения или проверено на предмет достоверности информации.
В соответствии со строгими руководящими принципами редакционного отбора мы связываемся только с академическими исследовательскими учреждениями, сайтами авторитетных СМИ и, при наличии исследований, с медицинскими рецензируемыми исследованиями. Обратите внимание, что числа в скобках (1, 2 и т. Д.)) являются интерактивными ссылками на эти исследования.
Информация в наших статьях НЕ предназначена для замены личных контактов с квалифицированным специалистом в области здравоохранения и не предназначена для использования в качестве медицинской консультации.
×Эта статья основана на научных доказательствах, написанных экспертами, и фактах, проверенных нашей обученной редакцией. Обратите внимание, что числа в скобках (1, 2 и т. Д.) Являются интерактивными ссылками на медицинские рецензируемые исследования.
В нашу команду входят лицензированные диетологи и диетологи, сертифицированные специалисты по санитарному просвещению, а также сертифицированные специалисты по силовой и физической подготовке, личные тренеры и специалисты по корректирующим упражнениям.Наша команда стремится быть не только тщательной, но и объективной и беспристрастной.
Информация в наших статьях НЕ предназначена для замены личных контактов с квалифицированным специалистом в области здравоохранения и не предназначена для использования в качестве медицинской консультации.
Автор: Джиллиан Леви, CHHC
26 марта 2018 г.
Боль в груди может быть пугающим чувством, особенно с учетом того, что это один из наиболее распространенных симптомов сердечного приступа. Но есть еще одно сердечное заболевание, называемое перикардитом, которое может вызывать постоянные боли в груди, которые иногда бывают острыми и затрудняют дыхание.Перикардит (или воспаление мешка, в котором находится сердце) обнаруживается примерно у 5 процентов всех пациентов, поступающих в отделение неотложной помощи с болью в груди, не связанной с сердечным приступом. (1)
Чем опасен перикардит? Потому что это может вызвать скопление жидкости вокруг сердца, что мешает ему работать должным образом.
Кто подвергается наибольшему риску развития перикардита? Наиболее вероятно, что это происходит у мужчин в возрасте от 16 до 65 лет, особенно если у них в анамнезе есть сердечные заболевания или какие-либо серьезные бактериальные / вирусные инфекции, хотя это состояние также может развиться у женщин и взрослых старше 65 лет.Самыми серьезными предупреждающими признаками перикардита являются резкие боли в груди и задней части плеч, а также затрудненное дыхание и задержка жидкости (отек).
Если вы подозреваете, что у вас перикардит, вам всегда следует обсудить это со своим врачом, поскольку состояние может быть серьезным и потенциально даже опасным для жизни. Некоторые из способов управления симптомами перикардита, о которых вы узнаете гораздо больше ниже, включают: лечение инфекций, вирусов и аутоиммунных заболеваний; устранение дефицита питательных веществ; и соблюдайте противовоспалительную диету.
Что такое перикардит?
Перикардит определяется как воспаление перикарда, который представляет собой тонкий двухслойный наполненный жидкостью мешок, покрывающий внешнюю поверхность сердца и помогающий ему эффективно функционировать. (2) Как и другие типы воспалений, перикардит вызывается тем, что мембрана вокруг сердца становится красной, набухшей от жидкости, раздражается и потенциально повреждается.
Некоторые из основных функций перикарда включают:
- Предотвращение чрезмерного расширения сердца из-за увеличения объема крови.
- Защита сердца от инфекций и вредных микробов.
- Защита сердца внутри грудной стенки от ударов или повреждений.
- Помогает смазывать сердце.
Насколько серьезен перикардит? Это зависит от типа перикардита и тяжести его состояния. Если перикард сильно воспален и в результате сердце сжимается, вероятность развития серьезных симптомов выше. Хронический перикардит, который может длиться в течение многих месяцев или даже лет, является серьезным заболеванием, поскольку он влияет на кровоток по всему телу.
Признаки и симптомы
Наиболее частые симптомы перикардита включают: (3)
- Боль в груди, иногда болезненная, острая и «колющая». Боль при перикардите возникает из-за трения, вызванного трением сердца о воспаленный перикард.
- Боль при кашле, глотании, лежании или тяжелом дыхании (например, при выполнении упражнений). Обычно боль уменьшается, когда вы садитесь и наклоняетесь вперед, поскольку это оказывает меньшее давление на перикард.
- Проблемы с дыханием, в том числе во сне и в положении лежа. Это может усилить утомляемость и вялость.
- Сухой кашель.
- Отек ступней, голеней и щиколоток.
- Иногда повышенное беспокойство.
- Некоторые люди слышат звук трения или скрип, исходящий из грудной клетки / легких, который вызван трением воспаленной оболочки перикарда. Это чаще всего можно заметить, когда вы наклоняетесь вперед и тяжело дышите.
Тяжелый тип перикардита называется констриктивным перикардитом, который возникает, когда перикард затвердевает и утолщается, вызывая сокращение сердечной мышцы.Когда сердце сжимается, это мешает нормальному кровотоку и может заставить кровь снова стекать в места, которых она не должна быть, например, в легкие, живот и ноги. Признаки и симптомы констриктивного перикардита включают:
- Нарушение сердечного ритма.
- Опухание ног и живота, иногда очень сильное.
- Одышка.
- Удержание воды.
- Учащенное сердцебиение.
Как долго длится перикардит? Обычно он развивается внезапно и может быстро ухудшиться.Симптомы перикардита могут длиться до нескольких месяцев, но обычно проходят в течение примерно трех месяцев. Некоторые люди будут иметь дело с симптомами в течение многих лет (хронический перикардит) и время от времени испытывают обострения симптомов, когда воспаление проходит, но затем снова ухудшается. По данным клиники Кливленда, «около 15-30% пациентов с перикардитом имеют повторяющиеся эпизоды перикардита, которые появляются и исчезают в течение многих лет». (4)
Опасен ли перикардит для жизни? Это может быть при наличии перикардиального выпота и тампонада сердца.(5)
- Выпот в перикард — это скопление жидкости в пространстве между перикардом и сердцем.
- Это может привести к тампонаде сердца, когда накопилось столько жидкости, что она сдавливает сердце, что опасно для жизни и требует немедленного дренирования жидкости.
Причины и факторы риска
Какова основная причина перикардита? Причина не одна, так как разные состояния здоровья могут привести к развитию перикардита (воспаления вокруг сердца).
Существует много разных типов перикардита, каждый из которых имеет разные причины и симптомы. К основным типам перикардита относятся: (6)
- Острый перикардит — развивается внезапно и обычно длится несколько месяцев.
- Хронический перикардит — длится три месяца или дольше.
- Тампонада сердца — сильное сжатие сердца, требующее неотложной медицинской помощи.
- Констриктивный перикардит — вызывает затвердевание перикарда, его жесткость и образование рубцовой ткани.
- Инфекционный перикардит — вызван вирусной, бактериальной, грибковой или паразитарной инфекцией.
- Идиопатический перикардит — причина неизвестна.
- Травматический перикардит — из-за травмы грудной клетки, удара, травмы или несчастного случая.
- Уремический перикардит — из-за почечной недостаточности.
Во многих случаях точно не известно, что вызывает перикардит, который называется идиопатическим перикардитом. В развитых странах идиопатический перикардит является причиной от 80 до 90 процентов всех случаев.(7) У некоторых людей перикардит развивается из-за аутоиммунного заболевания, которое может заставить организм «атаковать» собственные ткани, вызывая воспаление вокруг сердца и многие другие симптомы, такие как боль в суставах, слабость и так далее.
Некоторые факторы риска и основные причины перикардита могут включать:
- Наличие сердечного приступа, недавней операции на сердце, такой как шунтирование (это называется постперикардиотомический синдром), лучевой терапии, катетеризации сердца или радиочастотной абляции (РЧА).
- Вирусные инфекции, большинство из которых поражают желудочно-кишечный тракт.
- Бактериальные инфекции, включая туберкулез (ТБ). Туберкулез является основной причиной перикардита в развивающихся странах, но в развитых странах на него приходится менее 5 процентов случаев.
- Грибковые инфекции или инфекции, вызванные паразитами.
- Некоторые аутоиммунные заболевания, такие как волчанка, ревматоидный артрит и склеродермия. Анкилозирующий спондилит — еще один фактор риска, поскольку этот тип артрита вызывает аномальные сращения позвоночника, воспаление и боль в верхней части тела и тазу.
- Повреждение грудной клетки или удар, например, после автомобильной аварии.
- Проблемы со здоровьем, такие как почечная недостаточность или опухоли.
- Некоторые генетические заболевания, такие как семейная средиземноморская лихорадка (FMF).
- В редких случаях — прием лекарств, подавляющих иммунную систему, например, при лечении таких заболеваний, как рак или ВИЧ.
Связано: Как поддерживать нормальный уровень тропонина
Традиционные методы лечения
Ваш врач может определить диагноз перикардита, выполнив физический осмотр, сдав анализы и обсудив ваши симптомы, историю болезни и факторы риска.
Чтобы определить, воспален ли перикард и насколько сильно, вам может потребоваться пройти несколько из следующих анализов:
- Рентген грудной клетки
- Электрокардиограмма (ЭКГ или ЭКГ) для выявления изменений сердечного ритма
- Эхокардиограмма (эхо) для проверки жидкости или перикардиального выпота
- МРТ сердца для выявления воспаления перикарда
- Компьютерная томография для выявления аномалий в области сердца
- Катетеризация сердца для определения сердечного сокращения
- Анализы крови для определения причин воспаления (например, высокого уровня C-реактивного белка).
Если установлен диагноз перикардита, традиционные методы лечения обычно включают:
- Обезболивающие, в том числе болеутоляющие, отпускаемые по рецепту, или отпускаемые без рецепта, такие как ибупрофен, аспирин или другие нестероидные противовоспалительные препараты (НПВП). Прием лекарств с противовоспалительным анальгетиком в течение одной-двух недель является «лечением первой линии» при остром перикардите. (8)
- Если инфекция является первопричиной, антибиотики или противогрибковые препараты.
- Противовоспалительный препарат под названием колхицин. В случае хронического или рецидивирующего перикардита ваш врач может порекомендовать вам принимать НПВП и / или колхицин в течение нескольких лет, чтобы помочь справиться с этим состоянием. Было показано, что колхицин помогает уменьшить рецидивы, которые, как правило, возникают примерно у 30 процентов пациентов, которые не используют какие-либо виды профилактической терапии.
- Диуретики, помогающие контролировать задержку жидкости, отек и отек.
- Иногда стероиды / кортикостероиды, такие как азатиоприн, иммуноглобулины человека внутривенно или анакинра, используются для контроля воспаления и аутоиммунных реакций.Некоторые кардиологи считают, что использование кортикостероидов должно быть ограничено пациентами с противопоказаниями / непереносимостью НПВП и не должно применяться пациентами с определенными состояниями, такими как аутоиммунные заболевания. (9)
- В тяжелых случаях может потребоваться операция для защиты сердца и слива лишней жидкости из перикарда и окружающей его области. Перикардиоцентез — это операция, при которой вводят длинный тонкий катетер для слива лишней жидкости. Некоторым людям с констриктивным перикардитом может потребоваться удаление части перикарда (так называемая перикардиэктомия), чтобы предотвратить дальнейшее сокращение сердца.
Профилактика и восстановление
1. Отдых и снижение стресса
Любой физический стресс, включая интенсивные упражнения и физическую активность, помимо ходьбы и растяжки, может быть вредным при перикардите. Во время выздоровления рекомендуется расслабляться, поэтому выспитесь каждую ночь (не менее семи-девяти часов) и отдыхайте, когда это необходимо.
Прежде чем вернуться к интенсивным упражнениям, поговорите со своим врачом о том, безопасно ли это. Упражнения могут принести пользу, если вы достаточно выздоровели, поскольку они улучшают иммунную функцию, кровообращение и здоровье сердечно-сосудистой системы.(10) Во время выздоровления попытайтесь справиться с эмоциональным стрессом, выполняя упражнения, снимающие стресс, в том числе: медитацию, дыхательные упражнения, легкую йогу или растяжку, массаж, ведение дневника, прогулки на улице, молитвы, занятия искусством или творчество и т. Д.
2. Соблюдайте противовоспалительную диету
Поддержите свою иммунную систему, исключив из своего рациона обработанные продукты и употребляя цельные, богатые питательными веществами продукты, содержащие антиоксиданты, витамины и минералы. Если у вас есть такое заболевание, как аутоиммунное заболевание — например, болезнь Хашимото, вызывающая гипотиреоз, — соблюдение противовоспалительной диеты имеет решающее значение для улучшения здоровья кишечника и иммунной функции.Вот шаги, которые вы можете предпринять, чтобы уменьшить воспаление, соблюдая диету, богатую питательными веществами:
- Ешьте много сырых фруктов и овощей. Включите в рацион продукты с высоким содержанием витамина C и A, такие как апельсины, капуста и другая листовая зелень, киви, клубника, грейпфрут, красный перец, зеленый перец, гуава и брокколи.
- Ежедневно употребляйте костный бульон, еще один лечебный продукт, содержащий необходимые витамины и минералы.
- Ешьте продукты, богатые пробиотиками, потому что они повышают иммунную функцию и пополняют запасы полезных бактерий в кишечнике.Некоторые отличные варианты включают кефир, культивированные овощи (например, квашеную капусту и кимчи), чайный гриб, кокосовый кефир и кисломолочный йогурт.
- Ешьте высококачественный белок, например нежирную говядину травяного откорма, пастбищные яйца, субпродукты, такие как печень и лосось, пойманный в дикой природе
- Потребляйте полезные жиры, такие как кокосовое масло, оливковое масло, масло травяного откорма, топленое масло, авокадо, орехи и семена.
- Избегайте воспалительных продуктов, которые могут ухудшить существующее состояние здоровья, включая обработанные зерна (особенно те, которые содержат глютен), обычные молочные продукты, продукты с добавлением сахара и синтетических ингредиентов, обработанное мясо, фаст-фуд и жареные продукты.
- Исключите из своего рациона источники трансжирных кислот, такие как фаст-фуд и полуфабрикаты. Избегайте рафинированных продуктов, таких как белый хлеб, белый рис, макаронные изделия и рафинированный сахар. Избегайте кофе, алкоголя и табачных изделий.
- Пейте много воды в течение дня, чтобы уменьшить кашель и облегчить дыхание. Старайтесь выпивать стакан воды каждые два-три часа, всего около восьми стаканов в день.
3. Борьба с вирусами и инфекциями
Вы можете использовать следующие природные средства защиты от вирусов, бактериальных и грибковых инфекций, которые могут усугубить перикардит и даже стать его первопричиной:
- Используйте масло орегано для местного или внутреннего применения, которое действует как естественное антибактериальное средство, не вызывая вредных побочных эффектов.Масло орегано также помогает лечить вирусные заболевания, уменьшать воспаление и облегчать респираторные симптомы, вызванные аллергией.
- Противовирусные травы могут помочь укрепить защиту вашего организма от инфекций и проблем со здоровьем. К ним относятся: полынь, черный грецкий орех, эфирное масло / капсулы орегано, чеснок, бентонитовая глина, активированный уголь и экстракты семян грейпфрута. Травы могут помочь в лечении инфекций и атаковать вирусные патогены, а также оказывают сердечно-сосудистую, пищеварительную и противовоспалительную поддержку в периоды болезни.
- Адаптогенные травы, такие как родиола ( Rhodiola rosea ) и астрагал ( Astragalusmbranaceus ), могут быть очень полезны, когда дело доходит до поддержки иммунного здоровья и помогает справиться с физическим и умственным стрессом или усталостью.
4. Улучшите свою способность дышать
Если вы испытываете одышку и кашляете, используйте увлажнитель воздуха дома, особенно когда вы спите по ночам. Увлажнитель может помочь разжижить слизь, уменьшить хрипы и ограниченный поток воздуха.Также не забудьте бросить курить, если вы курите в настоящее время. Курение вызывает сильное воспаление и увеличивает риск многих заболеваний, в том числе болезней сердца. Если вы все же курите, поговорите со своим врачом о программах и продуктах, которые могут помочь вам бросить курить. Также важно избегать пассивного курения и других раздражителей легких, таких как пыль, пары, испарения и загрязнение воздуха.
Вы можете использовать масло эвкалипта, которое содержит компонент, называемый цинеол, для уменьшения одышки и улучшения дыхательной функции.Чтобы уменьшить воспаление дыхательных путей, попробуйте приготовить паровую баню для лица с эвкалиптовым маслом. Налейте в миску стакан кипятка и добавьте 10 капель масла. Затем накройте голову полотенцем, наклонитесь над миской и глубоко вдохните в течение 5-10 минут.
5. Уменьшите воспаление с помощью пищевых добавок
Определенные добавки могут помочь вам выздороветь и почувствовать себя лучше во время выздоровления. К ним относятся:
- Ягода боярышника (Crataegus oxyacantha L), иногда называемая «сердечной травой», обладает кардиозащитными свойствами, в том числе помогает предотвратить состояния, повышающие риск перикардита, такие как: стенокардия, высокое кровяное давление, затвердение артерий, нерегулярное сердцебиение и даже застойная сердечная недостаточность.(11) Вы можете безопасно принимать от 160 до 1800 миллиграммов в день в течение периода от трех до 24 недель.
- Витамин С помогает укрепить вашу иммунную систему, действуя как антиоксидант и борясь с повреждением свободными радикалами.
- Омега-3 жирные кислоты обладают противовоспалительным действием и полезны для здоровья сердечно-сосудистой системы.
- витаминов группы В помогут вам зарядиться энергией, если вы чувствуете усталость.
- Витамин D3 помогает поддерживать иммунную систему.
- Добавка магния может помочь расслабить сжатые или спазматические мышцы груди.Он также может поддерживать здоровье сердечно-сосудистой системы и снижать чувство беспокойства / беспокойства, что может помочь вам лучше спать. (12) Многие взрослые страдают от дефицита магния, даже не подозревая об этом. Однако вам не следует принимать магний, не посоветовавшись предварительно с врачом, если у вас низкое кровяное давление или заболевание почек / почечная недостаточность.
- Пробиотики полезны для здоровья кишечника и вашей иммунной системы.
- N-ацетлицистеин помогает уменьшить тяжесть и частоту приступов кашля и улучшает общую функцию легких, если у вас одышка.
6. Попробуйте натуральные снотворные и обезболивающие
Если вы испытываете боль в положении лежа и у вас проблемы со сном или расслаблением, вам могут помочь некоторые из этих естественных болеутоляющих:
- Эфирное масло мяты перечной можно использовать местно для улучшения кровообращения и снижения мышечного напряжения. Масло лаванды способствует расслаблению, снятию напряжения и помогает заснуть. Попробуйте этот домашний рецепт для растирания мышц, чтобы облегчить боль в мышцах, в том числе стеснение в груди.
- Попробуйте принять ванну с богатой магнием английской солью, чтобы снять боль в суставах и мышцах.
- Приложите теплые компрессы и грелки или пакеты со льдом к груди и болезненным участкам, которые могут быть полезны для временного облегчения боли и воспаления.
- Пейте костный бульон, который содержит минералы в форме, легко усваиваемой вашим организмом. Это хороший источник кальция, магния, фосфора, кремния, серы, хондроитинсульфата и глюкозамина, которые могут помочь уменьшить воспаление, симптомы артрита и боли в суставах.
- Посетите акупунктуриста или мануального терапевта для снятия напряжения, беспокойства и других симптомов, связанных с дисфункцией нервно-мышечной системы.
Меры предосторожности
Если вы испытываете тревожные признаки перикардита — особенно резкую боль в груди, спине и плечах и затрудненное дыхание — позвоните своему врачу или кардиологу, чтобы назначить обследование.
Помните, что перикардит может быть смертельным, если он прогрессирует и не лечится, поэтому всегда будьте осторожны, проведя медицинский осмотр и поговорив с врачом о факторах риска.
Последние мысли
- Перикардит — это воспаление перикарда, который представляет собой тонкий двухслойный наполненный жидкостью мешок, покрывающий внешнюю поверхность сердца и помогающий ему эффективно функционировать.
- Причины перикардита включают в себя сердечные заболевания, почечную недостаточность, инфекции, аутоиммунные реакции или реакции на травму, операцию или травму в анамнезе.
- Симптомы перикардита включают боль в груди, затрудненное дыхание, задержку жидкости, кашель, боль в плечах и спине, проблемы с укладыванием или сном, а также отек в животе, ногах и ступнях.
Лечение выпота перикарда
Выпот в перикарде — это скопление лишней жидкости в мешочке вокруг сердца (перикарде). Если накопится слишком много жидкости, это может оказать давление на сердце. Это может помешать нормальной перекачке.
Виды лечения
Лечение будет зависеть от ваших симптомов, состояния вашего здоровья и типа перикардиального выпота.Это также будет зависеть от того, насколько тяжелое состояние и чем оно вызвано.
Если выпот в перикард не тяжелый, лечение может включать:
Лечение причины выпота в перикард, например, антибиотики от бактериальной инфекции
Тщательная проверка сердца с помощью эхокардиограммы
Увеличение объема крови с помощью внутривенного введения жидкостей
Лечение боли безрецептурными обезболивающими
Если у вас сильный выпот в перикард, лечение может включать:
Перикардиоцентез. Это процедура для слива лишней жидкости. Это делается с помощью иглы и тонкой гибкой трубки (катетера).
Хирургия. Небольшой кусочек перикарда удален. Это делается для того, чтобы помочь диагностировать причину выпота. Это также может предотвратить повторное накопление жидкости.
Ваши симптомы значительно улучшатся после слива лишней жидкости.
Возможные осложнения выпота в перикард
В некоторых случаях выпот в перикард может вызвать тампонаду сердца.Давление на сердце приводит к тому, что по телу циркулирует недостаточно богатой кислородом крови. Если не лечить, это может привести к шоку. Шок может вызвать серьезные проблемы, такие как отказ органа и смерть.
Профилактика выпота в перикард
Многие случаи выпота в перикард невозможно предотвратить. Вы можете снизить риск заболеваний, которые могут привести к перикардиальному выпоту, с помощью:
Соблюдая здоровую для сердца диету
Достаточно физических упражнений
Поддерживая здоровый вес
Не пить слишком много алкоголя
Регулярные посещения врача для лечения всех заболеваний
Прием лекарств, назначенных вашим лечащим врачом
Звоните
911Звоните 911 , если у вас есть одно из следующих :
Проблемы с дыханием
Боль в груди
Холодная влажная кожа
Быстрый, слабый пульс
Чувство слабости
советов по диете, которые помогут вам бороться с воспалением — Основы здоровья от клиники Кливленда
Польза для здоровья от выбора цельных продуктов, таких как фрукты, овощи и цельнозерновые продукты, по сравнению с обработанными продуктами почти безгранична.Одним из основных преимуществ этих богатых питательными веществами продуктов является то, что они могут уменьшить воспаление в организме.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Физические упражнения могут вызвать острое или кратковременное воспаление, что является нормальным», — говорит диетолог Кейт Паттон, медицинский специалист, доктор медицинских наук, CSSD, LD. «Правильная диета помогает контролировать воспаление.”
Больше всего беспокоит возможность хронического воспаления в результате неправильного питания, стресса и / или неправильных тренировок или перетренированности у тех, кто активно тренируется. Эта комбинация повышает риск травм и болезней. Уменьшение воспаления в вашем теле может помочь вам тренироваться более последовательно, быстрее восстанавливаться после травм, работать на высшем уровне и, в конечном итоге, предотвратить хронические заболевания.
Продукты, которые борются с воспалением, включают смесь углеводов, белков и жиров, поскольку они являются вашими источниками энергии (углеводы), строительными блоками клеток (белки) и средствами для усвоения витаминов (жиров).И витамины, и минералы играют решающую роль в сокращении мышц, кровотоке, восстановлении и заживлении тканей.
Паттон дает девять рекомендаций по продуктам, уменьшающим воспаление:
- Выбирайте цельнозерновые крахмалы, свежие цельные фрукты и овощи. Они более богаты питательными веществами и содержат множество витаминов и минералов, необходимых для поддержания и улучшения здоровья.
- Ешьте разнообразные фрукты, овощи и злаки еженедельно, чтобы получить максимальную питательную ценность за свои деньги.
- Ограничение количества рафинированных крахмалов (белые версии) и добавленных сахаров (белый или коричневый сахар, газированные напитки, энергетические напитки) . Эти менее питательные продукты вызывают воспалительные симптомы, такие как увеличение веса и повышение уровня глюкозы и липидов в крови.
- Выбирайте мясо птицы без кожи, рыбу, яйца, бобовые и обезжиренный греческий йогурт. Это качественные источники белка, а также дополнительные источники кальция, витамина D, пробиотиков и ненасыщенных жиров.
- Ограничьте потребление жирного красного мяса, такого как ребрышки, бекон и колбасы, а также мясных полуфабрикатов, таких как болонья, салями и хот-доги.В них больше насыщенных жиров, которые, если потреблять их в избытке, усилят воспаление.
- Выбирайте мононенасыщенные жиры и жиры омега-3, которые, как считается, нейтрализуют воспаление. Мононенасыщенные жиры содержатся в оливковом масле, авокадо и орехах. Потребление этих жиров связано со снижением риска сердечных заболеваний и рака, которые связаны с воспалением.
- Омега-3 жирные кислоты содержатся в диком лососе и тунце, грецких орехах и молотых льняных семенах. Омега-3 — это незаменимый жир, который наш организм не может производить, и вместо этого мы должны получать его из пищевых источников или добавок.
- Ограничьте количество насыщенных жиров. Сюда входят сливочное масло, цельное молоко, сыр, жирное красное мясо и кожа птицы. Нашему телу требуется лишь небольшое количество; следовательно, ежедневное избыточное потребление усугубит воспалительную реакцию.
- Полностью избегайте трансжиров. Хотя FDA запретило трансжиры в большинстве продуктов, их все еще можно найти в таких продуктах, от ароматизированных сливок для кофе до определенных типов попкорна для микроволновых печей. Поэтому внимательно читайте этикетки. Безопасного уровня трансжиров не существует.Он снижает уровень хорошего холестерина и не только повышает уровень плохого холестерина (который считается провоспалительным), но также перерабатывает и повторно использует его.
Найдите витамины в еде, которую вы едите
Вот несколько рекомендаций, которые лучше всего подходят для людей, которые активно тренируются:
- Витамин A : Витамин A содержится в таких продуктах, как сладкий картофель, шпинат, морковь и помидоры.
- Витамин C : Витамин C содержится в таких продуктах, как цитрусовые, дыня, красный и зеленый перец.
- Витамин D : Этот витамин содержится в жирной рыбе, обогащенных пищевых продуктах и молочных продуктах.
- Кальций : Кальций содержится в нежирном молоке, сыре, брокколи, капусте, витаминизированном апельсиновом соке, нежирном греческом йогурте и обогащенном немолочном молоке.
- Медь : Ешьте кунжут, тыкву, грибы шиттаке, тыкву, семена подсолнечника и кешью, чтобы получить необходимое количество меди. Медь также полезна в течение первых нескольких недель восстановления после травм (достаточное количество содержится в среднем поливитаминах).
- Цинк : Увеличьте потребление цинка, употребляя нежирную говядину, крабовое мясо, курицу, кешью и обогащенные злаки.
- Куркума : ингредиент, содержащийся в порошке карри. Куркумин — это антиоксидантное соединение куркумы, которое придает карри и горчице желтый цвет и обладает противовоспалительным действием. Подумайте о добавлении куркумы в свою стойку для специй или, если вы хотите более агрессивно, вы можете принимать 400 миллиграммов в день в виде добавок.
- Чеснок : Он может снизить выработку двух воспалительных ферментов и может быть полезным для сохранения гибкости и чистоты артерий, позволяя богатой кислородом крови поступать к работающим мышцам.Ежедневное приготовление с двумя-четырьмя зубчиками чеснока добавит аромата и снимет воспаление.
- Бромелайн : фермент, содержащийся в ананасовом соке. Выпейте стакан ананасового сока после тренировки или добавьте его в восстанавливающий коктейль, чтобы получить много укрепляющего иммунитет витамина С и бороться с воспалениями.
«Важно тщательно продумать, как вы подпитываете свое тело», — говорит она. «Правильная диета и пищевые добавки помогут держать воспаление под контролем.”
Употребление в пищу продуктов, вызывающих воспаление, может усугубить сердечную недостаточность
(Себастьян Каулитцки / Science Photo Library, Getty Images)Люди с сердечной недостаточностью, которые придерживаются диеты с высоким содержанием продуктов, вызывающих воспаление, в два раза чаще попадают в больницу или Новое исследование показывает, что умирают так же, как и те, кто ест продукты, которые, как известно, уменьшают воспаление.
«Если люди с сердечной недостаточностью могут уменьшить количество провоспалительных продуктов, которые они едят, это может помочь им в выживании», — сказал ведущий исследователь Чон Хи Канг, научный сотрудник медсестры и аспирант Университета Кентукки в Лексингтоне.
Было показано, что диета играет важную роль в регулировании воспаления, связанного со многими хроническими заболеваниями, включая болезни сердца. Было показано, что диета с высоким содержанием таких продуктов, как красное мясо, очищенные зерна и молочные продукты с высоким содержанием жира, увеличивает воспаление, в то время как такие продукты, как оливковое масло, цельнозерновые, а также фрукты и овощи, снижают его.
Канг изучила данные предыдущего исследования, в котором ее команда попросила 213 пациентов с сердечной недостаточностью вести дневники того, что они ели, в течение четырех дней.Затем они классифицировали диеты с помощью индекса, который оценивает продукты в зависимости от того, усиливают они или уменьшают воспаление. После наблюдения за участниками в течение года они обнаружили, что те, чьи диеты имели более высокие показатели воспалительного процесса, имели более чем в два раза больше шансов умереть или быть госпитализированными по сравнению с теми, чьи диеты имели более низкие показатели воспалительного процесса.
Результаты были представлены на виртуальных научных сессиях Американской кардиологической ассоциации в начале этого месяца. Исследование считается предварительным, пока оно не будет опубликовано в рецензируемом журнале.
«Хорошо известно, что диета играет критически важную роль в развитии сердечных заболеваний и инсульта», — сказал д-р Амит Кера, профессор медицины и директор программы профилактической кардиологии Юго-западного медицинского центра Техасского университета в Далласе. «Это напоминание о важности диеты. Единственным сюрпризом для меня стала величина эффекта».
Кхера сказал, что исследование также было важным, потому что оно конкретно рассматривало исходы сердечной недостаточности, тогда как предыдущие исследования диет были больше сосредоточены на сердечных приступах и инсультах.Согласно статистике AHA, около 6,2 миллиона взрослых в США страдают сердечной недостаточностью, которая возникает, когда сердце не перекачивает достаточно крови и кислорода для поддержки других органов тела.
Многие диеты, которые считаются полезными для сердца, «имеют больше общего, чем различий», — сказал Кера, автор рекомендаций AHA и Американского колледжа кардиологов по профилактике сердечно-сосудистых заболеваний.
Например, средиземноморская диета, которая описывает схему питания, распространенную в странах, граничащих со Средиземным морем, включает оливковое масло в качестве основного источника жира, много фруктов, овощей, зерновых, бобов, орехов и семян и небольшое количество молочных продуктов. , яйца, рыба и птица.Между тем, диета DASH (диетические подходы к борьбе с гипертонией) была разработана для снижения артериального давления. Он также включает в себя много овощей, фруктов и цельнозерновых продуктов и ограничивает продукты с высоким содержанием насыщенных жиров. Но диета DASH позволяет получать больше белка из нежирных молочных продуктов, мяса и птицы.
Рекомендации рекомендуют модели питания на растительной и средиземноморской основе, ограничивая при этом переработанное мясо, рафинированные углеводы, холестерин, натрий и подслащенные напитки.
«Есть много совпадений», — сказал Кера.«Это похоже на диаграмму Венна. Лучшее место находится посередине».
По словам Канга, сейчас необходимо исследование, чтобы подтвердить, можно ли использовать противовоспалительные диеты для снижения смертности от сердечной недостаточности.
Узнайте больше новостей с научных сессий.
Если у вас есть вопросы или комментарии по поводу этой истории, пишите на [email protected].
Перикардиальный выпот: причины, симптомы и лечение
Перикардиальный выпот — это избыток жидкости между сердцем и мешочком, окружающим сердце, известным как перикард.Большинство из них не вредны, но иногда они могут ухудшить работу сердца.
Перикард представляет собой плотный многослойный мешок. Когда ваше сердце бьется, оно легко скользит в нем. Обычно между двумя слоями мешочка находится от 2 до 3 столовых ложек прозрачной желтой перикардиальной жидкости. Эта жидкость помогает вашему сердцу легче двигаться в мешочке.
Если у вас выпот в перикард, там будет гораздо больше жидкости. Маленькие могут содержать 100 миллилитров жидкости. У очень больших может быть больше 2 литров.
Причины
В большинстве случаев воспаление мешка, состояние, называемое перикардитом, приводит к излиянию. Когда он воспаляется, выделяется больше жидкости.
Вирусные инфекции — одна из основных причин воспаления и выделений, к которым оно приводит. К этим инфекциям относятся:
- Цитомегаловирус
- Вирусы Коксаки
- Эховирусы
- ВИЧ-инфекция
- Волчанка
- Туберкулез
В этих случаях лечение основного заболевания часто помогает лечить выпот.
Другие состояния, которые могут вызвать эти излияния, включают:
Во многих случаях причину невозможно найти. Ваш врач может назвать эти выделения из перикарда идиопатическими.
Симптомы
Когда воспаление мешка вызывает выпот в перикард, основным симптомом является боль в груди. Может стать хуже, если вы глубоко дышите, и лучше, когда вы наклонитесь вперед.
Другие симптомы могут включать:
Когда нет воспаления мешка, часто нет никаких симптомов.
Большой, серьезный выпот в перикард или более мелкие, которые быстро развиваются, могут вызывать следующие симптомы:
- Одышка
- Сердцебиение (ощущение, что сердце колотится или быстро бьется)
- Головокружение или потеря сознания
- Холодная липкая кожа
Перикардиальный выпот с этими симптомами требует неотложной медицинской помощи и может быть опасен для жизни.
Диагностика
Поскольку они часто не вызывают никаких симптомов, они часто обнаруживаются после отклонения результатов обычных тестов.Эти тесты могут включать:
Физический осмотр: Врач может услышать ненормальные звуки над сердцем, которые могут указывать на воспаление. Тем не менее, выпот в перикард обычно не может быть обнаружен при физикальном обследовании.
Электрокардиограмма (ЭКГ): Электроды, размещенные на груди, отслеживают электрическую активность сердца. Определенные паттерны ЭКГ могут сигнализировать о выпоте в перикард или воспалении, которое к нему приводит.
Рентгеновский снимок грудной клетки: Силуэт сердца на одном можно увеличить.Это признак перикардиального выпота.
Если есть подозрение, лучший тест для подтверждения этого — эхокардиограмма (УЗИ сердца), потому что ваш врач легко обнаружит избыток жидкости.
После того, как выпот идентифицирован, выясняются его размер и степень тяжести. В большинстве случаев он небольшой и не вызывает серьезных проблем. Если он большой, он может сжать ваше сердце и снизить его способность перекачивать кровь. Это состояние, называемое тампонадой сердца, потенциально опасно для жизни.
Чтобы определить причину выпота в перикард, ваш врач может взять образец перикардиальной жидкости.В этой процедуре, называемой перикардиоцентез, врач вводит иглу через грудную клетку в перикардиальный выпот и берет немного жидкости.
Лечение
Это зависит от степени тяжести и причины. Маленькие, не имеющие симптомов и вызванные известными причинами (например, почечная недостаточность), не требуют специального лечения.
При выпоте в перикарде, вызванном воспалением мешка, лечение воспаления также способствует лечению выпота.
В этом случае вам могут дать:
В случае серьезной инфекции или сердечного нарушения (тампонада сердца) необходимо немедленно слить лишнюю жидкость.Дренирование выполняется двумя способами:
Перикардиоцентез: Врач вводит иглу через грудную клетку в перикардиальный выпот. Катетер вводится в жидкость, и она отсасывается.
Перикардиэктомия или перикардиальное окно: Хирург делает разрез в груди, протягивает руку и отсекает часть перикарда. Это дренирует перикардиальный выпот и обычно не дает ему вернуться. Процедура требует общей анестезии и более рискованна, чем перикардиоцентез.
Перикардиальные выпоты в возрасте 3 месяцев и старше называются хроническими. Часто причина неизвестна. За ними наблюдают без лечения. При появлении симптомов или повреждении сердца обычно проводят дренаж.
Перикардит — Диагностика и лечение
Диагноз
Врач осмотрит вас и задаст вопросы о ваших симптомах и истории болезни.
Во время обследования врач поместит стетоскоп вам на грудь, чтобы послушать тоны вашего сердца.Перикардит вызывает специфический звук, называемый шумом трения перикарда. Шум возникает, когда два слоя мешка, окружающего ваше сердце (перикард), трутся друг о друга.
Анализы крови обычно проводятся для выявления признаков сердечного приступа, воспаления и инфекции. Другие тесты, используемые для диагностики перикардита, включают:
- Электрокардиограмма (ЭКГ). Электрокардиограмма — это быстрый и безболезненный тест, который регистрирует электрические сигналы в вашем сердце. Липкие пятна (электроды) с прикрепленными проводами подключаются к монитору.Они записывают электрические сигналы, которые заставляют ваше сердце биться. Компьютер записывает информацию и отображает ее в виде волн на мониторе или на бумаге.
- Рентген грудной клетки. Рентген грудной клетки может показать изменения в размере и форме вашего сердца. На изображениях может быть видно увеличенное сердце, если в перикарде скопилась избыточная жидкость.
- Эхокардиограмма. Звуковые волны (ультразвук) создают изображения движущегося сердца. Ваш врач может использовать этот тест, чтобы увидеть, насколько хорошо ваше сердце перекачивает кровь и есть ли скопление жидкости в перикарде.
- Компьютерная томография сердца (КТ). Cardiac CT сканирование использует рентгеновские лучи для создания изображений вашего сердца и груди. Тест можно использовать для поиска утолщения, которое может быть признаком констриктивного перикардита. Ваш врач может назначить этот тест, чтобы исключить другие причины внезапной боли в груди, такие как сгусток крови в легком (легочная эмболия) или разрыв аорты (расслоение аорты).
- Магнитно-резонансная томография сердца (МРТ). Cardiac MRI использует магнитное поле и радиоволны для создания изображений поперечного сечения вашего сердца, которые могут выявить утолщение, воспаление или другие изменения в перикарде.
Дополнительная информация
Показать дополнительную связанную информациюЛечение
Лечение перикардита зависит от причины и тяжести ваших симптомов. Легкий перикардит может вылечиться без лечения.
Лекарства
Часто назначают лекарства для уменьшения воспаления и отека. Примеры включают:
- Обезболивающие. Боль при перикардите обычно можно лечить безрецептурными болеутоляющими, такими как аспирин или ибупрофен (Адвил, Мотрин IB, другие).Также можно использовать обезболивающие, отпускаемые по рецепту.
- Колхицин (Colcrys, Mitigare). Этот препарат уменьшает воспаление в организме. Он используется для лечения острого перикардита или при возвращении симптомов. Вы не должны принимать этот препарат, если у вас заболевание печени или почек. Колхицин также может взаимодействовать с другими лекарствами. Ваш врач внимательно проверит историю вашего здоровья, прежде чем назначать колхицин.
- Кортикостероиды. Кортикостероиды — сильные лекарства, борющиеся с воспалением.Ваш врач может назначить кортикостероид, такой как преднизон, если ваши симптомы не улучшаются при приеме других лекарств или если симптомы продолжают возвращаться.
Если ваш перикардит вызван бактериальной инфекцией, при необходимости вам будут назначены антибиотики и дренаж.
Операции или другие процедуры
Если перикардит вызывает скопление жидкости вокруг сердца, вам может потребоваться дренаж или операция. Лечебные процедуры включают:
- Перикардиоцентез. В этой процедуре врач использует стерильную иглу или небольшую трубку (катетер) для удаления и слива лишней жидкости из полости перикарда. Перед процедурой вы получите обезболивающее (местное обезболивающее). Врач использует изображения ультразвука и эхокардиограммы, чтобы направить иглу и трубку в нужное место на теле. Этот дренаж остается на месте в течение нескольких дней, пока вы находитесь в больнице.
- Перикардиэктомия. Эта операция удаляет весь перикард.Это можно сделать, если мешок, окружающий ваше сердце, стал постоянно жестким из-за констриктивного перикардита.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
При легком перикардите может потребоваться отдых и безрецептурные обезболивающие, принимаемые под руководством врача.
Во время выздоровления избегайте тяжелых физических нагрузок и занятий спортом. Такая активность может вызвать симптомы перикардита. Спросите у врача, как долго вам нужно отдыхать.
Подготовка к приему
Скорее всего, вы начнете с посещения семейного врача или врача отделения неотложной помощи. Если вы позвоните, чтобы записаться на прием, вас могут направить к врачу, имеющему опыт работы с сердечными заболеваниями (кардиологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Запишите все симптомы, которые вы испытываете и как долго. Также обратите внимание, были ли у вас похожие симптомы, которые появлялись и исчезали в прошлом.
- Составьте список вашей ключевой медицинской информации, , включая другие недавние проблемы со здоровьем, которые у вас были, и названия любых рецептурных и безрецептурных лекарств, которые вы принимаете.
- Найдите члена семьи или друга, который может пойти с вами на прием, , если возможно.Кто-то из ваших сопровождающих может помочь запомнить, что говорит врач.
- Запишите вопросы, которые вы хотите задать своему врачу.
При перикардите некоторые основные вопросы, которые следует задать своему врачу, включают:
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны? Нужно ли мне оставаться в больнице для тестирования?
- Какой подход к лечению вы рекомендуете?
- Как скоро после начала лечения я могу ожидать улучшения своих симптомов?
- Каковы возможные побочные эффекты назначенного вами лечения?
- Есть ли у меня риск долгосрочных осложнений из-за этого состояния?
- Как часто мне будут нужны контрольные визиты по поводу этого состояния?
- Нужно ли мне соблюдать какие-либо ограничения активности или диеты?
- Существуют ли какие-либо особые рекомендации по ведению этого состояния наряду с другими состояниями моего здоровья?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать дополнительные вопросы, которые возникают у вас во время приема.


 Экссудативный
или же выпотный перикардит – это еще один тип сухого. В этом
случае в полости между листками перикарда выделяется и накапливается
жидкий или полужидкий экссудат. Выпотная жидкость может иметь
разный характер. Например, быть серозно-фиброзной (смесь
из жидкого и пластического вещества, появляется в небольших количествах
и может рассасываться достаточно быстро), геморрагической
(кровянистый экссудат) или гнойной.
Экссудативный
или же выпотный перикардит – это еще один тип сухого. В этом
случае в полости между листками перикарда выделяется и накапливается
жидкий или полужидкий экссудат. Выпотная жидкость может иметь
разный характер. Например, быть серозно-фиброзной (смесь
из жидкого и пластического вещества, появляется в небольших количествах
и может рассасываться достаточно быстро), геморрагической
(кровянистый экссудат) или гнойной. Он также моет иметь выпотную или экссудативную форму. Порой бывает
адгезивным или слипчивым (когда после перехода процесса воспаления
из экссудативной стадии в продуктивную, в перикарде начинает формироваться
рубцовая ткань, его листки слипаются между собой или с соседними
тканями – грудиной, плеврой, диафрагмой)[3].
Он также моет иметь выпотную или экссудативную форму. Порой бывает
адгезивным или слипчивым (когда после перехода процесса воспаления
из экссудативной стадии в продуктивную, в перикарде начинает формироваться
рубцовая ткань, его листки слипаются между собой или с соседними
тканями – грудиной, плеврой, диафрагмой)[3]. Это может
вызывать симптомы сердечной недостаточности, включая одышку, отек
ног, удержание воды в организме и нарушение нормального ритма
сердца. При правильном лечении эти негативные симптомы можно устранить[2].
Это может
вызывать симптомы сердечной недостаточности, включая одышку, отек
ног, удержание воды в организме и нарушение нормального ритма
сердца. При правильном лечении эти негативные симптомы можно устранить[2].
 Когда жидкость дойдет до кипения, проварить
еще 10 минут, потом дать настояться 8 часов в теплом месте, процедить
и пить 4 раза в день по 100 мл.
Когда жидкость дойдет до кипения, проварить
еще 10 минут, потом дать настояться 8 часов в теплом месте, процедить
и пить 4 раза в день по 100 мл. л. данной смеси залить стаканом кипятка, дать настояться
8 часов, процедить и пить по 100 мл трижды в день через час после
приема пищи.
л. данной смеси залить стаканом кипятка, дать настояться
8 часов, процедить и пить по 100 мл трижды в день через час после
приема пищи. Длительность курса лечения определяется
общим состоянием больного.
Длительность курса лечения определяется
общим состоянием больного.
 Ягодами и соками можно приправлять каши. Продукты этой группы следует ежедневно есть в количестве около 200 граммов.
Ягодами и соками можно приправлять каши. Продукты этой группы следует ежедневно есть в количестве около 200 граммов.
