Как избавиться от мочевой кислоты в организме: Медицинская клиника в Строгино Студио Смайл
Диета при подагре — Новая Больница
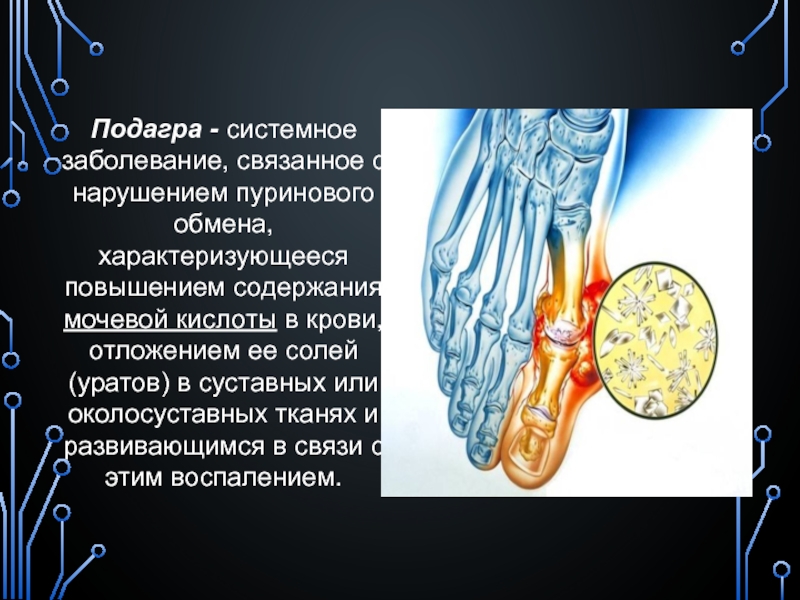
Подагра – это тяжелое системное заболевание, которое без лечения прогрессирует, приводит к тяжелым осложнениям, инвалидизации либо летальному исходу. Подагра характеризуется повышенным уровнем мочевой кислоты в крови. Вследствие этого образуются отложения кристаллов моноурата натрия в мягких тканях, в суставах и вокруг них с образованием тофусов (подагрических узлов).
Лечение подагры комплексное:
- медикаментозная терапия
- обязательное соблюдение диетотерапии.
Диета основана на исключении алкоголя, ограничении продуктов, содержащих животный белок, исключении сладких газированных напитков, жирной, жареной и копченой еды. Рацион должен быть сбалансирован растительными и молочными продуктами.Плюсы диеты
Мочевая кислота образуется при расщеплении пуринов. Пуриновые основания содержатся в еде, поэтому при лечении подагры важен рацион больного и соблюдение диетотерапии.

Во время соблюдения диеты уменьшается количество болевых приступов, снижается воспалительный процесс, уменьшается отечность суставов и мягких тканей. Рацион сбалансирован продуктами с высокой калорийностью, не вызывает чувство сильного голода. С помощью диеты снижается риск осложнений и образования тофусов.
Минусы диеты Для того чтобы заболевание не прогрессировало диетотерапия должна быть пожизненная. Алкоголь и продукты животного происхождения должны быть сведены к минимуму в рационе или исключены из пищевого рациона. Наполнить рацион белком можно за счет белковых продуктов растительного происхождения.
Таблица продуктов
| Вид продукта | Продукты |
| Хлебобулочные изделия | Черный, белый хлеб, хлебцы рисовые, гречневые, ржаные, выпечка из бездрожжевого теста.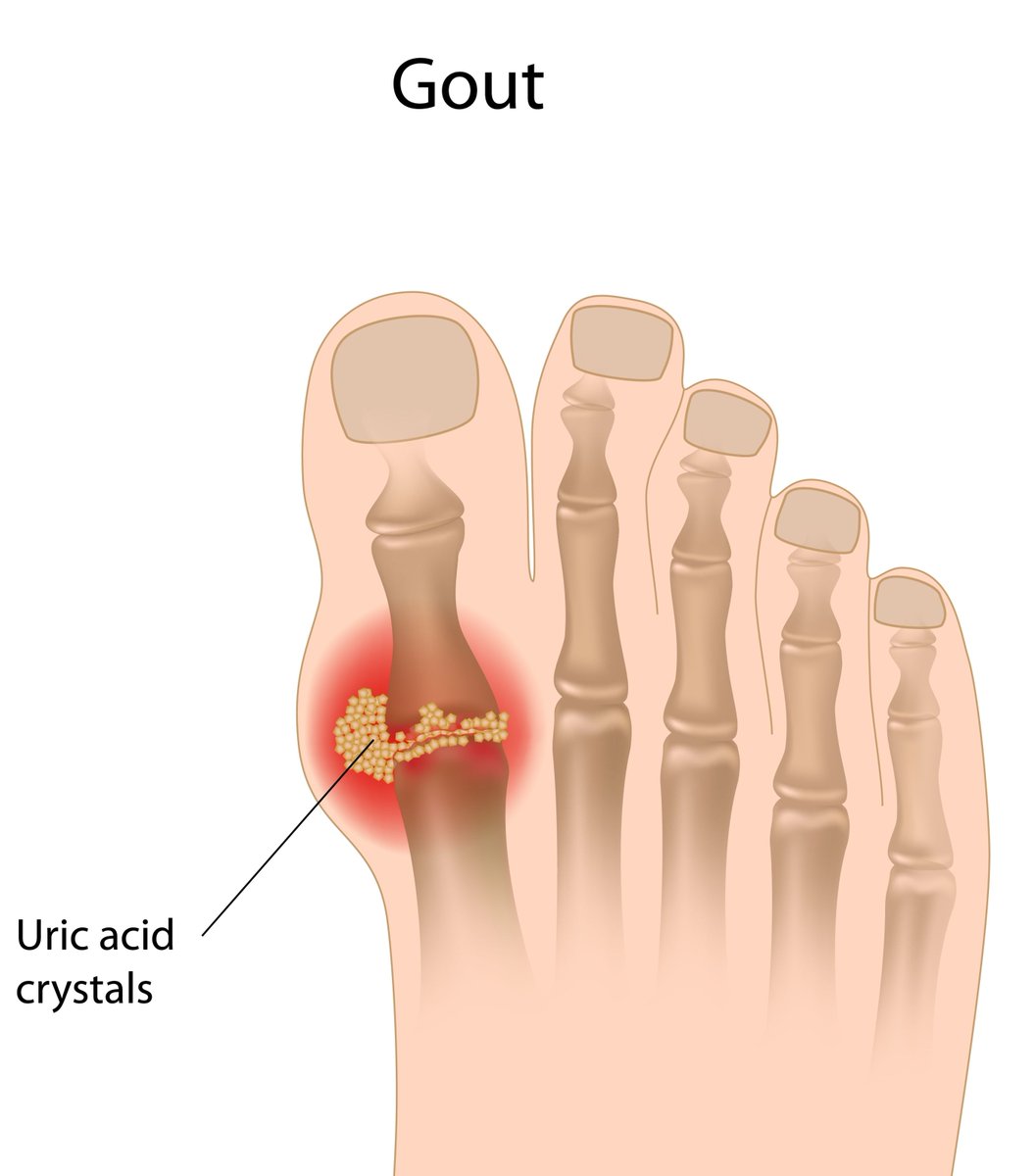 |
| Мясо, рыба | Не более 3-х раз в неделю (150 г порция). Кролик, индейка, курица, рыба нежирных сортов, морепродукты – мидии, кальмары. |
| Молочные продукты | Молоко, кефир не более 2% жирности, сыр до 45 % жирности, йогурт без добавок, сметана до 15% жирности, сливочное масло 82 % жирности. |
| Сладости | Белковые десерты – безе. Желе, мармелад, пастила, зефир классический без добавок, варенье домашнего изготовления, джем. |
| Крупы | Гречиха, рисовая, пшено, пшенная, киноа, булгур, кус-кус. Исключить бобовые – кукурузная. |
| Яйца | Куриные, перепелиные – не более 2 штук в день. |
| Масла | Растительные – оливковое, ореховое, льняное, шиповника, кокосовое. Сливочное органическое, 82 % жирности. |
| Фрукты, ягоды | Сухофрукты разрешены все, кроме изюма. Цитрусовые: апельсины, лимоны, мандарины, помело. Абрикосы, клубника, малина, груши. Цитрусовые: апельсины, лимоны, мандарины, помело. Абрикосы, клубника, малина, груши. |
| Овощи | Картофель, морковь, огурцы, помидоры, кабачки, баклажаны, свекла, укроп, лук, чеснок, капуста белокочанная, тыква, патиссон. |
Орехи, семена | Орехи разрешены все, кроме арахиса. Арахис может быть поражен плесенью. |
Напитки | Чай зеленый, травяной, с куркумой, можно лимон добавлять в чай. Соки из разрешенных овощей и фруктов, морсы домашние, квас домашнего приготовления, минеральная вода щелочная. |
Меню на неделю Понедельник
- Завтрак – омлет, приготовленный в духовке или на пару, можно добавить 50 мл молока + пару кусочков хлеба, 150 г овощного салата.
- Обед – суп минестроне (овощной), 130 г рыбы не жирных сортов, приготовленной на пару или сваренной.

- Ужин – тушеное овощное соте с кабачками и баклажанами 300 г, кусочек хлеба.
Вторник
- Завтрак – каша булгур или овсяная с фруктами или сухофруктами.
- Обед – плов из дикого риса и куриного филе без зажарки.
- Ужин – овощное соте с картофелем и нежирным сыром, запечённое в духовке, кусочек хлеба.
Среда
- Завтрак – йогурт с фруктами и орехами.
- Обед – крем-суп из тыквы, кабачка и картофеля, котлеты из нута, к супу можно добавить 2 чайные ложки тыквенных или льняных семечек.
Четверг
- Завтрак – булгур или рисовая каша, можно варить на воде или вода + молоко, ягоды или сухофрукты.
- Обед – лобио из фасоли, овощной салат.
- Ужин – плов из булгура или дикого риса с куриной грудкой и овощами.
Пятница
- Завтрак – творог или сырники, запечённые в духовке, фрукты, 1 чайная ложка кунжута, сметана 1 столовая ложка.

- Обед – паста из твердых сортов пшеницы с морепродуктами, овощной соус.
- Ужин – гречневая крупа с рыбой, запечённой в духовке.
Суббота
- Завтрак – пшеничная каша на смеси воды и молока, сухофрукты.
- Обед – крем-суп из овощей, добавить семя льна или тыквенные семечки, кусочек хлеба или хлебец.
- Ужин – овощное соте, морепродукты, отваренное яйцо.
Воскресенье
- Завтрак – йогурт с фруктами, орехами.
- Обед – перлотто с овощами и сыром.
- Ужин – тушеная капуста с овощами и тефтелями из мяса индейки.
Результаты У больного подагрой, который соблюдает диетическое питание, период ремиссии намного дольше, чем у того, кто питается без соблюдения диеты. Диета снижает интенсивность боли, воспаление. При сбалансированном диетическом питании врач может контролировать уровень мочевой кислоты в организме больного.

Цели диетического питания Цель диетического питания при заболевании – ограничить употребление продуктов, которые содержат пуриновые основания, и усилить выведение почками мочевой кислоты.Лечебная диета при данной патологии
Лечебная диета направлена на снижение употребления белковых продуктов животного происхождения. Разрешенное количество – до 1 г на 1 кг массы тела. Обязательно необходимо соблюдать водный баланс, количество выпитой жидкости – до 2-х литров в день. В качестве жидкости можно употреблять отвар шиповника, морс, воду с лимоном, минеральную щелочную воду. Щелочная вода предупреждает возникновение нефролитиаза. Ограничивается потребление соли, т.к. она задерживает жидкость в организме и нарушает лимфодренаж.
Продукты, которые должны быть исключены:
- наваристые мясные, рыбные бульоны;
- дрожжевые хлебобулочные изделия;
- бобовые;
- рыба жирных сортов, шпроты, сардины, щука;
- субпродукты;
- сало, смалец;
- белые грибы, шампиньоны;
- сладости – торты, пирожные, конфеты, шоколад;
- зелень – шпинат, щавель, ревень;
- овощи – спаржа, цветная капуста, редис, редька;
- фрукты – инжир;
- крупы – рис белый очищенный;
- колбасные изделия, копчености;
- дрожжевые продукты.

Мясо употреблять рекомендуют в вареном виде, т.к. пуриновые основания остаются в бульоне.
Необходимо исключить или ограничить потребление кофе, крепкого чая, пряностей, копченостей, жирной еды, алкоголь.
Особенности питания и его принципы Питание должно быть сбалансированным и наполнено продуктами, бедными пуринами. Разрешенные продукты:
- яйца;
- молочные продукты;
- овощи;
- фрукты;
- орехи;
- мед;
- крупы;
- мясо и рыба нежирных сортов до 300 г в неделю.
Специфика питания при ожирении При ожирении обязательно должно быть скорректировано питание. Снижение массы тела – это первоочередная цель. Диета позволяет снизить вес и уменьшить проявление подагры и подагрических приступов. При ожирении назначают диету по Певзнеру, стол № 6.Разгрузочные дни при подагре При соблюдении диетотерапии нет необходимости проводить разгрузочные дни.
Цельнозерновые булочки
Ингредиенты на 4-5 штук: 100 г овсяных отрубей, 100 г цельнозерновой муки, 200 мл кефира, 1 чайная ложка оливкового масла, 1 чайная ложка разрыхлителя, соль, травы (по вкусу).
Рецепт приготовления:
- 1. Смешать овсяные отруби с кефиром, дать постоять 15-20 минут.
- 2. Смешать муку с разрыхлителем.
- 3. Перемешать с отрубями, муку вводить постепенно и перемешивать.
- 4. Тесто вымесить, оно должно быть эластичным и мягким.
- 5. Добавить масло, соль, травы. Снова вымесить.
- 6. Сформировать булочки и отправить в духовку на 30 мин 180 градусов. Если выпекаете булочки на пергаменте, то пергамент нужно смазать сливочным маслом.

Овсяное печенье
Ингредиенты: овсяные хлопья – 200 г, йогурт несладкий – 300 г, яблоки – 2 шт., сухофрукты – 50 г, корица по вкусу.
Рецепт приготовления:
- 1. Овсяные хлопья залить йогуртом и перемешать. Оставить ненадолго для набухания (20 минут).
- 2. Яблоко без кожуры натереть на крупной терке, сухофрукты измельчить ножом.
- 3. Смешать яблоко, сухофрукты, корицу, хлопья.
- 4. Сформировать печенье в виде небольших шариков и выложить на пергамент для выпечки. Выпекать при 180 градусах в течение 40 минут.
Стоимость услуг Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
как снизить опасный уровень с помощью продуктов?
Около 20% людей имеют высокий уровень мочевой кислоты. Однако около двух третей людей с высоким уровнем мочевой кислоты не испытывают никаких симптомов.
Вот что вам нужно знать о мочевой кислоте и о том, как снизить ее уровень, если он слишком высок.
Что такое мочевая кислота?
Мочевая кислота образуется, когда ваше тело расщепляет химические вещества, называемые пуринами. Мочевая кислота должна быть продуктом жизнедеятельности: она растворяется в кровотоке, проходит через почки и покидает ваше тело с мочой.
Однако, если мочевая кислота в крови не отфильтровывается эффективно и достигает высокого уровня, называемого гиперурикемией, это может вызвать образование кристаллов. Если эти кристаллы оседают в суставах, это может привести к подагре, разновидности артрита. Около 20% людей с гиперурикемией заболевают подагрой.
У вас может быть повышенный риск высокого уровня мочевой кислоты, если у вас есть:
- Ожирение
- Гипотиреоз
- Псориаз
- Химиотерапия или лучевая терапию от рака
Уровень мочевой кислоты можно измерить с помощью анализа крови. Для женщин он должен быть ниже 6 мг / дл (миллиграммов на децилитр крови). Для мужчин она должна быть ниже 7 мг / дл. Если у вас слишком высокий уровень мочевой кислоты, вот несколько лучших способов снизить его естественным путем:
Для женщин он должен быть ниже 6 мг / дл (миллиграммов на децилитр крови). Для мужчин она должна быть ниже 7 мг / дл. Если у вас слишком высокий уровень мочевой кислоты, вот несколько лучших способов снизить его естественным путем:
1. Ешьте продукты с меньшим содержанием пуринов
Пурины — это химические вещества, которые естественным образом вырабатываются вашим организмом, а также содержатся в определенных продуктах питания. Пурины животного происхождения из мяса и морепродуктов могут особенно повлиять на уровень мочевой кислоты.»Большинство людей едят больше пуринов, чем они думают», — говорит Моня Де, доктор медицины, терапевт из Лос-Анджелеса.
Следующие продукты содержат большое количество пурина, поэтому вам следует избегать или ограничивать их употребление, чтобы снизить уровень мочевой кислоты:
- Органическое мясо, такое как печень или почки
- Моллюски и жирная рыба, например анчоусы и тунец
- Некоторые овощи, включая спаржу, грибы и шпинат
- Соус
С другой стороны, следующие продукты содержат небольшое количество пурина, поэтому их употребление не приведет к повышению уровня мочевой кислоты:
- Орехи и арахисовое масло
- Яйца
- Нежирные или обезжиренные молочные продукты, включая сыр, молоко и йогурт
- Вишня и другие фрукты
-
Соблюдение здоровой диеты также может помочь снизить уровень мочевой кислоты.
 Например, исследование 2016 года, опубликованное в журнале Arthritis & Rheumatology Американского колледжа ревматологии (ACR), показало, что соблюдение диеты DASH в течение 30 дней помогло людям с предгипертонией и гипертонией снизить уровень мочевой кислоты на целых 1,3 мг / дл.
Например, исследование 2016 года, опубликованное в журнале Arthritis & Rheumatology Американского колледжа ревматологии (ACR), показало, что соблюдение диеты DASH в течение 30 дней помогло людям с предгипертонией и гипертонией снизить уровень мочевой кислоты на целых 1,3 мг / дл.2. Получите больше витамина С
Исследователи обнаружили, что витамин С может помочь снизить уровень мочевой кислоты. В исследовании 2005 года, опубликованном в журнале Arthritis & Rheumatism, участники, принимавшие 500 мг витамина С ежедневно в течение двух месяцев, имели значительно более низкий уровень мочевой кислоты — в среднем на 0,5 мг / дл — по сравнению с участниками, принимавшими плацебо.
Однако для людей, у которых уже есть подагра, это может быть неверно. Исследование 2013 года, опубликованное в журнале Arthritis & Rheumatism, показало, что участники с подагрой, которые принимали 500 мг витамина C в день в течение восьми недель, существенно не снизили уровень мочевой кислоты.

Кроме того, если у вас были камни в почках, вам следует поговорить с врачом о потреблении витамина С, так как это может увеличить риск образования камней.
3. Ограничьте употребление алкоголя и сладких напитков
По данным Третьего Национального исследования здоровья и питания США, опубликованного в журнале Arthritis Care & Research, употребление пива и спиртных напитков повышает уровень мочевой кислоты.
Это связано с тем, что алкоголь увеличивает количество пуринов в крови, что приводит к выработке большего количества мочевой кислоты. В пиве больше всего пуринов, а в вине меньше всего.
«Обезвоживание из-за алкоголя может быть причиной высокого уровня, к тому же алкоголь самостоятельно останавливает мочеиспускание организма из-за взаимодействия с более высоким уровнем молочной кислоты», — говорит Де.
Согласно результатам того же исследования, безалкогольные напитки, содержащие сахар или кукурузный сироп с высоким содержанием фруктозы, также могут повысить уровень мочевой кислоты.
 Когда ваше тело расщепляет фруктозу, естественный сахар, содержащийся в этих напитках, он производит пурины, которые затем производят мочевую кислоту.
Когда ваше тело расщепляет фруктозу, естественный сахар, содержащийся в этих напитках, он производит пурины, которые затем производят мочевую кислоту.Чтобы снизить уровень мочевой кислоты, воздержитесь от следующих напитков:
- Пиво
- Ликер
- Безалкогольные напитки с сахаром или кукурузным сиропом с высоким содержанием фруктозы
- Соки с кукурузным сиропом с высоким содержанием фруктозы
4. Выпейте кофе
Кофе содержит антиоксидант, называемый хлорогеновой кислотой, который может снизить уровень мочевой кислоты и даже предотвратить подагру.
Например, согласно исследованию 2007 года, у мужчин, которые выпивают от четырех до пяти чашек кофе в день, относительный риск подагры на 40% ниже, чем у мужчин, которые не пьют кофе.
Клиника Майо сообщает, что ежедневное употребление до четырех чашек (400 миллиграммов) сваренного кофе безопасно для здоровых взрослых. Но употребление большего количества алкоголя может привести к побочным эффектам, связанным с кофеином, таким как головные боли, бессонница и нервозность.
Но употребление большего количества алкоголя может привести к побочным эффектам, связанным с кофеином, таким как головные боли, бессонница и нервозность.
5. Постарайтесь сбросить вес
Помимо отказа от определенных продуктов и напитков, потеря веса также может снизить уровень мочевой кислоты. Избыточный вес или ожирение снижает эффективность почек в выводе мочевой кислоты с мочой.
-
Исследования показали, что наблюдение за тем, что вы едите, и поддержание здорового веса может помочь снизить уровень мочевой кислоты. Однако для некоторых людей этого может быть недостаточно, и вам также потребуется принимать лекарства, которые могут эффективно снизить уровень мочевой кислоты. Если у вас подагра, врач может прописать лекарства, растворяющие кристаллы мочевой кислоты.
что это, симптомы, причины, лечение, диета
«Болезнь аристократов» превратилась в маркер однообразной, не совсем здоровой диеты и стала поражать всё больше людей. В этой статье мы собрали самые важные факты о подагре.
В этой статье мы собрали самые важные факты о подагре.
Содержание
Что такое подагра
Подагра — это заболевание, поражающее суставы конечностей. В половине случаев первым страдает сустав большого пальца стопы. При подагре в суставах и соединительной ткани накапливаются кристаллы уратов или солей мочевой кислоты. Они вызывают воспаление, жар и приступы боли.
Само название болезни означает «капкан для ног». Патология ухудшает качество жизни пациентов и часто сопровождается сопутствующими заболеваниями. Подагра может звучать как экзотическое заболевание из прошлого, но она все еще с нами. Большая часть пациентов — мужчины, обычно с избыточной массой тела.
Болезнь характеризуется острыми ночными приступами, которые могут продолжаться днями и даже неделями. Художники 18 века изображали подагру как демона, впившегося в распухший сустав и причиняющего человеку непереносимую боль.
Томас Сиденхем, знаменитый английский врач, писал, что «боль так сильна, что невозможно стерпеть даже вес собственной одежды или шаги человека в соседней комнате».
Он сам страдал подагрой более 30 лет.
Кристаллы могут накапливаться в тканях медленно и бессимптомно. Пока не совсем ясно, что является триггером острых приступов.
Что происходит при подагре
Вместе с пищей в наш организм поступают пуриновые соединения. В норме они перерабатываются в мочевую кислоту, которая частично выводится с мочой и частично разрушается в кишечнике. Если мочевой кислоты образуется слишком много, сыворотка крови ею перенасыщается. Тогда в тканях начинаются формироваться и откладываться кристаллы моноурата натрия.
В малых концентрациях мочевая кислота нам необходима. Она работает как антиоксидант и способна активировать иммунный ответ при инфекциях.
Постоянно высокий уровень мочевой кислоты (более 6 мг/дл или 360 мкмоль/л) — это гиперурикемия. Накапливающиеся кристаллы в суставах и мягких тканях вызывают воспалительную реакцию, которая и ответственна за характерные симптомы подагры.
Это происходит так:
- На присутствие кристаллов реагируют инфламмасомы, специальные клетки, «организующие» воспалительный ответ.
- Инфламмасомы стимулируют производство воспалительных белков, таких как интерлейкин-1β, главный медиатор воспаления при подагре.
Запущенная болезнь перерастает в тофусную подагру. Тофусы — это подагрические узелки, плотные образования, похожие на вздутые суставы. Сначала они доставляют пациенту психологический дискомфорт, затем мешают носить привычную одежду и даже ограничивают подвижность.
Что вызывает подагру
За развитием болезни обычно стоит комбинация факторов. Среда, питание, состояние здоровья, аномалии обмена веществ и генетика определяют, как проявляется подагра у конкретного человека.
Генетика
На риск развития подагры влияют гены, которые определяют концентрацию мочевой кислоты и выведение мочевой кислоты почками и кишечником. Концентрация мочевой кислоты зависит и от генов, связанных с обменом глюкозы.
Всего выявлено 38 генетических локусов, которые могут контролировать развитие гиперурикемии и, по всей видимости, подагры. Исследования показывают, что некоторые генетические варианты влияют на воспалительный ответ инфламмасом на присутствие кристаллов мочевой кислоты.
Некоторые варианты генов SLC2A9 и ABCG2 могут увеличить риск развития подагры до 50%. Эти гены играют ключевую роль в регулировании уровня мочевой кислоты. Вы можете сделать Генетический тест Атлас, чтобы исследовать свои генетические варианты и узнать, насколько вероятно развитие подагры в будущем. Это особенно важно, если у вас в семье есть случаи подагры.
Образ жизни и питание
Подагра чаще проявляется у тех, кто ест много мяса, креветок и моллюсков, грибов, а также постоянно употребляет пиво и сладкие напитки. Примерно в 12% случаев именно питание приводит к гиперурикемии и развитию подагры.
Потребление алкоголя может вызвать у человека с подагрой приступ, причем его интенсивность зависит от количества выпитого.
Физические травмы и хирургические вмешательства также могут спровоцировать развитие подагры. Другие факторы риска — снижение чувствительности к инсулину, ожирение и повышенный уровень сахар в крови. Нарушения метаболизма сопровождают примерно 75% случаев подагры.
Гиперурикемия не означает, что человек питается только колбасами и сосисками и запивает их пивом. Уровень мочевой кислоты может возрасти и от потребления мяса, морепродуктов и жиров высокого качества, например, у тех, кто придерживается палеодиеты или кетогенной диеты.
Хроническая почечная недостаточность, гипотиреоз, ацидоз, отравление свинцом, пересадка органов, анемия, псориаз и некоторые врожденные заболевания также могут привести к гиперурикемии и подагре.
Еще пульмонологи описывают возможную связь нехватки кислорода во сне и бессонницы с повышенным накоплением кристаллов мочевой кислоты из-за нарушенного обмена веществ.
Прием лекарств
Следующие препараты могут повысить риск развития подагры и появления острых приступов:
- диуретики;
- аспирин;
- ингибиторы АПФ;
- иммуносупрессоры;
- никотиновая кислота.

Химиотерапия — еще один фактор риска.
Повышенный уровень мочевой кислоты в сыворотке можно установить с помощью биохимического анализа крови. Опасной считается концентрация выше 6 мг/дл (360 мкмоль/л). Некоторые источники называют норму в 7 мг/дл для мужчин (420 мкмоль/л).
Для исследования суставов используют рентгенографию, ультразвуковое исследование и компьютерную томографию, которые позволяют визуализировать пораженные участки и исключить ошибочный диагноз. Для подтверждения подагры врач может назначить анализ синовиальной жидкости из пораженного сустава.
Иногда за подагру принимают различные формы артрита. Также существует псевдоподагра, вызванная отложением кристаллов пирофосфата кальция (КПФК) в суставах.
Как лечить подагру
При подагре терапия комплексная, а не симптоматическая. Цель — не только избавиться от приступов, но и снизить уровень мочевой кислоты до нормального. Так создаются условия для растворения накопленных в тканях кристаллов. В редких случаях для удаления подагрических тофусов требуется операция.
В редких случаях для удаления подагрических тофусов требуется операция.
Для купирования симптомов назначают нестероидные противовоспалительные препараты, кортикостероидные средства, колхицин и блокаторы интерлейкина-1β. Фебуксостат и аллопуринол используют для снижения уровня мочевой кислоты. Терапия всегда подбирается индивидуально с учетом нужд и состояния пациента.
Также в качестве терапии могут применять препараты уриказы. Это фермент, который превращает мочевую кислоту в безопасное соединение аллантоин. Такой фермент присутствует у многих животных, но у человека он перестал вырабатываться в ходе эволюции.
Подагра: прогноз и сопутствующие заболевания
Гиперурикемия может негативно сказываться на здоровье. Избыток мочевой кислоты повышает чувствительность к соли и может влиять на отечность. Также мочевая кислота увеличивает хранение жира и липогенез — чем больше человек ест фруктозы, тем сильнее он набирает вес.
Подагру нельзя игнорировать. Более чем в половине случаев за первым приступом в течение года следует второй. Пациенты с подагрой и предрасположенностью к ней, как предполагают ученые, имеют более высокий риск развития заболеваний почек и сердечно-сосудистой системы, образования камней.
Пациенты с подагрой и предрасположенностью к ней, как предполагают ученые, имеют более высокий риск развития заболеваний почек и сердечно-сосудистой системы, образования камней.
Как предотвратить подагру и облегчить симптомы
Пища с высоким содержанием пуринов повышает концентрацию мочевой кислоты в крови, поэтому ее нужно исключить. Лучшая диета при подагре — низкопротеиновая и низкокалорийная, особенно при избыточной массе тела. При этом пища должна оставаться разнообразной, здоровой и вкусной.
При подагре исключается мясо, колбасы и сосиски, субпродукты (язык, печень, сердце, и другие органы), паштеты, рыба и морепродукты, ракообразные, бобовые. Также под запретом напитки с фруктозой и алкоголь, особенно пиво, вино и ликеры.
При подагре нежелательно есть мед, десерты, жирные молочные продукты, масляные соусы. Вместо мясных и рыбных бульонов лучше выбирать овощные: пурины из мяса при варке уходят в воду. Многие овощи тоже содержат пурины, но не повышают риска приступов подагры.
Источниками белка для человека с подагрой могут быть:
- яйца;
- твердые и мягкие сыры;
- творог;
- цельные злаки;
- семечки;
- орехи.
С орехами, семечками и пастами из них (урбечами) нужно быть осторожным — избыток жиров при подагре опасен. В качестве второстепенных источников протеина можно изредка употреблять тофу, темпе и другие соевые продукты, вне обострений — отварную курицу или говядину, лосось, тунец в умеренном количестве.
Рекомендации о потреблении кофе и других напитков разнятся. Актуальные гайдлайны для пациентов сообщают, что кофе, чай и какао исключать из рациона не нужно: пурины в них действительно есть, но на концентрацию мочевой кислоты в крови они не влияют.
Главное — пить много воды, чтобы помогать организму выводить мочевую кислоту. Вода помогает и в замороженном виде. При острых приступах можно делать локальные примочки со льдом, чтобы снять воспаление.
Польза повышенного потребления витамина C при подагре пока точно не доказана, поэтому отдельно принимать его не обязательно. А вот увеличить долю свежих фруктов и ягод в своем меню очень важно, и не только при подагре. Также нужно вести активный образ жизни и заниматься приятным для себя видом спорта, чтобы поддерживать вес и здоровье в норме.
А вот увеличить долю свежих фруктов и ягод в своем меню очень важно, и не только при подагре. Также нужно вести активный образ жизни и заниматься приятным для себя видом спорта, чтобы поддерживать вес и здоровье в норме.
Выяснить, насколько вы генетически предрасположены к подагре и какие особенности обмена веществ вам стоит учесть, чтобы сохранить здоровье, поможет Генетический тест Атлас.
Кофе против подагры – как снять острую боль с помощью специальной диеты
Одним из самых опасных заболеваний суставов ученые-медики считают артрит. Это общий термин, объединяющий более 100 разных болезней. Наиболее распространенной формой артрита, согласно статистике, является подагра.
Фото: pixabay.comВ ходе многочисленных наблюдений за больными артритом и в частности подагрой, ученые сделали выводы, которые могут повлиять на ход недуга, облегчить участь пациентов в случае острых приступов боли. Об этом рассказывает очередной материал Express.
У каждого типа артрита, есть свой триггер, влияющий на течение заболевания. Установить невидимого «врага», способствующего воспалениям и острым приступам – это значит, обезоружить его. К примеру, подагра, которая является одной из самых болезненных форм артрита, обостряется, как только начинает возрастать уровень мочевой кислоты в крови. Он вызывает образование, а также накопление кристаллов в суставе и вокруг него. В случае с подагрой триггером может стать нарушение в диете.
Мочевая кислота, способствующая развитию подагры, вырабатывается, когда организм расщепляет химическое вещество под названием пурин. Так объясняют процесс специалисты клиника Майо.
Пурин, присутствующий в каждом организме, вырабатывается естественным путем. Он также содержится в некоторых продуктах. К слову, в их числе есть весьма полезные. Но люди с подагрой должны избегать употребления большого количества продуктов с высоким содержанием пуринов.
Согласно данным Health body Versus Arthritis, морепродукты, особенно жирная рыба и моллюски, содержат большое количество пуринов, поэтому их следует употреблять в умеренных количествах.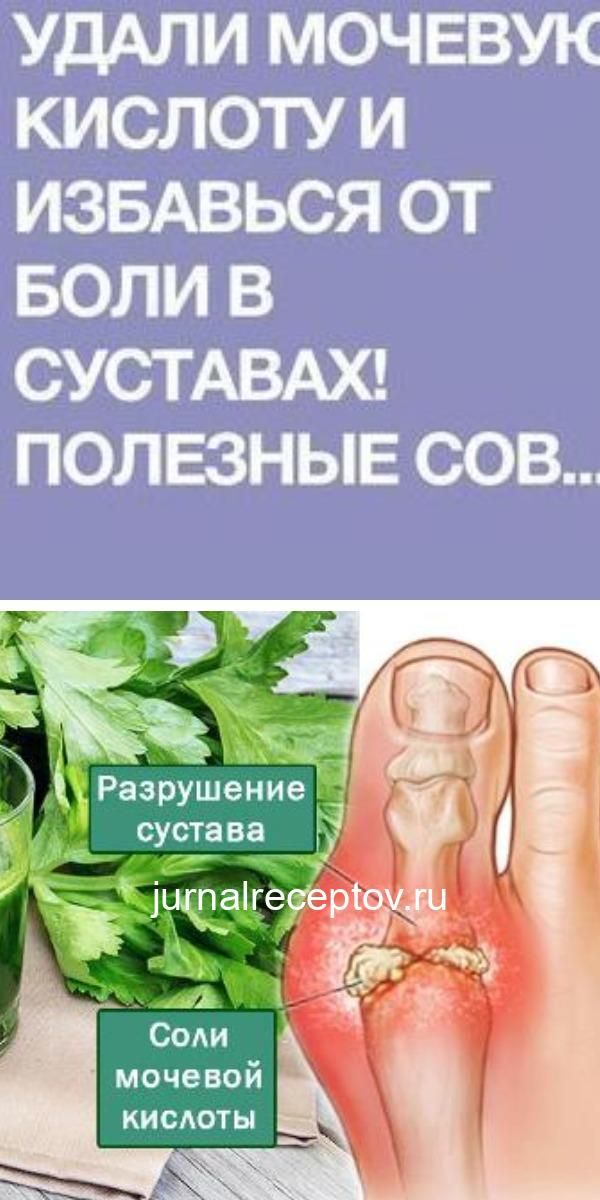 Это звучит странно и даже противоречиво, поскольку жирная рыба, богатая омега-3 полиненасыщенными жирными кислотами, уменьшает воспаление и снижает риск развития артрита. Но именно подагра стала исключением из правил.
Это звучит странно и даже противоречиво, поскольку жирная рыба, богатая омега-3 полиненасыщенными жирными кислотами, уменьшает воспаление и снижает риск развития артрита. Но именно подагра стала исключением из правил.
В число продуктов с высоким содержанием пуринов входят:
- красное мясо, дичь, субпродукты;
- продукты, богатые дрожжевыми экстрактами;
- продукты с высокой степенью обработки, сладкие газированные напитки.
Многое из того, что перечислено выше, богато белком, который является важной частью рациона людей с подагрой. Но его можно получить не только из мяса. Белком богаты бобовые растения, яйца, молочные продукты.
Как облегчить боли при подагре
С помощью специальной диеты можно снизить уровень мочевой кислоты в крови, тем самым облегчив болевые симптомы подагры. Сбалансированное питание снизит риск возникновения новых приступов, замедлит прогрессирование болезни. В меню людей, больных подагрой, британские ученые советуют включить:
- Витамин С.
 Поможет снизить уровень мочевой кислоты. Лечащий врач подберет нужную дозировку, подскажет, когда лучше принимать витамин.
Поможет снизить уровень мочевой кислоты. Лечащий врач подберет нужную дозировку, подскажет, когда лучше принимать витамин. - Кофе. Результаты некоторых исследований, доказывающих, что употребление кофе в умеренных количествах снижает риск развития подагры, звучат убедительно. Но пить кофе можно, если нет иных противопоказаний. Но и в этом случае необходим разговор с врачом.
Все аргументы, приведенные в статье, носят информационный характер. Назначить лечение, подобрать нужные продукты для ежедневного меню можно только с участием лечащего доктора.
Ранее сетевое издание «Учительская газета» рассказало о том, как обычные продукты могут изменить жизнь пациентов с артритом, об исследовании ученых, касающегося пользы белого и коричневого риса, а также о рисках, связанных с употреблением злаков. Также были опубликованы материалы о том, как выбрать диету при артрите, как определить переизбыток в организме витамина D.
Подагра. Симптомы, лечение — Клиника Здоровье 365 г.
 Екатеринбург
ЕкатеринбургЧто такое подагра?
Подагра представляет собой одну из форм артрита, которая часто проявляет себя внезапными, сильными приступами боли, болезненностью, покраснением, отеком (воспалением) в некоторых суставах, которые могут быть горячими на ощупь. Диагностикой и лечением подагры занимается ревматолог. При подагре чаще поражается сустав большого пальца стопы, однако подагрой могут быть поражены и другие суставы ног (коленные, голеностопные). Реже подагра развивается в суставах рук (запястье и локоть), и почти никогда в суставах позвоночника.
Симптомы подагры.
- Внезапная интенсивная боль в суставе, которая часто впервые возникает в утренние часы;
- Отечность сустава, гиперемия кожи в области сустава.
Что вызывает подагру?
Ранее подагра считалась болезнью богатых и знаменитых людей, которые могли позволить себе слишком много жирной пищи и вина. В настоящее время известно, что жирная пища и чрезмерное употребление алкоголя могут способствовать развитию подагры, но они не являются определяющими причинами болезни.
В настоящее время известно, что подагра развивается в результате патологического отложения кристаллов (уратов натрия) вокруг суставных хрящей, а на более поздних стадиях и в суставной жидкости. Этот процесс приводит к воспалению, сопровождающемуся болями. Кристаллы уратов, могут также откладываться в почках, в результате чего в почках образуются «уратные» камни. Ученые считают, что происходит это из-за избыточного образования мочевой кислоты в организме, или в результате снижения способности организма выводить мочевую кислоту из крови через почки. В норме мочевая кислота, растворенная в крови, легко проходит через почки и выводится из организма с мочой. Причиной, так называемой первичной подагры, вероятно, является наличие патологической Х-хромосомы передающейся по наследству.
Употребление некоторых продуктов содержащих большое количество мочевой кислоты, также способствует в некоторых случаях развитию подагры. К таким продуктам особенно относятся красное мясо и внутренние органы (например, печень и почки), а также моллюски и анчоусы.
Содержание мочевой кислоты в крови может изменяться в зависимости от того:
- Насколько эффективно ваши почки выводят мочевую кислоту;
- Что вы едите;
- Вашего общего состояния здоровья;
- Какое количество алкоголя вы пьете;
- Какие лекарства вы принимаете;
- Какими сопутствующими заболеваниями Вы страдаете.
Науке пока не ясно, почему подагра не развивается у каждого человека с высоким уровнем мочевой кислоты. Известно лишь, что способность почек выводить из организма мочевую кислоту частично определяется наследственностью. Однако это не означает, что если кто-то в семье страдает от подагры, то все члены семьи заболеют подагрой. Наследственность, наряду с факторами риска, упомянутыми выше (которые влияют на содержание мочевой кислоты в крови), а также мужской пол и возраст повышают риск развития подагры.
Как часто возникают обострения подагры?
Приступы подагры могут повторяться время от времени в одном и том же или разных суставах. Первая «атака» может длиться от нескольких дней до двух недель, если лечение не будет начато.
Первая «атака» может длиться от нескольких дней до двух недель, если лечение не будет начато.
Со временем приступы подагры могут возникать чаще, в процесс могут вовлекаться другие суставы, симптомы заболевания могут стать более интенсивными, а приступы длиться более продолжительное время. Повторные атаки могут привести к повреждению сустава. У некоторых пациентов подагра проявляет себя лишь один раз, но это скорее исключение. По статистике, около 90 процентов пациентов, перенесших один приступ подагры, по крайней перенесут вторую атаку, хотя она может возникнуть в течение нескольких лет после первой атаки. У некоторых пациентов обострения подагры могут возникать каждые две, три или более недели.
Кто страдает от подагры?
Подагрой чаще страдают следующие группы людей:
- Мужчины (как правило, старше 40 лет), а также женщины в менопаузе;
- Люди, имеющие избыточный вес;
- Люди, злоупотребляющие алкоголем;
- Люди, часто использующие мочегонные средства для снижения артериального давления или лечения хронической сердечной недостаточности.

Подагра может возникнуть и у молодых пациентов, при условии, что они принимают определенные лекарства в течение длительного периода времени, злоупотребляют алкогольными напитками, или имеют определенные генетические нарушения.
Как диагностируется подагра?
Подагра не может быть диагностирована только по анализам крови (уровню мочевой кислоты), так как многие люди имеют повышенный уровень мочевой кислоты крови, но у них никогда не разовьется подагра. Кроме врачебного осмотра и изучения истории болезни, одним из методов диагностики подагры является пункция воспаленного сустава с забором внутрисуставной жидкости на исследование. Полученная жидкость изучается под микроскопом с целью обнаружения кристаллов уратов натрия.
Кроме диагностики, пункция с выведением жидкости из воспаленного сустава, в некоторых случаях, оказывает и лечебное, хотя и паллиативное действие. Происходит это из-за снижения давления жидкости в суставной сумке, что приводит к уменьшению интенсивности боли. Указанный выше метод диагностики прост, но, к сожалению не всегда объективен. Дело в том, что при подагре кристаллы могут отсутствовать во внутрисуставной жидкости. Иногда кристаллы не обнаруживаются в первый раз, но могут быть выявлены во время диагностических пункций сустава при последующих обострениях.
Указанный выше метод диагностики прост, но, к сожалению не всегда объективен. Дело в том, что при подагре кристаллы могут отсутствовать во внутрисуставной жидкости. Иногда кристаллы не обнаруживаются в первый раз, но могут быть выявлены во время диагностических пункций сустава при последующих обострениях.
Так как подагра может вызвать хроническую боль в суставах и вовлекать в процесс другие суставы, чрезвычайно важно, как можно раньше поставить точный диагноз и начать специфическое лечение.
Как лечить подагру?
Подагра относится к группе хронических заболеваний, от него невозможно избавиться, но в то же время, можно подобрать лечение, направленное на профилактику рецидивов (обострений). При правильном лечении, от симптомов подагры часто удается избавиться в течение 24 часов после начала терапии.
Целью лечения при подагре является:
- снижение интенсивности или устранение боли и воспаления;
- предотвращение будущих обострений подагры, которые могут привести к повреждению суставов.

Назначаемая доктором терапия будет зависеть от нескольких факторов, включая возраст пациента, принимаемых лекарственных средств (по поводу других заболеваний), общего состояния здоровья, история болезни, а также тяжести приступов подагры.
При лечении подагры используются следующие группы препаратов:
1. Противовоспалительные препараты. Противовоспалительные препараты уменьшают боль и отек сустава во время обострения. Как правило, они назначаются до полного прекращения симптомов подагры. Учитывая, что противовоспалительные препараты обладают побочными эффектами, Ваш лечащий врач обсудить их с Вами и в случае их возникновения, Вам может быть назначен другой препарат. К противовоспалительным препаратам, применяемым при подагре, относятся:
- Нестероидные противовоспалительные препараты (НПВП), как правило, назначаются для лечения внезапных и тяжелых приступов подагры. НПВП обычно уменьшают воспаление и боль в течение нескольких часов;
- Кортикостероиды, могут быть назначены пациентам, которые не могут принимать НПВС.
 Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав;
Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав; - Колхицин. Иногда используется в малых дозах в течение длительного периода времени для снижения риска рецидивов подагры. Препарат обладает противовоспалительным и антиподагрическим действием.
2. Лекарственные средства, влияющие на уровень мочевой кислоты в крови. Некоторым пациентам может потребоваться назначение препаратов этой группы. В отличие от противовоспалительных препаратов, они не уменьшают воспаление и боль, но позволяют снизить уровень мочевой кислоты в крови. К подобным препаратам, например, относятся: аллопуринол; пробенецид и Febuxostat, который также называется Uloric. Эти препараты рекомендуются пациентам, с высоким уровнем мочевой кислоты, неоднократными рецидивами подагры, а также пациентам с уратными камнями в почках. Целью лечения является снижение уровня мочевой кислоты в крови менее 6 мг / дл.
Как уже указывалось выше, препараты этой группы не позволяют снять симптомы во время обострения, но снижение уровня мочевой кислоты с течением времени предотвращает развитие рецидивов. Внезапное снижение уровня мочевой кислоты может вызвать острый приступ подагры. Для купирования острых приступов подагры у пациентов, принимающих аллопуринол или подобные препараты, дополнительно назначают колхицин или НПВС до исчезновения симптомов.
Побочные эффекты лекарств.
Побочные эффекты лекарств развиваются не у всех, и их проявление варьирует от пациента к пациенту. Возникновение побочных эффектов зависит от дозы, вида препарата, сопутствующих заболеваний, или сочетания с другими лекарственными препаратами, которые пациент принимает.
Если сыпь или зуд развивается при приеме аллопуринола, Вы должны прекратить прием препарата и уведомить об этом врача.
Можно ли подагру лечить соблюдением определенной диеты?
Исключение из диеты определенных продуктов, для большинства пациентов, не играет определяющей роли в поддержании на необходимом уровне мочевой кислоты. Тем не менее, ограничение указанных выше продуктов, которые вызывают повышенный синтез мочевой кислоты и снижение потребления алкоголя часто бывают полезны.
Тем не менее, ограничение указанных выше продуктов, которые вызывают повышенный синтез мочевой кислоты и снижение потребления алкоголя часто бывают полезны.
Удаление тофусов при подагрическом артрите
Подагра — это заболевание, поражающее не только опорно-двигательный аппарат, но и жизненно важные органы, в первую очередь, почки. Чаще всего встречается у мужчин и локализуется в области суставов ног. Протекает этот процесс бессимптомно, поэтому многие больные не знают, что их может ожидать приступ подагры.В организме происходит нарушение обмена и расщепления пуринов, выделяемых почками, и, как следствие, повышение содержания мочевой кислоты в крови. Кристаллы мочевой кислоты откладываются в мягких тканях, прилегающих к поражённому суставу, образуя безболезненные плотные узлы — тофусы. Внешне они выглядят как плотные наросты на суставах. Появление этих образований чаще всего и является поводом для обращения к врачу и постановке диагноза подагры. Однако, до разрастания тофусов до такого состояния, когда их можно обнаружить визуально, может пройти несколько лет.
Однако, до разрастания тофусов до такого состояния, когда их можно обнаружить визуально, может пройти несколько лет.
Причиной возникновения подагры может быть несколько, основные — это ожирение, пристрастие к алкоголю и артериальная гипертония.
Места локализации тофусов могут быть различными:
- Кожа.
- Суставы.
- Мышцы.
- Кости.
- Сухожилия.
Однако самые распространённые места — уши, локтевые суставы, стопы и кисти рук.
В запущенной стадии заболевания тофусы могут разрастаться до огромных размеров, нарушая подвижность суставов, прилегающие к ним ткани и ухудшая общее состояние пациента. Кроме того, они могут прорываться через свищи, выпуская наружу мутное бело-жёлтое содержимое.
Хирургическое лечение подагры заключается в удалении тофусов. Операция при подагре проводится амбулаторно при местном обезболивании. Выполняется разрез поражённого участка и удаление инородного содержимого.
Выполняется разрез поражённого участка и удаление инородного содержимого.
Своевременное удаление подагрических образований позволит избежать развития деформирующего артроза и прочих дегенеративных поражений суставов.
Пройти операцию по удалению подагры в Волгограде вы можете по телефону (8442) 26-32-40 или заполнив форму на сайте.
Лечение подагры в Терапевтической клинике ЕМС в Москве
Рассказывает Евгений Жиляев,
профессор, д.м.н., врач высшей категории.
Заболевание подагра переводится на русский язык как «нога в капкане» и является одной из самых частых болезней суставов. При подагре в суставах и костях откладываются кристаллы мочевой кислоты, вызывающие воспаление и острые приступы боли. Причиной развития заболевания является отсутствие в организме человека фермента уриказа, который разрушает мочевую кислоту.
Подагра сильно снижает качество жизни пациента. На начальном этапе подагра чаще всего поражает сустав основания большого пальца ноги и проявляется периодическими приступами сильной боли. Могут также поражаться голеностопный и коленный суставы, сустав свода стопы.
Могут также поражаться голеностопный и коленный суставы, сустав свода стопы.
Боль при подагре возникает внезапно, с течением времени усиливается, сопровождается сильным отеком пораженного сустава, резкой болезненностью при прикосновении и иногда покраснением сустава. Болевые ощущения во время приступа сравнимы с очень сильным ударом. Боль лишает человека возможности двигаться, носить обувь, даже прикасаться к воспаленному суставу. Приступы, как правило, непродолжительны и длятся от 2-3 дней до недели. Лечение подагры во время приступов заключается в купировании болевого синдрома.
Подагра чаще диагностируется у мужчин и бывает первичной или вторичной. Развитие первичной подагры в большинстве случаев обусловлено наследственной предрасположенностью. С генами передается фермент, способный вырабатывать большее количество мочевой кислоты. Вторичная подагра развивается вследствие нарушения функции почек, когда мочевая кислота производится в небольших количествах, но не выводится из организма. Женщины болеют подагрой существенно реже мужчин, и у женщин она в большинстве случаев вторична.
Женщины болеют подагрой существенно реже мужчин, и у женщин она в большинстве случаев вторична.
Различают подтвержденную и предполагаемую подагру. Подтвержденным считается заболевание, которое диагностировано с использованием соответствующего оборудования в лаборатории, когда под микроскопом визуализируются кристаллы мочевой кислоты, полученные из сустава или из подкожного их скопления (тофуса).
Осложнения подагры
Подагра при отсутствии лечения может перерасти в хронический артрит. Со временем приступы острой боли учащаются, в процесс вовлекаются несколько суставов. Боль, стихая в одном суставе, возникает в другом. И в результате пациент постоянно испытывает сильные боли. Хроническая подагра — это тяжелейшая суставная болезнь, которая фактически приковывает пациента к постели.
Мочевая кислота в повышенной концентрации токсична для почек и со временем нарушает их функции. Чем больше нарушается функция почек, тем меньше скорость выведения мочевой кислоты и тем быстрее растет ее содержание в крови.
 Обычно к тому моменту, когда у пациента проявляются признаки подагры, уже присутствует повреждение почек.
Обычно к тому моменту, когда у пациента проявляются признаки подагры, уже присутствует повреждение почек.При подагре повышен риск развития сердечно-сосудистых заболеваний: инфаркта, инсульта и др. У пациента с подагрой риск инсульта примерно такой же, как у пациента с сахарным диабетом. Не всегда сердечно-сосудистые заболевания связаны только с подагрой. Подагра часто сопровождается ожирением, гипертензией или нарушением толерантности к глюкозе.
Диагностика подагры в Европейском медицинском центре
Для подтверждения наличия заболевания требуется выявление кристаллов мочевой кислоты в суставной жидкости. Для этого врач проводит пункцию сустава, при которой с помощью специальной иглы берется образец суставной жидкости для последующего исследования в лаборатории. В последние годы практикуются подходы к диагностике подагры, не требующие проведения пункции.
Лечение подагры
Лечение подагры состоит из двух этапов:
Купирование приступа.
 С этой целью используются нестероидные противовоспалительные препараты. Для купирования в ряде случаев используется Колхицин. Применяется также введение небольших доз длительно действующего противовоспалительного гормона локально в воспаленный сустав. В отдельных случаях при хронической стадии заболевания для лечения подагры используется системная терапия глюкокортикоидными гормонами. Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.
С этой целью используются нестероидные противовоспалительные препараты. Для купирования в ряде случаев используется Колхицин. Применяется также введение небольших доз длительно действующего противовоспалительного гормона локально в воспаленный сустав. В отдельных случаях при хронической стадии заболевания для лечения подагры используется системная терапия глюкокортикоидными гормонами. Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.Снижение в крови концентрации мочевой кислоты. Рекомендуется диета со строгим ограничением употребления всех видов мяса и птицы, некоторым ограничением употребления рыбы и морепродуктов. Очень важно полностью исключить употребление алкоголя, потому что алкоголь блокирует выведение мочевой кислоты и усиливает нагрузку на почки, тем самым ускоряя процесс их разрушения. Лечащий врач составит подробные рекомендации по ограничению продуктов и изменению рациона. Диета индивидуальна в каждом конкретном случае.
 Для снижения уровня мочевой кислоты назначаются медикаментозные препараты. Цель – снижение концентрации мочевой кислоты ниже 350 мкмоль/л, при таких показателях мочевая кислота теряет способность кристаллизоваться и откладываться в суставах. Если поддерживать целевой уровень в течение года, все имеющиеся отложения и даже массивные тофусы растворяются и исчезают. У большинства пациентов, у которых нет видимых тофусов, полное растворение обычно происходит в течение 3 месяцев. Однако даже при достижении целевых уровней мочевой кислоты некоторое время приступы могут повторяться вследствие наличия запасов кислоты в тканях. После полного растворения кристаллов приступы прекращаются и не возникают до тех пор, пока удерживается целевой уровень мочевой кислоты. Это очень важно, потому что некоторые пациенты, считая себя выздоровевшими, прекращают принимать препараты. Основной препарат, который используется для лечения подагры — это Аллопуринол. Он безопасен даже при длительном приеме (вплоть до десятков лет).
Для снижения уровня мочевой кислоты назначаются медикаментозные препараты. Цель – снижение концентрации мочевой кислоты ниже 350 мкмоль/л, при таких показателях мочевая кислота теряет способность кристаллизоваться и откладываться в суставах. Если поддерживать целевой уровень в течение года, все имеющиеся отложения и даже массивные тофусы растворяются и исчезают. У большинства пациентов, у которых нет видимых тофусов, полное растворение обычно происходит в течение 3 месяцев. Однако даже при достижении целевых уровней мочевой кислоты некоторое время приступы могут повторяться вследствие наличия запасов кислоты в тканях. После полного растворения кристаллов приступы прекращаются и не возникают до тех пор, пока удерживается целевой уровень мочевой кислоты. Это очень важно, потому что некоторые пациенты, считая себя выздоровевшими, прекращают принимать препараты. Основной препарат, который используется для лечения подагры — это Аллопуринол. Он безопасен даже при длительном приеме (вплоть до десятков лет). На сегодняшний день это основной препарат, все остальные используются либо дополнением к нему, либо в качестве средств второй линии.
На сегодняшний день это основной препарат, все остальные используются либо дополнением к нему, либо в качестве средств второй линии.
Преимущества Европейского медицинского центра в лечении подагры
Диагностику и лечение ревматологических заболеваний в ЕМС осуществляют высококвалифицированные врачи по современным протоколам, доказавшим свою эффективность. Все врачи отделения имеют значительный опыт работы в данном направлении.
Мультидисциплинарный подход: в лечении пациента принимают участие врачи нескольких специальностей (ревматолог, нефролог, диетолог и т.д.), что позволяет добиваться наилучших результатов даже в самых сложных случаях.
Комфорт и удобство: все диагностические процедуры, консультации специалистов проводятся в одной клинике при необходимости в один день.
Круглосуточное наблюдение пациентов и купирование приступов. В экстренных случаях бригада скорой помощи ЕМС выезжает на дом к пациенту.

Возможность госпитализации в комфортабельный стационар для лечения и наблюдения. Меню в стационаре адаптировано с учетом медицинских показаний.
Евгений Жиляев
Другой вид обработки мочевой кислотой
ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ
Только для жителей США.
Какую самую важную информацию я должен знать о KRYSTEXXA (пеглотиказа)?
У некоторых пациентов, принимающих KRYSTEXXA, могут возникать серьезные аллергические реакции. Эти аллергические реакции могут быть опасными для жизни и обычно возникают в течение 2 часов после инфузии.
ПРИМЕНЯТЬ
KRYSTEXXA — это лекарство, отпускаемое по рецепту, которое используется у взрослых для уменьшения признаков и симптомов подагры, которые не контролируются другими методами лечения.
ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ
Какую самую важную информацию я должен знать о KRYSTEXXA (пеглотиказа)?
У некоторых пациентов, принимающих KRYSTEXXA, могут возникать серьезные аллергические реакции. Эти аллергические реакции могут быть опасными для жизни и обычно возникают в течение 2 часов после инфузии.
Эти аллергические реакции могут быть опасными для жизни и обычно возникают в течение 2 часов после инфузии.
KRYSTEXXA следует назначать вам врачом или медсестрой в медицинском учреждении, где можно лечить серьезные аллергические реакции. Ваш врач или медсестра должны следить за вами на предмет любых признаков серьезной аллергической реакции во время и после лечения KRYSTEXXA.
Немедленно сообщите своему врачу или медсестре, если у вас возникнут какие-либо из этих симптомов во время или после лечения KRYSTEXXA:
- Свистящее дыхание, одышка, кашель, стеснение в груди, боль в груди или затрудненное дыхание
- Головокружение, обморок, учащенное или слабое сердцебиение или нервозность
- Покраснение лица, зуд, крапивница, сыпь или ощущение тепла
- Отек горла или языка, стеснение в горле, хриплый голос или проблемы с глотанием
Кому нельзя принимать KRYSTEXXA?
Не принимайте KRYSTEXXA, если у вас есть редкая проблема с кровью, называемая дефицитом или фавизмом глюкозо-6-фосфатдегидрогеназы (G6PD). Ваш врач должен проверить вас на G6PD, прежде чем вы начнете принимать KRYSTEXXA.
Ваш врач должен проверить вас на G6PD, прежде чем вы начнете принимать KRYSTEXXA.
KRYSTEXXA не рекомендуется, если у вас высокий уровень мочевой кислоты без подагры в анамнезе.
Прежде чем вы получите КРИСТЕКСА, сообщите своему врачу, если вы:
- Знайте, что у вас дефицит G6PD
- Когда-либо были проблемы с сердцем или высокое кровяное давление
- Беременны или планируете забеременеть. Неизвестно, вредит ли KRYSTEXXA вашему будущему ребенку
- Кормите грудью или планируете кормить грудью.Неизвестно, попадает ли KRYSTEXXA в грудное молоко
Сообщите врачу обо всех лекарствах, которые вы принимаете. Не принимайте какие-либо другие препараты, снижающие уровень мочевой кислоты, такие как аллопуринол или фебуксостат (Uloric ® ), одновременно с приемом KRYSTEXXA.
Перед лечением KRYSTEXXA ваш врач может прописать вам лекарство, которое поможет снизить вероятность возникновения реакции. Принимайте эти лекарства в соответствии с указаниями врача или медсестры. Ваш врач также будет проверять уровень мочевой кислоты перед каждым сеансом лечения, чтобы контролировать вашу реакцию на KRYSTEXXA.
Принимайте эти лекарства в соответствии с указаниями врача или медсестры. Ваш врач также будет проверять уровень мочевой кислоты перед каждым сеансом лечения, чтобы контролировать вашу реакцию на KRYSTEXXA.
Каковы возможные побочные эффекты KRYSTEXXA?
Просмотрите раздел с важной информацией выше. Наиболее частыми побочными эффектами у пациентов, принимавших KRYSTEXXA, были обострения или приступы подагры, аллергические реакции, тошнота, синяки, боль в горле, запоры, боли в груди и рвота.
Это не полный список всех возможных побочных эффектов. Сообщите своему врачу или терапевту, если у вас есть какие-либо побочные эффекты, которые вас беспокоят или которые не проходят.
Для получения дополнительной информации см. Руководство по лекарствам и информацию о назначении.Вам рекомендуется сообщать в FDA о побочных эффектах рецептурных препаратов. Посетите сайт www.fda.gov/safety/medwatch или позвоните в FDA по телефону 1-800-FDA-1088.
Четыре этапа подагры и предотвращение прогрессирования заболевания
Подагра — это тип воспалительного артрита, который возникает, когда уровень мочевой кислоты — нормального побочного продукта метаболических реакций в организме — становится слишком высоким. Когда уровень мочевой кислоты становится настолько высоким, что ваше тело не может легко растворить и вывести ее (с мочой), мочевая кислота начинает кристаллизоваться.Кристаллы мочевой кислоты откладываются в суставах, где вызывают сильное воспаление. Большой палец ноги — хорошо известное место приступов подагры, но подагра может поражать многие суставы по всему телу.
Подагра — одна из старейших зарегистрированных болезней, история которой началась еще в Древнем Египте. Этот невероятно болезненный артрит поражает миллионы взрослых людей в США сегодня так же, как и в исторические времена, как это незабываемо описано доктором Томасом Сиденхэмом в 17 веке:
«Пострадавший ложится спать и спит здоровым.Около двух часов ночи его просыпает сильная боль в большом пальце ноги; реже в пятке, щиколотке или подъеме … Боль, которая сначала была умеренной, становится более интенсивной … Между тем ощущение пораженной части настолько тонкое и живое, что она не выдерживает ни веса постельного белья, ни банки человека. гуляет по комнате ».
К счастью, сегодня подагра — одна из самых излечимых форм артрита — некоторые ревматологи говорят, что ее можно вылечить. Но у слишком многих пациентов с подагрой заболевание остается нелеченным или недолеченным.Например, в одном недавнем исследовании только 37 процентов людей с подагрой принимали аллопуринол, снижающий уровень мочевой кислоты; среди больных подагрой с частыми обострениями только половина принимала его.
Неправильное лечение подагры может привести к прогрессированию болезни. Со временем подагра может поражать больше суставов по всему телу и вызывать такие проблемы, как тофусы подагры и необратимое повреждение костей.
Узнайте больше о том, как развивается подагра, как подагра проходит через разные стадии и как лечить подагру, чтобы предотвратить симптомы, снизить уровень мочевой кислоты и предотвратить долгосрочные осложнения подагры.
Этап 1: высокий уровень мочевой кислоты
Также называемая бессимптомной гиперурикемией, на этой начальной стадии подагры мочевая кислота накапливается в крови и начинает образовывать кристаллы вокруг суставов, чаще всего в стопе.
Мочевая кислота образуется, когда ваше тело расщепляет вещества, называемые пуринами, которые вырабатываются в вашем теле и также могут быть найдены в определенных продуктах питания и напитках. Хотя употребление в пищу продуктов с высоким содержанием пуринов может способствовать повышению уровня мочевой кислоты, многие эксперты считают, что роль диеты в развитии подагры переоценивается.Хронически высокий уровень мочевой кислоты возникает, когда ваши почки не могут эффективно избавляться от мочевой кислоты, что может произойти по ряду причин, в том числе:
- Избыточный
- Болезнь почек
- Прием диуретиков
- Слишком большое количество алкоголя
- Диабет
- Малоактивная щитовидная железа
- Гены / семейная история
- Соблюдение диеты с высоким содержанием пуринов
«На этой первой стадии подагры у человека нет боли в суставах, нет покраснения или опухших суставов, только повышенный уровень мочевой кислоты в крови», — говорит Теодор Р.Филдс, доктор медицинских наук, врач-ревматолог в больнице специальной хирургии в Нью-Йорке. «Это время, когда кристаллы мочевой кислоты или уратов накапливаются в суставах и в дальнейшем могут вызвать воспаление».
Но высокого содержания мочевой кислоты недостаточно для диагностики подагры. «У большинства людей с гиперурикемией никогда не развивается клиническая подагра», — говорит Алиреза Мейсами, доктор медицины, FACR, FACP, ревматолог из системы здравоохранения Генри Форда в Мичигане.
Стадия 2: острая подагра
В этот момент может произойти внезапный, неожиданный приступ симптомов подагры в ночное время.
«Это когда у человека появляется боль, покраснение и припухлость сустава, чаще всего в большом пальце ноги, стопе, лодыжке или колене, но подагра может начаться и в других суставах», — говорит доктор Филдс. «Это когда кристаллы уратов попадают в суставную жидкость и вызывают воспалительную реакцию, принося много белых кровяных телец и выделяя воспалительные химические вещества, которые вызывают боль, покраснение и отек».
Если вы подозреваете, что у вас приступ подагры, обратитесь к лечащему врачу или ревматологу, чтобы начать лечение от болезни.Во время обострения подагры важно обратиться к врачу, потому что врач может удалить жидкость из пораженного сустава и посмотреть на нее под микроскопом, чтобы проверить наличие кристаллов мочевой кислоты. Определение кристаллов мочевой кислоты в суставной жидкости помогает подтвердить диагноз подагры.
Стадия 3: межкритическая подагра
После первого приступа подагры у 75 процентов людей в течение года будет второй; но некоторые люди могут дожить до следующего приступа за годы, — говорит доктор Филдс. Промежуточная стадия — это «когда у человека уже было обострение подагры, но в настоящее время нет боли в суставах или отека», — говорит он.«Почти все пациенты с подагрой проходят через эту фазу, поскольку природа подагры состоит в том, что у них возникают обострения, а затем они успокаиваются на некоторое время перед следующей вспышкой».
Даже если может показаться, что ничего не происходит, именно с этого момента пациенты должны начинать длительное лечение. Снижение уровня мочевой кислоты с помощью лекарств может предотвратить будущие обострения подагры и связанные с ними долгосрочные осложнения.
Стадия 4: хроническая подагра
Эту стадию также называют «приливной подагрой», потому что отложения мочевой кислоты могут образовывать узелки, называемые «тофусами», часто в точке бурсита большого пальца ноги или в локте.Но тофусы могут образовываться в любом месте тела. «На этой стадии человек может постоянно испытывать боли в суставах из-за подагры», — говорит доктор Филдс. «Обычно кому-то требуется много лет неконтролируемой подагры, чтобы попасть в эту стадию».
На этой стадии развивается прогрессирующее повреждение суставов, поэтому пациентов с подагрой следует лечить до того, как это начнется. «Отложенное лечение может усугубить подагру», — говорит доктор Мейсами.
Как узнать, прогрессирует ли ваша подагра
По мере знакомства с симптомами подагры вы можете почувствовать приближение приступа подагры.«Ухудшение боли, отека, покраснения и тепла в пораженном суставе во время приступа является признаком прогрессирования этого приступа», — говорит доктор Мейсами.
Кроме того, болезнь в целом может прогрессировать с «повторяющимися или более частыми приступами подагры с большей продолжительностью, вовлечением большего числа суставов и наличием тофусов», — говорит доктор Мейсами.
«Если у вас случается более одного обострения подагры в год, очень важно регулярно принимать лекарства от подагры», — говорит доктор Филдс.
Причины ухудшения состояния подагры
Обычно подагра прогрессирует без лечения.Кроме того, некоторые факторы могут вызвать обострения подагры. «Все, что вызывает резкое повышение или понижение уровня уратов, может вызвать подагру», — говорит доктор Филдс.
Диета
Это может включать употребление в пищу продуктов с высоким содержанием пуринов, которые расщепляются на ураты, например красное мясо и моллюски. Продукты с высоким содержанием фруктозы также могут увеличить выработку уратов в организме. Алкоголь снижает выведение мочевой кислоты с мочой, что может вызвать повышение уровня мочевой кислоты. В частности, «пиво не только воздействует алкоголем на мочевую кислоту в моче, но также содержит белок, который расщепляется на пурин, а затем на ураты, поэтому оно увеличивает количество уратов двумя способами», — сказал доктор.- говорит Филдс.
Хотя вы можете ограничить потребление продуктов с высоким содержанием пуринов, чтобы предотвратить обострения, оба доктора, с которыми мы беседовали, сказали, что одной диеты недостаточно для борьбы с подагрой. «Строгое ограничение пуринов в пище редко рекомендуется, поскольку оно снижает средний уровень уратов в сыворотке [крови] всего примерно на 1 мг / дл, чего недостаточно для большинства пациентов», — говорит доктор Мейсеми.
Когда-то подагру называли «болезнью королей», но неправильно понимали, что она вызвана просто обильной пищей и питьем. «Подагра — это генетическое заболевание, при котором ваше тело либо выводит с мочой слишком много уратов, либо вырабатывает слишком много уратов, — а не диетическое заболевание», — сказал доктор.- говорит Филдс. «Соблюдение диеты определенно может помочь при обострениях подагры, но чтобы противодействовать генетической склонности к подагре, вам почти всегда нужны лекарства».
Поэтому, если вы заметили, что определенные продукты вызывают симптомы подагры, избегайте их. «Употребление алкогольных напитков или богатой пищи может вызвать приступы подагры у некоторых пациентов, и отдельный пациент должен избегать триггеров, которые, как известно, вызывают приступы», — говорит доктор Мейсеми.
Ожирение
Однако одним из факторов риска подагры является ожирение.Фактически, в последнее время подагра стала более распространенной, возможно, из-за растущего уровня ожирения. «Потеря веса у людей, страдающих ожирением, будет иметь больший эффект снижения уровня уратов, чем диета без пуринов», — говорит доктор Мейсеми. С этой целью здоровая диета и упражнения могут помочь вам похудеть и снизить вероятность прогрессирования заболевания.
Стресс и травмы
Эмоциональный стресс также может вызвать приступ подагры. То же самое можно сказать о физических травмах стопы (например, которые могут возникнуть во время бега), которые могут высвободить некоторое количество кристаллов и вызвать воспалительную реакцию.
«Мы не отговариваем людей с подагрой от бега или других упражнений», — говорит доктор Филдс. «Но если у кого-то есть обострение подагры в стопе, лодыжке или колене, мы рекомендуем им держаться подальше от стопы, насколько это возможно, поскольку дальнейшая травма сустава с обострением подагры может продлить обострение».
Начало схемы лечения также может непреднамеренно вызвать обострение; но также могут быть назначены другие лекарства, чтобы уменьшить этот риск.
Как лечение подагры предотвращает прогрессирование заболевания
К счастью, отчасти из-за своей долгой истории, подагра является одной из наиболее изученных и поддающихся лечению форм артрита.«Прогрессирование подагры можно предотвратить, если как можно скорее начать соответствующее лечение», — говорит доктор Мейсами. «Средства, снижающие уровень мочевой кислоты, такие как аллопуринол (лекарство, которое используется с 1960-х годов), могут снизить уровень мочевой кислоты и предотвратить приступы подагры».
Во время обострения пациенты могут принимать НПВП (нестероидные противовоспалительные препараты) или кортикостероиды, чтобы успокоить приступ. Также могут быть сделаны местные инъекции стероидов. Лекарство под названием колхицин (Colcrys) также часто используется для купирования острых приступов, но теперь его назначают в гораздо меньшей дозе, чтобы избежать побочных эффектов, включая расстройство желудка.
После окончания обострения можно начинать длительное лечение. «Почти всем людям с подагрой потребуются лекарства, чтобы контролировать ураты, — говорит доктор Филдс. «Чтобы добиться хорошего результата, людям с подагрой необходимо снизить уровень уратов в крови ниже 6,0 мг / дл и поддерживать его на этом уровне. Поступая так, организм постепенно вытягивает кристаллы уратов из суставов, и вспышки могут прекратиться ». Тофи тоже постепенно исчезнет.
Лекарства, называемые ингибиторами ксантиноксидазы, ограничивают количество вырабатываемой вашим организмом мочевой кислоты.К ним относятся аллопуринол (цилоприм и алоприм) и фебуксостат (улорик). Колхицин, который снижает воспалительную реакцию на подагру, также можно назначать вместе с аллопуринолом в начале длительного лечения после исчезновения обострения.
Другой класс препаратов, называемых урикозуриками, помогает почкам выводить мочевую кислоту из организма. К ним относятся пробенецид (Пробалан) и лесинурад (Зурампик). Инфузионный препарат под названием пеглотиказа (Krystexxa) может помочь организму вывести мочевую кислоту у людей, у которых подагра плохо купируется другими лекарствами.Новые лекарства, в том числе биологические, одобренные в настоящее время Управлением по контролю за продуктами и лекарствами для лечения ревматоидного артрита, также появятся на горизонте для лечения подагры.
Ваш врач изучит вашу историю болезни на предмет противопоказаний для приема лекарств от подагры. Вам могут быть рекомендованы прекратить прием диуретиков (водяных таблеток), поскольку они могут способствовать накоплению мочевой кислоты.
Помимо похудания, диеты и физических упражнений, поговорите со своим врачом о любых других домашних средствах от подагры — но вам почти всегда будут нужны лекарства.Например, «вишневый сок может немного снизить уровень уратов, но в целом не рекомендуется [сам по себе], поскольку, если у кого-то есть проблемы с подагрой, он должен принимать лекарство, такое как аллопуринол, который является гораздо более сильнодействующим», — говорит доктор Филдс. .
Можно ли вылечить подагру?
«Вылечить» — очень сильное слово, но мы, безусловно, можем вылечить подагру и привести ее в ремиссию, проводя лечение, как упомянуто, — говорит доктор Мейсами.
Использовать ли слово «лечение» может быть вопросом семантики: склонность пациента к подагре может никогда не исчезнуть, но ее можно хорошо контролировать.«Лекарства от подагры чрезвычайно эффективны, и подавляющее большинство пациентов с подагрой могут рассчитывать на« выздоровление », — говорит доктор Филдс. «Вылеченный» заключен в кавычки, так как это означает, что обострения подагры могут полностью исчезнуть, но человеку нужно будет продолжать принимать лекарства ».
Однако прогрессирование подагры, безусловно, не является неизбежным, что близко к лучшим новостям, которые слышит любой пациент.
Продолжайте читать
Подагра | Артрит | CDC
Что такое подагра?
Подагра — распространенная форма воспалительного артрита, которая очень болезненна.Обычно поражается один сустав (часто сустав большого пальца ноги). Бывают периоды, когда симптомы ухудшаются, известные как обострения, и времена, когда симптомы отсутствуют, так называемая ремиссия. Повторные приступы подагры могут привести к подагрическому артриту, ухудшающейся форме артрита.
Подагра неизлечима, но вы можете эффективно лечить и управлять этим заболеванием с помощью лекарств и стратегий самоконтроля.
Каковы признаки и симптомы подагры?
Обострения подагры начинаются внезапно и могут длиться дни или недели.За этими обострениями следуют длительные периоды ремиссии — недели, месяцы или годы — без симптомов, прежде чем начнется новое обострение. Подагра обычно возникает только в одном суставе за раз. Часто встречается на большом пальце ноги. Наряду с большим пальцем ноги обычно поражаются суставы малого пальца стопы, голеностопный сустав и колено.
Симптомы пораженного сустава (суставов) могут включать:
- Боль, обычно сильная
- Набухание
- Покраснение
- Тепло
Начало страницы
Что вызывает подагру?
Подагра вызывается состоянием, известным как гиперурикемия, когда в организме слишком много мочевой кислоты.Организм вырабатывает мочевую кислоту, когда расщепляет пурины, которые содержатся в вашем теле и в продуктах, которые вы едите. Когда в организме слишком много мочевой кислоты, кристаллы мочевой кислоты (мононатрий урат) могут накапливаться в суставах, жидкостях и тканях организма. Гиперурикемия не всегда вызывает подагру, и гиперурикемия без симптомов подагры не требует лечения.
Начало страницы
Что увеличивает ваши шансы на подагру?
Следующие факторы повышают вероятность развития гиперурикемии, которая вызывает подагру:
- Мужчина
- Ожирение
- Имеющие определенные состояния здоровья, в том числе:
- Застойная сердечная недостаточность
- Гипертония (высокое кровяное давление)
- Инсулинорезистентность
- Метаболический синдром
- Диабет
- Почечная недостаточность
- Использование определенных лекарств, например диуретиков (водяных таблеток).
- Спиртные напитки. Риск подагры возрастает с увеличением потребления алкоголя.
- Прием пищи и напитков с высоким содержанием фруктозы (разновидность сахара).
- Диета с высоким содержанием пуринов, которые организм расщепляет до мочевой кислоты. Продукты, богатые пуринами, включают красное мясо, субпродукты и некоторые виды морепродуктов, такие как анчоусы, сардины, мидии, гребешки, форель и тунец.
Начало страницы
Как диагностируется подагра?
Врач диагностирует подагру, оценивая ваши симптомы и результаты вашего физического осмотра, рентгеновских снимков и лабораторных анализов.Подагра может быть диагностирована только во время обострения, когда сустав горячий, опухший и болезненный, и когда лабораторный анализ обнаруживает кристаллы мочевой кислоты в пораженном суставе.
Начало страницы
Кто должен диагностировать и лечить подагру?
Заболевание должен диагностировать и лечить врач или группа врачей, специализирующихся на лечении пациентов с подагрой. Это важно, потому что признаки и симптомы подагры неспецифичны и могут выглядеть как признаки и симптомы других воспалительных заболеваний.Врачи, специализирующиеся на подагре и других формах артрита, называются ревматологами. Чтобы найти ближайшего к вам поставщика услуг, посетите базу данных ревматологов на веб-сайте Американского колледжа ревматологов. После того, как ревматолог диагностирует и эффективно вылечит вашу подагру, поставщик первичной медико-санитарной помощи обычно может отследить ваше состояние и помочь вам справиться с подагрой.
Начало страницы
Как лечится подагра?
Подагра можно эффективно лечить и контролировать с помощью медикаментозного лечения и стратегий самолечения.Ваш лечащий врач может порекомендовать план лечения по телефону
.- Избавьтесь от боли при обострении. Для лечения обострений используются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, стероиды и противовоспалительный препарат колхицин.
- Предотвратить будущие вспышки. Внесение изменений в свой рацион и образ жизни, например снижение веса, ограничение употребления алкоголя, употребление менее богатой пуринами пищи (например, красного мяса или субпродуктов), может помочь предотвратить будущие приступы.Также может помочь смена или прекращение приема лекарств, связанных с гиперурикемией (например, диуретиков).
- Предотвратить образование тофусов и камней в почках в результате постоянного высокого уровня мочевой кислоты. Тофусы — это твердые отложения мочевой кислоты под кожей. Людям с частыми обострениями или хронической подагрой врачи могут порекомендовать профилактическую терапию для снижения уровня мочевой кислоты в крови с помощью таких препаратов, как аллопуринол, фебуксостат и пеглотиказа.
Помимо лечения, вы можете управлять подагрой с помощью стратегий самоконтроля.Самоуправление — это то, что вы делаете изо дня в день, чтобы управлять своим состоянием и оставаться здоровым, например, делая выбор в пользу здорового образа жизни. Доказано, что описанные ниже стратегии самоконтроля уменьшают боль и инвалидность, поэтому вы можете заниматься важной для вас деятельностью.
Начало страницы
Как я могу справиться с подагрой и улучшить качество жизни?
Подагра влияет на многие аспекты повседневной жизни, включая работу и досуг. К счастью, существует множество недорогих стратегий самоконтроля, которые, как доказано, улучшают качество жизни людей с подагрой.
В частности, при подагре:
- Соблюдайте здоровую диету. Избегайте продуктов, которые могут вызвать обострение подагры, включая продукты с высоким содержанием пуринов (например, диета, богатая красным мясом, мясными субпродуктами и морепродуктами), и ограничьте потребление алкоголя (особенно пива и крепких напитков).
Программа лечения артрита CDC рекомендует пять стратегий самоконтроля для лечения артрита и его симптомов. Они также могут помочь при подагре.
- Изучите навыки самоуправления. Присоединяйтесь к учебному классу по самоуправлению, который помогает людям с артритом и другими хроническими заболеваниями, включая подагру, понять, как артрит влияет на их жизнь, и повысить их уверенность в том, что они контролируют свои симптомы и живут хорошо. Узнайте больше об образовательных программах по самоуправлению, рекомендованных CDC.
- Станьте физически активными. Эксперты рекомендуют взрослым заниматься хотя бы умеренной физической активностью по 150 минут в неделю. Каждая минута активности на счету, и любое действие лучше, чем ничего.Рекомендуются умеренные занятия с низким уровнем воздействия, включая ходьбу, плавание или езду на велосипеде. Регулярная физическая активность также может снизить риск развития других хронических заболеваний, таких как болезни сердца, инсульт и диабет. Узнайте больше о физической активности при артрите.
- Переходите к эффективным программам физической активности. Для людей, которые беспокоятся о том, что физическая активность может усугубить артрит, или не знают, как безопасно заниматься спортом, участие в программах физической активности может помочь уменьшить боль и инвалидность, связанную с артритом, а также улучшить настроение и способность двигаться.Занятия проходят в местных школах, парках и общественных центрах. Эти занятия могут помочь людям с артритом почувствовать себя лучше. Узнайте больше о программах физической активности, рекомендованных CDC.
- Поговорите со своим врачом. Вы можете играть активную роль в борьбе с артритом, регулярно посещая врача и следуя рекомендованному плану лечения. Это особенно важно, если у вас есть и другие хронические заболевания, например диабет или болезни сердца.
- Похудеть. У людей с избыточным весом или ожирением снижение веса снижает нагрузку на суставы, особенно на суставы, несущие нагрузку, такие как бедра и колени. Достижение или поддержание здорового веса может облегчить боль, улучшить функции и замедлить прогрессирование артрита.
- Защитите суставы. Травмы суставов могут вызвать или усугубить артрит. Выбирайте виды деятельности, которые не влияют на суставы, например ходьбу, езду на велосипеде и плавание. Эти упражнения с малой ударной нагрузкой имеют низкий риск травм, не перекручивают и не нагружают суставы слишком сильно.Узнайте больше о том, как безопасно тренироваться при артрите.
Подробнее о подагре
Подробнее об артрите
Симптомы и лечение подагры — Заболевания и состояния
Лечение подагры включает обезболивание, чтобы помочь вам справиться с приступом подагры, а также прием лекарств и изменение образа жизни для предотвращения дальнейших приступов.
Обезболивающее при приступе подагры
Что делать во время приступа
Вам следует:
- примите прописанные вам лекарства как можно раньше после того, как вы заметили приступ (см. Ниже) — эффект должен начаться в течение двух или трех дней
- отдохнуть и поднять конечность
- Избегайте ударов и повреждений пораженного сустава
- охладите сустав — снимите окружающую одежду и приложите пакет со льдом, например пакет замороженного горошка, завернутый в полотенце
- Убедитесь, что вы хорошо увлажнены
Приложите пакет со льдом к суставу примерно на 20 минут.Не прикладывайте лед непосредственно к коже и не прикладывайте его более чем на 20 минут за раз, так как это может повредить кожу.
При необходимости вы можете повторно прикладывать пакет со льдом к коже во время приступа, но сначала следует подождать, пока ваша кожа не вернется к нормальной температуре.
НПВП
Нестероидные противовоспалительные препараты (НПВП) обычно рекомендуются в качестве первого средства лечения подагры. Они работают, уменьшая боль и воспаление во время приступа.
НПВП, применяемые для лечения подагры, включают напроксен, диклофенак и эторикоксиб.
Если вам прописали НПВП, рекомендуется всегда иметь их при себе, чтобы вы могли использовать их при первых признаках приступа подагры. Продолжайте принимать лекарства во время приступа и в течение 48 часов после него.
Ваш терапевт также может прописать лекарство, называемое ингибитором протонной помпы (ИПП), которое следует принимать вместе с НПВП. Это снижает риск того, что НПВП вызовут расстройство желудка, язву желудка и кровотечение из желудка.
Колхицин
Если вы не можете принимать НПВП или если НПВП неэффективны, вместо них можно использовать лекарство под названием колхицин.
Колхицин уменьшает отек и боль, связанные с приступом подагры.
Лучше всегда иметь его при себе, чтобы использовать его при первых признаках приступа подагры. Ваш терапевт скажет вам, как долго и как часто.
При приеме в высоких дозах побочные эффекты колхицина включают плохое самочувствие, боль в животе (животе) и диарею.
Кортикостероиды
Кортикостероиды иногда используются для лечения тяжелых случаев подагры, если другие методы лечения не работают или вы не можете принимать НПВП или колхицин.
Короткий курс приема стероидных таблеток часто приносит облегчение, но их нельзя использовать долгое время в высоких дозах, поскольку они вызывают побочные эффекты, в том числе:
- прибавка в весе
- Истончение костей (остеопороз)
- легкие синяки
- мышечная слабость
Кортикостероиды также можно вводить в виде инъекций для быстрого облегчения боли.Это может быть мышца, вена или непосредственно пораженный сустав.
Лекарства и изменения образа жизни для предотвращения дальнейших приступов
Вы можете снизить вероятность повторных приступов подагры, приняв лекарства и изменив образ жизни, чтобы снизить уровень мочевой кислоты в организме.
Лекарство
Лекарство для снижения уровня мочевой кислоты, известное как уратоснижающая терапия (ULT), обычно рекомендуется, если у вас повторяющиеся приступы подагры или у вас есть осложнения подагры.
Большинству людей с подагрой в конечном итоге потребуется ULT, поэтому вы можете обсудить преимущества и недостатки этого лечения со своим врачом, как только вам поставят диагноз подагры.
Они должны объяснить, что, хотя ULT может значительно снизить риск дальнейших приступов, лекарство необходимо принимать ежедневно до конца вашей жизни, и существует небольшой риск побочных эффектов.
Если вы решите начать прием ULT, обычно сначала пробуют лекарство под названием аллопуринол.Если это не подходит или не работает, можно использовать другие лекарства. Эти лекарства описаны ниже.
Аллопуринол
Аллопуринол помогает снизить выработку мочевой кислоты. Это может помочь предотвратить приступы подагры, но не поможет облегчить симптомы во время приступа.
Аллопуринол — это таблетка, которую принимают один раз в день. Когда вы впервые начнете принимать его, ваша доза будет скорректирована, чтобы уровень мочевой кислоты в крови был достаточно низким. Для наблюдения за этим, пока не будет найдена наиболее эффективная доза, потребуются регулярные анализы крови.
Аллопуринол иногда может вызвать приступ подагры вскоре после того, как вы начнете его принимать, и может пройти год или два, прежде чем приступы прекратятся. Важно продолжать лечение, даже если в это время у вас действительно бывают приступы.
Чтобы облегчить приступы, ваш врач пропишет вам одно из обезболивающих, описанных выше, которое вначале следует принимать вместе с аллопуринолом.
Большинство людей, принимающих аллопуринол, не испытывают серьезных побочных эффектов.Однако побочные эффекты могут включать:
- сыпь — обычно легкая и проходит сама по себе, но может быть признаком аллергии; если у вас появится сыпь, немедленно прекратите прием лекарства и обратитесь за советом к терапевту.
- расстройство желудка
- головные боли
- понос
Фебуксостат
Как и аллопуринол, фебуксостат — это лекарство, принимаемое один раз в день, которое снижает выработку мочевой кислоты в организме. Его часто используют, если аллопуринол не подходит или вызывает неприятные побочные эффекты.
Как и аллопуринол, фебуксостат может ухудшить ваши симптомы, когда вы впервые начнете его принимать. Ваш врач сначала пропишет одно из описанных обезболивающих, если у вас возникнут приступы.
Побочные эффекты фебуксостата могут включать:
- понос
- плохое самочувствие
- головные боли
- сыпь
Другие лекарственные препараты
Менее широко используемые препараты ULT включают бензбромарон и сульфинпиразон.
Эти типы лекарств, как правило, используются только в том случае, если люди не могут принимать аллопуринол или фебуксостат. Их нужно назначать под контролем специалиста.
Изменения образа жизни
Определенные изменения образа жизни также могут помочь снизить риск повторных приступов подагры, в том числе:
- избегать продуктов, содержащих высокий уровень пурина (химического вещества, участвующего в производстве мочевой кислоты), таких как красное мясо, субпродукты, жирная рыба, морепродукты и продукты, содержащие дрожжевой экстракт.
- Избегайте сладких напитков и закусок — они связаны с повышенным риском подагры
- поддержание здорового веса — соблюдайте сбалансированное питание; не нарушайте диету и не пробуйте диеты с высоким содержанием белка и низким содержанием углеводов
- Регулярно выполняйте физические упражнения — попробуйте занятия, не вызывающие чрезмерной нагрузки на суставы, например плавание
- Пейте много воды — поддержание хорошего обезвоживания снизит риск образования кристаллов в суставах
- сокращение употребления алкоголя — в особенности избегайте пива и спиртных напитков и не злоупотребляйте напитками
Есть некоторые свидетельства того, что регулярный прием добавок витамина С может уменьшить приступы подагры, хотя эффект может быть лишь небольшим.Если вы думаете о приеме добавок витамина С, сначала поговорите со своим терапевтом, поскольку они подходят и безопасны не для всех.
Подагра | Причины, симптомы, лечение
Лечения подагры невероятно успешны. Лечение подагры состоит из двух основных частей:
- Лечение острого приступа
- обработок для предотвращения будущих атак.
Лечение приступа подагры
Лечение приступа подагры не снижает уровень уратов и не останавливает приступы в будущем.Лечение помогает справиться с симптомами приступа.
Наиболее часто используемые лекарственные препараты для лечения приступов подагры:
Некоторым людям лучше подходят НПВП, а другим — колхицин. Но ваши предпочтения также принимаются во внимание — многие люди с подагрой быстро узнают, что им лучше всего подходит.
В тех случаях, когда кажется, что один препарат не работает сам по себе, ваш врач может предложить комбинацию НПВП с колхицином или стероидами.
Нестероидные противовоспалительные средства (НПВП)
Приступы подагры часто лечат с помощью таблеток НПВП, которые могут облегчить боль и уменьшить воспаление. Ибупрофен, напроксен и диклофенак — это три НПВП, которые вам могут назначить.
Если вам прописали нестероидные противовоспалительные препараты для лечения приступа, вы должны начать их принимать, как только заметите признаки его наступления. Ваш врач может разрешить вам оставить себе запас, чтобы вы могли начать принимать их при первых признаках приступа.
Чем раньше вы начнете лечение, тем лучше.
НПВПподходят не всем, поэтому сначала поговорите о них со своим врачом, если у вас есть другие заболевания. Они также могут взаимодействовать с другими лекарствами, поэтому обязательно проконсультируйтесь с врачом, прежде чем начинать прием новых лекарств.
НПВП обычно не назначают в течение длительного времени, так как они могут вызвать проблемы с вашей пищеварительной системой. Чтобы снизить риск этого и защитить ваш желудок, врач также пропишет вам ингибитор протонной помпы.
Колхицин
Колхицин не болеутоляющее, но может быть очень эффективным при уменьшении воспаления, вызванного кристаллами уратов.
Как и в случае с НПВП, таблетки колхицина следует принимать, как только вы замечаете приближающийся приступ, в противном случае они могут не подействовать. Ваш врач, вероятно, порекомендует хранить запасы дома.
Колхицин может взаимодействовать с некоторыми другими лекарствами, включая статины, принимаемые при высоком уровне холестерина. Ваш врач посоветует, лучше ли вам вместо этого использовать НПВП или скорректировать другие лекарства, пока вы принимаете колхицин.
Не следует принимать колхицин, если у вас хроническая болезнь почек.
Таблетки колхицина могут вызывать диарею или боли в животе.
Стероиды
Если колхицин или НПВП не подействовали на вас или если у вас есть риск побочных эффектов от этих препаратов, ваш врач может назначить стероиды.
Обычно их принимают в виде короткого курса таблеток, продолжительностью несколько дней.
Однако их также можно принимать в виде инъекций в мышцу или сустав, пораженный подагрой.Это может быть особенно полезно, если подагра поражает только один сустав.
Посетите наши страницы стероидов и инъекций стероидов для получения дополнительной информации.
Советы по борьбе с нападением дома
- Держите область в прохладе — пакет со льдом или пакет замороженного гороха, завернутый в кухонное полотенце, могут быть особенно хороши для уменьшения боли и отека.
- Оставьте пораженный сустав.
- Подумайте о том, чтобы купить себе клетку для кровати. Они поддерживают простыни над ногами, чтобы пораженный сустав мог отдыхать, не натягивая простыни.
Средства для предотвращения приступов подагры
Существуют лекарства, которые могут снизить уровень уратов, предотвратить образование новых кристаллов и растворить кристаллы в суставах. Их называют терапией, снижающей уровень уратов, или сокращенно ULT.
Лечение ULT обычно начинают после полного исчезновения приступа подагры.
Не существует единой фиксированной дозы ULT, и разные люди нуждаются в разных дозах, чтобы достичь нужного уровня уратов в крови.
Для полной очистки вашего организма от кристаллов уратов может потребоваться несколько месяцев или лет. Но как только они исчезнут, у вас больше не будет приступов подагры, тофусов или риска повреждения суставов из-за подагры.
Важно помнить, что ULT не купируют приступы подагры сразу. На самом деле у вас может быть больше приступов в течение первых шести месяцев после их начала.
Не прекращайте принимать ULT, если это случилось с вами, так как на самом деле это признак того, что лекарства работают.Когда лекарства начинают растворять кристаллы, они становятся меньше и с большей вероятностью попадут в полость сустава, вызывая приступ.
Ваш врач может порекомендовать принять низкую дозу колхицина или НПВП в качестве меры предосторожности против приступов в течение первых шести месяцев после начала приема ULT.
ULT обычно являются пожизненными курсами лечения и требуют ежегодных проверок для контроля уровня уратов. Если ваши симптомы не исчезают, поговорите со своим врачом об уровне уратов, так как вам может потребоваться более высокая доза.
Старайтесь не пропускать и не пропускать ни одну из доз, особенно в первый или два года после начала лечения. Это может вызвать повышение или понижение уровня уратов, что может спровоцировать атаку.
Аллопуринол
Аллопуринол — наиболее часто используемый ULT. Это очень эффективное лечение для большинства людей с подагрой.
Он работает за счет уменьшения количества уратов, вырабатываемых вашим организмом.
Вы начнете с низкой дозы аллопуринола, которую можно постепенно увеличивать до тех пор, пока вы не получите правильную дозу.
Постепенное увеличение дозы означает, что вероятность приступа снижается, а также обеспечивается минимальная доза, необходимая для контроля подагры.
Аллопуринол расщепляется и выводится из организма через почки, поэтому, если у вас проблемы с почками, он может вам не подойти. Ваш врач может решить начать вам еще более низкую дозу и постепенно увеличивать ее или предложить вам вместо этого попробовать фебуксостат.
Фебуксостат
Фебуксостат — новый препарат, который снижает количество вырабатываемых в организме уратов так же, как и аллопуринол.
Вам не назначат фебуксостат в качестве первой ULT, если только ваш врач не сказал, что вы не можете принимать аллопуринол.
Он работает аналогично аллопуринолу, но не в почках, а в печени. Это полезно, если у вас проблемы с почками и вы не можете принять достаточно высокую дозу аллопуринола.
Фебуксостат с большей вероятностью может вызвать приступ подагры, чем аллопуринол, когда вы впервые начнете лечение. Поэтому в качестве меры предосторожности вам, скорее всего, будут прописаны низкие дозы НПВП или колхицин для ежедневного приема в течение первых шести месяцев после начала приема фебуксостата.
Существует всего две дозы фебуксостата, поэтому, если уровень уратов недостаточно снизился после месяца приема низкой дозы, вам может потребоваться перейти на более высокую дозу.
Урикозурические препараты
Урикозурические препараты, в состав которых входят сульфинпиразон, бензбромарон и пробенецид, выводят через почки больше уратов, чем обычно.
Они мало используются в Великобритании, поскольку не являются широко доступными. Ревматолог выпишет их только в том случае, если аллопуринол и фебуксостат не подействовали или вам не подходят.
Маловероятно, что вы сможете принимать эти препараты, если у вас были серьезные проблемы с почками или камни в почках. Это связано с тем, что, стимулируя почки фильтровать больше уратов, они также увеличивают риск развития камней в почках.
Урикозурические препараты обычно используются самостоятельно. Но в редких случаях, когда вы пробовали несколько ULT, и ни один из них не помог вам, урикозурические средства можно использовать в сочетании с другими ULT, такими как аллопуринол или фебуксостат.
Если вы не можете принимать аллопуринол, фебуксостат или урикозурические средства, или если они вам не подходят, вам необходимо обратиться за консультацией к ревматологу.
Лечение повреждений суставов
Если подагра вызвала повреждение суставов, доступные методы лечения будут такими же, как и при остеоартрите. В их числе:
- регулярно тренируются
- снижает нагрузку на пораженные суставы
- Сохранение нормального веса
- принимает обезболивающие
- В более тяжелых случаях — операция по замене суставов.
Посетите нашу страницу, посвященную остеоартриту, чтобы узнать больше о доступных методах лечения повреждений суставов.
Подагра | Johns Hopkins Medicine
Что такое подагра?
Подагра — это проблема со здоровьем, вызывающая воспаление и болезненность суставов. Симптомы вызваны отложениями кристаллов уратов в суставах. Раньше подагра ассоциировалась с королями, которые злоупотребляли богатой едой и вином. По правде говоря, любой может заболеть подагрой. Подагра чаще поражает мужчин, чем женщин. Это часто связано с ожирением, высоким кровяным давлением, высоким уровнем липидов в крови (гиперлипидемией) и диабетом.
Это состояние представляет собой форму воспалительного артрита, которая приводит к болезненным приступам в суставах.Это может вызвать отек и покраснение, а в некоторых случаях может привести к образованию комковатых отложений, которые можно увидеть под кожей. Это также может привести к развитию камней в почках.
Что вызывает подагру?
Подагра вызывается отложениями кристаллов мононатриевого урата в суставах. Это связано с избытком мочевой кислоты в организме. Слишком много мочевой кислоты может быть вызвано несколькими причинами. Это может быть вызвано тем, что организм вырабатывает слишком много мочевой кислоты. Или почки не могут избавиться от достаточного количества мочевой кислоты. Это также может быть вызвано употреблением в пищу большого количества продуктов с высоким содержанием пуринов.Пурины в организме превращаются в мочевую кислоту.
Продукты с высоким содержанием пуринов включают:
Алкогольные и сладкие напитки с высоким содержанием фруктозы
Определенное мясо, например дичь, почки, мозг и печень
Фасоль сушеная и горох сушеный
Морепродукты, такие как анчоусы, сельдь, гребешки, сардины и скумбрия
Приступы подагры могут быть вызваны любым из следующих факторов:
Кто подвержен риску подагры?
У вас повышенный риск подагры, если вы:
Мужчина
Женщина в постменопаузе
Болеют почек
У вас высокое кровяное давление, высокий уровень холестерина или диабет
Есть члены семьи с подагрой
Каковы симптомы подагры?
Подагра вызывает внезапные повторяющиеся приступы симптомов, которые часто возникают без предупреждения.Тяжелая хроническая подагра может привести к деформации. Симптомы могут проявляться у каждого человека по-разному. Общие симптомы включают:
Озноб
Лихорадка
Общее недомогание
Твердые отложения кристаллов урата под кожей (тофусы)
Сильная внезапная боль в одном или нескольких суставах, чаще всего в суставе большого пальца стопы
Кожа красная или пурпурная, плотная и блестящая над суставом
Опухший сустав (-а)
Тепло в области сустава
Некоторые симптомы подагры могут быть похожи на другие заболевания.Обязательно обратитесь к врачу для постановки диагноза.
Как диагностируется подагра?
Процесс начинается с истории болезни и медицинского осмотра. Из стыка можно взять образец жидкости и проверить наличие кристаллов уратов.
Как лечится подагра?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния. Лечение может включать:
Отказ от алкогольных напитков
Колхицин, лекарство для перорального или внутривенного введения для облегчения боли и воспаления
Кортикостероиды для уменьшения воспаления
Пить больше безалкогольных напитков
Употребление менее богатой белком пищи
Лекарство, блокирующее выработку мочевой кислоты в организме
Лекарство для снижения уровня мочевой кислоты в крови
Нестероидные противовоспалительные препараты для снятия боли и воспаления
Операция по удалению очень больших тофусов
Снижение веса, если ожирение является проблемой
Поговорите со своим врачом о рисках, преимуществах и возможных побочных эффектах всех лекарств.
Какие осложнения при подагре?
Люди с подагрой имеют более высокий риск образования камней в почках из-за отложений кристаллов в почках. У них также может быть поражение почек. Отложения кристаллов в суставах могут вызвать некоторую инвалидность из-за скованности и боли.
Жизнь с подагрой
Вы можете снизить риск будущих обострений подагры и уменьшить их тяжесть, приняв назначенные лекарства. Если вам прописали лекарство при обострении болезни, лучше всего начать прием при первых признаках симптомов.Или обратитесь за медицинской помощью при первых признаках симптомов. Для предотвращения приступов подагры:
.Проконсультируйтесь со своим лечащим врачом, прежде чем принимать какое-либо новое лекарство, в том числе лекарства, отпускаемые без рецепта
Пейте много воды
Не употребляю алкоголь
Регулярно занимайтесь физкультурой
Похудей, если нужно
Не ешьте продукты с высоким содержанием пуринов
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, сообщите об этом своему лечащему врачу.
Основные сведения о подагре
Подагра вызывает воспаление и болезненность суставов из-за отложений кристаллов уратов в суставах.
Подагра также может вызывать отложения кристаллов уратов, которые вызывают образование комков под кожей.
Подагра может быть вызвана употреблением в пищу продуктов с высоким содержанием пуринов и употребления алкоголя.
Лечение подагры направлено на уменьшение боли и риска обострений в будущем.
Подагру можно лечить с помощью лекарств и изменения образа жизни.
Мифы и факты о подагре — Американский почечный фонд (AKF)
Миф
Боль при подагре не так уж и плоха.
Fact
Боль при подагре может быть очень сильной, и у некоторых людей подагра бывает постоянно. Боль вызвана крошечными острыми кристаллами, скапливающимися под кожей. Подагра — один из самых болезненных видов артрита.
Миф
Подагра возникает только у людей, которые пьют слишком много алкоголя или едят слишком много нездоровой пищи.
Fact
Хотя употребление алкоголя или диета с высоким содержанием пуринов может способствовать развитию подагры, у большинства людей подагра не возникает только по этим причинам. Вместо этого, когда у кого-то подагра, его организм неправильно использует мочевую кислоту. Их организм либо вырабатывает слишком много мочевой кислоты, либо не может достаточно хорошо избавиться от мочевой кислоты.
Миф
Приступы подагры случаются только в большом пальце ноги.
Fact
Большой палец ноги — наиболее частое место возникновения приступов подагры, и у многих людей первый приступ подагры происходит на большом пальце ноги. Но подагра может поражать все суставы тела, включая руки, локти, колени и лодыжки. При хронической подагре часто поражаются несколько суставов.
Миф
Подагра — это то же самое, что и артрит.
Fact
Подагра — это разновидность артрита, но это особое состояние, требующее уникальных методов лечения.Есть много других типов артрита, которые лечат по-разному. Подагра — один из самых болезненных видов артрита.
Миф
Вы мало что можете сделать для предотвращения приступов подагры.
Fact
Существуют лекарства, которые могут предотвратить накопление мочевой кислоты в крови, что может уменьшить количество приступов подагры у людей с хронической подагрой. Люди также могут изменить свой образ жизни, чтобы предотвратить приступы в будущем.
Миф
У вас подагра только во время приступа.
Fact
Приступ подагры — это боль от кристаллов уратов, скапливающихся под кожей. Между приступами у вас может быть высокий уровень мочевой кислоты в организме, но вы не чувствуете симптомов. Если не лечить, это может привести к большему количеству приступов подагры и другим осложнениям.
Миф
Хроническая подагра — это когда у кого-то постоянно возникают приступы подагры.
Факт
Хронической подагрой считается 2 или более приступа подагры в год. Хроническая подагра может привести к необратимой жесткости, повреждению и деформации суставов, и со временем приступы могут увеличиваться.При хронической подагре используются лекарства, предотвращающие приступы подагры.
Миф
Подагра бывает только у мужчин.
Факт
Подагра может любой человек, в том числе женщины. Это чаще встречается у мужчин, но как только женщины достигают менопаузы, частота подагры у мужчин и женщин выравнивается. У большинства женщин, у которых развивается подагра, появляются признаки и симптомы после менопаузы.
Миф
Постоянно болеть подагрой невозможно.
Fact
У некоторых людей с хронической подагрой жизнь с симптомами боли и подагры может быть почти постоянной.





 Например, исследование 2016 года, опубликованное в журнале Arthritis & Rheumatology Американского колледжа ревматологии (ACR), показало, что соблюдение диеты DASH в течение 30 дней помогло людям с предгипертонией и гипертонией снизить уровень мочевой кислоты на целых 1,3 мг / дл.
Например, исследование 2016 года, опубликованное в журнале Arthritis & Rheumatology Американского колледжа ревматологии (ACR), показало, что соблюдение диеты DASH в течение 30 дней помогло людям с предгипертонией и гипертонией снизить уровень мочевой кислоты на целых 1,3 мг / дл.
 Когда ваше тело расщепляет фруктозу, естественный сахар, содержащийся в этих напитках, он производит пурины, которые затем производят мочевую кислоту.
Когда ваше тело расщепляет фруктозу, естественный сахар, содержащийся в этих напитках, он производит пурины, которые затем производят мочевую кислоту. Он сам страдал подагрой более 30 лет.
Он сам страдал подагрой более 30 лет.
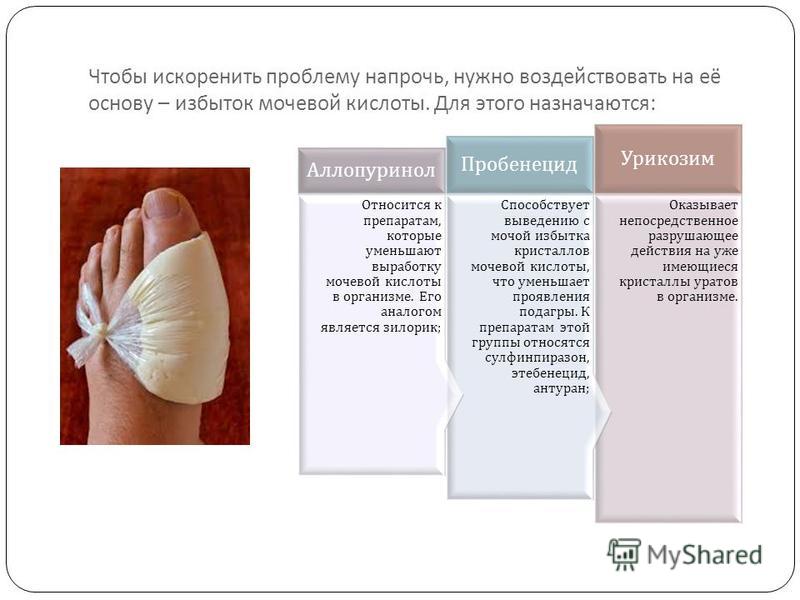
 Поможет снизить уровень мочевой кислоты. Лечащий врач подберет нужную дозировку, подскажет, когда лучше принимать витамин.
Поможет снизить уровень мочевой кислоты. Лечащий врач подберет нужную дозировку, подскажет, когда лучше принимать витамин.

 Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав;
Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав; Обычно к тому моменту, когда у пациента проявляются признаки подагры, уже присутствует повреждение почек.
Обычно к тому моменту, когда у пациента проявляются признаки подагры, уже присутствует повреждение почек. С этой целью используются нестероидные противовоспалительные препараты. Для купирования в ряде случаев используется Колхицин. Применяется также введение небольших доз длительно действующего противовоспалительного гормона локально в воспаленный сустав. В отдельных случаях при хронической стадии заболевания для лечения подагры используется системная терапия глюкокортикоидными гормонами. Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.
С этой целью используются нестероидные противовоспалительные препараты. Для купирования в ряде случаев используется Колхицин. Применяется также введение небольших доз длительно действующего противовоспалительного гормона локально в воспаленный сустав. В отдельных случаях при хронической стадии заболевания для лечения подагры используется системная терапия глюкокортикоидными гормонами. Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае. Для снижения уровня мочевой кислоты назначаются медикаментозные препараты. Цель – снижение концентрации мочевой кислоты ниже 350 мкмоль/л, при таких показателях мочевая кислота теряет способность кристаллизоваться и откладываться в суставах. Если поддерживать целевой уровень в течение года, все имеющиеся отложения и даже массивные тофусы растворяются и исчезают. У большинства пациентов, у которых нет видимых тофусов, полное растворение обычно происходит в течение 3 месяцев. Однако даже при достижении целевых уровней мочевой кислоты некоторое время приступы могут повторяться вследствие наличия запасов кислоты в тканях. После полного растворения кристаллов приступы прекращаются и не возникают до тех пор, пока удерживается целевой уровень мочевой кислоты. Это очень важно, потому что некоторые пациенты, считая себя выздоровевшими, прекращают принимать препараты. Основной препарат, который используется для лечения подагры — это Аллопуринол. Он безопасен даже при длительном приеме (вплоть до десятков лет).
Для снижения уровня мочевой кислоты назначаются медикаментозные препараты. Цель – снижение концентрации мочевой кислоты ниже 350 мкмоль/л, при таких показателях мочевая кислота теряет способность кристаллизоваться и откладываться в суставах. Если поддерживать целевой уровень в течение года, все имеющиеся отложения и даже массивные тофусы растворяются и исчезают. У большинства пациентов, у которых нет видимых тофусов, полное растворение обычно происходит в течение 3 месяцев. Однако даже при достижении целевых уровней мочевой кислоты некоторое время приступы могут повторяться вследствие наличия запасов кислоты в тканях. После полного растворения кристаллов приступы прекращаются и не возникают до тех пор, пока удерживается целевой уровень мочевой кислоты. Это очень важно, потому что некоторые пациенты, считая себя выздоровевшими, прекращают принимать препараты. Основной препарат, который используется для лечения подагры — это Аллопуринол. Он безопасен даже при длительном приеме (вплоть до десятков лет). На сегодняшний день это основной препарат, все остальные используются либо дополнением к нему, либо в качестве средств второй линии.
На сегодняшний день это основной препарат, все остальные используются либо дополнением к нему, либо в качестве средств второй линии.