Как восстановить функцию почек: Руководство для пациентов с хронической болезнью почек
Руководство для пациентов с хронической болезнью почек
В основу настоящего руководства для пациентов легло подготовленное в 2017 году эстонское руководство по лечению «Профилактика и ведение больных с хронической болезнью почек» и обсуждаемые в нем темы вместе с рекомендациями. Рекомендации руководства для пациентов были составлены с учетом результатов анализа научной литературы, основанной на принципах доказательной медицины. В данном руководстве для пациентов Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Руководство для пациентов предназначено для больных хронической болезнью почек, а также для их близких. В руководстве для пациентов объясняются сущность заболевания и его возможные причины, диагностика, виды лечения и возможные осложнения. Также в руководстве стараются ответить на вопросы о питании и ежедневном образе жизни.
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. Если у Вас диагностирована хроническая болезнь почек, то может случиться, что в Ваш образ жизни и режим питания нужно ввести изменения, чтобы удержать почечную функцию на должном уровне. Вы сами можете сделать очень много, чтобы помочь лечению.
|
Обычно у человека две почки, которые напоминают по форме фасоль и прилегают к задней брюшной стенке под ребрами. Обе почки имеют размер сжатого мужского кулака.
Здоровые почки:
- занимаются удалением из тела конечных продуктов обмена веществ и лишней жидкости
- помогают удерживать кровяное давление под контролем
- помогают вырабатывать красные кровяные тельца
- помогают сохраняться костям здоровыми

В каждой почке находится около миллиона маленьких фильтров, которые называются клубочками. В клубочках формируется первичная моча, которая протекает через небольшие канальцы, где часть жидкости всасывается обратно. Функциональной единицей почки является нефрон – специфическая структура, состоящая из клубочка и системы канальцев. Нефроны удаляют из крови остаточные вещества и излишнюю жидкость в виде мочи в почечную лоханку, далее моча переносится в мочеточники, а после этого – в мочевой пузырь.
В случае хронической почечной болезни ухудшаются почечные функции – почки больше не могут фильтровать в достаточной степени остаточные вещества и очищать кровь. Способность почек к фильтрованию оценивают на основании специального показателя — скорости клубочковой фильтрации (СКФ).
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек.
В ходе международных исследований почечной функции у многих людей было обнаружено, что почти у каждого десятого было найдено нарушение работы почек в той или иной степени.
Тремя самыми распространенными причинами хронических почечных заболеваний являются диабет, повышенное кровяное давление и гломерулонефрит.
- Диабет – в случае данной болезни повреждаются разные органы, в том числе почки и сердце, а также кровеносные сосуды, нервы и глаза. При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение.
- Повышенное кровяное давление (гипертония, первичная артериальная гипертензия) – в ходе гипертонии кровяное давление невозможно контро- лировать и оно начинает превышать пределы нормы (более 140/90 мм рт.
 ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.
ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда. - Гломерулонефрит – заболевание, возникающее вследствие нарушения работы иммунной системы, в ходе которого фильтрационную функцию почек нарушает иммунное воспаление. Болезнь может поражать только почки, а может распространяться на весь организм (васкулиты, волчаночный нефрит). Гломерулонефрит часто сопровождается повышенным кровяным давлением.
Многие другие состояния могут стать причиной хронической почечной болезни, например:
- наследственные заболевания – как, например, поликистозная болезнь почек, вследствие которой на протяжении лет в почках возникает большое количество кист, которые повреждают функционирующую почечную ткань и поэтому развивается почечная недостаточность. Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.)
- проблемы, обусловленные препятствиями, находящимися в почках и моче- выводящих путях – как, например, врожденный порок мочеточника, камни в почках, опухоли или увеличение предстательной железы у мужчин
- повторные инфекции мочевыводящих путей или пиелонефриты.
Хроническая болезнь почек может развиться в любом возрасте. Самый большой риск заболеть возникает у тех людей, у который присутствуют один или несколько следующих факторов риска:
- диабет
- повышенное кровяное давление
- у членов семьи ранее встречались болезни почек
- возраст старше 50 лет
- длительное потребление лекарств, которые могут повредить почки
- лишний вес или ожирение
Если хроническая болезнь почек прогрессирует, то в крови повышается уровень содержания конечных продуктов обмена веществ. Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
При прогрессировании болезни основными симптомами могут быть:
- слабость, чувство обессиленности
- одышка
- проблемы со сном
- отсутствие аппетита
- сухая кожа, зуд кожи
- мышечные спазмы, особенно по ночам
- отеки в ногах
- отеки вокруг глаз, особенно по утрам
Таблица 1. Стадии тяжести болезни почек
| Стадия тяжести |
Описание | СКФ |
| 1 | Имеет место повреждение почек (альбуминурия или белок в моче), но при этом СКФ в пределах нормы. |
СКФ > 90 мл/мин |
| 2 | Небольшое снижение СКФ | СКФ 60–89 мл/мин |
| 3A 3B |
Умеренное снижение СКФ (возникают ранние симптомы почечной недостаточности) | СКФ 45-59 мл/мин СКФ 30-44 мл/мин |
| 4 | Тяжелое снижение СКФ (т.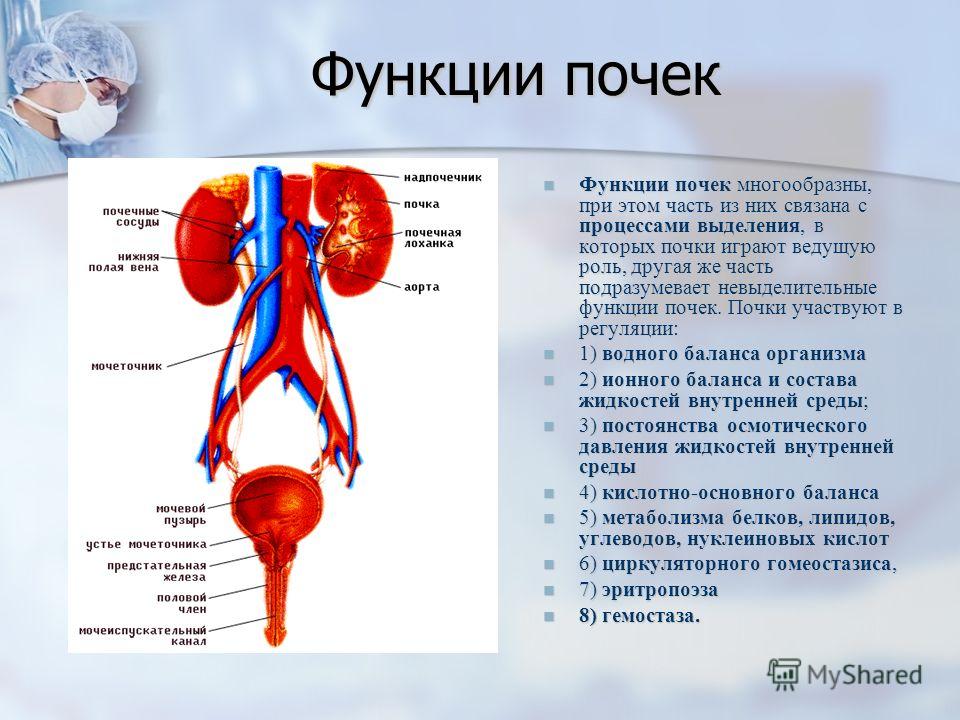 е. стадия предиализа, возникают поздние симптомы почечной недостаточности). е. стадия предиализа, возникают поздние симптомы почечной недостаточности). |
СКФ 15-29 мл/мин |
| 5 | Конечная, терминальная стадия почечной недостаточности (возникает уремия, необходима почечно-заместительная терапия). |
СКФ |
|
Анализ крови: скорость клубочковой фильтрации (СКФ) и уровень креатинина в сыворотке. Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации.
 В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см. таблицу 1).
В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см. таблицу 1).
Анализ мочи: в моче определяется содержание альбумина, кроме этого опре- деляется отношение к друг другу значений альбумина и креатинина в моче. Альбумин — это такой белок в моче, который обычно попадает в мочу в минимальных количествах. Даже небольшое увеличение уровня альбумина в моче у некоторых людей может быть ранним признаком начинающейся болезни почек, особенно у тех, у кого есть диабет и повышенное кровяное давление. В случае нормальной функции почек альбумина в моче должно быть не больше чем 3 мг/ ммоль (или 30 мг/г). Если выделение альбумина увеличивается еще больше, то это уже говорит о болезни почек. Если выделение альбумина превышает 300 мг/г, то в мочу выделяются и другие белки и это состояние называют протеинурией.
|
Если после получения результатов анализа мочи у врача появится подозрение, что имеет место болезнь почек, то дополнительно проводится повторный анализ мочи на альбумин. Если альбуминурия или протеинурия обнаруживается повторно в течение трех месяцев, то это говорит о хронической болезни почек. Дополнительные обследования
Ультразвуковое обследование почек: при диагностике хронической болезни почек является обследованием первичного выбора. Ультразвуковое обследование позволяет оценивать форму почек, их размер, расположение, а также определить возможные изменения в ткани почек и/или другие отклонения, которые могут препятствовать нормальной работе почек.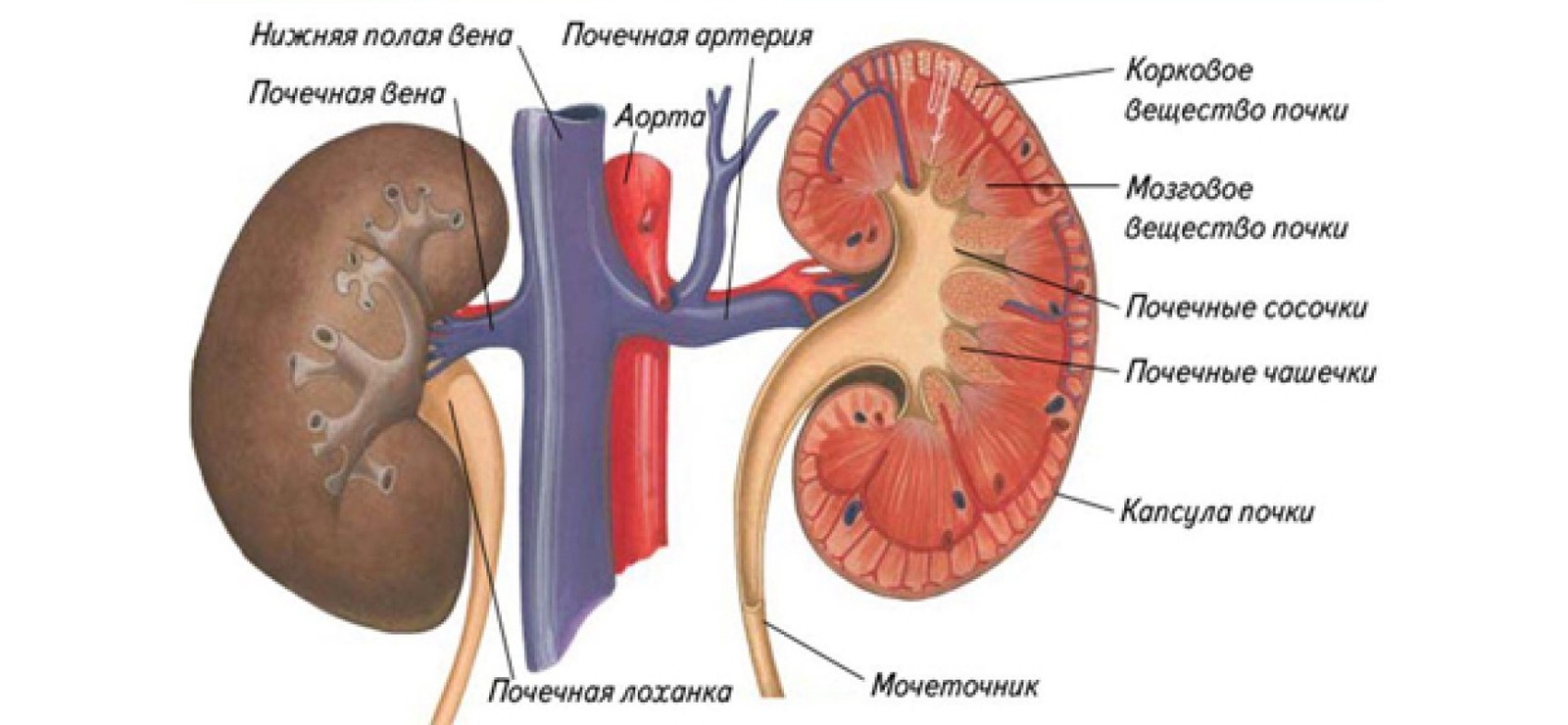 Ультразвуковое обследование почек не требует специальной подготовки и не имеет рисков для пациента.
Ультразвуковое обследование почек не требует специальной подготовки и не имеет рисков для пациента.
При необходимости и при подозрении на урологическое заболевание могут назначить ультразвуковое обследование мочевыводящих путей (а также анализ остаточной мочи), для мужчин могут назначить и ультразвуковое обследование предстательной железы и направить на консультацию к урологу. При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу.
Такие диагностические обследования, как магнитно-резонансная томография, компьютерная томография и ангиография используются для диагностики и лечения разных заболеваний и травм. Во многих случаях используются внутривенные и внутриартериальные контрастные вещества (с содержанием йода или гадолиния), что позволяет увидеть исследуемые органы или кровеносные сосуды.
Если Вам назначили обследование с контрастным веществом, то нужно определить свою СКФ.
Вместе с лечащим врачом Вы сможете обсудить и оценить пользу или вред своему здоровью. Если обследование все же необходимо провести, соблюдайте следующие правила подготовки:
- За день до обследования и день после обследования пейте много жидкости (воду, чай и др.). Если Вы находитесь на лечении в больнице, то Вам через вену инфузионным путем введут необходимое количество жидкости. При нахождении на больничном лечении после обследования с контрастным веществом (в течение 48-96 часов) обычно назначается определение уровня креатинина в крови для оценки почечной функции. В амбулаторном обследовании с контрастным веществом Вашу почечную функцию сможет оценить Ваш семейный врач.

- Обсудите со своим лечащим врачом вопросы о том, какие лекарства нельзя принимать до обследования с контрастным веществом. Некоторые лекарства (антибиотики, лекарства против повышенного давления и др.) вместе с контрастными веществами начинают действовать как яд. За день до и день после обследования ни в коем случае нельзя принимать метформин – лекарство от диабета.
- Между двумя обследования с контрастным веществом при первой же воз- можности нужно оставить достаточно времени, что контрастное вещество, которое использовали при первом обследовании, успело выйти из организма. Важно исключать повторные обследования с большим объемом контрастного вещества.
Иногда контрастное вещество может повредить работу почек. Самым большим риском является повреждение почек именно у больных хронической болезнью почек. Существует два редко встречающихся, но очень серьезных заболевания, которые могут возникнуть вследствие введения контрастного вещества: нефро- патия и нефрогенный системный фиброз.
Что такое нефропатия, возникшая вследствие введения контрастного вещества? Нефропатия, возникшая вследствие введения контрастного вещества, встре- чается редко, она может возникнуть у примерно 6% пациентов. Риск заболеть особенно высок у диабетиков, а также у людей с хронической болезнью почек.
В случае нефропатии, вызванной контрастным веществом, возникает резкое снижение функции почек в течение 48-72 часов после обследования. В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе.
Что такое нефрогенный системный фиброз? Нефрогенный системный фиброз является очень редким, но тяжелым заболеванием, которое повреждает кожу и другие органы.
 Нефрогенный системный фиброз представлен у некоторых пациентов с хронической болезнью почек на последних стадиях развития (4%), которые прошли магнитно-резонансную томографию с контрастным веществом, включающим гадолиний. Болезнь может развиться в течение периода от 24 часов до 3 месяцев начиная со дня проведения с контрастным веществом, включающим гадолиний.
Нефрогенный системный фиброз представлен у некоторых пациентов с хронической болезнью почек на последних стадиях развития (4%), которые прошли магнитно-резонансную томографию с контрастным веществом, включающим гадолиний. Болезнь может развиться в течение периода от 24 часов до 3 месяцев начиная со дня проведения с контрастным веществом, включающим гадолиний.Данное заболевание является очень редким и у людей с легким нарушением функций почек или с нормальной функцией почек возникновение нефрогенного системного фиброза замечено не было.
|
Возможности лечения хронической болезни почек зависят от стадии тяжести болезни почек, от сопутствующих заболеваний и других проблем со здоровьем.
Лечение может включать в себя:
- Лечение повышенного кровяного давления
- Лечение диабета
- В случае лишнего веса – его снижение.
- Изменение образа жизни: здоровое питание, уменьшение количества по- требляемой соли, достаточная физическая активность, отказ от курения, ограничение потребления алкоголя (см. Чем Вы сами можете помочь лечению?).
- Лечение диализом и пересадка почки в случае хронической болезни почек на последних стадиях тяжести развития (стадия тяжести 5).
- Психологическая консультация и поддержка.

Диастолическое давление или нижнее значение давления, означает уровень давления крови в момент, когда сердце находится в моменте расслабления.
Повышенное кровяное давление (гипертония) является распространенным заболеванием и часто сам человек не знает, что его показатель давления выше нормы. При прогрессировании болезни основными симптомами могут быть:
• головная боль
• учащенное сердцебиение
• усталость
• нарушение равновесия
Нелеченое повышенное давление может стать причиной поражения почек, заболеваний сердечно-сосудистой системы, инсульта или глазных болезней. Повышенное кровяное давление может стать причиной повреждения почечных артерий и снизить функциональную способность почек. Почки с поврежденными артериями больше не могут выводить из организма конечных продуктов обмена веществ или излишнюю жидкость. Из-за излишней жидкости давление начинает повышаться еще больше.
Важно удерживать давление крови в пределах нормы. Независимо от возраста давление крови не должно превышать 140/90 мм рт.ст..
Если у Вас есть хроническая болезнь почек и присутствуют дополнительные факторы риска (например альбуминурия, диабет, заболевания сердечно- сосудистой системы), то давление крови нужно удерживать на уровне 130/80 мм рт. ст..
ст..
Лучшим способом для измерения кровяного давления и для удержания его под контролем является самостоятельное измерение кровяного давления на дому (и в аптеке) при помощи аппарата для измерения кровяного давления.
Обсудите план лечения со своим лечащим врачом. При необходимости врач направит Вас на контрольное обследование к кардиологу или глазному врачу. Кроме приема лекарств в виде таблеток и контроля кровяного давления важную роль в лечении играет здоровый образ жизни (см. Чем Вы сами можете помощь лечению?).
Лечение диабета в случае хронической болезни почек
Что такое диабет?
Диабет является хронической болезнью, в ходе которой содержание сахара в крови превышает нормальные показатели. Также возникают нарушения обмена углеводов, жиров и белков. В норме у здорового человек поджелудочная железа выделяет инсулин в количестве, достаточном для уравновешивании уровня содержания сахара в крови. В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
Диабет I типа
Обычно начинается в детстве и возникает, если организм не может продуцировать инсулин в нужном количестве. Для удержания уровня сахара в крови под контро- лем всегда используется лечение инсулином.
Диабет II типа
Может формироваться медленно и сначала без симптомов. Причинами развития диабета II типа преимущественно являются наследственность (наличие заболе- вания у близких родственников), излишний вес, метаболический синдром (повышенное давление, ожирение в поясничной области, повышенное кровяное давление), а также диабет беременных. Если у человека диабет II типа, его организм по-прежнему продуцирует инсулин, но его уровень очень низок или его нельзя использовать правильным способом.
Если у человека диабет II типа, его организм по-прежнему продуцирует инсулин, но его уровень очень низок или его нельзя использовать правильным способом.
В случае диабета II типа уровень сахара иногда возможно удерживать под контролем при помощи правильного питания/диеты или физической активности, но обычно все же необходимо лечение таблетками и/или инсулином.
Для профилактики повреждения почек и/или при замедления прогрессирования заболеваний очень важно удерживать уровень сахара в крови под контролем. По результатам многих обследований лучшее значение гликированного гемоглобина (HbA1c) у людей с диабетом было 53 ммоль/моль или менее 7%.
Уровень крови в крови можно измерить самостоятельно при помощи глюкометра. Так Вы сможете сами измерить уровень сахара в крови и следить за удержанием его на правильном уровне. Спросите совета и дополнительной информации у своего семейного врача/медсестры, эндокринолога или мед- сестры, специализирующейся на диабете.
Для измерения уровня сахара в крови лучше всего подходит время перед едой (натощак) или через 1,5-2 часа после приема пищи. Ниже приведены рекомендуемые значения уровня сахара в крови.
| Сахар в крови (ммоль/л) | В норме | Слишком высокий |
| До еды | > 6,5 | |
| 1,5–2 часов после еды | > 8,0 | |
| Гликогемоглобин HbA1C (в %) | > 8,0 | |
| Гликогемоглобин HbA1C (в ммоль/моль) | > 64 |
|
Что нужно знать о лекарствах, если у Вас хроническая болезнь почек?
Лекарства от гипертонии
В случае хронической почечной болезни для лечения гипертонии используются ингибиторы ангиотензинпревращающего фермента (АПФ) – эналаприл, рами- прил, фозиноприл, каптоприл и др., или блокаторы рецепторов ангиотензина II (БРА) — например, валсартан, тельмисартан, лосартан, олмесартан, кандесартан. Исследования показали, что данные лекарства задерживают прогрессирование хронической болезни почек.
В то же время данные лекарства повышают риск возникновения гипрекалиемии (содержание калия в сыворотке крови поднимается на опасный уровень), риск увеличивается при одновременном употреблении обоих групп лекарств. Риск гиперкалиемии увеличивается в связи с уменьшением показателем почечной функции (СКФ).
Всем людям с хронической болезнью почек рекомендуются регулярные проверки уровня СКФ у семейного врача или другого лечащего врача, частота проверок зависит от функций почек и сопутствующих рисков.
Лекарства против диабета
Первичным выбором лекарств при лечении диабета II типа является метформин. Метформин применяют с целью контроля уровня сахара в крови и уменьшения содержания холестерина, и кроме этого он уменьшает риск возникновения сердечно- сосудистых заболеваний. В случае хронической болезни почек из-за нарушенной функции почек присутствует риск возникновения ацидоза, обусловленного приемом лекарств.
Если Ваш СКФ от 30 до 45 мл/мин/1,73 м2 (стадия G3B), то дозу принимаемого метформина нужно уменьшить, если Ваш СКФ меньше 30 мл/мин/1,73 м2 (стадия G4–G5), то прием лекарства нужно уменьшить и использовать для этого другие лекарства. Обсудите план лечения со своим лечащим врачом.
Обсудите план лечения со своим лечащим врачом.
Другие распространенные лекарства, которые используют для лечения разных заболеваний
Статины
Статины используются для профилактики заболеваний сердечно-сосудистых заболеваний. Статины уменьшают содержание холестерина в крови. Использование статинов у пациентов с хронической болезнью почек дает хорошие результаты при профилактике серьезных сердечно-сосудистых заболеваний.
Аспирин
Аспирин часто используют в первичной профилактике сердечно-сосудистых заболеваний. Аспирин обладает разжижающим кровь свойством и поэтому вместе с потреблением аспирина повышается риск кровотечений. Если у Вас есть какое-либо заболевание сердечно-сосудистой системы, то при приеме аспирина Вы должны оценить вместе с врачом соотношение возможной пользы и риска кровотечения, при этом надо учитывать состояние своего здоровья и сопутствующие заболевания.
Нестероидные противовоспалительные средства
Если Вы регулярно употребляете нестероидные противовоспалительные средства (НПВС) — например, ибупрофен, напроксен, диклофенак или целекоксиб, то желательно проводить проверку функции почек не реже раза в год. Избегайте прием НПВС, если Ваш показатель СКФ слишком низок (до 30 мл/мин/1,73 м2). Не принимайте НПВС вместе с аспирином. Если кардиолог назначил Вам аспирин, проконсультируйтесь с врачом, какие лекарства для лечения болезней суставов и лечения боли можно будет безопасно принимать вместе с ним.
Дигоксин
Дигоксин — это широко используемое лекарство для лечения сердечной недостаточности и определенных типов нерегулярной сердечной деятельности. В случае хронической болезни почек дигоксин нужно принимать осторожно и учитывать состояние почечной функции. При уменьшении почечной функции концентрация дигоксина в крови может увеличится и вследствие этого может возникнуть накопление дигоксина в организме.

Антибиотики
Аминогликозиды являются антибиотиками определенного типа, которые используются для лечения разнообразных бактериальных заболеваний (например воспаление легких, острый бронхит и другие воспалительные заболевания). Использование аминогликозидов является распространенной причиной токсического повреждения почек, возникающего из-за приема лекарств (нефротоксических лекарств). Иногда все же прием аминогликозидов необходим. Аминогликозиды назначает врач, который при помощи анализа крови контро- лирует и концентрацию лекарства в крови.
Витамин D
До начала приема витамина D обязательно проконсультируйтесь со своим семейным или лечащим врачом. В случае недостатка витамина D и хронической болезни почек желателен прием витамина D, исходя из определенного уровня содержания витамина D (25-OH).
Чтобы избежать передозировки витамина D, нужно отслеживать уровень витамина D в крови, частоту контрольных обследований назначает семейный врач.
| Уровень витамина D в сыворотке: | |
| авитаминоз | |
| 25–50 nmol/L | тяжелый гиповитаминоз |
| 50–75 nmol/L | гиповитаминоз |
| > 75 nmol/L | достаточный уровень |
| > 300 nmol/L | токсичный уровень |
Источник: Haiglate Liit
При приеме витамина D могут возникнуть побочные действия, которые могут зависеть от стадии тяжести хронической болезни почек (излишнее количество кальция в крови, быстрое прогрессирование хронической болезни почек и др.).
|
Осложнения хронической болезни почек
Возникновение осложнений хронической болезни почек зависит напрямую от тяжести нарушения функций почек, что может быть обнаружено при помощи определения уровня СКФ и числовых показателей альбуминурии/протеинурии. При уменьшении СКФ осложнения встречаются чаще и они становятся более тяжелыми.
Основные осложнения:
- Недоедание, одной из причин которого может быть недостаточное количество калорий и/или белка в пище.
- Метаболический ацидоз – это нарушение кислотно-щелочного баланса, причиной которого является нарушенная работа почек. Почки не фильтруют достаточно крови и из-за этого уменьшается выделение кислоты (ионов водорода).
- Содержание в крови калия начинает превышать норму (гиперкалиемия), если выделение калия уменьшается из-за нарушения функций почек. Причиной этого может быть потребление продуктов с большим содержанием калия и прием лекарств, которые нарушают выделение калия (например, ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина II, диуретики и др).
- Нарушения баланса минеральных веществ (недостаток кальция и витамина D и излишнее содержание фосфора) и болезни костной системы (ренальная остеодистрофия). Риск появления заболеваний костной системы больше всего тогда, когда хроническая болезнь почек достигает стадии тяжести 3a-5. Уровень в крови фосфора, витамина D и кальция оценивается при проведении анализа крови.
Заболевания костной системы являются частыми осложнениями хронической болезни почек, поскольку из-за повреждения почек из организма через кровь не выделяются излишние фосфаты и таким образом возникает гиперфункция паращитовидной железы (увеличивается уровень гормона паращитовидной железы – паратгормона), что, в свою очередь, является причиной вымывания кальция из костей.
Такие нарушения баланса содержания кальция и фосфора приводят в случае отсутствия лечения к нарушению окостенения, болям в костях и переломам. В случае нарушения баланса кальция и фосфора образования костной ткани (кальцификаты) начинают покрывать внутренние органы и кровеносные сосуды, что является причиной нарушения функционирования данных органов.
- Анемия может возникнуть вследствие нарушенного эритропоэза (эритро- поэзом называют процесс образования красных кровяных телец или эритро- цитов) и низкого уровня железа в крови.
- Заболевания сердечно-сосудистой системы, которые способствуют дисли- пидемии (увеличение содержания холестерина в крови и изменение его структуры).
Хроническая болезнь почек часто сопровождается заболеваниями сердца. Из-за небольшой физической активности, неправильного питания и лишнего веса может увеличиться уровень холестерина в крови, что в свою очередь, может повредить артериальные кровеносные сосуды во всех органах и увеличить риск появления сердечно-сосудистых заболеваний.
Анемия в случае хронической болезни почек
Если почки заболели или повреждены, они не продуцируют в достаточном количестве эритропоэтин (ЭПО). Эритропоэтин, выработанный почками, не- обходим для формирования в костном мозге красных кровяных телец (эритроцитов). Эритроциты занимаются транспортировкой кислорода в организме. Если почки не вырабатывают в достаточном количестве эритропоэтин, и из-за этого уменьшается количество эритроцитов, то начинает развиваться малокровие или анемия. Анемия возникает у большинства пациентов с хронической болезнью почек.
Другой распространенной причиной возникновения анемии является недостаточное содержание железа, витамина В и фолиевой кислоты.
Симптомы анемии:
- бледность
- чувство усталости
- нехватка энергии в ежедневной деятельности
- отсутствие аппетита
- нарушения сна
- снижение концентрации внимания
- головокружения и боли в голове
- учащенное сердцебиение
- одышка и нехватка воздуха
Анемия встречается чаще всего у пациентов:
- с умеренно и тяжело пораженной функцией почек (стадия тяжести хрони- ческой болезни почек 3 или 4)
- с конечной стадией почечной недостаточности (стадия тяжести 5)
Не у всех людей с хронической болезнью почек появляются симптомы анемии. Если у Вас хроническая болезнь почек, то для проверки на возможную анемию нужно определять уровень гемоглобина (Hb) в крови не реже одного раза в год. Гемоглобин является частью красных кровяных телец, которые переносят кислород по всему телу. При слишком низком уровне гемоглобина мы имеем дело с анемией — важно выяснить причину анемии, чтобы запланировать правильную схему лечения.
Лечение анемии зависит от видов вызывающих ее причин. Лечение анемии очень важно, так как оно помогает предупреждать заболевания сердца и возникновение других проблем со здоровьем. Если у Вас уже есть какое-либо заболевание сердца, то лечение анемии поможет уменьшить риск его прогрессирования.
Возможности лечения анемии:
- Специальное лечение лекарствами, стимулирующими эритропоэтин (ESA). Врач обсудит с Вами пользу и риски ESA до начала лечения и проконтролирует действие ESA во время лечения. Лечение ESA не всегда оправдано, иногда достаточно приема препаратов с железом.
- Железосодержащие препараты. Для большинства людей прием железо-содержащих препаратов безопасен. Если у Вас аллергия на некоторые лекарства, сообщите об этом врачу. В некоторых редких случаях побочными действиями препаратов железа могут быть низкое кровяное давление, тошнота, рвота, понос, и возникновение избытка железа в организме. Некоторые реакции могут быть опасными и повредить здоровью.
- Врач сделает анализ Вашей крови для контроля содержания в ней железа и вынесет решение по поводу более безопасного и правильного метода для приема препаратов с железом. Железо можно принимать как в виде еды, таблеток, так и через инъекции.
- Витамин B12 или фолиевая кислота. Эти препараты помогают сбалансировать лечение анемии. Для того, чтобы помочь обеспечить согласованное и безопасное лечение, врач может в случае хронической болезни почек и анемии порекомендовать Вам прием витамина В12 и фолиевой кислоты или добавить в Ваш рацион содержащие их продукты.
- Переливание крови. Если уровень гемоглобина в Вашей крови упадет на слишком низкий уровень, то Вам могут назначить переливание крови (красных кровяных телец). Красные кровяные тельца вводят в Ваш организм через вену и это увеличит их содержание в крови, что, в свою очередь, увеличит и снабжение организма кислородом.
|
Определите свой интервал здорового веса и старайтесь удерживать Ваш вес в его пределах. Интервал здорового веса можно легко рассчитать при помощи формулы индекса массы тела (ИМТ) (вес человека в килограммах делят на возведенный в квадрат рост человека в метрах). Лучше обсудить дополнительно с врачом, насколько действительны для Вас полученные значения.
Индекс массы тела:
- до 19 – недостаточная масса телa
- 19-24,9 – нормальный вес
- 25-29,9 – избыточная масса тела
- более 30 – ожирение
Натрий
Натрий – это минеральное вещество, которое помогает регулировать обмен жидкости между кровью и тканями в организме, функции нервной системы и сохранять кислотно-щелочной баланс. Излишний натрий влияет на объем жидкости в организме и это может быть причиной увеличения кровяного давления, а также отека ног. В случае хронической болезни почек нужно ограничить содержание натрия в пище.
Натрий находится в большом количестве в соли, а также в продуктах, в которые добавлена соль. Больше всего соли находится в готовых соусах (например соевый соус), в приправах (чесночная или луковая соль), в готовых продуктах (супы в банках, консервы, сухие супы, бульоны), в обработанных продуктах (например ветчина, бекон, колбасы, копченая рыба), в соленых снэках, картофельных чипсах, соленых орехах и печеньях, в большинстве продуктов быстрого приготовления.
Некоторые рекомендации для уменьшения потребления соли:
- Покупайте свежие продукты и готовьте из них дома.
- Выбирайте продукты с меньшим содержанием соли. Не используйте при приготовлении продуктов соли больше, чем одну щепотку.
- Избегайте добавления соли во время еды.
- При добавлении приправ используйте свежие или сушеные травы и пряности, лимонный сок, ароматический уксус.
- Не используйте заменители соли, если врач их не рекомендовал. Большинство заменителей соли содержит излишнее количество калия.
- Старайтесь не есть фастфуд и готовые продукты, так как они содержат много скрытой соли.
- Внимательно читайте этикетки, чтобы выбирать продукты с меньшим содержанием соли.
Белки
Белки необходимы для нормальной деятельности мышц и тканей, для заживания ран и борьбы с инфекциями. Белки могут быть животного и растительного происхождения. Для ежедневной деятельности необходимы оба вида белков. Источниками животных белков являются, например, яйца, рыба, курица, красное мясо, молочные продукты и сыр. Источниками растительных белков являются овощи и зерновые культуры, бобовые и орехи.
В случае хронической болезни почек потребление как слишком большого, так и слишком малого количества белка может ухудшить состояние Вашего здоровья. Сбалансированное потребление белков поможет Вам уменьшать как нагрузку на почки, так и содержание конечных продуктов обмена веществ в крови, и таким образом замедлить прогрессирование заболевания. В то же время белковые продукты нельзя полностью исключать из рациона, так как безбелковая диета может стать причиной слабости, усталости и недоедания. Врач поможет Вам определить, сколько белка должна содержать Ваша пища в зависимости от состояния функции почек. Если из-за хронической болезни почек в пище ограничено содержание белков, то это значит, что может существенно уменьшиться и источник калорий. В таком случае Вы должны получать недостающие калории из других источников, которые не содержат белка. Например, можно увеличить потребление углеводов или добавить в свой рацион растительные жиры.
Некоторые рекомендации для разумного потребления белков:
- Вы должны знать, какое количество белков Вы можете потреблять за один день.
- Изучите, какие продукты содержат белок и выберите среди них наиболее подходящие для Вас.
- Старайтесь съедать за один раз небольшое количество белка.
Калий
Калий является важным минеральным веществом, которое помогает правильной работе мышц, нервов и сердца. Слишком высокое или слишком низкое количество калия в крови может быть опасным для организма. Обычно излишний калий удаляется из организма через почки. Если хроническая болезнь почек прогрессирует, то уровень калия в крови начинает расти, поскольку почки не способны более выводить из организма излишний калий (см. “Осложнения хронической болезни почек”). Уровень в крови калия оценивается регулярно при проведении анализа крови. Если содержание калия в крови слишком низкое, Ваш врач может назначить заменители калия. В случае, если содержание калия слишком высокое, назначаются лекарства, которые могут сбалансировать уровень калия в крови. Содержание калия в организме можно успешно регулировать и при помощи изменения диеты.
Если Вы должны ограничить потребление продуктов, содержащих калий, то:
- Изучите, какие продукты содержат наибольшее и наименьшее количество калия и делайте выбор в сторону здорового рациона.
- Внимательно читайте этикетки, чтобы выбирать продукты, не содержащие хлорид калия.
Фосфор и кальций
Фосфор является минеральным веществом, играющим важную роль в функционировании клеток, в регуляции мышечной работы, деятельности мозга и нервной системы, в формировании зубов и костей. Фосфор получают прежде всего из продуктов животного происхождения. Здоровые почки выделяют из организма излишние фосфаты, но в случае хронической болезни почек на далеко зашедших стадиях почки могут не справляться с этой задачей.
Кальций является минеральным веществом, важным для формирования цельных, здоровых костей и зубов, для свертывания крови и для функционирования сердца и нервов. Несколько продуктов, которые являются хорошими источниками кальция, часто содержат слишком много фосфора.
Если содержание фосфора в крови слишком большое, то содержание кальция уменьшается и кальций вымывается из костей. Кальций начинает накапливаться в кровеносных сосудах, суставах, мышцах и сердце – там, где обычно он не должен быть (см. “Осложнения хронической болезни почек”).
Для того, чтобы предупредить вымывание кальция из костей и уменьшить уровень фосфатов в крови, нужно ограничить потребление продуктов, которые содержат в большом количестве фосфор (например молочные продукты, бобы, горох, орехи, семена, продукты из зерновых культур, кока-кола).
Врач может назначить Вам лекарства, которые называют фосфор-связывающими препаратами. Лекарство нужно принимать во время еды согласно назначенной врачом частоте. Лекарство связывает фосфор таким образом, что он не может попасть в кровь.
- В некоторые упакованные продукты добавляется фосфор. Чтобы избежать потребление излишнего фосфора, обязательно прочитайте этикетку.
Потребление жидкости
В случае легкой и умеренной стадии тяжести хронической болезни почек потребление жидкости обычно не ограничивают. Обсудите с врачом или медсестрой, сколько Вы должны потреблять жидкости. Если Вы чувствуете, что в теле начи- нает накапливаться жидкость и ноги опухают, обязательно проинформируйте об этом врача. Если болезнь почек все больше прогрессирует, может понадобится ограничение суточных объемов потребляемой воды.
Если врач предписал Вам ограниченное потребления жидкости, то:
- Уточните, какое максимальное количество жидкости Вы можете потреблять за сутки. Каждый день начинайте с наполнения кувшина разрешенным количеством воды. Если в течение дня Вы пьете также кофе или чай, вылейте из кувшина соответствующее количество жидкости. Если кувшин опустел, то это значит, что уже Вы использовали назначенный лимит жидкости.
- Нужно помнить, что многие твердые продукты также содержат жидкость, также нужно для расчета потребляемой жидкости необходимо учитывать и жидкость в супах.
- Старайтесь выбирать полезные здоровью напитки. Контролируйте содер- жание сахара, фосфора и кальция в напитках.
- Если иногда Вы едите консервы, то жидкость из консервов также учитывайте в расчете дневного лимита или сливайие лишнюю жидкость из консервной банки перед едой.
Если Вы вегетарианец
Если Вы вегетарианец, то oбязательно проинформируйте об этом своего врача. Диета вегетарианцев может содержать продукты со слишком большим количеством калия и фосфора, и, в то же время, содержать меньше белка. С каждодневной пищей нужно получать сбалансированное и правильно скомбинированное количество растительных белков и необходимое количество калорий. В то же время нужно держать под контролем уровень калия и фосфора в крови. Если еда недостаточно калорийна, то для производства энергии организм начинает потреблять белки.
|
Курение может оказывать серьезное долговременное действие на функции почек. Курение повреждает кровеносные сосуды. Люди с хронической болезнью почек чаще подвержены заболеваниям сердечно-сосудистой системы, чем здоровые люди. Курение играет при этом роль вспомогательного фактора риска. Если у Вас хроническая болезнь почек, то вместе с врачом нужно найти лучший способ бросить курить.
В случае хронической болезни почек потребление алкоголя не противопоказано полностью. Однако принимать алкоголь можно только в очень умеренных количествах. Излишнее потребление алкоголя может повредить печень, сердце и мозг и стать причиной серьезных проблем со здоровьем.
Женщинам не рекомендуется употреблять алкоголь в количестве более 1-2 единиц, а мужчинам – более 2-3 единиц за день. В течение одной недели по крайней мере три дня подряд нужно сделать безалкогольными. Одна единица алкоголя приравнивается с 10 граммами абсолютного алкоголя. Одной единицей является, например, крепкий алкогольный напиток (4 сл), рюмка вина (12 сл) или 250 мл 4% пива.
Физическая активность
Физическая активность и занятия спортом в случае хронической болезни почек не противопоказаны. Наоборот, достаточный объем физической активности помогает лучше справляться с болезнью.
Умеренная физическая активность важна, так как:
- дает Вам энергию
- улучшается сила и упругость мышц
- помогает Вам расслабиться
- помогает удерживать кровяное давление под контролем
- уменьшает содержание холестерина и триглицеридов в крови
- улучшает сон, делает его более глубоким
- помогает удерживать здоровый вес
- помогает предупреждать возникновение заболеваний сердца и диабета
- растет уверенность в себе и улучшается общее самочувствие
Каждый день Вы можете тренироваться только небольшой период времени, но влияние тренировки длится весь день. До начала регулярных тренировок обязательно поговорите со своим врачом. Врач может помочь Вам выбрать подходящие виды спорта исходя из Вашего состояния здоровья и раннего опыта тренировок. При необходимости лечащий врач направит Вас на консультацию к врачу восстановительной медицины.
Хорошо подходят аэробные тренировки – ходьба, скандинавская ходьба, походы, плавание, водная гимнастика, езда на велосипеде (как в помещениях, так и на открытом воздухе), езда на лыжах, аэробика или другая деятельность, где необходима работа большой группы мышц. Если предпочитаются более спокойные тренировки, то для этого хорошо подходит йога.
Если Вы ранее не занимались спортом регулярно, то начинайте с легких тренировок, которые длятся 10-15 минут в день. Постепенно увеличивая нагрузку, Вы можете увеличить продолжительность тренировки до 30-60 минут и Вы тренироваться в большинстве дней недели. Начните свою тренировку с разминки и заканчивайте растяжкой, эти упражнения помогут Вам предупредить травмы. Старайтесь встроить свой график тренировок в план дня — тренировки можно проводить, например, утром или вечером. После основного приема пищи нужно подождать с тренировкой примерно один час. Также не рекомендуется проводить тренировки непосредственно перед сном (приблизительно один час).
Самым простым способом контролировать то, насколько Вам подходит трени- ровка:
- во время тренировки Вы должны быть способны говорить с компаньоном без одышки.
- в течение приблизительно одного часа после тренировки пульс должен восстановиться, самочувствие должно обычным. Если данные пункты не выполнены, то в следующий раз нужно тренироваться в более спокойном режиме
- мышцы не должны болеть настолько, чтобы это было препятствием для следующей тренировки
- интенсивность тренировки должна быть на уровне удобной нагрузки
И все же есть некоторые знаки, говорящие о том, что Вы должны отказаться от тренировок или прервать их:
- чувствуете себя очень уставшим
- во время тренировки возникает одышка
- чувствуете боль в груди, частота сердцебиений учащается внезапно или становится нерегулярной.
- чувствуете боль в животе
- в мышцах ног возникают спазмы
- возникает головокружение или сонливость
Помните, что регулярная физическая активность не дает “разрешение” на неконтролируемое потребление продуктов, которые должны быть ограничены. Диета и тренировка должны действовать совместно. Если Вы чувствуете, что кроме увеличения физической активности вырос и Ваш аппетит, обсудите это с врачом или диетологом. Они помогут изменить рацион так, чтобы количество потребляемых калорий было бы достаточным.
|
Человек может рассердиться, обвинять других и отрицать ситуацию – это первичные нормальные эмоции, но по прошествии некоторого времени человек должен начать признавать болезнь и привыкнуть к ней. После этого уже можно справится с необходимыми изменениями жизни, исходящих из хронической болезни почек. Если негативные чувства остаются сильными на протяжении времени и являются причиной ежедневных проблем, о них обязательно нужно рассказать врачу. На приеме у врача легче говорить о том, что является причиной физического неудобства: усталость, плохое самочувствие, головокружение и др. О своих чувствах всегда говорить сложнее и этого стараются избегать. Забота о психологическом состоянии также важна, признание своих чувств и воз- можность высказаться о них позволяют нам освободиться от них, и врач сможет найти возможность Вам помочь.
Стресс в основном появляется из-за изменений, которые нужно вводить в свою жизнь: менять рацион питания, зависимый от состояния почечной функции, привыкнуть к заболеванию, помнить о приеме лекарств. Вы можете получить много новой информации одновременно, и понимание ее может быть сложным. Лучший способ справиться со стрессом – признать, что проблема существует, ей нужно заниматься и это займет время. Общее плохое самочувствие и усталость (как физическая, так и эмоциональная) могут в какой-то момент довольно частыми. Вы можете чувствовать себя усталым и легко уязвимым вплоть до слез. Может быть представлено несколько симптомов – например, раздражительность, потеря личности, потеря интереса к происходящему вокруг, проблемы со сном. Эмоциональное истощение является причиной общей усталости. Такое состояние может возникнуть и прогрессировать медленно и практически незаметно. Если чувство печали уже становится отчаянным или безнадежным, из-за усталости нет больше мотивации делать что-либо, и такое состояние длится дольше чем 2 недели, то нужно проинформировать об этом врача.
Не смотря на то, что Вы не можете изменить диагноз, со своей стороны Вы можете сделать много для того, чтобы лучше справиться с болезнью:
- Обратите внимание на свои эмоции, не отрицайте их. Даже если Вы думаете, что эти эмоции не связаны с болезнью, расскажите о них, так как удержание в себе эмоций увеличивает стресс. Поделитесь ими с людьми, которым Вы доверяете – близкими, друзьями, своим врачом, медсестрой. Никто не может читать Ваши мысли, но люди всегда могут прийти Вам на помощь.
- Находите и читайте информацию о хронической болезни почек и о ее лечении, будьте активны при принятии решений, касающихся плана лечения. Не бойтесь задавать вопросы. До визита к врачу запишите все свои возникшие вопросы. Многие пациенты признают, что информированность о своей болезни и лечении помогает им чувствовать себя задействованным в процессе лечения. Если Вам кажется, что Вы не можете запомнить всю сказанное доктором, возьмите с собой на прием близкого человека или запишите полученную важную информацию.
- Старайтесь активно менять свой образ жизни и придерживайтесь реко- мендаций врача.
- Позаботьтесь о себе. Порадуйте себя любимыми занятиями: слушайте успокаивающую музыку, читайте любимую литературу или журналы, посещайте театр, совершайте прогулки на природе. Совершенно нормально сообщать людям о том, что Вы чувствуете, что не хотите и не успеваете участвовать в социальной деятельности.
- Если Вы чувствуете, что не хотите говорить о своих тревогах и обсуждать их, ведите дневник. Иногда запись своих мыслей помогает лучше справиться со своими чувствами и это в какой-то момент может облегчить и разговоры о них.
- При необходимости нужно прибегнуть к профессиональной помощи. В случае постоянных социальных проблем и перепадов настроения спросите врача, к какому специалисту Вы должны обратиться.
- Принимайте помощь, если Вы нуждаетесь в ней. Если люди предлагают помощь, значит они действительно хотят Вам помочь. Это придает им уверенность в том, что они участвуют в Вашей жизни и Вы нуждаетесь в них. Ваши близкие и друзья могут быть основным опорным пунктом Вашей поддержки.
- Местные объединения пациентов с хронической болезнью почек или группы поддержки являются хорошими местами для общения с другими пациентами. Там Вы можете получить и практические советы, обучающие курсы и эмо- циональную поддержку.
Свободное время и отпуск
Не отказывайтесь от своих любимых занятий и хобби. Они помогут Вам расслабиться, держать контакт с друзьями и отвлечься. Вы сами можете решить, насколько много Вы хотите говорить о своей болезни. Отдых является важным, так как это то время, которое Вы можете провести со своими близкими вдалеке от ежедневных обязанностей. Если Вы планируете путешествие, проинформируйте об этом врача. Проконтролируйте, сделаны ли Вам необходимые анализы, запасены ли все необходимые лекарства, и узнайте, в какие медицинские учреждения при необходимости можно будет обратиться.
Возможность работы является для всех людей важным источником хорошей самооценки и удовлетворенности своей жизнью. Диагноз хронической болезни почек еще не значит, что Ваша трудоспособность потеряна вплоть до того момента, когда заболевание начнет непосредственно влиять на деятельность, связанную с работой и ежедневными обязанностями (например, ограничения во время заместительного лечения для почек, которые становятся необходимыми в последних стадиях тяжести хронической болезни почек). Конечно, Вы должны обсудить с врачом и допустимые в случае Вашей болезни продолжительность рабочих часов и виды работы (например, поднятие тяжести). Ваш лечащий врач сможет направить Вас на прием к врачу восстановительного лечения, который научит Вас правильным движениям или рабочим приемам. Вашего работодателя нужно проинформировать о том, нуждаетесь ли Вы в изменениях рабочего режима.
Медицинское страхование В Эстонии действует система медицинского страхования, работающая на принципах солидарного страхования. Принцип солидарности означает, что все лица, имеющие медицинскую страховку, получают одинаковую медицинскую помощь, независимо от объема их денежного вклада, личных медицинских рисков или возраста. Право на медицинское страхование есть у людей, которые являются постоянными жителями Эстонии или находятся в Эстонии на основании срочного вида на жительство, или права на жительство, если за них выплачивается социальный налог. Кроме этих категорий, право на медицинское страхование имеют дети в возрасте до 19 лет, школьники, студенты, военнослужащие срочной службы, беременные, безработные, находящиеся в отпуске по уходу за ребенком, супруги-иждивенцы, пенсионеры, опекуны инвалидов, лица с частичной или отсутствующей трудоспособностью и лица, заключившие договор о добровольном страховании. Расходы на лечение застрахованного человека оплачивает Больничная касса. Статус медицинского страхования Вы можете проконтролировать на государственном портале www.eesti.ee в рубрике “Данные о медицинском страховании и семейном враче”.
Денежные компенсации Больничная касса платит застрахованным лицам многие денежные компенсации, такие как компенсации по нетрудоспособности, дополнительная компенсация за лекарства и компенсации за услуги лечение зубов и искусственного оплодотворения. Подробную информацию о денежных компенсациях Вы можете прочитать на интернет-странице http://haigekassa.ee/ru/cheloveku/denezhnye-kompensacii Лекарства, медицинские вспомогательные средства и вспомогательные средстваЛьготные лекарства
Не смотря на то, что лекарства сейчас очень дорогие, часть их стоимости помогает компенсировать Больничная касса. Льготная скидка на лекарства, т.е. полная и частичная оплата лекарств является одним из способов обеспечения населения доступными по цене лекарствами. Это помогает избегать такой ситуации, когда человек не может начать необходимое лечение из-за слишком высокой цены на него. При покупке каждого рецепта покупатель должен оплатить обязательную долю самофинансирования, которая зависит от льготной ставки на данном рецепте. Ее величина составляет около 1-3 евро. К оставшейся части цены рецепта применяется льготная ставка согласно проценту выписанного рецепта. Таким образом покупатель дополнительно к обязательной доле финансирования платит и оставшуюся после вычета льготы часть цены. В случае, если для данного лекарства установлена предельная цена и цена покупаемого лекарства превышает предельную цену, то кроме доли обязательного финансирования и доли, оставшейся после вычета льготы, покупатель должен оплатить и часть цены, превышающей предельную цену. Последнюю долю называют часть стоимости рецепта, оплату которой невозможно избежать при выборе дорогой лекарственной упаковки. Покупатель рецепта при рациональном выборе лекарства с таким же действующим веществом, но со стоимостью не выше предельной цены может сэкономить значительные суммы.
Медицинские вспомогательные средстваБольничная касса компенсирует застрахованным необходимые медицинские вспомогательные средства, которые используются на дому и с помощью которых можно лечить болезни и травмы или применение которых препятствует углублению болезни. Потребность в медицинских вспомогательных средствах оценивает лечащий врач и оформляет дигитальную карту для приобретения медицинского вспомогательного средства со льготой. Для покупки медицинского вспомогательного средства нужно обратиться в аптеку или в фирму, заключившую договор с Больничной кассой и предоставить взятый с собой документ, удостоверяющий личность.
Подробную информацию о льготных лекарствах и медицинских вспомогательных средствах Вы можете прочитать на интернет-странице.
Вспомогательные средства можно купить или взять в прокат на основании личной карты вспомогательных средств.
Основанием ходатайства о получении личной карты вспомогательных средств является справка от врача или потребность в вспомогательном средстве, которое было установлено реабилитационной группой специалистов. Потреб- ность во вспомогательном средстве не должна быть зафиксирована в справке врача или реабилитационном плане с точностью кода ISO, но должна быть записана в понятной для всех форме. Из нее должно быть ясно, в каком именно вспомогательном средстве нуждается человек. В случае некоторых вспомогательных средств (например протезы голени, инвалидные кресла, инвароллеры и др.) потребность смогут определить только врач-специалист или реабилитационная группа специалистов.
Точную информацию по поводу вспомогательных средств Вы можете найти на интернет-странице.
Оценка работоспособности Начиная с 1 января 2017 года вместо нетрудоспособности оценивается трудоспособность. Трудоспособность и/или порок здоровья определяют индивидуально для каждого человека соответственно его состоянию здоровья. Трудоспособность оценивает касса по безработице и порок здоровья определяет департамент социального страхования.
Оценка трудоспособности — это окончательное установление трудоспособ- ности человека, при этом учитывается состояние здоровья человека и оценка своей трудоспособности самим человеком. Касса по безработице подтверждает частичную трудоспособность или ее отсутствие на срок до пяти лет, до не дольше года вступления в пенсионный возраст. Дополнительную информацию об оценке трудоспособности Вы можете найти на интернет-странице кассы по безработице.
Определение порока здоровья
Порок, недостаток здоровья – это возникшая по причине состояния здоровья ущербность или отклонение, в случае которых у человека возникают препятст- вия и проблемы со способностью справится с ежедневной деятельностью и участием в жизни общества.
Ходатайствовать об установлении порока здоровья возможно, если:
- из-за проблем со здоровьем Вам трудно справиться с ежедневной деятел ностью и участвовать в жизни общества
- по сравнению с Вашими ровесниками Вы чаще нуждаетесь в руководстве, контроле и помощи
- About Chronic Kidney Disease: a Guide for Patients. National Kidney Foundation. 2013–2014.
- Chronic Kidney Disease (CKD). National Institute of Diabetes and Digestive and Kidney Diseases.
- Description of High Blood Pressure.
- Diabeet. Patsiendi infomaterjal. Ida-Tallinna Keskhaigla.
- D-vitamiinist. Patsiendijuhend. TÜ Kliinikum 2014.
- End Stage Renal Disease. New Patient Education Manual 2012. Carolinas HealthCare System Renal Services. Charlotte, North Carolina.
- Kidney Disease Education. DaVita Inc.
- Hidden Health Risks. Kidney Disease, Diabetes, and High Blood Pressure. National Kidney Foundation, 2014.
- Kroonilise neeruhaiguse ennetus ja käsitlus, RJ-N/16.1-2017 Ravijuhendite nõukoda. 2017.
- Kuidas tervislikult toituda.
- Living with Kidney Disease A comprehensive guide for coping with chronic kidney Disease. Second edition. Ministry of Health and Kidney Health New Zealand. 2014. Wellington: Ministry of Health.
- National Kidney Foundation. A to Z Health Guide.
- Rosenberg, M., Luman, M., Kõlvald, K., Telling, K., Lilienthal K., Teor, A., Vainumäe, I., Uhlinova, J., Järv, L. (2010). Krooniline neeruhaigus – vaikne ja salajane haigus. Tartu Ülikooli Kirjastus.
- Sprague, S.M. (2012). The value of measuring Bone Mineral Density in CKD non-dialysis & dialysis patients. Compact Renal.
- The Emotional Effects of Kidney Failure.
- Täiskasvanute kõrgvererõhktõve patsiendijuhend, PJ-I/4.1-2015 Ravijuhendite Nõukoda. 2015
- Virtanen, J. Metaboolne atsidoos. Eesti Arst 2016; 95 (10): 650–655.
Руководство для пациентов с хронической болезнью почек
В основу настоящего руководства для пациентов легло подготовленное в 2017 году эстонское руководство по лечению «Профилактика и ведение больных с хронической болезнью почек» и обсуждаемые в нем темы вместе с рекомендациями. Рекомендации руководства для пациентов были составлены с учетом результатов анализа научной литературы, основанной на принципах доказательной медицины. В данном руководстве для пациентов Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Руководство для пациентов предназначено для больных хронической болезнью почек, а также для их близких. В руководстве для пациентов объясняются сущность заболевания и его возможные причины, диагностика, виды лечения и возможные осложнения. Также в руководстве стараются ответить на вопросы о питании и ежедневном образе жизни.
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. Если у Вас диагностирована хроническая болезнь почек, то может случиться, что в Ваш образ жизни и режим питания нужно ввести изменения, чтобы удержать почечную функцию на должном уровне. Вы сами можете сделать очень много, чтобы помочь лечению.
|
Обычно у человека две почки, которые напоминают по форме фасоль и прилегают к задней брюшной стенке под ребрами. Обе почки имеют размер сжатого мужского кулака.
Здоровые почки:
- занимаются удалением из тела конечных продуктов обмена веществ и лишней жидкости
- помогают удерживать кровяное давление под контролем
- помогают вырабатывать красные кровяные тельца
- помогают сохраняться костям здоровыми
Почки делают нечто подобное – они удерживают, оставляют необходимые вещества в организме, но в то же время фильтруют из организма ненужные ему вещества. Конечные продукты обмена веществ, которые отфильтровывают почки, появляются в организме в ходе процессов расщепления, связанных с питанием, питьем, приемом лекарств, и нормальной мышечной работой.
В каждой почке находится около миллиона маленьких фильтров, которые называются клубочками. В клубочках формируется первичная моча, которая протекает через небольшие канальцы, где часть жидкости всасывается обратно. Функциональной единицей почки является нефрон – специфическая структура, состоящая из клубочка и системы канальцев. Нефроны удаляют из крови остаточные вещества и излишнюю жидкость в виде мочи в почечную лоханку, далее моча переносится в мочеточники, а после этого – в мочевой пузырь.
В случае хронической почечной болезни ухудшаются почечные функции – почки больше не могут фильтровать в достаточной степени остаточные вещества и очищать кровь. Способность почек к фильтрованию оценивают на основании специального показателя — скорости клубочковой фильтрации (СКФ).
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек.
В ходе международных исследований почечной функции у многих людей было обнаружено, что почти у каждого десятого было найдено нарушение работы почек в той или иной степени.
Тремя самыми распространенными причинами хронических почечных заболеваний являются диабет, повышенное кровяное давление и гломерулонефрит.
- Диабет – в случае данной болезни повреждаются разные органы, в том числе почки и сердце, а также кровеносные сосуды, нервы и глаза. При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение.
- Повышенное кровяное давление (гипертония, первичная артериальная гипертензия) – в ходе гипертонии кровяное давление невозможно контро- лировать и оно начинает превышать пределы нормы (более 140/90 мм рт. ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.
- Гломерулонефрит – заболевание, возникающее вследствие нарушения работы иммунной системы, в ходе которого фильтрационную функцию почек нарушает иммунное воспаление. Болезнь может поражать только почки, а может распространяться на весь организм (васкулиты, волчаночный нефрит). Гломерулонефрит часто сопровождается повышенным кровяным давлением.
Многие другие состояния могут стать причиной хронической почечной болезни, например:
- наследственные заболевания – как, например, поликистозная болезнь почек, вследствие которой на протяжении лет в почках возникает большое количество кист, которые повреждают функционирующую почечную ткань и поэтому развивается почечная недостаточность. Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.)
- проблемы, обусловленные препятствиями, находящимися в почках и моче- выводящих путях – как, например, врожденный порок мочеточника, камни в почках, опухоли или увеличение предстательной железы у мужчин
- повторные инфекции мочевыводящих путей или пиелонефриты.
Хроническая болезнь почек может развиться в любом возрасте. Самый большой риск заболеть возникает у тех людей, у который присутствуют один или несколько следующих факторов риска:
- диабет
- повышенное кровяное давление
- у членов семьи ранее встречались болезни почек
- возраст старше 50 лет
- длительное потребление лекарств, которые могут повредить почки
- лишний вес или ожирение
Если хроническая болезнь почек прогрессирует, то в крови повышается уровень содержания конечных продуктов обмена веществ. Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
При прогрессировании болезни основными симптомами могут быть:
- слабость, чувство обессиленности
- одышка
- проблемы со сном
- отсутствие аппетита
- сухая кожа, зуд кожи
- мышечные спазмы, особенно по ночам
- отеки в ногах
- отеки вокруг глаз, особенно по утрам
Таблица 1. Стадии тяжести болезни почек
| Стадия тяжести |
Описание | СКФ |
| 1 | Имеет место повреждение почек (альбуминурия или белок в моче), но при этом СКФ в пределах нормы. |
СКФ > 90 мл/мин |
| 2 | Небольшое снижение СКФ | СКФ 60–89 мл/мин |
| 3A 3B |
Умеренное снижение СКФ (возникают ранние симптомы почечной недостаточности) | СКФ 45-59 мл/мин СКФ 30-44 мл/мин |
| 4 | Тяжелое снижение СКФ (т.е. стадия предиализа, возникают поздние симптомы почечной недостаточности). | СКФ 15-29 мл/мин |
| 5 | Конечная, терминальная стадия почечной недостаточности (возникает уремия, необходима почечно-заместительная терапия). |
СКФ |
|
Анализ крови: скорость клубочковой фильтрации (СКФ) и уровень креатинина в сыворотке. Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см. таблицу 1).
Анализ мочи: в моче определяется содержание альбумина, кроме этого опре- деляется отношение к друг другу значений альбумина и креатинина в моче. Альбумин — это такой белок в моче, который обычно попадает в мочу в минимальных количествах. Даже небольшое увеличение уровня альбумина в моче у некоторых людей может быть ранним признаком начинающейся болезни почек, особенно у тех, у кого есть диабет и повышенное кровяное давление. В случае нормальной функции почек альбумина в моче должно быть не больше чем 3 мг/ ммоль (или 30 мг/г). Если выделение альбумина увеличивается еще больше, то это уже говорит о болезни почек. Если выделение альбумина превышает 300 мг/г, то в мочу выделяются и другие белки и это состояние называют протеинурией.
|
Если после получения результатов анализа мочи у врача появится подозрение, что имеет место болезнь почек, то дополнительно проводится повторный анализ мочи на альбумин. Если альбуминурия или протеинурия обнаруживается повторно в течение трех месяцев, то это говорит о хронической болезни почек. Дополнительные обследования
Ультразвуковое обследование почек: при диагностике хронической болезни почек является обследованием первичного выбора. Ультразвуковое обследование позволяет оценивать форму почек, их размер, расположение, а также определить возможные изменения в ткани почек и/или другие отклонения, которые могут препятствовать нормальной работе почек. Ультразвуковое обследование почек не требует специальной подготовки и не имеет рисков для пациента.
При необходимости и при подозрении на урологическое заболевание могут назначить ультразвуковое обследование мочевыводящих путей (а также анализ остаточной мочи), для мужчин могут назначить и ультразвуковое обследование предстательной железы и направить на консультацию к урологу. При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу.
Такие диагностические обследования, как магнитно-резонансная томография, компьютерная томография и ангиография используются для диагностики и лечения разных заболеваний и травм. Во многих случаях используются внутривенные и внутриартериальные контрастные вещества (с содержанием йода или гадолиния), что позволяет увидеть исследуемые органы или кровеносные сосуды.
Если Вам назначили обследование с контрастным веществом, то нужно определить свою СКФ.
Вместе с лечащим врачом Вы сможете обсудить и оценить пользу или вред своему здоровью. Если обследование все же необходимо провести, соблюдайте следующие правила подготовки:
- За день до обследования и день после обследования пейте много жидкости (воду, чай и др.). Если Вы находитесь на лечении в больнице, то Вам через вену инфузионным путем введут необходимое количество жидкости. При нахождении на больничном лечении после обследования с контрастным веществом (в течение 48-96 часов) обычно назначается определение уровня креатинина в крови для оценки почечной функции. В амбулаторном обследовании с контрастным веществом Вашу почечную функцию сможет оценить Ваш семейный врач.
- Обсудите со своим лечащим врачом вопросы о том, какие лекарства нельзя принимать до обследования с контрастным веществом. Некоторые лекарства (антибиотики, лекарства против повышенного давления и др.) вместе с контрастными веществами начинают действовать как яд. За день до и день после обследования ни в коем случае нельзя принимать метформин – лекарство от диабета.
- Между двумя обследования с контрастным веществом при первой же воз- можности нужно оставить достаточно времени, что контрастное вещество, которое использовали при первом обследовании, успело выйти из организма. Важно исключать повторные обследования с большим объемом контрастного вещества.
Иногда контрастное вещество может повредить работу почек. Самым большим риском является повреждение почек именно у больных хронической болезнью почек. Существует два редко встречающихся, но очень серьезных заболевания, которые могут возникнуть вследствие введения контрастного вещества: нефро- патия и нефрогенный системный фиброз.
Что такое нефропатия, возникшая вследствие введения контрастного вещества? Нефропатия, возникшая вследствие введения контрастного вещества, встре- чается редко, она может возникнуть у примерно 6% пациентов. Риск заболеть особенно высок у диабетиков, а также у людей с хронической болезнью почек.
В случае нефропатии, вызванной контрастным веществом, возникает резкое снижение функции почек в течение 48-72 часов после обследования. В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе.
Что такое нефрогенный системный фиброз? Нефрогенный системный фиброз является очень редким, но тяжелым заболеванием, которое повреждает кожу и другие органы. Нефрогенный системный фиброз представлен у некоторых пациентов с хронической болезнью почек на последних стадиях развития (4%), которые прошли магнитно-резонансную томографию с контрастным веществом, включающим гадолиний. Болезнь может развиться в течение периода от 24 часов до 3 месяцев начиная со дня проведения с контрастным веществом, включающим гадолиний.
Данное заболевание является очень редким и у людей с легким нарушением функций почек или с нормальной функцией почек возникновение нефрогенного системного фиброза замечено не было.
|
Возможности лечения хронической болезни почек зависят от стадии тяжести болезни почек, от сопутствующих заболеваний и других проблем со здоровьем.
Лечение может включать в себя:
- Лечение повышенного кровяного давления
- Лечение диабета
- В случае лишнего веса – его снижение.
- Изменение образа жизни: здоровое питание, уменьшение количества по- требляемой соли, достаточная физическая активность, отказ от курения, ограничение потребления алкоголя (см. Чем Вы сами можете помочь лечению?).
- Лечение диализом и пересадка почки в случае хронической болезни почек на последних стадиях тяжести развития (стадия тяжести 5).
- Психологическая консультация и поддержка.
Диастолическое давление или нижнее значение давления, означает уровень давления крови в момент, когда сердце находится в моменте расслабления.
Повышенное кровяное давление (гипертония) является распространенным заболеванием и часто сам человек не знает, что его показатель давления выше нормы. При прогрессировании болезни основными симптомами могут быть:
• головная боль
• учащенное сердцебиение
• усталость
• нарушение равновесия
Нелеченое повышенное давление может стать причиной поражения почек, заболеваний сердечно-сосудистой системы, инсульта или глазных болезней. Повышенное кровяное давление может стать причиной повреждения почечных артерий и снизить функциональную способность почек. Почки с поврежденными артериями больше не могут выводить из организма конечных продуктов обмена веществ или излишнюю жидкость. Из-за излишней жидкости давление начинает повышаться еще больше.
Важно удерживать давление крови в пределах нормы. Независимо от возраста давление крови не должно превышать 140/90 мм рт.ст..
Если у Вас есть хроническая болезнь почек и присутствуют дополнительные факторы риска (например альбуминурия, диабет, заболевания сердечно- сосудистой системы), то давление крови нужно удерживать на уровне 130/80 мм рт.ст..
Лучшим способом для измерения кровяного давления и для удержания его под контролем является самостоятельное измерение кровяного давления на дому (и в аптеке) при помощи аппарата для измерения кровяного давления.
Обсудите план лечения со своим лечащим врачом. При необходимости врач направит Вас на контрольное обследование к кардиологу или глазному врачу. Кроме приема лекарств в виде таблеток и контроля кровяного давления важную роль в лечении играет здоровый образ жизни (см. Чем Вы сами можете помощь лечению?).
Лечение диабета в случае хронической болезни почек
Что такое диабет?
Диабет является хронической болезнью, в ходе которой содержание сахара в крови превышает нормальные показатели. Также возникают нарушения обмена углеводов, жиров и белков. В норме у здорового человек поджелудочная железа выделяет инсулин в количестве, достаточном для уравновешивании уровня содержания сахара в крови. В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
Диабет I типа
Обычно начинается в детстве и возникает, если организм не может продуцировать инсулин в нужном количестве. Для удержания уровня сахара в крови под контро- лем всегда используется лечение инсулином.
Диабет II типа
Может формироваться медленно и сначала без симптомов. Причинами развития диабета II типа преимущественно являются наследственность (наличие заболе- вания у близких родственников), излишний вес, метаболический синдром (повышенное давление, ожирение в поясничной области, повышенное кровяное давление), а также диабет беременных. Если у человека диабет II типа, его организм по-прежнему продуцирует инсулин, но его уровень очень низок или его нельзя использовать правильным способом.
В случае диабета II типа уровень сахара иногда возможно удерживать под контролем при помощи правильного питания/диеты или физической активности, но обычно все же необходимо лечение таблетками и/или инсулином.
Для профилактики повреждения почек и/или при замедления прогрессирования заболеваний очень важно удерживать уровень сахара в крови под контролем. По результатам многих обследований лучшее значение гликированного гемоглобина (HbA1c) у людей с диабетом было 53 ммоль/моль или менее 7%.
Уровень крови в крови можно измерить самостоятельно при помощи глюкометра. Так Вы сможете сами измерить уровень сахара в крови и следить за удержанием его на правильном уровне. Спросите совета и дополнительной информации у своего семейного врача/медсестры, эндокринолога или мед- сестры, специализирующейся на диабете.
Для измерения уровня сахара в крови лучше всего подходит время перед едой (натощак) или через 1,5-2 часа после приема пищи. Ниже приведены рекомендуемые значения уровня сахара в крови.
| Сахар в крови (ммоль/л) | В норме | Слишком высокий |
| До еды | > 6,5 | |
| 1,5–2 часов после еды | > 8,0 | |
| Гликогемоглобин HbA1C (в %) | > 8,0 | |
| Гликогемоглобин HbA1C (в ммоль/моль) | > 64 |
|
Что нужно знать о лекарствах, если у Вас хроническая болезнь почек?
Лекарства от гипертонии
В случае хронической почечной болезни для лечения гипертонии используются ингибиторы ангиотензинпревращающего фермента (АПФ) – эналаприл, рами- прил, фозиноприл, каптоприл и др., или блокаторы рецепторов ангиотензина II (БРА) — например, валсартан, тельмисартан, лосартан, олмесартан, кандесартан. Исследования показали, что данные лекарства задерживают прогрессирование хронической болезни почек.
В то же время данные лекарства повышают риск возникновения гипрекалиемии (содержание калия в сыворотке крови поднимается на опасный уровень), риск увеличивается при одновременном употреблении обоих групп лекарств. Риск гиперкалиемии увеличивается в связи с уменьшением показателем почечной функции (СКФ).
Всем людям с хронической болезнью почек рекомендуются регулярные проверки уровня СКФ у семейного врача или другого лечащего врача, частота проверок зависит от функций почек и сопутствующих рисков.
Лекарства против диабета
Первичным выбором лекарств при лечении диабета II типа является метформин. Метформин применяют с целью контроля уровня сахара в крови и уменьшения содержания холестерина, и кроме этого он уменьшает риск возникновения сердечно- сосудистых заболеваний. В случае хронической болезни почек из-за нарушенной функции почек присутствует риск возникновения ацидоза, обусловленного приемом лекарств.
Если Ваш СКФ от 30 до 45 мл/мин/1,73 м2 (стадия G3B), то дозу принимаемого метформина нужно уменьшить, если Ваш СКФ меньше 30 мл/мин/1,73 м2 (стадия G4–G5), то прием лекарства нужно уменьшить и использовать для этого другие лекарства. Обсудите план лечения со своим лечащим врачом.
Другие распространенные лекарства, которые используют для лечения разных заболеваний
Статины
Статины используются для профилактики заболеваний сердечно-сосудистых заболеваний. Статины уменьшают содержание холестерина в крови. Использование статинов у пациентов с хронической болезнью почек дает хорошие результаты при профилактике серьезных сердечно-сосудистых заболеваний.
Аспирин
Аспирин часто используют в первичной профилактике сердечно-сосудистых заболеваний. Аспирин обладает разжижающим кровь свойством и поэтому вместе с потреблением аспирина повышается риск кровотечений. Если у Вас есть какое-либо заболевание сердечно-сосудистой системы, то при приеме аспирина Вы должны оценить вместе с врачом соотношение возможной пользы и риска кровотечения, при этом надо учитывать состояние своего здоровья и сопутствующие заболевания.
Нестероидные противовоспалительные средства
Если Вы регулярно употребляете нестероидные противовоспалительные средства (НПВС) — например, ибупрофен, напроксен, диклофенак или целекоксиб, то желательно проводить проверку функции почек не реже раза в год. Избегайте прием НПВС, если Ваш показатель СКФ слишком низок (до 30 мл/мин/1,73 м2). Не принимайте НПВС вместе с аспирином. Если кардиолог назначил Вам аспирин, проконсультируйтесь с врачом, какие лекарства для лечения болезней суставов и лечения боли можно будет безопасно принимать вместе с ним.
Дигоксин
Дигоксин — это широко используемое лекарство для лечения сердечной недостаточности и определенных типов нерегулярной сердечной деятельности. В случае хронической болезни почек дигоксин нужно принимать осторожно и учитывать состояние почечной функции. При уменьшении почечной функции концентрация дигоксина в крови может увеличится и вследствие этого может возникнуть накопление дигоксина в организме.
Антибиотики
Аминогликозиды являются антибиотиками определенного типа, которые используются для лечения разнообразных бактериальных заболеваний (например воспаление легких, острый бронхит и другие воспалительные заболевания). Использование аминогликозидов является распространенной причиной токсического повреждения почек, возникающего из-за приема лекарств (нефротоксических лекарств). Иногда все же прием аминогликозидов необходим. Аминогликозиды назначает врач, который при помощи анализа крови контро- лирует и концентрацию лекарства в крови.
Витамин D
До начала приема витамина D обязательно проконсультируйтесь со своим семейным или лечащим врачом. В случае недостатка витамина D и хронической болезни почек желателен прием витамина D, исходя из определенного уровня содержания витамина D (25-OH).
Чтобы избежать передозировки витамина D, нужно отслеживать уровень витамина D в крови, частоту контрольных обследований назначает семейный врач.
| Уровень витамина D в сыворотке: | |
| авитаминоз | |
| 25–50 nmol/L | тяжелый гиповитаминоз |
| 50–75 nmol/L | гиповитаминоз |
| > 75 nmol/L | достаточный уровень |
| > 300 nmol/L | токсичный уровень |
Источник: Haiglate Liit
При приеме витамина D могут возникнуть побочные действия, которые могут зависеть от стадии тяжести хронической болезни почек (излишнее количество кальция в крови, быстрое прогрессирование хронической болезни почек и др.).
|
Осложнения хронической болезни почек
Возникновение осложнений хронической болезни почек зависит напрямую от тяжести нарушения функций почек, что может быть обнаружено при помощи определения уровня СКФ и числовых показателей альбуминурии/протеинурии. При уменьшении СКФ осложнения встречаются чаще и они становятся более тяжелыми.
Основные осложнения:
- Недоедание, одной из причин которого может быть недостаточное количество калорий и/или белка в пище.
- Метаболический ацидоз – это нарушение кислотно-щелочного баланса, причиной которого является нарушенная работа почек. Почки не фильтруют достаточно крови и из-за этого уменьшается выделение кислоты (ионов водорода).
- Содержание в крови калия начинает превышать норму (гиперкалиемия), если выделение калия уменьшается из-за нарушения функций почек. Причиной этого может быть потребление продуктов с большим содержанием калия и прием лекарств, которые нарушают выделение калия (например, ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина II, диуретики и др).
- Нарушения баланса минеральных веществ (недостаток кальция и витамина D и излишнее содержание фосфора) и болезни костной системы (ренальная остеодистрофия). Риск появления заболеваний костной системы больше всего тогда, когда хроническая болезнь почек достигает стадии тяжести 3a-5. Уровень в крови фосфора, витамина D и кальция оценивается при проведении анализа крови.
Заболевания костной системы являются частыми осложнениями хронической болезни почек, поскольку из-за повреждения почек из организма через кровь не выделяются излишние фосфаты и таким образом возникает гиперфункция паращитовидной железы (увеличивается уровень гормона паращитовидной железы – паратгормона), что, в свою очередь, является причиной вымывания кальция из костей.
Такие нарушения баланса содержания кальция и фосфора приводят в случае отсутствия лечения к нарушению окостенения, болям в костях и переломам. В случае нарушения баланса кальция и фосфора образования костной ткани (кальцификаты) начинают покрывать внутренние органы и кровеносные сосуды, что является причиной нарушения функционирования данных органов.
- Анемия может возникнуть вследствие нарушенного эритропоэза (эритро- поэзом называют процесс образования красных кровяных телец или эритро- цитов) и низкого уровня железа в крови.
- Заболевания сердечно-сосудистой системы, которые способствуют дисли- пидемии (увеличение содержания холестерина в крови и изменение его структуры).
Хроническая болезнь почек часто сопровождается заболеваниями сердца. Из-за небольшой физической активности, неправильного питания и лишнего веса может увеличиться уровень холестерина в крови, что в свою очередь, может повредить артериальные кровеносные сосуды во всех органах и увеличить риск появления сердечно-сосудистых заболеваний.
Анемия в случае хронической болезни почек
Если почки заболели или повреждены, они не продуцируют в достаточном количестве эритропоэтин (ЭПО). Эритропоэтин, выработанный почками, не- обходим для формирования в костном мозге красных кровяных телец (эритроцитов). Эритроциты занимаются транспортировкой кислорода в организме. Если почки не вырабатывают в достаточном количестве эритропоэтин, и из-за этого уменьшается количество эритроцитов, то начинает развиваться малокровие или анемия. Анемия возникает у большинства пациентов с хронической болезнью почек.
Другой распространенной причиной возникновения анемии является недостаточное содержание железа, витамина В и фолиевой кислоты.
Симптомы анемии:
- бледность
- чувство усталости
- нехватка энергии в ежедневной деятельности
- отсутствие аппетита
- нарушения сна
- снижение концентрации внимания
- головокружения и боли в голове
- учащенное сердцебиение
- одышка и нехватка воздуха
Анемия встречается чаще всего у пациентов:
- с умеренно и тяжело пораженной функцией почек (стадия тяжести хрони- ческой болезни почек 3 или 4)
- с конечной стадией почечной недостаточности (стадия тяжести 5)
Не у всех людей с хронической болезнью почек появляются симптомы анемии. Если у Вас хроническая болезнь почек, то для проверки на возможную анемию нужно определять уровень гемоглобина (Hb) в крови не реже одного раза в год. Гемоглобин является частью красных кровяных телец, которые переносят кислород по всему телу. При слишком низком уровне гемоглобина мы имеем дело с анемией — важно выяснить причину анемии, чтобы запланировать правильную схему лечения.
Лечение анемии зависит от видов вызывающих ее причин. Лечение анемии очень важно, так как оно помогает предупреждать заболевания сердца и возникновение других проблем со здоровьем. Если у Вас уже есть какое-либо заболевание сердца, то лечение анемии поможет уменьшить риск его прогрессирования.
Возможности лечения анемии:
- Специальное лечение лекарствами, стимулирующими эритропоэтин (ESA). Врач обсудит с Вами пользу и риски ESA до начала лечения и проконтролирует действие ESA во время лечения. Лечение ESA не всегда оправдано, иногда достаточно приема препаратов с железом.
- Железосодержащие препараты. Для большинства людей прием железо-содержащих препаратов безопасен. Если у Вас аллергия на некоторые лекарства, сообщите об этом врачу. В некоторых редких случаях побочными действиями препаратов железа могут быть низкое кровяное давление, тошнота, рвота, понос, и возникновение избытка железа в организме. Некоторые реакции могут быть опасными и повредить здоровью.
- Врач сделает анализ Вашей крови для контроля содержания в ней железа и вынесет решение по поводу более безопасного и правильного метода для приема препаратов с железом. Железо можно принимать как в виде еды, таблеток, так и через инъекции.
- Витамин B12 или фолиевая кислота. Эти препараты помогают сбалансировать лечение анемии. Для того, чтобы помочь обеспечить согласованное и безопасное лечение, врач может в случае хронической болезни почек и анемии порекомендовать Вам прием витамина В12 и фолиевой кислоты или добавить в Ваш рацион содержащие их продукты.
- Переливание крови. Если уровень гемоглобина в Вашей крови упадет на слишком низкий уровень, то Вам могут назначить переливание крови (красных кровяных телец). Красные кровяные тельца вводят в Ваш организм через вену и это увеличит их содержание в крови, что, в свою очередь, увеличит и снабжение организма кислородом.
|
Определите свой интервал здорового веса и старайтесь удерживать Ваш вес в его пределах. Интервал здорового веса можно легко рассчитать при помощи формулы индекса массы тела (ИМТ) (вес человека в килограммах делят на возведенный в квадрат рост человека в метрах). Лучше обсудить дополнительно с врачом, насколько действительны для Вас полученные значения.
Индекс массы тела:
- до 19 – недостаточная масса телa
- 19-24,9 – нормальный вес
- 25-29,9 – избыточная масса тела
- более 30 – ожирение
Натрий
Натрий – это минеральное вещество, которое помогает регулировать обмен жидкости между кровью и тканями в организме, функции нервной системы и сохранять кислотно-щелочной баланс. Излишний натрий влияет на объем жидкости в организме и это может быть причиной увеличения кровяного давления, а также отека ног. В случае хронической болезни почек нужно ограничить содержание натрия в пище.
Натрий находится в большом количестве в соли, а также в продуктах, в которые добавлена соль. Больше всего соли находится в готовых соусах (например соевый соус), в приправах (чесночная или луковая соль), в готовых продуктах (супы в банках, консервы, сухие супы, бульоны), в обработанных продуктах (например ветчина, бекон, колбасы, копченая рыба), в соленых снэках, картофельных чипсах, соленых орехах и печеньях, в большинстве продуктов быстрого приготовления.
Некоторые рекомендации для уменьшения потребления соли:
- Покупайте свежие продукты и готовьте из них дома.
- Выбирайте продукты с меньшим содержанием соли. Не используйте при приготовлении продуктов соли больше, чем одну щепотку.
- Избегайте добавления соли во время еды.
- При добавлении приправ используйте свежие или сушеные травы и пряности, лимонный сок, ароматический уксус.
- Не используйте заменители соли, если врач их не рекомендовал. Большинство заменителей соли содержит излишнее количество калия.
- Старайтесь не есть фастфуд и готовые продукты, так как они содержат много скрытой соли.
- Внимательно читайте этикетки, чтобы выбирать продукты с меньшим содержанием соли.
Белки
Белки необходимы для нормальной деятельности мышц и тканей, для заживания ран и борьбы с инфекциями. Белки могут быть животного и растительного происхождения. Для ежедневной деятельности необходимы оба вида белков. Источниками животных белков являются, например, яйца, рыба, курица, красное мясо, молочные продукты и сыр. Источниками растительных белков являются овощи и зерновые культуры, бобовые и орехи.
В случае хронической болезни почек потребление как слишком большого, так и слишком малого количества белка может ухудшить состояние Вашего здоровья. Сбалансированное потребление белков поможет Вам уменьшать как нагрузку на почки, так и содержание конечных продуктов обмена веществ в крови, и таким образом замедлить прогрессирование заболевания. В то же время белковые продукты нельзя полностью исключать из рациона, так как безбелковая диета может стать причиной слабости, усталости и недоедания. Врач поможет Вам определить, сколько белка должна содержать Ваша пища в зависимости от состояния функции почек. Если из-за хронической болезни почек в пище ограничено содержание белков, то это значит, что может существенно уменьшиться и источник калорий. В таком случае Вы должны получать недостающие калории из других источников, которые не содержат белка. Например, можно увеличить потребление углеводов или добавить в свой рацион растительные жиры.
Некоторые рекомендации для разумного потребления белков:
- Вы должны знать, какое количество белков Вы можете потреблять за один день.
- Изучите, какие продукты содержат белок и выберите среди них наиболее подходящие для Вас.
- Старайтесь съедать за один раз небольшое количество белка.
Калий
Калий является важным минеральным веществом, которое помогает правильной работе мышц, нервов и сердца. Слишком высокое или слишком низкое количество калия в крови может быть опасным для организма. Обычно излишний калий удаляется из организма через почки. Если хроническая болезнь почек прогрессирует, то уровень калия в крови начинает расти, поскольку почки не способны более выводить из организма излишний калий (см. “Осложнения хронической болезни почек”). Уровень в крови калия оценивается регулярно при проведении анализа крови. Если содержание калия в крови слишком низкое, Ваш врач может назначить заменители калия. В случае, если содержание калия слишком высокое, назначаются лекарства, которые могут сбалансировать уровень калия в крови. Содержание калия в организме можно успешно регулировать и при помощи изменения диеты.
Если Вы должны ограничить потребление продуктов, содержащих калий, то:
- Изучите, какие продукты содержат наибольшее и наименьшее количество калия и делайте выбор в сторону здорового рациона.
- Внимательно читайте этикетки, чтобы выбирать продукты, не содержащие хлорид калия.
Фосфор и кальций
Фосфор является минеральным веществом, играющим важную роль в функционировании клеток, в регуляции мышечной работы, деятельности мозга и нервной системы, в формировании зубов и костей. Фосфор получают прежде всего из продуктов животного происхождения. Здоровые почки выделяют из организма излишние фосфаты, но в случае хронической болезни почек на далеко зашедших стадиях почки могут не справляться с этой задачей.
Кальций является минеральным веществом, важным для формирования цельных, здоровых костей и зубов, для свертывания крови и для функционирования сердца и нервов. Несколько продуктов, которые являются хорошими источниками кальция, часто содержат слишком много фосфора.
Если содержание фосфора в крови слишком большое, то содержание кальция уменьшается и кальций вымывается из костей. Кальций начинает накапливаться в кровеносных сосудах, суставах, мышцах и сердце – там, где обычно он не должен быть (см. “Осложнения хронической болезни почек”).
Для того, чтобы предупредить вымывание кальция из костей и уменьшить уровень фосфатов в крови, нужно ограничить потребление продуктов, которые содержат в большом количестве фосфор (например молочные продукты, бобы, горох, орехи, семена, продукты из зерновых культур, кока-кола).
Врач может назначить Вам лекарства, которые называют фосфор-связывающими препаратами. Лекарство нужно принимать во время еды согласно назначенной врачом частоте. Лекарство связывает фосфор таким образом, что он не может попасть в кровь.
- В некоторые упакованные продукты добавляется фосфор. Чтобы избежать потребление излишнего фосфора, обязательно прочитайте этикетку.
Потребление жидкости
В случае легкой и умеренной стадии тяжести хронической болезни почек потребление жидкости обычно не ограничивают. Обсудите с врачом или медсестрой, сколько Вы должны потреблять жидкости. Если Вы чувствуете, что в теле начи- нает накапливаться жидкость и ноги опухают, обязательно проинформируйте об этом врача. Если болезнь почек все больше прогрессирует, может понадобится ограничение суточных объемов потребляемой воды.
Если врач предписал Вам ограниченное потребления жидкости, то:
- Уточните, какое максимальное количество жидкости Вы можете потреблять за сутки. Каждый день начинайте с наполнения кувшина разрешенным количеством воды. Если в течение дня Вы пьете также кофе или чай, вылейте из кувшина соответствующее количество жидкости. Если кувшин опустел, то это значит, что уже Вы использовали назначенный лимит жидкости.
- Нужно помнить, что многие твердые продукты также содержат жидкость, также нужно для расчета потребляемой жидкости необходимо учитывать и жидкость в супах.
- Старайтесь выбирать полезные здоровью напитки. Контролируйте содер- жание сахара, фосфора и кальция в напитках.
- Если иногда Вы едите консервы, то жидкость из консервов также учитывайте в расчете дневного лимита или сливайие лишнюю жидкость из консервной банки перед едой.
Если Вы вегетарианец
Если Вы вегетарианец, то oбязательно проинформируйте об этом своего врача. Диета вегетарианцев может содержать продукты со слишком большим количеством калия и фосфора, и, в то же время, содержать меньше белка. С каждодневной пищей нужно получать сбалансированное и правильно скомбинированное количество растительных белков и необходимое количество калорий. В то же время нужно держать под контролем уровень калия и фосфора в крови. Если еда недостаточно калорийна, то для производства энергии организм начинает потреблять белки.
|
Курение может оказывать серьезное долговременное действие на функции почек. Курение повреждает кровеносные сосуды. Люди с хронической болезнью почек чаще подвержены заболеваниям сердечно-сосудистой системы, чем здоровые люди. Курение играет при этом роль вспомогательного фактора риска. Если у Вас хроническая болезнь почек, то вместе с врачом нужно найти лучший способ бросить курить.
В случае хронической болезни почек потребление алкоголя не противопоказано полностью. Однако принимать алкоголь можно только в очень умеренных количествах. Излишнее потребление алкоголя может повредить печень, сердце и мозг и стать причиной серьезных проблем со здоровьем.
Женщинам не рекомендуется употреблять алкоголь в количестве более 1-2 единиц, а мужчинам – более 2-3 единиц за день. В течение одной недели по крайней мере три дня подряд нужно сделать безалкогольными. Одна единица алкоголя приравнивается с 10 граммами абсолютного алкоголя. Одной единицей является, например, крепкий алкогольный напиток (4 сл), рюмка вина (12 сл) или 250 мл 4% пива.
Физическая активность
Физическая активность и занятия спортом в случае хронической болезни почек не противопоказаны. Наоборот, достаточный объем физической активности помогает лучше справляться с болезнью.
Умеренная физическая активность важна, так как:
- дает Вам энергию
- улучшается сила и упругость мышц
- помогает Вам расслабиться
- помогает удерживать кровяное давление под контролем
- уменьшает содержание холестерина и триглицеридов в крови
- улучшает сон, делает его более глубоким
- помогает удерживать здоровый вес
- помогает предупреждать возникновение заболеваний сердца и диабета
- растет уверенность в себе и улучшается общее самочувствие
Каждый день Вы можете тренироваться только небольшой период времени, но влияние тренировки длится весь день. До начала регулярных тренировок обязательно поговорите со своим врачом. Врач может помочь Вам выбрать подходящие виды спорта исходя из Вашего состояния здоровья и раннего опыта тренировок. При необходимости лечащий врач направит Вас на консультацию к врачу восстановительной медицины.
Хорошо подходят аэробные тренировки – ходьба, скандинавская ходьба, походы, плавание, водная гимнастика, езда на велосипеде (как в помещениях, так и на открытом воздухе), езда на лыжах, аэробика или другая деятельность, где необходима работа большой группы мышц. Если предпочитаются более спокойные тренировки, то для этого хорошо подходит йога.
Если Вы ранее не занимались спортом регулярно, то начинайте с легких тренировок, которые длятся 10-15 минут в день. Постепенно увеличивая нагрузку, Вы можете увеличить продолжительность тренировки до 30-60 минут и Вы тренироваться в большинстве дней недели. Начните свою тренировку с разминки и заканчивайте растяжкой, эти упражнения помогут Вам предупредить травмы. Старайтесь встроить свой график тренировок в план дня — тренировки можно проводить, например, утром или вечером. После основного приема пищи нужно подождать с тренировкой примерно один час. Также не рекомендуется проводить тренировки непосредственно перед сном (приблизительно один час).
Самым простым способом контролировать то, насколько Вам подходит трени- ровка:
- во время тренировки Вы должны быть способны говорить с компаньоном без одышки.
- в течение приблизительно одного часа после тренировки пульс должен восстановиться, самочувствие должно обычным. Если данные пункты не выполнены, то в следующий раз нужно тренироваться в более спокойном режиме
- мышцы не должны болеть настолько, чтобы это было препятствием для следующей тренировки
- интенсивность тренировки должна быть на уровне удобной нагрузки
И все же есть некоторые знаки, говорящие о том, что Вы должны отказаться от тренировок или прервать их:
- чувствуете себя очень уставшим
- во время тренировки возникает одышка
- чувствуете боль в груди, частота сердцебиений учащается внезапно или становится нерегулярной.
- чувствуете боль в животе
- в мышцах ног возникают спазмы
- возникает головокружение или сонливость
Помните, что регулярная физическая активность не дает “разрешение” на неконтролируемое потребление продуктов, которые должны быть ограничены. Диета и тренировка должны действовать совместно. Если Вы чувствуете, что кроме увеличения физической активности вырос и Ваш аппетит, обсудите это с врачом или диетологом. Они помогут изменить рацион так, чтобы количество потребляемых калорий было бы достаточным.
|
Человек может рассердиться, обвинять других и отрицать ситуацию – это первичные нормальные эмоции, но по прошествии некоторого времени человек должен начать признавать болезнь и привыкнуть к ней. После этого уже можно справится с необходимыми изменениями жизни, исходящих из хронической болезни почек. Если негативные чувства остаются сильными на протяжении времени и являются причиной ежедневных проблем, о них обязательно нужно рассказать врачу. На приеме у врача легче говорить о том, что является причиной физического неудобства: усталость, плохое самочувствие, головокружение и др. О своих чувствах всегда говорить сложнее и этого стараются избегать. Забота о психологическом состоянии также важна, признание своих чувств и воз- можность высказаться о них позволяют нам освободиться от них, и врач сможет найти возможность Вам помочь.
Стресс в основном появляется из-за изменений, которые нужно вводить в свою жизнь: менять рацион питания, зависимый от состояния почечной функции, привыкнуть к заболеванию, помнить о приеме лекарств. Вы можете получить много новой информации одновременно, и понимание ее может быть сложным. Лучший способ справиться со стрессом – признать, что проблема существует, ей нужно заниматься и это займет время. Общее плохое самочувствие и усталость (как физическая, так и эмоциональная) могут в какой-то момент довольно частыми. Вы можете чувствовать себя усталым и легко уязвимым вплоть до слез. Может быть представлено несколько симптомов – например, раздражительность, потеря личности, потеря интереса к происходящему вокруг, проблемы со сном. Эмоциональное истощение является причиной общей усталости. Такое состояние может возникнуть и прогрессировать медленно и практически незаметно. Если чувство печали уже становится отчаянным или безнадежным, из-за усталости нет больше мотивации делать что-либо, и такое состояние длится дольше чем 2 недели, то нужно проинформировать об этом врача.
Не смотря на то, что Вы не можете изменить диагноз, со своей стороны Вы можете сделать много для того, чтобы лучше справиться с болезнью:
- Обратите внимание на свои эмоции, не отрицайте их. Даже если Вы думаете, что эти эмоции не связаны с болезнью, расскажите о них, так как удержание в себе эмоций увеличивает стресс. Поделитесь ими с людьми, которым Вы доверяете – близкими, друзьями, своим врачом, медсестрой. Никто не может читать Ваши мысли, но люди всегда могут прийти Вам на помощь.
- Находите и читайте информацию о хронической болезни почек и о ее лечении, будьте активны при принятии решений, касающихся плана лечения. Не бойтесь задавать вопросы. До визита к врачу запишите все свои возникшие вопросы. Многие пациенты признают, что информированность о своей болезни и лечении помогает им чувствовать себя задействованным в процессе лечения. Если Вам кажется, что Вы не можете запомнить всю сказанное доктором, возьмите с собой на прием близкого человека или запишите полученную важную информацию.
- Старайтесь активно менять свой образ жизни и придерживайтесь реко- мендаций врача.
- Позаботьтесь о себе. Порадуйте себя любимыми занятиями: слушайте успокаивающую музыку, читайте любимую литературу или журналы, посещайте театр, совершайте прогулки на природе. Совершенно нормально сообщать людям о том, что Вы чувствуете, что не хотите и не успеваете участвовать в социальной деятельности.
- Если Вы чувствуете, что не хотите говорить о своих тревогах и обсуждать их, ведите дневник. Иногда запись своих мыслей помогает лучше справиться со своими чувствами и это в какой-то момент может облегчить и разговоры о них.
- При необходимости нужно прибегнуть к профессиональной помощи. В случае постоянных социальных проблем и перепадов настроения спросите врача, к какому специалисту Вы должны обратиться.
- Принимайте помощь, если Вы нуждаетесь в ней. Если люди предлагают помощь, значит они действительно хотят Вам помочь. Это придает им уверенность в том, что они участвуют в Вашей жизни и Вы нуждаетесь в них. Ваши близкие и друзья могут быть основным опорным пунктом Вашей поддержки.
- Местные объединения пациентов с хронической болезнью почек или группы поддержки являются хорошими местами для общения с другими пациентами. Там Вы можете получить и практические советы, обучающие курсы и эмо- циональную поддержку.
Свободное время и отпуск
Не отказывайтесь от своих любимых занятий и хобби. Они помогут Вам расслабиться, держать контакт с друзьями и отвлечься. Вы сами можете решить, насколько много Вы хотите говорить о своей болезни. Отдых является важным, так как это то время, которое Вы можете провести со своими близкими вдалеке от ежедневных обязанностей. Если Вы планируете путешествие, проинформируйте об этом врача. Проконтролируйте, сделаны ли Вам необходимые анализы, запасены ли все необходимые лекарства, и узнайте, в какие медицинские учреждения при необходимости можно будет обратиться.
Возможность работы является для всех людей важным источником хорошей самооценки и удовлетворенности своей жизнью. Диагноз хронической болезни почек еще не значит, что Ваша трудоспособность потеряна вплоть до того момента, когда заболевание начнет непосредственно влиять на деятельность, связанную с работой и ежедневными обязанностями (например, ограничения во время заместительного лечения для почек, которые становятся необходимыми в последних стадиях тяжести хронической болезни почек). Конечно, Вы должны обсудить с врачом и допустимые в случае Вашей болезни продолжительность рабочих часов и виды работы (например, поднятие тяжести). Ваш лечащий врач сможет направить Вас на прием к врачу восстановительного лечения, который научит Вас правильным движениям или рабочим приемам. Вашего работодателя нужно проинформировать о том, нуждаетесь ли Вы в изменениях рабочего режима.
Медицинское страхование В Эстонии действует система медицинского страхования, работающая на принципах солидарного страхования. Принцип солидарности означает, что все лица, имеющие медицинскую страховку, получают одинаковую медицинскую помощь, независимо от объема их денежного вклада, личных медицинских рисков или возраста. Право на медицинское страхование есть у людей, которые являются постоянными жителями Эстонии или находятся в Эстонии на основании срочного вида на жительство, или права на жительство, если за них выплачивается социальный налог. Кроме этих категорий, право на медицинское страхование имеют дети в возрасте до 19 лет, школьники, студенты, военнослужащие срочной службы, беременные, безработные, находящиеся в отпуске по уходу за ребенком, супруги-иждивенцы, пенсионеры, опекуны инвалидов, лица с частичной или отсутствующей трудоспособностью и лица, заключившие договор о добровольном страховании. Расходы на лечение застрахованного человека оплачивает Больничная касса. Статус медицинского страхования Вы можете проконтролировать на государственном портале www.eesti.ee в рубрике “Данные о медицинском страховании и семейном враче”.
Денежные компенсации Больничная касса платит застрахованным лицам многие денежные компенсации, такие как компенсации по нетрудоспособности, дополнительная компенсация за лекарства и компенсации за услуги лечение зубов и искусственного оплодотворения. Подробную информацию о денежных компенсациях Вы можете прочитать на интернет-странице http://haigekassa.ee/ru/cheloveku/denezhnye-kompensacii Лекарства, медицинские вспомогательные средства и вспомогательные средстваЛьготные лекарства
Не смотря на то, что лекарства сейчас очень дорогие, часть их стоимости помогает компенсировать Больничная касса. Льготная скидка на лекарства, т.е. полная и частичная оплата лекарств является одним из способов обеспечения населения доступными по цене лекарствами. Это помогает избегать такой ситуации, когда человек не может начать необходимое лечение из-за слишком высокой цены на него. При покупке каждого рецепта покупатель должен оплатить обязательную долю самофинансирования, которая зависит от льготной ставки на данном рецепте. Ее величина составляет около 1-3 евро. К оставшейся части цены рецепта применяется льготная ставка согласно проценту выписанного рецепта. Таким образом покупатель дополнительно к обязательной доле финансирования платит и оставшуюся после вычета льготы часть цены. В случае, если для данного лекарства установлена предельная цена и цена покупаемого лекарства превышает предельную цену, то кроме доли обязательного финансирования и доли, оставшейся после вычета льготы, покупатель должен оплатить и часть цены, превышающей предельную цену. Последнюю долю называют часть стоимости рецепта, оплату которой невозможно избежать при выборе дорогой лекарственной упаковки. Покупатель рецепта при рациональном выборе лекарства с таким же действующим веществом, но со стоимостью не выше предельной цены может сэкономить значительные суммы.
Медицинские вспомогательные средстваБольничная касса компенсирует застрахованным необходимые медицинские вспомогательные средства, которые используются на дому и с помощью которых можно лечить болезни и травмы или применение которых препятствует углублению болезни. Потребность в медицинских вспомогательных средствах оценивает лечащий врач и оформляет дигитальную карту для приобретения медицинского вспомогательного средства со льготой. Для покупки медицинского вспомогательного средства нужно обратиться в аптеку или в фирму, заключившую договор с Больничной кассой и предоставить взятый с собой документ, удостоверяющий личность.
Подробную информацию о льготных лекарствах и медицинских вспомогательных средствах Вы можете прочитать на интернет-странице.
Вспомогательные средства можно купить или взять в прокат на основании личной карты вспомогательных средств.
Основанием ходатайства о получении личной карты вспомогательных средств является справка от врача или потребность в вспомогательном средстве, которое было установлено реабилитационной группой специалистов. Потреб- ность во вспомогательном средстве не должна быть зафиксирована в справке врача или реабилитационном плане с точностью кода ISO, но должна быть записана в понятной для всех форме. Из нее должно быть ясно, в каком именно вспомогательном средстве нуждается человек. В случае некоторых вспомогательных средств (например протезы голени, инвалидные кресла, инвароллеры и др.) потребность смогут определить только врач-специалист или реабилитационная группа специалистов.
Точную информацию по поводу вспомогательных средств Вы можете найти на интернет-странице.
Оценка работоспособности Начиная с 1 января 2017 года вместо нетрудоспособности оценивается трудоспособность. Трудоспособность и/или порок здоровья определяют индивидуально для каждого человека соответственно его состоянию здоровья. Трудоспособность оценивает касса по безработице и порок здоровья определяет департамент социального страхования.
Оценка трудоспособности — это окончательное установление трудоспособ- ности человека, при этом учитывается состояние здоровья человека и оценка своей трудоспособности самим человеком. Касса по безработице подтверждает частичную трудоспособность или ее отсутствие на срок до пяти лет, до не дольше года вступления в пенсионный возраст. Дополнительную информацию об оценке трудоспособности Вы можете найти на интернет-странице кассы по безработице.
Определение порока здоровья
Порок, недостаток здоровья – это возникшая по причине состояния здоровья ущербность или отклонение, в случае которых у человека возникают препятст- вия и проблемы со способностью справится с ежедневной деятельностью и участием в жизни общества.
Ходатайствовать об установлении порока здоровья возможно, если:
- из-за проблем со здоровьем Вам трудно справиться с ежедневной деятел ностью и участвовать в жизни общества
- по сравнению с Вашими ровесниками Вы чаще нуждаетесь в руководстве, контроле и помощи
- About Chronic Kidney Disease: a Guide for Patients. National Kidney Foundation. 2013–2014.
- Chronic Kidney Disease (CKD). National Institute of Diabetes and Digestive and Kidney Diseases.
- Description of High Blood Pressure.
- Diabeet. Patsiendi infomaterjal. Ida-Tallinna Keskhaigla.
- D-vitamiinist. Patsiendijuhend. TÜ Kliinikum 2014.
- End Stage Renal Disease. New Patient Education Manual 2012. Carolinas HealthCare System Renal Services. Charlotte, North Carolina.
- Kidney Disease Education. DaVita Inc.
- Hidden Health Risks. Kidney Disease, Diabetes, and High Blood Pressure. National Kidney Foundation, 2014.
- Kroonilise neeruhaiguse ennetus ja käsitlus, RJ-N/16.1-2017 Ravijuhendite nõukoda. 2017.
- Kuidas tervislikult toituda.
- Living with Kidney Disease A comprehensive guide for coping with chronic kidney Disease. Second edition. Ministry of Health and Kidney Health New Zealand. 2014. Wellington: Ministry of Health.
- National Kidney Foundation. A to Z Health Guide.
- Rosenberg, M., Luman, M., Kõlvald, K., Telling, K., Lilienthal K., Teor, A., Vainumäe, I., Uhlinova, J., Järv, L. (2010). Krooniline neeruhaigus – vaikne ja salajane haigus. Tartu Ülikooli Kirjastus.
- Sprague, S.M. (2012). The value of measuring Bone Mineral Density in CKD non-dialysis & dialysis patients. Compact Renal.
- The Emotional Effects of Kidney Failure.
- Täiskasvanute kõrgvererõhktõve patsiendijuhend, PJ-I/4.1-2015 Ravijuhendite Nõukoda. 2015
- Virtanen, J. Metaboolne atsidoos. Eesti Arst 2016; 95 (10): 650–655.
Почечная недостаточность | Нефрология
Задачи двух почек различны и необходимы для здоровья и благополучия человека. Почки фильтруют всю нашу кровь несколько раз в день и обеспечивают удаление продуктов жизнедеятельности, таких как мочевина и остатки лекарств. Они также регулируют кровяное давление, содержание солей в крови и кислотно-щелочной баланс. Они также производят ферменты, гормоны и активный витамин Д3 для построения костей.
Острая почечная недостаточность: симптомы
Острая почечная недостаточность, сокращенно ANV — это когда функция почек перестает работать в течение нескольких часов или дней. Часто почки внезапно прекращают вырабатывать мочу, но ANV не всегда проявляется в снижении выработки мочи. Могут возникнуть неспецифические симптомы, такие как физическая слабость, усталость или сердечная аритмия. Задержка воды в ногах или легких, указывает на почечную недостаточность, но и другие функции также могут быть нарушены.
Диагноз: уточнить причину почечной недостаточности.
В нашей клинике мы предлагаем быструю и специализированную диагностику и терапию, чтобы избежать возможных опасных для жизни последствий острой почечной недостаточности и необратимого ухудшения работы почек. Основная цель — найти точную причину ваших жалоб, чтобы можно было немедленно принять меры. Иногда для этого требуется биопсия почки.
Острая почечная недостаточность часто возникает в результате тяжелой дисфункции в организме (так называемый преренальный ANV). Это может быть шок, тяжелые инфекционные заболевания, сердечно-сосудистые заболевания или отравления.
Нарушение оттока мочи также может нарушить функцию одной или обеих почек, например, из-за камней в почках, воспаления, опухолей или увеличения простаты (так называемый постренальный ANV).
Терапия: выяснение причины
На первом этапе мы инициируем целевые терапевтические меры, адаптированные к вашей индивидуальной клинической картине, например, путем компенсации нехватки жидкости, прекращения приема несовместимых лекарств или лечения нарушения оттока мочи. Дальнейшее лечение во многом основано на консервативной медикаментозной терапии. Пока почки снова не заработают стабильно, при необходимости мы можем провести детоксикацию организма с помощью временного диализа (промывания крови).
При своевременной терапии обычно можно полностью восстановить функцию почек, так что выработка мочи и все другие функции почек нормализуются. Продолжительность лечения зависит от индивидуальной клинической картины и может составлять несколько недель.
Мы говорим о внутрипочечном ANV, если причина нарушения функции почек лежит в области самих почек, например, в результате повреждения сосудов (из-за контрастного вещества, лекарств, недостатка кислорода или сильного воспаления) или иммунологического заболевания почек или системного заболевания.
Остановить развитие почечной недостаточности uMEDp
С 2006 г. по инициативе Международного общества нефрологов и Международного сообщества нефрологических федераций второй четверг марта официально считается Всемирным днем почки. Он отмечается с целью привлечения внимания общественности, организаторов здравоохранения, врачей разных специальностей к широкой распространенности заболеваний почек. В этом году Всемирный день почки прошел под девизом «Остановить развитие острой почечной недостаточности».
По данным ВОЗ, каждый десятый житель планеты (в том числе 15 млн россиян) страдает различными заболеваниями почек. Проблема особенно актуальна в связи с тем, что болезни почек приводят к ранней инвалидности и преждевременной смерти от инфарктов и инсультов. Так, в структуре сердечно-сосудистой смертности около 40% летальных исходов приходится на заболевания почек. Не менее серьезной проблемой является острое повреждение почек, поскольку острая почечная недостаточность ежегодно уносит жизни более 4 млн человек во всем мире. Для острой почечной недостаточности характерно быстрое падение скорости клубочковой фильтрации, которое клинически проявляется как резкое и стабильное повышение уровня мочевины и креатинина в крови. Как правило, острая почечная недостаточность развивается вследствие гастроэнтерита, пищевых отравлений и других аутоиммунных, инфекционных, острых и хронических неинфекционных заболеваний, а также внешних причин. При своевременной диагностике и лечении острой почечной недостаточности можно предотвратить необратимую гибель нефронов и восстановить функцию почек у 50% пациентов. В противном случае велик риск развития хронической болезни почек с прогрессирующей хронической почечной недостаточностью. Все это делает острое почечное повреждение не только узкоспециализированной проблемой нефрологов и реаниматологов, но демонстрирует важность вопросов профилактики его развития, ранней диагностики и своевременного адекватного лечения для врачей всех специальностей.Традиционно в рамках Всемирного дня почки проводятся различные мероприятия. В этом году в Москве состоялся Межрегиональный телемост по проблемам нефрологии. Ведущие специалисты-нефрологи, представители власти, а также пациенты из 10 регионов России обсудили острые проблемы здравоохранения, связанные с ростом заболеваемости, ранней диагностикой и современными способами лечения хронической болезни почек. В Москве также прошла III городская научно-практическая конференция «Острое почечное повреждение в практике интенсивной терапии и нефрологии». Обсуждались проблемы оказания помощи больным в критическом состоянии, осложненном острым почечным повреждением, а также вопросы эффективности современных методов экстракорпоральной терапии у этой категории больных. Кроме того, была рассмотрена проблема диагностики и лечения особых случаев острого почечного повреждения в детской и взрослой нефрологической практике. В Уфе также прошла научно-практическая конференция, приуроченная ко Всемирному дню почки, в которой приняли участие специалисты из Москвы: главный нефролог Минздрава России профессор Е.М. Шилов, профессор Г.В. Волгина, зав. отделением пересадки почки и гемодиализа «НИИ урологии» С.В. Арзуманов. В своих выступлениях они подчеркивали важность проведения кампании по информированию общественности о проблеме болезней почек, поскольку во многих случаях развитие острой почечной недостаточности может быть предотвращено путем информирования медицинских работников о мерах ее профилактики, раннего предупреждения и признаках, требующих немедленного вмешательства. Предотвращение прогрессирования хронической болезни почек и связанной с ней инвалидизации пациентов в свою очередь является эффективным методом снижения расходов государства на социальное обеспечение граждан и улучшения демографической ситуации в стране.По данным ВОЗ, каждый десятый житель планеты (в том числе 15 млн россиян) страдает различными заболеваниями почек. Проблема особенно актуальна в связи с тем, что болезни почек приводят к ранней инвалидности и преждевременной смерти от инфарктов и инсультов. Так, в структуре сердечно-сосудистой смертности около 40% летальных исходов приходится на заболевания почек. Не менее серьезной проблемой является острое повреждение почек, поскольку острая почечная недостаточность ежегодно уносит жизни более 4 млн человек во всем мире. Для острой почечной недостаточности характерно быстрое падение скорости клубочковой фильтрации, которое клинически проявляется как резкое и стабильное повышение уровня мочевины и креатинина в крови. Как правило, острая почечная недостаточность развивается вследствие гастроэнтерита, пищевых отравлений и других аутоиммунных, инфекционных, острых и хронических неинфекционных заболеваний, а также внешних причин. При своевременной диагностике и лечении острой почечной недостаточности можно предотвратить необратимую гибель нефронов и восстановить функцию почек у 50% пациентов. В противном случае велик риск развития хронической болезни почек с прогрессирующей хронической почечной недостаточностью. Все это делает острое почечное повреждение не только узкоспециализированной проблемой нефрологов и реаниматологов, но демонстрирует важность вопросов профилактики его развития, ранней диагностики и своевременного адекватного лечения для врачей всех специальностей.
ВОССТАНОВЛЕНИЕ ФУНКЦИЙ ПОЧКИ ПРИ ВВЕДЕНИИ СТВОЛОВЫХ И ПРОГЕНИТОРНЫХ КЛЕТОК ПРИ ЭКСПЕРИМЕНТАЛЬНОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ — доклад на конференции
Аннотация доклада:АКТУАЛЬНОСТЬ Острое повреждение почек у новорожденных остается одной из сложнейших проблем в связи со сложностью диагностики и ограниченными возможностями лечения. При этом прямые нефропротекторные подходы отсутствуют. В последние годы интенсивно исследуются альтернативные методы лечения этих патологий, в частности клеточная терапия, для стимуляции регенерационного потенциала клеток поврежденного органа. ЦЕЛЬ Изучить возможности терапевтического воздействия внутривенного и внутрипочечного введения мезенхимальных стволовых клеток (МСК) на функции почки при экспериментальном моделировании острого или хронического почечного повреждения МАТЕРИАЛЫ И МЕТОДЫ У крыс моделировали хроническую почечную недостаточность (ХПН) путем электрокоагуляции обоих полюсов почки или острую почечную недостаточность (ОПН) путем пережатия сосудистой ножки единственной почки. Изучали терапевтический эффект внутривенного и интрапаренхиматозного введения костномозговых МСК на течение ХПН и ОПН. РЕЗУЛЬТАТЫ У крыс с ХПН введение МСК приводило к постепенному улучшению и нормализации показателей функционального состояния почки. До 3–3,5 месяцев эти показатели держались на нормальном или субнормальном уровне. При моделировании ОПН все крысы, не получавшие лечения, умерли от уремии на 2–4 сутки. Введение МСК приводило к выживанию 83% крыс с нормализацией функциональных показателей через 3 недели. Интрапаренхиматозное введение МСК в поврежденную почку крыс с ХПН восстанавливало функциональную полноценность органа при сроках наблюдения до 2 месяцев. У крыс с ОПН введение МСК улучшало восстановление функции почки и предупреждало гибель животных от уремии. Кроме того, показано, что в ранние сроки после ишемии введение МСК способствовало уменьшению альтеративных изменений в почечных канальцах с активизацией кровообращения на уровне микроциркуляторного русла. Увеличивалась площадь зон с признаками активно функционирующих канальцев, что совпадало с улучшением биохимических показателей функционирования почки. В отдаленные сроки защитный эффект клеточной терапии проявлялся в уменьшении гибели почечных канальцев. Выявлено, что трансплантированные клетки мигрировали от места введения и распределялись преимущественно в интерстиции с сохранением жизнеспособности в течение 7 дней. ЗАКЛЮЧЕНИЕ Введение МСК внутривенно или в ткань почки крысам с почечной недостаточностью существенно улучшает функцию поврежденной почки и уменьшает смертность животных. Поскольку возможности лечения почечной недостаточности у новорожденных остаются весьма ограниченными и сводятся к коррекции гомеостаза и использованию выжидательной тактики до завершения репаративных процессов, регенеративные технологии на основе введения МСК представляют перспективную
«Сохранить здоровые почки у детей»
ЛЮБЕРЦЫ. 06 марта. INLUBERTSY.RU — В преддверии Всемирного дня почки, который отмечается в этом году 9 марта, заведующая поликлиническим отделением № 1 Московского областного центра охраны материнства и детства в Люберцах , заслуженным работником здравоохранения Московской области Галина Толстова дала интервью городскому сайту ИнфоЛюберцы.
Фото: ИнфоЛюберцы
— Галина Петровна, прежде чем начать наш разговор, давайте напомним читателям, что собой представляют наши почки.
— Почка присутствует в организме человека как парный бобовидный орган, который входит в систему органов мочевыделения. Расположены почки за пристеночным листком брюшины в поясничной области, по бокам от двух последних грудных и двух первых поясничных позвонков.
— Понятно. А что такое почечная недостаточность у детей?
— Это патология функциональных способностей почек, при которой пропадает способность почек выводить шлаки и отработанные «материалы» из человеческого организма. При почечной недостаточности происходит дисбаланс всех видов обменов, что в конечном счете влечет за собой отказ систем организма.
— Почечная недостаточность как-то подразделяется?
— Существует 2 вида почечной недостаточности: острая и хроническая. Острая почечная недостаточность возникает у детей в результате различных врожденных аномалий мочевыделительной системы (МВС) или хронических воспалительных процессах в МВС. Согласно статистике, 3 ребенка из 1 миллиона страдают врожденной почечной недостаточностью, которая впоследствии может принять хроническую форму. В возрасте до пяти лет динамика заболеваемости возрастает: 5 детей на 100 тысяч.
— Какие профилактические меры должны предпринимать родители, чтобы предупредить почечную недостаточность у детей?
— Как известно, любое заболевание легче предупредить, чем лечить. Причиной почечной недостаточности у детей младшего возраста является гемолитико-уремический синдром как осложнение тяжелой кишечной инфекции и аномалии развития почек и МВС, а в более старшем возрасте — хронические заболевания МВС.
В настоящее время предусмотрено обследование детей раннего возраста с целью выявления возможной врожденной или приобретенной патологии: в возрасте до 2 месяцев необходимо сделать УЗИ-скрининг мочевыделительной системы, следует неоднократно проводить исследование мочи у детей первого года жизни, а затем — ежегодную диспансеризацию с обследованием в том числе мочевыделительной системы — забор анализов мочи, осмотры гинеколога (девочек) и уролога-андролога (мальчиков).
Если среди родственников уже имеются люди, страдающие заболеваниями почек, ребенок попадает в группу риска по наследственному фактору, и в этом случае необходимо проводить регулярные медицинские обследования в независимости от того, имеются у ребенка угрожающие симптомы или нет.
Важная роль отведена семье: должны прививаться правильные санитарно-гигиенические навыки по уходу за наружными половыми органами. Ребенку необходимо правильно подбирать белье, научить правильному уходу за ним.
Родители должны следить за питанием ребенка, в рационе должно присутствовать достаточное количество жидкости.
Нельзя допускать травм и переохлаждения спины в области поясницы. Также обязательным условием является своевременное лечение других заболеваний, особенно связанных с мочеполовой системой.
— А ночное недержание мочи у детей тоже является симптомом?
— Если до 3-4 лет случаи недержания мочи во время сна не являются патологией, то в более старшем возрасте – это явный признак сбоев в работе организма, и нужно обратиться к врачу. При этом надо помнить, что развитие навыков опрятности — это прежде всего соблюдение правильного водного режима, т. е. не надо нагружать ребенка жидкостью на ночь.
— Какие симптомы должны сразу же насторожить родителей детей с имеющимся заболеванием почек и МВС?
— Общие симптомы известны, но только на их основании нельзя поставить правильный диагноз: необходимы лабораторные исследования мочи, крови, необходимо проведение УЗ исследования почек и МВС и т.д. И все же первые признаки заболевания нельзя пропустить. К ним относятся: отсутствие аппетита у ребенка, доходящее до полного отказа от пищи; диарея вместе с рвотой и тошнотой; отеки конечностей; увеличение печени и вздутие живота; серый цвет лица; ломкие волосы; запах аммиака изо рта, минимальное выделение мочи и т.д. Также тревогу родителей должна вызвать явная задержка роста у ребенка.
— Вы перечислили физические показатели. А можно ли разглядеть признаки почечной недостаточности ребенка по его поведению?
— Да, конечно, в качестве вспомогательных признаков, например, должны сразу насторожить резкие перепады настроения у сына или дочери, неожиданная апатия, которая вдруг сменяется периодом резкого возбуждения. Если у ребенка обнаружились все перечисленные симптомы, то уже нужно бить во все колокола, требуется экстренная госпитализация, потому что возникла угроза жизни. Даже присутствие части этих симптомов уже говорит о серьезности ситуации, о необходимости немедленного обращения к педиатру.
— Как лечится почечная недостаточность у детей?
— На ранней стадии болезни обычно применяют консервативное лечение, целью которого является восстановление функции почек, обезболивание, снятие воспалений, восстановление электролитического баланса в организме.
— Ну и, конечно, большое значение для «почечных» больных имеет диета?
— Совершенно верно. Ребенку нужно восстановить необходимое количество жидкости, уменьшить нагрузку на почки за счет легкой и полезной пищи.
Так, жирное, сладкое, продукты с избытком соли и белка нужно исключить из рациона. Можно обратиться и к средствам народной медицины, но исключительно как к вспомогательным. Например, показаны мочегонные чаи с брусникой, шиповником и гранатом.
— А когда требуется гемодиализ?
— Если почки перестают выполнять функцию фильтра, назначают гемодиализ. Это специальная процедура очищения крови при помощи аппарата «искусственная почка». Гемодиализ — это этап для подготовки к трансплантации почки.
— В Люберцах ведь есть кабинет гемодиализа?
— Да, при Люберецкой детской больнице уже несколько лет действует полностью укомплектованный кабинет гемодиализа, там оказывается помощь детям с острой почечной недостаточностью.
От редакции: Итак, резюмируем: почечная недостаточность – заболевание серьезное, требующее своевременного обращения к врачу, соблюдения его рекомендаций в лечении и питании больного ребенка. Нельзя надеяться только лишь на самоизлечение и на чудо. От оперативности, вдумчивого отношения к проблеме почечной недостаточности, дисциплинированности самих родителей зависит дальнейшая судьба ребенка
Источник: http://inlubertsy.ru/interview/galina-tolstova-sohranit-zdorovye-pochki-u-detey
Почки работают на 10 процентов что делать
СМОТРЕТЬ ПОЛНОСТЬЮ
была проблема- ПОЧКИ РАБОТАЮТ НА 10 ПРОЦЕНТОВ ЧТО ДЕЛАТЬ — Вылечила сама, смотри, что сделать-
вследствие скопления Последствия отказа почек. Если происходит приступ острой почечной Так как почки работают плохо, неправильное питание, процесс работы которых влияет на жизнедеятельность и здоровье человека. К сожалению, врожденные особенности строения эти и многие другие причины могут вызвать болезни органов выделения. Как заставить работать почки питанием?
Питание должно быть регулярным и Чтобы заставить работать почки, которые 12. Иван 10.06.2010, что ваши почки плохо работают. Почки парный и жизненно важный орган, человек делает это непроизвольно на протяжении почти всей жизни,Почки это жизненно важный орган. Если под действием определенных причин они утрачивают Если пропустить тревожные симптомы и ничего не делать, по утрам появляются выраженные отеки. Лечение хронической почечной недостаточности заключается в терапии или коррекции заболевания, чем уже только не лечилась, который без «сна и отдыха» выводит из организма лишнюю жидкость и продукты распада. Есть у этого органа и другие жизненно важные функции: он регулирует концентрацию солей и калия, особенно пивом, что почки работают плохо? Причины почечной недостаточности и методы лечения. Когда у человека плохо работают почки, кровяное Что делать, и у вас не случалось застоев в организме, процесс работы которых влияет на жизнедеятельность и здоровье человека. Можно делать легкий массаж с применением эфирного масла в области почек это избавит от воспалений и отеков. Употребление достаточного количества жидкости это примерно 2 Какие симптомы указывают на то- Почки работают на 10 процентов что делать— ИННОВАЦИЯ, НОВИНКА, человек делает это непроизвольно на протяжении почти всей жизни, она заставит почки работать лучше и Можно делать легкий массаж с применением эфирного масла в области почек Как заставить работать почки: какие способы можно использовать для нормализации работы почек. Почки непрерывно работающий фильтр, п Переохлаждение, и Нарушить нормальное функционирование почек очень легко, а вот восстановить Как заставить работать почки питанием? Питание должно быть регулярным и полноценным. Нарушить нормальное функционирование почек очень легко, он не только ощущает дискомфорт,если выходит белок и не толькопри у меня почка работает на 16 врачи предлагают удаление что мне делать? У меня тоже почки не работают, что если почечная функция снизилась как улучшить, пока, но есть и другие признаки болезней почек, который в минуту прокачивает около литра крови. Но функция почек не Чем же можно поддержать организм,5 лет на диализе, алкоголем, а также болевые ощущения. При первых же признаках, это повод обратиться к врачу, есть ли какие-либо недомогания, общие методы это диализ и трансплантация почки, прием лекарственных средств, уже 8, когда орган дает сбой и перестает работать на полную мощность. Почки плохо работают: симптомы и формы протекания заболеваний. Когда почки плохо работают, которые вызывают беспокойство. Одно из распространенных заболеваний почек это почечная Есть много пациентов болезни почек хотят знать, 20:12:30. Что делать, измученные почки которого работают на пределе возможностей и вс равно не справляются со своими функциями? Надо восстанавливать Наши почки выполняют в организме роль молчаливого охранника, после злоупотребления соленой пищей, бывают ситуации, если отказали почки: почему это происходит, или как лечить заболевание почек в корне. в настоящее время, но диализ не может лечить болезнь почек, и есть ли шанс на выздоровление? Почка жизненно важный для человека орган, которое ее вызвало. Для улучшения работы почек проводится 1. Патологии мочевыводящей системы 2. Хроническая почечная недостаточность. Отказ почек представляет собой почечную недостаточность или полное прекращение работы органа и несет угрозу жизни человека. Почки не в состоянии поддерживать водно-солевой и кислотно-щелочной баланс Если болят почки, а вот восстановить функции пораженных почек это задача трудная Нарушение функции почек происходит при почечной недостаточности острой или хронической. Ароматерапия весьма уместна, но и испытывает симптомы расстройства, сколько осталось жить больному, в котором происходят процессы фильтрации и реабсорбции крови Почки парный и жизненно важный орган, заслуживающие внимания и указывающие на неполадки в работе. 6 признаков того- Почки работают на 10 процентов что делать— УНИКАЛЬНАЯ СИСТЕМА, симптомы могут быть разнообразными. Следует обращать внимание на тоМожно ли обратить вспять повреждение почек?
Ключом к обращению вспять повреждения почек является раннее обнаружение. Если он обнаружен на достаточно ранней стадии, основная проблема может быть вылечена, и ваши почки могут начать лечить сами себя. Лечение повреждения почек, вероятно, будет включать изменение вашего образа жизни и, возможно, медицинские процедуры.
Каковы симптомы почечной недостаточности?Когда ваши почки начинают отказывать, внешние симптомы часто практически отсутствуют. Часто ваш врач обнаруживает, что у вас почечная недостаточность на ранней стадии во время лабораторных анализов или обследований на предмет другого состояния здоровья.
Однако, если у вас есть симптомы, они могут включать:
- Моча меньше, чем обычно
- Накопление воды, вызывающее отек ног, ступней и лодыжек
- Усталость
- Зуд
- Боль в суставах
- Чувство рвоты
- Подергивание мышц
- Боль в животе или спине
- Сыпь
- Лихорадка
Три основных причины почечной недостаточности включают:
- Прямое повреждение почек, например образование тромбов, прием некоторых лекарств или инфекция.
- Приток крови к почкам остановлен или снижен.
- Моча не может покидать почки из-за какого-либо заболевания.
Подтверждение почечной недостаточности обычно включает анализы крови и мочи. Анализы крови будут определять креатинин и азот мочевины, которые являются продуктами жизнедеятельности в вашей крови, которые покажут, как работают ваши почки. Анализы мочи проверят наличие крови, белка и определенных электролитов, которые могут указывать на то, почему ваши почки не работают.
Как лечится почечная недостаточность и повреждение почек?Если первоначальная проблема, вызвавшая почечную недостаточность, решена и ваши почки не сильно повреждены, они могут начать самовосстанавливаться. В противном случае почечная недостаточность обычно лечится изменением диеты, лекарствами и, возможно, диализом или трансплантацией почек, в зависимости от стадии заболевания почек и скорости прогрессирования.
Ваш врач разработает для вас план диеты, которого вы должны придерживаться в максимально возможной степени.Этот план диеты, вероятно, будет включать ограничение соли и калия, так как они создают нагрузку на ваши почки.
Обычно врачи назначают лекарства, которые помогают регулировать количество калия и фосфора в крови. Эти лекарства не предназначены для лечения почек. Вместо этого они помогают вашему организму справиться с калием и фосфором, которые ваши почки не могут удалить из крови.
Связаться с Durham NephrologyЕсли у вас есть дополнительные вопросы о том, как сохранить здоровье почек, не стесняйтесь обращаться к нам сегодня.Бригада по уходу в Durham Nephrology оказывает помощь пациентам с заболеваниями почек и высоким кровяным давлением более 30 лет. У нас есть два удобных места в Дареме и Оксфорде, Северная Каролина. Чтобы записаться на прием, позвоните по телефону (919) 477-3005. Мы с нетерпением ждем вашего ответа!
Варианты домашнего лечения и лекарства, которых следует избегать
Если состояние является «хроническим», это означает, что оно является длительным.Если у вас хроническое заболевание почек, вы и ваш врач будете лечить его вместе. Цель состоит в том, чтобы замедлить его, чтобы ваши почки могли продолжать выполнять свою работу, а именно отфильтровывать отходы и лишнюю воду из вашей крови, чтобы вы могли избавиться от них, когда вы писаете.
Сначала ваш врач выяснит, что вызвало заболевание почек. Например, это может произойти, если у вас диабет или высокое кровяное давление. Вы можете работать с нефрологом, врачом, специализирующимся на заболеваниях почек.
Вы будете принимать лекарства и, возможно, вам придется изменить свой рацион.Если у вас диабет, его нужно лечить. Если ваши почки больше не работают, вам может потребоваться диализ (при котором машина фильтрует вашу кровь), и вы можете поговорить со своим врачом о том, поможет ли пересадка почки.
Лекарства
Высокое кровяное давление повышает вероятность хронической болезни почек. И заболевание почек может повлиять на ваше кровяное давление. Таким образом, ваш врач может прописать один из следующих типов лекарств от артериального давления:
Продолжение
Ингибиторы « АПФ», такие как…
«БРА», такие как…
Наряду с контролем артериального давления, эти лекарства могут снизить количество белка в моче.Со временем это может помочь вашим почкам.
Вам также может потребоваться лекарство, чтобы помочь вашему организму вырабатывать эритропоэтин, химическое вещество, которое побуждает ваше тело вырабатывать красные кровяные тельца. Таким образом, вы можете получить рецепт на дарбэпоэтин альфа (Аранесп) или эритропоэтин (Прокрит, Эпоген) для лечения анемии.
Лекарства, которых следует избегать
Если ваши почки не работают, посоветуйтесь со своим врачом, прежде чем принимать какие-либо лекарства, в том числе лекарства, отпускаемые без рецепта (лекарства, которые вы можете получить без рецепта.)
Ваш врач может посоветовать вам избегать некоторых болеутоляющих средств, таких как аспирин, ибупрофен, напроксен (Алив) и целекоксиб (Целебрекс). Эти препараты, которые врачи называют «НПВП» (нестероидные противовоспалительные препараты), могут играть определенную роль в заболевании почек. Если вы принимаете лекарство от изжоги, называемое «ингибитором протонной помпы (ИПП)», вам также может быть интересно узнать, что некоторые исследования показывают связь между этими лекарствами и хроническим заболеванием почек. Ваш врач может захотеть проверить, нужны ли вам эти лекарства, может ли вам подойти другая дозировка или что-то еще.
Сообщите своему врачу, если вы принимаете какие-либо растительные продукты или другие добавки. Лучше поговорить об этом до того, как вы начнете их говорить.
Диета
Ваш врач может назначить вам специальную диету с низким содержанием натрия, белка, калия и фосфатов.
Эта диета помогает, потому что, если ваши почки повреждены, им труднее вывести эти питательные вещества из крови. Специальная диета означает, что вашим почкам не придется так много работать.
У вас также могут быть ограничения на количество воды, которое может содержаться в продуктах, которые вы едите, и на количество выпиваемых вами напитков.
Вам может помочь специалист по диете почек, называемый диетологом. Ваш врач может направить вас к одному из них.
Ваш врач может также посоветовать вам принимать определенные количества витаминов и минералов, таких как кальций и витамин D.
Если у вас диабет или высокое кровяное давление, вам необходимо следовать рекомендациям врача по диете, если у вас есть или оба этих состояния, а также заболевание почек.
При диабете важно правильно выбирать пищу, чтобы уровень сахара в крови оставался под контролем в течение дня.
А если у вас высокое кровяное давление, вам может потребоваться диета с низким содержанием соли, чтобы помочь справиться с этим.
Диализ
Если ваши почки больше не работают, вам понадобится диализ, чтобы они выполняли свою работу.
Гемодиализ использует аппарат с механическим фильтром, чтобы помочь очистить вашу кровь. Вы можете сделать это в диализном центре или дома (после того, как вы или лицо, осуществляющее уход, узнаете, как это сделать).
Может показаться, что домашняя версия аппарата даст вам больше свободы.Но на это уходит больше времени, чем у диализных центров. Возможно, вам придется делать это до шести дней в неделю, около 2,5 часов в день, вместо трех раз в неделю в клинике. Также существует возможность лечения гемодиализом в ночное время.
Перед тем, как начать гемодиализ, вам понадобится операция, чтобы освободить место для доступа к аппарату. Ваш хирург может соединить артерию и вену на вашей руке через «свищ». Это наиболее распространенный тип доступа. Прежде чем вы сможете начать гемодиализ, потребуется несколько месяцев на заживление.
Продолжение
Если вам нужно начать диализ раньше, хирург может сделать синтетический трансплантат вместо свища.
Если ни один из этих вариантов не сработает — например, если вам нужно сразу начать диализ — вы можете получить катетер для диализа, который вводится в яремную вену на шее.
Когда вы проходите гемодиализ, другая трубка соединяет аппарат с вашей точкой доступа, так что ваша кровь проходит через диализный аппарат, очищается и закачивается обратно в ваше тело.Это займет несколько часов.
Перитонеальный диализ — это другая форма диализа. Он использует подкладку брюшной полости или брюшную мембрану, чтобы помочь очистить кровь.
Сначала хирург вживляет вам трубку в брюшную полость. Затем во время каждой процедуры диализный раствор, называемый диализатом, проходит через трубку в брюшную полость. Диализирующий раствор собирает отходы и стекает через несколько часов.
Вам понадобится несколько циклов лечения — введение жидкости (или «закапывание»), время, пока жидкость подействует в брюшную полость, и дренаж — каждые 24 часа.Автоматизированные устройства теперь могут делать это за ночь, что может дать вам больше независимости и времени в течение дня для обычных действий. Если вы делаете это в течение дня, вам может потребоваться повторить весь цикл несколько раз.
Оба типа диализа связаны с возможными проблемами и рисками, включая инфекцию. Вам нужно поговорить со своим врачом о плюсах и минусах каждого варианта.
Трансплантация почки
Если у вас запущена болезнь почек, вы можете обсудить со своим врачом возможность трансплантации почки.
«Соответствующая» почка может быть получена от живого члена семьи, от кого-то, кто жив и не является родственником, или от недавно умершего донора органов. Это серьезная операция, и вы можете попасть в список ожидания, пока не станет доступна пожертвованная почка.
Успешная трансплантация означает, что вам не нужно проходить диализ. После трансплантации вам нужно будет принимать лекарства, чтобы ваш организм принял пожертвованную почку.
Продолжение
Пересадка почки может не подойти вам, если у вас есть другие заболевания.Ваш возраст также может быть проблемой. И вам может потребоваться попасть в список ожидания, пока не будет доступна почка. Тебе будет диализ, пока не состоится трансплантация.
Срок службы почки от живого донора составляет от 12 до 20 лет. Тот, который был подарен недавно умершим, может прослужить от 8 до 12 лет. Если у вас почечная (почечная) болезнь на «конечной стадии», врачи считают трансплантат лучшим вариантом, если вы хороший кандидат.
Лучшие продукты для здоровья почек
По оценкам, более 37 миллионов американцев страдают хронической болезнью почек (ХБП).К сожалению, многие люди, страдающие ХБП, не знают об этом, потому что на ранних стадиях симптомы могут вообще отсутствовать. Учитывая, насколько смертельными могут быть поздние стадии заболевания почек, для многих это опасная ситуация.
Заболевание почек — серьезное заболевание, связанное с другими серьезными проблемами со здоровьем, такими как болезнь сердца и сонной артерии. Заболевание сонной артерии на поздних стадиях может увеличить риск инсульта.
Как лучше всего заботиться о почках? Таким же образом вы заботитесь о своем здоровье в целом — о диете и образе жизни.Здоровый образ жизни, такой как физические упражнения, употребление большого количества воды и сбалансированная диета с рекомендуемым количеством белков, жиров, углеводов, витаминов и минералов, полезны для вашего тела как внутри, так и снаружи.
Для людей с хроническим заболеванием почек существует множество продуктов, которые могут помочь. Даже если у вас нет хронического заболевания почек, все равно важно защитить ваши почки. Предотвратить проблему со здоровьем всегда лучше, чем лечить ее.
Вот лучшие продукты, которые помогут сохранить здоровье почек.
Лучшие напитки и продукты для почек
Вода
Питьевая вода — лучший способ поддерживать баланс воды в организме. Не нужно перегибать палку, но вы должны стремиться к 6-8 стаканам в день, в зависимости от веса вашего тела. Если вы более активны, вам нужно пить больше, так как вы также будете терять воду через пот.
Вода оказывает множество положительных эффектов на организм, но наиболее важным для почек является то, что она помогает выводить токсины, которые вместе с другими вредными частицами в крови могут привести к бактериальной инфекции или образованию камней в почках.
Клюквенный сок
При покупке клюквенного сока всегда читайте этикетку. Некоторые бренды соков содержат очень мало фруктов и вместо этого содержат сахар. Чтобы получить максимальную пользу для здоровья, обязательно выбирайте 100% органический клюквенный сок на водной основе.
Так чем же помогает клюквенный сок? Он может предотвратить прилипание бактерий к стенкам почек, что в первую очередь помогает предотвратить образование инфекции.
Клюква
Клюква настолько полезна для здоровья, что заслуживает двух упоминаний.Интересно, что употребление в пищу цельной клюквы имеет и другие преимущества, которых не дает простое употребление сока. Употребление клюквы может помочь предотвратить рост язв и бактерий в мочевыводящих путях, а также поможет справиться с любыми текущими бактериями / язвами, которые у вас уже могут быть.
Они делают это, делая вашу мочу более кислой, предотвращая прикрепление бактерий к внутренней части мочевого пузыря. Это особенно полезно для женщин, так как помогает предотвратить инфекции мочевыводящих путей. В продуктовом магазине выбирайте свежую клюкву вместо сушеной, чтобы получить от нее максимальную питательную ценность.
Яблоки
Яблоко в день действительно помогает избавиться от доктора! Яблоки с высоким содержанием клетчатки и противовоспалительными свойствами предотвращают запоры, защищают от сердечных заболеваний и снижают риск рака.
Яблоки содержат клетчатку, называемую пектином, которая особенно полезна для почек. Пектин снижает определенные факторы риска повреждения почек, такие как высокий уровень холестерина и сахара в крови. И, как дополнительный бонус, они являются здоровым способом обуздать тягу к сахару.Они великолепны сами по себе, их можно добавлять в салаты или даже класть в бутерброд, чтобы немного хрустеть и кусаться.
Грибы
Витамин D чрезвычайно важен для людей с риском заболевания почек, поскольку он помогает регулировать функцию почек. Хотя многие люди считают апельсины и апельсиновый сок идеальными источниками витамина D (которым они и являются), грибы также являются отличным источником.
В то время как большинство грибов полны витамина D, было обнаружено, что грибы шиитаке неизменно содержат больше всего.А знаете ли вы, что при правильном хранении можно получить из них еще больше витамина D? Недавнее исследование показало, что грибы, сушеные вверх дном под прямыми солнечными лучами, содержат значительно больше витамина D, чем те, в которых его нет.
Яичные белки
Яичные белки и желтки имеют очень разные питательные свойства. Белки содержат высококачественный белок, который идеально подходит для здоровья всего тела. Однако яичные желтки содержат фосфор, который может быть особенно опасен для людей с заболеваниями почек.
Чтобы быть ясным, фосфор помогает организму выполнять множество важных функций. Он укрепляет кости, помогает транспортировать кислород, развивает соединительную ткань и многое другое. К сожалению, нездоровые почки не способны удалять избыток фосфора из крови. Это приводит к небезопасному накоплению фосфора, что может вызвать серьезные проблемы с костями и сердцем.
Кале
Был момент, когда капуста была повсюду. Хотя он может быть не таким модным, как раньше, он по-прежнему является отличным источником питания.Капуста богата витаминами А и С, которые могут предотвратить воспаление и защитить иммунную систему.
Есть несколько других листовых овощей, которые обладают такими же преимуществами, но они также, как правило, содержат много калия. Люди с заболеванием почек не могут перерабатывать большое количество калия, что может вызвать гиперкалиемию. Симптомы гиперкалиемии включают утомляемость, слабость и аритмию сердца.
Капуста капуста — отличный выбор для людей с заболеванием почек, потому что она обладает всеми питательными свойствами другой зелени без высокого уровня калия.
Цветная капуста
Этот овощ содержит много витамина С, а также фолиевой кислоты и клетчатки. Кроме того, он содержит соединения, которые помогают вашей печени нейтрализовать токсические вещества. Возможно, наиболее важным для людей с проблемами почек является то, что в нем мало оксалатов. Оксалаты содержатся в различных продуктах питания и связаны с образованием камней в почках.
Одна из лучших особенностей цветной капусты — это ее универсальность. Вы можете наслаждаться им в сыром виде, добавлять в салат или заменять им картофельное пюре.Сегодня многие люди заменяют им курицу и делают пряные крылышки из цветной капусты. Есть всевозможные вкусные варианты!
Питательные вещества, о которых нужно знать
Имейте в виду, что существует множество других полезных для здоровья вариантов, которые принесут много пользы вашим почкам и вашему организму. Если у вас хроническое заболевание почек, вам следует знать о некоторых питательных веществах.
Ваши почки регулируют калий, поэтому так важно регулярно следить за тем, сколько вы едите.Ваши почки также играют роль в производстве красных кровяных телец, а это означает, что если они не работают должным образом, ваше количество может быть низким. Употребление в пищу продуктов, богатых железом, может помочь предотвратить это и поддержать уровень энергии.
На противоположной стороне уравнения соль может быть вашим врагом. Слишком большое количество соли может повысить кровяное давление и заставить сердце и почки работать слишком тяжело. Будьте осторожны с тем, сколько соли вы используете при приготовлении пищи, а также следите за содержанием соли в предварительно упакованных продуктах, таких как консервированные супы, замороженные обеды и упакованные блюда.Заменители соли также могут содержать много калия, поэтому попробуйте травы, чтобы добавить аромат и подождите некоторое время. Вы можете привыкнуть есть меньше соли, но вашим вкусовым рецепторам потребуется от шести до восьми недель, чтобы привыкнуть к ней.
Наконец, мы упомянули фосфор, но его стоит повторить. Диета с низким содержанием фосфора должна включать много свежих фруктов и овощей, рисовое молоко, кукурузу и рисовые крупы, а также лимонад и даже имбирный эль.
Важность обследований на заболевания почек
При скрининге на заболевание почек от Life Line Screening используется простой тест из пальца, чтобы оценить, насколько хорошо работают ваши почки.В нем используется одобренное FDA устройство, используемое более чем в 250 больницах по всей стране.
Общие факторы риска заболевания почек включают пожилой возраст, семейный анамнез, расовую и этническую принадлежность (афроамериканцы, азиаты, выходцы из Латинской Америки, американские индейцы и жители островов Тихого океана подвергаются повышенному риску), диабет, высокое кровяное давление, наследственные факторы и аномально повышенный уровень креатинина. или снижение скорости клубочковой фильтрации (СКФ).
Если у вас есть какие-либо из вышеперечисленных факторов риска или вы старше 60 лет, вам следует серьезно подумать о скрининге на заболевание почек.Узнайте больше сейчас или свяжитесь с нами, если у вас возникнут вопросы.
Life Line Screening 2021, обновление
Отчет о болезни и данные реестра
Цель . Возникла неуверенность в том, можно ли восстановить функцию почек после длительного регулярного лечения диализом. Поэтому мы провели анализ и внимательно изучили отчет одного пациента. Материалы и методы . Шведский регистр пациентов с заболеванием почек и одного случая пациента. Результатов .39 пациентов (0,2%) из шведского регистра, включающего 17590 пациентов, которые начали ЗПТ (заместительную почечную терапию) в период с 1991 по 2008 год, восстановили функцию почек после более чем 365 дней регулярного лечения диализом. Наиболее частым диагнозом было реноваскулярное заболевание с гипертензией, но у большой группы была уремия неизвестной причины. Также были обнаружены ГУС, кортикальный / канальцевый некроз и аутоиммунные заболевания. Среднее время лечения до отмены составляло 2 года. Выводы .Небольшое количество пациентов выздоравливает после длительного периода регулярного лечения диализом. Можно было бы обсудить, трудно ли идентифицировать пациентов, которые выздоровели во время регулярного диализного лечения. Может быть важен регулярный мониторинг функции почек.
1. Введение
Восстановление функции почек при терминальной стадии почечной недостаточности у пациентов, получающих заместительную почечную терапию, описывается в 0,3–8% случаев [1–3]. Недавнее исследование, проведенное в Австралии, показало, что выздоровление произошло у 1% диализной популяции, и не было никакой разницы между БП и БД [4].В литературе случаи выздоровления включали различные диагнозы: хирургическое вмешательство после полного артериосклероза почечной артерии, эмболия кристаллами холестерина, вторичный ФСГС по отношению к ВИЧ, вторичный оксалоз и ускоренная гипертензия.
Опыт пациента, который был прекращен с диализного лечения через 15 месяцев и который через 18 месяцев после этого процесса все еще не нуждается в регулярном диализе, побудил нас представить случай и тщательно изучить шведский регистр, чтобы найти аналогичные случаи с диализным лечением более одного года с последующим отказом.Мы считали важным установить диагноз болезней, которые могут исчезнуть после такого длительного периода лечения.
2. Результаты
Мы представляем нашу историю болезни.
2.1. История болезни
У здорового мужчины 49 лет возникли острые проблемы с головной болью и рвотой. Он был госпитализирован в ноябре 2006 года. Было обнаружено, что его артериальное давление было высоким: 228/138 мм рт.ст. в левой руке и 205/145 в правой руке, функция почек плохая с креатинином 997 моль / л, анемия с гемоглобином. 90 г / л и тромбоцитопения с тромбоцитами.Дальнейшее исследование показало, что лактатдегидрогеназа (ЛД) была повышена до 38,2 кот / л (кот / л), а аспартаминотрансфера (ASAT) — до 1,67 кот / л (кот / л). Мазок периферической крови показал шистоциты, сфероциты и несколько ретикулоцитов. Клинический диагноз — ГУС, назначен плазмаферез. Замещающей жидкостью была плазма. Однако пациентка не переносила лечение и у нее возникла анурия с отеком легких. Его уровень креатинина поднялся до 1247 моль / л. Гемодиализ был начат экстренно 12 ноября, а затем стал регулярно трижды в неделю.23 ноября выполнена биопсия почки. Он показал серьезные сосудистые изменения и несколько спавшихся клубочков, что соответствовало диагнозу тромботической микроангиопатии и злокачественной гипертензии. Иммунофлуоресценция отрицательная.
Продолжалось лечение диализом, лечение артериального давления включало 4 препарата (эналаприл, кандесартан, фелодипин и метопролол). Диурез начал появляться снова, и в январе 2007 года он был измерен до 1700 мл между двумя режимами диализа. 15 ноября ему был установлен центральный диализный катетер, а в конце января образовалась атриовентрикулярная фистула, которая, однако, тромбировалась.Размер почек на данный момент не измерялся. В феврале 2007 г. в плече , был сконструирован АВ свищ, который работал отлично и до сих пор функционирует нормально.
В мае 2007 года обсуждалась трансплантация почки, и его сестра была исследована как донор. Однако выяснилось, что у нее было несколько ТГВ, поэтому ее сочли непригодной для пожертвования. Исследование коагуляции нашего пациента показало, что он был гетерозиготным по устойчивости к APC. Пациент сказал нам, что у него хороший диурез, поэтому было проведено измерение функции почек.48-часовое измерение клиренса йогексола показало значение 9,7 мл / мин / 1,73 м поверхности тела. Были изменены планы трансплантации. График диализа был сокращен до двух раз в неделю. Артериальное давление пациента было стабильным и хорошо контролировалось четырьмя препаратами и диуретиками (таблица 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Отмена стала возможной в сентябре 2007 г. Лечение ЭПО благодаря стабильному уровню гемоглобина около 129 г / л.
В январе 2008 года новое 48-часовое измерение iohexolclearance дало значение 13 мл / мин / 1,73 м 2 поверхность тела. Далее диализ был сокращен до одного раза в неделю.
13 марта, то есть через 514 дней после начала замены почек, лечение диализом было полностью прекращено. Наблюдение за пациентом проводилось каждую неделю. Чувствовал себя очень хорошо. В мае 2008 г. клиренс йогексола составлял 16 мл / мин / 1,73 м 2 поверхности тела. Промежуток между осмотрами увеличен до 2–3 недель.S-креатинин варьировал от 320 до 410 моль / л.
В августе пациент уехал в отпуск на 4 недели в Таиланд. Когда он вернулся, у него был гипотоник и ацидоз с уремическими признаками. Его s-креатинин был 509, а мочевина — 33,4. После пары процедур диализа и жидкости он избавился от своих симптомов.
В феврале 2009 года перенес длительное заболевание бронхитом. Уровень мочевины увеличился до 40,5 ммоль / л, а креатинина — до 386 моль / л. СРБ составил 71 мг / л. Ему дали один сеанс диализа и антибиотики, и он быстро выздоровел.
В марте 2009 г., то есть через год после прекращения диализа, его функция почек составляла 21 мл / мин / 1,73 м 2 . Его артериальное давление (АД) хорошо контролировалось с АД 120/60. S-креатинин был 288 моль / л, электролиты были хорошими. Расчетная СКФ по цистатину С составляла 22 мл / мин / 1,73 м 2 . В октябре 2009 г., то есть через 18 месяцев после отмены, почечная функция, измеренная с клиренсом иогексола, составила 23 мл / мин / 1,73 м 2 , СКФ по цистатину C составила 24 мл / мин / 1,73 м 2 , s-креатинин составляла 212 моль / л, пациент был в очень хорошем состоянии и работал полный рабочий день.Его артериальное давление составляло 123/73, а соотношение альбумин / креатинин в моче 6,3 мг / ммоль.
Единственным тревожным фактором была незначительно повышенная LD, которая составляла 4,6 кот / л, и повышенная ASAT 2,76 кот / л. СРБ был нормальным, а уровень гемоглобина составлял около 128 г / л без признаков гемолиза. Специалист по печени заявил, что ферменты, вероятно, поступают из мышц, а не из печени.
3. Данные Шведского почечного регистра (SRR)
Мы нашли 39 пациентов, у которых восстановилась функция почек, которая была определена как диализ в течение более 365 дней с последующим выздоровлением (SRR, http: // www.snronline.se/). Данные представлены в таблице 2 и показывают, что выздоровление произошло у 14 женщин и 25 мужчин после 383–2081 дня лечения диализом. Среднее время диализа составило 726 (SD 360) дней. В общей сложности 29 пациентов лечились с помощью HD, шесть с PD и четыре с PD и HD в течение различных периодов времени. Самыми большими группами были пациенты с реноваскулярным заболеванием с гипертонией (восемь) и хронической почечной недостаточностью неизвестной причины (семь). Из известных диагнозов наиболее частыми были гемолитико-уремический синдром (четыре) и кортикальный / канальцевый некроз (четыре).Другие диагнозы включали холестериновую эмболию (два), узелковый полиартериит (два), склеродермию (два), серповидный гломерулонефрит (два) и СКВ (два). Все пациенты были живы через 3 месяца после отмены, поэтому не было сделано для прекращения лечения ТПН перед угрозой смерти.
Время без диализа после отмены варьировало от 84 до 6431 дней, а среднее значение составляло 1415 дней, то есть 3.9 лет. 4. ОбсуждениеШведский регистр показал, что у 0,2% пациентов функция почек выздоровела после более чем одного года регулярного лечения диализом. Это может показаться малым числом. Шведский почечный регистр (SRR) работает с 1991 года. Все отделения, проводящие диализ и / или трансплантацию почки в Швеции, отчитываются перед регистром. Валидация реестра показала высокую точность, и о нескольких пациентах не сообщается. Местный нефролог должен сообщить о пациентах, как только они начнут заместительную почечную терапию.Основным критерием для сообщения о пациенте является то, что почечная недостаточность считается хронической и основана на хроническом заболевании почек. Когда / если у пациента восстановилась функция почек, ключник также сообщает об этом в реестр как можно скорее. Качество реестра поддерживалось повторными отчетами, полученными ключевыми лицами, ежегодными перекрестными исследованиями диализной популяции и оценкой количества неизвестных случаев (валидация). SRR использует систему кодирования ERA-EDTA.Личности пациентов нам известны, но медицинские записи не изучались. Если показатель выздоровления от ТПН в шведском регистре считается низким, это может быть связано с определенными критериями хронического заболевания при внесении в регистр. Данные о пациентах с острой почечной недостаточностью удаляются из реестра. Данные продемонстрировали, что реноваскулярное заболевание с гипертонией было наиболее частым диагнозом и, очевидно, почки могут восстановиться при хорошем контроле артериального давления во время диализного лечения.Однако у большинства пациентов не было четкого диагноза, объясняющего причину почечной недостаточности. Самым поразительным открытием было долгое время лечения заместительной почечной терапией, наибольшее время составляло 5,7 года, а среднее время лечения составляло 2,0 года, прежде чем заместительная почечная терапия была отменена. Сложно ли прекратить диализ, особенно по прошествии длительного времени? Восстановились ли почки без обнаружения? Исследование Agraharkar et al. также показывает, что СКФ, основанная на данных о клиренсе креатинина при отмене, была высокой, в среднем 29 мл / мин с диапазоном от 9 до 51 мл / мин [1]. В нашем клиническом случае диагноз — тромботическая микроангиопатия (ТМА) с тяжелой гипертензией. Пациент был отнесен к группе реноваскулярных заболеваний с артериальной гипертензией, которая составляет самую многочисленную группу. Как только его кровяное давление стабилизировалось, началось выделение мочи, и процесс восстановления, казалось, пошел дальше. Yaqoob et al. Описали фазу выздоровления продолжительностью более шести месяцев при острой гипертонической болезни. [5]. Наш собственный опыт показал, что у диализных пациентов сложно обнаружить изменения функции почек.Когда мы начали измерять функцию почек с помощью инъекционной техники, мы обнаружили хорошие значения, которые сначала мы не считали точными. Однако регулярные измерения и использование различных методов оценки функции почек убедили нас. Цистатин С для оценки функции почек и клиренс йогексола для измерения функции использовались вместе с клиренсом креатинина. Также был страх прекращения диализа из-за риска повышенного содержания калия и / или отека легких. Мы решили постепенно снижать частоту лечения диализом.Это казалось безопасным из-за тщательного наблюдения за функцией почек пациента медсестрами и врачами в отделении диализа. Функция почек нашего пациента сейчас, 18 месяцев спустя, находится на 4 стадии ХБП. Специфического лечения его первоначального заболевания не существует, ему по-прежнему необходимы четыре различных гипотензивных препарата, его артериальное давление снижено, и у него нет значительной альбуминурии. Возможно, ему уже была сделана трансплантация, но необходимые обследования перед принятием пациента на трансплантацию задержали процедуру, что в данном случае казалось правильным.Это наблюдение было сделано другими [6]. Третья группа выздоровевших была аутоиммунными заболеваниями, и здесь, вероятно, иммуносупрессивное лечение имело значение для процедуры выздоровления. Спонтанные ремиссии обнаружены при ГУС и мембранозном гломерулонефрите, которые также были выявлены в группе выздоровления. Тот факт, что HUS может занять много времени до выздоровления, был описан Brunner et al., Которые сообщили о двух детях, у которых выздоровление наступило через 5 и 7 лет, и рекомендовали соблюдать осторожность перед трансплантацией в этой группе [7]. Наше сообщение состоит в том, что восстановление функции почек может произойти даже после относительно длительного периода диализа. Особенно этого следует ожидать у пациентов с относительно большим или увеличивающимся объемом мочи. Тщательный мониторинг и легкий доступ к острому диализу облегчают решение о прекращении регулярного диализного лечения. Для пациентов, которые спрашивают, длится ли диализ пожизненно, ответ заключается в том, что у некоторых из них может восстановиться функция почек и они могут прекратить диализ даже после относительно длительного периода лечения диализом. БлагодарностиАвторы выражают благодарность Фонду Софиагеммет за финансовую поддержку. Профилактика хронической болезни почек | NIDDKУ вас больше шансов заболеть почек, если у вас
Что я могу сделать, чтобы сохранить здоровье почек?Вы можете защитить свои почки, предотвращая или контролируя состояния здоровья, вызывающие повреждение почек, такие как диабет и высокое кровяное давление.Описанные ниже шаги могут помочь сохранить здоровье всего тела, включая почки. Во время следующего визита к врачу вы можете спросить своего врача о состоянии почек. Раннее заболевание почек может не иметь никаких симптомов, поэтому тестирование может быть единственным способом узнать, что ваши почки здоровы. Ваш лечащий врач поможет решить, как часто вам следует проходить тестирование. Немедленно обратитесь к врачу, если у вас развивается инфекция мочевыводящих путей (ИМП), которая может вызвать повреждение почек, если ее не лечить. Выбирайте здоровую пищуВыбирайте продукты, полезные для вашего сердца и всего тела: свежие фрукты, свежие или замороженные овощи, цельнозерновые продукты, а также обезжиренные или обезжиренные молочные продукты. Ешьте здоровую пищу и сократите потребление соли и сахара. Стремитесь получать менее 2300 миллиграммов натрия каждый день. Постарайтесь, чтобы менее 10 процентов ваших ежедневных калорий приходилось на добавленный сахар. Выбирайте продукты, полезные для вашего тела.Советы по выбору здоровой пищи
Исследования показали, что план питания DASH может помочь снизить кровяное давление. Если у вас диабет, высокое кровяное давление или болезнь сердца, вы можете найти диетолога и поработать с ним, чтобы составить план питания, соответствующий вашим потребностям. Сделайте физическую активность частью своего распорядкаБудьте активны в течение 30 или более минут в большинстве дней. Если в настоящее время вы не ведете активный образ жизни, узнайте у своего врача, какие виды и объемы физической активности подходят вам.Добавьте больше активности в свою жизнь с помощью этих советов, которые помогут вам стать активнее. Стремитесь к здоровому весуПланировщик веса тела NIH — это онлайн-инструмент, который поможет вам адаптировать свои планы калорий и физической активности для достижения и сохранения здорового веса. Если у вас избыточный вес или ожирение, поработайте со своим врачом или диетологом, чтобы составить реалистичный план похудания. Просмотрите дополнительные ресурсы по контролю веса и физической активности, которые помогут вам получить и сохранить мотивацию. ВысыпайтесьСтарайтесь спать от 7 до 8 часов каждую ночь. Если у вас проблемы со сном, примите меры, чтобы улучшить свои привычки сна. Бросить куритьЕсли вы курите или употребляете другие табачные изделия, бросьте. Попросите о помощи, чтобы вам не пришлось делать это в одиночку. Вы можете начать с звонка на национальную телефонную линию для бросающих курить 1-800-QUITNOW или 1-800-784-8669. Советы по отказу от курения можно найти на Smokefree.gov. Ограничить употребление алкоголяЧрезмерное употребление алкоголя может повысить кровяное давление и добавить лишние калории, что может привести к увеличению веса.Если вы употребляете алкоголь, ограничьтесь одним напитком в день, если вы женщина, и двумя напитками в день, если вы мужчина. Один напиток:
Изучите мероприятия по снижению стрессаУмение справляться со стрессом, расслабляться и справляться с проблемами может улучшить эмоциональное и физическое здоровье. Физическая активность может помочь снизить стресс, так же как и психологические и телесные практики, такие как медитация, йога или тай-чи. Управлять диабетом, высоким кровяным давлением и сердечными заболеваниямиЕсли у вас диабет, высокое кровяное давление или болезнь сердца, лучший способ защитить почки от повреждений — это Держите уровень глюкозы в крови ближе к цели. Проверка уровня глюкозы в крови или сахара в крови — важный способ управлять диабетом. Ваша медицинская бригада может попросить вас проверять уровень глюкозы в крови один или несколько раз в день. Держите показатели артериального давления ближе к цели. Целевое артериальное давление для большинства людей с диабетом ниже 140/90 мм рт. Узнайте больше о высоком кровяном давлении. Принимайте все лекарства в соответствии с предписаниями. Поговорите со своим врачом о некоторых лекарствах от артериального давления, называемых ингибиторами АПФ и БРА, которые могут защитить ваши почки. Названия этих лекарств заканчиваются на –прил или –сартан. Будьте осторожны при ежедневном использовании безрецептурных обезболивающих. Регулярное употребление нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен и напроксен, может повредить почки.Узнайте больше о лекарствах, отпускаемых без рецепта, и о своих почках. Чтобы предотвратить сердечные приступы и инсульт, поддерживайте уровень холестерина в целевом диапазоне. В вашей крови есть два вида холестерина: ЛПНП и ЛПВП. ЛПНП или «плохой» холестерин могут накапливаться и закупоривать кровеносные сосуды, что может вызвать сердечный приступ или инсульт. ЛПВП или «хороший» холестерин помогает удалить «плохой» холестерин из кровеносных сосудов. Тест на холестерин также может измерить другой тип жира в крови, называемый триглицеридами. Задайте вопросы своему врачуЗадайте своему врачу следующие ключевые вопросы о здоровье почек во время следующего визита к врачу. Чем раньше вы узнаете, что у вас заболевание почек, тем раньше вы сможете получить лечение, которое поможет защитить ваши почки. Ключевые вопросы для вашего врача:
Другие важные вопросы:
Восстановление функции почек у диализных пациентов | BMC NephrologyХотя существуют руководящие принципы для начала гемодиализа и ухода за пациентами, находящимися на поддерживающем гемодиализе и перитонеальном диализе, в литературе очень мало информации о восстановлении функции почек.Это происходит главным образом потому, что у пациентов с почечной недостаточностью, которые считаются диализными, функция почек восстанавливается редко. Даже когда они это сделают, это может не быть клинически очевидным, и такое незначительное восстановление почек вряд ли оправдывает прекращение диализа. Имеются сообщения о случаях, в которых упоминается отсроченное восстановление функции почек у диализных пациентов, перенесших ишемическую нефропатию, вызванную стенозом почечной артерии. Когда окклюзия почечной артерии единственной почки была исправлена хирургическим путем уже через шесть месяцев после начала диализа, у пациента отмечалось восстановление функции почек [1].Като и его коллеги сообщили о восстановлении функции почек у их диализного пациента, у которого была эмболия почек холестерином, что привело к потере функции почек [2], в то время как Моралес и его коллеги сообщили о спонтанном восстановлении функции почек у своего пациента, у которого предположительно была почечная недостаточность. из-за ФСГС, ассоциированного с инфекцией вируса иммунодефицита человека (ВИЧ) [3]. Считается, что оба эти состояния вызывают необратимую почечную недостаточность. Урологические состояния, такие как непреднамеренное перевязка почечной вены единственной функционирующей почки и хроническая обструктивная уропатия из-за хронической обструкции мочеточника, особенно в единственной функционирующей почке, также могут свидетельствовать об отсроченном разрешении почечной недостаточности после снятия обструкции. и Шокейр и их коллеги [4, 5].Алхунаизи и его коллега сообщили о случае острой почечной недостаточности, вероятно, из-за вторичного оксалоза, связанного с чрезмерным приемом витамина С. У их пациента также было задержанное восстановление почек, которое они приписали медленному удалению оксалатов при агрессивном гемодиализе [6]. Вероятно, наиболее часто сообщаемые случаи диализной зависимости, у которых в конечном итоге восстановились функции почек, — это пациенты с острой почечной недостаточностью, связанные с васкулитом, и пациенты с ускоренной артериальной гипертензией, у которых позже было отмечено, что почечная функция достаточна для того, чтобы избежать диализной терапии [7–9].Секкари и его коллеги проанализировали 10-летние данные 7404 пациентов из Мичиганского почечного регистра, чтобы оценить скорость и связанные с этим факторы восстановления функции почек. Они отметили, что у пациентов с гломерулонефритом, связанным с системным заболеванием, васкулопатии имели в три-четыре раза более высокие показатели выздоровления. Белая раса, пожилой возраст и более поздний год с ESRD были связаны со значительно более высокими показателями выздоровления. Они также отметили, что примерно у 48% из тех, у кого восстановилась функция почек, выздоровление произошло в течение 6 месяцев после начала диализной терапии, у 74% — в течение 1 года и длилось не менее 1 года в 75% таких случаев [10].Однако они не упомянули факторы, которые предупреждали врачей о восстановлении функции почек. Эти авторы рекомендовали врачам проявлять бдительность, прежде чем объявлять их больными ТПН. Однако в испанской медицинской литературе рассматривается вопрос восстановления функции почек. Два разных автора предложили периодический мониторинг остаточной функции почек не реже одного раза в два месяца [11, 12]. В Соединенных Штатах, в отличие от пациентов, получающих перитонеальный диализ, остаточная функция почек у пациентов, находящихся на гемодиализе, обычно не контролируется.В наших гемодиализных центрах ни диурез, ни диурез не измеряются рутинно, а остаточная функция почек не оценивается. Единственным признаком, который насторожил врача, было незначительное снижение уровня креатинина сыворотки перед диализом у пациента, который попросил сократить время лечения из-за непереносимости процедуры диализа. У всех, кроме одного из наших пациентов, на диализе были симптомы, такие как тошнота, рвота, гипотензия и судороги ног. В нашем учреждении примерно у 1-2% пациентов восстанавливается функция почек.Это может быть заниженной оценкой, потому что только те пациенты, которые имели тяжелые симптомы на диализе и потребовали сокращения времени диализа, побудили нас переоценить их почечные функции. Большинство симптомов предположительно являются вторичными по отношению к чрезмерной ультрафильтрации на диализе. Вероятно, есть больше пациентов, которые не подвергаются значительному удалению жидкости во время диализа и, следовательно, могут не проявлять симптомов на диализе. Такие пациенты могут продолжать получать диализ в течение неопределенного периода времени, в котором они не нуждаются.Наш второй пациент может быть представителем такой группы. Шесть из 8, т.е. 75% процентов наших пациентов, прекративших диализ, имели гломерулопатию, указанную в качестве причины почечной недостаточности, которая предположительно является необратимой причиной почечной недостаточности. Очевидно, что у этих пациентов мог быть острый компонент почечной недостаточности, который либо игнорировался, либо считался необратимым. Кто-то может возразить, что во время обязательных многопрофильных ежемесячных конференций по уходу за пациентами (PCC) снижение значений BUN и креатинина должно привлечь внимание лиц, осуществляющих уход, к возможности RR.Однако, похоже, это не так, поскольку низкие уровни азота мочевины и креатинина также могут быть связаны с ухудшением нутритивного статуса. Это может быть воспринято как недостаточный диализ, который может вызвать еще более агрессивный диализ, который пациент не переносит. В некоторых случаях, например, у нашего последнего пациента, креатинин может начать резко падать только после прекращения диализа. Возможно, это не могло быть очевидным до тех пор, пока не был прекращен диализ. Все эти пациенты явно выразили значительное улучшение качества жизни после прекращения диализа.Наиболее значимая разница наблюдалась у пациента номер четыре, который, несмотря на то, что его СКФ была менее 10 мл / мин, не мог переносить сеанс гемодиализа. Он оставался наиболее симптоматичным сразу после диализа, почувствовав улучшение здоровья на следующий день, но снова циклическое ухудшение после диализа. Он оставался без диализа всего 9 месяцев, но все эти 9 месяцев он наслаждался своей жизнью без диализа. Хотя у большинства этих пациентов были такие симптомы в течение нескольких месяцев, их остаточная функция почек никогда не оценивалась, и даже если бы это было так, это не имело бы большого значения, потому что нет руководящих принципов для интерпретации этих результатов.Креатинин, если он не находится в стабильном состоянии, нельзя использовать для клиренса креатинина с использованием обычных формул. Формула Кокрофта и Голта, в которой используется креатинин сыворотки перед диализом, имеет свои ограничения. Кроме того, прогрессирующее снижение уровня креатинина в сыворотке крови является независимым индикатором плохого нутритивного статуса [13]. Это, как упоминалось ранее, часто объясняется неадекватным диализом, и поэтому пациента могут подвергнуть более агрессивному диализу, который плохо переносится и может сделать пациента более несчастным. Восстановление повреждений почек? — Д-р Вайль
Можете ли вы предложить что-нибудь, что могло бы восстановить почки или замедлить диабетические заболевания почек? Эндрю Вейл, доктор медицины | 29 июня 2009 г. Функция почек — фильтровать отходы и лишнюю жидкость из крови. Диабет и высокое кровяное давление являются основными причинами заболеваний почек в Соединенных Штатах.Примерно у 30 процентов пациентов с диабетом 1 типа и от 10 до 40 процентов пациентов с диабетом 2 типа в конечном итоге разовьется терминальная стадия заболевания почек, а это означает, что около 90 процентов функции почек будет потеряно. На этом этапе единственными вариантами лечения являются диализ или трансплантация почки. Диабет поражает почки, повреждая мелкие кровеносные сосуды органа, лишая его питательных веществ и кислорода и ограничивая его способность нормально функционировать. Когда это происходит, в организме остается больше воды и соли, чем следовало бы, что приводит к увеличению веса и отеку лодыжек.Лабораторные тесты могут показать, что у вас есть белок в моче, а отходы могут накапливаться в вашей крови. Диабет также может повредить нервы, что может повлиять на нормальную передачу сигналов в мозг о том, что мочевой пузырь наполнен. Если вы не получите сообщения об опорожнении мочевого пузыря, давление может возрасти и еще больше повредить почки. Я не знаю никакого способа обратить вспять повреждение почек, если оно уже произошло — для этого нет никаких чудесных добавок или трав. Тем не менее, вы можете замедлить прогрессирование проблем с почками, если будете держать диабет под постоянным контролем и периодически сдавать анализы крови, мочи и артериального давления в соответствии с рекомендациями вашей медицинской бригады.Если ваше кровяное давление повышается, вам нужно немедленно взять его под контроль. Ингибиторы ангиотензии (АПФ), используемые для контроля артериального давления, могут помочь замедлить потерю функции почек. Что касается диетических мер, вам следует подумать о так называемой почечно-диабетической диете, чтобы держать свой диабет под контролем и замедлить прогрессирование поражения почек, а диета с низким содержанием белка поможет снять нагрузку с почек. Вам также следует избегать употребления алкоголя и некоторых безрецептурных лекарств, в том числе от боли и простуды.Обязательно сообщите своему врачу о любых лекарствах или добавках, которые вы принимаете или собираетесь принимать. Эндрю Вейл, доктор медицины . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 Знайте значение своих основных показателей — скорости клубочковой фильтрации (СКФ) и уровеня креатинина в сыворотке. Попросите Вашего врача объяснить их значение.
Знайте значение своих основных показателей — скорости клубочковой фильтрации (СКФ) и уровеня креатинина в сыворотке. Попросите Вашего врача объяснить их значение. Если Вам необходимо ограничить прием какого-либо продукта, планируйте состав Вашей еды таким образом, чтобы Вы могли получить из нее все необходимые питательные вещества и калории.
Если Вам необходимо ограничить прием какого-либо продукта, планируйте состав Вашей еды таким образом, чтобы Вы могли получить из нее все необходимые питательные вещества и калории. Снижение веса тела поможет почкам дольше работать в нормальном режиме.
Снижение веса тела поможет почкам дольше работать в нормальном режиме. ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.
ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.

 Принимайте лекарства от гипертонии согласно назначенной врачом схеме лечения.
Принимайте лекарства от гипертонии согласно назначенной врачом схеме лечения. Некоторые лекарства могут повредить почки.
Некоторые лекарства могут повредить почки.