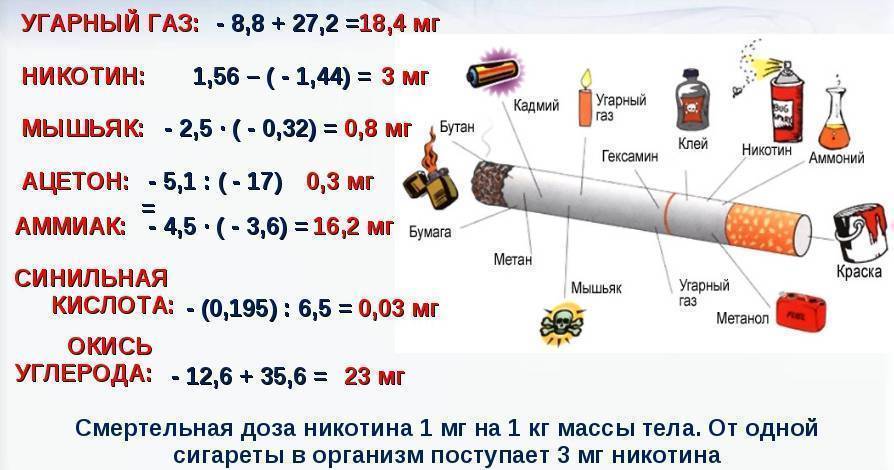
Как вывести мочевину из организма: Как вывести мочевую кислоту из организма при подагре: препараты, диета
Как вывести мочевую кислоту из организма при подагре: препараты, диета
Врач натуротерапевт, фитотерапевт
Мочевая кислота является продуктом распада пурина и белка, которые попадают в организм вместе с пищей. Отклонения в концентрации этого вещества в крови от нормы приводят к развитию у человека подагры и почечной недостаточности.
По данным медицинской статистики, примерно у трети населения планеты отмечается высокое содержание мочевой кислоты в крови. Болезнь получила название «гиперурикемия». Очистить кровь от мочевой кислоты могут помочь некоторые народные средства. В основном для этого используются лекарственные травы.
Эффективность фитотерапии при гиперурикемии
Применять народные средства необходимо параллельно со специальной диетой. При гиперурикемии необходимо строго ограничить потребление алкоголя, соли и продуктов питания с большим содержанием пуринов и щавелевой кислоты.
Выбор трав для выведения из организма мочевой кислоты зависит от индивидуальных особенностей организма. У каждого растения есть свои противопоказания. Целебные сборы можно принимать только после консультации с врачом.
Чем грозит слишком высокий уровень?
- остеохондроза;
- артрита и артроза;
- подагры;
- боли в мышцах;
- ревматизма.
Переизбыток мочевой кислоты приводит к разрушению суставов, образованию камней, развитию подагры и другим патологиям.
Терапевт, кардиолог. Врач высшей категории.
Фитотерапия входит в состав комплексного лечения этих заболеваний. Для очистки организма от мочевой кислоты используются травы, обладающие мочегонным эффектом. Такие растения называют диуретиками.
Некоторые из них не только выводят лишнюю воду из организма, а вместе с ней и вредные для организма вещества, но и обладают дезинфицирующими свойствами.
3 растения для снижения мочевины
Сборы растений можно использовать в виде отваров, чаёв, настоек и травяных ванн. Эффективность в понижении мочевины зависит от вида средства и правильности его использования. Применять фитотерапию без медикаментозных средств можно только на начальной стадии развития болезней.
Эффективность в понижении мочевины зависит от вида средства и правильности его использования. Применять фитотерапию без медикаментозных средств можно только на начальной стадии развития болезней.
1. Листья брусники
Приготовленные на их основе отвары, настои и чаи пьют при почечной недостаточности и для нормализации водного баланса. Они устраняют отечность, способствуют растворению камней в организме человека, излечивают цистит у женщин и прекрасно справляются с некоторыми другими заболеваниями. Кроме того, листья брусники очищают сосуды.
Среди противопоказаний растения: индивидуальная непереносимость, гастрит, низкое АД, острая форма почечной недостаточности.
2. Дягиль
Нельзя использовать растение для лечения любых видов болезней при беременности, тахикардии, сильных кровотечениях и головной боли.
3. Лопух
Категорически запрещено их длительное употребление. Курс лечения проводят с перерывами. Нельзя принимать средства на лопухе женщинам при беременности и кормлении грудью.
Рецепты травяных сборов
Приготовленные на основе лекарственных трав средства лучше принимать внутрь. Это позволяет достигнуть максимального целебного эффекта.
1. Травяной отвар
- по 5 г — крушины, синего василька, пиона, плодов можжевельника и цветков календулы;
- по 10 г — листьев крапивы и цветов чёрной бузины;
- по 20 г — хвоща полевого, берёзовых листьев и ивовой коры.
Получившаяся смесь заливается 1 литром воды, доводится до кипения и варится на медленном огне 10 минут.
Целебное средство принимают по 150-200 мл каждые 2 часа, пока оно не закончится.
2. Сиреневый настой
Средство готовится из 50 г листьев сирени. Их заливают 0,5 л воды и настаивают 15 дней. Принимают 3 дня при обострении подагры по 1 ч. ложки.
Читать еще: Болезни суставов подагра лечение
3. Настой ромашки, шалфея и календулы
Для приготовления настоя цветы растений берутся в равных пропорциях. На 200 гр травяного сбора берут 1,5 л кипячёной воды с t 35°C. Приготовленный из цветков растения настой используют для ванночек.
На 200 гр травяного сбора берут 1,5 л кипячёной воды с t 35°C. Приготовленный из цветков растения настой используют для ванночек.
3 аптечных растительных препарата
- Ависан. Препарат изготавливается на основе растения — виснаги. Выпускается в форме таблеток и порошка. Применяется для вывода из организма человека солей мочевины и камней из мочеточников. Приём препарата может вызвать диарею.
- Урисан. В состав препарата входит экстракты: корня имбиря, почечного чая, хвоща полевого и корневища куркумы. Используется для стимулирования в организме пуринового обмена и выведения мочевой кислоты. Среди противопоказаний: беременность и кормление грудью, индивидуальная непереносимость.
- Пролит. В состав препарата входит большое количество трав: осот, куркума, корни солодки и женьшеня. В числе показаний его к применению: уретрит, цистит, печёночная колика и др. Не рекомендуется принимать пролит женщинам в период беременности и кормления грудью.
Противопоказания
В числе противопоказаний применения трав:
- аллергия человека на входящие в их состав компоненты;
- аденома простаты;
- недостаток в организме калия;
- возраст до 6 лет.
Большим недостатком диуретиков является их способность задерживать в организме натриевые соли. Для их вымывания из организма необходимо пить как можно больше воды.
Мочевая кислота при подагре повышена: как вывести из организма и снизить уровень
Мочевая кислота – это вещество, защищающее клетки от свободных радикалов, препятствующее их перерождению, активизирующее действие адреналина и норадреналина, стимулирующих работу головного мозга. Однако рост уровня этого вещества в организме способен привести к серьезнейшим последствиям. Особенный вред человеческому организму наносит мочевая кислота при подагре.
Нарушение обмена веществ при подагре
Нарушение обмена мочевой кислоты может спровоцировать подагру
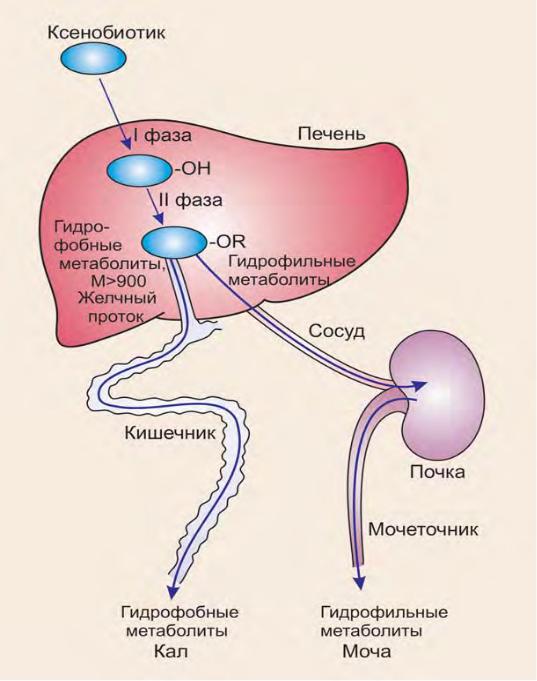
Причина развития подагры кроется в нарушении обмена мочевой кислоты, сопровождающемся избыточным образованием пуриновых соединений и очень медленным их выведением.
Первичная форма гиперурикемии развивается на фоне наследственной предрасположенности, вторичная является следствием частого употребления противовоспалительных средств, диуретиков и т.д. Продолжительное течение болезни приводит к тому, что соли мочевой кислоты откладываются в суставах, почках и подкожной клетчатке.
Подтолкнуть к развитию патологии могут:
- злоупотребление спиртными напитками,
- прием некоторых медикаментозных препаратов,
- болезни инфекционного характера,
- чрезмерно частое употребление продуктов, богатых пуринами,
- частые переохлаждения,
- регулярные физические и психоэмоциональные перенапряжения.
Каков уровень мочевой кислоты при подагре?
Для того, чтобы организм нормально функционировал, уровень мочевой кислоты должен соответствовать определенным цифрам. Нормы содержания указанного вещества в крови зависят от возраста и пола и составляют:
- 120 – 300 мкмоль/литр для детей,
- 160 – 320 мкмоль/литр для женщин,
- 200 – 420 мкмоль/литр для мужчин.
Белковая пища может быть причиной повышения мочевой кислоты в крови
Наиболее часто превышение показателей нормы мочевой кислоты в крови встречается у мужчин (обуславливается это особенностями мочевыводящей системы). Отклонения временного характера могут быть связаны с:
- чрезмерным употреблением белковых продуктов,
- продолжительными голодными диетами, сопровождающимися истощением организма,
- слишком интенсивными физическими нагрузками (как правило, у спортсменов).
Исключение указанных факторов способствует снижению уровня мочевой кислоты в крови.
Продолжительное превышение норм мочевой кислоты в крови, как правило, приводит к развитию подагры. В этом случае мочекислые соли (ураты) оседают в тканях сустава. Иммунная система относит их к чужеродным агентам и, в попытке разрушить, изменяет структуру сочленения.
Гиперурикемия
Гиперурикемия – это патологическое состояние, характеризующееся повышением уровня мочевой кислоты в крови выше нормативных значений и носящее как наследственный, так и приобретенный характер.
Причинами развития патологии могут служить:
- избыточный синтез мочевой кислоты (обменная форма заболевания),
- расстройства процесса выведения почками мочевой кислоты (почечная форма болезни),
- сочетание обоих перечисленных факторов (смешанная форма заболевания).
Подагра является наиболее серьезным осложнением гиперурикемии. Развитие первого острого приступа болезни происходит на фоне многолетнего превышения уровня мочевой кислоты в крови. Причем провоцирующими факторами в данном случае могут быть:
Употребление алкоголя или голодание негативно влияют на уровень мочевой кислоты в крови
- злоупотребление спиртными напитками,
- продолжительное голодание,
- прием некоторых медикаментозных средств – Аспирина, Циклоспорина, диуретиков,
- травма, сопровождающаяся изменениями нормального процесса выведения почками мочевой кислоты,
- частое употребление пищи, насыщенной пуринами (веществами, необходимыми для образования мочевой кислоты),
- сахарный диабет,
- ожирение,
- болезни крови,
- ишемическая болезнь сердца,
- отравление свинцом,
- псориаз,
- хроническая почечная недостаточность.
Первые признаки подагры появляются внезапно. Под воздействием одного из провоцирующих факторов развивается острый приступ подагрического артрита – патологии, при которой воспалительные процессы развиваются в суставе. В первую очередь страдают свод стопы и большой палец на ноге. Затем, по мере прогрессирования болезни, воспаляются все суставы.
Обострение (подагрическая атака) сопровождается мучительными болями, носящими острый характер. Сустав увеличивается в размерах и опухает, кожа над ним становится красной, появляется скованность движений. Указанные изменения наблюдаются, как правило, на одной ноге.
Указанные изменения наблюдаются, как правило, на одной ноге.
Своевременное лечение приводит к исчезновению симптоматики, после чего болезнь переходит в межприступный период, характеризующийся отсутствием патологических проявлений. Дальнейшее течение заболевания напрямую связано с поддерживающей терапией и корректировкой образа жизни.
Если подагру не лечить, то она переходит в хроническую форму, проявляющуюся, помимо основных симптомов, появлением тофусов – узелков, наполненных солями мочевой кислоты. Тофусы могут формироваться как в мягких тканях (в этом случае они представляют собой плотные, округлые желтоватые бугорки), так и внутри суставов.
Чем вывести мочевую кислоту при подагре?
Лечение подагры включает прием препаратов, выводящих мочевую кислоту, и диетотерапию.
Лекарственные препараты
Препараты, выводящие мочевую кислоту из организма, необходимо принимать пожизненно
Выведение мочевой кислоты при подагре является ключевым моментом лечения. Для того, чтобы снизить уровень этого элемента в крови, используют следующие медикаменты:
- средства, уменьшающие выработку мочевой кислоты – Аллопуринол, Тиопуринол, Оротовую кислоту,
- препараты, помогающие выводить мочевую кислоту и ее соединения почками – Сульфазол, Нормурат, Антуран, Уриконорм, Экскурат,
- лекарства, действие которых направлено на растворение мочевой кислоты – Солуран, Блемарен.
Применяют эти препараты на протяжении всей жизни.
Диета
Питание при повышенной мочевой кислоте должно быть диетическим и сбалансированным. Первое, что рекомендуют людям с гиперурикемией, это:
- отказ от мясных и рыбных бульонов: разрешаются только отварные мясо и рыба (не более трех раз в неделю),
- отказ от жирных и жареных блюд, копченостей и маринадов,
- минимизация количества употребляемой соли,
- соблюдение питьевого режима: полтора – два литра жидкости в день.

В число разрешенных продуктов входят:
- морепродукты, мясо кролика, индейки, курицы, нежирная рыба (в отварном виде, бульон следует слить),
- яйца (не более одного в день), молоко и кисломолочная продукция,
- макаронные изделия и крупы (в небольшом количестве),
- овощи, фрукты и ягоды в любом количестве (кроме запрещенных),
- варенье, мед, орехи, сухофрукты (кроме изюма),
- фруктовые и овощные соки, чаи, настои, отвары, компоты, минеральные воды, одобренные врачом,
- растительные масла,
- овощные и сметанные соусы,
- ваниль, корица, лавровый лист,
- укроп, петрушка, кинза.
Зелень при подагре разрешена
В число запрещенных продуктов входят:
- мясные, рыбные и грибные бульоны,
- мясные и рыбные консервы,
- копчености,
- мясные субпродукты,
- соления,
- острые соусы,
- острый и соленый сыр,
- грибы в любом виде,
- щавель,
- цветная капуста,
- малина,
- изюм,
- сдоба и выпечка из слоеного теста,
- спиртные напитки,
- какао, кофе, крепкий чай.
Питание должно быть дробным.
Как снизить мочевую кислоту при подагре народными средствами?
Средства народной медицины используются исключительно в качестве дополнения к основному лечению. Вылечить ими гиперурикемию нельзя. Как правило, с этой целью используют следующие рецепты.
Брусничный отвар
Чайную ложку измельченных брусничных листьев помещают в термос, заливают стаканом кипятка и оставляют на полчаса. Готовое средство употребляют два-три раза в день по несколько глотков.
Березовый отвар
Настой из березовых листьев можно использовать как дополнение к основному лечению
Две столовые ложки березовых листьев заливают полулитром кипятка, кипятят на маленьком огне в течение нескольких минут и оставляют на полчаса. Готовое средство пьют по 150 миллилитров во время еды.
Как узнать свой уровень мочевой кислоты?
При подозрении на гиперурикемию или подагру следует обратиться к врачу-терапевту. Специалист оценивает состояние больного и при необходимости назначает полноценное обследование, включающее в себя:
- общеклинический и биохимический анализы крови, позволяющие выявить воспалительные процессы и определить уровень мочевой кислоты в крови,
- исследование суставной жидкости и анализ содержимого тофусов, дающие представление о наличии или отсутствии солей мочевой кислоты в суставах.
- рентгенографию, демонстрирующую изменения суставных структур,
- УЗИ, определяющее количество суставной жидкости
Внимание! Уровень мочевой кислоты при подагре во время обострения может быть нормальным.
При выявлении подагры больного направляют к врачу-ревматологу, занимающемуся лечением болезней соединительной ткани, суставов и ревматических заболеваний сердца. Подагрики наблюдаются у этого врача пожизненно (только в этом случае можно избежать развития осложнений).
Загрузка…
Как вывести мочевую кислоту из организма при подагре?
Суставные аномалии могут возникнуть из-за проблем с обменом веществ. Особенно важно следить за своим рационом, так как вредные вещества поступают в организм преимущественно с пищей.
Чем опасен избыток мочевой кислоты?
Мочевая кислота (МК) образуется в печени вследствие переработки пурина, далее она попадает в кровь и выводится почками посредством мочи. Уровень уратов в организме постоянно меняется. При избыточном накоплении данных веществ может развиться подагра, которая несет вред суставам и приводит к разрушению суставной капсулы при отсутствии должного внимания к состоянию.
Причины повышения уровня мочевой кислоты
Избыток МК связан со следующими факторами:
- понижение гормона эстрогена, ведущего к проблемам с обменом веществ;
- генетическая предрасположенность;
- травмирование сочленения в прошлом;
- пристрастие к вредным привычкам;
- малоподвижный образ жизни, избыточный вес;
- неправильно составленный рацион или нарушение диеты;
- состояние после пересадки органов;
- длительный прием некоторых лекарственных препаратов;влияние перепада температур.

Препараты, выводящие мочевую кислоту
Для терапии заболевания показано специальное меню с исключением мясных продуктов и некоторых овощей. Лечение подагры также подразумевает прием препаратов, выводящих мочевую кислоту.
Рассмотрим наиболее популярные лекарственные средства из данной группы.
Пробенецид
Достаточно распространенное лекарство, способное повлиять на содержание МК в крови. Оно помогает вывести кислоту за счет воздействия на почечные канальцы.
Разовый прием составляет до 250 мг в сутки. В случае запущенного течения заболевания дозу увеличивают до максимально допустимой (2 г).
Принимать Пробенецид можно длительно, до полугода, с постоянным контролем содержания уратов в крови.
Блемарен
Препарат подходит для восстановления правильного обмена веществ, приводит в норму pH организма и способен понизить уровень мочевой кислоты при лечении подагры.
Лекарство не оказывает токсического действия на функции печени и почек, что делает его доступным для приема беременным и кормящим женщинам.
Выпускается в таблетках, которые предварительно растворяются в воде, чае или соке. Курс терапии – до полугода.
Средства, блокирующие выработку мочевой кислоты
Препараты данной группы имеют принципиальное отличие от рассмотренных в предыдущем разделе, заключающееся в способности не допускать образование уратов в организме.
Аллопуринол
Лекарство в комплексе с другими препаратами имеет положительный эффект благодаря блокировке синтеза МК при гиперурикемии. Вследствие этого средство способно снизить мочевую кислоту при подагре в организме и уменьшить ее накопление в тканях.
Курс и дозировка лекарства подбираются индивидуально у специалиста, так как бесконтрольный прием препарата вызывает тяжелые осложнения: гепатит, лихорадку, угнетение стволовых клеток.
Аллопуринол назначают с небольших дозировок, регулярно наблюдая за общим состоянием больного.
Алломарон
Рассматриваемый фармакологический продукт имеет схожий с предыдущим препаратом принцип действия.
Он не допускает перехода гипоксантина в ксантин, из которого образуется кислота (мочевая), уменьшая таким образом ее выработку.
Лекарство является сильнодействующим средством, противопоказано при беременности и грудном вскармливании. Еще один существенный недостаток Алломарон – его практически невозможно найти в аптеках.
Что представляет собой латерализация надколенника?
Народные методы
Нетрадиционная медицина широко используется людьми, которые имеют склонность к аллергиям на определенные группы медикаментозных средств. Способы облегчают симптомы недуга до похода к врачу.
Перед тем, как использовать тот или иной метод, следует проконсультироваться с доктором и получить от него назначение, чтобы избежать ухудшения ситуации.
Эффективные рецепты:
- Репу отварить или распарить, размять до кашеобразной консистенции. Добавить несколько ложек растительного масла и приложить к области воспаления. Средство категорически не рекомендуется применять на открытых ранах или гнойных высыпаниях в области сустава.
- При отсутствии чувствительности к продуктам пчеловодства больному прописывают растирания из мазей на основе пчелиного яда или укусы целебных насекомых в зону крупных сочленений. Они способствуют уменьшению болевых ощущений и помогают вывести чрезмерное количество мочевой кислоты.
- Теплые ванночки с добавлением эфирных масел и противовоспалительных трав (ромашки, череды, чистотела). Вода для лечебной ванны не должна быть слишком холодной или горячей. Оптимальная продолжительность процедуры – 15 минут. Рекомендуется проводить после трудового дня.
- Свежую крапиву растереть и процедить через марлю. Принимать по 1 ч. л. с целью вывода уратов из организма.
- Листья березы мелко порезать, проварить и настоять в течение 20 минут. После остывания принимать средство внутрь по 1/4 стакана.
 Настой способен уменьшить уровень мочевой кислоты в крови.
Настой способен уменьшить уровень мочевой кислоты в крови. - Яблоко разрезать и залить кипятком. Пить отвар в течение суток перед приемом пищи.
- Имбирь натереть на терке и залить горячей водой. Применение – внутрь три раза в день.
- Корень сельдерея измельчить и проварить на водяной бане. После дать настояться в течение двух часов, принимать за полчаса до еды.
Гомеопатия
Лекарства при подагре и повышенной мочевой кислоте хорошо сочетаются с гомеопатическими препаратами.
Основные средства:
- Оротовая кислота – витаминоподобное вещество, применяется при приступах подагрического артрита.
- Бриония альба – борется с проявлением воспалительного процесса в сочленении и улучшает его функционирование.
- Кольхикум – устраняет пастозность благодаря входящему в его состав растительному веществу.
- Калия карбонат, литий – помощь при болевом синдроме.
- Муравьиная или янтарная кислоты – обезболивающие и разогревающие лекарства, снижают давление, повышают иммунитет.
- Уреа пура – средство разработано на основе мочевины, может лечить острую симптоматику подагры.
Питание при повышенном уровне мочевой кислоты
Правильно составленный рацион способен не только вывести вредные вещества из организма, но и предупредить развитие рецидива в течение длительного времени.
При подагре нельзя употреблять:
- сдобу и выпечку;
- копченые мясные продукты, консервы, субпродукты, жирные сорта мяса и рыбы;
- сыр;
- сою, бобы, инжир, грибы, виноград;
- алкогольную продукцию, кофеинсодержащие напитки;
- перец, горчицу, майонез, острые специи.
Указанные выше продукты способствуют увеличению уратов в крови. Их нельзя есть ни в коем случае.
Следует ограничить употребление:
- томатов;
- цветной капусты, репы, зеленого лука, шпината;
- сливы.
Можно:
- черный хлеб;
- мясо индейки, кролика, курицы;
- морепродукты, красную рыбу;
- нежирное молоко, кефир, йогурт без добавок;
- крупы;
- чеснок, картофель, свеклу, морковь;
- зеленые яблоки, цитрусовые, сухофрукты;
- зефир, мармелад, пастилу;
- зеленый и фруктовые чаи.

Проявления, факторы риска и терапия остеосклероза суставов
Лфк для снижения мочевой кислоты
Гимнастика полезна в любом возрасте. Проводить тренировку необходимо после снятия обострения, желательно два раза в день. Начинают занятие с небольшой разминки. При неприятных ощущениях следует прекратить упражнение и подождать, пока боль утихнет.
За пожилыми людьми должен осуществляться контроль.
- Комплекс и подбор занятий разрабатывается индивидуально с учетом стадии болезни и возраста пациента.
- Основа тренировок направлена на все группы мышц и включает в себя йогу, аквааэробику, гимнастику, дозированную ходьбу.
- Примерный комплекс упражнений:
- Сесть на стул так, чтобы не касаться ногами пола. Стопу потянуть вверх, пальцы согнуть. Задержаться в этом положении. Повторить 10 раз.
- Встать у ступеньки, кончиками пальцев стараться зацепиться за нее и удержаться в такой позиции.
- Стоя (можно у опоры), выполнять перекатывания с пятки на носок и обратно. Задерживаться в каждом положении на несколько секунд.
- Ходьба по комнате на внешней стороне ступни.
- Сидя на диване или на стуле, перекатывать ногами бутылку с теплой водой. Желательно использовать стеклянную тару.
- Лечь на пол и выполнять подъемы нижних конечностей вверх, после плавно прижимать их поочередно к животу.
- Сидя, разгибать и сгибать колени. Можно использовать эластичную ленту для создания сопротивления и нагрузки.
- Заканчивать комплекс необходимо разминанием ступни и вращением ее в разные стороны для улучшения кровообращения и восстановления функций сустава.
При невозможности делать зарядку рекомендовано совершать длительные прогулки на свежем воздухе или заниматься плаванием. Дозированные физические нагрузки относятся к эффективным методам выведения мочевой кислоты.
Осложнения и прогноз
Исход заболевания благоприятен при вовремя начатой терапии и соблюдении принципов правильного питания.
В случаях несвоевременного обращения к врачу возможны последствия:
- Хронический артрит, подагра.
- Разрушение суставной капсулы с поражением кости, артроз.
- Отложение мочевой кислоты в организме ведет к образованию плотных узелков и солей.
- Деформация сочленений.
- Воспалительные процессы в мягких тканях – целлюлит, флебит.
- Камни в почках, МКБ, почечная недостаточность.
Профилактика
Предупредить приступы подагры и избыток уратов в крови помогут:
- Правильное питание.
- Умеренная физическая нагрузка, частые прогулки, утренняя зарядка, суставная гимнастика.
- Достаточный прием жидкости – до 2-х литров в сутки.
- Контроль за весом.
- Соблюдение техники безопасности в быту и на работе.
- Отказ от слишком узкой обуви или одежды из некачественных материалов.
- После перенесенной химиотерапии – профилактический прием Аллопуринола.
- Самомассаж и теплые суставные ванночки по вечерам.
- Недопущение воздействия на организм резкого перепада температур.
- Исключение вредных привычек.
- При первых признаках болезни – обращение к врачу.
Повышение показателей мочевой кислоты возможно в любом возрасте. Важно своевременно выявить недуг и проходить профилактические обследования в течение нескол
Способы выведения мочевой кислоты из организма при подагре
Такой вопрос рано или поздно возникает у каждого больного, страдающего отложением мочекислых солей (уратов).
Вещество, накапливаясь в суставах, со временем разрушает их и приводит к неподвижности, поэтому затягивать с лечением не стоит.
При появлении первых симптомов гиперурикемии необходимо обратиться к врачу для назначения медикаментозной терапии, а в перерывах между приемом таблеток можно помочь себе народными средствами.
Что такое мочевая кислота?
Мочевая кислота или кристаллы урата натрия — это конечный продукт пуринового обмена. При нормальной работе организма МК не представляет никакой опасности. Более того, являясь натуральным антиокислителем, она захватывает и удаляет из клеток свободные радикалы, тем самым защищая ткани от старения.
При нормальной работе организма МК не представляет никакой опасности. Более того, являясь натуральным антиокислителем, она захватывает и удаляет из клеток свободные радикалы, тем самым защищая ткани от старения.
При нарушении белкового обмена или ухудшении работы почек и мочевыделительной системы происходит накопление мочекислых солей и развивается гиперурикемия. В норме уровень МК не должен превышать 420 мкмоль на литр крови у мужчин и 360 мкмоль/л — у женщин.
Если в плазме присутствует более 30% синтезированной мочевой кислоты, она начинает откладываться в системах и тканях организма. Излюбленным местом накопления уратов являются суставы, что приводит к развитию подагры.
На ранних стадиях заболевания с проблемой можно справиться медикаментами и народными средствами, на поздних, вероятнее всего, придется обратиться к хирургическим методам.
Причины накопления мочевой кислоты в организме
Повышение уровня МК в плазме чаще всего является следствием неправильного рациона. Особенно это касается людей с наследственной предрасположенностью к накоплению уратов. Такая форма заболевания считается первичной.
Вторичная гиперурикемия развивается под воздействием образа жизни или проистекает из ряда недомоганий:
- почечная недостаточность, уменьшение клубочковой фильтрации, поликистоз почек. В этом случае затрудняется переход МК из плазмы в мочу;
- увеличенный обмен пуриновых нуклеотидов;
- прием диуретиков и препаратов салициловой кислоты;
- злоупотребление алкоголем;
- псориаз;
- артериальная гипертензия;
- гемолиз;
- атеросклероз;
- расстройства эндокринной системы.
Гиперурикемия чаще встречается среди мужского населения (85%). У женщин недуг диагностируется лишь в 15 случаях из 100 и, как правило, после наступления менопаузы. Это позволяет сделать вывод, что одной из вероятных причин повышения МК является гормональный сбой.
Способы удаления мочевой кислоты из организма при подагре
Для быстрого и полного устранения симптомов гиперурикемии необходим комплексный подход. Медикаменты, расщепляющие и выводящие соли уратов комбинируются с диетой, лечебной физкультурой и рецептами народной медицины.
Медикаменты, расщепляющие и выводящие соли уратов комбинируются с диетой, лечебной физкультурой и рецептами народной медицины.
Оптимальную схему терапии подбирает доктор исходя из тяжести симптомов, возраста пациента и наличия сопутствующих заболеваний.
Медикаментозная терапия
Борьба с гиперурикемией при подагре предполагает назначение следующих групп препаратов:
- Собственно урикозуриков, ускоряющих экскрецию кристаллов урата натрия из организма.
- Урикодепрессантов, угнетающих синтез МК.
Каждая из этих групп при хороших терапевтических эффектах имеет немало побочных реакций, которые могут ухудшить состояние больного.
Так, длительное употребление только Аллопуринола способно спровоцировать обострение подагры даже на фоне лечения. Избежать подобного состояния поможет сочетание вышеупомянутых групп.
Аллопуринол
Аллопуринол замедляет образование мочекислых солей
Один из лучших препаратов гипоурического действия. Его назначают при камнях в почках, первичной и вторичной гиперурикемии, подагре.
Лечение Аллопуринолом начинают с минимальной дозы в 100–150 мл. Затем, в течение 14 дней, она может быть увеличена до 300 мл в сутки.
При достижении нужного эффекта дозировка постепенно уменьшается, возвращаясь к первоначальной. Если же улучшения в состоянии больного не наступает, количество таблеток вновь увеличивают уже до 600 мл в день. Правда, в этом случае, помимо устранения симптомов гиперурикемии возможно появление побочных реакций: кожной сыпи, диспепсии, угнетения лейкопоэза.
Аналогично Аллопуринолу действует Тиопуринол, давая видимый результат уже через 4–5 суток после начала лечения.
Фебуксостат
Медикамент нового поколения, более эффективный и безопасный, чем Аллопуринол. Выпускается под коммерческим названием Аденурик. В каждой таблетке находится 80 или 120 мг действующего вещества.
Фебуксостат препятствует образованию мочекислых солей, сохраняя данный эффект продолжительное время. Инструкция по применению рекомендует принимать лекарство раз в сутки на протяжении полугода. Необходимую дозировку определяет врач.
Инструкция по применению рекомендует принимать лекарство раз в сутки на протяжении полугода. Необходимую дозировку определяет врач.
Судя по отзывам, препарат редко провоцирует побочные явления, а если они и возникают, то протекают в слабой или умеренной форме. Противопоказанием к приему лекарства служит повышенная чувствительность к действующему веществу и непереносимость лактозы.
Оротовая кислота
Калия оротат улучшает обмен пуринов
Достаточно распространенный, но менее эффективный препарат. Витаминоподобное соединение улучшает белковый метаболизм, благотворно действует на работу печени и почек, миокарда, мышц и сосудов, ускоряет расщепление солей урата натрия.
Суточную дозировку (0,5–1,5 грамма) разделяют на несколько приемов. Продолжительность терапии — от 3 недель до 1,5 месяцев.
Оротовая кислота запрещена при почечной недостаточности, циррозе с асцитом, аллергии на действующее вещество, нефроуролитиазе.
Пеглотиказа
Еще один современный препарат для лечения гиперурикемии. Выпускается в форме раствора для внутривенных инъекций. Вводится один раз в 2–4 недели. Помогает даже в самых тяжелых случаях. Механизм действия основан на преобразовании структуры кристаллов натрия, что облегчает их выведение из организма.
Пеглотиказа идеально подходит для больных, которые не переносят иные противоподагрические медикаменты.
Другие лекарственные препараты
Чем еще можно снизить уровень мочевой кислоты? Существует масса средств с урикозурическим действием.
Среди них особо выделяют следующие:
- Этамид. Тормозит обратное всасывание МК в почках, тем самым снижая ее концентрацию в крови;
- Уродан. Образует легкорастворимые соединения с уратами, облегчает экскрецию;
- Бенемид. Быстро расщепляет и выводит кристаллы солей натрия из организма;
- Блемарен. Комбинированный препарат. Препятствует накоплению продуктов пуринового обмена и образованию камней в почках.
Все рассмотренные средства следует принимать только после консультации с врачом, поскольку они имеют немало противопоказаний и требуют индивидуального расчета дозировки.
Диета как способ выведения мочевой кислоты
В борьбе с гиперурикемией не обойтись без помощи диеты. Ее цель — нормализовать обмен пуринов и уменьшить выработку МК, сдвинув реакции организма в щелочную сторону.
Больным гиперурикемией рекомендуют стол №6, который предусматривает исключение из ежедневного рациона продуктов, содержащих избыток щавелевой кислоты и пуринов:
- жиры и растительные масла;
- дичь, красное мясо, наваристые бульоны, в том числе из грибов и рыбы;
- бобовые;
- все субпродукты, колбасы и копчености, икру рыб;
- щавель, ревень, шпинат, кислые фрукты и ягоды;
- кофе, алкоголь, какао, газированные напитки, крепкий чай.
Снизить уровень уратов в плазме и моче поможет обильное питье. Рекомендуется употреблять больше простой воды или готовить отвары шиповника, компоты из сухофруктов без сахара, овсяные кисели. Полезно пить щелочные минеральные воды.
Из продуктов разрешено отварное белое мясо, лучше индейки, крупы, овощи, макароны, молочнокислые блюда. Сахар и сладости желательно заменить натуральным медом.
Лечебная физкультура
При гиперурикемии рекомендуются умеренные спортивные нагрузки. Правильно подобранные упражнения улучшают кровообращение, активизируют метаболизм, восстанавливают работу всего организма в целом. Делать лечебную зарядку можно дома, предварительно проконсультировавшись с инструктором ЛФК.
Все упражнения необходимо выполнять в медленном темпе, не нагружая пораженные подагрой суставы. Регулярность занятий, их продолжительность и сложность зависят от самочувствия больного и устанавливаются в индивидуальном порядке.
Народные методы борьбы с гиперурикемией
В качестве дополнительных методов терапии в домашних условиях можно воспользоваться рецептами нетрадиционной медицины. Народные средства особенно эффективны в самом начале заболевания. Прибегают к ним и в промежутках между приемом медикаментозных препаратов.
Ускорить выведение уратов из мочи и плазмы помогут народные средства
Удалить соли мочевой кислоты тканей помогут следующие лекарственные растения:
- листья брусники;
- листья и почки березы;
- зеленый чай;
- крапива;
- цветы ромашки;
- корень одуванчика;
- василек;
- шалфей.

Людям, страдающим варикозной болезнью и тромбофлебитом, не следует использовать в лечении сок свежей крапивы. Его лучше заменить лимонным коктейлем. Для приготовления напитка в стакан с минеральной водой выжимают сок ошпаренного кипятком плода и выпивают перед каждым приемом пищи.
Ускоряет рассасывание солей и компресс из свежего листа капусты, смазанного медом. Но особенно полезны для выведения МК теплые ванночки для ног или кистей рук.
В горячую жидкость можно добавить отвар лекарственных трав или морскую соль. Некоторые фитотерапевты рекомендуют выполнять лечебные процедуры с минеральной водой.
Неплохо удаляет мочевую кислоту из почек цельный овес. Употреблять лекарство следует до завтрака, на голодный желудок, а приготовление начинать еще с вечера. Для этого неочищенный от шелухи злак помещают в термос и заливают кипятком. Утром смесь тщательно протирают через сито и полученную кашицу съедают.
Эффективность комплексного лечения
В настоящее время признано, что только комплексная терапия дает действительно хороший результат в борьбе с повышенной мочевой кислотой при подагре.
Такой подход позволяет не только замедлить образование уратов и улучшить их выведение, но и снизить частоту острых подагрических приступов, а также уменьшить риск появления неприятных последствий.
Осложнения при неправильном лечении гиперурикемии
Невыполнение назначений врача или отсутствие терапии нередко приводит к многочисленным неприятностям:
- соли натрия, оседая в почках и кристаллизуясь, провоцируют образование конкрементов, что приводит к мочекаменной болезни и почечной недостаточности;
- нарушается процесс мочеиспускания, может возникнуть цистит либо другое инфекционно-воспалительное осложнение;
- в результате накопления уратов происходит разрушение хрящевой ткани, ухудшается подвижность суставов;
- обостряется течение подагры, приступы становятся чаще и протекают тяжелее.

Нередко высокий уровень МК приводит к усугублению сахарного диабета, возникновению сердечно-сосудистых недомоганий, повышению артериального давления.
Заключение
Выведение мочевой кислоты из организма при подагре требует комплексного подхода и четкого соблюдения назначений врача. Только в этом случае удастся избавиться от неприятных симптомов и снизить частоту подагрических приступов, заметно облегчив состояние больного.
Как понизить мочевую кислоту без лекарств
Переизбыток мочевой кислоты приводит к камням в почках, подагре и болях в суставах.
Если в организме будет слишком много мочевой кислоты, она начнет кристализироваться и откладываться в суставах. Из-за этого развивается подагра — серьезное заболевание, поражающее большие пальцы ног.
Мочевая кислота — это продукт обмена белковых соединений в организме. Чем больше человек ест белка, тем больше у него концентрация мочевой кислоты. А еще она связана с генетикой, индивидуальными особенностями организма и другими факторами.
Тело человека запрограммировано на то, чтобы избавляться от мочевой кислоты. Но иногда организм не справляется с этой задачей, кислоты становится слишком много, и из-за этого развиваются серьезные осложнения — камни в почках, подагра, боли в суставах и прочие.
Непосредственные следствия высокой концентрации мочевой кислоты в крови являются два состояния — подагра и мочекаменная болезнь. Некоторые исследования показывают, что из-за нее возрастают риски заболеваний сердечно-сосудистой системы. Считается, что мочевая кислота имеет важное значение в течении сахарного диабета и ухудшении липидного обмена, переработки «плохого» холестерина.
Как узнать уровень мочевой кислоты в крови
Чтобы понять, есть ли у вас переизбыток мочевой кислоты в крови или все в порядке, нужно сдать анализ крови. Обычно его берут из вены и натощак.
- Нормальные показатели для женщин — 160-320 мкмоль/литр;
- Нормальные показатели для мужчин — 200-420 мкмоль/литр;
Тем, чьи показатели превосходят норму, обычно предлагают сдать повторный анализ спустя некоторое время. Дело в том, что выработку мочевой кислоты могла спровоцировать пища, которую вы ели накануне исследования. Но если после второго раза ее уровень все равно превышает норму, нужно задуматься о снижении ее концентрации.
Дело в том, что выработку мочевой кислоты могла спровоцировать пища, которую вы ели накануне исследования. Но если после второго раза ее уровень все равно превышает норму, нужно задуматься о снижении ее концентрации.
Какой врач лечит мочевую кислоту
Если уровень вашей мочевой кислоты повышен, обратитесь к врачу. Можно начать с терапевта, который при необходимости направит вас к нужному специалисту, например, ревматологу, гематологу или нефрологу.
Вам назначат лечение, которое на первых стадиях чаще всего заключается только в специальной диете. Помимо этого вам предстоит пройти обследование организма — сделать ультразвуковое исследование печени и некоторые другие процедуры, которые могут выявить заболевания, влияющие на уровень мочевой кислоты.
Что есть при повышенной мочевой кислоте
Диета при мочевой кислоте для некоторых людей может показаться трудной из-за серьезных ограничений. Но если ее придерживаться, мочевая кислота снизится, а человек избежит серьезных проблем со здоровьем.
Под запрет попадает все жирное мясо, а также язык, печень, почки и другие субпродукты, все копчености и наваристые жирные бульоны из мяса или птицы. Нужно отказаться от горчицы, аджики, зерна, маринадов, солений и сухих специй. Нельзя есть шоколад, печенье и вафли из белой муки, изделия с жирными сливочными кремами. Запрещены чай, кофе, сладкие газировки и алкогольные напитки.
Людям с повышенным уровнем мочевой кислоты можно есть мясо птицы — курицу, индейку, перепелку. Главное, есть ее без кожи. Разрешены нежирные молочные продукты — творог, сыры, кефир, а также молоко не более 1,5% жирности. Приветствуются все овощи и фрукты.
Подагра. Симптомы, лечение — Клиника Здоровье 365 г. Екатеринбург
Что такое подагра?
Подагра представляет собой одну из форм артрита, которая часто проявляет себя внезапными, сильными приступами боли, болезненностью, покраснением, отеком (воспалением) в некоторых суставах, которые могут быть горячими на ощупь. Диагностикой и лечением подагры занимается ревматолог. При подагре чаще поражается сустав большого пальца стопы, однако подагрой могут быть поражены и другие суставы ног (коленные, голеностопные). Реже подагра развивается в суставах рук (запястье и локоть), и почти никогда в суставах позвоночника.
Симптомы подагры.
- Внезапная интенсивная боль в суставе, которая часто впервые возникает в утренние часы;
- Отечность сустава, гиперемия кожи в области сустава.
Что вызывает подагру?
Ранее подагра считалась болезнью богатых и знаменитых людей, которые могли позволить себе слишком много жирной пищи и вина. В настоящее время известно, что жирная пища и чрезмерное употребление алкоголя могут способствовать развитию подагры, но они не являются определяющими причинами болезни.
В настоящее время известно, что подагра развивается в результате патологического отложения кристаллов (уратов натрия) вокруг суставных хрящей, а на более поздних стадиях и в суставной жидкости. Этот процесс приводит к воспалению, сопровождающемуся болями. Кристаллы уратов, могут также откладываться в почках, в результате чего в почках образуются «уратные» камни. Ученые считают, что происходит это из-за избыточного образования мочевой кислоты в организме, или в результате снижения способности организма выводить мочевую кислоту из крови через почки. В норме мочевая кислота, растворенная в крови, легко проходит через почки и выводится из организма с мочой. Причиной, так называемой первичной подагры, вероятно, является наличие патологической Х-хромосомы передающейся по наследству.
Употребление некоторых продуктов содержащих большое количество мочевой кислоты, также способствует в некоторых случаях развитию подагры. К таким продуктам особенно относятся красное мясо и внутренние органы (например, печень и почки), а также моллюски и анчоусы.
Содержание мочевой кислоты в крови может изменяться в зависимости от того:
- Насколько эффективно ваши почки выводят мочевую кислоту;
- Что вы едите;
- Вашего общего состояния здоровья;
- Какое количество алкоголя вы пьете;
- Какие лекарства вы принимаете;
- Какими сопутствующими заболеваниями Вы страдаете.
Науке пока не ясно, почему подагра не развивается у каждого человека с высоким уровнем мочевой кислоты. Известно лишь, что способность почек выводить из организма мочевую кислоту частично определяется наследственностью. Однако это не означает, что если кто-то в семье страдает от подагры, то все члены семьи заболеют подагрой. Наследственность, наряду с факторами риска, упомянутыми выше (которые влияют на содержание мочевой кислоты в крови), а также мужской пол и возраст повышают риск развития подагры.
Как часто возникают обострения подагры?
Приступы подагры могут повторяться время от времени в одном и том же или разных суставах. Первая «атака» может длиться от нескольких дней до двух недель, если лечение не будет начато.
Со временем приступы подагры могут возникать чаще, в процесс могут вовлекаться другие суставы, симптомы заболевания могут стать более интенсивными, а приступы длиться более продолжительное время. Повторные атаки могут привести к повреждению сустава. У некоторых пациентов подагра проявляет себя лишь один раз, но это скорее исключение. По статистике, около 90 процентов пациентов, перенесших один приступ подагры, по крайней перенесут вторую атаку, хотя она может возникнуть в течение нескольких лет после первой атаки. У некоторых пациентов обострения подагры могут возникать каждые две, три или более недели.
Кто страдает от подагры?
Подагрой чаще страдают следующие группы людей:
- Мужчины (как правило, старше 40 лет), а также женщины в менопаузе;
- Люди, имеющие избыточный вес;
- Люди, злоупотребляющие алкоголем;
- Люди, часто использующие мочегонные средства для снижения артериального давления или лечения хронической сердечной недостаточности.
Подагра может возникнуть и у молодых пациентов, при условии, что они принимают определенные лекарства в течение длительного периода времени, злоупотребляют алкогольными напитками, или имеют определенные генетические нарушения.
Как диагностируется подагра?
Подагра не может быть диагностирована только по анализам крови (уровню мочевой кислоты), так как многие люди имеют повышенный уровень мочевой кислоты крови, но у них никогда не разовьется подагра. Кроме врачебного осмотра и изучения истории болезни, одним из методов диагностики подагры является пункция воспаленного сустава с забором внутрисуставной жидкости на исследование. Полученная жидкость изучается под микроскопом с целью обнаружения кристаллов уратов натрия.
Кроме диагностики, пункция с выведением жидкости из воспаленного сустава, в некоторых случаях, оказывает и лечебное, хотя и паллиативное действие. Происходит это из-за снижения давления жидкости в суставной сумке, что приводит к уменьшению интенсивности боли. Указанный выше метод диагностики прост, но, к сожалению не всегда объективен. Дело в том, что при подагре кристаллы могут отсутствовать во внутрисуставной жидкости. Иногда кристаллы не обнаруживаются в первый раз, но могут быть выявлены во время диагностических пункций сустава при последующих обострениях.
Так как подагра может вызвать хроническую боль в суставах и вовлекать в процесс другие суставы, чрезвычайно важно, как можно раньше поставить точный диагноз и начать специфическое лечение.
Как лечить подагру?
Подагра относится к группе хронических заболеваний, от него невозможно избавиться, но в то же время, можно подобрать лечение, направленное на профилактику рецидивов (обострений). При правильном лечении, от симптомов подагры часто удается избавиться в течение 24 часов после начала терапии.
Целью лечения при подагре является:
- снижение интенсивности или устранение боли и воспаления;
- предотвращение будущих обострений подагры, которые могут привести к повреждению суставов.
Назначаемая доктором терапия будет зависеть от нескольких факторов, включая возраст пациента, принимаемых лекарственных средств (по поводу других заболеваний), общего состояния здоровья, история болезни, а также тяжести приступов подагры.
При лечении подагры используются следующие группы препаратов:
1. Противовоспалительные препараты. Противовоспалительные препараты уменьшают боль и отек сустава во время обострения. Как правило, они назначаются до полного прекращения симптомов подагры. Учитывая, что противовоспалительные препараты обладают побочными эффектами, Ваш лечащий врач обсудить их с Вами и в случае их возникновения, Вам может быть назначен другой препарат. К противовоспалительным препаратам, применяемым при подагре, относятся:
- Нестероидные противовоспалительные препараты (НПВП), как правило, назначаются для лечения внезапных и тяжелых приступов подагры. НПВП обычно уменьшают воспаление и боль в течение нескольких часов;
- Кортикостероиды, могут быть назначены пациентам, которые не могут принимать НПВС. Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав;
- Колхицин. Иногда используется в малых дозах в течение длительного периода времени для снижения риска рецидивов подагры. Препарат обладает противовоспалительным и антиподагрическим действием.
2. Лекарственные средства, влияющие на уровень мочевой кислоты в крови. Некоторым пациентам может потребоваться назначение препаратов этой группы. В отличие от противовоспалительных препаратов, они не уменьшают воспаление и боль, но позволяют снизить уровень мочевой кислоты в крови. К подобным препаратам, например, относятся: аллопуринол; пробенецид и Febuxostat, который также называется Uloric. Эти препараты рекомендуются пациентам, с высоким уровнем мочевой кислоты, неоднократными рецидивами подагры, а также пациентам с уратными камнями в почках. Целью лечения является снижение уровня мочевой кислоты в крови менее 6 мг / дл.
Как уже указывалось выше, препараты этой группы не позволяют снять симптомы во время обострения, но снижение уровня мочевой кислоты с течением времени предотвращает развитие рецидивов. Внезапное снижение уровня мочевой кислоты может вызвать острый приступ подагры. Для купирования острых приступов подагры у пациентов, принимающих аллопуринол или подобные препараты, дополнительно назначают колхицин или НПВС до исчезновения симптомов.
Побочные эффекты лекарств.
Побочные эффекты лекарств развиваются не у всех, и их проявление варьирует от пациента к пациенту. Возникновение побочных эффектов зависит от дозы, вида препарата, сопутствующих заболеваний, или сочетания с другими лекарственными препаратами, которые пациент принимает.
Если сыпь или зуд развивается при приеме аллопуринола, Вы должны прекратить прием препарата и уведомить об этом врача.
Можно ли подагру лечить соблюдением определенной диеты?
Исключение из диеты определенных продуктов, для большинства пациентов, не играет определяющей роли в поддержании на необходимом уровне мочевой кислоты. Тем не менее, ограничение указанных выше продуктов, которые вызывают повышенный синтез мочевой кислоты и снижение потребления алкоголя часто бывают полезны.
Подагра и ее лечение с помощью минеральной воды Донат Мг
Довольно нередко встречается такое заболевание, как подагра, развитие подагры связано со сбоями в процессе обмена веществ, неправильной и неполной обработке белков. На почве обезвоживания организма, почки теряют способность выводить мочевую кислоту, что влечет за собой отложение кристаллов этой кислоты в суставах, главное проявление такого заболевания как подагра.
Подагра — это болезнь, которая начинает развиваться при обезвоживании организма, основной причиной развития подагры является нехватка жидкости в межклеточном пространстве, которая могла бы вовремя выводить собирающиеся там кристаллы солей мочевой кислоты. Эти соли, в свою очередь, скапливаясь, приводят к ужасным болям в суставах и иногда к серьезным приступам подагры.
Подагра и ее лечение с помощью минеральной воды Донат Mg
Лечение подагры возможно различными способами, как традиционными, так и нетрадиционными. Но самым экономичным и эффективным является лечение подагры с помощью минеральных вод, насыщенных необходимыми микроэлементами и минералами, которые так необходимы клеткам человека для полноценной работы.
Лечебная минеральная вода Донат Магний является одной из лучших представительниц лечебных минеральных вод, ее минеральный состав считается уникальным, а большое количество магния (Mg) позволяет производить очистку организма, необходимую при лечении подагры естественным путем — магний (Mg) обладает хорошими слабительными свойствами.
Обычный человек не много знает о своем организме, его знания в лучшем случае заканчиваются на функциях основных органов организма и их расположении, поэтому о профилактике лечения различных заболеваний таких как, например, подагра, мы задумываемся лишь когда заболеем, но здесь уже необходима не только профилактика подагры и других заболеваний, но и лечение подагры. И вот таким средством от подагры, как профилактическим, так и лечебным, является лечебная минеральная вода «Донат Мг».
Здоровье человека напрямую зависит от экологической обстановки окружающей среды, от образа жизни человека, его питания, сна и т.д. Поглощаемые человеком токсины и вредоносные элементы накапливаются в организме человека с невероятной скоростью, а это приводит к последствиям, от которых не всегда можно избавиться. Поэтому о здоровье необходимо думать постоянно и проводить профилактику заболеваний и, подагры в том числе, такими средствами, как лечебная минеральная вода «Донат Мг», которая в полной мере обогащает организм нужными элементами и одновременно насыщает его живительной влагой, не давая скапливаться разного рода шлакам и солям, как в случае с подагрой.
Медикаментозное лечение не может быть комплексным, одновременно излечивающим несколько заболеваний или предупреждая их, излечивая один орган, мы подвергаем риску заболевания остальные. Поэтому профилактика и лечение подагры минеральной водой – это профилактика заболеваний для всех органов человека в комплексе, подагра – болезнь большинства населения планеты, так как мало кто придерживается здорового образа жизни, да и экология прямо скажем «не ахти». Все это пагубно сказывается на наших организмах и здоровье, по рекомендациям специалистов профилактику и лечение подагры и других болезней, очищение от шлаков и других вредных элементов c помощью лечебной минеральной воды «Донат Мг» следует проводить 2-3 раза в год, строго соблюдая правила употребления минеральной воды.
При медикаментозном лечении подагры, лекарства только снижают боль и удаляют симптомы подагры, что говорит о неэффективности лечения, подагра – болезнь, которая требует соблюдения различных диет и режимов, но с помощью курсов лечения лечебной минеральной водой «Донат Мг», можно навсегда избавиться от такой болезни, как подагра и одновременно провести профилактику других заболеваний. Подагра лечится этим методом, как и все остальные похожие заболевания, необходимо просто строго руководствоваться инструкцией по приему минеральной воды, соблюдать распорядок и режим дня, удалить из окружения все негативные психологические факторы, которые могут затянуть процесс выздоровления на неопределенный срок. Людям, страдающим кроме подагры недугами почек, рекомендуется проконсультироваться у врача, с целью получения информации по поводу работоспособности почек, смогут ли они переработать количество минеральной воды, обозначенной в схеме употребления лечебной минеральной воды «Донат Мг».
Схема профилактических или лечебных приемов минеральной воды «Донат Мг» при таких болезнях как подагра очень проста, но требует строгого соблюдения всех указаний к применению воды. За 15-20 минут до завтрака необходимо выпить 200-300 мл «Донат Mg», перед обедом и ужином необходимо выпивать по 100-150 мл и тоже за 15-20 минут до еды, потом согласно таблице, приведенной ниже. При первых приемах следует уменьшить дозировку минеральной воды «Донат Мг» с целью тестирования организма на побочные эффекты (дискомфорт в кишечнике или чрезмерного послабления стула), затем постепенно следует увеличивать дозу до необходимой.
Каким образом нужно принимать «Донат Мg» при подагре
| Когда? | Сколько? | При какой температуре? | Как? | Сколько времени? |
| Натощак | 200-300 мл | Теплую | Залпом | 4-6 недель |
| Перед обедом | 100-150 мл | Комнатной температуры | Медленно | |
| Перед сном | 100-150 мл | Комнатной температуры | Медленно |
При прохождении курса лечения подагры минеральной водой «Донат Мг» будет необходимо поддерживать водный баланс в организме, для этого после каждого приема пищи будет нужно выпивать по 250-300 мл артезианской питьевой воды «Стэлмас», в которой находится оптимальное количество жизненно важных микроэлементов, необходимых для восполнения в организме после очищения и борьбы с подагрой – хром, селен, йод, цинк и пр. Курс лечения подагры лечебной минеральной водой «Донат Мг» должен проходить на протяжении 4-6 недель и 2-3 раза в год.
Соответственно, подагра и другие заболевания эффективнее будет лечиться, если уменьшить количество употребляемой вредной пищи, а также кофе и чая, после переваривания которых жизненно важная жидкость уходит из организма через систему выделения.
Употребление лечебной минеральной воды «Донат Мг» способствует излечению не только такой болезни, как подагра, но и с ее помощью возможно эффективное лечение других заболеваний, а также употребляя «Донат Мг» проводится профилактика заболеваний желудочно-кишечного тракта, очищаются почки и печень, снижается холестерин и сахар в крови.
История из жизни – подагра излечивается!
Так как такому заболеванию как подагра подвержены в большинстве своем мужчины, то и я не стал исключением – три года подагра преследовала меня. При подагре медикаменты лишь смягчали боль, но при этом воздействовали на другие системы организма. Вскоре я начал чувствовать, что у меня есть и почки и печень и, что они тоже могут болеть. Потому решил отказаться от приема средств традиционной медицины и направил свои поиски средства от подагры в малоизученную область нетрадиционной медицины. В результате поисков я осознал, что врачи-корифеи традиционной медицины рассматривают человеческий организм, как набор органов и лечат соответственно то, что болит, не обращая внимания на возможную причину возникновения заболевания.
Свое лечение подагры минеральной водой Донат Магний я начал с очищения на межклеточном уровне, благодаря новым знаниям я избавился не только от приступов подагры, но и:
- Подагра — ем и пью без ограничений и диет.
- Не поступала слеза для смазки глаза.
- Пропали глазная усталость, утренние носовые кровотечения и кашель при выходе на улицу, особенно осенью и зимой.
- Перестали выпадать волосы.
- Прошли боли в позвоночнике и суставах.
- После операции по имплантации зубов на пластиковые пробочки наросла новая кость.
- Снизился вес на 6 кг, прошла изжога.
Сегодня я здоров и более года не пользуюсь никакими лекарствами. И так, что же это за лекарство для нашего организма мне удалось найти? В шутку я называю его «лекарство от всех болезней и напрасной смерти» — это уникальная по своему составу минеральная вода Донат Магний, в комплексе с артезианской питьевой воды «Стэлмас».
← Назад в раздел
6 домашних методов снижения уровня мочевой кислоты
В организме абсолютно каждого человека присутствует мочевая кислота. Наверное, каждому человеку приходилось слышать о таком серьезном заболевании, как подагра. Основой этого заболевания является то, что почки не выводят мочевую кислоту. В результате ее соли начинают накапливаться в суставах, что приносит невыносимые боли. Суставы обезображиваются, больным становится очень сложно подобрать для себя подходящую обувь. Именно поэтому возникает логичный вопрос о том, как вывести мочевую кислоту из организма?
Прежде всего необходимо разобраться в том, почему происходит сбой и почки перестают выводить пурины.
Сначала детальнее поговорим о том, что представляет собой это вещество.
Яблочный уксус
Он очищает организм и помогает выводить из него токсины. Также это домашнее средство позволяет вывести излишки мочевой кислоты. Яблочный уксус восстанавливает естественный pH-баланс нашего тела.
Ингредиенты
- 1 столовая ложка яблочного уксуса
- 1 стакан воды (200 мл.)
Приготовление
- Необходимо размешать уксус в воде и выпивать этот раствор 3 раза в день.
- Понемногу вы привыкнете ко вкусу уксуса и сможете увеличить его количество до 2 столовых ложек на стакан воды.
- Эту дозировку превышать не нужно: уксус может снизить количество калия в организме.
Вам стоит это узнать: Удивительные свойства яблочного уксуса
Ответы на вопросы
Какими видами спорта может заниматься человек, страдающий подагрой?
При наличии отложения солей в околосуставных тканях противопоказаны экстремальные виды спорта, особенно с нагрузкой на ноги. Оптимально заниматься спортивной ходьбой, бегом трусцой, плаванием, но перегрузки недопустимы.
Можно ли использовать при подагре лечебные грязи?
Эта разновидность теплолечения широко применяется в терапии всех суставных заболеваний. Наибольший эффект достигается при лечении вне обострения. Грязь должна быть немного подогрета. Процедура длится не более 30 минут, после чего сустав укутывается в шерстяное полотно. Грязелечение продлевает период ремиссии, улучшая местное кровообращение и обмен веществ.
Способствует ли картофель выведению солей мочевой кислоты?
Корнеплод содержит много калия, обладает противовоспалительным и мочегонным действием. Этим обусловлено его наружное и внутреннее применение при подагре. Свежий сок сырого картофеля быстро выводит ураты, компресс из натертых сырых клубней, оставленный на ночь, снимает воспаление, отек суставов, уменьшает боли. Также полезно употребление картофеля в пищу.
Лимонный сок
Сок этих цитрусовых помогает восстановить щелочной баланс в нашем организме. Благодаря этому свойству лимон способен нейтрализовать мочевую кислоту. Содержащийся в нем витамин С усиливает этот эффект. Можете принимать витамин С или попробовать следующий рецепт.
Ингредиенты
- сок одного лимона
- 1 стакан воды
Приготовление
- Перемешайте лимонный сок и воду. Выпивайте получившийся напиток натощак каждое утро.
Не пропустите: Фрукты и овощи: утренний заряд бодрости
Пищевая сода
Пищевая сода, или бикарбонат натрия, не только поможет вам снизить уровень мочевой кислоты, но и будет способствовать выведению камней из почек. Если ваша проблема настолько серьезна, что идет речь о предстоящей хирургической операции, то обязательно попробуйте это средство. Возможно, оно позволит вам решить проблему без хирургического вмешательства.
Ингредиенты
- 1/2 столовой ложки пищевой соды
- 1 стакан воды (200 мл.)
Приготовление
- Растворите соду в стакане воды и выпивайте по 4 стакана такого раствора в день на протяжении 2 недель.
- Это очень эффективное средство, но не стоит принимать его более 2 недель. Также этот рецепт не подходит людям, которые страдают гипертонией. Если вам более 60 лет, выпивайте по 3 стакана раствора бикарбоната натрия в день.
Рекомендуем прочитать: Сода и 7 способов ее использования
Эффективность фитотерапии при гиперурикемии
В народной медицине выведение мочевой кислоты из организма практикуется не одну сотню лет. Согласно исследованиям, некоторые методы фитотерапии показывают хорошие результаты в снижении уровня мочевины и стимулирования работы почек, оставаясь при этом самым безопасным способом лечения и профилактики различных болезней.
Применять народные средства необходимо параллельно со специальной диетой. При гиперурикемии необходимо строго ограничить потребление алкоголя, соли и продуктов питания с большим содержанием пуринов и щавелевой кислоты.
Выбор трав для выведения из организма мочевой кислоты зависит от индивидуальных особенностей организма. У каждого растения есть свои противопоказания. Целебные сборы можно принимать только после консультации с врачом.
- остеохондроза;
- артрита и артроза;
- подагры;
- боли в мышцах;
- ревматизма.
Переизбыток мочевой кислоты приводит к разрушению суставов, образованию камней, развитию подагры и другим патологиям.
Терапевт, кардиолог. Врач высшей категории.
Фитотерапия входит в состав комплексного лечения этих заболеваний. Для очистки организма от мочевой кислоты используются травы, обладающие мочегонным эффектом. Такие растения называют диуретиками.
Некоторые из них не только выводят лишнюю воду из организма, а вместе с ней и вредные для организма вещества, но и обладают дезинфицирующими свойствами.
Сборы растений можно использовать в виде отваров, чаёв, настоек и травяных ванн. Эффективность в понижении мочевины зависит от вида средства и правильности его использования. Применять фитотерапию без медикаментозных средств можно только на начальной стадии развития болезней.
Листья брусники
Приготовленные на их основе отвары, настои и чаи пьют при почечной недостаточности и для нормализации водного баланса. Они устраняют отечность, способствуют растворению камней в организме человека, излечивают цистит у женщин и прекрасно справляются с некоторыми другими заболеваниями. Кроме того, листья брусники очищают сосуды.
Среди противопоказаний растения: индивидуальная непереносимость, гастрит, низкое АД, острая форма почечной недостаточности.
Дягиль
Нельзя использовать растение для лечения любых видов болезней при беременности, тахикардии, сильных кровотечениях и головной боли.
Лопух
Категорически запрещено их длительное употребление. Курс лечения проводят с перерывами. Нельзя принимать средства на лопухе женщинам при беременности и кормлении грудью.
Приготовленные на основе лекарственных трав средства лучше принимать внутрь. Это позволяет достигнуть максимального целебного эффекта.
Травяной отвар
- по 5 г — крушины, синего василька, пиона, плодов можжевельника и цветков календулы;
- по 10 г — листьев крапивы и цветов чёрной бузины;
- по 20 г — хвоща полевого, берёзовых листьев и ивовой коры.
Получившаяся смесь заливается 1 литром воды, доводится до кипения и варится на медленном огне 10 минут.
Целебное средство принимают по 150-200 мл каждые 2 часа, пока оно не закончится.
Сиреневый настой
Средство готовится из 50 г листьев сирени. Их заливают 0,5 л воды и настаивают 15 дней. Принимают 3 дня при обострении подагры по 1 ч. ложки.
Для приготовления настоя цветы растений берутся в равных пропорциях. На 200 гр травяного сбора берут 1,5 л кипячёной воды с t 35°C. Приготовленный из цветков растения настой используют для ванночек.
- Ависан. Препарат изготавливается на основе растения — виснаги. Выпускается в форме таблеток и порошка. Применяется для вывода из организма человека солей мочевины и камней из мочеточников. Приём препарата может вызвать диарею.
- Урисан. В состав препарата входит экстракты: корня имбиря, почечного чая, хвоща полевого и корневища куркумы. Используется для стимулирования в организме пуринового обмена и выведения мочевой кислоты. Среди противопоказаний: беременность и кормление грудью, индивидуальная непереносимость.
- Пролит. В состав препарата входит большое количество трав: осот, куркума, корни солодки и женьшеня. В числе показаний его к применению: уретрит, цистит, печёночная колика и др. Не рекомендуется принимать пролит женщинам в период беременности и кормления грудью.
Противопоказания
В числе противопоказаний применения трав:
- аллергия человека на входящие в их состав компоненты;
- аденома простаты;
- недостаток в организме калия;
- возраст до 6 лет.
Большим недостатком диуретиков является их способность задерживать в организме натриевые соли. Для их вымывания из организма необходимо пить как можно больше воды.
Вода поможет нормализовать уровень мочевой кислоты
Больше количество воды помогает нашему организму лучше отфильтровывать мочевую кислоту, а также стимулирует работу почек. Последние, в свою очередь, выводят излишки этого вредного вещества из нашего тела.
Вода — наш самый лучший помощник. Ведь злоупотребление медицинскими препаратами может иметь негативные последствия для нашего здоровья.
Какие препараты используют при лечении
Грамотно составленная терапевтическая схема, соблюдение пациентом всех рекомендаций врача позволяют отсрочить подагрическую атаку на неограниченно длительное время. Этиотропное (устраняющее причины) лечение проводится препаратами, прием которых позволяет поддерживать в организме уровень мочевой кислоты в 2 раза ниже нормы. Именно такая концентрация необходима для постепенного растворения уратных кристаллов в почках и суставах.
| Препараты, наиболее часто применяемые в терапии подагры | Фармакологическое действие лекарственных средств |
| Аллопуринол | Таблетки для приема внутрь. Аллопуринол всегда является препаратом первого выбора в терапии подагры, так как эффективно снижает продукцию мочевой кислоты в организме. Лекарственное средство подходит для длительного применения |
| Фебуксостат | Таблетки для перорального приема. Действие Фебуксостата аналогичное Аллопуринолу. Но он чаще используется для лечения больных, у которых выявлено поражений почек легкой, средней степени тяжести |
| Пеглотикейз | Раствор для внутривенного введения. В состав Пеглотикейза входят энзимы, способные быстро растворять кристаллизовавшиеся соли мочевой кислоты. Препарат назначается пациентам при прогрессировании заболевания, неэффективности других медикаментов |
| Пробенецид | Урикозурический препарат для приема внутрь, используемый для лечения гиперурикемии при подагре. Прием Пробенецида стимулирует ускоренное выведение почками мочевой кислоты. Абсолютные противопоказания к применению — почечнокаменная болезнь и другие тяжелые патологии почек |
https://youtu.be/E1h2av9tPTY
Нестероидные противовоспалительные
Для устранения болей при подагре используются нестероидные противовоспалительные средства (НПВС). Их активные ингредиенты блокируют фермент циклооксигеназу, стимулирующую выработку медиаторов боли, воспаления и лихорадочного состояния — простагландинов, цитокинов, лейкотриенов.
Чаще применяются селективные НПВС, оказывающие избирательное действие. Они снижают активность циклооксигеназ не во всем организме, а непосредственно в воспалительных очагах. В зависимости от выраженности болей пациентам могут быть назначены НПВС в следующих лекарственных формах:
- инъекционные растворы — Мовалис, Ортофен, Кеторолак, Ксефокам;
- таблетки — Ибупрофен, Эторикоксиб, Диклофенак, Целекоксиб, Найз, Нимесулид, Кетопрофен, Кеторол;
- мази, гели — Вольтарен, Фастум, Артрозилен, Финалгель, Индометацин, Долгит.
НПВС, особенно неизбирательного действия, могут повреждать слизистую желудка из-за повышенной выработки соляной кислоты. Поэтому они всегда комбинируются в лечебных схемах с ингибиторами протонного насоса (Омепразол, Эзомепразол, Пантопразол).
Гормональные лекарства
В терапии подагры для купирования воспалительного процесса, ослабления болей применяются глюкокортикостероиды. Это синтетические аналоги гормонов, вырабатываемых надпочечниками. Они оказывают выраженное противоотечное действие, устраняют боли на длительное время (от 1 недели). Гормональные средства могут быть назначены в таблетках, но обычно используются в виде растворов для внутримышечного введения или внутрисуставной блокады с анестетиками (Лидокаин, Новокаин). Наиболее терапевтически эффективны такие глюкокортикостероиды:
- Метилпреднизолон;
- Дексаметазон;
- Дипроспан;
- Флостерон;
- Кеналог.
Глюкокортикостероиды используются при неэффективности НПВС или Колхицина. Назначают их пациентам довольно редко из-за широкого перечня противопоказаний, высокой вероятности побочных проявлений.
Гормональные средства при длительном приеме негативно воздействуют на почки, печень, желудочно-кишечный тракт, хрящевые и костные структуры. Они угнетают иммунитет, что может спровоцировать развитие инфекционных процессов.
Растительные препараты
Течение подагры сопровождается как суставными (подагрический артрит), так и внесуставными симптомами, спровоцированными расстройством работы почек. Для их устранения требуется прием препаратов различных клинико-фармакологических групп. Они эффективны, но также и весьма токсичны для внутренних органов. Поэтому при возможности ревматологи назначают пациентам средства с ингредиентами растительного происхождения. Это позволяет снизить фармакологическую нагрузку на организм больного, уменьшить дозы гормональных препаратов, НПВС.
Колхицин
Самый известный источник этого алкалоида трополонового ряда — многолетнее растение безвременник осенний. Колхицин в таблетках используется при подагрических атаках, для которых характерны острые, дергающие, жгучие боли. После приема препарата угнетается процесс фагоцитоза кристаллов солей мочевой кислоты. Лейкоциты перестают мигрировать в воспалительные очаги, останавливается дегрануляция нейтрофилов.
Колхицин оказывает комплексное положительное воздействие на организм больного во время приступа подагры:
- купирует острый воспалительный процесс;
- снижает выраженность болевого синдрома;
- способствует рассасыванию отеков;
- снижает местную температуру.
При подагрической атаке следует обязательно принять 1-2 таблетки в течение первых 12 часов, а через час еще одну. Такого количества препарата достаточно для создания в организме максимальной терапевтической концентрации Колхицина. В последующие дни нужно принимать по таблетке 2-3 раза в день до полного устранения симптоматики.
Фулфлекс
Фулфлекс выпускается отечественным производителем в двух лекарственных формах — в виде капсул и крема. Активными ингредиентами являются фитоэкстракты корней мартинии душистой и коры белой ивы. Они связывают мочевую кислоту в кровеносном русле, а затем выводят из организма при мочеиспускании. Фулфлекс в капсулах применяется при подагре также для устранения болей и воспаления, восстановления подвижности пораженных суставов. В химическом составе растительных ингредиентов содержится большое количество биологически активных веществ, особенно необходимых для регенерации тканей микроэлементов, водорастворимых витаминов.
Врачи назначают пациентам сразу и капсулы, и крем Фулфлекс. В наружном средстве, помимо фитоэкстрактов, содержатся полезные жирорастворимые витамины, эфирные и косметические масла. После нанесения крема рассасываются отеки, исчезают дискомфортные ощущения.
Витамины
Для улучшения общего состояния здоровья, укрепления иммунитета в лечебные схемы при подагре включаются сбалансированные комплексы витаминов и микроэлементов. Это отечественные и импортные препараты Витрум, Супрадин, Центрум, Алфавит, Селмевит, Компливит, Мультитабс. Достаточно принимать одну таблетку во время завтрака в течение 2-3 месяцев, чтобы устранить дефицит кальция, фосфора, магния, селена, молибдена.
При подагрическом артрите всегда используются препараты с витаминами группы B (тиамин, пиридоксин, цианкобаламин):
- Комбилипен;
- Мильгамма;
- Нейромультивит;
- Нейробион;
- Пентовит.
Сначала назначаются препараты в виде инъекций, содержащие, помимо витаминов, анестетик Лидокаин, а затем результат закрепляется курсовым приемом таблеток. Применение препаратов способствует улучшению трофики и иннервации тканей, повышению объема движений и мышечной силы.
Хондропротекторы
Это единственная группа препаратов, прием которых позволяет частично восстанавливать пораженные подагрой суставные структуры. Активными ингредиентами хондропротекторов являются глюкозамин и (или) хондроитин. Они повышают продукцию синовиальной жидкости, ускоряют выработку хондроцитов, снижают активность ферментов, разрушающих хрящи. В терапии подагры используются такие препараты:
- инъекционные растворы — Дона, Алфлутоп, Хондрогард, Румалон, Хондроитин-Акос;
- порошки, таблетки, капсулы — Дона, Терафлекс, Структум, Хондроксид, Артра.
Хондропротекторы предназначены для длительного лечения (от 3 месяцев). Спустя 1-2 недели курсового приема проявляется их выраженное обезболивающее и противовоспалительное действие, что позволяет снижать дозы НПВС, глюкокортикостероидов.
Заключительные советы
Натуральные средства, о которых мы рассказали в этой статье, помогут вам снизить уровень мочевой кислоты. Если вы хотите, чтобы результат был еще более заметным, не забудьте о следующих рекомендациях:
- Нужно избегать или ограничить употребление алкогольных напитков, пока уровень мочевой кислоты вновь не вернется к нормальным показателям.
- Следует исключить из своего рациона продукты, содержащие фруктозу и искусственные подсластители.
- Регулярные занятия спортом помогут избежать появления жировых отложений. Когда накапливаются жировые отложения, увеличивается выработка мочевой кислоты.
- Рекомендуется выбирать натуральные продукты, фрукты и овощи и избегать полуфабрикатов.
Как снизить содержание мочевой кислоты в организме? Диеты с высоким содержанием белка повышают содержание мочевой кислоты в организме. Стоит придерживаться здорового рациона и повысить уровень активности. Читать дальше »
Диетическое питание при подагре
Диетическое питание – обязательная часть комплексного лечения хронической подагры. Без правильно сформированного рациона невозможно нормализовать уровень мочекислых соединений.
Диета при подагре – это сбалансированный и богатый витаминами рацион с повышенным содержанием растительной пищи и воды и ограниченным количеством белковых, жирных продуктов, соли и алкоголя.
Суточная норма химических веществ в ежедневном рационе больного подагрой:
- до 90 г жиров;
- от 400 до 450 г углеводов;
- не больше 7–10 г соли;
- не более 80 г белков.
Рекомендуемая диета при заболевании – стол № 6, энергетическая ценность суточного рациона – не больше 3000 Ккал.
Пищу принимают дробными частями (4–5 раз), отваривая, запекая, пропаривая (жарить в масле нельзя). Мясо перед приготовлением рекомендуют отваривать, так большая часть ненужных пуринов остается в бульоне (около 50 %).
Исключено употребление:
- субпродуктов – мозгов, печени, языка, почек;
- жирного мяса и рыбы, крепких бульонов из мяса, птицы, рыбы, холодца;
- консервированных, соленых и копченых продуктов, зрелых, жирных сыров, колбасы;
- черного кофе, крепкого чая, алкогольных напитков, шоколада, какао, сдобы;
- бобовых (фасоли, сои), инжира, сухофруктов;
- шпината, ревеня, щавеля.
Больным противопоказано голодание, так как в результате количество мочекислых соединений в крови увеличивается, а это может спровоцировать обострение подагры.
Лучше 1 раз в неделю разгружаться – кефиром, фруктами, овощами, нежирным творогом.
С помощью диетического питания можно:
- Сильно сократить количество поступающих в организм пуринов.
- Снизить содержание мочекислых соединений, предотвратить их кристаллизацию и формирование солевых отложений.
- Уменьшить дозировку лекарственных средств, предотвратить развитие обострений и осложнений.
- Нормализовать вес (лишний вес – фактор, увеличивающий вероятность появления сердечно-сосудистых заболеваний и гипертонии).
В периоды обострений мясные и рыбные блюда исключают полностью.
Как вывести лишнюю мочевую кислоту из организма?
Любой человек наслышан о подагре — тяжелейшем заболевании, провоцирующем мучения больного. Обусловлен данный недуг недостаточным выводом мочевой кислоты почками с последующим аккумулированием ее солей в суставах.
Чтобы максимально обезопасить себя от возможной болезни, необходимо четко знать причины, в результате которых почки замедляют вывод мочевой кислоты и способы стимулирования выведения уратов.
Мочевая кислота – что это?
Мочевая кислота – следствие разложения пуринов и белков. Является токсином, выводимым почками.
При снижении ферментативной активности следует накопление мочевой кислоты в кровеносной системе. Концентрация ее зависима от общего состояния организма, его способностей к выделению и формированию.
В значительной степени на количество мочевой кислоты влияет потребление пищи, богатой пуринами: шоколада и какао, красного мяса и рыбы, бобовых и алкосодержащих напитков. В стабильно работающем организме присутствует в форме уратов – натриевых солей.
Естественной концентрацией, не вызывающей развития патологий, является количество в 150-350 мкм/л – для взрослого и 120-320мкм/л для ребенка.
Факторы, влияющие на кумуляцию мочевой кислоты
Согласно данным медицинской статистики, излишек приемлемой концентрации мочевой кислоты наблюдается у 1/3 населения.
Причины, влияющие на избыток кислоты и ее солей:
- злоупотребление диуретическими фармпрепаратами, стимулирующими мочевыведение;
- постоянное чрезмерное потребление пищи, богатой пуринами;
- патологические нарушения почек;
- избыточный прием алкогольной продукции;
- употребление наркотических препаратов;
- токсикологические нарушения беременных;
- патология эндокринной системы – сахарный диабет;
- СПИД;
- злокачественные новообразования.
Влияние избыточного количества кислоты мочевой на организм
Основной функцией мочевины считается обеспечение сохранности кровеносных сосудов. Однако избыточное количество ее провоцирует вырабатывание осадка в системах и органах. Формирование камней в мочевыводящей системе способно провоцировать нестерпимые, сильные боли, а появление суставных солей служит первоисточником артрита и подагры.
Помимо этого, мочевая кислота в изобилии побуждает развитие следующих заболеваний:
- ревматизма;
- остеохондрозов;
- боли мышц;
- артрозов.
Выделение мочевой кислоты почками и слюной при ее переизбытке способствует образованию зубного налета. Скапливаясь в мозговых тканях, ураты ведут к инсультам, снижению мозговой активности и памяти. Больные подвержены нервным срывам, неврозам и нарушениям сна.
Определить излишек мочевой кислоты возможно только при специфическом диагностировании в лабораторных условиях.
Принцип эффективного выведения
Результаты исследований, свидетельствующие о превышении уровня мочевины, требуют принятия незамедлительных мер для корректировки и нормализации показателей.
Наиболее важным аспектом является регулирование рациона питания. Необходимо провести анализ привычного меню и не допускать употребления пищи с большим содержанием пурина.
Диетпитание для регулирования уровня мочевины
Помимо отказа от «вредных» продуктов, содержащих высокие концентрации пуринов, в рацион следует ввести злаковые, фрукты и овощи. Необходимо регулярно употреблять чистую минеральную щелочную воду. Рекомендовано кушать сливы, яблоки, абрикосы, груши и картофель.
Если же соблюдение низкопуриновой диеты не дает требуемых результатов, следует задуматься о приеме направленных фармпрепаратов, назначенных врачом и коррекции показателей уратов альтернативными средствами.
Народные приемы для вывода уратов
Сокращению масштабов уратов в немалой степени способствует прием средств альтернативной медицины.
Высокой результативности можно достичь, употребляя травяные отвары из листьев березы, дягильных корней, брусничных листьев, провоцирующих процедуру выведения и способствующих размыванию конкрементов.
- крапивный настой принимают трижды в сутки по чайной ложке;
- брусничный, приготовленный путем смешивания 20 г листа брусники и 200 мл горячей воды и настоянный полчаса, употребляют по столовой ложке трижды в день;
- березовый отвар, готовящийся путем 15-ти минутного кипячения 2-х столовых ложек листьев березы в 400 мл воды и настоянный полчаса, употребляют с едой процеженным, по 50 мл.
Доказали свою эффективность при облегчении симптоматики подагры ванны для ног из шалфея, календулы либо ромашки. 200 грамм травы настаивают в 1,5 литрах кипятка до трех часов, после чего отвар добавляется в теплые ванны курсом до трех недель.
КалендулаВ случаях, когда народная рецептура не оказывает должного результата, рекомендовано получить консультацию специалиста с последующей рекомендацией фармсредств.
Медицинские препараты, снижающие уровень мочевой кислоты
Использование лекарственных средств требует обязательной консультации у специалиста во избежание неправильного лечения и усугубления тяжести заболевания!
Зачастую необходимость приема лекарственных средств обусловлена одной из причин:
- Недостаточной степенью выведения уратов.
- Излишком естественного уровня мочевых кислот.
Подозревая образование камней либо подагру, подбирают комплексное направленное лечение, целью которого является минимизация концентрации уратов. Препараты подбирают, исходя из конкретных целей – увеличения вывода мочевины либо снижения количества ее образования.
Выбор типа лекарственного средства зависит от результатов лабораторных исследований суточных образцов мочи. Данный анализ дает возможность подобрать терапию, воздействующую именно на источник заболевания. При подагре лечебный процесс необходимо начинать непосредственно во время обострения болезни.
Для уменьшения уровня уратов используют основные типы фармпрепаратов:
- средства, увеличивающие вывод мочевины – «Пробенецид»;
- средства, снижающие выработку уратов – «Аллопуринол».
Лечебная гимнастика как способ снижения мочевины
В комплексной терапии заболеваний, вызванных увеличением концентрации мочевины в крови, важная роль отводится лечебной гимнастике, стимулирующей и улучшающей процессы обмена веществ в организме.
Больным рекомендуется пересмотреть привычный образ жизни – увеличить физические нагрузки, заняться спортом либо просто ввести ежедневные длительные пешие прогулки.
Грамотное лечение патологических показателей мочевой кислоты и безопасное выведение мочевины требует совокупного подхода, включающего в себя медикаментозные средства, методы народной медицины – травы и настои, соблюдение специфического диетпитания и активные образ жизни – физические нагрузки и гимнастику.
Лечебное питание при заболеваниях суставов
Заболевания суставов занимают значительное место в общей структуре заболеваемости населения развитых стран.
Многие заболевания с суставным компонентом приобретают хроническое прогрессирующее течение и находятся среди ведущих причин инвалидизации.
Диетологическая поддержка в комплексном лечении ревматических болезней может привлекать внимание своим немедикаментозным терапевтическим воздействием.
Самый частый патологический процесс, повреждающий соединительные ткани при ревматических заболеваниях – воспаление.
В настоящее время доказана ключевая роль производных жирных кислот, простагландинов, в патогенезе воспалительного процесса. Диета может влиять на продукцию простагландинов и антител при различных заболеваниях.
Хронический воспалительный процесс приводит к метаболическим изменениям с потерей белка и тем самым влияет на иммунную функцию. Дефицит белка и других нутриентов влияет на клетки иммунной системы и их функции.
В процессе воспаления участвуют биологически активные жирные кислоты, простагландины и лейкотриены, производные арахидоновой кислоты, эта важная жирная кислота включается главным образом в мембраны фосфолипидов. Характер этих активных продуктов может изменяться жирными кислотами, поступающими с пищевыми продуктами. Конечно, противовоспалительные лекарственные препараты значительно более активно влияют на синтез провоспалительных ферментов, но модификациция диеты может оказаться надежным и эффективным средством в изменении реактивности тканей, вовлеченных в воспалительный процесс.
Лечебное питание при подагре
Подагра — заболевание, в основе которого лежит нарушение обмена пуриновых оснований, связано с наследственной (семейной) предрасположенностью и клинически проявляющееся острым или хроническим поражением суставов и внутренних органов вследствие отложения солей мочевой кислоты.
Различают две формы подагры – первичную (идиопатическую) и вторичную, вызванную другими заболеваниями или приемом медикаментов.
Ведущими причинами подагры являются:
- Увеличение образования мочевой кислоты в результате избыточного потребления пищевых продуктов, содержащих пуриновые основания и(или) их увеличенный синтез генетического происхождения.
- Нарушение выведения мочевой кислоты почками.
До того, как появились эффективные лекарственные средства, диета являлась единственным способом лечения подагры.
Цель диетотерапии — снижение мочекислых соединений в организме.
Диетологические подходы в лечении больных должны различаться в зависимости от остроты процесса, частоты возникновения кризов, уровня мочевой кислоты в плазме, массы тела.
Принципы диетотерапии при подагре:
- Ограничение количества продуктов, богатых пуриновыми основаниями (мясо, рыба).
- Введение продуктов, бедных пуриновыми основаниями (молоко, крупы).
- Введение достаточного количества жидкости.
- При наличии избыточной массы тела требуется ее уменьшение.
Лечебное питание при обострении подагры
При возникновении острого подагрического приступа больному необходимо соблюдать строгую диету и адекватную медикаментозную терапию.
На весь период обострения назначается диета , состоящая преимущественно из жидкой пищи: молоко, молочнокислые напитки, кисели, компоты, овощные и фруктовые соки (цитрусовые), овощные супы и жидкие каши. На период обострения подагры категорически запрещаются любые мясные и рыбные продукты. Необходимо следить, чтобы больной не страдал от голода и употреблял до 2 л жидкости в сутки. Особенно полезно в такие дни употребление щелочных минеральных вод. Такая диета назначается на 1—2 недели.
В период затихания обострения разрешается ограниченное количество мясных блюд (один-два раза в неделю по 100—150 г отварного мяса). В остальные дни рекомендуются молочные продукты, яйца, крупы, картофель, овощи и фрукты.
Лечебное питание при подагре вне острого приступа
Рекомендуется некоторое ограничение белков, жиров (особенно тугоплавких). При наличии сопутствующего ожирения следует ограничить и легкоусвояемые углеводы. Умеренно ограничивается поваренная соль (до 5—7 г вместе с содержащейся в продуктах), увеличивается процентное соотношение в суточном рационе овощей, фруктов и молочных продуктов, которые приводят к сдвигу показателей мочи в щелочную сторону. Для коррекции нарушений водно-солевого обмена рекомендуется употребление большого количества жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы). Количество свободной жидкости должно достигать 2 л в день.
Из питания больного подагрой исключают продукты, содержащие большое количество пуринов (более 150 мг на 100 г продукта). К ним относятся: говяжьи внутренности (мозги, почки, печень), мясные экстракты, сардины, анчоусы, мелкие креветки, скумбрия, бобовые культуры. Сокращают потребление продуктов, содержащих в 100 г 50–150 мг пуринов, – мясные изделия (говядина, баранина), птичье мясо, рыба, ракообразные, овощи (горох, фасоль, чечевица). Особо следует подчеркнуть, что мясо молодых животных более богато пуринами, чем мясо взрослых, поэтому его также следует избегать.
При подагре вне приступа на фоне ожирения рекомендована диета с использованием разгрузочных дней . Снижение энергетической ценности рациона при подагре осуществляется за счет резкого ограничения хлебобулочных изделий и сахара.
При сочетании подагра с сахарным диабетом большее внимание уделяют общей калорийности рациона, количеству потребленного жира и холестерина в диете.
При наличии подагры на фоне поражения почек важно увеличить потребление овощей и уменьшить потребление соли.
Если подагра сочетается с артериальной гипертензией или ИБС, то показана низкокалорийная диета с низким содержанием холестерина, насыщенных жиров и натрия.
Лечебное питание при остеоартрозе
Правильное питание при остеоартрозе , особенно коленных и тазобедренных суставов, позволяет избежать проблем с избыточным весом и удовлетворять потребности организма в витаминах и минералах. При остеоартрозе особенно важны антиоксиданты (витамины А, Е и омега-3 жирные кислоты) и витамин С с марганцем, способствующие выработке хондроитина и глюкозамина.
В меню должны быть овощи, фрукты, зелень, нежирные молочные продукты, цельные злаки, рыба, оливковое и сливочное масло, орехи.
Лечебное питание при остеопорозе
Остеопороз – это системное заболевание костного скелета, характеризующееся снижением массы кости в единице объема с нарушением микроархитектоники костной ткани. Остеопороз приводит к высокому риску переломов костей. Это одно из наиболее часто встречающихся заболеваний. Часто остеопорозом страдают женщины (80% от всех больных с остеопорозом) и люди старших возрастных групп. Это особенно важно, так как продолжительность жизни населения цивилизованных стран увеличивается. Перелом бедра у людей старше 65 лет является высоким фактором риска смерти, более половины больных никогда не возвращаются к их первоначальному функциональному состоянию.
ВОЗ ставит проблему остеопороза на четвертое место после сердечно-сосудистых, онкологических заболеваний и сахарного диабета.
Наиболее частыми причинами развития остеопороза являются нарушения потребления кальция и витамина D с продуктами питания, постменопаузальный переход, прием глюкокортикоидов и чрезмерного количества алкоголя.
Диетотерапия при остеопорозе используется на фоне медикаментозной терапии, а также в качестве профилактики развития остеопороза. В диетотерапии остеопороза основную роль отводят таким веществам, как кальций и витамин D, использование которых может ослабить процесс прогрессирования остеопороза, хотя алиментарных факторов, которые влияют на развитие кости, много (белки, витамины и минеральные вещества).
По содержанию и полноте усвоения лучшими источниками кальция являются молоко и молочные продукты. Если дневной рацион включает 0,5 литра молока и кисломолочных напитков, 50 г творога и 10 г твердого сыра, то это обеспечивает более половины рекомендуемого потребления кальция, причем в легкоусвояемой форме. Содержание кальция в зеленой массе растений значительно уступает содержанию в молочных продуктах.
Суточное количество кальция трудно покрыть только пищевыми продуктами. В связи с этим с лечебными целями используют соли кальция.
Важно употреблять продукты с повышенным содержанием магния, элемента, входящего в состав костной ткани и обеспечивающего усвоение кальция организмом. Наиболее богатыми магнием такие продукты как кунжут, орехи (миндаль, фундук), семена подсолнечника, арбуз, овсянка.
Анализ многочисленных исследований женщин в постменопаузе показал, что адекватное потребление витамина D уменьшало риск развития переломов бедра.
Лучшими источниками витамина D в питании являются жирная рыба, печень, икра рыб, молочные жиры, яйца. Дефицит витамина D легко предотвращается за счет указанных пищевых продуктов и (или) приема небольших доз препаратов витамина D.
Содержание белка в пищевом рационе больных остеопорозом должно находится на физиологическом уровне, так как дефицит белка приводит к отрицательному азотистому балансу и снижению репаративных процессов, а избыток может способствовать повышенному выведению кальция с мочой. Последние годы частое применение в лечении и профилактике остеопороза находят продукты сои. Известно, что в состав соевых белков входят изофлавоны – растительные эстрогены, которые обладают эстрогеноподобным действием. В ряде исследований показано, что включение продуктов сои женщинам в постменопаузальном периоде приводит к уменьшению частоты переломов костей.
Потребление поваренной соли должно быть снижено, так как натрий увеличивает экскрецию кальция с мочой.
Умеренное потребление кофе является незначительным фактором риска развития остеопороза.
Лечебное питание при ревматоидном артрите
Ревматоидный артрит – системное заболевание, в основе патогенеза которого лежит сложный комплекс аутоиммунных нарушений.
Принципы диетотерапии больных ревматоидным артритом
- Адекватное обеспечение потребностей организма в пищевых веществах и энергии.
- Введение в организм физиологической квоты белка с обращением особого внимания на сбалансированность аминокислотного состава.
- Ограничение количества жира в диете, без уменьшения квоты растительного жира (соотношение животного и растительного жира 2:1).
- Сокращение углеводной части рациона в основном за счет легкоусвояемых (сахар, сладости).
- Уменьшение количества поваренной соли (до 3-5 г в сутки).
- Обеспечение поступления в организм адекватного количества витаминов, в том числе, обладающих антиоксидантным.
- Соблюдение принципа механического и химического щажения с максимальным удалением экстрактивных веществ за счет исключения крепких мясных и рыбных бульонов, копчёностей.
- Соблюдение частого и дробного питания (приём пищи не менее 5-6 раз в день).
У больных ревматоидным артритом с ожирением или при наличии избыточной массой тела блюда из круп и макаронных изделий (каши, гарниры) необходимо заменить на овощи (сырые или вареные), количество хлеба уменьшить до 100 г в день, сахар исключить.
Уремия: лечение, симптомы и причины
Уремия — это опасное заболевание, при котором мочевина накапливается в крови. Мочевина — это отходы, которые обычно помогают отфильтровывать почки.
Уремия — симптом почечной недостаточности. Когда почки не могут должным образом фильтровать отходы, они могут попасть в кровоток.
В этой статье мы исследуем эффекты уремии и что можно сделать для лечения этого состояния. В этой статье также рассматриваются различные симптомы и причины уремии.
Поделиться на Pinterest Уремия — это когда моча накапливается в крови и может быть вызвана почечной недостаточностью.Уремия переводится как «моча в крови».
Почки действуют как фильтры организма, удаляя отходы и потенциально опасные вещества, которые проходят через них. Когда почки плохо работают, продукты жизнедеятельности могут снова попасть в кровь.
Уремия — это побочный эффект почечной недостаточности, поэтому для лечения этого состояния требуется лечение почек.
Люди, страдающие уремией, обычно имеют в крови белки, креатин и другие вещества.Это заражение может повлиять почти на все системы организма.
Большинство людей с уремией испытывают симптомы. Однако люди с хроническим заболеванием почек, которое является основным фактором риска уремии, могут не испытывать симптомов до тех пор, пока болезнь не станет значительно прогрессировать.
Уремия против азотемии
Азотемия — еще одно заболевание, которое может возникнуть, если почки не работают должным образом. Эти два условия могут возникать одновременно.
В то время как уремия — это накопление мочевины в крови, азотемия — это накопление продуктов жизнедеятельности азота в крови.
Уремия — это неотложная медицинская помощь, требующая срочного лечения. Людям с уремией может потребоваться госпитализация. Лечить уремию в домашних условиях невозможно.
Лечение направлено на устранение основной причины уремии. Врач может скорректировать лекарства для лечения определенных аутоиммунных заболеваний или хирургическим путем удалить закупорку, например, камень в почках. Также могут помочь лекарства от кровяного давления и лекарства для лучшего контроля диабета.
Большинству людей с уремией требуется диализ.В диализе используется аппарат, который действует как «искусственная почка», фильтрующая кровь.
Некоторым может также потребоваться пересадка почки, чтобы предотвратить дальнейшие проблемы с почками, заменив больную почку здоровой. Людям часто приходится ждать почки много лет, и пока они ждут, им может потребоваться диализ.
Поделиться на Pinterest Онемение и покалывание в руках или ногах могут быть вызваны уремической невропатией, потенциальным симптомом уремии.Симптомы уремии аналогичны симптомам хронической болезни почек.Это сходство означает, что люди с заболеванием почек, у которых развивается почечная недостаточность, могут не осознавать, что у них уремия.
Людям с заболеванием почек необходимо регулярно сдавать анализ крови и мочи, чтобы убедиться, что их почки работают нормально.
Важно отметить, что симптомы у разных людей различаются и могут меняться, сначала улучшаясь, а затем снова ухудшаясь.
Заболевание почек — это опасное для жизни состояние, поэтому люди, подозревающие, что у них заболевание почек или уремия, должны немедленно обратиться к врачу.Вот некоторые симптомы, на которые следует обратить внимание:
- Группа симптомов, называемая уремической невропатией или повреждением нервов из-за почечной недостаточности. Невропатия может вызывать покалывание, онемение или электрические ощущения в теле, особенно в руках и ногах.
- Слабость, истощение и растерянность. Эти симптомы со временем ухудшаются и не проходят после отдыха или улучшения питания.
- Тошнота, рвота и потеря аппетита. Некоторые люди могут похудеть из-за этих проблем.
- Изменения в анализах крови. Часто первым признаком уремии является присутствие мочевины в крови во время обычного анализа крови.
- Люди с уремией также могут проявлять признаки метаболического ацидоза, когда организм вырабатывает слишком много кислоты.
- Высокое кровяное давление.
- Отек, особенно вокруг стоп и лодыжек.
- Сухая, зудящая кожа.
- Более частое мочеиспускание, так как почки усерднее работают над избавлением от шлаков.
Осложнения
Уремия при отсутствии лечения может привести к почечной недостаточности.У кого-то с уремией могут быть судороги, потеря сознания, сердечные приступы и другие опасные для жизни симптомы. Некоторым потребуется пересадка почки.
Почечная недостаточность может также повредить другие органы, поэтому невылеченная уремия может привести к печеночной или сердечной недостаточности.
Хроническая болезнь почек или ХБП может вызвать почечную недостаточность, что затрудняет отфильтровывать отходы и поддерживать чистоту крови почками.
Несколько состояний могут вызвать ХБП, но два наиболее распространенных — это диабет и высокое кровяное давление.Диабет вызывает опасно высокий уровень сахара в крови, что может повредить почки, кровеносные сосуды, сердце и другие органы.
Высокое кровяное давление может повредить кровеносные сосуды почек, сделав их слабыми или твердыми. Это повреждение может затруднить работу почек, что в конечном итоге приведет к почечной недостаточности.
Другие причины заболевания почек, которые могут привести к уремии, включают:
- Генетические заболевания почек, такие как поликистоз почек.
- Проблемы с формой или структурой почек, обычно возникающие, когда ребенок все еще растет в утробе матери.
- Аутоиммунные заболевания, например волчанка.
- Группа заболеваний, называемых гломерулонефритом, которые поражают почки и вызывают хроническое воспаление, затрудняя фильтрацию мочевины почками.
- Закупорки в почках или вокруг них. Большие камни в почках, опухоли почек или увеличенная простата могут нанести вред почкам.
- Хронические инфекции мочевыводящих путей или почек.
Факторы риска
Хроническая болезнь почек является основным фактором риска уремии.Состояния, которые могут повысить риск заболевания почек, включают:
- семейный анамнез заболевания почек
- диабет
- высокое кровяное давление
- болезнь сердца
Пожилые люди также более склонны к почечной недостаточности и уремии, чем молодые люди. Афроамериканцы, американцы азиатского происхождения, жители островов Тихого океана и латиноамериканцы могут быть более уязвимы к заболеванию почек.
Люди с хроническим заболеванием почек, не проходящие диализ или не соблюдающие рекомендации врача, могут с большей вероятностью столкнуться с почечной недостаточностью и уремией, чем другие.
Люди с заболеванием почек могут предотвратить уремию, следуя плану лечения, назначенному их врачом. Однако лучшая стратегия предотвращения уремии — это в первую очередь избегать почечной недостаточности.
Снизить риск высокого кровяного давления и диабета можно с помощью здорового образа жизни. Поддержание здорового индекса массы тела или ИМТ, сбалансированное питание и сохранение физической активности могут помочь.
Заболевание почек — хроническое заболевание, которое может вызвать множество потенциально смертельных проблем со здоровьем.Люди, у которых развивается уремия, могут умереть от почечной недостаточности, особенно если они не получат лечения.
В одном исследовании 1998 года наблюдали 139 человек с уремией на срок до 5 лет, когда 30 процентов умерли.
Люди, которым сделана трансплантация почки в качестве лечения почечной недостаточности, имеют больше шансов выжить, чем те, кто получает диализ.
У некоторых людей уремия развивается из-за временного и поддающегося лечению состояния, например, закупорки почек или увеличения простаты. Перспектива для них зависит от того, повреждены ли почки необратимо и повреждает ли их уремия какие-либо другие органы.
Заключение
Уремия — потенциально смертельное заболевание, которое обычно сигнализирует о хроническом заболевании.
Долгосрочная выживаемость и качество жизни человека зависят от таких факторов, как возраст, общее состояние здоровья, качество лечения и причина уремии.
Люди могут пережить уремию, если они получат своевременное лечение. Однако никто не должен откладывать обращение за лечением при подозрении на уремию и должен убедиться, что он получает лечение у врача, специализирующегося на почечной недостаточности.
Уремия: лечение, симптомы и причины
Уремия — опасное заболевание, при котором мочевина накапливается в крови. Мочевина — это отходы, которые обычно помогают отфильтровывать почки.
Уремия — симптом почечной недостаточности. Когда почки не могут должным образом фильтровать отходы, они могут попасть в кровоток.
В этой статье мы исследуем эффекты уремии и что можно сделать для лечения этого состояния. В этой статье также рассматриваются различные симптомы и причины уремии.
Поделиться на Pinterest Уремия — это когда моча накапливается в крови и может быть вызвана почечной недостаточностью.Уремия переводится как «моча в крови».
Почки действуют как фильтры организма, удаляя отходы и потенциально опасные вещества, которые проходят через них. Когда почки плохо работают, продукты жизнедеятельности могут снова попасть в кровь.
Уремия — это побочный эффект почечной недостаточности, поэтому для лечения этого состояния требуется лечение почек.
Люди, страдающие уремией, обычно имеют в крови белки, креатин и другие вещества.Это заражение может повлиять почти на все системы организма.
Большинство людей с уремией испытывают симптомы. Однако люди с хроническим заболеванием почек, которое является основным фактором риска уремии, могут не испытывать симптомов до тех пор, пока болезнь не станет значительно прогрессировать.
Уремия против азотемии
Азотемия — еще одно заболевание, которое может возникнуть, если почки не работают должным образом. Эти два условия могут возникать одновременно.
В то время как уремия — это накопление мочевины в крови, азотемия — это накопление продуктов жизнедеятельности азота в крови.
Уремия — это неотложная медицинская помощь, требующая срочного лечения. Людям с уремией может потребоваться госпитализация. Лечить уремию в домашних условиях невозможно.
Лечение направлено на устранение основной причины уремии. Врач может скорректировать лекарства для лечения определенных аутоиммунных заболеваний или хирургическим путем удалить закупорку, например, камень в почках. Также могут помочь лекарства от кровяного давления и лекарства для лучшего контроля диабета.
Большинству людей с уремией требуется диализ.В диализе используется аппарат, который действует как «искусственная почка», фильтрующая кровь.
Некоторым может также потребоваться пересадка почки, чтобы предотвратить дальнейшие проблемы с почками, заменив больную почку здоровой. Людям часто приходится ждать почки много лет, и пока они ждут, им может потребоваться диализ.
Поделиться на Pinterest Онемение и покалывание в руках или ногах могут быть вызваны уремической невропатией, потенциальным симптомом уремии.Симптомы уремии аналогичны симптомам хронической болезни почек.Это сходство означает, что люди с заболеванием почек, у которых развивается почечная недостаточность, могут не осознавать, что у них уремия.
Людям с заболеванием почек необходимо регулярно сдавать анализ крови и мочи, чтобы убедиться, что их почки работают нормально.
Важно отметить, что симптомы у разных людей различаются и могут меняться, сначала улучшаясь, а затем снова ухудшаясь.
Заболевание почек — это опасное для жизни состояние, поэтому люди, подозревающие, что у них заболевание почек или уремия, должны немедленно обратиться к врачу.Вот некоторые симптомы, на которые следует обратить внимание:
- Группа симптомов, называемая уремической невропатией или повреждением нервов из-за почечной недостаточности. Невропатия может вызывать покалывание, онемение или электрические ощущения в теле, особенно в руках и ногах.
- Слабость, истощение и растерянность. Эти симптомы со временем ухудшаются и не проходят после отдыха или улучшения питания.
- Тошнота, рвота и потеря аппетита. Некоторые люди могут похудеть из-за этих проблем.
- Изменения в анализах крови. Часто первым признаком уремии является присутствие мочевины в крови во время обычного анализа крови.
- Люди с уремией также могут проявлять признаки метаболического ацидоза, когда организм вырабатывает слишком много кислоты.
- Высокое кровяное давление.
- Отек, особенно вокруг стоп и лодыжек.
- Сухая, зудящая кожа.
- Более частое мочеиспускание, так как почки усерднее работают над избавлением от шлаков.
Осложнения
Уремия при отсутствии лечения может привести к почечной недостаточности.У кого-то с уремией могут быть судороги, потеря сознания, сердечные приступы и другие опасные для жизни симптомы. Некоторым потребуется пересадка почки.
Почечная недостаточность может также повредить другие органы, поэтому невылеченная уремия может привести к печеночной или сердечной недостаточности.
Хроническая болезнь почек или ХБП может вызвать почечную недостаточность, что затрудняет отфильтровывать отходы и поддерживать чистоту крови почками.
Несколько состояний могут вызвать ХБП, но два наиболее распространенных — это диабет и высокое кровяное давление.Диабет вызывает опасно высокий уровень сахара в крови, что может повредить почки, кровеносные сосуды, сердце и другие органы.
Высокое кровяное давление может повредить кровеносные сосуды почек, сделав их слабыми или твердыми. Это повреждение может затруднить работу почек, что в конечном итоге приведет к почечной недостаточности.
Другие причины заболевания почек, которые могут привести к уремии, включают:
- Генетические заболевания почек, такие как поликистоз почек.
- Проблемы с формой или структурой почек, обычно возникающие, когда ребенок все еще растет в утробе матери.
- Аутоиммунные заболевания, например волчанка.
- Группа заболеваний, называемых гломерулонефритом, которые поражают почки и вызывают хроническое воспаление, затрудняя фильтрацию мочевины почками.
- Закупорки в почках или вокруг них. Большие камни в почках, опухоли почек или увеличенная простата могут нанести вред почкам.
- Хронические инфекции мочевыводящих путей или почек.
Факторы риска
Хроническая болезнь почек является основным фактором риска уремии.Состояния, которые могут повысить риск заболевания почек, включают:
- семейный анамнез заболевания почек
- диабет
- высокое кровяное давление
- болезнь сердца
Пожилые люди также более склонны к почечной недостаточности и уремии, чем молодые люди. Афроамериканцы, американцы азиатского происхождения, жители островов Тихого океана и латиноамериканцы могут быть более уязвимы к заболеванию почек.
Люди с хроническим заболеванием почек, не проходящие диализ или не соблюдающие рекомендации врача, могут с большей вероятностью столкнуться с почечной недостаточностью и уремией, чем другие.
Люди с заболеванием почек могут предотвратить уремию, следуя плану лечения, назначенному их врачом. Однако лучшая стратегия предотвращения уремии — это в первую очередь избегать почечной недостаточности.
Снизить риск высокого кровяного давления и диабета можно с помощью здорового образа жизни. Поддержание здорового индекса массы тела или ИМТ, сбалансированное питание и сохранение физической активности могут помочь.
Заболевание почек — хроническое заболевание, которое может вызвать множество потенциально смертельных проблем со здоровьем.Люди, у которых развивается уремия, могут умереть от почечной недостаточности, особенно если они не получат лечения.
В одном исследовании 1998 года наблюдали 139 человек с уремией на срок до 5 лет, когда 30 процентов умерли.
Люди, которым сделана трансплантация почки в качестве лечения почечной недостаточности, имеют больше шансов выжить, чем те, кто получает диализ.
У некоторых людей уремия развивается из-за временного и поддающегося лечению состояния, например, закупорки почек или увеличения простаты. Перспектива для них зависит от того, повреждены ли почки необратимо и повреждает ли их уремия какие-либо другие органы.
Заключение
Уремия — потенциально смертельное заболевание, которое обычно сигнализирует о хроническом заболевании.
Долгосрочная выживаемость и качество жизни человека зависят от таких факторов, как возраст, общее состояние здоровья, качество лечения и причина уремии.
Люди могут пережить уремию, если они получат своевременное лечение. Однако никто не должен откладывать обращение за лечением при подозрении на уремию и должен убедиться, что он получает лечение у врача, специализирующегося на почечной недостаточности.
Уремия: лечение, симптомы и причины
Уремия — опасное заболевание, при котором мочевина накапливается в крови. Мочевина — это отходы, которые обычно помогают отфильтровывать почки.
Уремия — симптом почечной недостаточности. Когда почки не могут должным образом фильтровать отходы, они могут попасть в кровоток.
В этой статье мы исследуем эффекты уремии и что можно сделать для лечения этого состояния. В этой статье также рассматриваются различные симптомы и причины уремии.
Поделиться на Pinterest Уремия — это когда моча накапливается в крови и может быть вызвана почечной недостаточностью.Уремия переводится как «моча в крови».
Почки действуют как фильтры организма, удаляя отходы и потенциально опасные вещества, которые проходят через них. Когда почки плохо работают, продукты жизнедеятельности могут снова попасть в кровь.
Уремия — это побочный эффект почечной недостаточности, поэтому для лечения этого состояния требуется лечение почек.
Люди, страдающие уремией, обычно имеют в крови белки, креатин и другие вещества.Это заражение может повлиять почти на все системы организма.
Большинство людей с уремией испытывают симптомы. Однако люди с хроническим заболеванием почек, которое является основным фактором риска уремии, могут не испытывать симптомов до тех пор, пока болезнь не станет значительно прогрессировать.
Уремия против азотемии
Азотемия — еще одно заболевание, которое может возникнуть, если почки не работают должным образом. Эти два условия могут возникать одновременно.
В то время как уремия — это накопление мочевины в крови, азотемия — это накопление продуктов жизнедеятельности азота в крови.
Уремия — это неотложная медицинская помощь, требующая срочного лечения. Людям с уремией может потребоваться госпитализация. Лечить уремию в домашних условиях невозможно.
Лечение направлено на устранение основной причины уремии. Врач может скорректировать лекарства для лечения определенных аутоиммунных заболеваний или хирургическим путем удалить закупорку, например, камень в почках. Также могут помочь лекарства от кровяного давления и лекарства для лучшего контроля диабета.
Большинству людей с уремией требуется диализ.В диализе используется аппарат, который действует как «искусственная почка», фильтрующая кровь.
Некоторым может также потребоваться пересадка почки, чтобы предотвратить дальнейшие проблемы с почками, заменив больную почку здоровой. Людям часто приходится ждать почки много лет, и пока они ждут, им может потребоваться диализ.
Поделиться на Pinterest Онемение и покалывание в руках или ногах могут быть вызваны уремической невропатией, потенциальным симптомом уремии.Симптомы уремии аналогичны симптомам хронической болезни почек.Это сходство означает, что люди с заболеванием почек, у которых развивается почечная недостаточность, могут не осознавать, что у них уремия.
Людям с заболеванием почек необходимо регулярно сдавать анализ крови и мочи, чтобы убедиться, что их почки работают нормально.
Важно отметить, что симптомы у разных людей различаются и могут меняться, сначала улучшаясь, а затем снова ухудшаясь.
Заболевание почек — это опасное для жизни состояние, поэтому люди, подозревающие, что у них заболевание почек или уремия, должны немедленно обратиться к врачу.Вот некоторые симптомы, на которые следует обратить внимание:
- Группа симптомов, называемая уремической невропатией или повреждением нервов из-за почечной недостаточности. Невропатия может вызывать покалывание, онемение или электрические ощущения в теле, особенно в руках и ногах.
- Слабость, истощение и растерянность. Эти симптомы со временем ухудшаются и не проходят после отдыха или улучшения питания.
- Тошнота, рвота и потеря аппетита. Некоторые люди могут похудеть из-за этих проблем.
- Изменения в анализах крови. Часто первым признаком уремии является присутствие мочевины в крови во время обычного анализа крови.
- Люди с уремией также могут проявлять признаки метаболического ацидоза, когда организм вырабатывает слишком много кислоты.
- Высокое кровяное давление.
- Отек, особенно вокруг стоп и лодыжек.
- Сухая, зудящая кожа.
- Более частое мочеиспускание, так как почки усерднее работают над избавлением от шлаков.
Осложнения
Уремия при отсутствии лечения может привести к почечной недостаточности.У кого-то с уремией могут быть судороги, потеря сознания, сердечные приступы и другие опасные для жизни симптомы. Некоторым потребуется пересадка почки.
Почечная недостаточность может также повредить другие органы, поэтому невылеченная уремия может привести к печеночной или сердечной недостаточности.
Хроническая болезнь почек или ХБП может вызвать почечную недостаточность, что затрудняет отфильтровывать отходы и поддерживать чистоту крови почками.
Несколько состояний могут вызвать ХБП, но два наиболее распространенных — это диабет и высокое кровяное давление.Диабет вызывает опасно высокий уровень сахара в крови, что может повредить почки, кровеносные сосуды, сердце и другие органы.
Высокое кровяное давление может повредить кровеносные сосуды почек, сделав их слабыми или твердыми. Это повреждение может затруднить работу почек, что в конечном итоге приведет к почечной недостаточности.
Другие причины заболевания почек, которые могут привести к уремии, включают:
- Генетические заболевания почек, такие как поликистоз почек.
- Проблемы с формой или структурой почек, обычно возникающие, когда ребенок все еще растет в утробе матери.
- Аутоиммунные заболевания, например волчанка.
- Группа заболеваний, называемых гломерулонефритом, которые поражают почки и вызывают хроническое воспаление, затрудняя фильтрацию мочевины почками.
- Закупорки в почках или вокруг них. Большие камни в почках, опухоли почек или увеличенная простата могут нанести вред почкам.
- Хронические инфекции мочевыводящих путей или почек.
Факторы риска
Хроническая болезнь почек является основным фактором риска уремии.Состояния, которые могут повысить риск заболевания почек, включают:
- семейный анамнез заболевания почек
- диабет
- высокое кровяное давление
- болезнь сердца
Пожилые люди также более склонны к почечной недостаточности и уремии, чем молодые люди. Афроамериканцы, американцы азиатского происхождения, жители островов Тихого океана и латиноамериканцы могут быть более уязвимы к заболеванию почек.
Люди с хроническим заболеванием почек, не проходящие диализ или не соблюдающие рекомендации врача, могут с большей вероятностью столкнуться с почечной недостаточностью и уремией, чем другие.
Люди с заболеванием почек могут предотвратить уремию, следуя плану лечения, назначенному их врачом. Однако лучшая стратегия предотвращения уремии — это в первую очередь избегать почечной недостаточности.
Снизить риск высокого кровяного давления и диабета можно с помощью здорового образа жизни. Поддержание здорового индекса массы тела или ИМТ, сбалансированное питание и сохранение физической активности могут помочь.
Заболевание почек — хроническое заболевание, которое может вызвать множество потенциально смертельных проблем со здоровьем.Люди, у которых развивается уремия, могут умереть от почечной недостаточности, особенно если они не получат лечения.
В одном исследовании 1998 года наблюдали 139 человек с уремией на срок до 5 лет, когда 30 процентов умерли.
Люди, которым сделана трансплантация почки в качестве лечения почечной недостаточности, имеют больше шансов выжить, чем те, кто получает диализ.
У некоторых людей уремия развивается из-за временного и поддающегося лечению состояния, например, закупорки почек или увеличения простаты. Перспектива для них зависит от того, повреждены ли почки необратимо и повреждает ли их уремия какие-либо другие органы.
Заключение
Уремия — потенциально смертельное заболевание, которое обычно сигнализирует о хроническом заболевании.
Долгосрочная выживаемость и качество жизни человека зависят от таких факторов, как возраст, общее состояние здоровья, качество лечения и причина уремии.
Люди могут пережить уремию, если они получат своевременное лечение. Однако никто не должен откладывать обращение за лечением при подозрении на уремию и должен убедиться, что он получает лечение у врача, специализирующегося на почечной недостаточности.
Уремия: лечение, симптомы и причины
Уремия — опасное заболевание, при котором мочевина накапливается в крови. Мочевина — это отходы, которые обычно помогают отфильтровывать почки.
Уремия — симптом почечной недостаточности. Когда почки не могут должным образом фильтровать отходы, они могут попасть в кровоток.
В этой статье мы исследуем эффекты уремии и что можно сделать для лечения этого состояния. В этой статье также рассматриваются различные симптомы и причины уремии.
Поделиться на Pinterest Уремия — это когда моча накапливается в крови и может быть вызвана почечной недостаточностью.Уремия переводится как «моча в крови».
Почки действуют как фильтры организма, удаляя отходы и потенциально опасные вещества, которые проходят через них. Когда почки плохо работают, продукты жизнедеятельности могут снова попасть в кровь.
Уремия — это побочный эффект почечной недостаточности, поэтому для лечения этого состояния требуется лечение почек.
Люди, страдающие уремией, обычно имеют в крови белки, креатин и другие вещества.Это заражение может повлиять почти на все системы организма.
Большинство людей с уремией испытывают симптомы. Однако люди с хроническим заболеванием почек, которое является основным фактором риска уремии, могут не испытывать симптомов до тех пор, пока болезнь не станет значительно прогрессировать.
Уремия против азотемии
Азотемия — еще одно заболевание, которое может возникнуть, если почки не работают должным образом. Эти два условия могут возникать одновременно.
В то время как уремия — это накопление мочевины в крови, азотемия — это накопление продуктов жизнедеятельности азота в крови.
Уремия — это неотложная медицинская помощь, требующая срочного лечения. Людям с уремией может потребоваться госпитализация. Лечить уремию в домашних условиях невозможно.
Лечение направлено на устранение основной причины уремии. Врач может скорректировать лекарства для лечения определенных аутоиммунных заболеваний или хирургическим путем удалить закупорку, например, камень в почках. Также могут помочь лекарства от кровяного давления и лекарства для лучшего контроля диабета.
Большинству людей с уремией требуется диализ.В диализе используется аппарат, который действует как «искусственная почка», фильтрующая кровь.
Некоторым может также потребоваться пересадка почки, чтобы предотвратить дальнейшие проблемы с почками, заменив больную почку здоровой. Людям часто приходится ждать почки много лет, и пока они ждут, им может потребоваться диализ.
Поделиться на Pinterest Онемение и покалывание в руках или ногах могут быть вызваны уремической невропатией, потенциальным симптомом уремии.Симптомы уремии аналогичны симптомам хронической болезни почек.Это сходство означает, что люди с заболеванием почек, у которых развивается почечная недостаточность, могут не осознавать, что у них уремия.
Людям с заболеванием почек необходимо регулярно сдавать анализ крови и мочи, чтобы убедиться, что их почки работают нормально.
Важно отметить, что симптомы у разных людей различаются и могут меняться, сначала улучшаясь, а затем снова ухудшаясь.
Заболевание почек — это опасное для жизни состояние, поэтому люди, подозревающие, что у них заболевание почек или уремия, должны немедленно обратиться к врачу.Вот некоторые симптомы, на которые следует обратить внимание:
- Группа симптомов, называемая уремической невропатией или повреждением нервов из-за почечной недостаточности. Невропатия может вызывать покалывание, онемение или электрические ощущения в теле, особенно в руках и ногах.
- Слабость, истощение и растерянность. Эти симптомы со временем ухудшаются и не проходят после отдыха или улучшения питания.
- Тошнота, рвота и потеря аппетита. Некоторые люди могут похудеть из-за этих проблем.
- Изменения в анализах крови. Часто первым признаком уремии является присутствие мочевины в крови во время обычного анализа крови.
- Люди с уремией также могут проявлять признаки метаболического ацидоза, когда организм вырабатывает слишком много кислоты.
- Высокое кровяное давление.
- Отек, особенно вокруг стоп и лодыжек.
- Сухая, зудящая кожа.
- Более частое мочеиспускание, так как почки усерднее работают над избавлением от шлаков.
Осложнения
Уремия при отсутствии лечения может привести к почечной недостаточности.У кого-то с уремией могут быть судороги, потеря сознания, сердечные приступы и другие опасные для жизни симптомы. Некоторым потребуется пересадка почки.
Почечная недостаточность может также повредить другие органы, поэтому невылеченная уремия может привести к печеночной или сердечной недостаточности.
Хроническая болезнь почек или ХБП может вызвать почечную недостаточность, что затрудняет отфильтровывать отходы и поддерживать чистоту крови почками.
Несколько состояний могут вызвать ХБП, но два наиболее распространенных — это диабет и высокое кровяное давление.Диабет вызывает опасно высокий уровень сахара в крови, что может повредить почки, кровеносные сосуды, сердце и другие органы.
Высокое кровяное давление может повредить кровеносные сосуды почек, сделав их слабыми или твердыми. Это повреждение может затруднить работу почек, что в конечном итоге приведет к почечной недостаточности.
Другие причины заболевания почек, которые могут привести к уремии, включают:
- Генетические заболевания почек, такие как поликистоз почек.
- Проблемы с формой или структурой почек, обычно возникающие, когда ребенок все еще растет в утробе матери.
- Аутоиммунные заболевания, например волчанка.
- Группа заболеваний, называемых гломерулонефритом, которые поражают почки и вызывают хроническое воспаление, затрудняя фильтрацию мочевины почками.
- Закупорки в почках или вокруг них. Большие камни в почках, опухоли почек или увеличенная простата могут нанести вред почкам.
- Хронические инфекции мочевыводящих путей или почек.
Факторы риска
Хроническая болезнь почек является основным фактором риска уремии.Состояния, которые могут повысить риск заболевания почек, включают:
- семейный анамнез заболевания почек
- диабет
- высокое кровяное давление
- болезнь сердца
Пожилые люди также более склонны к почечной недостаточности и уремии, чем молодые люди. Афроамериканцы, американцы азиатского происхождения, жители островов Тихого океана и латиноамериканцы могут быть более уязвимы к заболеванию почек.
Люди с хроническим заболеванием почек, не проходящие диализ или не соблюдающие рекомендации врача, могут с большей вероятностью столкнуться с почечной недостаточностью и уремией, чем другие.
Люди с заболеванием почек могут предотвратить уремию, следуя плану лечения, назначенному их врачом. Однако лучшая стратегия предотвращения уремии — это в первую очередь избегать почечной недостаточности.
Снизить риск высокого кровяного давления и диабета можно с помощью здорового образа жизни. Поддержание здорового индекса массы тела или ИМТ, сбалансированное питание и сохранение физической активности могут помочь.
Заболевание почек — хроническое заболевание, которое может вызвать множество потенциально смертельных проблем со здоровьем.Люди, у которых развивается уремия, могут умереть от почечной недостаточности, особенно если они не получат лечения.
В одном исследовании 1998 года наблюдали 139 человек с уремией на срок до 5 лет, когда 30 процентов умерли.
Люди, которым сделана трансплантация почки в качестве лечения почечной недостаточности, имеют больше шансов выжить, чем те, кто получает диализ.
У некоторых людей уремия развивается из-за временного и поддающегося лечению состояния, например, закупорки почек или увеличения простаты. Перспектива для них зависит от того, повреждены ли почки необратимо и повреждает ли их уремия какие-либо другие органы.
Заключение
Уремия — потенциально смертельное заболевание, которое обычно сигнализирует о хроническом заболевании.
Долгосрочная выживаемость и качество жизни человека зависят от таких факторов, как возраст, общее состояние здоровья, качество лечения и причина уремии.
Люди могут пережить уремию, если они получат своевременное лечение. Однако никто не должен откладывать обращение за лечением при подозрении на уремию и должен убедиться, что он получает лечение у врача, специализирующегося на почечной недостаточности.
Уремия: лечение, симптомы и причины
Уремия — опасное заболевание, при котором мочевина накапливается в крови. Мочевина — это отходы, которые обычно помогают отфильтровывать почки.
Уремия — симптом почечной недостаточности. Когда почки не могут должным образом фильтровать отходы, они могут попасть в кровоток.
В этой статье мы исследуем эффекты уремии и что можно сделать для лечения этого состояния. В этой статье также рассматриваются различные симптомы и причины уремии.
Поделиться на Pinterest Уремия — это когда моча накапливается в крови и может быть вызвана почечной недостаточностью.Уремия переводится как «моча в крови».
Почки действуют как фильтры организма, удаляя отходы и потенциально опасные вещества, которые проходят через них. Когда почки плохо работают, продукты жизнедеятельности могут снова попасть в кровь.
Уремия — это побочный эффект почечной недостаточности, поэтому для лечения этого состояния требуется лечение почек.
Люди, страдающие уремией, обычно имеют в крови белки, креатин и другие вещества.Это заражение может повлиять почти на все системы организма.
Большинство людей с уремией испытывают симптомы. Однако люди с хроническим заболеванием почек, которое является основным фактором риска уремии, могут не испытывать симптомов до тех пор, пока болезнь не станет значительно прогрессировать.
Уремия против азотемии
Азотемия — еще одно заболевание, которое может возникнуть, если почки не работают должным образом. Эти два условия могут возникать одновременно.
В то время как уремия — это накопление мочевины в крови, азотемия — это накопление продуктов жизнедеятельности азота в крови.
Уремия — это неотложная медицинская помощь, требующая срочного лечения. Людям с уремией может потребоваться госпитализация. Лечить уремию в домашних условиях невозможно.
Лечение направлено на устранение основной причины уремии. Врач может скорректировать лекарства для лечения определенных аутоиммунных заболеваний или хирургическим путем удалить закупорку, например, камень в почках. Также могут помочь лекарства от кровяного давления и лекарства для лучшего контроля диабета.
Большинству людей с уремией требуется диализ.В диализе используется аппарат, который действует как «искусственная почка», фильтрующая кровь.
Некоторым может также потребоваться пересадка почки, чтобы предотвратить дальнейшие проблемы с почками, заменив больную почку здоровой. Людям часто приходится ждать почки много лет, и пока они ждут, им может потребоваться диализ.
Поделиться на Pinterest Онемение и покалывание в руках или ногах могут быть вызваны уремической невропатией, потенциальным симптомом уремии.Симптомы уремии аналогичны симптомам хронической болезни почек.Это сходство означает, что люди с заболеванием почек, у которых развивается почечная недостаточность, могут не осознавать, что у них уремия.
Людям с заболеванием почек необходимо регулярно сдавать анализ крови и мочи, чтобы убедиться, что их почки работают нормально.
Важно отметить, что симптомы у разных людей различаются и могут меняться, сначала улучшаясь, а затем снова ухудшаясь.
Заболевание почек — это опасное для жизни состояние, поэтому люди, подозревающие, что у них заболевание почек или уремия, должны немедленно обратиться к врачу.Вот некоторые симптомы, на которые следует обратить внимание:
- Группа симптомов, называемая уремической невропатией или повреждением нервов из-за почечной недостаточности. Невропатия может вызывать покалывание, онемение или электрические ощущения в теле, особенно в руках и ногах.
- Слабость, истощение и растерянность. Эти симптомы со временем ухудшаются и не проходят после отдыха или улучшения питания.
- Тошнота, рвота и потеря аппетита. Некоторые люди могут похудеть из-за этих проблем.
- Изменения в анализах крови. Часто первым признаком уремии является присутствие мочевины в крови во время обычного анализа крови.
- Люди с уремией также могут проявлять признаки метаболического ацидоза, когда организм вырабатывает слишком много кислоты.
- Высокое кровяное давление.
- Отек, особенно вокруг стоп и лодыжек.
- Сухая, зудящая кожа.
- Более частое мочеиспускание, так как почки усерднее работают над избавлением от шлаков.
Осложнения
Уремия при отсутствии лечения может привести к почечной недостаточности.У кого-то с уремией могут быть судороги, потеря сознания, сердечные приступы и другие опасные для жизни симптомы. Некоторым потребуется пересадка почки.
Почечная недостаточность может также повредить другие органы, поэтому невылеченная уремия может привести к печеночной или сердечной недостаточности.
Хроническая болезнь почек или ХБП может вызвать почечную недостаточность, что затрудняет отфильтровывать отходы и поддерживать чистоту крови почками.
Несколько состояний могут вызвать ХБП, но два наиболее распространенных — это диабет и высокое кровяное давление.Диабет вызывает опасно высокий уровень сахара в крови, что может повредить почки, кровеносные сосуды, сердце и другие органы.
Высокое кровяное давление может повредить кровеносные сосуды почек, сделав их слабыми или твердыми. Это повреждение может затруднить работу почек, что в конечном итоге приведет к почечной недостаточности.
Другие причины заболевания почек, которые могут привести к уремии, включают:
- Генетические заболевания почек, такие как поликистоз почек.
- Проблемы с формой или структурой почек, обычно возникающие, когда ребенок все еще растет в утробе матери.
- Аутоиммунные заболевания, например волчанка.
- Группа заболеваний, называемых гломерулонефритом, которые поражают почки и вызывают хроническое воспаление, затрудняя фильтрацию мочевины почками.
- Закупорки в почках или вокруг них. Большие камни в почках, опухоли почек или увеличенная простата могут нанести вред почкам.
- Хронические инфекции мочевыводящих путей или почек.
Факторы риска
Хроническая болезнь почек является основным фактором риска уремии.Состояния, которые могут повысить риск заболевания почек, включают:
- семейный анамнез заболевания почек
- диабет
- высокое кровяное давление
- болезнь сердца
Пожилые люди также более склонны к почечной недостаточности и уремии, чем молодые люди. Афроамериканцы, американцы азиатского происхождения, жители островов Тихого океана и латиноамериканцы могут быть более уязвимы к заболеванию почек.
Люди с хроническим заболеванием почек, не проходящие диализ или не соблюдающие рекомендации врача, могут с большей вероятностью столкнуться с почечной недостаточностью и уремией, чем другие.
Люди с заболеванием почек могут предотвратить уремию, следуя плану лечения, назначенному их врачом. Однако лучшая стратегия предотвращения уремии — это в первую очередь избегать почечной недостаточности.
Снизить риск высокого кровяного давления и диабета можно с помощью здорового образа жизни. Поддержание здорового индекса массы тела или ИМТ, сбалансированное питание и сохранение физической активности могут помочь.
Заболевание почек — хроническое заболевание, которое может вызвать множество потенциально смертельных проблем со здоровьем.Люди, у которых развивается уремия, могут умереть от почечной недостаточности, особенно если они не получат лечения.
В одном исследовании 1998 года наблюдали 139 человек с уремией на срок до 5 лет, когда 30 процентов умерли.
Люди, которым сделана трансплантация почки в качестве лечения почечной недостаточности, имеют больше шансов выжить, чем те, кто получает диализ.
У некоторых людей уремия развивается из-за временного и поддающегося лечению состояния, например, закупорки почек или увеличения простаты. Перспектива для них зависит от того, повреждены ли почки необратимо и повреждает ли их уремия какие-либо другие органы.
Заключение
Уремия — потенциально смертельное заболевание, которое обычно сигнализирует о хроническом заболевании.
Долгосрочная выживаемость и качество жизни человека зависят от таких факторов, как возраст, общее состояние здоровья, качество лечения и причина уремии.
Люди могут пережить уремию, если они получат своевременное лечение. Однако никто не должен откладывать обращение за лечением при подозрении на уремию и должен убедиться, что он получает лечение у врача, специализирующегося на почечной недостаточности.
Как снизить уровень мочевины в крови естественным путем — Доктор Сушант Нагарекар
У всех здоровых людей всегда будет некоторое количество мочевины в крови. Тем не менее, когда уровень мочевины в крови становится слишком высоким, это означает, что в некоторых частях тела имеется сбой, из-за которого организм не может успешно удалить этот избыток мочевины. Эта мочевина может образовываться в печени, когда происходит процесс химического баланса метаболизма белков. Затем эта мочевина транспортируется в различные части тела, пока почки не очистят ее в виде мочи.Но когда эта мочевина не очищается должным образом, она концентрируется в крови и означает проблемы с почками и другими внутренними органами, а также с кровотоком в почках. Чтобы естественным образом снизить уровень креатинина и мочевины в крови, можно использовать натуральные аюрведические домашние средства.
Симптомы высокого уровня мочевины в организме
Высокий уровень мочевины в организме может вызывать ожоги, сердечную недостаточность, эмболию почечной артерии, рвоту и подвижность, а также более серьезные заболевания, такие как диабет.Это может привести к долгосрочному повреждению почек и появлению таких симптомов, как жажда, задержка жидкости, головные боли, усталость, приступы головокружения, учащенный пульс, беспокойство в конечностях, боли в животе и многое другое. Вот лучшие способы снизить уровень креатинина и мочевины в крови естественным путем.
Домашние средства для снижения уровня мочевины и креатинина
- Избегайте тяжелых упражнений
- Избегайте пищевых добавок, содержащих креатин
- Употребляйте меньше белка
- Добавьте больше клетчатки в свой рацион
Аюрведические растительные лекарственные средства для снижения уровня мочевины или креатинина
Аюрведа — это древняя наука, которую можно использовать на благо многих пациентов, страдающих хроническими и болезненными заболеваниями, такими как диабет, почечная недостаточность, сердечно-сосудистые заболевания и т. Д.Одна из основ аюрведы включает использование трав для создания лекарств и смесей, которые помогут облегчить жизнь благодаря 100% натуральным элементам. Такие лекарства, как Мутракричантак Чурна, Пунарнава Мандур, Варунади Вати и многие другие, можно использовать, чтобы избежать диализа и снизить уровень мочевины в крови, способствуя лучшему функционированию почек.
- Пунарнава: Название этого растения произошло от двух слов — Пуна и Нава. В то время как «пуна» означает «снова», «нава» означает «новый», и вместе они помогают в обновленном функционировании органа, который они лечат.Эта трава помогает избавиться от лишней жидкости в почках, уменьшая отек без каких-либо побочных эффектов. Эта трава в основном представляет собой разновидность борщевика.
- Варун: Это обычная каперса, которую можно использовать для расщепления камней в области почек и даже как лекарство от инфекции мочевыводящих путей. Эта трава помогает удалить любые элементы, которые могут блокировать мочевыводящие пути, и, наконец, удаляет излишки жидкости и воспаления.
- Gokshur: Это мочегонное средство, которое можно использовать в качестве травяного тонизирующего средства, чтобы придать силу слабым клеткам почек для регенерации.
Другие аспекты аюрведического лечения этого состояния включают правильное потребление белка и улучшение гидратации, а также массаж и йогические позы.
Как снизить уровень мочевины в крови — Kundan Kidney Care
Как снизить уровень мочевины в крови? Этот вопрос часто задают пациенты с заболеванием почек. Аюрведическое лечение и диетические изменения помогают снизить уровень АМК. Уровень азота мочевины крови (АМК) в крови является индикатором функции почек. Мочевина вырабатывается в печени как побочный продукт при метаболизме белка.Здоровые почки выводят мочевину из организма с мочой. Высокий уровень мочевины обычно указывает на то, что вы страдаете острым или хроническим заболеванием почек или почечной недостаточностью. Для определения их уровня в сыворотке крови и мониторинга функции почек у пациентов с диагнозом почечная недостаточность можно проводить анализы крови на калий, азотно-кислотное соединение и креатинин. Нормальные значения для этих трех тестов включают:
- АМК, сыворотка — 7-25 мг / дл
- Калий, сыворотка — 3,5 — 5,3 ммоль / л
- Креатинин, сыворотка — 0.6 — 1,3 мг / дл
Как снизить уровень мочевины в крови?
Более высокие уровни мочевины, креатинина и калия обычно указывают на то, что ваши почки не функционируют должным образом. Итак, как снизить уровень мочевины в крови ? Этот вопрос часто задают пациенты с заболеванием почек. Аюрведическое лечение и диетические изменения помогают снизить уровень АМК.
Диетические изменения для снижения мочевины крови
- Когда почки повреждены, они не могут должным образом фильтровать белок, поэтому вы можете уменьшить потребление белка, чтобы снизить уровень мочевины в крови.Избегайте употребления продуктов с высоким содержанием белка, таких как красное мясо, рыба, молочные продукты, бобы, орехи и злаки.
- Щелочные овощи, включая пекинскую капусту, морковь и картофель, способствуют подщелачиванию мочи и уменьшают эффект высокого уровня мочевины в крови.
- Известно, что несколько других продуктов снижают уровень мочевины и креатинина, например, огурец, лимон, красный сладкий перец, корица и куркума. Однако перед приемом этих продуктов рекомендуется проконсультироваться с врачом.
- Всегда избегайте обезвоживания и пейте много воды.Обезвоживание снижает объем крови и увеличивает содержание растворенных в крови веществ, включая мочевину, тем самым повышая уровень азота мочевины. Употребление большего количества воды увеличит частоту мочеиспускания, и в результате из вашего тела будет выведено больше мочевины и креатинина.
Аюрведическое лечение и лечебные травы
Мы в Kundan Kidney Care Center предлагаем бесплатную оценку и альтернативный метод лечения для снижения уровня мочевины в крови, креатинина и заболеваний почек.


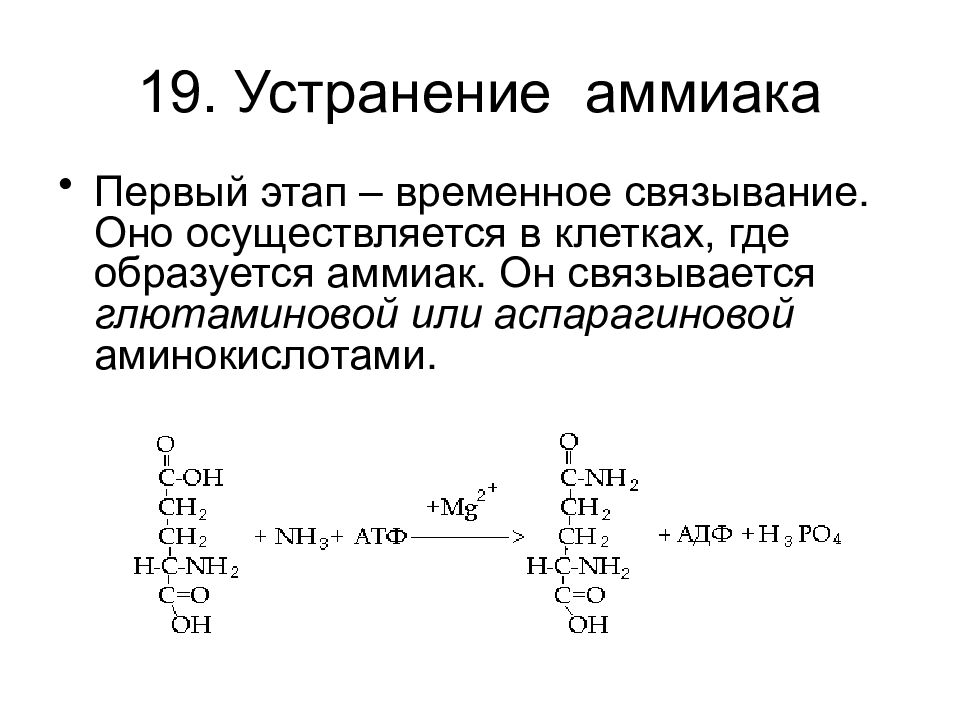 Настой способен уменьшить уровень мочевой кислоты в крови.
Настой способен уменьшить уровень мочевой кислоты в крови.