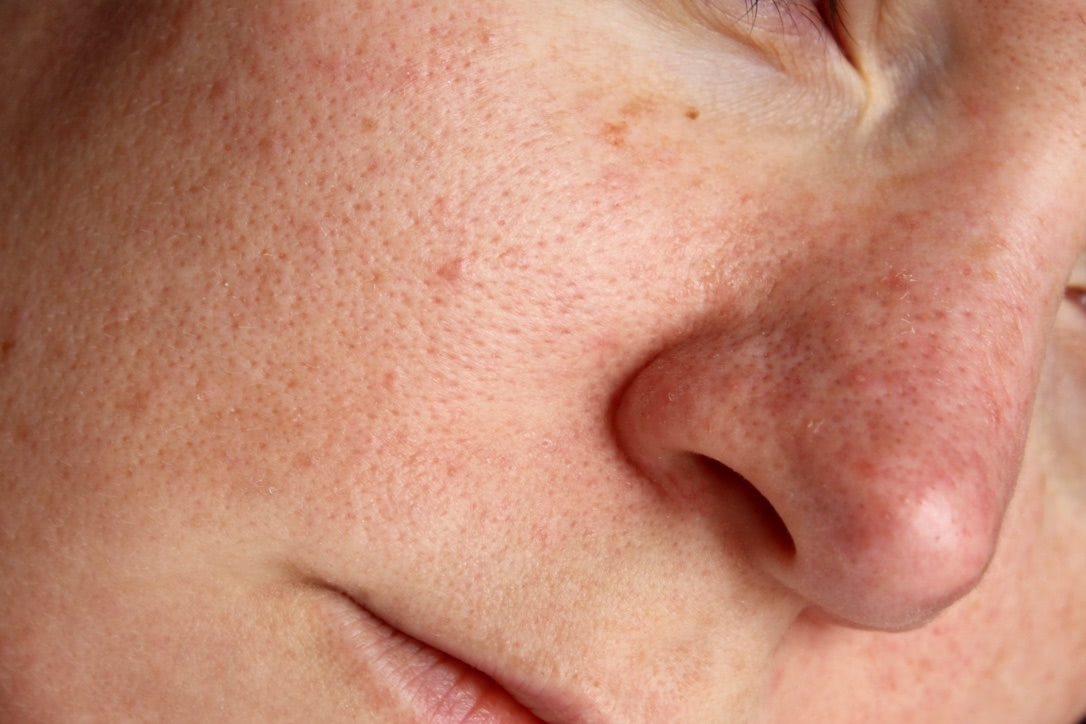
Комедоны на лице причины и лечение фото: Акне — причины, симптомы, лечение
Закрытые комедоны в области скул и щек — Консультация
Здравствуйте!
Подскажите оптимальный вариант лечения закрытых комедонов на щеках и скулах, комбинированная обезвоженная кожа. Мне 23 года. Лосьон Норева эксфолиак не помог. Дифферин — очень слабо помогает. Курс чисток дает эффект максимум на 3-4 недели. Присматриваюсь к кислотному уходу.
Ответ
Здравствуйте, Анна!
Предлагаю утром использовать увлажняющий крем с SPF,
а вечером — средство для устранения закрытых комедонов
Посмотрите варианты ухода
* от марки Биодерма
Мягко очищает, уменьшает секрецию кожного сала и улучшает его качество. Очищающая основа без щелочи гарантирует великолепную переносимость кожей и слизистой глаз.
Защищает от ультрафиолета. Обеспечивает увлажнение на длительный период и восстанавливает кожный барьер. Разглаживает и выравнивает рельеф, возвращает коже сияние.
Оказывает мощное кератолитическое действие, обеспечивая мягкий пилинг. Нормализует выработку себума и успокаивает кожу.
* от марки Урьяж
Обеспечивает глубокое очищение кожи от загрязнений и излишков себума. Оздоравливает кожу. Восстанавливает баланс кожи.
Нежно и эффективно очищает. Снижает чувство дискомфорта. Не нарушает целостность кожи. Разглаживает кожный рельеф. Матирует кожу и улучшает цвет лица.
Защищает кожу от воздействия UVA/UVB-лучей, продлевая молодость и красоту кожи. Интенсивно и длительно увлажняет и придает коже сияние.
Способствует уменьшению воспалительных элементов и черных точек, улучшает текстуру кожи, оказывая мягкое кератолитическое действие. Очищает поры.
Будем рады видеть Вас в качестве гостя или покупателя
в Центре Здоровья Кожи на
С уважением, Екатерина Чиликина,
консультант Центра Здоровья Кожи
симптомы и способы лечения в EMC
Розацеа – это хроническое кожное заболевание, проявляющееся покраснением кожных покровов (эритемой), телеангиэктазиями (расширение мелких сосудов кожи), а также папулами и пустулами, по внешнему виду напоминающими акне.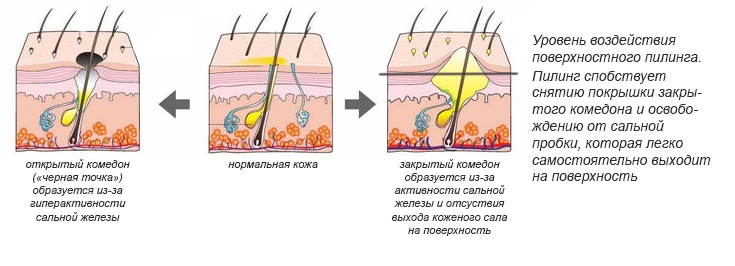 Заболевание отличается волнообразным течением с чередованием периодов обострений и ремиссий. Говоря о розацеа, часто используют термин «розовые угри».
Заболевание отличается волнообразным течением с чередованием периодов обострений и ремиссий. Говоря о розацеа, часто используют термин «розовые угри».
Локализуется в основном на лице: в области лба, носа и подбородка. Редко — на шее, груди, волосистой части головы или ушах.
Места локализации розацеа:
-
Лицо: щеки, нос, скуловые дуги, подбородок и область вокруг рта, лоб, брови, конъюнктива глаз и век
-
Волосистая часть головы
-
Ушные раковины
-
Область декольте
-
Эпигастральная область (крайне редко)
Розацеа: подробнее о заболевании
Розацеа – генетическое состояние кожи, индивидуальная особенность строения сосудов и их реактивности. На долю розацеа в России приходится 5-7% всех дерматозов, но в последнее время количество таких пациентов увеличилось.
Зачастую пациент даже не подозревает о наличии у него заболевания, потому что симптоматика схожа с высыпаниями. Сложность в данном случае заключается в том, что акне и розацеа могут существовать у одного человека одновременно. Единственное, акне чаще встречается в более молодом возрасте, а розацеа – у людей в возрасте от 30 до 50 лет. Угревая сыпь с возрастом проходит, а розацеа «перерасти» нельзя.
Сложность в данном случае заключается в том, что акне и розацеа могут существовать у одного человека одновременно. Единственное, акне чаще встречается в более молодом возрасте, а розацеа – у людей в возрасте от 30 до 50 лет. Угревая сыпь с возрастом проходит, а розацеа «перерасти» нельзя.
Розацеа подвержены и мужчины и женщины в равной степени. У мужчин она встречается реже, но протекает в более тяжелой форме. У детей заболевание встречается редко.
Причины возникновения розацеа
Точные причины развития розацеа пока не установлены. Одна из основных версий – заболевание генетически обусловлено и возникает вследствие изменения тонуса поверхностно расположенных мелких сосудов (артериол).
Факторы, которые влияют на возникновение обострений розацеа:
Внешние факторы:
-
злоупотребление острой пищей, специями
-
употребление горячих напитков (60˚ и выше)
-
химические пилинги
-
применение препаратов с кортикостероидами (стероидная розацеа)
-
косметические средства с агрессивными компонентами
-
прием некоторых лекарственных средств
-
избыточная инсоляция, УФ-облучение
-
сильный ветер
-
воздействие высоких и низких температур
-
злоупотребление алкоголем
Внутренние факторы:
-
болезни желудочно-кишечного тракта (хронический, гастрит, хронический колит, хронический холецистопанкреатит)
-
эндокринологические патологии
-
нарушения в работе иммунной системы
-
первый и второй тип фоточувствительности по Фитцпатрику
-
нейровегетативные и микроциркуляторные расстройства
-
функциональная недостаточность периферического кровоснабжения
Чаще всего розацеа манифестирует в 30-40 лет.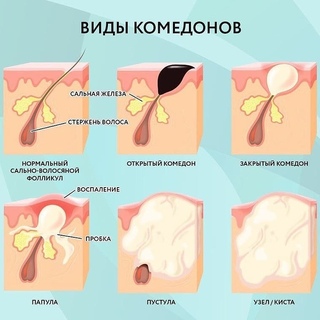 После 40 лет проявление симптоматики у женщин зачастую связано с менопаузой. После 50 лет и в детском возрасте первичное развитие заболевания происходит крайне редко.
После 40 лет проявление симптоматики у женщин зачастую связано с менопаузой. После 50 лет и в детском возрасте первичное развитие заболевания происходит крайне редко.
В развитии заболевания большую роль играет генетический фактор. Розацеа может быть связана с особенностями строения сосудов или функционирования различных систем организма, которые влияют на формирование данного состояния. Исследования показали, что в 40% случаев заболевание имеется в анамнезе у родственников пациентов.
Классификация розацеа
Несмотря на то, что розацеа – это хроническое заболевание с периодами обострений и ремиссий, выделяется пять стадий развития патологического процесса:
-
Преходящая эритема центральной части лица. Кратковременные эпизоды покраснения, возникающие внезапно и исчезающие без последствий.
-
Стойкая (фоновая) эритема и телеангиэктазия. Развиваются вследствие расширения сосудистой сетки после многочисленных случаев преходящей эритемы.

-
Папулёзная стадия. На коже начинают образовываться папулы.
-
Пустулёзная стадия (появляются пустулы).
-
Инфильтративно-продуктивная стадия. Появляются отеки и фиброзно-гипертрофические изменения в коже.
Выделяют четыре подтипа розацеа:
-
Эритематозно-телеангиэктатическая розацеа. Ее отличают наличие транзиторной эритемы, переходящей в стойкую, телеангиэктазий и отечности.
-
Папуло-пустулезная розацеа. Для нее характерно образование папул и пустул на коже.
-
Фиматозная розацеа отличается утолщением кожи, появлением характерной бугристой поверхности и появлением шишковидных разрастаний в области носа, на лбу, на подбородке, на ушной раковине, на веке.
-
Офтальморозацеа. Может возникнуть на любой стадии заболевания (возможно даже до появления кожных симптомов) и характеризуется различными патологиями глаз.
Чаще это блефарит (воспаление век) или конъюнктивит (воспаление слизистой оболочки глаза). В ряде случаев присоединяется мейбомиит (воспаление мейбомиевых желез, расположенных по краям век) и рецидивирующий халязион. В сложных случаях развивается кератит, склерит и иридоциклит.
Атипичные формы розацеа
-
Гранулематозная (люпоидная). Для нее характерно появление плотных желтоватых папул (гранулём), которые после вскрытия могут оставлять на коже рубцы.
-
Конглобатная. Появляются крупные узлы с признаками распространения гнойного процесса и свищи.
-
Галогеновая. Развивается вследствие приёма препаратов йода и брома, симптомы схожи с конглобатной формой.
-
Стероидная. Возникает вследствие длительного приёма местных стероидных препаратов.
-
Грамнегативная. Может развиваться в результате некорректной антибактериальной терапии, отличается присоединением грамотрицательных микроорганизмов.

-
Фульминантная. Отличается внезапным и стремительным развитием симптомов, включающих отек, гиперемию, папуло-пустулёзные образования с гнойным отделяемым.
Симптомы розацеа
Проявления заболевания зависят от того, на какой стадии развития находится заболевание.
-
Эритематозная стадия. Появляются и могут сохраняться в течение нескольких дней участки гиперемии на лице (лоб, нос, щеки), редко на груди, и телеангиэктазии. Постепенно количество приступов гиперемии и их длительность увеличиваются. Гиперемия становится ярче, иногда приобретает синеватый оттенок. Появляются отек и шелушение. Пациент ощущает жжение в местах локализации симптомов.
-
Папулезная (пустулезная) стадия. Параллельно с гиперемией возникают множественные сгруппированные мелкие папулы или пустулы с тонкими белесыми чешуйками. Основная локализация – нос и носогубные складки с последующим распространением на подбородок и лоб.
 Симптоматика сохраняется в течение нескольких недель.
Симптоматика сохраняется в течение нескольких недель. -
В сложных случаях может появляться отек кожи, чаще всего в области между бровей. Пациент не испытывает дискомфортных ощущений, исключение составляет сильный зуд, когда процесс распространяется на волосистую часть головы. Может появиться сыпь на груди или на спине.
-
На папулезно-узловатой стадии происходит увеличение и слияние элементов сыпи, этот процесс сопровождается образованием узлов и бляшек. Возможна гиперплазия сальных желез с последующим фиброзом. На коже наблюдается эффект «апельсиновой корки», бугристость постепенно приводит к изменению формы носа, ушей, рельефа лба.
Классификация атипичных форм розацеа на лице
-
Гранулематозная (люпоидная) форма: красно-бурые папулы 2-4 мм с четкими границами, локализующиеся в области рта и глаз. Могут быть единичными или множественными.

-
Конглобатная форма: крупные узлы до 2 см, имеющие бурый или синеватый оттенок.
-
Фульминантная форма: внезапное появление множественных элементов: папул, пустул, узлов. Характерны отек и гиперемия с синеватым оттенком. Преимущественная локализация – лоб, подбородок, щеки. Протекает в тяжелой форме и плохо поддается лечению.
-
Лимфоэдема: цианотичная эритема и отек средней части лица, связанный с разрастанием соединительной ткани в результате хронического воспаления. Встречается очень редко.
-
Офтальморозацеа: в воспалительный процесс вовлекаются глаза, развивается кератит, конъюнктивит, блефарит, халязион и др.
Диагностика розацеа
Необходимые диагностические методики определяются в результате развернутой консультации врача-дерматолога, сбора анамнеза, проведения дерматоскопии и визуального осмотра.
Основной признак, указывающий на розацеа — это стойкая длительная (не менее трех месяцев) эритема центральной зоны лица, не захватывающая область кожи вокруг глаз.
Диагностические критерии
Основные:
-
нестойкая эритема;
-
стойкая эритема;
-
купероз;
-
папулы и/или пустулы.
Дополнительные:
-
ощущение жжения и покалывания, отёчность лица;
-
сухость кожи;
-
наличие воспалительных бляшек;
-
поражение глаз;
-
фиматозные разрастания.
Для установления диагноза, необходимо наличие не менее двух критериев.
Дополнительные инструментальные и лабораторные исследования необходимы для исключения заболеваний со схожей симптоматикой (различных дерматитов, системных заболеваний соединительной ткани и др.), а также для уточнения основных триггеров заболевания. От полученной информации зависит выбор тактики лечения.
От полученной информации зависит выбор тактики лечения.
В качестве основной диагностики розацеа используются:
-
микроскопия соскоба кожи
-
исследование содержимого пустул (для исключения вторичной бактериальной инфекции)
-
анализ крови на маркеры системных заболеваний соединительной ткани
-
допплерография (позволяет зафиксировать изменения скорости кровотока)
Дифференциальная диагностика
Розацеа важно дифференцировать с другими заболеваниями со схожей симптоматикой: вульгарными угрями, демодекозом, системной красной волчанкой, периоральным дерматитом, себорейным дерматитом, саркоидозом кожи, хроническим фотодерматозом.
От точности постановки диагноза зависит результативность лечения.
Лечение розацеа
Одним из важных компонентов эффективного лечения розацеа является правильный уход за кожей лица и грамотная профилактика.
-
Умываться теплой водой.
-
Исключить длительное пребывание на солнце, использовать кремы с SPF-фильтром не ниже 30.
-
В холодную погоду для защиты использовать жирные кремы.
-
Отказаться от бани и сауны.
-
Исключить длительную и интенсивную физическую активность.
-
Не использовать кремы с гормональными компонентами, особенно при лечении стероидной розацеа.
-
Косметические средства не должны содержать сосудорасширяющие компоненты, спирты, тяжелые масла.
Для обеспечения успеха терапии также важна диета. Рекомендуется исключить острые, соленые и копченые блюда из рациона, не употреблять алкоголь, кофе и крепкий чай. Рекомендуется ввести в рацион больше овощей и фруктов, молочнокислых продуктов. Важно употреблять блюда теплыми, не горячими.
Необходимо выяснить основной источник, провоцирующий симптомы, и исключить все обстоятельства, которые могут к ним приводить. Наблюдайте причинно-следственные связи при обострениях. Этим вы поможете врачу подобрать персонифицированное и наилучшее для вас лечение.
Медикаментозное лечение розацеа
Лекарственная терапия назначается с учетом стадии, длительности и особенности течения заболевания, выраженности симптомов. Антибактериальная терапия назначается в случае инфекционной природы элементов сыпи. При тяжелых формах розацеа часто назначают антибиотики широкого спектра действия.
Для купирования воспалительного процесса используются нестероидные противовоспалительные препараты, а при отсутствии результата – глюкокортикостероиды. Могут быть рекомендованы препараты, снижающие активность сальных желез и нормализующие кератинизацию кожи.
Специальные кремы и мази от розацеа назначаются при бактериальной инфекции. Они должны обладать противовоспалительным, антимикробным, противоотечным, подсушивающим и заживляющим эффектом.
Антибактериальные наружные средства часто содержат метронидозол и эффективно справляются с большинством возбудителей гнойных процессов, избавляя от гнойничков.
Немедикаментозное лечение:
-
лазеротерапия,
-
IPL-терапия (лечение высокоинтенсивными вспышками света),
-
микротоковая терапия,
-
криотерапия.
Лазеротерапия
Принцип действия лазеротерапии (фототерапии) заключается в воздействии лазерным лучом на расширенные сосуды, в результате происходит их коагуляция и симптомы уходят. Для достижения стойкого результата требуется несколько сеансов.
Лазеротерапия зачастую входит в состав комплексного плана лечения розацеа. Действие лазера оказывает антисептический и антибактериальный эффект, необходимый при лечении папулопустулезных форм заболевания. Лазеротерапия способствует достижению более стойкой и длительной ремиссии.
Криотерапия также один из эффективных методов лечения розацеа. Она помогает устранить воспаление и дискомфорт, восстановить микроциркуляцию и обменные процессы в коже.
Группы риска развития розацеа
-
Розацеа генетически обусловленное заболевание, если родственники страдают этим заболеванием, человек находится в зоне риска.
-
Люди, которые злоупотребляют загаром, не используют солнцезащитные срдства
-
Люди, которые часто принимают контрастный душ, предпочитают горячие ванны
-
Люди, которые часто меняют косметические средства, неправильно подбирают ежедневный уход
-
Люди, которые часто путешествуют из жаркого климата в холодный или подвергаются резкой смене температур
-
Люди, злоупотребляющие алкоголем и табакокурением
-
Люди с сухой кожей, склонной к проявлениям аллергических реакций
-
Люди с нарушениями в работе желудочно-кишечного тракта
Профилактика розацеа
Главная профилактика розацеа – это, прежде всего, грамотная терапия сосудов.
Профилактика розацеа заключается также в минимизации воздействия провоцирующих заболевание факторов:
-
минимизировать пребывание на открытом воздухе при сильном ветре и в мороз, использовать защитные средства;
-
исключить посещение солярия, не находиться под прямыми солнечными лучами в период максимальной солнечной активности, наносить косметические средства с SPF-защитой, носить головные уборы с широкими полями;
-
отказаться от посещения бани и сауны;
-
выбирать страны с мягким прохладным климатом для проведения отпуска;
-
поддерживать оптимальный температурный режим и влажность в помещении;
-
максимально сократить наличие в рационе острых, пряных, жирных и жареных блюд, не употреблять горячую пищу и напитки;
-
исключить употребление алкоголя и табакокурение;
-
отказаться от агрессивных эстетических процедур: химических и механических пилингов, дермабразии;
-
обеспечить деликатный уход за кожей лица: использовать мягкие очищающие средства без детергентов, спирта и других раздражающих компонентов, пользоваться увлажняющими средствами;
-
если обострения связаны с приемом препаратов, необходимо проконсультироваться с врачом по вопросу их замены.
-
исключить длительное пребывание на солнце, использовать кремы с SPF-фильтром не ниже 30.
-
в холодную погоду для защиты использовать жирные кремы.
-
отказаться от бани и сауны.
-
исключить длительную и интенсивную физическую активность.
-
не использовать кремы с гормональными компонентами, особенно при лечении стероидной розацеа.
-
косметические средства не должны содержать сосудорасширяющие компоненты, спирты, тяжелые масла.
Розацеа хорошо поддается лечению, течение заболевания в большинстве случаев можно успешно взять под контроль. Благодаря профессионализму лечащего врача-дерматолога и соблюдению всех рекомендаций по лечению и профилактике возможно добиться стойкой длительной ремиссии.
Записаться на прием к специалистам ЕМС можно по телефону +7 (495) 933 66 55, или заполнив online форму на сайте
Советы дерматолога
Акне.
Неочевидные ответы на очевидные вопросы
Не секрет, что акне – одна из самых распространенных дерматологических проблем. По статистике, каждый третий визит к дерматологу или косметологу связан с угревыми высыпаниями на коже. При этом с каждым годом акне все больше «взрослеет»: сегодня 25 % женщин от 20 до 50 лет предъявляют жалобы на периодические воспаления на лице. «Взрослое» акне – уже не редкость, а если учесть количество пациентов с подростковыми акне, то актуальность проблемы говорит сама за себя.
Если вы читаете эту статью, то наверняка задавались вопросом. Почему именно вы страдаете акне. Почему одни в 15 лет начинают карьеру в модельном бизнесе, а вы вынуждены смущенно отворачиваться при встречах с соседями и одноклассниками и использовать косметический камуфляж.
В самом деле. Вы ведете здоровый образ жизни. Отказались от сладкой и «вредной» пищи. Также вероятно вы испытали многие рекламируемые средства. Возможно вы уже не раз посещали косметолога. И даже консультировались у гастроэнтеролога, эндокринолога и других специалистов. А проблема все не отступает. В чем причина? Давайте разбираться.
Начнем с терминологии
Акне -хроническое рецидивирующее заболевание кожи преимущественно лиц молодого возраста, являющееся результатом гиперпродукции кожного сала и закупорки гиперплазированных сальных желез с возможным последующим их воспалением.
В основе заболевания акне заложена активная продукция кожного сала, которая не обязательно подразумевает жирную себорею, но предполагает изменение состава, обьема, вязкости кожного сала а также ряда других показателей.
При этом выводные протоки ваших сальных желез не все справляются с возложенной на них задачей. Причины разные . Но во главе угла, как правило, стоит генетическая предрасположенность, или индивидуальные особенности.
Знаем ли мы какие анатомические предпосылки строения выводных протоков сальных желез достались нам от наших родителей, бабушек и прадедушек?
Да и как они сами выглядели в те далекие годы?
Обратите внимание! Как следует из того же определения: Заболевание затрагивает преимущественно людей молодого возраста
Иными словами, этого заболевания не было у вас до периода полового созревания. Не будет и в пенсионном возрасте.
Значит, с кажете вы, все дело в гормональном фоне?… И этот фон у вас какой то не такой?
В ряде случаев- так и есть!
Но большая часть пациентов с акне, демонстрируют абсолютно нормальные показатели гормонального профиля.
И бесконечные поиски причин опять заводят вас в тупик.
Но давайте вернемся ко второй части нашего определения.
Что же происходит с анатомически «незрелой» сальной железой при ее стимуляции вашими «нормальными» гормонами?
А происходит: «гиперпродукция кожного сала и закупорки гиперплазированных сальных желез с возможным последующим их воспалением»
Точка.
Как видите, ни про дисбактери, ни про экологию, или иммунитет с патологией желудочно-кишечного тракта, мы речь не ведем.
Роль этих факторов иногда может иметь место, именно, как усугубляющих течение болезни, но никак не причино-следственных.
Безусловно . Патогенез угревой болезни несколько более сложный и имеет целый ряд особенностей в том числе и индивидуальных.
Но чтобы действовать в нужном направлении , необходимо правильно понимать общую суть происходящих явлений. В противном случае пациент продолжит бесцельные метания в поисках правды от специалиста к специалисту.
Подчеркнем, что клинические проявления акне — достаточно разнообразны. В ряде случаев до воспаления сальных желез дело практически не доходит, и тогда мы будем иметь дело с комедональной формой акне, когда в клинической картине превалируют открытые и закрытые комедоны, то есть те самые белые узелки и кисточки на коже- которые многие из вас пытаются выдавливать и царапать.
Зачастую в устье закупоренных сальных желез развивается воспаление, и тогда, в зависимости от глубины залегания инфильтрата и его выраженности, мы будем видеть папуло-пустулезную или даже конглобатную (шаровидную) форму акне.
Время безусловно лечит, но оно работает и против вас.
Длительно существующие акне. непременно оставляют определенные изменения на коже, борьба с которыми может оказаться гораздо более обременительным делом, чем контроль за начальными формами угревой болезни.
Известно, что угри и их последствия негативно влияют на психику пациентов, вызывая тревогу и депрессию, существенно снижают их самооценку и качество жизни, способствуют развитию социальной дезадаптации.
Среди больных акне отмечен высокий процент одиноких и разведенных людей, а также немалое количество безработных, так как многие современные работодатели предъявляют повышенные требования к внешнему виду своих сотрудников
Так что же делать если вы страдаете акне?
В первую очередь необходимо успокоиться и обратиться к специалисту-дерматологу. В некоторых случаях, может также понадобиться консультации других специалистов – гинеколога или эндокринолога
Больным, страдающим различными формами акне, нет причин ждать спонтанной ремиссии.
Лечение комбинацией наружных и системных препаратов позволяет справиться с любыми формами заболевания, даже при резко выраженных деструктивных процессах.
Современное обследование и лечение может быть направлено на каждый из компонентов патогенезаНо надо понимать, что на достижение выраженного терапевтического эффекта иногда уходят недели и месяцы. И только от вас и от ваших последовательных действий зависит излечение.
Дерматологическая служба ОКДЦ, имеет многолетний опыт лечения пациентов с угревой болезнью. Мы в курсе ваших проблем и всегда готовы вам помочь…
Периоральный дерматит — BIOSPHERE — Эксперты индустрии красоты
«Недавно заметила, что на подбородке образовалось несколько мелких красных прыщиков – я стала пользоваться кремом
от прыщей и чаще умываться, но от этого становилось только хуже. Уже через несколько недель кожа вокруг рта и на подбородке стала просто красной, а прыщи все появлялись
и появлялись, кожа стала шелушиться и покрываться корочками», – если вы услышали что-то такое от своей клиентки, скорее всего речь идет о периоральном дерматите.
Признаки и причины появления
Периоральный дерматит – это воспалительное заболевание кожи, характеризующееся появлением эритемы (покраснения), на фоне которой появляются мелкие папулезные или папуло-везикулезные высыпания и шелушение. Типичная локализация – зона вокруг рта, подбородок, реже – периорбитальная область. Характерный признак дерматита – наличие неповрежденной кожи в непосредственной близости от красной каймы губ. Иногда высыпания сопровождаются чувством жжения, стянутости, болезненности. Чаще возникает у женщин
в возрасте 20-40 лет.
Периоральный дерматит нужно дифференцировать со следующими заболеваниями:
1. Розацеа. При розацеа процесс развивается постепенно: вначале появляется гиперемия, затем папулы, пустулы и т.д. Периоральный дерматит развивается быстро и не имеет стадийности. Наличие телеангиэктазий характерно только для розацеа.
2. Себорейный дерматит. Высыпания чаще локализуются на волосистой части головы, границе роста волос, бровей, ресниц, области усов и бороды, носогубных складках, коже наружных слуховых проходов и заушных областей и сопровождаются появлением блестящих жирных чешуек желтоватого цвета. Характерно чувство зуда. Чаще возникает у мужчин.
3. Угревая болезнь (акне). Эритема, как правило, отсутствует. Кожа лица жирная, с большим количеством комедонов и конических папул. Чаще возникает в более молодом возрасте.
4. Контактный дерматит. Прослеживается связь начала заболевания с воздействием раздражающих веществ и аллергенов. Основное отличие – ярко выраженный зуд, не характерный для периорального дерматита.
Факторы, способствующие развитию периорального дерматита:
– Бесконтрольное использование глюкокортикоидов (кремы, мази и другие средства)
– Регулярное использование плотной декоративной косметики и косметических средств
с окклюзионным эффектом
– Чрезмерная инсоляция
– Использование фторсодержащих зубных паст
– Гормональные нарушения (в том числе и прием контрацептивов), заболевания ЖКТ
– Проведение агрессивных косметологических процедур (пилинги, лазерная шлифовка и др.)
без должной подготовки и реабилитации
– Снижение иммунитета, повышение чувствительности к бактериальным агентам (клещи рода Demodex, грибы рода Candida)
Лечение, коррекция и профилактика
При назначении лечения необходимо учитывать степень тяжести заболевания. При легких стадиях начинают с «нулевой терапии». Исключают применение кортикостероидов (наружных
и системных). Прекращают использование очищающих и увлажняющих косметических средств (кроме специальных), декоративной косметики, фторированных зубных паст. Рекомендуется гипоаллергенная диета. Исключаются яйца, рыба, колбасы, консервы, цитрусы, морковь
и красный перец, кофе, алкогольные напитки. Важно соблюдение питьевого режима, нормализация сна, достаточная физическая активность. При отсутствии эффекта в течение 2 недель или при более тяжелом течении применяются топические средства на основе азелаиновой кислоты
и метронидазола (назначаются врачом). Возможно назначение антигистаминных и седативных препаратов. В тяжелых случаях применяется системная терапия антибиотиками и ретиноидами.
Для коррекции, профилактики и устранения последствий периорального дерматита подойдет Легкий успокаивающий крем EGIA. Крем обладает выраженным успокаивающим
и противовоспалительным эффектом, не содержит раздражающих кожу компонентов. Легкая эмульсионная текстура, отсутствие оклюзионного и комедогенного эффекта позволяет использовать его в период реабилитации после перенесенных дерматитов, в том числе
и периорального.
Легкий успокаивающий крем
Себорея на лице: эффективное устранение проблемы
Себорея на лице – заболевание с неприятными симптомами, имеющими внешнее проявление. При прогрессировании патологии себорейный дерматит может поражать значительные участки тела, на которых расположено много сальных желез. Чтобы держать проблему под контролем, необходимо соблюдать целый комплекс предписаний специалистов, включая применение лекарственных средств наружного и внутреннего применения. Подробнее с особенностями проблемы и путями ее решения можно ознакомиться на веб-сайте Plastichno.
Что такое себорея на лице?
Возбудитель себорейного дерматита – условно-патогенная микрофлора, которая присутствует в небольших количествах на коже практически каждого человека. При повышенной выработке кожного сала сальными железами происходит увеличение количества микроорганизмов. Сопровождается этот воспалительный процесс шелушением и зудом кожи.
Как правило, патологический процесс начинается на волосистом участке. При отсутствии лечения поражаться может лицо.
В группе риска – молодые люди в стадии полового созревания. Со временем, когда гормональный фон приходит в норму, состояние их кожи улучшается, и болезнь проходит.
Основные причины развития патологии:
- стрессовые ситуации;
- недостаток витаминов;
- инфекционные хронические болезни;
- сахарный диабет;
- гормональные нарушения;
- генетическая предрасположенность;
- сниженный иммунитет.
Если себорея дает о себе знать периодически, обостряясь каждый год, необходимо проконсультироваться у специалиста.
Виды патологии и ее проявления
Характерная для возрастной категории до 25 лет, себорея может иметь 3 формы проявления на лице. Поставить правильный диагноз и выработать стратегию лечения должен врач с учетом особенностей организма конкретного пациента. Фото симптомов представлены ниже.
Жирная себорея
Внешние проявления данной патологии проявляются в виде жирного блеска. При этом комедоны на лице становятся очень заметными, могут образовываться гнойнички и угри.
Склонны к данной патологии преимущественно женщины с расстройствами ЖКТ и невротическими нарушениями. По виду вырабатываемого сальными железами секрета, жирная себорея подразделяется на два подвида: жидкую и густую.
Сухая себорея
При недостаточном выделении кожного сала кожа начинает шелушиться и чесаться, появляются очаги воспаления, может быть зуд, с головы сыпется перхоть. Волосы на голове выпадают больше нормы, выглядят тусклыми. Спровоцировать такие проявления может нарушение рациона, физические и психические перегрузки.
Смешанная форма
При поражении и лица, и волосистой части головы, а также присутствии симптомов сухой и жирной себореи, говорят о смешанной форме. Такая патология является наиболее сложной для лечения.
В составе комплекса диагностических мероприятий, кроме внешнего осмотра врача, может быть назначена сдача анализов, прохождение УЗИ органов и другие исследования.
Методы лечения
Себорея связана с патологией внутренних органов, поэтому лечение должно быть направлено не только на купирование внешних проявлений, но и на терапию основного заболевания. Метод лечения определяется в зависимости от вида патологии:
- Жирная. Лечебные кремы, шампуни с нейтральной кислотностью, обработка камфорным или салициловым спиртом, применение детской присыпки, использование цинковой пудры, применение средств на основе дегтя.
- Сухая. Обработка кожи салициловой кислотой, использование серной мази,нанесение кремов с витаминными комплексами.
- Смешанная. Нужен комплекс мер.
Комплекс терапевтических мер должен также включать:
- нормализацию сна;
- сбалансированное питание;
- лечение основного заболевания;
- ведение здорового образа жизни, прогулки на свежем воздухе, спорт;
- прием по назначению врача антимикотических и гормональных лекарств;
- витамины;
- применение лечебных шампуней;
- наружное применение кортикостероидов – по показаниям;
- соблюдение правил личной гигиены.
Для улучшения состояния кожи при себорее могут проводиться косметологические процедуры в качестве дополнительных мер. В их числе – мезотерапия. Для высокой эффективности специалистом подбирается подходящая комбинация препаратов и определяется необходимое количество сеансов.
Восстановление функций сальных желез может быть осуществлено аппаратом Дарсонваль. Его работа основана на микротоках, благодаря которым снимается воспаление, а ткани получают достаточно кислорода. При этом стимулируется регенерация кожного покрова.
Выбор программы восстановления кожи индивидуален.
Народные рецепты
Любое использование народных рецептов от себореи должно быть обязательно согласовано с врачом-дерматологом. Самолечение может не только не помочь, но и усугубить состояние.
Чаще всего обострение себореи возникает с приходом осени. Это позволяет подготовиться к опасному периоду заранее – собрать лично или купить в аптеке лекарственные травы.
- Калина. Для обработки кожи при жирной себорее может использоваться сок калины. Он должен быть свежеотжатый. Наносить его нужно на очищенную кожу, не смешивая с другими кремами и мазями местного применения.
- Алоэ. При жирной себорее и угрях может помочь сок алоэ. С куста срезают несколько нижних больших листьев. Верхнюю пленку снимают, а мякоть отделяют и разминают до кашеобразного состояния. Доливают в емкость с кашицей воду, исходя из пропорции: на 1 лист – Ѕ стакана воды. На малом огне проваривают 15 минут и остужают.
- Череда. Для приготовления целебного отвара нужны такие ингредиенты: вода, сухая трава череды. Порядок приготовления: отмеряют 20 грамм сухого компонента, заливают траву кипятком (200 грамм). После того как водяная настойка остыла, ее процеживают. Использовать для лечения можно в виде аппликаций и для протирания лица.
Себорея поддается лечению. Если ситуация не запущена, то комплекс терапевтических мер позволяет восстановить кожу. При отсутствии лечения состояние больного будет только усугубляться, дополняясь другими инфекциями, и поражая еще большую площадь.
Материалы взяты с Plastichno.com.
Читайте новости в нашем Телеграме.
От комедонов до липомы: виды, симптомы и причины возникновения прыщей
Воспалительные прыщи
Прыщи воспалительного характера можно достаточно просто распознать по покраснению и истощению кожи, сосредоточенным вокруг небольшого гнойничка.
Они возникают тогда, когда к излишку кожного жира и ороговевших клеток эпидермиса в наших порах присоединяются бактерии. Достаточно часто акне с воспалением развиваются из обычных комедонов при попытке их выдавливания самостоятельно в домашних условиях.
Чтобы уменьшить такого рода высыпания , рекомендуется использовать очищающие средства для умывания, в состав которых входят пероксид бензоила, а также выбирать продукты ухода за кожей на безмасляной основе.
В качестве скорой помощи при начинающемся воспалении, дерматологи рекомендую сразу же нанести на прыщ крем в состав, которого входит однопроцентный гидрокортизон и бензоилпероксид. Консультант в аптеке поможет подобрать подходящее средство. И конечно же, такой прыщ ни в коем случае не стоит выдавливать, так как как это чревато не только возможностью занесения инфекции и усугублением воспаления, но и риском образования шрама или рубца.
Розацеа
Розовые угри, так еще называют розацеа, — это хроническое воспаление, которое проявляется в виде характерного покраснения и высыпаний коже на нос, щек, подбородка и лба.
В силу хронической природы розацеа, как такового лечения розовых угрей не существует. Однако есть способы, которые помогают значительно уменьшить воспаление, приводящее к покраснению кожи и образованию угрей.
Как правило люди с розацеа имеют очень чувствительную кожу в местах, подверженных высыпанию. Поэтому рекомендуется использовать мягкие гипоаллергенные средства для умывания и увлажняющие кремы легкой текстуры.
Также не стоит пренебрегать средствами защиты от солнца, так как ультрафиолетовое излучение способно усиливать воспаление кожи.
Важно знать триггеры воспаления, провоцирующего ухудшение состояния кожи. У каждого человека они свои. Это может быть алкоголь, физическая нагрузка, стресс, специфические ингредиенты, входящие в состав уходовой или декоративной косметики и многие другие.
Специфическое лечение розацеа также подбирается индивидуально и может включать в себя как применение наружных средств, например, азелаиновой кислоты и отпускаемых по рецепту лосьонов и мазей, так и антибиотики для приема внутрь.
Прежде чем начинать лечение розацеа, необходимо в обязательном порядке проконсультироваться с врачом для подтверждения диагноза. Так как под розовые угри могут маскироваться такие заболевания, как экзема и волчанка.
Угри (обыкновенные угри) у взрослых: состояние, методы лечения и фотографии — обзор
51027 34 Информация для ВзрослыеДетиПодросток подпись идет сюда …Изображения обыкновенных угрей
Обзор
Считается, что причиной угрей, также известных как обыкновенные угри, является несколько факторов. Избыточное производство нормального масла на коже, называемого кожным салом, увеличивается под влиянием гормонов.Это, в сочетании с недостаточным отшелушиванием отшелушивающих омертвевших клеток кожи, закупоривает волосяные фолликулы. Забитый фолликул может воспалиться и увеличить рост нормальных кожных бактерий, Propionibacterium acnes . Лекарства, такие как литий, кортизон, гормоны, йодиды, некоторые противосудорожные препараты или изониазид, также могут вызывать поражения акне.
Лекарства от прыщей нет, но определенные меры могут помочь предотвратить появление высыпаний. Прыщи могут привести к образованию рубцов, поэтому важно свести к минимуму высыпания.
Кто в опасности?
Акне поражает 85–100% людей в какой-то момент их жизни и обычно начинается в период полового созревания. Акне может сохраняться до 30 лет и старше. Фактически, у 5% людей старше 45 лет все еще есть прыщи. Люди всех национальностей заболевают акне.
Признаки и симптомы
Угри приводят к различным поражениям. Наиболее частые места появления прыщей включают лицо, шею, грудь и спину, где находится больше всего сальных желез.Вдоль линии челюсти — обычное место у взрослых. «Черные точки» (открытые комедоны) и «белые точки» (закрытые комедоны) представляют собой фолликулярные пробки, которые либо находятся под поверхностью кожи (белые точки), либо окисляются при воздействии воздуха (черные точки). Папулы представляют собой небольшие выпуклости от розового до красновато-коричневого цвета, пустулы — это поражения, заполненные гноем, а узелки или кисты — более глубокие, заполненные гноем поражения.
Легкие прыщи состоят из нескольких папул / пустул и / или комедонов. Умеренные угри имеют повышенное количество поражений.Тяжелая форма акне включает многочисленные комедоны, папулы, пустулы и болезненные узелки.
Угри могут привести к образованию стойких рубцов, которые могут выглядеть как впадины на коже или гиперпигментация, то есть темно-красные или коричневые плоские пятна на месте высыпаний прыщей.
Рекомендации по уходу за собой
Традиционные методы лечения могут помочь предотвратить появление прыщей. Очищайте участки, подверженные акне, мягким мылом или очищающими средствами. Избегайте раздражающих веществ, таких как растирание и другие спирты, а также абразивные скрабы и жирные продукты на коже и волосистой части головы.Продукты с пометкой «на водной основе» или «некомедогенные» помогут уменьшить закупорку пор.
Есть также множество лекарств, отпускаемых без рецепта, которые могут помочь. Они предназначены для профилактической терапии и должны регулярно наноситься тонким слоем на всю область. При постоянном применении вы можете быстро увидеть небольшие улучшения, но обычно результаты видны через несколько месяцев. Перекись бензоила (наиболее эффективная) доступна в различных формах и разных дозах. Однако перекись бензоила, как правило, сушит кожу, поэтому, если у вас сухая кожа, используйте продукт с более слабой концентрацией; для жирной кожи рассмотрите более сильные.Он также может отбеливать вашу одежду и полотенца. Пилинги (эксфолианты), такие как салициловая кислота, сера, резорцин и альфа-гидроксикислоты (гликолевая, молочная, пировиноградная и лимонная кислоты), также могут помочь, но также могут вызвать некоторую сухость кожи.
Микродермабразия, выполняемая каждые 7–10 дней («пилинг в обеденное время»), была популярным, хотя и дорогостоящим способом борьбы с легкими акне, и ее может проводить специалист в области здравоохранения или в салоне красоты. Те же типы пилингов доступны в безрецептурных продуктах, которые можно использовать дома по гораздо меньшей цене.
Когда обращаться за медицинской помощью
Если у вас акне средней или тяжелой степени тяжести, состояние которого не улучшилось с помощью самолечения, обратитесь за медицинской помощью.
Процедуры, которые может назначить ваш врач
Местные (или наружные) средства для лечения прыщей включают один или несколько кремов, гелей или гелей, которые включают:
- Антибактериальные средства и антибиотики , такие как перекись бензоила, клиндамицин, эритромицин, сера, сульфацетамид натрия и азелаиновая кислота.
- Ретиноиды — продукты, полученные из витамина А, такие как третиноин, тазаротен и адапален.
Пероральные препараты могут включать:
- Антибиотики, такие как тетрациклин, миноциклин, доксициклин, эритромицин, ампициллин, клиндамицин, триметоприм-сульфаметоксазол, азитромицин или цефалоспорины.
- Было обнаружено, что оральные контрацептивы и спиронолактон помогают регулировать гормоны.
- Изотретиноин, сильнодействующее лекарство со многими побочными эффектами для лечения тяжелых угрей, не поддающихся лечению выше.
Процедуры:
- Специальные процедуры «синего света» исследуются для лечения акне, но обычно не покрываются страховкой.
- Некоторые виды лазерного лечения также помогают избавиться от угрей и часто используются с другими методами лечения; лечение дорогое, его необходимо повторять в течение нескольких месяцев, а его эффективность варьируется. Страховка может не покрывать лазерную терапию.
- Лазерная шлифовка, пластическая хирургия и / или дермабразия могут помочь уменьшить выраженность старых шрамов от угревой сыпи.
Надежных ссылок
MedlinePlus: Клиническая информация по акне и дифференциальная диагностика обыкновенных угрейСписок литературы
Болонья, Жан Л., изд. Дерматология , стр. 531-543. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp. 672-684. Нью-Йорк: Макгроу-Хилл, 2003.
.10 самых распространенных кожных заболеваний: фотографии и методы лечения
1.Угри (обыкновенные угри)
Угри, самое распространенное кожное заболевание в США, может быть источником беспокойства для каждого подростка. К тому же заболеваемость акне растет и у взрослых.
Акне вызывается закупоркой волосяных фолликулов и сальных (сальных) желез кожи, что часто вызвано гормональными изменениями. Термин «прыщи» относится не только к прыщам на лице, но и к черным точкам, кистам и узелкам. У некоторых людей появляются прыщи и на других частях тела, например, на спине и груди.
Лечение акне дерматологом важно, потому что прыщи, оставленные без внимания, часто могут привести к стойким рубцам и темным пятнам на лице. Для более умеренных или тяжелых форм акне можно использовать следующие варианты:
- Крем для местного применения адапален (Дифферин) теперь доступен без рецепта.
- В тяжелых случаях акне можно использовать пероральный изотретиноин (Amnesteem, Claravis, другие бренды и дженерики), но с серьезными предупреждениями о беременности. Этот препарат не следует применять пациенткам, которые беременны или могут забеременеть.Существует чрезвычайно высокий риск возникновения серьезных врожденных дефектов в случае наступления беременности при приеме этого препарата.
- Третиноин для местного применения (Retin-A, Avita, Altreno, другие бренды и дженерики) также доступен в виде кремов, гелей и лосьонов. Обсудите использование этого препарата со своим врачом: третиноин не следует применять во время беременности, если только в этом нет явной необходимости, а польза от него превышает риск для плода.
- В октябре 2018 года таблетки сарециклина (Seysara) были одобрены Управлением по контролю за продуктами и лекарствами для лечения неузловых умеренных и тяжелых вульгарных угрей.
- Тазаротен для местного применения (Аразло, Фабиор, Тазорак) и класкотерон (Винлеви) являются другими вариантами рецептурных кремов для местного применения.
Другие варианты лечения см. В разделе «Управление и лечение акне».
2. Атопический дерматит (экзема)
Атопический дерматит — одна из наиболее частых форм экземы у детей. Точная причина атопического дерматита неизвестна, но исследователи полагают, что она может быть связана с генетикой, окружающей средой и / или иммунной системой.
Атопический дерматит может появиться на лице (особенно у младенцев), руках, ногах или в складках и складках кожи. Сухая, чешуйчатая и зудящая кожа — это норма, а постоянное расчесывание может привести к утолщению участка. Хотя экзема часто возникает у людей, страдающих аллергией, аллергия не вызывает экзему. Для уменьшения симптомов часто используются местные стероиды.
Дюпиксент
- В марте 2017 года FDA одобрило инъекцию Regeneron Dupixent (дупилумаб) пациентам с экземой средней и тяжелой степени, которые не могут использовать местную терапию или потерпели неудачу.
- Клинические испытания Дюпиксента с участием более 2100 взрослых с атопическим дерматитом от умеренной до тяжелой степени тяжести привели к появлению чистой или почти чистой кожи по сравнению с плацебо со снижением зуда после 16 недель терапии.
- Dupixent теперь также одобрен для использования у педиатрических пациентов в возрасте от 6 до 17 лет и доступен в предварительно заполненных шприцах для более удобного самостоятельного введения.
- Дюпиксент можно использовать с местными кортикостероидами или без них.
Eucrisa
- Eucrisa (crisaborole) от Pfizer — мазь для местного применения, впервые одобренная в декабре.2016.
- Он классифицируется как ингибитор фосфодиэстеразы 4 и используется при экземе легкой и средней степени тяжести у взрослых и детей в возрасте от 3 месяцев и старше.
- Наносится тонким слоем на пораженные участки 2 раза в день.
Другие формы экземы включают контактный дерматит и себорейный дерматит.
3. Опоясывающий лишай (опоясывающий лишай)
Вирус опоясывающего лишая (опоясывающий герпес) приводит к появлению красной волдыряной сыпи, которая может обернуться вокруг вашего туловища или появиться на любом участке тела.Также могут возникать жар, утомляемость и головная боль.
В США одобрены две вакцины против опоясывающего лишая:
- Zostavax (вакцина против опоясывающего лишая) доступна в виде подкожной инъекции для предотвращения опоясывающего лишая и рекомендуется для людей в возрасте 50 лет и старше.
- Shingrix (субъединичная вакцина против опоясывающего лишая) одобрена для профилактики опоясывающего лишая (опоясывающий лишай) у взрослых в возрасте 50 лет и старше.
- Shingrix — это неживая (инактивированная) рекомбинантная субъединичная вакцина, вводимая внутримышечно двумя дозами, при этом вторая доза вводится через 2-6 месяцев после первой. Вакцина
- Shingrix в настоящее время предпочтительнее вакцины Zostavax из-за более высокой эффективности (эффективность> 90%).
Опоясывающий лишай вызывается тем же вирусом, который вызывает ветряную оспу — вирусом ветряной оспы. Если вы переболели ветряной оспой, вы рискуете заболеть опоясывающим лишаем, поскольку вирус ветряной оспы находится в спящем (неактивном) состоянии в вашей нервной системе в течение многих лет.
Пожилые люди и люди с ослабленной иммунной системой подвергаются наибольшему риску. Опоясывающий лишай может быть болезненным, но раннее лечение противовирусными препаратами, такими как пероральный валацикловир (валтрекс), может облегчить симптомы.
4. Крапивница (крапивница)
Крапивница — это известные рубцы (приподнятые, красные, зудящие участки), которые могут возникать на коже. Распространенные причины крапивницы включают лекарства, пищу и укусы насекомых.
Обратитесь за неотложной помощью или позвоните по телефону 911 , если ульи покрывают большую часть вашего тела, отек горла или лица или они влияют на ваше дыхание. Крапивница обычно проходит через 2–4 часа; однако у некоторых людей крапивница может сохраняться месяцами или годами; это известно как хроническая крапивница.
Каким бы то ни было образом избежать срабатывания триггера, это лучшая тактика предотвращения крапивницы. Когда это невозможно, для контроля зуда можно использовать безрецептурные антигистаминные препараты, такие как лоратадин (Кларитин) или фексофенадин (Аллегра).
Лекарство, используемое для лечения аллергической астмы, омализумаб (инъекция Xolair), было одобрено в 2014 году для лечения хронической крапивницы у людей, у которых нет ответа на антигистаминные препараты.
В октябре 2019 года Кузиттир (инъекция цетризина) был одобрен FDA для лечения острой крапивницы (крапивницы) у взрослых и детей в возрасте от 6 месяцев и старше.Кузиттир не рекомендуется детям младше 6 лет с нарушением функции почек или печени.
5. Загар
Нет сомнений — загар предотвратить легче, чем лечить.
Солнечные ожоги возникают при чрезмерном воздействии ультрафиолетового (УФ) света от солнца или солнечных лучей. Кожа становится красной, болезненной, горячей на ощупь и даже может отслоиться.
Трудно сказать, сколько времени безопасно на солнце, даже с защитой от солнца.Повторные солнечные ожоги, особенно в детстве, могут повысить риск рака кожи в более зрелом возрасте. Обычно солнцезащитный крем необходимо наносить повторно каждые 2 часа, но, возможно, вам просто нужно держаться подальше от солнца.
Первый шаг в лечении солнечного ожога — найти тень, по возможности проникнуть внутрь и охладить кожу.
- Примите прохладную ванну или душ с мягким мылом.
- Пейте много жидкости и увлажняйте кожу легким увлажняющим кремом без масла или алоэ вера, пока кожа еще влажная.
- В некоторых случаях может потребоваться безрецептурный продукт с лидокаином для местного применения.
- Прием НПВП, например ибупрофена, может помочь при дискомфорте или отеке.
Обратитесь к врачу, если у вас жар, озноб или сильные волдыри на большой части тела. Не царапайте и не лопайте волдыри — это может привести к инфекции.
6. Контактный дерматит
У большинства из нас был контактный дерматит — когда мы касаемся чего-то, что вызывает кожную реакцию.
- Контактный дерматит — это тип экземы, который может быть вызван растениями (ядовитый плющ, сумах, дуб), украшениями, латексными перчатками и раздражителями, такими как отбеливатель или мыло.
- Чтобы предотвратить контактный дерматит, по возможности избегайте этого предмета.
- Для контроля симптомов часто помогают антигистаминные препараты, пероральные или местные стероиды и ванны с коллоидной овсянкой.
Если ваш врач подозревает, что у вас контактный дерматит, но причина неизвестна, он может предложить пластырь.При тестировании на пластырь на кожу наносятся аллергические вещества. Через несколько дней ваш врач проверит реакцию.
7. Сыпь от подгузников
Каждый, у кого есть ребенок, знает о распространенной проблеме опрелостей.
- Мокрый или загрязненный подгузник, оставленный слишком долго, может привести к появлению красных шишек и сыпи в области подгузников, ягодицах, гениталиях и кожных складках.
- Моча и стул могут разрушать кожу, а химические вещества в одноразовых подгузниках могут растворяться и вызывать раздражение кожи.
- Кандида (дрожжи) или бактерии также могут использовать воспаленную, поврежденную кожу и усложнять сыпь.
Чтобы предотвратить появление опрелостей, меняйте подгузники по мере необходимости, чтобы область оставалась сухой, и по возможности выдвигайте попку ребенка на свежий воздух.
Вы можете использовать мазь, такую как Desitin (местное средство с оксидом цинка), чтобы сформировать защитный барьер на ягодицах ребенка. Если через 2–3 дня сыпь не исчезнет, проконсультируйтесь с педиатром.
8. Розацеа
Розацеа — это хронический отек лица с покраснением, выступающими кровеносными сосудами и прыщами.
Розацеа чаще всего встречается у женщин старше 30 лет, но могут быть затронуты и мужчины. Проблемы с иммунной системой, проблемы с венами и / или проблемы с окружающей средой могут вызвать это состояние.
В зависимости от симптомов существует несколько эффективных методов лечения.
- Можно использовать антибиотики, такие как крем с метронидазолом или пероральный доксициклин.
- Гель азелаиновой кислоты (Finacea), естественная насыщенная дикарбоновая кислота, может использоваться при воспаленных прыщах.
- В более тяжелых случаях ваш врач может порекомендовать лекарство от прыщей изотретиноин.
- Бета-блокаторы (для уменьшения покраснения), минимальная возможная доза эстрогена, лазерное или хирургическое лечение также могут уменьшить покраснение.
- В январе 2017 года FDA одобрило крем Rhofade (оксиметазолин), местное сосудосуживающее средство, наносимое на лицо один раз в день для сужения сосудов и уменьшения покраснения лица при розацеа у взрослых. Другие рецептурные препараты включают Соолантру (ивермектин) и Мирвазо (бримонидин).
9. Спортивная стопа (Tinea Pedis)
Прискорбный факт, но ваши ноги подвержены грибковым инфекциям.Стопа спортсмена может вызвать сильный зуд, покраснение и растрескивание кожи на ступнях и между пальцами ног. Тип грибов, называемый дерматофитами, обычно встречается в теплых и влажных местах, таких как террасы у бассейнов, душевые кабины и раздевалки.
К счастью, безрецептурные противогрибковые препараты для местного применения легко доступны, например:
Удаление инфекции может занять несколько недель; Проконсультируйтесь с врачом, если симптомы не улучшатся, поскольку вам может потребоваться рецептурный препарат.
Вы можете помочь предотвратить образование стопы спортсмена, следя за тем, чтобы ноги были чистыми и сухими, меняли мокрые носки и обувь и носили сандалии в общественном бассейне или в душевых.
Если под ногтями на пальцах ног заползает грибок, который может иметь белый, желтый или коричневый цвет с рассыпчатой текстурой на ногтях, обязательно обратитесь к ортопеду, поскольку может потребоваться более интенсивное лечение.
10. Базально-клеточная карцинома
Базальноклеточная карцинома (BCC) — наиболее распространенный тип рака кожи в США. BCC растет в верхних базальных клетках вашей кожи, но редко распространяется и поддается лечению. Вы можете быть предрасположены к ОЦК, если проводите много времени на солнце или часто пользуетесь солярием.
Выросты обычно возникают на голове, ушах, носу и шее. Они могут выглядеть блестящими, красными и чешуйчатыми или походить на открытую рану.
Лечение BCC может включать:
- хирургия
- кожные лекарства для небольших участков
- радиация для более крупных.
Лекарства включают кремы, такие как:
Сонидегиб (Одомзо) и висмодегиб (Эриведж) представляют собой пероральные препараты, которые могут использоваться при местно-распространенном BCC, который рецидивировал после хирургического вмешательства или лучевой терапии, или для пациентов, которые не могут пройти хирургическое вмешательство или лучевую терапию.
Чтобы предотвратить ОЦК, избегайте длительного пребывания на солнце, используйте солнцезащитный крем, защитную одежду и ежегодно посещайте дерматолога для полного осмотра кожи тела. Научитесь также выполнять самопроверку кожи. Людям с сильным личным или семейным анамнезом рака кожи может потребоваться более частое посещение. Если вы заметили что-то необычное, не ждите встречи с врачом.
Завершено: 10 наиболее распространенных заболеваний кожи: фотографии и методы лечения
5 способов сделать вашу кожу идеальной на фотографиях — без фильтра | Наблюдатель
Люди говорят, что картинка стоит тысячи слов, но в наши дни это больше похоже на тысячу забот.Трудно избежать своего имиджа — социальные сети позаботятся об этом — и если вы чувствуете себя менее чем в восторге от своего появления на экране, это может быть особой пыткой.
По мере развития технологий мы заменили наблюдение перед зеркалом ежедневным исследованием наших селфи.
HD обеспечивает потрясающую четкость изображений, что не так уж и удивительно для сумок под глазами. А появление функции масштабирования означает, что вы можете подойти достаточно близко, чтобы насчитать всех своих пор .Люди больше не заходят в мой офис и не говорят «посмотри мне в лицо», а скорее «посмотри на меня на этой фотографии или посмотри на меня в этой публикации в Facebook». И хотя легко повергнуть себя в волнение из-за фотографических свидетельств старения, хорошая новость заключается в том, что на фотографиях так же легко выглядеть наилучшим образом.
Вот несколько советов, которые я даю своим пациентам за закрытыми дверями… как раз к праздничному сезону.
Получите готовое к фото свечениеВы слышали фразу «освещение — это все»? Что ж, на это есть причина: правильное освещение может сделать вас свежим и сияющим, а неправильное — изможденным и желтоватым.Просто как тот. Ваша кожа также нуждается в собственном освещении. Я советую попробовать химические пилинги, такие как наш Alpha Beta® Peel — микропилинг без простоев и с теми же преимуществами, что и глубокий пилинг, — чтобы избавиться от омертвевшей кожи и освежить ее естественное сияние. Бонус: он также помогает стимулировать выработку коллагена, придавая коже упругость и уменьшая тонкие линии и морщинки.
Поднимите усталое лицоЕсли вы выглядите уставшим в реале, на фото вы будете выглядеть очень уставшим. Ваши подмышки могут выглядеть обвисшими и опухшими.Я регулярно использую Рестилайн под глазами, чтобы улучшить темные круги и вернуть молодой вид. С минимальным временем простоя, это быстрое исправление предпраздничных мероприятий.
Остановить покраснение в следахМногие из моих пациентов страдают от стойкого покраснения кожи, обычно в форме розацеа. Это может выглядеть очень заметно на фотографиях и может стать причиной неудобства. Вместо того, чтобы удваивать фильтры Instagram, многие люди могут извлечь выгоду из интенсивного импульсного света, обычно называемого лечением IPL.Это свет широкого спектра, который сужает крошечные кровеносные сосуды на лице, вызывающие покраснение, сводя к минимуму этот красный вид. Обычно я рекомендую серию из 2 или 3 процедур в зависимости от целей пациента.
Попрощайтесь с тонкими линиямиПри ярком свете вспышки фотоаппарата это печальный факт, что морщины и тонкие линии могут увеличиваться, из-за чего вы кажетесь старше, чем вы есть на самом деле. Здесь в игру вступают инъекционные препараты, такие как ботокс. Искусство использования этих инъекций состоит в том, чтобы придать естественный вид путем введения нужного количества в нужные места.Тонкие линии и морщинки можно лечить, чтобы они практически исчезли или просто смягчились, в зависимости от выбора человека. Совершенно естественный вид достигается за счет того, что кожа не становится жесткой, чего опытный дерматолог должен мастерски избегать.
Стань позером лучшеКогда проблемы с кожей под контролем, важно не испортить свой внешний вид плохими навыками фотографии. Запомните эти основы создания отличных фотографий, чтобы не испортить снимок.Из-за экстремальных крупных планов люди абсолютно не выглядят хорошо. Попросите фотографа сделать несколько шагов назад. Что касается селфи, попросите друга с самыми длинными руками сделать снимок. И хотя это может показаться глупым, проведите быструю генеральную репетицию фото. Сделайте несколько снимков себя, чтобы открыть для себя самую привлекательную сторону, лучший макияж и прическу для вас, а также то, как много улыбаться. Как только вы откроете для себя самый фотогеничный образ, вы будете точно знать, что делать, когда кто-то просит сделать снимок.
Стандарт внешнего вида постоянно растет благодаря тому, что знаменитости становятся все моложе и безупречнее на каждом шагу.Так что, конечно же, мы будем смотреть на собственные изображения и сравнивать себя. Но это настраивает вас на горе. Все мы стареем по-разному и у всех свои траектории. Это очень личное дело каждого из нас, и поэтому у всех свой режим против старения. Так что сосредоточьтесь на , на вашем скине и на том, что вы можете сделать, чтобы чувствовать себя в нем комфортно, как на камеру, так и вне ее.
По мнению дерматологов, лучшие средства от прыщей среди подростков
Если вы прошли через подростковый период без высыпания, считайте себя чем-то вроде единорога.По данным Национального института здоровья, акне, кожное заболевание, которое в первую очередь поражает лицо, плечи, грудь и спину, в какой-то момент поражает около 80 процентов людей в возрасте от 11 до 30 лет.
Подпитываемые колебаниями гормонов, которые увеличивают выработку масла (иногда еще больше усугубляются отчаянными попытками подростка остановить все это), высыпания происходят, когда это масло (также известное как кожный жир) соединяется с мертвыми клетками кожи, улавливая бактерии, вызывая воспаление и засорение. поры, по данным клиники Кливленда.
«Чтобы кожа не высыхала, она вырабатывает масло в маленьких лунках, называемых« сальными железами », которые находятся в более глубоких слоях кожи. «Белые точки» или «черные точки» — это закупоренные сальные железы. Черные точки возникают не из-за закупорки пор грязью, а из-за окисления (химической реакции, которая возникает, когда масло вступает в реакцию с кислородом воздуха). У людей с акне есть железы, которые вырабатывают больше жира и которые легче закупориваются, что приводит к набуханию желез », — объясняет Аднан Мир, доктор медицины, председатель комитета Общества детской дерматологии, доцент Нью-Йоркского медицинского колледжа и дерматопатолог из Dermpath Diagnostics. в Порт-Честере, Нью-Йорк.
Мона Гохара, доктор медицины, дерматолог из отделения дерматологических врачей Коннектикута, говорит, что не существует стандартного возраста или периода времени, когда этот «масляный выброс» кожного сала успокаивается. «Это полностью генетическое заболевание», — говорит она. «Некоторые люди никогда не получают этого, для некоторых это длится 5 лет». И ваши прыщи могут не закончиться в подростковом возрасте — исследования показали, что до 22 процентов взрослых женщин в то или иное время страдают от прыщей.
Более того, прыщи могут сказаться на и без того тонком чувстве уверенности подростка.В Медицинском журнале Новой Англии отмечается, что «психологические последствия прыщей могут быть серьезными, и люди с прыщами подвергаются риску значительного отрицательного воздействия на качество жизни, аналогичного тем, которые наблюдаются у людей, страдающих астмой, эпилепсией или артритом. Подростки и взрослые с акне имеют более высокий уровень тревожности, низкой самооценки и депрессии, чем те, у кого нет прыщей ».
Сопутствующие
Лучшее средство от прыщей у подростков
Обычно есть два способа лечения прыщей и прыщей у подростков: превентивное мытье лица соответствующими очищающими средствами и точечное лечение высыпаний, когда они возникают.
Мойте лицо два раза в день мягким (без мыла!) Очищающим средством.
«Всегда мойте лицо ежедневно и два раза в день, если ваша кожа жирная или загрязняется в течение дня», — говорит Самер Джабер, доктор медицины, основатель. дерматологии Вашингтон-сквер в Нью-Йорке. Обязательно снимайте весь макияж перед сном (Гохара, эксперт по уходу за кожей Kleenex, рекомендует использовать их успокаивающий лосьон для лица с алоэ, чтобы удалить макияж с губ, чтобы предотвратить сухость) и попробуйте очистить лицо после тренировки.
Вот 5 продуктов, которые стоит попробовать:
Dove Beauty Bar
Gohara говорит, что очищающее средство без мыла, такое как очень доступный Dove Beauty Bar, очищает, не усугубляя уже воспаленную кожу.
La Roche Posay, Гель-гель для умывания Effaclar для жирной кожи
Мир говорит, что страдающим акне, людям следует искать некомедогенные продукты, потому что они не блокируют поры. Это пенящееся очищающее средство, рекомендованное Гохарой, не вызывает комедонов и содержит пидолат цинка, который обладает вяжущими и противовоспалительными свойствами, которые помогают избавиться от угрей.
CeraVe Пенное очищающее средство для лица для нормальной и жирной кожи
«Очищающие средства на основе пены лучше подходят для людей с жирной кожей», — говорит Джабар, которому нравится это средство от CeraVe. «Очищающие средства с такими ингредиентами, как гликолевая кислота, салициловая кислота и перекись бензоила могут быть очень полезны для людей с прыщами, но будьте осторожны, так как они могут раздражать и сушить».
Прыщи? Точечное лечение
Все три дерматолога рекомендуют точечное лечение прыщей с момента их появления до полного исчезновения, предпочтительно с помощью продуктов, содержащих ретиноид, перекись бензоила или салициловую кислоту.
Differin Adapalene Gel 0,1% лечение акне
«Дифферин гель — единственный безрецептурный ретиноид, доступный без рецепта, и долгие годы отпускался по рецепту», — говорит Джабер. «Если есть что-то, что можно сделать от прыщей, начните использовать гель Дифферин перед сном. Вымойте мягким очищающим средством, вытрите насухо и нанесите Дифферин размером с горошину на все лицо ».
Neutrogena Rapid Clear Stubborn Acne Spot Treatment Gel
Это средство для лечения пятен с 10-процентным содержанием перекиси бензоила было отмечено как Gohara, так и Jabar за его сильные, избавляющие от прыщей свойства.
Mario Badescu Drying Lotion, Лосьон для сушки в стеклянных бутылках
Jaber рекомендует эту проверенную и надежную быстросохнущую формулу тем, у кого аллергия на перекись бензоила. Он содержит салициловую кислоту для борьбы с прыщами и каламин для успокоения раздраженной кожи.
Сопутствующие
Что ухудшает акне у подростков?
Слишком частое мытье лица
Вы не поверите, но чрезмерное умывание может сделать кожу подростка более восприимчивой к высыпаниям. «Одна из ошибок, которую я часто наблюдаю с подростками, заключается в том, что они действительно хотят улучшить свою кожу и поэтому пересушивают ее», — говорит Джабер.«Сухая кожа может усугубить высыпание».
Накопление модных продуктов
«Подростки, как правило, обращаются к своим любимым ютуберам или влиятельным лицам и начинают наносить им на лицо то, что я называю« подходом к кухонной раковине », и это может разжечь огонь», — говорит Гохара. Чтобы успокоиться и исчезнуть высыпания из прыщей, может потребоваться 5-7 дней, поэтому важно придерживаться основного распорядка и дать ему время.
Связанные
Избыточное скрабирование или отшелушивание
Мир говорит, что кожа подростков уже сама отшелушивает омертвевшие клетки, поэтому он не рекомендует использовать абрикосовые скрабы или скрабы, содержащие шарики, потому что эти продукты могут быть абразивными и раздражающими.Гохара также говорит, что чистка — это тоже большой запрет. «Иногда подростки думают, что прыщи возникли из-за грязи, и начинают их чистить, но скраб — это плохо, а частое мытье лица — плохо», — говорит она, рекомендуя подросткам использовать нежный эксфолиант один раз в неделю в виде гликолевых подушечек. Вот несколько рекомендуемых вариантов:
Glycolix, Elite Glycolic Acid Exfoliating Treatment Pads
Gohara говорит, что этот эксфолиант нежный, но эффективный и простой в использовании, особенно после подростковых спортивных мероприятий.
First Aid Beauty Facial Radiance Pads
Gohara говорит, что эти подушечки, созданные для чувствительной кожи, мягко отшелушивают с помощью формулы, не содержащей спирта (не сушащей).
Не выдавливайте прыщи
Хотя это не самое худшее, что может сделать подросток (если прыщик дошел до головы), все три дерматолога предостерегают от появления прыщей — точечное лечение более эффективно. «Выщипывание и появление прыщей может привести к образованию рубцов, потому что вы усиливаете воспаление. Время от времени это делает дерматолог, и некоторые люди чувствуют принуждение выбирать и лопать, но нам нравится препятствовать этому », — говорит Мир.
Когда обращаться к дерматологу по поводу прыщей
Гохара говорит, что если высыпания оставляют шрамы или не реагируют на регулярное деликатное очищение, отшелушивание и лечение пятен, возможно, стоит проконсультироваться с дерматологом.«Некоторым людям нужно что-то более сильное, чтобы справиться с прыщами, например пероральный антибиотик», — говорит Гохара.
И подростки не должны расстраиваться. Хотя прыщи могут действительно раздражать, 99,9% случаев излечимы, говорит Гохара.
Дополнительные советы дерматологов
Хотите еще таких советов? NBC News BETTER одержимы поиском более простых, здоровых и разумных способов жизни. Подпишитесь на нашу рассылку и следите за нами в Facebook, Twitter и Instagram.
Различные типы прыщей: изображения, объяснения и методы лечения
Мы часто говорим о высыпаниях и прыщах в общих заявлениях, но без понимания конкретных типов прыщей может быть неприятно говорить о лечении и средствах правовой защиты.
Акне бывает разных форм и форм, и знание того, как определять различные типы прыщей, может помочь вам лучше понять, как их лечить. В этом посте мы рассмотрим различные типы прыщей, которые могут появляться на вашем лице, и рассмотрим различные варианты лечения.
Что такое прыщи?
Акне — это кожное заболевание, которое возникает, когда поры кожи закупорены маслом, бактериями, омертвевшими клетками кожи и / или грязью. Сальные железы под нашей кожей выделяют кожный жир (масло), которое обычно перемещается по сальным железам на поверхность нашей кожи, сохраняя нашу кожу мягкой.Однако скопление масла, бактерий или мертвых клеток кожи в порах может привести к воспалению. Акне — это физическое проявление этого воспаления.
Распространенная ошибка, которую делают люди, путают прыщи с грибковыми прыщами, потому что они могут выглядеть одинаково. Хотя они могут иметь схожий внешний вид, существуют явные различия в причинах и методах лечения.
Что вызывает прыщи?
Точные причины появления прыщей все еще остаются неясными, но есть доказательства того, что несколько факторов влияют на наличие или тяжесть прыщей.
1. Питание и диета
Во-первых, питание и диета играют роль в воспалении в нашем организме и, в свою очередь, в появлении прыщей. Исследования показывают, что некоторые продукты с высоким содержанием сахара и молочных продуктов могут повышать уровень гормона (IGF-1), что приводит к избыточной выработке кожного сала и способствует образованию прыщей.
«Единственные надежные, воспроизводимые данные в литературе подтверждают связь обезжиренного и обезжиренного молока с низким содержанием жира и прыщей. Есть данные, свидетельствующие о том, что другие виды молочных продуктов также связаны с прыщами, но эти данные не столь убедительны », — говорит д-р.Эгейский Чан.
Таким образом, вам следует избегать молочных продуктов и продуктов с сахаром, если вы боретесь с прыщами.
2. Накопление омертвевших клеток кожи
Во-вторых, скопления омертвевших клеток кожи могут способствовать появлению прыщей. Самый внешний слой кожи, эпидермис, постоянно обновляется. Он естественным образом сбрасывает клетки кожи по мере появления новых каждые 28 дней. Когда мертвые клетки кожи остаются и со временем накапливаются, они способствуют закупорке пор и, возможно, появлению прыщей.
3. Избыточное производство кожного сала
Наконец, избыточное производство кожного сала из наших сальных желез может способствовать появлению прыщей. Например, использование жестких продуктов удаляет натуральные масла с поверхности нашей кожи, делая ее сухой и излишне натянутой. В результате сальные железы реагируют избыточной выработкой масла, чтобы попытаться компенсировать это. Со временем это может привести к закупорке пор и воспалению, которое проявляется в виде прыщей.
Какие бывают прыщи?
В целом, мы можем разделить прыщи на следующие шесть категорий:
- Белые точки
- Черные точки
- Папулы
- Пустулы
- Кисты
- Узлы
Ниже мы подробно рассмотрим различные типы прыщей с изображениями.
Белые точки
Белые угри — это форма закупоренных пор, для которых характерны небольшие белые пятна на поверхности кожи, заполненные гноем. Также известные как закрытые комедоны, они вызываются волосяными фолликулами, забитыми маслом. Как видно на картинке выше, белые точки выглядят как маленькие белые шишки и не чувствительны к прикосновению.
Как выглядят белые угри? Маленькие белые шишки с белой или желтой жидкостью в центре.
Черные точки
Также называемые открытыми комедонами, черные точки похожи на белые угри в том, что они являются результатом закупорки волосяных фолликулов и живут на поверхности кожи.Однако, в отличие от белых угрей, они подвергаются воздействию кислорода воздуха и проходят процесс окисления, который затемняет их внешний вид. В результате черные точки выглядят как маленькие черные точки, часто группами и меньше по размеру, чем белые точки.
Как выглядят черные точки? Маленькие черные точки, сгруппированные на лице, похожие на веснушки.
Папулы
Папулы — это более тяжелая форма акне, которая возникает, когда белые или черные точки воспаляются и заражаются.Лейкоциты устремляются к инфицированной области, чтобы вылечить инфекцию, которая вызывает раздражение инфицированной области.
Как выглядят папулы? Красные или розовые выпуклые шишки, воспаленные и чувствительные к прикосновению.
Пустулы
Если у вас когда-либо возникало искушение «выдрать» прыщ, который выглядит созревшим для вашего выбора, вы сталкивались с пустулами. Пустулы также являются более серьезной версией закрытых комедонов; они часто выглядят как белые угри, но больше и более воспалены.Гной или жидкость намного лучше видны глазу, а пораженная область больше, чем у типичных белых угрей.
Как выглядят пустулы? Пустулы выглядят как розовые или красные выпуклые шишки с прозрачным белым или желтым центром, заполненным гноем.
Кисты
Кисты образуются глубже на поверхности кожи и указывают на воспаление и инфекцию под эпидермисом, верхним слоем кожи. Они часто больше папул или пустул, кажутся более светлыми в середине, где скапливается гной, и к ним более болезненно прикасаться.
Как выглядят кисты? Кисты похожи на фурункулы с более крупной бугоркой глубоко под поверхностью кожи.
Узелки
Узелок — это сплошное куполообразное поражение, которое простирается ниже поверхности, глубоко в слои кожи. Это большие болезненные шишки, которые тверже кисты и не заполнены гноем.
Как лечить разные виды прыщей
В зависимости от степени тяжести прыщей существует множество безрецептурных и рецептурных средств для борьбы с прыщами.
Во-первых, основы. Доктор Эгейн Чан говорит: «Самое эффективное, что вы можете сделать, — это поддерживать постоянный распорядок дня с эффективными лекарствами».
Кроме того, ретиноид является краеугольным камнем любого режима лечения акне. По словам доктора Чана, «хорошее начало — регулярное использование ретиноидов вместе с перекисью бензоила или салициловой кислотой. Однако иногда гормоны могут играть доминирующую роль в развитии акне у взрослых, и для получения достаточного контроля могут потребоваться лекарства, отпускаемые по рецепту.Консультации и лечение у сертифицированного дерматолога — лучший способ получить доказательную помощь, адаптированную к вашим индивидуальным потребностям ».
Наконец, вы можете попробовать использовать временные меры, такие как обледенение прыщей, но имейте в виду, что это будет краткосрочное решение. Ниже приведены несколько долгосрочных средств от прыщей и прыщей.
Лучшие ингредиенты для невоспалительных угрей, таких как белые и черные точки:
- Салициловая кислота: Проникает в поры, растворяет излишки отложений и удаляет бактерии, вызывающие прыщи.
- Перекись бензоила: Этот ингредиент убивает бактерии, вызывающие прыщи, помогая удалить излишки жира и увеличивая обновление клеток кожи. Этот ингредиент может вызвать очищение кожи с возможными побочными эффектами, такими как покраснение, жжение и покалывание, особенно если у вас чувствительная кожа.
- Масло чайного дерева: Особенно полезно в те дни, когда вы чувствуете, что под поверхностью зреет прыщ. Масло чайного дерева уменьшает воспаление и предотвращает появление прыщей.
- Сера: Сера удаляет омертвевшие клетки кожи, которые закупоривают поры, и помогает удалить излишки масла.Продукты, содержащие серу, могут вызывать сухость кожи и иметь неприятный запах.
Лучшие ингредиенты для воспалительных угрей, таких как папулы, пустулы и кисты:
- Перекись бензоила: Этот ингредиент успокаивает воспаленные, раздраженные высыпания и избавляет от бактерий, вызывающих прыщи.
- Ретиноиды: Ретиноиды и / или ретинол увеличивают обмен клеток кожи, что помогает уменьшить воспаление и уменьшить инфекцию в этой области. Вы можете найти продукты с ретинолом без рецепта, в то время как ретиноиды, которые являются более сильной дозировкой, могут быть назначены только дерматологом.
При тяжелых формах акне дерматолог может назначить местный ретиноид (третиноин, который назначают при акне легкой и средней степени тяжести) и / или пероральный ретиноид (изотретиноин, который назначают при тяжелых или стойких акне). Кроме того, профессионал может провести удаление прыщей, химический пилинг и другие процедуры, которые могут помочь от прыщей.
Борьба с прыщами — это путешествие
Угри могут быть неприятными и эмоционально утомительными. Это может повлиять на вашу уверенность в себе и помешать вам выйти и жить настоящим.Однако понимание различных типов прыщей и способов их лечения является важным шагом на пути к лечению и избавлению от прыщей.
Найдите лучшие продукты для борьбы с прыщами, которые можно включить в свой ежедневный уход за кожей, с нашими доказательствами и научными рекомендациями на Seknd. Начните поиск очищающих средств, увлажняющих кремов или сывороток для кожи, склонной к акне .
Hidradenitis Suppurativa Майами Флорида | Лечение хронических заболеваний
Home »Гнойный гидраденитЧто такое суппуративный гидраденит (HS)?
HS — хроническое заболевание, проявляющееся болезненными красными шишками, похожими на «фурункулы».Эти очень болезненные поражения обнаруживаются под руками и грудью, а также в паху, ягодицах и вокруг заднего прохода, в основном это фолликулы, которые находятся в горячих, влажных, потных областях, несущих железы. Эти пятна появляются внезапно, быстро увеличиваются в размере, а затем могут разорваться вбок под поверхностью кожи или стекать на поверхность. Это состояние иногда называют «обратными угрями», потому что оно проявляется как тяжелые кистозные вульгарные угри, обычно наблюдаемые на лице, груди и спине у подростков, с болезненными кистами, пазухами, угрями и шрамами, но в неожиданных (обратных) областях.Это чаще встречается у женщин, чем у мужчин. Схема вовлечения варьируется от пациента к пациенту.
Что вызывает HS?
Это состояние развивается из-за закупорки протоков, ведущих к порам кожи. Поры — это крошечные отверстия на поверхности кожи от сальных желез и волосяных фолликулов ниже. Когда «клетки оболочки» протока блокируют протоки, в этих заблокированных участках накапливается пробка и начинает расширяться проток, в результате чего происходит утечка его содержимого, вызывая воспаление и раздражение.Масляный канал и волосяной фолликул в конечном итоге взрываются под кожей. В организме возникает сильная раздражающая и аллергическая реакция на этот инородный материал под кожей. Реакция такая же, как от закопанной занозы или вросшего волоса с развитием больших, красных, горячих, болезненных опухолей, которые в конечном итоге разрушаются и истощают гной, хотя это не инфекция. Эта проблема может быть наследственной, поэтому спросите других членов семьи о похожих проблемах или «фурункулах».
Знаете ли вы симптомы HS?
Сначала появляются красные опухшие шишки, переходящие в «фурункулы».Они заживают рубцами с ямками. «Фурункулы» могут быть одиночными, разбросанными по территории или сгруппированными вместе. Могут быть замечены черные точки. У некоторых пациентов задействованы 1-2 области, в то время как у других будет активно задействовано множество областей. Сгруппированные поражения могут образовывать большую опухшую область, которая связана небольшими туннелями под кожей, называемыми синусами. Если вы нажмете на любую область поражения, вы, вероятно, сможете обнаружить, что из отверстий поблизости выходит гной.
Факторы ухудшения включают
Помимо семейного анамнеза, это состояние связано с гормонами.Обычно это начинается в период полового созревания. С каждым месяцем менструальный цикл часто ухудшается. Фактором может быть стресс. Трения в сферах вовлеченности часто становятся проблемой. Стенки пор или «фолликулы» в потных участках тела кажутся «слабыми» и легко разрываются. Все, что натирает эти участки (тесная одежда, менструальные прокладки и т. Д.), Может привести к более легкому разрушению закупоренных и опухших протоков. Старайтесь избегать любого трения или раздражения. Сдавливание этих «фурункулов» или «кист» всегда ухудшает положение.Потоотделение может вызвать обострение.
Hurley Staging
Чтобы выбрать лучшее лечение для вас, важно знать, насколько серьезна ваша проблема, и это делается с помощью промежуточной системы, называемой критериями Херли.
Стадия Херли I — есть несколько абсцессов («фурункулов»), один или несколько, но у них нет небольших туннелей под кожей, и рубцы довольно незначительны.
Стадия Херли II — рецидивирующие абсцессы («фурункулы») с небольшими пазухами под кожей и рубцами.Таких комплексов может быть один или несколько, разбросанных по разным участкам, или их небольшие группы.
Стадия III по Hurley — есть большие площади, связанные с множеством взаимосвязанных туннелей и путей, а также дренирующие очаги с большим количеством рубцов.
Как диагностируется HS?
Диагноз ставится путем распознавания типичных изменений кожи в типичных местах. Характер повторяющихся «фурункулов» в этих конкретных областях, особенно когда они не поддаются лечению стандартными антибиотиками, является хорошим ключом к разгадке.
Обычные фурункулы вызываются бактериями и хорошо поддаются лечению антибиотиками. Нормальные фурункулы обычно не рецидивируют на участках после лечения. Нормальные кипения «точечны» и выходят вертикально на поверхность, не оставляя горизонтальных туннелей под кожей.
Какие варианты лечения?
Лечение зависит от степени тяжести. Лечение может включать только лекарства, которые наносят на кожу или принимают внутрь. Долгосрочные и очень низкие дозы изотретиноина (бывшего Аккутана) или ацитретина могут помочь предотвратить новое закупоривание.На всех этапах полезны операции разного типа.
Общее лечение
- Важно уменьшить трение в местах повторяющихся пятен. Переоденьтесь в свободную одежду из хлопка, например, на свободные боксеры, избегайте нижнего белья со швами, которые натирают участки, на которых образуются новые поражения. Старайтесь носить свободную и прохладную одежду, чтобы не перегреться и не потеть в этих местах. Возьмите свежее белье и сумку ZiplocR на работу и переоденьтесь в течение дня.
- Стирайте всю одежду, полотенца, пижамы, простыни и т. Д. В стиральном порошке, не содержащем ферментов. ALLR Free / Clear — единственный, о котором мы знаем.
- Постарайтесь снизить ожирение и достичь идеального веса. Лучшая диета — это диета эпохи палеолита (www.thepaleodiet.com), но наиболее важная часть — ПОЛНЫЙ отказ от всех молочных продуктов и медленная стабильная потеря веса до идеального веса.
- Антисептические промывки могут быть полезны. Они ничего не излечивают, но могут помочь в местах с запахом и дренажем.Ежедневно используйте очищающее средство, содержащее триклозан, например антисептик DialR. В противном случае используйте мягкое очищающее средство без мыла, такое как DoveR для чувствительной кожи — без отдушек или CetaphilR Cleanser для чувствительной кожи.
- Необходимо прекратить распространение никотина из любого источника. Никотин стимулирует закупорку пор. Кроме того, токсины в дыме мешают правильному заживлению. Мы ни разу не избавили курильщика от этой болезни.
- Для женщин лучше всего блокировать мужские гормоны.
- Это можно сделать с помощью противозачаточных таблеток (BCP), таких как Yasmin (или Ocella) или Yaz (или его аналог)
- Мы можем добавить к BCP дополнительный блокатор гормонов — спиронолактон.
- Существуют и другие блокаторы мужских гормонов, называемые финастеридом и дутастеридом, но они используются реже, чем блокаторы BCP. (Следует избегать беременности при применении блокаторов гормонов). Дутастерид оказал большое влияние на некоторых пациентов мужского пола.
- Для мужчин
- Блокатор мужских гормонов дутастерид хорошо действует у мужчин.
- Для уменьшения воспаления рекомендуются антибиотики.
- Антибиотики на коже — лосьон с клиндамицином 1%, наносимый утром и вечером
- Антибиотики внутрь — антибиотики традиционно использовались в течение коротких периодов времени, а иногда и недель или месяцев.Доксициклин, клиндамицин, амоксициллин / клавулиновая кислота, бактрим или комбинации, такие как клиндамицин и рифампицин, обладают противовоспалительным действием, но не способны вылечить болезнь, потому что это заболевание НЕ вызвано инфекцией.
- Глюконат цинка внутрь во время еды — 30 мг 3 раза в сутки.
- Для лечения болезненных участков можно использовать инъекцию кортизона, называемого триамцинолона ацетонид (KenalogR), который может быстро снять воспаление в течение 2-3 дней.
- Кортизон внутрь (преднизон или медроксипреднизолон) можно назначать в течение коротких периодов или с перерывами для временного уменьшения воспаления.
- Для стадии II по Херли — системные противовоспалительные антибиотики используются, как и при стадии I, в течение недель или месяцев. Клиндамицин можно сочетать с рифампицином. Может использоваться триамцинолон внутри очага поражения. Дапсон может быть очень полезным.
- Хирургическое снятие кровли — это простой, но очень эффективный метод, который может навсегда остановить прогрессирование вылеченных поражений.Это намного эффективнее, чем длительная антибиотикотерапия и противовоспалительная терапия, которые не устраняют причину. Это делается в офисе под местной анестезией, и заживление обычно занимает менее 14 дней. Боль обычно купируется тайленолом, и антибиотики обычно не требуются.
- Блокаторы TNF: эти лекарства блокируют TNF (фактор некроза опухоли). Эта молекула вырабатывается нашим организмом и стимулирует воспаление. Возможны побочные эффекты и причины, по которым вы не сможете принимать эти лекарства.Они включают Remicade®, Enbrel®, Simponi® или Humira®.
- Предварительные исследования показывают, что безмолочная диета может привести к выздоровлению у некоторых пациентов. Диету нужно очень хорошо контролировать. Ничего из коровьего происхождения использовать нельзя. В дополнение к отсутствию молока, сливок, сыра, масла, йогурта, сливочного сыра, творога, мороженого и производных, таких как чизбургеры и лазанья, это означает проверку протеиновых порошков и протеиновых напитков, чтобы убедиться в отсутствии казеина, сыворотки, изолята молочного белка. , или сухие вещества молока.Соя и другие овощные и ореховые напитки и продукты приемлемы, но должны быть только несладкими. Без французской ванили; ограничьте количество подслащенного шоколада.
- Доступна поэтапная операция марсупиализации с помощью лазера CO2 для рубцов и стойких поражений. Это делается в офисе под местным обезболиванием, хотя возможна внутривенная седация. Весь пораженный участок кожи удаляется до глубокого слоя дермы, и все края исследуются, чтобы найти любые скрытые участки или расширения.Это снижает вероятность повторения. Эта область перевязана и оставлена для самостоятельного заживления. Полное заживление обычно занимает 8-10 недель. Для получения дополнительной информации нажмите здесь.
- Криоинсуффляция жидким азотом — это метод, используемый для лечения небольших участков с множественными синусовыми ходами или свищами. Это делается в офисе под местным обезболиванием, хотя возможна внутривенная седация. Жидкий азот впрыскивается в тракты через небольшую иглу на удлинителе. Он пройдет через все скрытые участки или расширения, вызывая на них рубцы.Боль после процедуры минимальна, и хотя рубцы, изменение цвета и инъекции могут возникнуть, они очень редки. Три сеанса не работают с интервалом в месяц.
См. Специальную диету на сайте www.thepaleodiet.org
Что со мной будет?
Некоторые пациенты избавляются от всех раздражителей, молочных продуктов, муки высокой степени очистки и сахаросодержащих продуктов, гормонов, курения и стрессов, которые, по-видимому, вызывают проблему.Их можно оставить на стадии I или фактически очистить. Пациенты со стадией II могут быть возвращены к стадии I. И даже некоторые пациенты со стадией III могут вернуться к стадии II и стадии I. Лекарства, диеты и гормоны необходимо использовать в течение многих лет. Обычно этого нельзя сделать с помощью одних лекарств и диеты. Часто необходимо хирургическое лечение пораженных участков, но оно далеко не так сложно, как думает большинство пациентов.
Для дополнительной информации:
Чтобы назначить консультацию с доктором.Ресник
Черных и белых точек: обзор
Угри — это заболевание волосистой части кожи. Чаще всего они обнаруживаются на коже лица, верхней части груди и спины. Они не только смазывают кожу, но и отвечают за рост волос на коже.
Пилосебациальные единицы состоят из тонкого канала, выстланного кератиноцитами, называемого волосяным фолликулом, и прикрепленной секреторной железы, называемой сальной железой. Кератиноциты образуют нарост, состоящий из кератина, волокнистого водонепроницаемого белка.Он образует стержень волоса, который выходит к коже через крошечное отверстие, обычно называемое порой кожи.
Сальная железа производит густой маслянистый секрет, называемый кожным салом, который секретируется в волосяной фолликул. Кожный жир медленно достигает поверхности кожи вместе с мертвыми клетками из слоя кератиноцитов и другим мусором. Если канал волосяного фолликула закупорен, возникает комедон. Это первичное поражение прыщей. Он состоит из шишки, образованной скопившимся кожным салом и мертвыми клетками кожи, расширяющими заблокированный фолликул.
Формирование на коже прыщей и угрей — Авторское право изображения: logika600 / Shutterstock
Белые точки
Когда закупоренный фолликул закрыт кожным покровом, он кажется белым. Это называется белой головкой и способно оставаться на коже в течение длительного времени. Он также может воспалиться или перейти в другую форму. Они относительно твердые и не могут быть выдавлены пустыми, потому что комедон не контактирует с поверхностью кожи.
Черные точки
Черные точки образуются, когда заблокированный фолликул открыт для воздуха.Кожный жир приобретает черноватый цвет из-за окисления жира кислородом воздуха, а также из-за темного пигмента, вырабатываемого кератиноцитами волосяного фолликула. Они выглядят как черные или желтоватые пятна, и их можно выдавить, хотя это не рекомендуется из-за боязни образования рубцов. Черный цвет не из-за грязи.
Уход за прыщами
Если у человека есть белые или черные точки, важен уход за кожей с регулярным мытьем лица мягким мылом. Не следует использовать раздражающие вещества, такие как перхоть и аллергенные химические вещества.Если у кого-то жирные волосы, может быть полезно мыть волосы ежедневно или трижды в неделю. Некомедогенный макияж необходим для предотвращения закупорки пор кожи (отверстий фолликулов).
У некоторых людей по-прежнему остаются прыщи, несмотря на все эти меры. В таком случае можно обратиться за консультацией к врачу, если проблема стоит остро. Лекарства для лечения прыщей могут быть местными или в форме таблеток для приема внутрь. Также разумно не трогать прыщи, особенно царапать их или разрывать прыщи, наполненные гноем.Это может не только привести к образованию рубцов или обесцвечиванию кожи, но и к появлению новых прыщей.

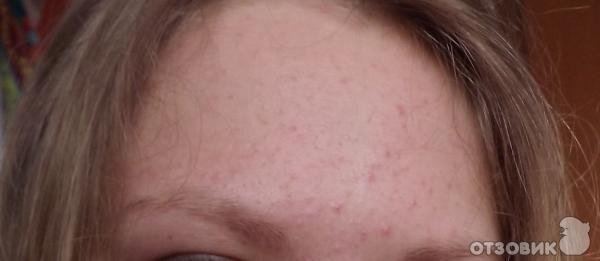

 Симптоматика сохраняется в течение нескольких недель.
Симптоматика сохраняется в течение нескольких недель.