Мокрота при крупозной пневмонии: Страница не найдена
Пневмония — БУЗ ВО «ВОККВД»
Что такое пневмония?
Пневмония – острое инфекционное заболевание, характеризующееся преимущественным воспалением респираторных отделов легких и наличием внутриальвеолярной экссудации.
Причины возникновения пневмонии
Пневмония является полиэтиологичным заболеванием, то есть она может быть вызвана большим количеством различных возбудителей, среди которых имеются бактерии (пневмококк, гемофильная палочка, моракселла, стрептококк, стафилококк и т.д.), внутриклеточные возбудители (микоплазма, хламидия, легионелла и др.), вирусы (грипп, парагрипп, риновирус и т.д.) и даже грибы (кандида, аспергилл и пневмоциста).
Пневмонии, вызываемые внутриклеточными возбудителями и вирусами, принято выделять в отдельную группу так называемых «атипичных». Это обусловлено особенностями их клинической картины, а также несколько иными подходами к диагностике и лечению заболевания.
- курение и алкоголизм
- травмы грудной клетки
- заболевания сердца, почек, легких и других внутренних органов
- иммунодефицитные состояния и стрессы
- продолжительный постельный режим (гипостатическая пневмония)
- онкологические заболевания
- длительное пребывание больного на искусственной вентиляции легких
- нарушение акта глотания (аспирационная пневмония)
- пожилой возраст (старше 60 лет) и т.д.
Чаще всего возбудитель пневмонии попадает в легкие через дыхательные пути в составе мелких капелек аэрозоля, реже с током крови из других очагов инфекции в организме. В результате его внедрения в легочной ткани возникает воспаление. В это место активно устремляются клетки крови и макрофаги, здесь же происходит накопление экссудата.
Признаки и симптомы пневмонии
Клиническая картина пневмонии во многом определяется возбудителем (причиной) заболевания, а также объемом поражения самого легкого. Однако, вне зависимости от этого, для нее практически всегда характерны общие симптомы в виде слабости и повышенной утомляемости, головной и мышечной боли, снижения аппетита. Все это сопровождается ознобом и резким подъёмом температуры тела до 38-40°C. Для пневмонии также присущ сухой кашель, который через некоторое время становится влажным с трудно отделяемой слизисто-гнойной мокротой. При этом больные могут жаловаться на боль в грудной клетке, усиливающуюся при дыхании и кашле, что в свою очередь свидетельствует о поражении плевры. Достаточно часто тяжелое течение пневмонии сопровождается одышкой, бледностью и синюшностью кожи лица в области носогубного треугольника.
Очаговой пневмонии часто предшествует вирусная инфекция верхних дыхательных путей (грипп, парагрипп, аденовирусная инфекция и т.д.). Само же заболевание нередко начинается постепенно (в виде второй «волны» инфекции) с повышения температуры и появления сухого кашля. При очаговой пневмонии поражаются преимущественно нижние отделы легких (чаще справа).
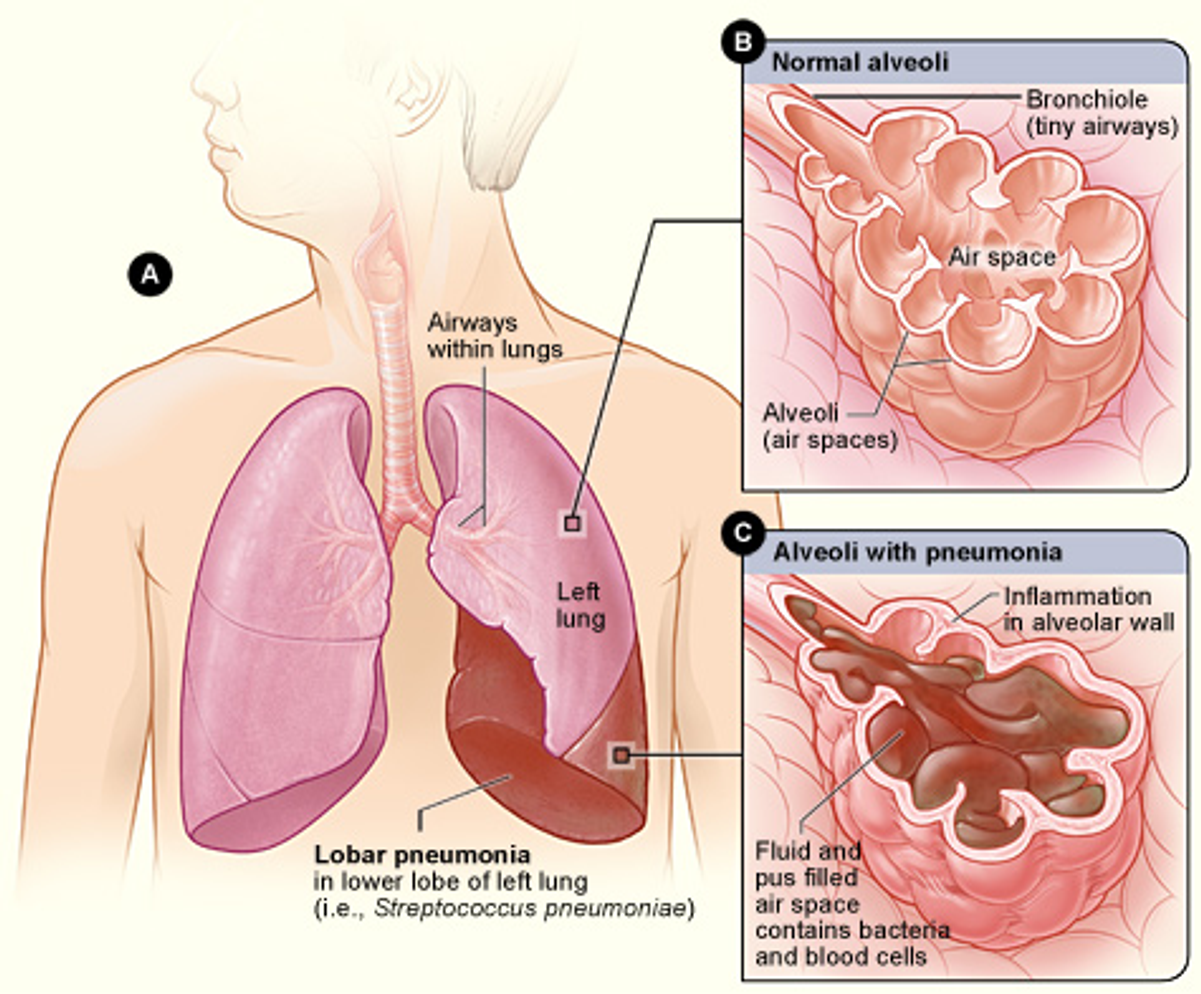
Крупозная пневмония характеризуется поражением как минимум доли легкого с обязательным вовлечением в процесс плевры. Заболевание при этом наоборот начинается остро с потрясающего озноба и резкого повышения температуры тела до 39-40°C. Практически одновременно с этим из-за сопутствующего поражения плевры отмечается появление боли в грудной клетке.
 При крупозной пневмонии кашель присоединяется в течение дня и уже изначально может носить характер влажного. Иногда заболевание сопровождается одышкой в покое и лихорадочным румянцем щек, более выраженным на стороне поражения.
При крупозной пневмонии кашель присоединяется в течение дня и уже изначально может носить характер влажного. Иногда заболевание сопровождается одышкой в покое и лихорадочным румянцем щек, более выраженным на стороне поражения.Особенности клинического течения пневмоний различной этиологии
Стафилококковая пневмония характеризуется высокой склонностью к развитию обширных некрозов легочной ткани с последующим образованием в ней абсцессов. По некоторым данным летальность при пневмонии данной этиологии у взрослых достигает 30-40%. Заболевание характеризуется острым началом с высокой фебрильной лихорадкой (до 40-41°C) и обильными выделениями гнойной мокроты. Иногда оно сопровождается спутанностью сознания и наличием положительных менингеальных симптомов.

Микоплазменная пневмония в самом начале своего развития может напоминать обыкновенную простуду. При этом первыми признаками заболевания являются повышение температуры, разбитость, насморк (ринит) и першение в горле. Спустя некоторое время к данным симптомам присоединяется одышка, являющаяся прямым признаком воспаления легких. Заболеваемость микоплазменной пневмонией особенно велика среди детей и подростков в изолированных коллективах (детские сады, школы и т.д.).
Хламидийная пневмония начинается с фарингита, а также появления длительного сухого кашля и насморка. Дальнейшее течение болезни сопровождается одышкой и длительным повышением температуры, что собственно и позволяет заподозрить пневмонию.
В настоящее время развитие легионеллезной пневмонии возникает преимущественно при контакте с загрязненной системой кондиционеров высотных зданий и офисных помещений. Заболевание начинается с потери аппетита, головной боли, слабости, а иногда и поноса (диареи).
 Такие симптомы как кашель, боли в горле и груди появляются несколько позднее. Легионеллезная пневмония практически не встречается у детей.
Такие симптомы как кашель, боли в горле и груди появляются несколько позднее. Легионеллезная пневмония практически не встречается у детей.Диагностика пневмонии
Диагноз пневмонии устанавливается на основании клинической картины заболевания с учетом результатов инструментальных и лабораторных методов исследования. Аускультативно над очагом поражения легкого могут выслушиваться влажные хрипы, крепитация, бронхиальное дыхание и т.д. Однако для подтверждения диагноза пневмонии практически всегда требуется выполнение рентгенографии органов грудной клетки.
При необходимости определения возбудителя пневмонии используется микроскопическое исследование мокроты или бронхиальных смывов, полимеразная цепная реакция (ПЦР) и иммуноферментный анализ (ИФА), реакция торможения непрямой гемагглютинации (РТНГА), реакция непрямой гемагглютинации (РНГА) и др.
Дифференциальная диагностика пневмонии проводится с туберкулезом и раком легкого, пневмонитом и системной красной волчанкой, панкреатитом и прободной язвой желудка, абсцессом печени, аппендицитом и т.д.
Лечение и профилактика пневмонии
Лечение пневмонии зависит от тяжести заболевания, наличия осложнений и возраста больного. Необходимость госпитализации при этом устанавливается врачом в соответствии с имеющимися на то показаниями. Питание больного пневмонией должно быть достаточно калорийным и в то же время содержать минимальное количество трудноперевариваемых продуктов. Целесообразно включить в рацион овощи и фрукты, обеспечить обильное питье (для улучшения отделения мокроты и профилактики обезвоживания).
 д). Выбор препарата, дозировку, кратность и длительность его применения также определяет врач, принимая во внимание возраст пациента, особенности клинической картины пневмонии и наличие сопутствующих заболеваний. В последнее время при лечении пневмонии все чаще используются комбинации из нескольких антибактериальных препаратов со средней продолжительностью терапии не менее 7-10 дней.
д). Выбор препарата, дозировку, кратность и длительность его применения также определяет врач, принимая во внимание возраст пациента, особенности клинической картины пневмонии и наличие сопутствующих заболеваний. В последнее время при лечении пневмонии все чаще используются комбинации из нескольких антибактериальных препаратов со средней продолжительностью терапии не менее 7-10 дней.Наличие продуктивного кашля является показанием к применению отхаркивающих (лазолван, бромгексин и др.) и разжижающих мокроту (АЦЦ) лекарственных препаратов. В то же время больным пневмонией с сухим кашлем (или вовсе без него) следует воздержаться от их использования. Для устранения одышки рекомендовано применение ингаляционных бронхорасширяющих препаратов (беродуал и беротек, сальбутамол и др.). При этом следует отметить, что лучшим способом их доставки являются ингаляции с помощью небулайзера. Жаропонижающие средства (парацетамол, ацетилсалициловая кислота) во время пневмонии принимаются по показаниям (обычно при температуре тела выше 38°C) в зависимости от возраста пациента и наличия у него сопутствующих заболеваний.
 При пневмонии следует достаточно внимания уделить иммуномодулирующей терапии поливитаминами.
При пневмонии следует достаточно внимания уделить иммуномодулирующей терапии поливитаминами.Профилактика острой пневмонии в первую очередь заключается в соблюдении здорового образа жизни и общем укреплении организма. При этом не менее важное значение отводится предупреждению возникновения острых респираторных инфекций. С этой же целью следует исключить влияние всех предрасполагающих факторов пневмонии. Для профилактики гипостатической пневмонии, возникающей преимущественно у пожилых людей при длительном постельном режиме, необходимо проводить массаж грудной клетки путем переворачивания больного на живот с легким постукиванием снизу вверх по всей поверхности спины. Достаточно эффективным методом является дыхательная гимнастика с использованием надувной игрушки.
Пневмония: описание, симптомы, лечение Статьи
Пневмония – это самая распространённая болезнь лёгких на сегодняшний день. Чаще всего возникает как осложнение иных болезней. Есть множество типов пневмонии, но основными всё же считаются: Очаговая и Крупозная.
Чаще всего возникает как осложнение иных болезней. Есть множество типов пневмонии, но основными всё же считаются: Очаговая и Крупозная.
Очаговая пневмония (или бронхопневмония) захватывает небольшие кусочки лёгких в одной или множестве долях. Симптомы не так ярко выражены: кашель, субфебрильная температура, отхождение слизисто-гнойной мокроты. Болезнь может то стихать, то усугубляться, улучшение состояния наступает постепенно. Хроническая форма пневмонии проявляется если участки воспаления не рассасываются.
Из всех разновидностей очаговых пневмоний чаще всего встречается гриппозная бронхопневмония, возникающая вследствие осложнения гриппа. Начинается при перемещении воспалительного процесса на ткань лёгких.
Крупозная пневмония (или как её ещё называют долевая) возникает при нахождении пневмококков в человеческом организме. Но учитывая что данные микробы находятся в верхних дыхательных путях и во рту даже у здоровых людей, то для развития пневмонии необходимо снижение иммунитета у человека.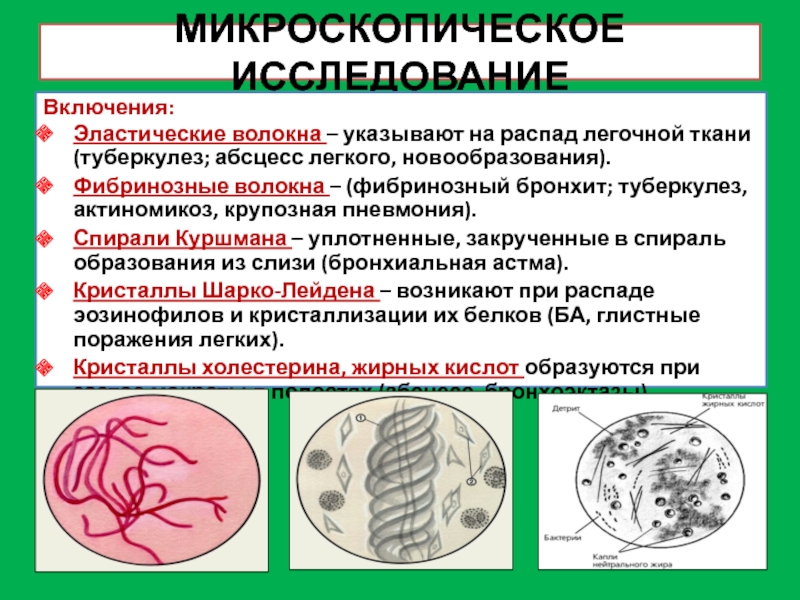 В результате способствовать развитию пневмонии может обычная простуда, из-за этого крупозная пневмония чаще встречается зимой.
В результате способствовать развитию пневмонии может обычная простуда, из-за этого крупозная пневмония чаще встречается зимой.
Долевая пневмония отличается от бронхопневмонии тем, что при долевой воспалительный процесс захватывает целую долю лёгкого, а иногда и больше. В поражённой доле увеличивается приток крови, лёгочные пузырьки (альвеолы) наполняются экссудатом (жидкостью), после экссудат свёртывается, воздух из лёгочных пузырьков выходит, и поражённый участок лёгкого становится плотным и воздух через него уже не проходит. При выздоровлении экссудат вновь разжижается и выходит в виде мокроты. Восстанавливается способность проходимости воздуха!
Крупозная пневмония в основном начинается с подъема температуры до 40 градусов и сильного озноба. Возникает сухой, учащенный кашель, одышка, подреберные боли увеличивающиеся при чихании, кашле, вдохе. По истечении 2-3 дней активизируется процесс выделения вязкой мокроты, в моче обнаруживается высокое содержание белка, она темного цвета и выводится её небольшое количество. Рентгеновское исследование обнаруживает существенное затемнение доли лёгкого. В запущенных случаях наступает отёк лёгких. Пропадает аппетит, на языке коричнево-белый налёт, в крови происходит рост числа лейкоцитов. При хорошем течении на 8-9 день приходит резкое улучшение, падение температуры.
Рентгеновское исследование обнаруживает существенное затемнение доли лёгкого. В запущенных случаях наступает отёк лёгких. Пропадает аппетит, на языке коричнево-белый налёт, в крови происходит рост числа лейкоцитов. При хорошем течении на 8-9 день приходит резкое улучшение, падение температуры.
Осложнения пневмонии: отёк лёгких, септический шок, менингит, гепатит, плеврит, миокардит, перикардит, эндокардит, эмпиема плевры, анемии, абсцесс и гангрена лёгкого.
Лечение, как правило, проводится в стационаре. Палата пациента должна быть хорошо проветриваемой, больной должен чаще пить тёплый бульон, воду, отхаркивать мокроту и соблюдать постельный режим. Из лекарственных препаратов применяются антибиотики и сульфаниламидные препараты.
Лечение дыхательной системы | Санаторно-курортный комплекс «Русь»
Заболевания органов дыхания достаточно многообразны и довольно часто встречающиеся.
Рассмотрим основные причины, в результате которых возникают заболевания органов дыхательной системы. Основная причина — микроорганизмы (бактерии, вирусы, грибы, реже паразиты). Ведущая роль относится таким бактериальным возбудителям, как: пневмококки, гемофильная палочка, микоплазмы, хламидии, легионеллы (эти возбудители вызывают в основном пневмонии), микобактерия туберкулеза, вирусы гриппа типа А и В, респираторные вирусные инфекции. Чаще заболевание вызывается одним типом возбудителя (моноинфекция), но иногда (пожилой возраст, СПИД и другие иммунодефицитные заболевания) их может быть несколько (микстинфекции).
Основная причина — микроорганизмы (бактерии, вирусы, грибы, реже паразиты). Ведущая роль относится таким бактериальным возбудителям, как: пневмококки, гемофильная палочка, микоплазмы, хламидии, легионеллы (эти возбудители вызывают в основном пневмонии), микобактерия туберкулеза, вирусы гриппа типа А и В, респираторные вирусные инфекции. Чаще заболевание вызывается одним типом возбудителя (моноинфекция), но иногда (пожилой возраст, СПИД и другие иммунодефицитные заболевания) их может быть несколько (микстинфекции).
Также довольно часто причиной поражения органов дыхательной системы являются внешние аллергены. К ним относятся:
- Бытовые аллергены — домашняя пыль, которая содержит аллергены грибов, насекомых, домашних животных, частицы кожи человека и другие. Наибольшими аллергенными свойствами обладают домашние клещи (основная причина бронхиальной астмы).
- Аллергены животных, они содержатся в слюне, перхоти и моче животных.
- Аллергены плесневых и дрожжевых грибов, а именно их споры.

- Пыльца растений (травы: крапива, подорожник, полынь цветы: лютик, одуванчик, мак, кустарники: шиповник, сирень, деревья: береза, тополь и другие), споры грибов, аллергены насекомых.
- Профессиональные факторы (электросварка – соли никеля, испарения стали).
- Пищевые аллергены (коровье молоко).
- Лекарственные препараты (антибиотики, ферменты).
Провоцируют возникновение заболеваний органов дыхательной системы загрязнения воздуха (двуокись азота, двуокись серы, бензпирен и многие другие), бытовые загрязнения, которые содержатся в современных жилых помещениях (продукты бытовой химии, синтетические материалы, лаки, краски, клей), курение (активное, пассивное) за счет негативного действия табачного дыма, неблагоприятные климатические условия (низкая температура, высокая влажность, сильные колебания атмосферного давления).
Также к провоцирующим факторам относится злоупотребление алкоголем, переохлаждение, наличие заболеваний других органов и систем (сахарный диабет, заболевания сердца), наличие очагов хронической инфекции, наследственные и генетические аномалии и многие другие.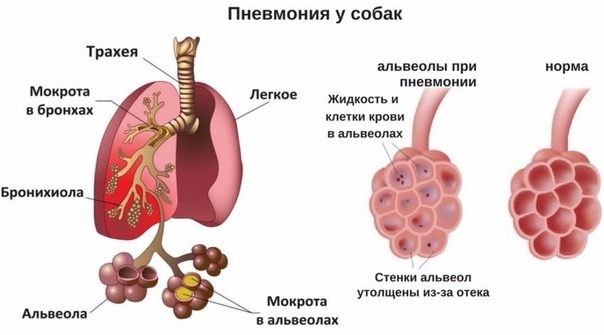
Симптомы при заболеваниях органов дыхательной системы.
Одышка, она может быть субъективной (ощущение больным затруднения дыхания при неврозах, истерии), объективной (определяется методами исследования и характеризуется изменениями ритма дыхания и продолжительностью вдоха и выдоха при эмфиземе легких) и сочетанной (к объективной одышке присоединяется и субъективный компонент с увеличением частоты дыхания при воспалениях легких, бронхогенном раке легкого, туберкулёзе). Одышка бывает физиологической (при повышенной физической нагрузке), патологической (при заболеваниях). Также она бывает инспираторной при затруднении вдоха (заболевания гортани, трахеи), экспираторной при затруднении выдоха (при поражении бронхов) и смешанной (тромбоэмболия легочной артерии).
Наиболее тяжелая форма одышки – это удушье (при остром отеке легких). Если удушье возникает в виде внезапного приступа, то это астма (бронхиальная – спазм мелких бронхов, сердечная – вследствие ослабления работы сердца).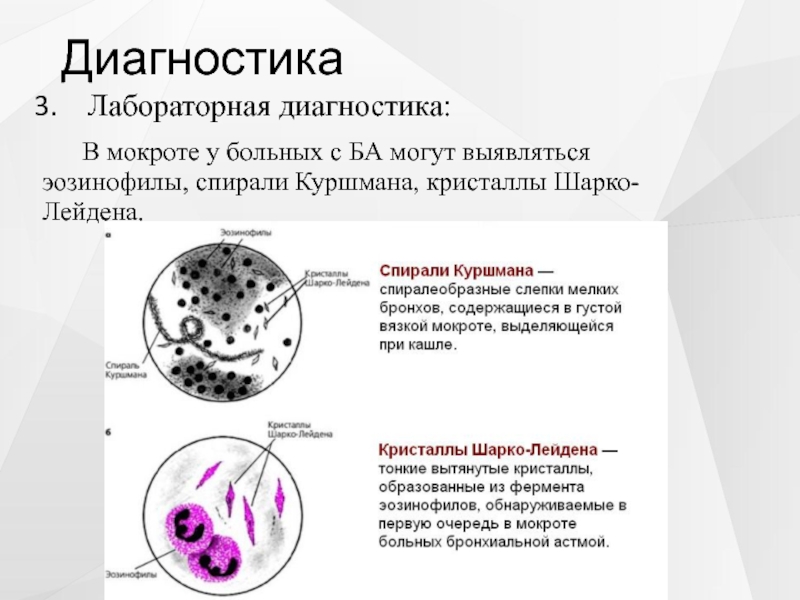
Следующий симптом болезней органов дыхания – это кашель (рефлекторная защитная реакция на скопление в гортани, трахее или бронхах слизи, а также на инородное тело, попавшее в дыхательную систему). По своему характеру кашель может быть сухим, без выделения мокроты (ларингит, сухой плеврит) и влажным, с выделением мокроты различного количества и качества (утренний кашель при хроническом бронхите, вечерний кашель при пневмонии, ночной кашель при туберкулезе, онкологических заболеваниях). Также он может быть постоянным (при воспалении гортани, бронхов) и периодическим (при гриппе, ОРЗ, пневмонии).
Ещё один симптом – кровохарканье (выделение крови с мокротой при кашле). Оно может проявляться как при заболеваниях органов дыхательной системы (рак легкого, туберкулез, абсцесс легкого), так и при заболеваниях сердечно-сосудистой системы (пороки сердца). Кровь, выделяемая при кашле с мокротой, может быть свежей (алой) или измененной. Алая встречается при туберкулезе, аскаридозе. При крупозной пневмонии во 2 стадии заболевания она бывает ржавого цвета (ржавая мокрота).
Ещё на что могут жаловаться пациенты – это боль. Она может быть разной по происхождению и локализации, по характеру, интенсивности, продолжительности, по связи с актом дыхания, кашля и положением тела.
Методы исследования.
Правильно собранные жалобы, осмотр и грамотно проведенное обследование (пальпация, аускультация, перкуссия) – залог правильно поставленного диагноза. При всем этом можно выявить дополнительные признаки заболеваний.
Осмотр – выявляются патологические формы грудной клетки (бочкообразная при эмфиземе, увеличение объема одной половины грудной клетки при плеврите, уменьшение половины грудной клетки при пневмосклерозе, пневмонии), тип дыхания, частота, глубина, ритм дыхания.
При пальпации оценивают голосовое дрожание, оно может быть усиленным (воспаление легких), ослабленным (плевриты).
При перкуссии можно выявить уменьшение количества воздуха в легких (фиброз, отек легких), полное отсутствие воздуха в целой доле или её части (абсцесс), увеличение содержания воздуха (эмфизема), также определить границы легких.
Аускультация позволяет оценить дыхание (в норме оно везикулярное, при бронхитах жесткое), выслушать хрипы ( сухие при бронхиальной астме, влажные при пневмонии, абсцессе легкого).
Инструментальные и лабораторные методы исследования.
Рентгенологические методы исследования (рентгеноскопия, рентгенография, томография, бронхография, флюорография) являются самыми важными в диагностике заболеваний органов дыхания.
Эндоскопические методы исследования (бронхоскопия, торакоскопия). Бронхоскопия важна для диагностики гнойных и опухолевых заболеваний. Но она применяется не только как диагностическая, но и как лечебная (например, для удаления инородных тел).
Методы функциональной диагностики.
Эти методы не позволяют диагностировать заболевание, которое привело к дыхательной недостаточности, однако дают возможность выявить её наличие, нередко задолго до появления первых симптомов.
Измерение легочных объемов.
Дыхательный объем – объем воздуха, вдыхаемого и выдыхаемого при нормальном дыхании, в норме 300 – 900 мл; резервный объем выдоха – объем воздуха, который человек может выдохнуть, если после нормального выдоха сделает максимальный выдох, равен 1500 – 2000 мл; резервный объем вдоха – объем воздуха, который человек может вдохнуть, если после обычного вдоха сделает максимальный вдох, равен 1500 – 2000 мл; жизненная емкость легких – равна сумме резервных вдоха и выдоха, примерно 3700 мл; остаточный объем – объем воздуха, остающегося в легких после максимального выдоха, равен 1000 – 1500 мл; общая ёмкость легких является суммой дыхательного, резервных и остаточного объемов 5000-6000 мл. Все эти объемы проверяются при помощи спирографии. Также проводят исследования интенсивности легочной вентиляции. Определяют следующие величины: минутный объем дыхания (примерно 5000 мл), максимальная вентиляция легких (предел дыхания), резерв дыхания (в норме он в 15 – 20 раз больше минутного объёма дыхания). Все эти пробы позволяют изучить состояние легочной вентиляции и её резервы, необходимость в которых может возникнуть при выполнении тяжелой физической работы или при заболевании органов дыхания.
Пробы на выявление явной или скрытой дыхательной недостаточности (определение кислородного дефицита и кислородного потребления).
Эргоспирография – метод, позволяющий определить количество работы, которое может совершить обследуемый без появления признаков дыхательной недостаточности. Исследование газов крови, определяют содержание кислорода в данном объеме, количество кислорода, которое может связать единица данной крови, процент насыщения кислородом крови, содержание оксида углерода (СО2). Ещё один важный метод – она предназначена для того, чтобы определить состав плевральной жидкости, это нужно для того, чтобы уточнить диагноз (микроскопическое исследование жидкости), а также её используют как лечебную процедуру: удаляют жидкость из плевральной полости и (при необходимости) вводят в полость лекарственные вещества (обычно антибиотики, ферменты)
Лабораторные методы исследования.
Микроскопическое исследование мокроты, для определения ее состава, это может быть слизь, серозная жидкость, клетки крови и воздухоносных путей, простейшие, гельминты и их яйца.
Слизистая мокрота (вязкая, бесцветная) встречается при остром бронхите.
Серозная мокрота (бесцветная, жидкая, пенистая) бывает при отеке легких.
Слизисто-гнойная (желтая или зеленоватая, вязкая) может быть при хроническом бронхите, туберкулезе.
Чисто гнойная мокрота (однородная, полужидкая, зеленоватая) характерна для абсцесса легкого при его прорыве.
Кровянистая мокрота может состоять только из крови, обычно при легочных кровотечениях, или может быть смешанной, например, слизисто-гнойная с прожилками крови (при бронхоэктазах), серозно-кровянисая пенистая (при отеке легких), слизисто-кровянистая (при инфаркте легкого), гнойно-кровянистая (при гангрене легкого).
Затем проводится микроскопическое исследование мокроты для определения клеточного состава. Из других лабораторных методов проводят общий и биохимический анализ крови, общий анализ мочи.
Профилактика заболеваний органов дыхания
Главное – это ведение здорового образа жизни: отказ от вредных привычек (курение, алкоголь и прочие), регулярные занятия физической культурой, соблюдение режимов труда и отдыха, полноценный сон и другое. К профилактическим мерам относятся ежегодные медицинские осмотры, даже если ничего не беспокоит, необходимо сдавать общие анализы и обязательно проходить каждый год флюорографическое обследование.
При появлении симптомов необходимо обратиться к врачу, а не заниматься самолечением.
При уже имеющихся хронических заболевания (хронический бронхит, бронхиальная астма) стараться устранить аллергены из воздуха, тщательная санация очагов хронической инфекции и соблюдать назначения врача.
Соблюдение этих мер поможет избежать или во время выявить и своевременно начать лечение заболеваний или добиться стабильной ремиссии хронической патологии.
Болезни органов дыхания:
- Острые респираторные инфекции верхних дыхательных путей
- Грипп и пневмония
- Другие острые респираторные инфекции нижних дыхательных путей
- Другие болезни верхних дыхательных путей
- Хронические болезни нижних дыхательных путей
- Болезни легкого, вызванные внешними агентами
- Другие респираторные болезни, поражающие главным образом интерстициальную ткань
- Гнойные и некротические состояния нижних дыхательных путей
- Другие болезни плевры
- Другие болезни органов дыхания
Общий анализ мокроты
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Синонимы русские
Клинический анализ мокроты.
Синонимы английские
Sputum analysis.
Метод исследования
Микроскопия.
Единицы измерения
Мг/дл (миллиграмм на децилитр).
Какой биоматериал можно использовать для исследования?
Мокроту.
Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, ее цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса. Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов. Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте. Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции. Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учетом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
- Для диагностики патологического процесса в легких и дыхательных путях;
- для оценки характера патологического процесса в дыхательных органах;
- для динамического наблюдения за состоянием дыхательных путей пациентов с хроническими заболеваниями органов дыхания;
- для оценки эффективности проводимой терапии.
Когда назначается исследование?
Что означают результаты?
Референсные значения
Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
Незначительное количество мокроты отделяется при:
- острых бронхитах,
- пневмониях,
- застойных явлениях в легких, в начале приступа бронхиальной астмы.
Большое количество мокроты может выделяться при:
- отеке легких,
- нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающемся распадом ткани).
По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
Цвет мокроты
Чаще мокрота бесцветная.
Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
Запах
Мокрота обычно не имеет запаха.
Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
Своеобразный «фруктовый» запах мокроты характерен для вскрывшейся эхинококковой кисты.
Характер мокроты
Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Альвеолярные макрофаги в повышенном количестве в мокроте выявляются при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроты.
Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
Скачать пример результатаВажные замечания
- При трудно отделяемой мокроте перед сдачей анализа могут быть назначены отхаркивающие препараты, обильное теплое питье, ингаляции с физиологическим раствором.
- Интерпретация результатов анализа должна осуществляться лечащим врачом с учетом клинических данных и других лабораторных и инструментальных обследований.
Также рекомендуется
Кто назначает исследование?
Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог.
Литература
- Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В. Ю. Халатова; под. ред. В. Н. Титова. – М.: ГЭОТАР-МЕД, 2004. – С. 960.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – С. 84-87.
- Ройтберг Г. Е., Струтинский А. В. Внутренние болезни. Система органов дыхания. М.: Бином, 2005. – С. 464.
- Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. – Sydney: MacLennan and Petty, 1990, 105-108.
Пневмония
Пневмонии представляют собой группу отличающихся друг от друга воспалительных заболеваний легких. Пневмонии относятся к числу наиболее распространенных заболеваний внутренних органов. Значение пневмоний определяется еще и тем обстоятельством, что они нередко выступают в качестве непосредственной причины смерти больных, страдающих онкологическими заболеваниями, пациентов с тяжелой сердечной недостаточностью, нарушением мозгового кровообращения и вообще лиц пожилого возраста. Пневмония, вызванная простейшими, является одной из основных непосредственных, причин смерти больных со СПИДом.
Выделяют бактериальные (пневмококковые, стафилококковые и т. д.), вирусные, микоплазменные и другие пневмонии. Также первичные пневмонии, возникающие и протекающие как самостоятельное заболевание, и вторичные пневмонии, осложняющие течение других заболеваний. Наконец, по выделяют паренхиматозные (крупозную и очаговую) и интерстициальные пневмонии.
Крупозная пневмония
Крупозная пневмония характеризует себя тем, что проявляется остротой и цикличностью заболевания, поражением доли или сегмента легкого, обязательным вовлечением в процесс плевры. Еще не так давно полагали, что крупозная пневмония в ее типичной форме встречается в современных условиях очень редко. Однако последние данные показали, что крупозная пневмония отнюдь не является редким заболеванием и ее доля в общей структуре острых пневмоний составляет в настоящее время 12-24%.
Причины.
Крупозная пневмония чаще всего вызывается пневмококками , реже диплобациллами Фридлендера, стафилококками и другими микроорганизмами. Предрасполагающими к развитию заболевания факторами могут служить врожденные и приобретенные изменения, ослабление общего и местного иммунитета, а также переохлаждение организма, раздражение дыхательных путей газами и пылью, опьянение и т. д.
Клинические проявления.
В течении крупозной пневмонии можно выделить три стадии. Стадия начала болезни обычно бывает выражена очень отчетливо. Заболевание возникает остро. Среди полного здоровья внезапно появляется озноб, отмечается повышение температуры тела до 39—40 °С. Быстро присоединяются колющие боли в грудной клетке, головная боль, небольшой сухой кашель, общая слабость. При поражении диафрагмальной плевры боли могут иррадиировать в различные области живота, имитируя картину острого аппендицита, острого холецистита, прободной язвы желудка или острого панкреатита .К концу первых суток болезни или на второй день кашель усиливается, появляется мокрота с примесью крови («ржавая»). Общее состояние больных становится тяжелым. При осмотре часто обнаруживается румянец на щеках, больше выраженный на стороне поражения, отмечаются герпетические высыпания на губах и в области носа, участие в дыхании крыльев носа, цианоз носогубного треугольника.Дыхание становится поверхностным, его частота достигает 30—40 в минуту, определяется тахикардия до 100—120 в минуту.
До широкого применения антибиотиков лихорадочный период при крупозной пневмонии продолжался в течение 9—11 дней. В настоящее время в случаях своевременного назначения антибиотикотерапии продолжительность лихорадочного периода может значительно сокращаться в отдельных случаях до 2—4 дней, в связи с чем описанная стадийность течения крупозной пневмонии может быть очерчена не столь резко. В неосложненных случаях крупозная пневмония заканчивается полным выздоровлением в сроки до 4 нед. Летальность, достигавшая в 30-е годы 20-25%, в настоящее время в результате применения антибиотиков значительно снизилась, но все же остается достаточно высокой у больных пожилого возраста (до 17%) и детей первого года жизни (до 5%).
При тяжелом течении крупозной пневмонии могут возникать различные осложнения. К ним от-носится прежде всего острая сердечно-сосудистая недостаточность. При крупозной пневмонии может возникнуть и отек легких.
У некоторых пациентов, в частности, страдающих хроническим алкоголизмом, в разгар заболевания могут возникнуть острые психозы, проявляющиеся бредом, галлюцинациями, расстройствами сна.
Очаговая пневмония
При очаговой пневмонии чаще всего отмечается переход воспалительного процесса со слизистой оболочки бронхов на легочную ткань.
Причины.
В развитии очаговой пневмонии важная роль придается пневмококкам, кишечной палочке, протею.
Пути инфицирования через кровь и лимфу возможны у больных с вторичными пневмониями, возникающими, например, при сепсисе, после операций. Предрасполагающими факторами очаговой пневмонии служат переохлаждение, переутомление, вирусные инфекции, хронические заболевания органов дыхания (хронический бронхит, бронхоэктатическая болезнь).
Не запускайте свое здоровье и обращайтесь к нам! Для подтверждения диагноза, специалисты медицинского центра «Мед плюс Тест» проведут ряд необходимых обследований, назначат антибиотикотерапию, специально подобранную для вашего организма с учетом его особенностей, а в тяжелых случаях направят пациента в больницу.
Многопрофильный медицинский центр «Мед плюс Тест» располагается по адресу: Москва, п. Кокошкино, ул. Ленина, д. 4, телефон: +7 (495) 847 99 97.
запись к врачу — ДокДок СПб
Пульмонологи Санкт-Петербурга — последние отзывы
Доктор профессиональный и расположила меня к себе. Я получила всё, что ожидала. Она меня проконсультировала и всё доступно объяснила. Информация мне была предоставлена полная.
Елена, 27 июня 2021
Доктор компетентный и доброжелательный. Я объяснила свою ситуацию, она предположила, что со мной может быть не так и на что у меня может быть аллергия. Врач направил на анализы, и теперь ждем результаты. Я довольна!
На модерации, 15 июля 2021
На приёме доктор помогла мне определиться с диагнозом, продолжить курс лечения и задала мне правильное направление для достижения результата. Врач внимательна, всё понятно и доступно объяснила. Врач оставила о себе очень хорошее впечатление.
Юлия, 13 июля 2021
Хороший и внимательный доктор. Она мне все объяснила и назначила лекарство. Врач также назначила мне уколы. Специалист хорошо со мной обращалась. Я бы обратилась к ней повторно и осталась довольна качеством обслуживания.
Тароз, 12 июля 2021
Светлана Алексеевна приятный и спокойный врач, который знает свою работу. Она выслушала меня до конца, всё доступно объяснила и сказала, что нужно делать дальше. Мне понравились её методы решения проблемы. Я доволен!
Максуд, 05 июля 2021
Отзыв целиком положительный. Врач компетентный, спокойный, с чувством юмора, приятный мужчина. Приём длился 20-25 минут. Я получил соответствующее направление, рекомендации на анализы. У меня был вопрос не лечебного, а консультационного характера, поэтому лечение не подразумевалось сейчас. Будет повторный визит. Доктор устроил. В клинике не могу сказать, что что-то не понравилась.
Сергей, 05 июля 2021
Доктор посмотрела мои снимки, все рассказала, доходчиво объяснила и назначил лечение. Ирина Викторовна профессиональная и внимательная. Я осталась довольна приемом и всем порекомендую этого специалиста!
Юлия, 02 июля 2021
Всё прошло в соотвествии с назначенным временем. Вячеслав Анатольевич провел осмотр, проконсультировал и назначил мне лечение. Так же мне были даны рекомендации и назначены анализы. Приём длился около 40 минут. Доктор квалифицированный, опытный и погружённый в проблему.
Алексей, 30 июня 2021
Врач изучила все наши документы, послушала пациентку, измерила давление и подробно все рассказала. Она также дала нам рекомендации по лечению. Мы довольны и у нас не осталось вопросов. Пока мне все понравилось! Внимательный специалист! Мы получили необходимые рекомендации по лечению и при необходимости обратились бы к ней повторно.
Александра, 27 июня 2021
У меня была астма. О ней я рассказала врачу, сказала, какие у меня есть показатели. Доктор провела ещё одно исследование, потом выписала рецепты, анализы и сказала прийти 30-го числа. Доктор внимательный, знающий, спокойный, не давит во время разговора. Приём мне понравился.
Татьяна, 26 июня 2021
Показать 10 отзывов из 805Пневмония у детей: симптомы, лечение, профилактика
Четверг, 13 Декабря 2018
Воспаление легких (пневмония) – тяжелое инфекционное заболевание, которому подвержены люди всех возрастов. И дети не являются исключением. В последнее время наблюдается увеличение количества острых инфекционных заболеваний органов дыхания, и воспаление легких является самым опасным из них. Поэтому родители должны понимать, что это такое – пневмония, как распознать эту болезнь, и что делать в случае ее появления у ребенка.
Описание
Опасность болезни связана с той важной ролью, которую играют легкие в организме человека. Ведь легкие выполняют функцию доставки кислорода в ткани организма и, следовательно, поражение столь важного органа может иметь тяжелые последствия.
В легкие поступает кислород из верхних дыхательных путей во время вдоха. В специальных пузырьках легких – альвеолах происходит процесс обогащения крови кислородом. Одновременно из крови в альвеолы поступает углекислый газ, который выбрасывается наружу при выдохе. Внутренняя поверхность легких имеет слизистую оболочку, назначение которой — защищать легкие от негативных внешних воздействий.
Каждое легкое состоит из 10 сегментов, которые сгруппированы в доли – в правом легком их три, в левом – два. При воспалении легких инфекционный процесс поражает внутренние структуры легких, что значительно затрудняет процесс дыхания и газообмена. А это может отражаться и на других органах, прежде всего, на сердце.
Газообмен отнюдь не исчерпывает функции легких в организме. Также они участвуют в следующих процессах:
- регулирование температуры тела,
- фильтрация вредных веществ ,
- регулирование количества жидкостей и солей,
- очищение крови,
- выведение токсинов,
- синтез и нейтрализация белков и жиров.
При инфекционных заболеваниях желудочно-кишечного тракта, отравлениях, травмах и ожогах во много раз возрастает нагрузка на легкие, и они могут не справляться с выведением токсинов из организма. Это может спровоцировать инфекционный процесс в легких.
Разновидности воспаления легких
В отличие от других заболеваний органов дыхания доля случаев, имеющих чисто вирусную этиологию, невелика. Примерно в 80% случаев речь идет о поражении легких различными штаммами бактерий. В детском возрасте основная масса заболеваний пневмонией связана с тремя типами бактерий – пневмококком, микоплазмой и легочной хламидией. Однако и бактерии других видов также могут стать источником заболевания.
В их число входят стафилококки, стрептококки, клебсиеллы, гемофильная палочка, кишечная палочка, синегнойная палочка, микобактерии туберкулеза и некоторые другие. Гораздо реже легкие страдают от воздействия патогенных грибков, еще реже могут наблюдаться пневмонии, вызванные гельминтами.
По возрастным группам возбудители также распределяются неравномерно. Пневмония у грудных детей и у детей дошкольного возраста чаще всего вызвана пневмококками. В младшем школьном возрасте дети чаще подвержены микоплазменной пневмонии. Подростки чаще всего болеют пневмонией, вызываемой хламидиями.
По размерам и форме области воспаления пневмония делится на:
- очаговую,
- сегментарную,
- сливную,
- крупозную,
- левостороннюю,
- правостороннюю.
При очаговой пневмонии существуют лишь отдельные очаги воспаления размером около 1 см, а при сливной эти очаги сливаются вместе. При сегментарной пневмонии поражается один из сегментов легких. При крупозном типе воспаления легких патологическим процессом охватывается вся доля.
При бронхопневмонии затрагиваются не только ткань легких, но и слизистая оболочка бронхов. Обычно бронхопневмония является следствием бронхитов.
Реже встречается чисто вирусная пневмония. Возбудителями данной формы болезни могут являться вирусы гриппа, парагриппа, аденовирусы. Двусторонняя пневмония чаще всего вызывается пневмококками и гемофильной палочкой. Атипичная пневмония у ребенка чаще всего вызывается микоплазмами и хламидиями. Этот вид пневмонии может длиться дольше, и тяжело поддается лечению антибиотиками.
Больничная пневмония чаще всего вызывается стафилококками, синегнойной палочкой и клебсиеллой.
Особенности воспаления легких в детском возрасте
Левосторонняя пневмония у ребенка чаще всего протекает тяжелее, чем правосторонняя. Это обусловлено тем, что легкие имеют ассиметричное строение, и с левой стороны дыхательные пути уже, чем с правой. Это обстоятельство затрудняет выведение слизи и способствует укоренению инфекции.
Хорошо известно, что дети подвержены пневмонии чаще, чем взрослые. У этого факта есть несколько причин. Прежде всего, у маленьких детей довольно слабый иммунитет по сравнению с взрослыми. А вторая причина заключается в том, что органы дыхания у ребенка не столь развиты как у взрослого. Кроме того, узость дыхательных ходов у детей обуславливает застой в них слизи и затрудняет ее выведение.
Также у грудных детей обычно осуществляется дыхание при помощи движений диафрагмы, на которые влияет состояние желудочно-кишечного тракта. Нарушение его работы, выражающееся, например, во вздутии живота, немедленно отражается на легких – в них возникают застойные явления, приводящие к повышению количества болезнетворных микроорганизмов. У грудных детей также относительно слабая дыхательная мускулатура, которая не позволяет им эффективно откашливать мокроту.
Симптомы пневмонии у ребенка
Как проявляется пневмония? Симптомы пневмонии у детей разного возраста несколько отличаются. Однако стоит отметить, что при всех видах пневмонии отмечается такой симптом, как дыхательная недостаточность. Она выражается, прежде всего, в учащении дыхания при пневмонии, чего обычно не бывает при инфекционных заболеваниях верхних дыхательных путей. В норме соотношение пульса и частоты дыхания составляет 3 к 1. Однако при пневмонии соотношение может достигать 2 к 1 и 1 к 1. То есть, если пульс у ребенка – 100, то частота дыхания может составлять более 50 вдохов в минуту. Несмотря на повышенную частоту дыхания, оно обычно поверхностное, неглубокое.
Как еще можно определить дыхательную недостаточность? Существует и ряд других признаков, свидетельствующих о ней, например, посинение кожных поверхностей, прежде всего, в области носогубного треугольника. Иногда может наблюдаться бледность кожных покровов.
Во-вторых, при воспалении легких существует и другой характерный признак – высокая температура. Уровень гипертермии при пневмонии обычно значительно выше, чем при прочих респираторных заболеваниях и может достигать +39-40ºС. Однако этот симптом может наблюдаться не при всех видах пневмонии. Признаки атипичной пневмонии у ребенка включают субфебрильную температуру или температуру несколько выше +38ºС. Иногда может наблюдаться и такой сценарий заболевания, когда температура в первые дни повышается до высоких значений, а затем снижается. Кроме того, у детей до года из-за несовершенства иммунной системы температура также может оставаться в пределах субфебрильной даже при тяжелейших формах пневмонии.
Признаки пневмонии у ребенка включают и другие респираторные симптомы. Прежде всего, это кашель. Как правило, он может наблюдаться в том случае, если инфекцией затронуты не только легкие, но и бронхи, что чаще всего и бывает на практике, а также в том случае, если пневмония является осложнением ОРЗ. Кашель может быть разнообразным, но как правило, он не совсем сухой, а связан с отхождением мокроты. Или же в первые дни заболевания появляется сухой кашель, а затем он переходит в кашель с отхаркиванием мокроты. Многообразием проявлений отличается двусторонняя крупозная пневмония. У детей симптомы при данной форме заболевания включают не только кашель, но «ржавую» мокроту, включающую эритроциты из поврежденных мелких капилляров.
При развитии пневмонии у ребенка симптомы будут включать признаки интоксикации – головные боли, тошнота, головокружение. При некоторых видах пневмонии у детей симптоматика может включать боли в груди, иногда в области подреберья.
Симптомы пневмонии у грудного ребенка могут быть не столь сильно выражены, как у детей старшего возраста. Часто симптомы пневмонии у грудных детей включают лишь субфебрильную температуру и кашель (в некоторых случаях может и отсутствовать). Поэтому распознавание недуга в возрасте до года затруднено. Следует обращать внимание на косвенные симптомы – низкий тонус мышц, вялость, отказ от груди, беспокойство, частые срыгивания.
Причины возникновения
По причинам возникновения пневмония делится на первичную и вторичную. К первичным пневмониям относятся случаи заболевания, которые возникают непосредственно от заражения болезнетворными микроорганизмами. К вторичным пневмониям относятся случаи заболевания, представляющие собой осложнения других респираторных заболеваний – ОРВИ, бронхита, гриппа, ангины, и т.д.
В большинстве случаев речь идет о вторичных заболеваниях. Надо отметить, что вирусные респираторные заболевания очень часто провоцируют возникновение пневмоний и подготавливают для них почву тем, что они ослабляют иммунитет и понижают защитные свойства бактерицидной мокроты, образующейся в легких.
Довольно редко пневмония переносится от человека к человеку воздушно-капельным путем. Как правило, возбудители заболевания уже обитают в организме, задолго до его начала, и просто ждут своего часа, чтобы начать свое наступление на легкие. Спусковым крючком, способным спровоцировать активизацию патогенной микрофлоры, может быть инфекционное заболевание верхних дыхательных путей, грипп, ослабление иммунитета, например, в результате переохлаждения организма.
В особую группу случаев заболеваний пневмонией входят так называемые госпитальные инфекции. Они возникают в стационарах, в том случае, если больные лечатся от других заболеваний. Госпитальные пневмонии вызываются особыми, госпитальными штаммами бактерий, имеющих повышенную устойчивость к традиционным антибиотикам.
Таким образом, пневмонию могут вызвать и застойные явления в легких, связанные с долгим постельным режимом. У маленьких детей застой в легких может вызываться и кишечными инфекционными заболеваниями, при которых появляется вздутие живота и нарушается нормальная вентиляция легких. Также возникновению пневмонии может способствовать частое срыгивание пищи ребенком, при котором рвотные массы с содержащимися в них кишечными патогенными микроорганизмами могут частично попадать в легкие.
Если пневмония возникает у новорожденных, то этому могут быть две основные причины – либо ребенок заразился непосредственно в роддоме, либо был инфицирован уже в утробе матери.
Прочие факторы, способствующие заболеванию:
- стрессы,
- авитаминозы,
- неправильное питание,
- пассивное курение окружающих.
Диагностика
У ребенка острая пневмония может диагностироваться лишь врачом. При первых признаках пневмонии у ребенка следует вызвать терапевта. Опытный врач может определить очаг воспаления при помощи прослушивания шумов и хрипов в легких и простукивания грудной клетки. Также для распознавания болезни используются и прочие диагностические признаки: дыхательная недостаточность, характер гипертермии, поражение верхних дыхательных путей.
Однако для того, чтобы однозначно поставить диагноз и определить местоположение очага заболевания в большинстве случаев требуется рентгенография. На рентгеновском снимке прекрасно видны степень поражения легких и область распространения патологического процесса. Именно этот признак является наиболее важным при диагностике.
Тем не менее, рентген далеко не всегда позволяет определить возбудителя заболевания. А ведь от этой информации во многом зависит стратегия лечения. Для этой цели используются бактериологические анализы – выделение антител к возбудителю или самих возбудителей из крови и капелек мокроты. Правда, далеко не всегда удается однозначно определить возбудителя, поскольку в мокроте может содержаться сразу несколько потенциально патогенных микроорганизмов. Кроме того, принимается во внимание нарушение лейкоцитарной формулы, увеличение уровня СОЭ (20 мм/ч и более), снижение гемоглобина. Однако значительное увеличение количества лейкоцитов сопровождает не все виды пневмонии. Максимальное увеличение количества лейкоцитов наблюдается при хламидийных инфекциях (30 000 на мкл).
Прогноз
В большинстве случаев пневмонии у детей, при условии своевременного обращения к врачу прогноз благоприятный. Серьезную опасность для жизни представляют пневмонии у новорожденных и грудных детей, особенно у недоношенных. Также опасны своими тяжелыми осложнениями пневмонии, вызванные стафилококками и стрептококками, а также синегнойной палочкой. В большинстве случаев при правильном лечении вероятность осложнений невелика.
Осложнения
Воспаление легких у ребенка в возрасте 2 года может принимать тяжелые формы и перекидываться на другие органы.
Среди наиболее распространенных осложнений стоит назвать абсцесс легкого, деструкцию легочной ткани, плеврит, попадание воздуха в область плевры.
Осложнения при пневмонии у детей, оказывающие влияние на другие органы:
- сердечная недостаточность,
- сепсис и септический шок,
- менингит,
- миокардит,
- эндокардит,
- перикардит,
- нарушение свертываемости крови.
Лечение
Лечение острой пневмонии у ребенка может проводиться как в стационаре, так и в домашних условиях. Выбор того или иного варианта делается врачом, исходя из таких факторов:
- возраст ребенка,
- состояние больного,
- предполагаемый тип заболевания,
- возможность родителей обеспечить должный уход за ребенком,
- наличие курящих в семье.
Если не вылечить острую пневмонию, то она может перейти в хроническую, длящуюся до полугода.
Лечение бактериальной пневмонии у ребенка осуществляется в основном при помощи антибиотиков. Разумеется, во время первого осмотра у врача зачастую нет возможности точно установить тип возбудителя. Поэтому сначала назначаются антибиотики общего действия или же выбирается антибиотик на основе приблизительных предположений. Впоследствии, по мере того, как будут накапливаться диагностические данные, это назначение может быть либо отменено, либо подтверждено. Эффективность антибиотика оценивается в первые дни после назначения, обычно спустя 2-3 дня. Как понять, подействовал ли препарат? Если на фоне его приема происходят улучшения состояния пациента – снижение температуры, ослабление симптомов, свидетельствующих о легочной недостаточности, то медикаментозная терапия данным препаратом продолжается. Если же улучшений не наступает, то используется другой препарат. К этому времени у врача уже могут быть в распоряжении данные о природе инфекции, которые могут помочь ему сделать правильный выбор.
Далеко не всякий антибактериальный препарат может использоваться при лечении пневмонии у детей. Среди препаратов, эффективных при пневмонии и разрешенных в педиатрической практике, наибольшее распространение получили антибиотики группы цефалоспоринов и макролидов. Однако возможен и выбор других препаратов – пенициллинов, сульфаниламидов, амоксициллинов. Реже используются фторхинолоны и тетрациклины, лишь в случае тяжелых осложнений и неэффективности других средств. Стоит учитывать и возраст ребенка, например, в 3 года могут подойти одни препараты, а в 1 год – уже нет.
Выбор препарата – непростое дело, и он должен осуществляться не наобум, людьми, не обладающими сведениями о свойствах антибиотиков, а квалифицированным специалистом, обладающим большим практическим опытом и способным учесть все факторы, такие как противопоказания, эффективность и побочные действия препарата, а также состояние больного, его возраст, особенности заболевания. В противном случае применение антибиотиков может только навредить.
Если у ребенка пневмония, то, как правило, назначается пероральный прием антибиотиков. Однако в случае тяжелого протекания болезни, или же в том случае, если прием антибиотиков вызывает у ребенка тошноту или рвоту, назначается парентеральное введение препаратов.
Следует строго соблюдать указанную врачом дозировку препаратов. Нерегулярный прием может свести на нет весь терапевтический эффект лекарств, из-за того, что в крови не будет достаточной концентрации вещества. Также, если у больного появились признаки улучшения, не стоит бросать прием препарата, необходимо довести курс лечения до конца.
Среди негативных факторов, связанных с приемом антибиотиков, следует выделить то обстоятельство, что они негативно воздействуют на полезную микрофлору организма, прежде всего, кишечную. Поэтому параллельно с приемом антибиотиков следует принимать и препараты-пробиотики.
Стоит ли использовать жаропонижающие и противовоспалительные средства при пневмонии у ребенка? Это делать в отдельных случаях можно, но только с разрешения врача. Сбивать температуру при помощи жаропонижающих при воспалении легких не рекомендуется по той причине, что гипертермия является защитной реакцией организма и призвана мобилизовать все его силы на борьбу с инфекцией. Разумеется, многое зависит от того, насколько высоки значения температуры. Если она превышает +39ºС, то такой перегрев организма может негативно сказываться на состоянии больного. У маленьких детей высокая температура может даже приводить к судорогам. В подобных случаях стоит давать ребенку жаропонижающее уже при достижении градусником отметки в +37, 5ºС. В противном случае, если ребенок хорошо переносит температуру, и у него нет каких-то сопутствующих заболеваний, при которых высокая температура может быть опасна, то температуру лучше не снижать искусственно. В качестве жаропонижающих препаратов чаще всего используются парацетамол и прочие нестероидные препараты.
Необходимо также давать больному как можно больше питья. При пневмонии у ребенка организм теряет много жидкости – это связано, прежде всего, с обильным выделением пота. Кроме того, обильное питье позволяет скорее выводить токсины из организма. Однако при признаках отека легких прием жидкости ограничивается.
Как правило, пневмония у ребенка сочетается с образованием слизи в бронхах и кашлем, при котором эта слизь выводится из дыхательной системы. Поэтому важной категорией средств являются препараты для облегчения кашля. Они делятся на три основные группы – муколитические, отхаркивающие и бронхорасширяющие. Муколитические средства понижают вязкость бронхиальной слизи, а отхаркивающие средства облегчают ее вывод. Среди отхаркивающих и муколитических препаратов чаще всего используют бромгексин, амброгексал, ацетилцистеин. Среди бронхорасширяющих препаратов, предназначенных для снятия бронхоспазмов, чаще всего используется эуфиллин.
Противокашлевые препараты, подавляющие активность кашлевого центра, противопоказаны, поскольку они приводят к застою мокроты в легких.
Можно ли применять народные средства?
Стоит ли использовать средства народной медицины при пневмонии, выявленной у ребенка, и могут ли они заменить антибиотики? Как известно, многие родители настороженно относятся к антибиотикам. И эта обеспокоенность понятна – ведь антибиотики могут иметь побочные эффекты, например, дисбактериоз и способны вызывать аллергические реакции. Поэтому они стараются заменить антибиотики при лечении инфекционных заболеваний какими-то альтернативными средствами. Стоит прямо сказать, что подобный подход в случае бактериальной пневмонии – это безответственное легкомыслие.
Пневмония у ребенка – это не ангина, которая проходит за семь дней в случае лечения, и за неделю в случае отсутствия лечения. Это тяжелая и представляющая опасность для жизни болезнь, которая не имеет других эффективных способов лечения, кроме приема антибиотиков. Связано это с тем, что очаг воспаления находится очень глубоко, порой в нижней части легких, и никакие полоскания горла настоями трав и даже ингаляции не смогут на него воздействовать. Желающим лечить своего ребенка народными методами следует вспомнить, что до изобретения антибиотиков выживаемость маленьких детей в случае пневмонии составляла около 30%. Эта статистика наглядно показывает эффективность народных средств по сравнению с современной антибиотикотерапией. Разумеется, если ребенок плохо переносит какой-то антибиотик, то следует сказать об этом врачу, и он наверняка сможет найти замену.
Дополнительные меры при лечении
В качестве вспомогательных мер могут назначаться массаж и физиопроцедуры. Их проводят при пневмонии, когда у ребенка началась снижаться температура.
Само собой разумеется, что при лечении в домашних условиях больной должен соблюдать постельный режим. Воздух в комнате, где он находится, не должен быть ни слишком теплым, ни слишком холодным. Оптимальной является температура в 19-20 градусов. Также следует следить за достаточной влажностью воздуха, поскольку сухой воздух раздражает слизистые оболочки дыхательных путей. Помимо обильного питья также стоит обратить внимание на диету. Разумеется, больного не стоит кормить насильно, если нет аппетита при высокой температуре. Однако стоит отметить, что при заболевании организм должен получать повышенное количество белков, витаминов и микроэлементов, так что питание должно быть полноценным. Пища должна быть легкоусвояемой и гипоаллергенной.
В стационарных условиях при тяжелом состоянии проводится оксигенотерапия (искуственная вентиляция легких).
Восстановительный период
При правильном соблюдении всех предписаний врача полное выздоровление может произойти за 10-14 дней. Однако даже после выздоровления ребенок, посещающий школу, на несколько месяцев (от 1,5 до 3) должен быть освобожден от занятий физкультурой и физических нагрузок Следует избегать эмоционального и физического переутомления детей, переболевших пневмонией. Их ставят на диспансерный учет на период до полутора лет. В этот время могут назначаться дополнительные анализы и рентгеновские исследования. В период реабилитации рекомендуется использовать дыхательную гимнастику.
После выздоровления могут в течение некоторого времени наблюдаться остаточные симптомы болезни, например, сухой кашель, связанный с недостаточным восстановлением слизистой оболочки. Для скорейшего восстановления функциональности легких рекомендуется санаторно-курортное лечение, вдыхание морского воздуха.
Профилактика
Пневмония у ребенка в большинстве случаев – это болезнь пониженного иммунитета. Поэтому профилактика заболевания у детей включает мероприятия по повышению иммунитета – закаливание, правильный распорядок дня, физическая активность, полноценное питание, прием витаминных комплексов. Вместе с этим следует следить за тем, чтобы ребенок не получал бы переохлаждений, за чистотой и достаточной влажностью воздуха в квартире. И, разумеется, необходимо вовремя лечить респираторные заболевания, которые могут стать непосредственной причиной пневмонии – ОРВИ, фарингиты, ларингиты, тонзиллиты, и в первую очередь, бронхиты.
Важной мерой профилактики является вакцинация детей. Универсальных прививок от пневмонии на данный момент не существует, однако можно сделать прививки от некоторых возбудителей пневмонии, например, пневмококка и гемофильной палочки. Прививки против пневмококковой инфекции ведены в Национальный календарь профилактических прививок и являются обязательными, проводятся детям до 1 года двукратно с интервалом 2 месяца, прививки против гемофильной инфекции проводятся детям из группы риска трехкратно одновременно с вакцинацией против дифтерии, коклюша и столбняка в 3, 4,5 и 6 месяцев и однократной ревакцинацией на втором году жизни.
Типичная бактериальная пневмония — StatPearls
Непрерывное обучение
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая легочную паренхиму одного или обоих легких, известна как пневмония. Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах. Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в больницу.ВП далее делится на «типичный» и «атипичный». ГП развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев. В этом упражнении рассматривается оценка и лечение типичной внебольничной пневмонии и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для пациентов.
Цели:
Объясните причины типичная внебольничная пневмония.
Опишите обследование пациента с типичной внебольничной пневмонией.
Обобщите варианты лечения типичной внебольничной пневмонии.
Изучить способы улучшения координации помощи между членами межпрофессиональной группы с целью улучшения результатов для пациентов, страдающих типичной внебольничной пневмонией.
Введение
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая паренхиму легких в одном или обоих легких, известна как пневмония. Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах.
Пневмония может быть разделена на 2 типа в зависимости от того, как инфекция передана:
Внебольничная пневмония (ВП): наиболее распространенный тип
Нозокомиальная пневмония
Больничная пневмония (HAP) )
Вентиляционная пневмония (ВАП)
Медицинская пневмония (HCAP)
Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в стационар. больница.ВП далее делится на «типичный» и «атипичный».
HAP развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев.
Этиология
Пневмония возникает вторично по отношению к воздушно-капельным инфекциям, в том числе бактериям, вирусам, грибам, паразитам.
Типичными бактериями, вызывающими пневмонию, являются S treptococcus pneumoniae , Staphylococcus aureus , группа A Streptococcus , Klebsiella pneumoniae , Haemophilus influenzae , Moraxella catarrhali отрицательные микроорганизмы и антимикробные организмы. Эти организмы можно легко культивировать на стандартных средах или увидеть при окрашивании по Граму, в отличие от атипичных организмов.
Streptococcus pneumoniae — это наиболее часто определяемая бактериальная причина ВП во всех возрастных группах во всем мире.Метициллин-устойчивый Staphylococcus aureu s (MRSA), Escherichia coli и другие Enterobacteriaceae являются преобладающими причинами HAP, VAP и HCAP.
Хотя необязательно иметь предрасполагающее условие для развития пневмонии, наличие таких факторов повышает вероятность развития легочной инфекции у человека. Любое состояние или заболевание, которое нарушает иммунный ответ хозяина, например, пожилой возраст (старше 65 лет), иммуносупрессия, диабет, муковисцидоз, рак легких и другие.Состояния, повышающие риск макро- или микроабсорбции, включают инсульт, судороги, анестезию, лекарственную интоксикацию. Курение сигарет, алкоголизм, недоедание, непроходимость бронхов опухолями — другие распространенные предрасполагающие условия.
Эпидемиология
Общий уровень ВП составляет 5-7 на 1000 человек в год. Частота ВП выше у мужчин и увеличивается с возрастом. Это чаще встречается в зимние месяцы. Комбинация пневмонии и гриппа вызывает высокую смертность и была восьмой по частоте причиной смерти в США и седьмой по частоте причиной смерти в Канаде в 2005 году.
Патофизиология
Легочная система и дыхательные пути постоянно подвергаются воздействию твердых частиц и патогенов окружающей среды. Здоровые дыхательные пути обычно содержат некоторые виды бактерий и не являются стерильными. Наиболее распространенный механизм, с помощью которого микроорганизмы или патогены достигают легких, известен как микроаспирация. Другими механизмами являются гематогенное распространение и макро-аспирация.
Однако легочные защитные механизмы, такие как кашлевой рефлекс, система мукоцилиарного клиренса, иммунный ответ, помогают поддерживать низкий уровень микробиома.ВП возникает, когда есть дефект в нормальной защите хозяина, или если вирулентный патоген подавляет иммунный ответ, или если имеется крупный инфекционный микробный инокулят. Инвазия и распространение этих вирулентных штаммов бактерий в паренхиме легких после микроабсорбции заставляет иммунный ответ хозяина срабатывать, что приводит к каскаду воспалительной реакции, вызывающей пневмонию.
Альвеолярный макрофаг — это преобладающая иммунная клетка, которая реагирует на бактерии нижних дыхательных путей. Однако более сильный иммунный ответ вступает в игру, когда подавляющий вирулентный патоген или большой инокулят заставляют эти альвеолярные макрофаги рекрутировать полиморфноядерные нейтрофилы (PMN) для фагоцитоза и поглощения этих бактерий.Альвеолярные макрофаги выделяют цитокины, а именно фактор некроза опухоли альфа и интерлейкины. Интерлейкин-8 и колониестимулирующий фактор гранулоцитов способствуют хемотаксису и созреванию нейтрофилов. Утечка альвеолярно-капиллярной мембраны из-за цитокинов может привести к снижению эластичности и, следовательно, к одышке. Цитокины, такие как IL-1 и TNF, могут вызывать такие конституциональные симптомы, как лихорадка. Бактериальная пневмония является результатом этой воспалительной реакции. Эти цитокины необходимы для иммунитета, но их избыток может привести к сепсису и полиорганной недостаточности.Организм пытается сбалансировать пагубные эффекты цитокинов за счет ослабления некоторых воспалительных механизмов с помощью IL-10.
Факторы микробной вирулентности и предрасполагающие условия хозяина делают человека более уязвимым к пневмонии. [3]
Гистопатология
В зависимости от пораженной области легкого пневмонию можно гистологически классифицировать на лобулярную, долевую, бронхопневмонию и интерстициальную. К основным типам острой бактериальной пневмонии относятся:
Бронхопневмония: Нисходящая инфекция началась вокруг бронхов и бронхиол, которая затем локально распространяется в легкие.Обычно поражаются нижние доли. Пятнистые участки уплотнения, представляющие скопление нейтрофилов в альвеолах и бронхах.
Долевая пневмония: Острое экссудативное воспаление всей доли. Равномерное уплотнение с полным или почти полным уплотнением доли легкого. Большинство этих случаев вызвано Streptococcus pneumoniae.
Долевая пневмония имеет 4 классических стадии воспалительной реакции, если ее не лечить, а именно:
Застой / уплотнение в первые 24 часа, когда легкие тяжелые, красные и заболоченные.Микроскопически характеризуется нагрубанием сосудов и внутриальвеолярным отеком. Присутствует много бактерий и мало нейтрофилов.
Красная гепатизация / ранняя консолидация начинается через 2–3 дня после консолидации и длится 2–4 дня и названа из-за плотной консистенции, напоминающей печень. Пораженное легкое красно-розовое, сухое, зернистое, безвоздушное. Нити фибрина заменяют отечную жидкость предыдущей фазы. Видны микроскопически отмеченный клеточный экссудат нейтрофилов, некоторые из которых показывают проглоченные бактерии, экстравазацию эритроцитов, слущенные эпителиальные клетки и фибрин в альвеолах.Альвеолярные перегородки становятся менее заметными из-за экссудата.
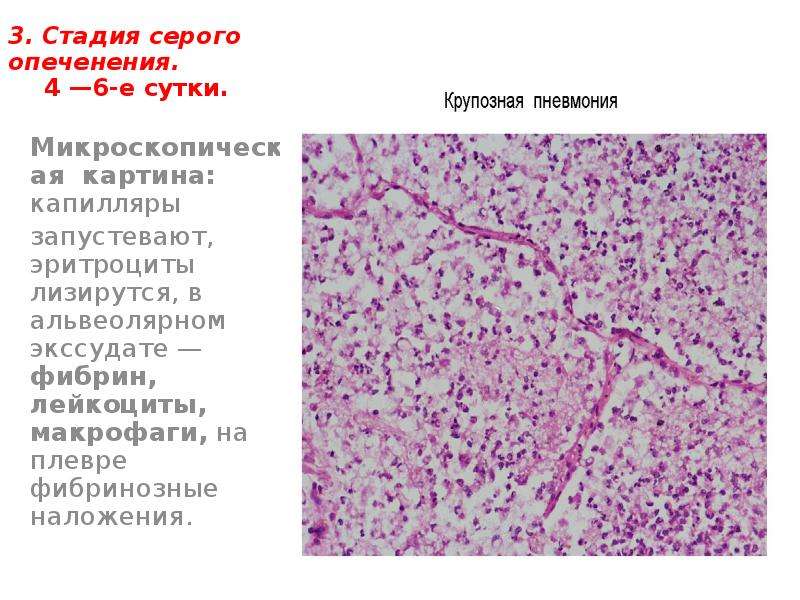
Серая гепатизация / поздняя консолидация происходит через 2-3 дня после красной гепатизации и длится от 4 до 8 дней. Легкое кажется серым с консистенцией, напоминающей печень, из-за фибрино-гнойного экссудата, прогрессирующего распада эритроцитов и гемосидерина. Начинают появляться макрофаги.
Разрешение и восстановление архитектуры легких начинается к восьмому дню. Ферментативное действие начинается в центре и распространяется по периферии, что приводит к разжижению предыдущего твердого фибринового содержимого и, в конечном итоге, к восстановлению аэрации.Макрофаги — это преобладающие клетки, содержащие нейтрофилы и мусор.
Токсикокинетика
Наиболее частой причиной типичной бактериальной пневмонии во всем мире является Pneumococcus . Полисахаридная капсула Streptococcus pneumoniae ингибирует связывание комплемента с поверхностью клетки и, следовательно, ингибирует фагоцитоз. Вирулентные пневмококковые белки, такие как протеаза IgA1, нейраминидаза, пневмолизин, автолизин и поверхностный белок А, дополнительно помогают организму противодействовать иммунному ответу хозяина и позволяют ему вызывать инфекцию у людей.
Генетические мутации, вызывающие активный отток лекарства и, в конечном итоге, резистентность, привели к увеличению числа устойчивых к лекарствам Streptococcus Pneumoniae (DRSP) за последние несколько лет.
Изменение пенициллин-связывающего белка повысило устойчивость к пенициллину и повысило уровень устойчивости к пенициллину. S. pneumoniae . Устойчивость к пенициллину возникает из-за неспособности связываться с клеточной стенкой микроба. [1] [2]
Анамнез и физика
Признаки и симптомы различаются в зависимости от тяжести заболевания.Общие симптомы бактериальной пневмонии включают жар, кашель, выделение мокроты (может присутствовать или отсутствовать). Цвет и качество мокроты позволяют определить микробиологическую этиологию. Бактериальная пневмония в основном проявляется слизисто-гнойной мокротой.
Плевритная боль в груди из-за локализованного воспаления плевры может наблюдаться при любом виде пневмонии, но чаще встречается при крупозной пневмонии. Также можно увидеть такие конституциональные симптомы, как усталость, головная боль, миалгия и артралгия.
Тяжелая пневмония может привести к одышке и одышке. В тяжелых случаях также могут проявляться спутанность сознания, сепсис и полиорганная недостаточность.
Тахипноэ, усиление голосового фримита, эгофония (изменения с E на A), тупость при перкуссии — основные клинические признаки, зависящие от степени консолидации и наличия / отсутствия плеврального выпота. При аускультации грудной клетки выявляются хрипы, хрипы, шумы бронхиального дыхания.
Частота дыхания тесно связана со степенью оксигенации и, следовательно, важна для определения степени тяжести.Гипоксия наблюдается при тяжелой пневмонии, которая приводит к гипервентиляции.
Оценка
Чтобы начать с оценки любой пневмонии, клиническое подозрение, основанное на тщательном анамнезе пациента и физическом осмотре, всегда должно сопровождаться рентгенографией грудной клетки, которая является наиболее важным начальным тестом.
Рентген грудной клетки не только показывает наличие заболевания и выявляет легочный инфильтрат, но также дает ключ к диагнозу, будь то долевой, интерстициальный, односторонний или двусторонний.Типичная бактериальная пневмония — это обычно крупозная пневмония с парапневмоническими плевральными выпотами. Однако рентген грудной клетки не может надежно отличить бактериальную причину от небактериальной. Когда лабораторные и клинические характеристики положительные, положительная рентгенограмма грудной клетки считается золотым стандартом диагностики пневмонии. Хотя компьютерная томография (КТ) является более надежным и точным тестом, ее использование ограничено из-за относительно высокого радиационного воздействия и высокой стоимости. Иногда это можно сделать при высоком клиническом синдроме в пользу пневмонии при отрицательном рентгеновском снимке грудной клетки.У госпитализированного пациента с высоким клиническим подозрением и отрицательной рентгенограммой следует начать эмпирическое презумптивное лечение антибиотиками с последующим повторным рентгенологическим исследованием грудной клетки через 24-48 часов.
Полный анализ крови (CBC) с дифференциалами, воспалительными биомаркерами СОЭ и реактанты острой фазы показаны для подтверждения признаков воспаления и оценки степени тяжести. Лейкоцитоз со смещением влево является серьезным нарушением анализа крови, тогда как лейкопения может возникнуть и указывает на плохой прогноз.
При подозрении на крупозную пневмонию следует провести окрашивание и посев мокроты по Граму. Наиболее специфическим диагностическим тестом при крупозной пневмонии является посев мокроты. Для правильного лечения очень важно определить причину.
Желательно проводить тест на грипп в зимние месяцы, поскольку сочетание гриппа и пневмонии приводит к летальному исходу.
CURB-65 и индекс тяжести пневмонии помогают в стратификации пациентов и определении необходимости госпитализации для лечения.
Обычные диагностические тесты не являются обязательными для амбулаторных пациентов с пневмонией, но госпитализированные пациенты должны пройти посев мокроты, посев крови и / или анализ мочи на антиген, желательно до начала антибактериальной терапии.
Торакоцентез, бронхоскопия, биопсия плевры или посев плевральной жидкости — это инвазивные тесты, которые проводятся очень редко.
Открытая биопсия легкого — это окончательный специфический диагностический тест. [6]
Лечение / ведение
Лечение зависит от тяжести заболевания.Важно определить, нужно ли лечить пациента в стационаре или амбулаторно. Для стратификации пациентов можно использовать шкалу тяжести пневмонии CURB-65 или расширенную шкалу CURB-65. Один балл для каждого фактора, который включает:
Путаница
Уремия (АМК более 20 мг / дл
Частота дыхания более 30 в минуту
Гипотония (САД менее 90 и ДАД менее более 60)
Возраст старше 65 лет
Пациенты с сопутствующими заболеваниями, такими как почечная недостаточность, болезнь печени, рак, хроническое заболевание легких, обычно лучше переносят стационарное лечение с помощью внутривенных препаратов.
Оценка по шкале CURB-65 больше или равная 2 является показанием для госпитализации. Оценка выше или равная 4 является показанием для приема в отделение интенсивной терапии (ОИТ) и более интенсивной терапии.
В зависимости от клинического ответа терапия показана от 5 до 7 дней. Благоприятный клинический ответ — разрешение тахипноэ, тахикардии, гипотензии; отсутствие лихорадки более 48 часов. В случае задержки ответа терапию следует продлить.
Эмпирическая терапия рекомендуется для следующих лиц:
Амбулаторное / негоспитализированное ведение пациентов: Эмпирическая терапия почти всегда бывает успешной и обычно не требуется тестирования.У пациентов без сопутствующих заболеваний монотерапия макролидами, такими как азитромицин и кларитромицин, является первым выбором. В качестве альтернативы можно использовать более новые фторхинолоны, такие как левофлоксацин, моксифлоксацин или гемифлоксацин. Терапия направлена против микоплазмы и хламидиоза пневмонии, которые являются частыми причинами менее тяжелой ВП. Пациенты с сопутствующими заболеваниями (хронические заболевания легких или сердца, диабет, курение, ВИЧ и др.) Хорошо справляются с применением только новых фторхинолонов или комбинации бета-лактама и макролидов.
Стационарное ведение без отделения интенсивной терапии: Рекомендуемая терапия включает только новые фторхинолоны или комбинацию бета-лактама / цефалоспоринов второго или третьего поколения и макролидов.
Стационарное отделение интенсивной терапии: Рекомендуемая терапия представляет собой комбинацию макролидов / нового фторхинолона и бета-лактама. У пациентов с риском аспирации можно применять ампициллин-сульбактам или эртапенем. Если есть риск заражения Pseudomonas, показана комбинация антипсевдомонадного бета-лактама с антипсевдомонадным фторхинолоном.Для MRSA следует добавить ванкомицин или линезолид. В случае таких осложнений, как эмпиема, требуется дренирование плевральной трубки. В случае множественных локализаций требуется хирургическая декортикация.
Все госпитализированные пациенты с положительным результатом теста на вирус гриппа должны получать осельтамивир независимо от начала заболевания.
После установления точной причины следует начать специфическую терапию. [3] [4] [5]
Дифференциальный диагноз
Астма или реактивное заболевание дыхательных путей
Вирусная пневмония
Пневмония, грибковая
Пневмония, атипичная бактериальная
- Bronchi
Астма
Острый и хронический бронхит
Ателектаз
Круп
Респираторный дистресс-синдром
- Аспирация инородного тела [6] Осложнения
Плевральный выпот
Эмпиема
Абсцесс легкого
Септицемия
Бактериемия
Легочный
Улучшение медицинской команды Результаты
Инфекционная болезнь легких — распространенное заболевание.Это требует межпрофессионального ухода и участия более чем одной узкой специальности. Этот ориентированный на пациента подход с участием врача и группы других специалистов в области здравоохранения, физиотерапевтов, респираторных терапевтов, медсестер, фармацевтов и групп поддержки, работающих вместе с пациентом, играет важную роль в повышении качества помощи пациентам с пневмонией. Это не только снижает частоту госпитализаций, но и положительно влияет на исход болезни. Для здоровых пациентов результаты лечения превосходны, но для пожилых людей и лиц с сопутствующими заболеваниями результаты остаются осторожными.
Непрерывное обучение / вопросы для повторения
Рисунок
Абсцесс легкого, компьютерная томография, компьютерная томография, толстостенное полостное поражение в правом легком — абсцесс, диффузные инфильтраты матового стекла, присутствующие в обоих легких, представляют пневмонию. Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее …)
Рисунок
Комбинация двух рентгеновских снимков, A представляет нормальную здоровую грудную клетку рентгенограмма, B представляет собой рентгеновский снимок грудной клетки, подтверждающий пневмонию, лихорадку Ку, патологию.Предоставлено Wikimedia Commons (общественное достояние)
Рисунок
Рентгеновский снимок легких пациента, показывающий инфекцию pneumocystis carinii, пневмонию. Предоставлено Национальным институтом здравоохранения (NIH)
Рисунок
MAI pneumonia. Изображение любезно предоставлено S Bhimji MD
Рисунок
Streptococcus Pneumoniae, пример антибиотикограммы. Предоставлено Zachary Sandman, BA
Ссылки
- 1.
- Yamaguchi M, Minamide Y, Terao Y, Isoda R, Ogawa T, Yokota S, Hamada S, Kawabata S.Nrc Streptococcus pneumoniae подавляет экспрессию капсулы и усиливает антифагоцитоз. Biochem Biophys Res Commun. 2009 декабрь 04; 390 (1): 155-60. [PubMed: 19799870]
- 2.
- Cools F, Torfs E, Vanhoutte B, de Macedo MB, Bonofiglio L, Mollerach M, Maes L, Caljon G, Delputte P, Cappoen D, Cos P. Streptococcus pneumoniae мутация гена galU оказывает прямое влияние на рост биопленок, прилипание и фагоцитоз in vitro и патогенность in vivo. Pathog Dis. 1 октября 2018 г .; 76 (7) [PubMed: 30215741]
- 3.
- Segreti J, House HR, Siegel RE. Принципы антибиотикотерапии внебольничной пневмонии в амбулаторных условиях. Am J Med. Июль 2005; 118 Дополнение 7А: 21С-28С. [PubMed: 15993674] ,
- , 4. ,
- , Пинеда, Л., Эль-Сол, А.А. Тяжелая внебольничная пневмония: подходы к терапии. Эксперт Opin Pharmacother. 2007 апр; 8 (5): 593-606. [PubMed: 17376015]
- 5.
- Лю Дж.Л., Сюй Ф., Чжоу Х., Ву XJ, Ши LX, Лу Р.К., Фаркомени А., Вендитти М., Чжао Ю.Л., Ло С.Ю., Дун XJ, Фальконе М.Исправление: Расширенный CURB-65: новая система баллов с превосходной эффективностью предсказывает тяжесть внебольничной пневмонии. Sci Rep.09 августа 2018; 8: 47005. [Бесплатная статья PMC: PMC6083369] [PubMed: 300]
- 6.
- Хаусвальдт Дж., Блашке С. [Одышка]. Интернист (Берл). 2017 сентябрь; 58 (9): 925-936. [PubMed: 28608125]
- 7.
- Берлинер Д., Шнайдер Н., Велте Т., Бауэрзахс Дж. Дифференциальная диагностика одышки. Dtsch Arztebl Int. 2016, 09 декабря; 113 (49): 834-845. [Бесплатная статья PMC: PMC5247680] [PubMed: 28098068]
Типичная бактериальная пневмония — StatPearls
Непрерывное обучение
Тяжелая форма острой инфекции нижних дыхательных путей, которая поражает паренхиму легкого в одном или обоих легких, известна как пневмония .Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах. Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в больницу. ВП далее делится на «типичный» и «атипичный». ГП развивается более чем через 48 часов после госпитализации.У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев. В этом упражнении рассматривается оценка и лечение типичной внебольничной пневмонии и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для пациентов.
Цели:
Объясните причины типичная внебольничная пневмония.
Опишите обследование пациента с типичной внебольничной пневмонией.
Обобщите варианты лечения типичной внебольничной пневмонии.
Изучить способы улучшения координации помощи между членами межпрофессиональной группы с целью улучшения результатов для пациентов, страдающих типичной внебольничной пневмонией.
Введение
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая паренхиму легких в одном или обоих легких, известна как пневмония.Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах.
Пневмония может быть разделена на 2 типа в зависимости от того, как инфекция передана:
Внебольничная пневмония (ВП): наиболее распространенный тип
Нозокомиальная пневмония
Больничная пневмония (HAP) )
Вентиляционная пневмония (ВАП)
Медицинская пневмония (HCAP)
Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в стационар. больница.ВП далее делится на «типичный» и «атипичный».
HAP развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев.
Этиология
Пневмония возникает вторично по отношению к воздушно-капельным инфекциям, в том числе бактериям, вирусам, грибам, паразитам.
Типичными бактериями, вызывающими пневмонию, являются S treptococcus pneumoniae , Staphylococcus aureus , группа A Streptococcus , Klebsiella pneumoniae , Haemophilus influenzae , Moraxella catarrhali отрицательные микроорганизмы и антимикробные организмы. Эти организмы можно легко культивировать на стандартных средах или увидеть при окрашивании по Граму, в отличие от атипичных организмов.
Streptococcus pneumoniae — это наиболее часто определяемая бактериальная причина ВП во всех возрастных группах во всем мире.Метициллин-устойчивый Staphylococcus aureu s (MRSA), Escherichia coli и другие Enterobacteriaceae являются преобладающими причинами HAP, VAP и HCAP.
Хотя необязательно иметь предрасполагающее условие для развития пневмонии, наличие таких факторов повышает вероятность развития легочной инфекции у человека. Любое состояние или заболевание, которое нарушает иммунный ответ хозяина, например, пожилой возраст (старше 65 лет), иммуносупрессия, диабет, муковисцидоз, рак легких и другие.Состояния, повышающие риск макро- или микроабсорбции, включают инсульт, судороги, анестезию, лекарственную интоксикацию. Курение сигарет, алкоголизм, недоедание, непроходимость бронхов опухолями — другие распространенные предрасполагающие условия.
Эпидемиология
Общий уровень ВП составляет 5-7 на 1000 человек в год. Частота ВП выше у мужчин и увеличивается с возрастом. Это чаще встречается в зимние месяцы. Комбинация пневмонии и гриппа вызывает высокую смертность и была восьмой по частоте причиной смерти в США и седьмой по частоте причиной смерти в Канаде в 2005 году.
Патофизиология
Легочная система и дыхательные пути постоянно подвергаются воздействию твердых частиц и патогенов окружающей среды. Здоровые дыхательные пути обычно содержат некоторые виды бактерий и не являются стерильными. Наиболее распространенный механизм, с помощью которого микроорганизмы или патогены достигают легких, известен как микроаспирация. Другими механизмами являются гематогенное распространение и макро-аспирация.
Однако легочные защитные механизмы, такие как кашлевой рефлекс, система мукоцилиарного клиренса, иммунный ответ, помогают поддерживать низкий уровень микробиома.ВП возникает, когда есть дефект в нормальной защите хозяина, или если вирулентный патоген подавляет иммунный ответ, или если имеется крупный инфекционный микробный инокулят. Инвазия и распространение этих вирулентных штаммов бактерий в паренхиме легких после микроабсорбции заставляет иммунный ответ хозяина срабатывать, что приводит к каскаду воспалительной реакции, вызывающей пневмонию.
Альвеолярный макрофаг — это преобладающая иммунная клетка, которая реагирует на бактерии нижних дыхательных путей. Однако более сильный иммунный ответ вступает в игру, когда подавляющий вирулентный патоген или большой инокулят заставляют эти альвеолярные макрофаги рекрутировать полиморфноядерные нейтрофилы (PMN) для фагоцитоза и поглощения этих бактерий.Альвеолярные макрофаги выделяют цитокины, а именно фактор некроза опухоли альфа и интерлейкины. Интерлейкин-8 и колониестимулирующий фактор гранулоцитов способствуют хемотаксису и созреванию нейтрофилов. Утечка альвеолярно-капиллярной мембраны из-за цитокинов может привести к снижению эластичности и, следовательно, к одышке. Цитокины, такие как IL-1 и TNF, могут вызывать такие конституциональные симптомы, как лихорадка. Бактериальная пневмония является результатом этой воспалительной реакции. Эти цитокины необходимы для иммунитета, но их избыток может привести к сепсису и полиорганной недостаточности.Организм пытается сбалансировать пагубные эффекты цитокинов за счет ослабления некоторых воспалительных механизмов с помощью IL-10.
Факторы микробной вирулентности и предрасполагающие условия хозяина делают человека более уязвимым к пневмонии. [3]
Гистопатология
В зависимости от пораженной области легкого пневмонию можно гистологически классифицировать на лобулярную, долевую, бронхопневмонию и интерстициальную. К основным типам острой бактериальной пневмонии относятся:
Бронхопневмония: Нисходящая инфекция началась вокруг бронхов и бронхиол, которая затем локально распространяется в легкие.Обычно поражаются нижние доли. Пятнистые участки уплотнения, представляющие скопление нейтрофилов в альвеолах и бронхах.
Долевая пневмония: Острое экссудативное воспаление всей доли. Равномерное уплотнение с полным или почти полным уплотнением доли легкого. Большинство этих случаев вызвано Streptococcus pneumoniae.
Долевая пневмония имеет 4 классических стадии воспалительной реакции, если ее не лечить, а именно:
Застой / уплотнение в первые 24 часа, когда легкие тяжелые, красные и заболоченные.Микроскопически характеризуется нагрубанием сосудов и внутриальвеолярным отеком. Присутствует много бактерий и мало нейтрофилов.
Красная гепатизация / ранняя консолидация начинается через 2–3 дня после консолидации и длится 2–4 дня и названа из-за плотной консистенции, напоминающей печень. Пораженное легкое красно-розовое, сухое, зернистое, безвоздушное. Нити фибрина заменяют отечную жидкость предыдущей фазы. Видны микроскопически отмеченный клеточный экссудат нейтрофилов, некоторые из которых показывают проглоченные бактерии, экстравазацию эритроцитов, слущенные эпителиальные клетки и фибрин в альвеолах.Альвеолярные перегородки становятся менее заметными из-за экссудата.
Серая гепатизация / поздняя консолидация происходит через 2-3 дня после красной гепатизации и длится от 4 до 8 дней. Легкое кажется серым с консистенцией, напоминающей печень, из-за фибрино-гнойного экссудата, прогрессирующего распада эритроцитов и гемосидерина. Начинают появляться макрофаги.
Разрешение и восстановление архитектуры легких начинается к восьмому дню. Ферментативное действие начинается в центре и распространяется по периферии, что приводит к разжижению предыдущего твердого фибринового содержимого и, в конечном итоге, к восстановлению аэрации.Макрофаги — это преобладающие клетки, содержащие нейтрофилы и мусор.
Токсикокинетика
Наиболее частой причиной типичной бактериальной пневмонии во всем мире является Pneumococcus . Полисахаридная капсула Streptococcus pneumoniae ингибирует связывание комплемента с поверхностью клетки и, следовательно, ингибирует фагоцитоз. Вирулентные пневмококковые белки, такие как протеаза IgA1, нейраминидаза, пневмолизин, автолизин и поверхностный белок А, дополнительно помогают организму противодействовать иммунному ответу хозяина и позволяют ему вызывать инфекцию у людей.
Генетические мутации, вызывающие активный отток лекарства и, в конечном итоге, резистентность, привели к увеличению числа устойчивых к лекарствам Streptococcus Pneumoniae (DRSP) за последние несколько лет.
Изменение пенициллин-связывающего белка повысило устойчивость к пенициллину и повысило уровень устойчивости к пенициллину. S. pneumoniae . Устойчивость к пенициллину возникает из-за неспособности связываться с клеточной стенкой микроба. [1] [2]
Анамнез и физика
Признаки и симптомы различаются в зависимости от тяжести заболевания.Общие симптомы бактериальной пневмонии включают жар, кашель, выделение мокроты (может присутствовать или отсутствовать). Цвет и качество мокроты позволяют определить микробиологическую этиологию. Бактериальная пневмония в основном проявляется слизисто-гнойной мокротой.
Плевритная боль в груди из-за локализованного воспаления плевры может наблюдаться при любом виде пневмонии, но чаще встречается при крупозной пневмонии. Также можно увидеть такие конституциональные симптомы, как усталость, головная боль, миалгия и артралгия.
Тяжелая пневмония может привести к одышке и одышке. В тяжелых случаях также могут проявляться спутанность сознания, сепсис и полиорганная недостаточность.
Тахипноэ, усиление голосового фримита, эгофония (изменения с E на A), тупость при перкуссии — основные клинические признаки, зависящие от степени консолидации и наличия / отсутствия плеврального выпота. При аускультации грудной клетки выявляются хрипы, хрипы, шумы бронхиального дыхания.
Частота дыхания тесно связана со степенью оксигенации и, следовательно, важна для определения степени тяжести.Гипоксия наблюдается при тяжелой пневмонии, которая приводит к гипервентиляции.
Оценка
Чтобы начать с оценки любой пневмонии, клиническое подозрение, основанное на тщательном анамнезе пациента и физическом осмотре, всегда должно сопровождаться рентгенографией грудной клетки, которая является наиболее важным начальным тестом.
Рентген грудной клетки не только показывает наличие заболевания и выявляет легочный инфильтрат, но также дает ключ к диагнозу, будь то долевой, интерстициальный, односторонний или двусторонний.Типичная бактериальная пневмония — это обычно крупозная пневмония с парапневмоническими плевральными выпотами. Однако рентген грудной клетки не может надежно отличить бактериальную причину от небактериальной. Когда лабораторные и клинические характеристики положительные, положительная рентгенограмма грудной клетки считается золотым стандартом диагностики пневмонии. Хотя компьютерная томография (КТ) является более надежным и точным тестом, ее использование ограничено из-за относительно высокого радиационного воздействия и высокой стоимости. Иногда это можно сделать при высоком клиническом синдроме в пользу пневмонии при отрицательном рентгеновском снимке грудной клетки.У госпитализированного пациента с высоким клиническим подозрением и отрицательной рентгенограммой следует начать эмпирическое презумптивное лечение антибиотиками с последующим повторным рентгенологическим исследованием грудной клетки через 24-48 часов.
Полный анализ крови (CBC) с дифференциалами, воспалительными биомаркерами СОЭ и реактанты острой фазы показаны для подтверждения признаков воспаления и оценки степени тяжести. Лейкоцитоз со смещением влево является серьезным нарушением анализа крови, тогда как лейкопения может возникнуть и указывает на плохой прогноз.
При подозрении на крупозную пневмонию следует провести окрашивание и посев мокроты по Граму. Наиболее специфическим диагностическим тестом при крупозной пневмонии является посев мокроты. Для правильного лечения очень важно определить причину.
Желательно проводить тест на грипп в зимние месяцы, поскольку сочетание гриппа и пневмонии приводит к летальному исходу.
CURB-65 и индекс тяжести пневмонии помогают в стратификации пациентов и определении необходимости госпитализации для лечения.
Обычные диагностические тесты не являются обязательными для амбулаторных пациентов с пневмонией, но госпитализированные пациенты должны пройти посев мокроты, посев крови и / или анализ мочи на антиген, желательно до начала антибактериальной терапии.
Торакоцентез, бронхоскопия, биопсия плевры или посев плевральной жидкости — это инвазивные тесты, которые проводятся очень редко.
Открытая биопсия легкого — это окончательный специфический диагностический тест. [6]
Лечение / ведение
Лечение зависит от тяжести заболевания.Важно определить, нужно ли лечить пациента в стационаре или амбулаторно. Для стратификации пациентов можно использовать шкалу тяжести пневмонии CURB-65 или расширенную шкалу CURB-65. Один балл для каждого фактора, который включает:
Путаница
Уремия (АМК более 20 мг / дл
Частота дыхания более 30 в минуту
Гипотония (САД менее 90 и ДАД менее более 60)
Возраст старше 65 лет
Пациенты с сопутствующими заболеваниями, такими как почечная недостаточность, болезнь печени, рак, хроническое заболевание легких, обычно лучше переносят стационарное лечение с помощью внутривенных препаратов.
Оценка по шкале CURB-65 больше или равная 2 является показанием для госпитализации. Оценка выше или равная 4 является показанием для приема в отделение интенсивной терапии (ОИТ) и более интенсивной терапии.
В зависимости от клинического ответа терапия показана от 5 до 7 дней. Благоприятный клинический ответ — разрешение тахипноэ, тахикардии, гипотензии; отсутствие лихорадки более 48 часов. В случае задержки ответа терапию следует продлить.
Эмпирическая терапия рекомендуется для следующих лиц:
Амбулаторное / негоспитализированное ведение пациентов: Эмпирическая терапия почти всегда бывает успешной и обычно не требуется тестирования.У пациентов без сопутствующих заболеваний монотерапия макролидами, такими как азитромицин и кларитромицин, является первым выбором. В качестве альтернативы можно использовать более новые фторхинолоны, такие как левофлоксацин, моксифлоксацин или гемифлоксацин. Терапия направлена против микоплазмы и хламидиоза пневмонии, которые являются частыми причинами менее тяжелой ВП. Пациенты с сопутствующими заболеваниями (хронические заболевания легких или сердца, диабет, курение, ВИЧ и др.) Хорошо справляются с применением только новых фторхинолонов или комбинации бета-лактама и макролидов.
Стационарное ведение без отделения интенсивной терапии: Рекомендуемая терапия включает только новые фторхинолоны или комбинацию бета-лактама / цефалоспоринов второго или третьего поколения и макролидов.
Стационарное отделение интенсивной терапии: Рекомендуемая терапия представляет собой комбинацию макролидов / нового фторхинолона и бета-лактама. У пациентов с риском аспирации можно применять ампициллин-сульбактам или эртапенем. Если есть риск заражения Pseudomonas, показана комбинация антипсевдомонадного бета-лактама с антипсевдомонадным фторхинолоном.Для MRSA следует добавить ванкомицин или линезолид. В случае таких осложнений, как эмпиема, требуется дренирование плевральной трубки. В случае множественных локализаций требуется хирургическая декортикация.
Все госпитализированные пациенты с положительным результатом теста на вирус гриппа должны получать осельтамивир независимо от начала заболевания.
После установления точной причины следует начать специфическую терапию. [3] [4] [5]
Дифференциальный диагноз
Астма или реактивное заболевание дыхательных путей
Вирусная пневмония
Пневмония, грибковая
Пневмония, атипичная бактериальная
- Bronchi
Астма
Острый и хронический бронхит
Ателектаз
Круп
Респираторный дистресс-синдром
- Аспирация инородного тела [6] Осложнения
Плевральный выпот
Эмпиема
Абсцесс легкого
Септицемия
Бактериемия
Легочный
Улучшение медицинской команды Результаты
Инфекционная болезнь легких — распространенное заболевание.Это требует межпрофессионального ухода и участия более чем одной узкой специальности. Этот ориентированный на пациента подход с участием врача и группы других специалистов в области здравоохранения, физиотерапевтов, респираторных терапевтов, медсестер, фармацевтов и групп поддержки, работающих вместе с пациентом, играет важную роль в повышении качества помощи пациентам с пневмонией. Это не только снижает частоту госпитализаций, но и положительно влияет на исход болезни. Для здоровых пациентов результаты лечения превосходны, но для пожилых людей и лиц с сопутствующими заболеваниями результаты остаются осторожными.
Непрерывное обучение / вопросы для повторения
Рисунок
Абсцесс легкого, компьютерная томография, компьютерная томография, толстостенное полостное поражение в правом легком — абсцесс, диффузные инфильтраты матового стекла, присутствующие в обоих легких, представляют пневмонию. Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее …)
Рисунок
Комбинация двух рентгеновских снимков, A представляет нормальную здоровую грудную клетку рентгенограмма, B представляет собой рентгеновский снимок грудной клетки, подтверждающий пневмонию, лихорадку Ку, патологию.Предоставлено Wikimedia Commons (общественное достояние)
Рисунок
Рентгеновский снимок легких пациента, показывающий инфекцию pneumocystis carinii, пневмонию. Предоставлено Национальным институтом здравоохранения (NIH)
Рисунок
MAI pneumonia. Изображение любезно предоставлено S Bhimji MD
Рисунок
Streptococcus Pneumoniae, пример антибиотикограммы. Предоставлено Zachary Sandman, BA
Ссылки
- 1.
- Yamaguchi M, Minamide Y, Terao Y, Isoda R, Ogawa T, Yokota S, Hamada S, Kawabata S.Nrc Streptococcus pneumoniae подавляет экспрессию капсулы и усиливает антифагоцитоз. Biochem Biophys Res Commun. 2009 декабрь 04; 390 (1): 155-60. [PubMed: 19799870]
- 2.
- Cools F, Torfs E, Vanhoutte B, de Macedo MB, Bonofiglio L, Mollerach M, Maes L, Caljon G, Delputte P, Cappoen D, Cos P. Streptococcus pneumoniae мутация гена galU оказывает прямое влияние на рост биопленок, прилипание и фагоцитоз in vitro и патогенность in vivo. Pathog Dis. 1 октября 2018 г .; 76 (7) [PubMed: 30215741]
- 3.
- Segreti J, House HR, Siegel RE. Принципы антибиотикотерапии внебольничной пневмонии в амбулаторных условиях. Am J Med. Июль 2005; 118 Дополнение 7А: 21С-28С. [PubMed: 15993674] ,
- , 4. ,
- , Пинеда, Л., Эль-Сол, А.А. Тяжелая внебольничная пневмония: подходы к терапии. Эксперт Opin Pharmacother. 2007 апр; 8 (5): 593-606. [PubMed: 17376015]
- 5.
- Лю Дж.Л., Сюй Ф., Чжоу Х., Ву XJ, Ши LX, Лу Р.К., Фаркомени А., Вендитти М., Чжао Ю.Л., Ло С.Ю., Дун XJ, Фальконе М.Исправление: Расширенный CURB-65: новая система баллов с превосходной эффективностью предсказывает тяжесть внебольничной пневмонии. Sci Rep.09 августа 2018; 8: 47005. [Бесплатная статья PMC: PMC6083369] [PubMed: 300]
- 6.
- Хаусвальдт Дж., Блашке С. [Одышка]. Интернист (Берл). 2017 сентябрь; 58 (9): 925-936. [PubMed: 28608125]
- 7.
- Берлинер Д., Шнайдер Н., Велте Т., Бауэрзахс Дж. Дифференциальная диагностика одышки. Dtsch Arztebl Int. 2016, 09 декабря; 113 (49): 834-845. [Бесплатная статья PMC: PMC5247680] [PubMed: 28098068]
Типичная бактериальная пневмония — StatPearls
Непрерывное обучение
Тяжелая форма острой инфекции нижних дыхательных путей, которая поражает паренхиму легкого в одном или обоих легких, известна как пневмония .Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах. Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в больницу. ВП далее делится на «типичный» и «атипичный». ГП развивается более чем через 48 часов после госпитализации.У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев. В этом упражнении рассматривается оценка и лечение типичной внебольничной пневмонии и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для пациентов.
Цели:
Объясните причины типичная внебольничная пневмония.
Опишите обследование пациента с типичной внебольничной пневмонией.
Обобщите варианты лечения типичной внебольничной пневмонии.
Изучить способы улучшения координации помощи между членами межпрофессиональной группы с целью улучшения результатов для пациентов, страдающих типичной внебольничной пневмонией.
Введение
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая паренхиму легких в одном или обоих легких, известна как пневмония.Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах.
Пневмония может быть разделена на 2 типа в зависимости от того, как инфекция передана:
Внебольничная пневмония (ВП): наиболее распространенный тип
Нозокомиальная пневмония
Больничная пневмония (HAP) )
Вентиляционная пневмония (ВАП)
Медицинская пневмония (HCAP)
Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в стационар. больница.ВП далее делится на «типичный» и «атипичный».
HAP развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев.
Этиология
Пневмония возникает вторично по отношению к воздушно-капельным инфекциям, в том числе бактериям, вирусам, грибам, паразитам.
Типичными бактериями, вызывающими пневмонию, являются S treptococcus pneumoniae , Staphylococcus aureus , группа A Streptococcus , Klebsiella pneumoniae , Haemophilus influenzae , Moraxella catarrhali отрицательные микроорганизмы и антимикробные организмы. Эти организмы можно легко культивировать на стандартных средах или увидеть при окрашивании по Граму, в отличие от атипичных организмов.
Streptococcus pneumoniae — это наиболее часто определяемая бактериальная причина ВП во всех возрастных группах во всем мире.Метициллин-устойчивый Staphylococcus aureu s (MRSA), Escherichia coli и другие Enterobacteriaceae являются преобладающими причинами HAP, VAP и HCAP.
Хотя необязательно иметь предрасполагающее условие для развития пневмонии, наличие таких факторов повышает вероятность развития легочной инфекции у человека. Любое состояние или заболевание, которое нарушает иммунный ответ хозяина, например, пожилой возраст (старше 65 лет), иммуносупрессия, диабет, муковисцидоз, рак легких и другие.Состояния, повышающие риск макро- или микроабсорбции, включают инсульт, судороги, анестезию, лекарственную интоксикацию. Курение сигарет, алкоголизм, недоедание, непроходимость бронхов опухолями — другие распространенные предрасполагающие условия.
Эпидемиология
Общий уровень ВП составляет 5-7 на 1000 человек в год. Частота ВП выше у мужчин и увеличивается с возрастом. Это чаще встречается в зимние месяцы. Комбинация пневмонии и гриппа вызывает высокую смертность и была восьмой по частоте причиной смерти в США и седьмой по частоте причиной смерти в Канаде в 2005 году.
Патофизиология
Легочная система и дыхательные пути постоянно подвергаются воздействию твердых частиц и патогенов окружающей среды. Здоровые дыхательные пути обычно содержат некоторые виды бактерий и не являются стерильными. Наиболее распространенный механизм, с помощью которого микроорганизмы или патогены достигают легких, известен как микроаспирация. Другими механизмами являются гематогенное распространение и макро-аспирация.
Однако легочные защитные механизмы, такие как кашлевой рефлекс, система мукоцилиарного клиренса, иммунный ответ, помогают поддерживать низкий уровень микробиома.ВП возникает, когда есть дефект в нормальной защите хозяина, или если вирулентный патоген подавляет иммунный ответ, или если имеется крупный инфекционный микробный инокулят. Инвазия и распространение этих вирулентных штаммов бактерий в паренхиме легких после микроабсорбции заставляет иммунный ответ хозяина срабатывать, что приводит к каскаду воспалительной реакции, вызывающей пневмонию.
Альвеолярный макрофаг — это преобладающая иммунная клетка, которая реагирует на бактерии нижних дыхательных путей. Однако более сильный иммунный ответ вступает в игру, когда подавляющий вирулентный патоген или большой инокулят заставляют эти альвеолярные макрофаги рекрутировать полиморфноядерные нейтрофилы (PMN) для фагоцитоза и поглощения этих бактерий.Альвеолярные макрофаги выделяют цитокины, а именно фактор некроза опухоли альфа и интерлейкины. Интерлейкин-8 и колониестимулирующий фактор гранулоцитов способствуют хемотаксису и созреванию нейтрофилов. Утечка альвеолярно-капиллярной мембраны из-за цитокинов может привести к снижению эластичности и, следовательно, к одышке. Цитокины, такие как IL-1 и TNF, могут вызывать такие конституциональные симптомы, как лихорадка. Бактериальная пневмония является результатом этой воспалительной реакции. Эти цитокины необходимы для иммунитета, но их избыток может привести к сепсису и полиорганной недостаточности.Организм пытается сбалансировать пагубные эффекты цитокинов за счет ослабления некоторых воспалительных механизмов с помощью IL-10.
Факторы микробной вирулентности и предрасполагающие условия хозяина делают человека более уязвимым к пневмонии. [3]
Гистопатология
В зависимости от пораженной области легкого пневмонию можно гистологически классифицировать на лобулярную, долевую, бронхопневмонию и интерстициальную. К основным типам острой бактериальной пневмонии относятся:
Бронхопневмония: Нисходящая инфекция началась вокруг бронхов и бронхиол, которая затем локально распространяется в легкие.Обычно поражаются нижние доли. Пятнистые участки уплотнения, представляющие скопление нейтрофилов в альвеолах и бронхах.
Долевая пневмония: Острое экссудативное воспаление всей доли. Равномерное уплотнение с полным или почти полным уплотнением доли легкого. Большинство этих случаев вызвано Streptococcus pneumoniae.
Долевая пневмония имеет 4 классических стадии воспалительной реакции, если ее не лечить, а именно:
Застой / уплотнение в первые 24 часа, когда легкие тяжелые, красные и заболоченные.Микроскопически характеризуется нагрубанием сосудов и внутриальвеолярным отеком. Присутствует много бактерий и мало нейтрофилов.
Красная гепатизация / ранняя консолидация начинается через 2–3 дня после консолидации и длится 2–4 дня и названа из-за плотной консистенции, напоминающей печень. Пораженное легкое красно-розовое, сухое, зернистое, безвоздушное. Нити фибрина заменяют отечную жидкость предыдущей фазы. Видны микроскопически отмеченный клеточный экссудат нейтрофилов, некоторые из которых показывают проглоченные бактерии, экстравазацию эритроцитов, слущенные эпителиальные клетки и фибрин в альвеолах.Альвеолярные перегородки становятся менее заметными из-за экссудата.
Серая гепатизация / поздняя консолидация происходит через 2-3 дня после красной гепатизации и длится от 4 до 8 дней. Легкое кажется серым с консистенцией, напоминающей печень, из-за фибрино-гнойного экссудата, прогрессирующего распада эритроцитов и гемосидерина. Начинают появляться макрофаги.
Разрешение и восстановление архитектуры легких начинается к восьмому дню. Ферментативное действие начинается в центре и распространяется по периферии, что приводит к разжижению предыдущего твердого фибринового содержимого и, в конечном итоге, к восстановлению аэрации.Макрофаги — это преобладающие клетки, содержащие нейтрофилы и мусор.
Токсикокинетика
Наиболее частой причиной типичной бактериальной пневмонии во всем мире является Pneumococcus . Полисахаридная капсула Streptococcus pneumoniae ингибирует связывание комплемента с поверхностью клетки и, следовательно, ингибирует фагоцитоз. Вирулентные пневмококковые белки, такие как протеаза IgA1, нейраминидаза, пневмолизин, автолизин и поверхностный белок А, дополнительно помогают организму противодействовать иммунному ответу хозяина и позволяют ему вызывать инфекцию у людей.
Генетические мутации, вызывающие активный отток лекарства и, в конечном итоге, резистентность, привели к увеличению числа устойчивых к лекарствам Streptococcus Pneumoniae (DRSP) за последние несколько лет.
Изменение пенициллин-связывающего белка повысило устойчивость к пенициллину и повысило уровень устойчивости к пенициллину. S. pneumoniae . Устойчивость к пенициллину возникает из-за неспособности связываться с клеточной стенкой микроба. [1] [2]
Анамнез и физика
Признаки и симптомы различаются в зависимости от тяжести заболевания.Общие симптомы бактериальной пневмонии включают жар, кашель, выделение мокроты (может присутствовать или отсутствовать). Цвет и качество мокроты позволяют определить микробиологическую этиологию. Бактериальная пневмония в основном проявляется слизисто-гнойной мокротой.
Плевритная боль в груди из-за локализованного воспаления плевры может наблюдаться при любом виде пневмонии, но чаще встречается при крупозной пневмонии. Также можно увидеть такие конституциональные симптомы, как усталость, головная боль, миалгия и артралгия.
Тяжелая пневмония может привести к одышке и одышке. В тяжелых случаях также могут проявляться спутанность сознания, сепсис и полиорганная недостаточность.
Тахипноэ, усиление голосового фримита, эгофония (изменения с E на A), тупость при перкуссии — основные клинические признаки, зависящие от степени консолидации и наличия / отсутствия плеврального выпота. При аускультации грудной клетки выявляются хрипы, хрипы, шумы бронхиального дыхания.
Частота дыхания тесно связана со степенью оксигенации и, следовательно, важна для определения степени тяжести.Гипоксия наблюдается при тяжелой пневмонии, которая приводит к гипервентиляции.
Оценка
Чтобы начать с оценки любой пневмонии, клиническое подозрение, основанное на тщательном анамнезе пациента и физическом осмотре, всегда должно сопровождаться рентгенографией грудной клетки, которая является наиболее важным начальным тестом.
Рентген грудной клетки не только показывает наличие заболевания и выявляет легочный инфильтрат, но также дает ключ к диагнозу, будь то долевой, интерстициальный, односторонний или двусторонний.Типичная бактериальная пневмония — это обычно крупозная пневмония с парапневмоническими плевральными выпотами. Однако рентген грудной клетки не может надежно отличить бактериальную причину от небактериальной. Когда лабораторные и клинические характеристики положительные, положительная рентгенограмма грудной клетки считается золотым стандартом диагностики пневмонии. Хотя компьютерная томография (КТ) является более надежным и точным тестом, ее использование ограничено из-за относительно высокого радиационного воздействия и высокой стоимости. Иногда это можно сделать при высоком клиническом синдроме в пользу пневмонии при отрицательном рентгеновском снимке грудной клетки.У госпитализированного пациента с высоким клиническим подозрением и отрицательной рентгенограммой следует начать эмпирическое презумптивное лечение антибиотиками с последующим повторным рентгенологическим исследованием грудной клетки через 24-48 часов.
Полный анализ крови (CBC) с дифференциалами, воспалительными биомаркерами СОЭ и реактанты острой фазы показаны для подтверждения признаков воспаления и оценки степени тяжести. Лейкоцитоз со смещением влево является серьезным нарушением анализа крови, тогда как лейкопения может возникнуть и указывает на плохой прогноз.
При подозрении на крупозную пневмонию следует провести окрашивание и посев мокроты по Граму. Наиболее специфическим диагностическим тестом при крупозной пневмонии является посев мокроты. Для правильного лечения очень важно определить причину.
Желательно проводить тест на грипп в зимние месяцы, поскольку сочетание гриппа и пневмонии приводит к летальному исходу.
CURB-65 и индекс тяжести пневмонии помогают в стратификации пациентов и определении необходимости госпитализации для лечения.
Обычные диагностические тесты не являются обязательными для амбулаторных пациентов с пневмонией, но госпитализированные пациенты должны пройти посев мокроты, посев крови и / или анализ мочи на антиген, желательно до начала антибактериальной терапии.
Торакоцентез, бронхоскопия, биопсия плевры или посев плевральной жидкости — это инвазивные тесты, которые проводятся очень редко.
Открытая биопсия легкого — это окончательный специфический диагностический тест. [6]
Лечение / ведение
Лечение зависит от тяжести заболевания.Важно определить, нужно ли лечить пациента в стационаре или амбулаторно. Для стратификации пациентов можно использовать шкалу тяжести пневмонии CURB-65 или расширенную шкалу CURB-65. Один балл для каждого фактора, который включает:
Путаница
Уремия (АМК более 20 мг / дл
Частота дыхания более 30 в минуту
Гипотония (САД менее 90 и ДАД менее более 60)
Возраст старше 65 лет
Пациенты с сопутствующими заболеваниями, такими как почечная недостаточность, болезнь печени, рак, хроническое заболевание легких, обычно лучше переносят стационарное лечение с помощью внутривенных препаратов.
Оценка по шкале CURB-65 больше или равная 2 является показанием для госпитализации. Оценка выше или равная 4 является показанием для приема в отделение интенсивной терапии (ОИТ) и более интенсивной терапии.
В зависимости от клинического ответа терапия показана от 5 до 7 дней. Благоприятный клинический ответ — разрешение тахипноэ, тахикардии, гипотензии; отсутствие лихорадки более 48 часов. В случае задержки ответа терапию следует продлить.
Эмпирическая терапия рекомендуется для следующих лиц:
Амбулаторное / негоспитализированное ведение пациентов: Эмпирическая терапия почти всегда бывает успешной и обычно не требуется тестирования.У пациентов без сопутствующих заболеваний монотерапия макролидами, такими как азитромицин и кларитромицин, является первым выбором. В качестве альтернативы можно использовать более новые фторхинолоны, такие как левофлоксацин, моксифлоксацин или гемифлоксацин. Терапия направлена против микоплазмы и хламидиоза пневмонии, которые являются частыми причинами менее тяжелой ВП. Пациенты с сопутствующими заболеваниями (хронические заболевания легких или сердца, диабет, курение, ВИЧ и др.) Хорошо справляются с применением только новых фторхинолонов или комбинации бета-лактама и макролидов.
Стационарное ведение без отделения интенсивной терапии: Рекомендуемая терапия включает только новые фторхинолоны или комбинацию бета-лактама / цефалоспоринов второго или третьего поколения и макролидов.
Стационарное отделение интенсивной терапии: Рекомендуемая терапия представляет собой комбинацию макролидов / нового фторхинолона и бета-лактама. У пациентов с риском аспирации можно применять ампициллин-сульбактам или эртапенем. Если есть риск заражения Pseudomonas, показана комбинация антипсевдомонадного бета-лактама с антипсевдомонадным фторхинолоном.Для MRSA следует добавить ванкомицин или линезолид. В случае таких осложнений, как эмпиема, требуется дренирование плевральной трубки. В случае множественных локализаций требуется хирургическая декортикация.
Все госпитализированные пациенты с положительным результатом теста на вирус гриппа должны получать осельтамивир независимо от начала заболевания.
После установления точной причины следует начать специфическую терапию. [3] [4] [5]
Дифференциальный диагноз
Астма или реактивное заболевание дыхательных путей
Вирусная пневмония
Пневмония, грибковая
Пневмония, атипичная бактериальная
- Bronchi
Астма
Острый и хронический бронхит
Ателектаз
Круп
Респираторный дистресс-синдром
- Аспирация инородного тела [6] Осложнения
Плевральный выпот
Эмпиема
Абсцесс легкого
Септицемия
Бактериемия
Легочный
Улучшение медицинской команды Результаты
Инфекционная болезнь легких — распространенное заболевание.Это требует межпрофессионального ухода и участия более чем одной узкой специальности. Этот ориентированный на пациента подход с участием врача и группы других специалистов в области здравоохранения, физиотерапевтов, респираторных терапевтов, медсестер, фармацевтов и групп поддержки, работающих вместе с пациентом, играет важную роль в повышении качества помощи пациентам с пневмонией. Это не только снижает частоту госпитализаций, но и положительно влияет на исход болезни. Для здоровых пациентов результаты лечения превосходны, но для пожилых людей и лиц с сопутствующими заболеваниями результаты остаются осторожными.
Непрерывное обучение / вопросы для повторения
Рисунок
Абсцесс легкого, компьютерная томография, компьютерная томография, толстостенное полостное поражение в правом легком — абсцесс, диффузные инфильтраты матового стекла, присутствующие в обоих легких, представляют пневмонию. Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее …)
Рисунок
Комбинация двух рентгеновских снимков, A представляет нормальную здоровую грудную клетку рентгенограмма, B представляет собой рентгеновский снимок грудной клетки, подтверждающий пневмонию, лихорадку Ку, патологию.Предоставлено Wikimedia Commons (общественное достояние)
Рисунок
Рентгеновский снимок легких пациента, показывающий инфекцию pneumocystis carinii, пневмонию. Предоставлено Национальным институтом здравоохранения (NIH)
Рисунок
MAI pneumonia. Изображение любезно предоставлено S Bhimji MD
Рисунок
Streptococcus Pneumoniae, пример антибиотикограммы. Предоставлено Zachary Sandman, BA
Ссылки
- 1.
- Yamaguchi M, Minamide Y, Terao Y, Isoda R, Ogawa T, Yokota S, Hamada S, Kawabata S.Nrc Streptococcus pneumoniae подавляет экспрессию капсулы и усиливает антифагоцитоз. Biochem Biophys Res Commun. 2009 декабрь 04; 390 (1): 155-60. [PubMed: 19799870]
- 2.
- Cools F, Torfs E, Vanhoutte B, de Macedo MB, Bonofiglio L, Mollerach M, Maes L, Caljon G, Delputte P, Cappoen D, Cos P. Streptococcus pneumoniae мутация гена galU оказывает прямое влияние на рост биопленок, прилипание и фагоцитоз in vitro и патогенность in vivo. Pathog Dis. 1 октября 2018 г .; 76 (7) [PubMed: 30215741]
- 3.
- Segreti J, House HR, Siegel RE. Принципы антибиотикотерапии внебольничной пневмонии в амбулаторных условиях. Am J Med. Июль 2005; 118 Дополнение 7А: 21С-28С. [PubMed: 15993674] ,
- , 4. ,
- , Пинеда, Л., Эль-Сол, А.А. Тяжелая внебольничная пневмония: подходы к терапии. Эксперт Opin Pharmacother. 2007 апр; 8 (5): 593-606. [PubMed: 17376015]
- 5.
- Лю Дж.Л., Сюй Ф., Чжоу Х., Ву XJ, Ши LX, Лу Р.К., Фаркомени А., Вендитти М., Чжао Ю.Л., Ло С.Ю., Дун XJ, Фальконе М.Исправление: Расширенный CURB-65: новая система баллов с превосходной эффективностью предсказывает тяжесть внебольничной пневмонии. Sci Rep.09 августа 2018; 8: 47005. [Бесплатная статья PMC: PMC6083369] [PubMed: 300]
- 6.
- Хаусвальдт Дж., Блашке С. [Одышка]. Интернист (Берл). 2017 сентябрь; 58 (9): 925-936. [PubMed: 28608125]
- 7.
- Берлинер Д., Шнайдер Н., Велте Т., Бауэрзахс Дж. Дифференциальная диагностика одышки. Dtsch Arztebl Int. 2016, 09 декабря; 113 (49): 834-845. [Бесплатная статья PMC: PMC5247680] [PubMed: 28098068]
Типичная бактериальная пневмония — StatPearls
Непрерывное обучение
Тяжелая форма острой инфекции нижних дыхательных путей, которая поражает паренхиму легкого в одном или обоих легких, известна как пневмония .Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах. Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в больницу. ВП далее делится на «типичный» и «атипичный». ГП развивается более чем через 48 часов после госпитализации.У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев. В этом упражнении рассматривается оценка и лечение типичной внебольничной пневмонии и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для пациентов.
Цели:
Объясните причины типичная внебольничная пневмония.
Опишите обследование пациента с типичной внебольничной пневмонией.
Обобщите варианты лечения типичной внебольничной пневмонии.
Изучить способы улучшения координации помощи между членами межпрофессиональной группы с целью улучшения результатов для пациентов, страдающих типичной внебольничной пневмонией.
Введение
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая паренхиму легких в одном или обоих легких, известна как пневмония.Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах.
Пневмония может быть разделена на 2 типа в зависимости от того, как инфекция передана:
Внебольничная пневмония (ВП): наиболее распространенный тип
Нозокомиальная пневмония
Больничная пневмония (HAP) )
Вентиляционная пневмония (ВАП)
Медицинская пневмония (HCAP)
Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в стационар. больница.ВП далее делится на «типичный» и «атипичный».
HAP развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев.
Этиология
Пневмония возникает вторично по отношению к воздушно-капельным инфекциям, в том числе бактериям, вирусам, грибам, паразитам.
Типичными бактериями, вызывающими пневмонию, являются S treptococcus pneumoniae , Staphylococcus aureus , группа A Streptococcus , Klebsiella pneumoniae , Haemophilus influenzae , Moraxella catarrhali отрицательные микроорганизмы и антимикробные организмы. Эти организмы можно легко культивировать на стандартных средах или увидеть при окрашивании по Граму, в отличие от атипичных организмов.
Streptococcus pneumoniae — это наиболее часто определяемая бактериальная причина ВП во всех возрастных группах во всем мире.Метициллин-устойчивый Staphylococcus aureu s (MRSA), Escherichia coli и другие Enterobacteriaceae являются преобладающими причинами HAP, VAP и HCAP.
Хотя необязательно иметь предрасполагающее условие для развития пневмонии, наличие таких факторов повышает вероятность развития легочной инфекции у человека. Любое состояние или заболевание, которое нарушает иммунный ответ хозяина, например, пожилой возраст (старше 65 лет), иммуносупрессия, диабет, муковисцидоз, рак легких и другие.Состояния, повышающие риск макро- или микроабсорбции, включают инсульт, судороги, анестезию, лекарственную интоксикацию. Курение сигарет, алкоголизм, недоедание, непроходимость бронхов опухолями — другие распространенные предрасполагающие условия.
Эпидемиология
Общий уровень ВП составляет 5-7 на 1000 человек в год. Частота ВП выше у мужчин и увеличивается с возрастом. Это чаще встречается в зимние месяцы. Комбинация пневмонии и гриппа вызывает высокую смертность и была восьмой по частоте причиной смерти в США и седьмой по частоте причиной смерти в Канаде в 2005 году.
Патофизиология
Легочная система и дыхательные пути постоянно подвергаются воздействию твердых частиц и патогенов окружающей среды. Здоровые дыхательные пути обычно содержат некоторые виды бактерий и не являются стерильными. Наиболее распространенный механизм, с помощью которого микроорганизмы или патогены достигают легких, известен как микроаспирация. Другими механизмами являются гематогенное распространение и макро-аспирация.
Однако легочные защитные механизмы, такие как кашлевой рефлекс, система мукоцилиарного клиренса, иммунный ответ, помогают поддерживать низкий уровень микробиома.ВП возникает, когда есть дефект в нормальной защите хозяина, или если вирулентный патоген подавляет иммунный ответ, или если имеется крупный инфекционный микробный инокулят. Инвазия и распространение этих вирулентных штаммов бактерий в паренхиме легких после микроабсорбции заставляет иммунный ответ хозяина срабатывать, что приводит к каскаду воспалительной реакции, вызывающей пневмонию.
Альвеолярный макрофаг — это преобладающая иммунная клетка, которая реагирует на бактерии нижних дыхательных путей. Однако более сильный иммунный ответ вступает в игру, когда подавляющий вирулентный патоген или большой инокулят заставляют эти альвеолярные макрофаги рекрутировать полиморфноядерные нейтрофилы (PMN) для фагоцитоза и поглощения этих бактерий.Альвеолярные макрофаги выделяют цитокины, а именно фактор некроза опухоли альфа и интерлейкины. Интерлейкин-8 и колониестимулирующий фактор гранулоцитов способствуют хемотаксису и созреванию нейтрофилов. Утечка альвеолярно-капиллярной мембраны из-за цитокинов может привести к снижению эластичности и, следовательно, к одышке. Цитокины, такие как IL-1 и TNF, могут вызывать такие конституциональные симптомы, как лихорадка. Бактериальная пневмония является результатом этой воспалительной реакции. Эти цитокины необходимы для иммунитета, но их избыток может привести к сепсису и полиорганной недостаточности.Организм пытается сбалансировать пагубные эффекты цитокинов за счет ослабления некоторых воспалительных механизмов с помощью IL-10.
Факторы микробной вирулентности и предрасполагающие условия хозяина делают человека более уязвимым к пневмонии. [3]
Гистопатология
В зависимости от пораженной области легкого пневмонию можно гистологически классифицировать на лобулярную, долевую, бронхопневмонию и интерстициальную. К основным типам острой бактериальной пневмонии относятся:
Бронхопневмония: Нисходящая инфекция началась вокруг бронхов и бронхиол, которая затем локально распространяется в легкие.Обычно поражаются нижние доли. Пятнистые участки уплотнения, представляющие скопление нейтрофилов в альвеолах и бронхах.
Долевая пневмония: Острое экссудативное воспаление всей доли. Равномерное уплотнение с полным или почти полным уплотнением доли легкого. Большинство этих случаев вызвано Streptococcus pneumoniae.
Долевая пневмония имеет 4 классических стадии воспалительной реакции, если ее не лечить, а именно:
Застой / уплотнение в первые 24 часа, когда легкие тяжелые, красные и заболоченные.Микроскопически характеризуется нагрубанием сосудов и внутриальвеолярным отеком. Присутствует много бактерий и мало нейтрофилов.
Красная гепатизация / ранняя консолидация начинается через 2–3 дня после консолидации и длится 2–4 дня и названа из-за плотной консистенции, напоминающей печень. Пораженное легкое красно-розовое, сухое, зернистое, безвоздушное. Нити фибрина заменяют отечную жидкость предыдущей фазы. Видны микроскопически отмеченный клеточный экссудат нейтрофилов, некоторые из которых показывают проглоченные бактерии, экстравазацию эритроцитов, слущенные эпителиальные клетки и фибрин в альвеолах.Альвеолярные перегородки становятся менее заметными из-за экссудата.
Серая гепатизация / поздняя консолидация происходит через 2-3 дня после красной гепатизации и длится от 4 до 8 дней. Легкое кажется серым с консистенцией, напоминающей печень, из-за фибрино-гнойного экссудата, прогрессирующего распада эритроцитов и гемосидерина. Начинают появляться макрофаги.
Разрешение и восстановление архитектуры легких начинается к восьмому дню. Ферментативное действие начинается в центре и распространяется по периферии, что приводит к разжижению предыдущего твердого фибринового содержимого и, в конечном итоге, к восстановлению аэрации.Макрофаги — это преобладающие клетки, содержащие нейтрофилы и мусор.
Токсикокинетика
Наиболее частой причиной типичной бактериальной пневмонии во всем мире является Pneumococcus . Полисахаридная капсула Streptococcus pneumoniae ингибирует связывание комплемента с поверхностью клетки и, следовательно, ингибирует фагоцитоз. Вирулентные пневмококковые белки, такие как протеаза IgA1, нейраминидаза, пневмолизин, автолизин и поверхностный белок А, дополнительно помогают организму противодействовать иммунному ответу хозяина и позволяют ему вызывать инфекцию у людей.
Генетические мутации, вызывающие активный отток лекарства и, в конечном итоге, резистентность, привели к увеличению числа устойчивых к лекарствам Streptococcus Pneumoniae (DRSP) за последние несколько лет.
Изменение пенициллин-связывающего белка повысило устойчивость к пенициллину и повысило уровень устойчивости к пенициллину. S. pneumoniae . Устойчивость к пенициллину возникает из-за неспособности связываться с клеточной стенкой микроба. [1] [2]
Анамнез и физика
Признаки и симптомы различаются в зависимости от тяжести заболевания.Общие симптомы бактериальной пневмонии включают жар, кашель, выделение мокроты (может присутствовать или отсутствовать). Цвет и качество мокроты позволяют определить микробиологическую этиологию. Бактериальная пневмония в основном проявляется слизисто-гнойной мокротой.
Плевритная боль в груди из-за локализованного воспаления плевры может наблюдаться при любом виде пневмонии, но чаще встречается при крупозной пневмонии. Также можно увидеть такие конституциональные симптомы, как усталость, головная боль, миалгия и артралгия.
Тяжелая пневмония может привести к одышке и одышке. В тяжелых случаях также могут проявляться спутанность сознания, сепсис и полиорганная недостаточность.
Тахипноэ, усиление голосового фримита, эгофония (изменения с E на A), тупость при перкуссии — основные клинические признаки, зависящие от степени консолидации и наличия / отсутствия плеврального выпота. При аускультации грудной клетки выявляются хрипы, хрипы, шумы бронхиального дыхания.
Частота дыхания тесно связана со степенью оксигенации и, следовательно, важна для определения степени тяжести.Гипоксия наблюдается при тяжелой пневмонии, которая приводит к гипервентиляции.
Оценка
Чтобы начать с оценки любой пневмонии, клиническое подозрение, основанное на тщательном анамнезе пациента и физическом осмотре, всегда должно сопровождаться рентгенографией грудной клетки, которая является наиболее важным начальным тестом.
Рентген грудной клетки не только показывает наличие заболевания и выявляет легочный инфильтрат, но также дает ключ к диагнозу, будь то долевой, интерстициальный, односторонний или двусторонний.Типичная бактериальная пневмония — это обычно крупозная пневмония с парапневмоническими плевральными выпотами. Однако рентген грудной клетки не может надежно отличить бактериальную причину от небактериальной. Когда лабораторные и клинические характеристики положительные, положительная рентгенограмма грудной клетки считается золотым стандартом диагностики пневмонии. Хотя компьютерная томография (КТ) является более надежным и точным тестом, ее использование ограничено из-за относительно высокого радиационного воздействия и высокой стоимости. Иногда это можно сделать при высоком клиническом синдроме в пользу пневмонии при отрицательном рентгеновском снимке грудной клетки.У госпитализированного пациента с высоким клиническим подозрением и отрицательной рентгенограммой следует начать эмпирическое презумптивное лечение антибиотиками с последующим повторным рентгенологическим исследованием грудной клетки через 24-48 часов.
Полный анализ крови (CBC) с дифференциалами, воспалительными биомаркерами СОЭ и реактанты острой фазы показаны для подтверждения признаков воспаления и оценки степени тяжести. Лейкоцитоз со смещением влево является серьезным нарушением анализа крови, тогда как лейкопения может возникнуть и указывает на плохой прогноз.
При подозрении на крупозную пневмонию следует провести окрашивание и посев мокроты по Граму. Наиболее специфическим диагностическим тестом при крупозной пневмонии является посев мокроты. Для правильного лечения очень важно определить причину.
Желательно проводить тест на грипп в зимние месяцы, поскольку сочетание гриппа и пневмонии приводит к летальному исходу.
CURB-65 и индекс тяжести пневмонии помогают в стратификации пациентов и определении необходимости госпитализации для лечения.
Обычные диагностические тесты не являются обязательными для амбулаторных пациентов с пневмонией, но госпитализированные пациенты должны пройти посев мокроты, посев крови и / или анализ мочи на антиген, желательно до начала антибактериальной терапии.
Торакоцентез, бронхоскопия, биопсия плевры или посев плевральной жидкости — это инвазивные тесты, которые проводятся очень редко.
Открытая биопсия легкого — это окончательный специфический диагностический тест. [6]
Лечение / ведение
Лечение зависит от тяжести заболевания.Важно определить, нужно ли лечить пациента в стационаре или амбулаторно. Для стратификации пациентов можно использовать шкалу тяжести пневмонии CURB-65 или расширенную шкалу CURB-65. Один балл для каждого фактора, который включает:
Путаница
Уремия (АМК более 20 мг / дл
Частота дыхания более 30 в минуту
Гипотония (САД менее 90 и ДАД менее более 60)
Возраст старше 65 лет
Пациенты с сопутствующими заболеваниями, такими как почечная недостаточность, болезнь печени, рак, хроническое заболевание легких, обычно лучше переносят стационарное лечение с помощью внутривенных препаратов.
Оценка по шкале CURB-65 больше или равная 2 является показанием для госпитализации. Оценка выше или равная 4 является показанием для приема в отделение интенсивной терапии (ОИТ) и более интенсивной терапии.
В зависимости от клинического ответа терапия показана от 5 до 7 дней. Благоприятный клинический ответ — разрешение тахипноэ, тахикардии, гипотензии; отсутствие лихорадки более 48 часов. В случае задержки ответа терапию следует продлить.
Эмпирическая терапия рекомендуется для следующих лиц:
Амбулаторное / негоспитализированное ведение пациентов: Эмпирическая терапия почти всегда бывает успешной и обычно не требуется тестирования.У пациентов без сопутствующих заболеваний монотерапия макролидами, такими как азитромицин и кларитромицин, является первым выбором. В качестве альтернативы можно использовать более новые фторхинолоны, такие как левофлоксацин, моксифлоксацин или гемифлоксацин. Терапия направлена против микоплазмы и хламидиоза пневмонии, которые являются частыми причинами менее тяжелой ВП. Пациенты с сопутствующими заболеваниями (хронические заболевания легких или сердца, диабет, курение, ВИЧ и др.) Хорошо справляются с применением только новых фторхинолонов или комбинации бета-лактама и макролидов.
Стационарное ведение без отделения интенсивной терапии: Рекомендуемая терапия включает только новые фторхинолоны или комбинацию бета-лактама / цефалоспоринов второго или третьего поколения и макролидов.
Стационарное отделение интенсивной терапии: Рекомендуемая терапия представляет собой комбинацию макролидов / нового фторхинолона и бета-лактама. У пациентов с риском аспирации можно применять ампициллин-сульбактам или эртапенем. Если есть риск заражения Pseudomonas, показана комбинация антипсевдомонадного бета-лактама с антипсевдомонадным фторхинолоном.Для MRSA следует добавить ванкомицин или линезолид. В случае таких осложнений, как эмпиема, требуется дренирование плевральной трубки. В случае множественных локализаций требуется хирургическая декортикация.
Все госпитализированные пациенты с положительным результатом теста на вирус гриппа должны получать осельтамивир независимо от начала заболевания.
После установления точной причины следует начать специфическую терапию. [3] [4] [5]
Дифференциальный диагноз
Астма или реактивное заболевание дыхательных путей
Вирусная пневмония
Пневмония, грибковая
Пневмония, атипичная бактериальная
- Bronchi
Астма
Острый и хронический бронхит
Ателектаз
Круп
Респираторный дистресс-синдром
- Аспирация инородного тела [6] Осложнения
Плевральный выпот
Эмпиема
Абсцесс легкого
Септицемия
Бактериемия
Легочный
Улучшение медицинской команды Результаты
Инфекционная болезнь легких — распространенное заболевание.Это требует межпрофессионального ухода и участия более чем одной узкой специальности. Этот ориентированный на пациента подход с участием врача и группы других специалистов в области здравоохранения, физиотерапевтов, респираторных терапевтов, медсестер, фармацевтов и групп поддержки, работающих вместе с пациентом, играет важную роль в повышении качества помощи пациентам с пневмонией. Это не только снижает частоту госпитализаций, но и положительно влияет на исход болезни. Для здоровых пациентов результаты лечения превосходны, но для пожилых людей и лиц с сопутствующими заболеваниями результаты остаются осторожными.
Непрерывное обучение / вопросы для повторения
Рисунок
Абсцесс легкого, компьютерная томография, компьютерная томография, толстостенное полостное поражение в правом легком — абсцесс, диффузные инфильтраты матового стекла, присутствующие в обоих легких, представляют пневмонию. Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее …)
Рисунок
Комбинация двух рентгеновских снимков, A представляет нормальную здоровую грудную клетку рентгенограмма, B представляет собой рентгеновский снимок грудной клетки, подтверждающий пневмонию, лихорадку Ку, патологию.Предоставлено Wikimedia Commons (общественное достояние)
Рисунок
Рентгеновский снимок легких пациента, показывающий инфекцию pneumocystis carinii, пневмонию. Предоставлено Национальным институтом здравоохранения (NIH)
Рисунок
MAI pneumonia. Изображение любезно предоставлено S Bhimji MD
Рисунок
Streptococcus Pneumoniae, пример антибиотикограммы. Предоставлено Zachary Sandman, BA
Ссылки
- 1.
- Yamaguchi M, Minamide Y, Terao Y, Isoda R, Ogawa T, Yokota S, Hamada S, Kawabata S.Nrc Streptococcus pneumoniae подавляет экспрессию капсулы и усиливает антифагоцитоз. Biochem Biophys Res Commun. 2009 декабрь 04; 390 (1): 155-60. [PubMed: 19799870]
- 2.
- Cools F, Torfs E, Vanhoutte B, de Macedo MB, Bonofiglio L, Mollerach M, Maes L, Caljon G, Delputte P, Cappoen D, Cos P. Streptococcus pneumoniae мутация гена galU оказывает прямое влияние на рост биопленок, прилипание и фагоцитоз in vitro и патогенность in vivo. Pathog Dis. 1 октября 2018 г .; 76 (7) [PubMed: 30215741]
- 3.
- Segreti J, House HR, Siegel RE. Принципы антибиотикотерапии внебольничной пневмонии в амбулаторных условиях. Am J Med. Июль 2005; 118 Дополнение 7А: 21С-28С. [PubMed: 15993674] ,
- , 4. ,
- , Пинеда, Л., Эль-Сол, А.А. Тяжелая внебольничная пневмония: подходы к терапии. Эксперт Opin Pharmacother. 2007 апр; 8 (5): 593-606. [PubMed: 17376015]
- 5.
- Лю Дж.Л., Сюй Ф., Чжоу Х., Ву XJ, Ши LX, Лу Р.К., Фаркомени А., Вендитти М., Чжао Ю.Л., Ло С.Ю., Дун XJ, Фальконе М.Исправление: Расширенный CURB-65: новая система баллов с превосходной эффективностью предсказывает тяжесть внебольничной пневмонии. Sci Rep.09 августа 2018; 8: 47005. [Бесплатная статья PMC: PMC6083369] [PubMed: 300]
- 6.
- Хаусвальдт Дж., Блашке С. [Одышка]. Интернист (Берл). 2017 сентябрь; 58 (9): 925-936. [PubMed: 28608125]
- 7.
- Берлинер Д., Шнайдер Н., Велте Т., Бауэрзахс Дж. Дифференциальная диагностика одышки. Dtsch Arztebl Int. 2016, 09 декабря; 113 (49): 834-845. [Бесплатная статья PMC: PMC5247680] [PubMed: 28098068]
Типичная бактериальная пневмония — StatPearls
Непрерывное обучение
Тяжелая форма острой инфекции нижних дыхательных путей, которая поражает паренхиму легкого в одном или обоих легких, известна как пневмония .Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах. Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в больницу. ВП далее делится на «типичный» и «атипичный». ГП развивается более чем через 48 часов после госпитализации.У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев. В этом упражнении рассматривается оценка и лечение типичной внебольничной пневмонии и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для пациентов.
Цели:
Объясните причины типичная внебольничная пневмония.
Опишите обследование пациента с типичной внебольничной пневмонией.
Обобщите варианты лечения типичной внебольничной пневмонии.
Изучить способы улучшения координации помощи между членами межпрофессиональной группы с целью улучшения результатов для пациентов, страдающих типичной внебольничной пневмонией.
Введение
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая паренхиму легких в одном или обоих легких, известна как пневмония.Это обычное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой по значимости причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах.
Пневмония может быть разделена на 2 типа в зависимости от того, как инфекция передана:
Внебольничная пневмония (ВП): наиболее распространенный тип
Нозокомиальная пневмония
Больничная пневмония (HAP) )
Вентиляционная пневмония (ВАП)
Медицинская пневмония (HCAP)
Внебольничная пневмония диагностируется у не госпитализированных пациентов или ранее амбулаторных пациентов в течение 48 часов после поступления в стационар. больница.ВП далее делится на «типичный» и «атипичный».
HAP развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на ИВЛ более 48 часов после интубации трахеи, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный медицинский контакт в течение последних 3 месяцев.
Этиология
Пневмония возникает вторично по отношению к воздушно-капельным инфекциям, в том числе бактериям, вирусам, грибам, паразитам.
Типичными бактериями, вызывающими пневмонию, являются S treptococcus pneumoniae , Staphylococcus aureus , группа A Streptococcus , Klebsiella pneumoniae , Haemophilus influenzae , Moraxella catarrhali отрицательные микроорганизмы и антимикробные организмы. Эти организмы можно легко культивировать на стандартных средах или увидеть при окрашивании по Граму, в отличие от атипичных организмов.
Streptococcus pneumoniae — это наиболее часто определяемая бактериальная причина ВП во всех возрастных группах во всем мире.Метициллин-устойчивый Staphylococcus aureu s (MRSA), Escherichia coli и другие Enterobacteriaceae являются преобладающими причинами HAP, VAP и HCAP.
Хотя необязательно иметь предрасполагающее условие для развития пневмонии, наличие таких факторов повышает вероятность развития легочной инфекции у человека. Любое состояние или заболевание, которое нарушает иммунный ответ хозяина, например, пожилой возраст (старше 65 лет), иммуносупрессия, диабет, муковисцидоз, рак легких и другие.Состояния, повышающие риск макро- или микроабсорбции, включают инсульт, судороги, анестезию, лекарственную интоксикацию. Курение сигарет, алкоголизм, недоедание, непроходимость бронхов опухолями — другие распространенные предрасполагающие условия.
Эпидемиология
Общий уровень ВП составляет 5-7 на 1000 человек в год. Частота ВП выше у мужчин и увеличивается с возрастом. Это чаще встречается в зимние месяцы. Комбинация пневмонии и гриппа вызывает высокую смертность и была восьмой по частоте причиной смерти в США и седьмой по частоте причиной смерти в Канаде в 2005 году.
Патофизиология
Легочная система и дыхательные пути постоянно подвергаются воздействию твердых частиц и патогенов окружающей среды. Здоровые дыхательные пути обычно содержат некоторые виды бактерий и не являются стерильными. Наиболее распространенный механизм, с помощью которого микроорганизмы или патогены достигают легких, известен как микроаспирация. Другими механизмами являются гематогенное распространение и макро-аспирация.
Однако легочные защитные механизмы, такие как кашлевой рефлекс, система мукоцилиарного клиренса, иммунный ответ, помогают поддерживать низкий уровень микробиома.ВП возникает, когда есть дефект в нормальной защите хозяина, или если вирулентный патоген подавляет иммунный ответ, или если имеется крупный инфекционный микробный инокулят. Инвазия и распространение этих вирулентных штаммов бактерий в паренхиме легких после микроабсорбции заставляет иммунный ответ хозяина срабатывать, что приводит к каскаду воспалительной реакции, вызывающей пневмонию.
Альвеолярный макрофаг — это преобладающая иммунная клетка, которая реагирует на бактерии нижних дыхательных путей. Однако более сильный иммунный ответ вступает в игру, когда подавляющий вирулентный патоген или большой инокулят заставляют эти альвеолярные макрофаги рекрутировать полиморфноядерные нейтрофилы (PMN) для фагоцитоза и поглощения этих бактерий.Альвеолярные макрофаги выделяют цитокины, а именно фактор некроза опухоли альфа и интерлейкины. Интерлейкин-8 и колониестимулирующий фактор гранулоцитов способствуют хемотаксису и созреванию нейтрофилов. Утечка альвеолярно-капиллярной мембраны из-за цитокинов может привести к снижению эластичности и, следовательно, к одышке. Цитокины, такие как IL-1 и TNF, могут вызывать такие конституциональные симптомы, как лихорадка. Бактериальная пневмония является результатом этой воспалительной реакции. Эти цитокины необходимы для иммунитета, но их избыток может привести к сепсису и полиорганной недостаточности.Организм пытается сбалансировать пагубные эффекты цитокинов за счет ослабления некоторых воспалительных механизмов с помощью IL-10.
Факторы микробной вирулентности и предрасполагающие условия хозяина делают человека более уязвимым к пневмонии. [3]
Гистопатология
В зависимости от пораженной области легкого пневмонию можно гистологически классифицировать на лобулярную, долевую, бронхопневмонию и интерстициальную. К основным типам острой бактериальной пневмонии относятся:
Бронхопневмония: Нисходящая инфекция началась вокруг бронхов и бронхиол, которая затем локально распространяется в легкие.Обычно поражаются нижние доли. Пятнистые участки уплотнения, представляющие скопление нейтрофилов в альвеолах и бронхах.
Долевая пневмония: Острое экссудативное воспаление всей доли. Равномерное уплотнение с полным или почти полным уплотнением доли легкого. Большинство этих случаев вызвано Streptococcus pneumoniae.
Долевая пневмония имеет 4 классических стадии воспалительной реакции, если ее не лечить, а именно:
Застой / уплотнение в первые 24 часа, когда легкие тяжелые, красные и заболоченные.Микроскопически характеризуется нагрубанием сосудов и внутриальвеолярным отеком. Присутствует много бактерий и мало нейтрофилов.
Красная гепатизация / ранняя консолидация начинается через 2–3 дня после консолидации и длится 2–4 дня и названа из-за плотной консистенции, напоминающей печень. Пораженное легкое красно-розовое, сухое, зернистое, безвоздушное. Нити фибрина заменяют отечную жидкость предыдущей фазы. Видны микроскопически отмеченный клеточный экссудат нейтрофилов, некоторые из которых показывают проглоченные бактерии, экстравазацию эритроцитов, слущенные эпителиальные клетки и фибрин в альвеолах.Альвеолярные перегородки становятся менее заметными из-за экссудата.
Серая гепатизация / поздняя консолидация происходит через 2-3 дня после красной гепатизации и длится от 4 до 8 дней. Легкое кажется серым с консистенцией, напоминающей печень, из-за фибрино-гнойного экссудата, прогрессирующего распада эритроцитов и гемосидерина. Начинают появляться макрофаги.
Разрешение и восстановление архитектуры легких начинается к восьмому дню. Ферментативное действие начинается в центре и распространяется по периферии, что приводит к разжижению предыдущего твердого фибринового содержимого и, в конечном итоге, к восстановлению аэрации.Макрофаги — это преобладающие клетки, содержащие нейтрофилы и мусор.
Токсикокинетика
Наиболее частой причиной типичной бактериальной пневмонии во всем мире является Pneumococcus . Полисахаридная капсула Streptococcus pneumoniae ингибирует связывание комплемента с поверхностью клетки и, следовательно, ингибирует фагоцитоз. Вирулентные пневмококковые белки, такие как протеаза IgA1, нейраминидаза, пневмолизин, автолизин и поверхностный белок А, дополнительно помогают организму противодействовать иммунному ответу хозяина и позволяют ему вызывать инфекцию у людей.
Генетические мутации, вызывающие активный отток лекарства и, в конечном итоге, резистентность, привели к увеличению числа устойчивых к лекарствам Streptococcus Pneumoniae (DRSP) за последние несколько лет.
Изменение пенициллин-связывающего белка повысило устойчивость к пенициллину и повысило уровень устойчивости к пенициллину. S. pneumoniae . Устойчивость к пенициллину возникает из-за неспособности связываться с клеточной стенкой микроба. [1] [2]
Анамнез и физика
Признаки и симптомы различаются в зависимости от тяжести заболевания.Общие симптомы бактериальной пневмонии включают жар, кашель, выделение мокроты (может присутствовать или отсутствовать). Цвет и качество мокроты позволяют определить микробиологическую этиологию. Бактериальная пневмония в основном проявляется слизисто-гнойной мокротой.
Плевритная боль в груди из-за локализованного воспаления плевры может наблюдаться при любом виде пневмонии, но чаще встречается при крупозной пневмонии. Также можно увидеть такие конституциональные симптомы, как усталость, головная боль, миалгия и артралгия.
Тяжелая пневмония может привести к одышке и одышке. В тяжелых случаях также могут проявляться спутанность сознания, сепсис и полиорганная недостаточность.
Тахипноэ, усиление голосового фримита, эгофония (изменения с E на A), тупость при перкуссии — основные клинические признаки, зависящие от степени консолидации и наличия / отсутствия плеврального выпота. При аускультации грудной клетки выявляются хрипы, хрипы, шумы бронхиального дыхания.
Частота дыхания тесно связана со степенью оксигенации и, следовательно, важна для определения степени тяжести.Гипоксия наблюдается при тяжелой пневмонии, которая приводит к гипервентиляции.
Оценка
Чтобы начать с оценки любой пневмонии, клиническое подозрение, основанное на тщательном анамнезе пациента и физическом осмотре, всегда должно сопровождаться рентгенографией грудной клетки, которая является наиболее важным начальным тестом.
Рентген грудной клетки не только показывает наличие заболевания и выявляет легочный инфильтрат, но также дает ключ к диагнозу, будь то долевой, интерстициальный, односторонний или двусторонний.Типичная бактериальная пневмония — это обычно крупозная пневмония с парапневмоническими плевральными выпотами. Однако рентген грудной клетки не может надежно отличить бактериальную причину от небактериальной. Когда лабораторные и клинические характеристики положительные, положительная рентгенограмма грудной клетки считается золотым стандартом диагностики пневмонии. Хотя компьютерная томография (КТ) является более надежным и точным тестом, ее использование ограничено из-за относительно высокого радиационного воздействия и высокой стоимости. Иногда это можно сделать при высоком клиническом синдроме в пользу пневмонии при отрицательном рентгеновском снимке грудной клетки.У госпитализированного пациента с высоким клиническим подозрением и отрицательной рентгенограммой следует начать эмпирическое презумптивное лечение антибиотиками с последующим повторным рентгенологическим исследованием грудной клетки через 24-48 часов.
Полный анализ крови (CBC) с дифференциалами, воспалительными биомаркерами СОЭ и реактанты острой фазы показаны для подтверждения признаков воспаления и оценки степени тяжести. Лейкоцитоз со смещением влево является серьезным нарушением анализа крови, тогда как лейкопения может возникнуть и указывает на плохой прогноз.
При подозрении на крупозную пневмонию следует провести окрашивание и посев мокроты по Граму. Наиболее специфическим диагностическим тестом при крупозной пневмонии является посев мокроты. Для правильного лечения очень важно определить причину.
Желательно проводить тест на грипп в зимние месяцы, поскольку сочетание гриппа и пневмонии приводит к летальному исходу.
CURB-65 и индекс тяжести пневмонии помогают в стратификации пациентов и определении необходимости госпитализации для лечения.
Обычные диагностические тесты не являются обязательными для амбулаторных пациентов с пневмонией, но госпитализированные пациенты должны пройти посев мокроты, посев крови и / или анализ мочи на антиген, желательно до начала антибактериальной терапии.
Торакоцентез, бронхоскопия, биопсия плевры или посев плевральной жидкости — это инвазивные тесты, которые проводятся очень редко.
Открытая биопсия легкого — это окончательный специфический диагностический тест. [6]
Лечение / ведение
Лечение зависит от тяжести заболевания.Важно определить, нужно ли лечить пациента в стационаре или амбулаторно. Для стратификации пациентов можно использовать шкалу тяжести пневмонии CURB-65 или расширенную шкалу CURB-65. Один балл для каждого фактора, который включает:
Путаница
Уремия (АМК более 20 мг / дл
Частота дыхания более 30 в минуту
Гипотония (САД менее 90 и ДАД менее более 60)
Возраст старше 65 лет
Пациенты с сопутствующими заболеваниями, такими как почечная недостаточность, болезнь печени, рак, хроническое заболевание легких, обычно лучше переносят стационарное лечение с помощью внутривенных препаратов.
Оценка по шкале CURB-65 больше или равная 2 является показанием для госпитализации. Оценка выше или равная 4 является показанием для приема в отделение интенсивной терапии (ОИТ) и более интенсивной терапии.
В зависимости от клинического ответа терапия показана от 5 до 7 дней. Благоприятный клинический ответ — разрешение тахипноэ, тахикардии, гипотензии; отсутствие лихорадки более 48 часов. В случае задержки ответа терапию следует продлить.
Эмпирическая терапия рекомендуется для следующих лиц:
Амбулаторное / негоспитализированное ведение пациентов: Эмпирическая терапия почти всегда бывает успешной и обычно не требуется тестирования.У пациентов без сопутствующих заболеваний монотерапия макролидами, такими как азитромицин и кларитромицин, является первым выбором. В качестве альтернативы можно использовать более новые фторхинолоны, такие как левофлоксацин, моксифлоксацин или гемифлоксацин. Терапия направлена против микоплазмы и хламидиоза пневмонии, которые являются частыми причинами менее тяжелой ВП. Пациенты с сопутствующими заболеваниями (хронические заболевания легких или сердца, диабет, курение, ВИЧ и др.) Хорошо справляются с применением только новых фторхинолонов или комбинации бета-лактама и макролидов.
Стационарное ведение без отделения интенсивной терапии: Рекомендуемая терапия включает только новые фторхинолоны или комбинацию бета-лактама / цефалоспоринов второго или третьего поколения и макролидов.
Стационарное отделение интенсивной терапии: Рекомендуемая терапия представляет собой комбинацию макролидов / нового фторхинолона и бета-лактама. У пациентов с риском аспирации можно применять ампициллин-сульбактам или эртапенем. Если есть риск заражения Pseudomonas, показана комбинация антипсевдомонадного бета-лактама с антипсевдомонадным фторхинолоном.Для MRSA следует добавить ванкомицин или линезолид. В случае таких осложнений, как эмпиема, требуется дренирование плевральной трубки. В случае множественных локализаций требуется хирургическая декортикация.
Все госпитализированные пациенты с положительным результатом теста на вирус гриппа должны получать осельтамивир независимо от начала заболевания.
После установления точной причины следует начать специфическую терапию. [3] [4] [5]
Дифференциальный диагноз
Астма или реактивное заболевание дыхательных путей
Вирусная пневмония
Пневмония, грибковая
Пневмония, атипичная бактериальная
- Bronchi
Астма
Острый и хронический бронхит
Ателектаз
Круп
Респираторный дистресс-синдром
- Аспирация инородного тела [6] Осложнения
Плевральный выпот
Эмпиема
Абсцесс легкого
Септицемия
Бактериемия
Легочный
Улучшение медицинской команды Результаты
Инфекционная болезнь легких — распространенное заболевание.Это требует межпрофессионального ухода и участия более чем одной узкой специальности. Этот ориентированный на пациента подход с участием врача и группы других специалистов в области здравоохранения, физиотерапевтов, респираторных терапевтов, медсестер, фармацевтов и групп поддержки, работающих вместе с пациентом, играет важную роль в повышении качества помощи пациентам с пневмонией. Это не только снижает частоту госпитализаций, но и положительно влияет на исход болезни. Для здоровых пациентов результаты лечения превосходны, но для пожилых людей и лиц с сопутствующими заболеваниями результаты остаются осторожными.
Непрерывное обучение / вопросы для повторения
Рисунок
Абсцесс легкого, компьютерная томография, компьютерная томография, толстостенное полостное поражение в правом легком — абсцесс, диффузные инфильтраты матового стекла, присутствующие в обоих легких, представляют пневмонию. Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее …)
Рисунок
Комбинация двух рентгеновских снимков, A представляет нормальную здоровую грудную клетку рентгенограмма, B представляет собой рентгеновский снимок грудной клетки, подтверждающий пневмонию, лихорадку Ку, патологию.Предоставлено Wikimedia Commons (общественное достояние)
Рисунок
Рентгеновский снимок легких пациента, показывающий инфекцию pneumocystis carinii, пневмонию. Предоставлено Национальным институтом здравоохранения (NIH)
Рисунок
MAI pneumonia. Изображение любезно предоставлено S Bhimji MD
Рисунок
Streptococcus Pneumoniae, пример антибиотикограммы. Предоставлено Zachary Sandman, BA
Ссылки
- 1.
- Yamaguchi M, Minamide Y, Terao Y, Isoda R, Ogawa T, Yokota S, Hamada S, Kawabata S.Nrc Streptococcus pneumoniae подавляет экспрессию капсулы и усиливает антифагоцитоз. Biochem Biophys Res Commun. 2009 декабрь 04; 390 (1): 155-60. [PubMed: 19799870]
- 2.
- Cools F, Torfs E, Vanhoutte B, de Macedo MB, Bonofiglio L, Mollerach M, Maes L, Caljon G, Delputte P, Cappoen D, Cos P. Streptococcus pneumoniae мутация гена galU оказывает прямое влияние на рост биопленок, прилипание и фагоцитоз in vitro и патогенность in vivo. Pathog Dis. 1 октября 2018 г .; 76 (7) [PubMed: 30215741]
- 3.
- Segreti J, House HR, Siegel RE. Принципы антибиотикотерапии внебольничной пневмонии в амбулаторных условиях. Am J Med. Июль 2005; 118 Дополнение 7А: 21С-28С. [PubMed: 15993674] ,
- , 4. ,
- , Пинеда, Л., Эль-Сол, А.А. Тяжелая внебольничная пневмония: подходы к терапии. Эксперт Opin Pharmacother. 2007 апр; 8 (5): 593-606. [PubMed: 17376015]
- 5.
- Лю Дж.Л., Сюй Ф., Чжоу Х., Ву XJ, Ши LX, Лу Р.К., Фаркомени А., Вендитти М., Чжао Ю.Л., Ло С.Ю., Дун XJ, Фальконе М.Исправление: Расширенный CURB-65: новая система баллов с превосходной эффективностью предсказывает тяжесть внебольничной пневмонии. Sci Rep.09 августа 2018; 8: 47005. [Бесплатная статья PMC: PMC6083369] [PubMed: 300]
- 6.
- Хаусвальдт Дж., Блашке С. [Одышка]. Интернист (Берл). 2017 сентябрь; 58 (9): 925-936. [PubMed: 28608125]
- 7.
- Берлинер Д., Шнайдер Н., Велте Т., Бауэрзахс Дж. Дифференциальная диагностика одышки. Dtsch Arztebl Int. 2016, 09 декабря; 113 (49): 834-845. [Бесплатная статья PMC: PMC5247680] [PubMed: 28098068]
Пневмония | Johns Hopkins Medicine
Что такое пневмония?
Пневмония — это инфекция одного или обоих легких, вызванная бактериями, вирусами или грибками.Это серьезная инфекция, при которой воздушные мешочки наполняются гноем и другой жидкостью.
Что вызывает пневмонию?
Существует более 30 различных причин пневмонии, сгруппированных по причинам. Основные виды пневмонии:
Бактериальная пневмония. Этот тип вызывается различными бактериями. Наиболее распространенным является Streptococcus pneumoniae . Обычно это происходит, когда организм каким-либо образом ослаблен, например, из-за болезни, плохого питания, старости или нарушения иммунитета, и бактерии могут проникать в легкие.Бактериальная пневмония может поражать людей любого возраста, но вы подвергаетесь большему риску, если злоупотребляете алкоголем, курите сигареты, ослаблены, недавно перенесли операцию, страдаете респираторным заболеванием или вирусной инфекцией или имеете ослабленную иммунную систему.
Вирусная пневмония. Этот тип вызывается различными вирусами, включая грипп (грипп), и является причиной примерно одной трети всех случаев пневмонии. У вас может быть больше шансов заболеть бактериальной пневмонией, если у вас вирусная пневмония.
Mycoplasma pneumonia. Этот тип имеет несколько другие симптомы и физические признаки и называется атипичной пневмонией. Это вызвано бактерией Mycoplasma pneumoniae . Обычно это вызывает легкую, широко распространенную пневмонию, которая поражает все возрастные группы.
Пневмонии прочие. Существуют и другие менее распространенные пневмонии, которые могут быть вызваны другими инфекциями, включая грибки.
Кто подвержен риску пневмонии?
Любой может заболеть пневмонией.Однако наибольшему риску подвержены следующие группы:
Каковы симптомы пневмонии?
Симптомы бактериальной пневмонии включают:
Голубоватый цвет губ и ногтей
спутанное психическое состояние или делирий, особенно у пожилых людей
Кашель с выделением зеленой, желтой или кровянистой слизи
Лихорадка
Сильное потоотделение
Потеря аппетита
Низкая энергия и сильная усталость
Учащенное дыхание
Учащенный пульс
Озноб
Острая или колющая боль в груди, усиливающаяся при глубоком дыхании или кашле
Одышка, усиливающаяся при физической активности
Ранние симптомы вирусной пневмонии такие же, как и при бактериальной пневмонии, за которыми может следовать:
Микоплазменная пневмония имеет несколько другие симптомы, в том числе сильный кашель с выделением слизи.
Как диагностируется пневмония?
Диагноз обычно ставится на основании вашего недавнего анамнеза (например, операция, простуда или путешествия) и степени заболевания. Основываясь на этих факторах, ваш лечащий врач может диагностировать пневмонию просто на основе тщательного анамнеза и физического осмотра. Для подтверждения диагноза можно использовать следующие тесты:
Рентген грудной клетки. Этот тест позволяет сфотографировать внутренние ткани, кости и органы, включая легкие.
Анализы крови. Этот тест можно использовать, чтобы определить, присутствует ли инфекция и распространилась ли инфекция в кровоток (посев крови). Анализ газов артериальной крови проверяет количество кислорода в кровотоке.
Посев мокроты. Этот тест проводится на материале, который кашляет из легких и попадает в рот. Его часто используют, чтобы узнать, есть ли в легких инфекция.
Пульсоксиметрия. Оксиметр — это небольшой прибор, который измеряет количество кислорода в крови. Небольшой датчик приклеен или прикреплен к пальцу. Когда машина включена, на датчике виден небольшой красный свет. Тест безболезненный, красный свет не нагревается.
КТ грудной клетки. В этой процедуре визуализации используется комбинация рентгеновских лучей и компьютерных технологий для получения четких, подробных горизонтальных или осевых изображений (часто называемых срезами) тела.Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычные рентгеновские снимки.
Бронхоскопия. Это прямое исследование бронхов (основных дыхательных путей легких) с помощью гибкой трубки (называемой бронхоскопом). Это помогает оценить и диагностировать проблемы с легкими, оценить закупорку и взять образцы ткани и / или жидкости для тестирования,
Посев плевральной жидкости. В этом тесте образец жидкости берется из плевральной полости. Это пространство между легкими и грудной стенкой. Через кожу между ребрами в плевральную полость вводится длинная тонкая игла. Жидкость набирается в шприц, прикрепленный к игле. Его отправляют в лабораторию, где проверяют, какие бактерии вызывают пневмонию.
Как лечится пневмония?
Лечение зависит от типа пневмонии. В большинстве случаев пневмонию лечат дома, но в тяжелых случаях можно лечить в больнице.Антибиотики используются при бактериальной пневмонии. Антибиотики также могут ускорить выздоровление от микоплазменной пневмонии и в некоторых особых случаях. Большинство вирусных пневмоний не требуют специального лечения. Обычно они поправляются сами.
Другое лечение может включать в себя хорошее питание, увеличение потребления жидкости, отдых, кислородную терапию, обезболивающие, контроль температуры и, возможно, лекарства от кашля, если кашель сильный.
Можно ли предотвратить пневмонию?
Проконсультируйтесь с вашим лечащим врачом о вакцинации.Грипп — частая причина пневмонии. По этой причине ежегодная прививка от гриппа может помочь предотвратить как грипп, так и пневмонию.
Есть еще пневмококковая вакцина. Он защитит вас от распространенной формы бактериальной пневмонии. Детям младше 5 лет и взрослым 65 лет и старше следует делать эту прививку.
Прививка от пневмококка также рекомендуется всем детям и взрослым, которые подвержены повышенному риску пневмококковой инфекции из-за других заболеваний.
Каковы осложнения пневмонии?
Большинство людей с пневмонией хорошо поддаются лечению, но пневмония может быть очень серьезной и даже смертельной.
У вас больше шансов получить осложнения, если вы пожилой человек, очень маленький ребенок, у вас ослабленная иммунная система или у вас серьезные медицинские проблемы, такие как диабет или цирроз. Осложнения могут включать:
Острый респираторный дистресс-синдром (ОРДС). Это тяжелая форма дыхательной недостаточности.
Абсцессы легких. Это карманы гноя, которые образуются внутри или вокруг легкого. Возможно, их потребуется опорожнить хирургическим путем
Дыхательная недостаточность. Для этого требуется дыхательный аппарат или вентилятор.
Сепсис. Это когда инфекция попадает в кровь. Это может привести к органной недостаточности.
Основные сведения о пневмонии
Пневмония — это инфекция одного или обоих легких, вызванная бактериями, вирусами или грибками.
Существует более 30 различных причин пневмонии, сгруппированных по причинам.Основными видами пневмонии являются бактериальная, вирусная и микоплазменная пневмония.
Кашель с выделением зеленой, желтой или кровянистой слизи — наиболее частый симптом пневмонии. Другие симптомы включают жар, озноб, одышку, упадок сил и сильную усталость.
Пневмонию часто можно диагностировать на основании тщательного анамнеза и физического осмотра. Также можно использовать тесты, используемые для проверки легких, анализы крови и анализы мокроты, которую вы откашливаете.
Лечение зависит от типа пневмонии. Антибиотики используются при бактериальной пневмонии. Это также может ускорить выздоровление от микоплазменной пневмонии и в некоторых особых случаях. Большинство вирусных пневмоний не требуют специального лечения и проходят самостоятельно. Другое лечение может включать здоровую диету, больше жидкости, отдых, кислородную терапию и лекарства от боли, кашля и контроля температуры.
Большинство людей с пневмонией хорошо поддаются лечению, но пневмония может вызвать серьезные проблемы с легкими и инфекционные заболевания.Это может быть даже смертельно опасно.
Четыре стадии пневмонии — Неотложная помощь BASS
Пневмония — это инфекция, вызывающая воспаление легких из-за бактерий. Во время пневмонии воздушные мешочки, также известные как альвеолы, заполняются воспалительными клетками. Легкие станут твердыми и наполненными гноем и жидкостью, что затруднит дыхание.
Инфекция пневмонии — это не шутки. Фактически, по данным ЮНИСЕФ, пневмония убивает больше детей, чем любая другая болезнь.Даже если вы объедините количество жертв СПИДа, кори и малярии, у вас все равно не будет числа, достаточно высокого, чтобы соответствовать количеству смертей, вызванных пневмонией. К этой опасной инфекции нельзя относиться легкомысленно. Хорошо знать четыре стадии пневмонии. Чем раньше вы распознаете болезнь, тем лучше для вашего выздоровления.
Застой
Эта стадия наступает в течение первых 24 часов после заражения пневмонией. Во время застоя в организме будет наблюдаться нагрубание сосудов, внутриальвеолярная жидкость и множество бактерий.Легкие будут очень тяжелыми и красными. Капилляры в стенках альвеол становятся переполненными, и инфекция распространяется на ворота и плевру. На этом этапе человек испытывает кашель и глубокое дыхание.
Красная гепатизация
Эта стадия наступает через два-три дня после заложенности. В этот момент легкие станут красными, твердыми и безвоздушными, напоминающими печень. Альвеолярные капилляры будут переполнены кровью, и закупорка сосудов будет сохраняться. Во время стадии красной гепатизации альвеолы будут содержать много эритроцитов, нейтрофилов, слущенных эпителиальных клеток и фибрина.
Серая гепатизация
Эта стадия наступает через два-три дня после красной гепатизации и является бессосудистой стадией. Легкие приобретут серовато-коричневый или желтый цвет из-за распада эритроцитов. Ваши легкие также будут казаться бледнее и суше, чем обычно. На этом этапе будет сохраняться экссудат фибрина.
Разрешение
Разрешение или полное выздоровление происходит, когда экссудат подвергается прогрессирующему ферментативному перевариванию.Это приведет к образованию мусора, который в конечном итоге реабсорбируется, поглощается макрофагами, кашляет или реорганизуется фибробластами.
Симптомы пневмонии
Симптомы пневмонии включают кашель (с зеленой, желтой или кровянистой слизью), лихорадку, озноб, одышку, тошноту, упадок сил, колющие боли в груди, поверхностное дыхание и потерю аппетита. При бактериальной пневмонии у человека может быть высокая температура. У них также могут быть синие губы ногтевого ложа, что связано с низким содержанием кислорода в крови.
Вирусная пневмония может развиться в течение нескольких дней и имеет симптомы, сходные с симптомами гриппа. К ним относятся лихорадка, головные боли, мышечные боли, слабость и сухой кашель. Если эти симптомы ухудшаются в течение нескольких дней и включают жар и посинение губ, человеку следует обратиться за медицинской помощью.
В зависимости от типа пневмонии у некоторых могут даже не проявляться симптомы. У пожилых людей и младенцев обычно наблюдается меньше симптомов. Младенец может рвать, кашлять и проявлять беспокойство, в то время как у пожилого человека может быть низкая температура и внезапное умственное расстройство.
Заразна ли пневмония?
Хотя пневмония изначально поражает не всех, некоторые микробы, связанные с пневмонией, могут передаваться от человека к человеку. Многие вирусы, которые легко передаются от человека к человеку, могут вызывать пневмонию. Как распространяется пневмония? Пневмония может передаваться через кашель или чихание, которое не накрывается должным образом, при совместном использовании напитков или столовых приборов, при прикосновении к предметам, используемым носителем (например, салфеткам), и особенно при нерегулярном мытье рук.
Где найти помощь при пневмонии
Если вы считаете, что заболели пневмонией, важно как можно скорее обратиться за помощью. Вы можете обнаружить, что в обычном кабинете врача вас попросят подождать несколько дней, но с BASS Urgent Care вас сразу же увидят. Мы полностью оборудованы для диагностики и лечения пневмонии, а также других инфекций. С нашей помощью мы можем помочь вам начать прием надлежащих лекарств и улучшить ваше самочувствие.