Причина шелушение пяток: Микоз стоп: причины, симптомы и лечение
Шелушатся ножки у ребенка. Почему у ребенка шелушится кожа на пальцах ног и пятках. Облезает кожа на пальцах рук и ног: причины
Многие мамы не сразу замечают у ребенка шелушение кожи на пальцах ног и пятках, поэтому длительно не обращаются за помощью. Чаще всего они самостоятельно стараются устранить дефект жирным кремом. Распространенная причина шелушения – кожное заболевание, которое таким способом не устранить. Поэтому перед нанесением любого средства лучше проконсультироваться со специалистом.
Импетиго является инфекционным заболеванием, которое обычно возникает у детей в возрасте от 2 до 6 лет. Это инфекция, вызванная стрептококком или стафилококком. Появление небольших оснований, которые легко ломаются и оставляют красноватую, влажную кожу.
Большие и сильные основы. Основания в основном расположены во рту и носу, но могут распространяться в другие области. Воспалительные шейные лимфатические узлы. Если вы заметили эти симптомы у своего ребенка, вы должны обратиться к врачу.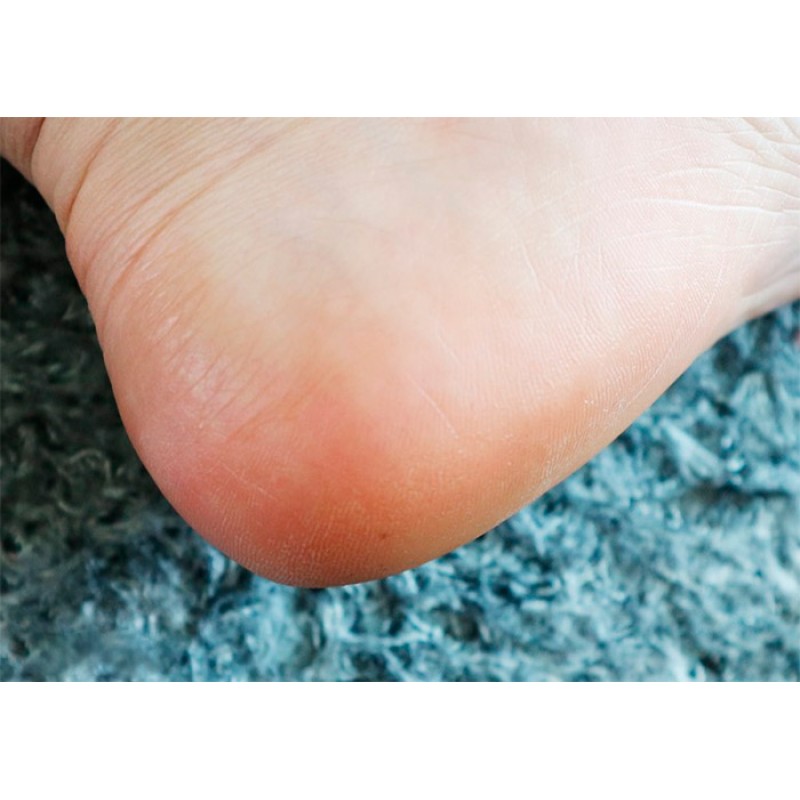
Почему кожа шелушится у ребенка на ногах
Эпидермису ребенка сложно удерживать влагу. С шелушением приходится сталкиваться в основном весной и осенью, когда меняются погодные условия и не хватает витаминов. Установлены следующие причины, при которых у ребенка облезает кожа на пальцах и пятках:
- Дефицит витаминов.
- Недостаточный прием воды.
- Неправильное или некачественное детское ухаживающее средство.
- Обветривание или перегревание.
- Купание малыша в воде с высоким содержанием хлора.
- Аллергическая реакция.
- Заболевания эпидермиса стоп.
Со многими проблемами справляются лекарства, которые наносятся только на пораженные участки. Заболевания, проявляющиеся шелушением, лечат длительно. Ребенок должен принимать препарат внутрь и для большей эффективности назначают лекарство с нанесением на поврежденную кожу.
Бородавки — это похожие на кожу рост, которые обычно идентифицируются на руках и на подошвах. Они имеют округлую или овальную форму и являются общей привязанностью среди детей. После вреда они вступают в контакт со всеми вещами и предметами, которые могут быть источником инфекции.
Как лечить и когда пора обращаться к врачу?
Бородавки являются заразными: они могут передаваться от одного ребенка другому или взрослым. Они, как правило, исчезают спонтанно, а также снова появляются. Лечение бородавок осуществляется либо на основе натуральных средств, либо путем хирургического вмешательства, чтобы удалить их. Однако удаление морщин не рекомендуется для маленьких детей, так как они могут исчезнуть сами по себе. Чиругическое вмешательство является слишком агрессивным, чтобы быть реализованным среди детей, и особенно для этой болезни, которая может быть отменена сама по себе.
Сухая кожа с шелушением в участках пальцев и пяток при дефиците витаминов требует приема витаминов группы А, Е. Детский организм растет интенсивно, и ему необходимо много полезных веществ. К продуктам, богатым микроэлементами, относят:
Детский организм растет интенсивно, и ему необходимо много полезных веществ. К продуктам, богатым микроэлементами, относят:
- цитрусовые;
- рыбу;
- мясо;
- кисломолочные продукты;
- овощи и фрукты в свежем виде.
Облезать верхние слои начинают при недостатке влаги. Мама должна давать малышу больше пить и увлажнять кожу детским кремом. Если он не подходит, специалист подбирает другое средство.
Сердечные раздражения являются наиболее распространенными среди детей и детей. Они возникают в виде красных кожных высыпаний. На области кожи, где края подгузника постоянно протираются. В формальных складки кожи. В местах, где одежда затягивается на теле и т.д.
Эти раздражения не являются серьезными или сложными, но это признак того, что ребенок перегрет. Удалите пальто, переместите ребенка в прохладную комнату и нанесите крем на основе гидрокортизона на пораженные участки, чтобы уменьшить боль или зуд. Если он лихорадит, ему или ей может быть дано лекарство, чтобы уменьшить его. Предпочтительно, если ваш ребенок получает лихорадку, обратитесь к врачу.
Предпочтительно, если ваш ребенок получает лихорадку, обратитесь к врачу.
Сухость и шелушение поверхности не всегда вызваны внешними факторами: порой данные симптомы сигнализируют о наличии заболевания.
Неправильная или низкого качества обувь перегревает ноги или, напротив, не греет и вызывает переохлаждение. Подошвы не дышат, а условия постоянной влажности приводят к грибковым заболеваниям или раздражению.
Контактный дерматит — скорее реакция на кожу, вызванная контактом с определенными веществами, продуктами питания, средствами по уходу, растениями или другими предметами. Раздражение при этом типе дерматита происходит примерно через 48 часов после воздействия.
Особенности десквамации на разных участках
Существует незначительная симптоматика, проявляемая. Легкое покраснение кожи. Но есть еще более серьезные реакции на несовершеннолетнего. Повышенное покраснение кожи. Контактный дерматит обычно безвреден и исчезает вскоре после устранения триггерного фактора.
Особенно это важно для детей, покровы у которых нежные, и любой агрессивный агент способен их повредить. Избыточное содержание хлора в воде или аллергия часто сопровождаются шелушением кожи, но к нему прибавляется еще зуд и покраснение.
Способы лечения при шелушении кожи на стопах у ребенка
Проводится комплексное лечение с исключением фактора, провоцирующего облезание покровов на ступнях. Оно включает:
Болезнь рук — ящура
Это довольно редкое условие, но специфическое для детства. Заболевание рук, ног и рта вызвано энтеровирусами. Раздражение рук, ног и рта через небольшие основания, которые не показывают зуд. Иногда они также появляются на бороде или вдоль ног. Симптомы похожи на грипп, особенно лихорадка.
Его можно передавать очень легко. Используется подгузник. Контакт с жидкостью из сформированных везикул. Лечение включает введение ацетомифена или лекарственного средства на основе ибупрофена. Рекомендуется потреблять большое количество жидкости.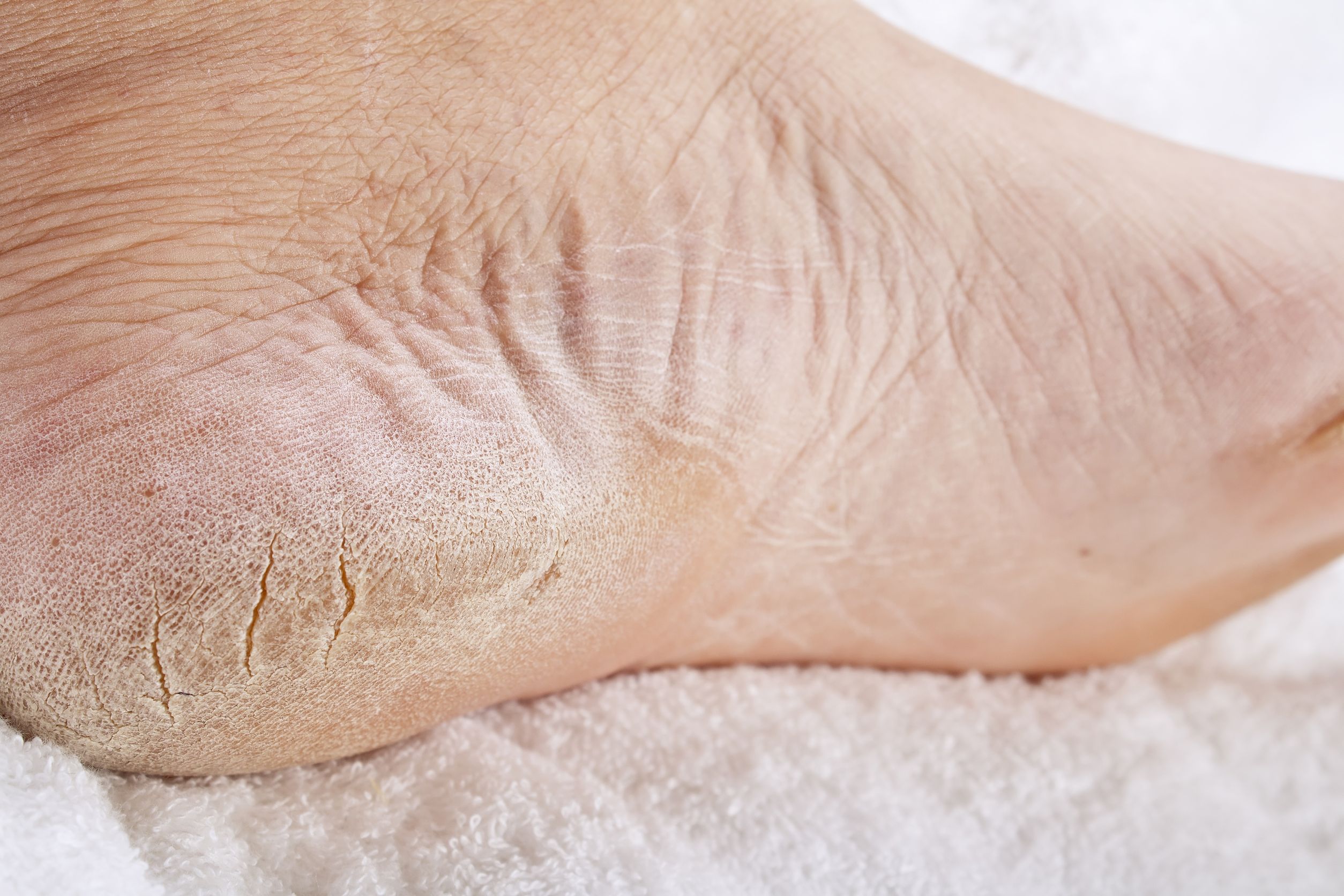 В большинстве случаев эта болезнь исчезает сама по себе примерно через неделю.
В большинстве случаев эта болезнь исчезает сама по себе примерно через неделю.
Все лечебные мероприятия начинаются с коррекции питания. Если малыша мама кормит грудью, то продукты, которые она употребляет, должны быть богаты витаминами. Аллергены, фастфуд, газированные напитки, соленое, жареное и жирное лучше всего исключать из рациона.
Это самая известная форма экземы и не имеет известной причины. Считается, что у тех, у кого есть клиническая картина аллергии, астмы или ослабленной иммунной системы, наиболее вероятно, будет иметь это заболевание. Раздражение распространяется на большие части кожи.
Лечение может проводиться дома путем введения лекарственного средства для снятия зуда или применения лосьонов на местном уровне с той же целью. Рекомендуется пропитывать в холодной воде травмы. Рекомендуется использовать холодную воду и использовать другие методы очистки, чем мыло. Одежда также должна быть из натуральных волокон.
Матери при кормлении грудью нужно выпивать 2-2,5 литра воды в сутки, а потребность ребенка в жидкости зависит от его возраста и здоровья.
Кроме режима питания, выбирают правильную обувь, изготовленную из качественного материала. В ней ноги не должны потеть или замерзать.
Большое внимание следует уделить покровам на ступнях, если шелушение вызвано заболеванием. Оно характерно для псориаза, грибковых поражений, чесотки и лишая. Нужны медикаментозные средства, применяемые местно (Ламизил, Микоспор, Экзодерил) или системно (Дифлюкан, Экзифин, Тербизил).
Кратность нанесения и способ приема (наружно или внутрь) определяет только врач. Когда состояние улучшается, бросать терапию нельзя, ведь симптомы обязательно вернутся. Необходимо завершить назначенный курс, чтобы полностью вылечить заболевание.
Шелушение большими чешуйками и пластинками – симптом псориаза, требующего гормональных средств.
Экзема или дерматоз требуют антибиотикотерапии, НПВС и противозудных средств. Псориаз устраняют мазями с содержанием гормонов. В терапии красной волчанки не обойтись без иммуномодулирующих и противовоспалительных лекарств.
При чесотке проводят не только лечение малыша, но и людей, его окружающих. Все нательное и постельное белье проглаживается, включая швы. Для лечения используются мази на основе серы.
Однократно в течение дня делают ванночки. Заживляют шелушение на ногах травы – ложный сбор, череда и чистотел. После процедуры стопы укрывают полотенцем и осушают промокающими движениями с исключением растирания. Через 15-20 минут наносят питательный детский крем.
Витамины и правильный уход в большинстве случае позволяют избежать состояния, когда у ребенка шелушится кожа на пальцах ног и пятках. Появление этого симптома должно служить причиной для немедленного обращения к специалисту, чтобы вовремя вылечить малыша и избежать осложнений.
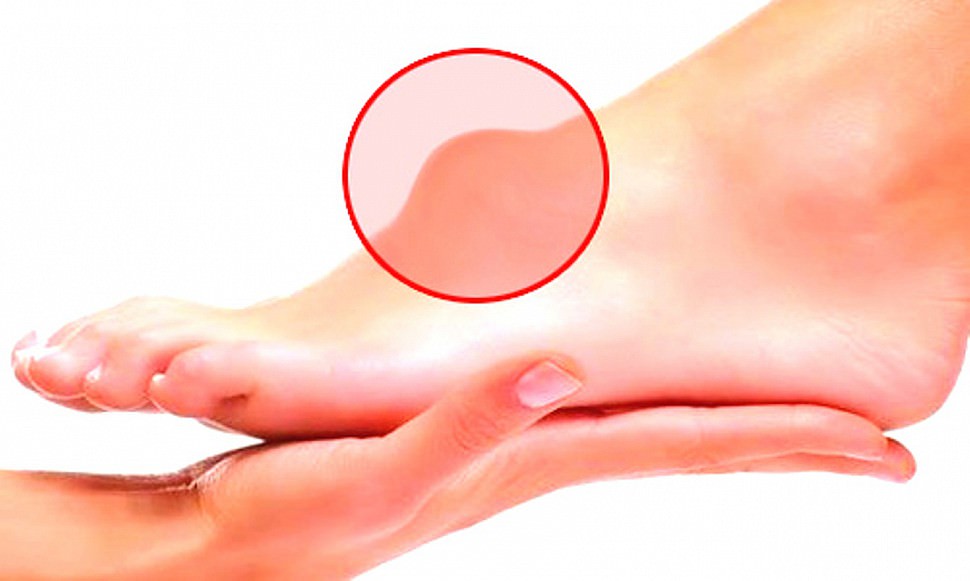
Чрезмерная сухость кожи на ногах может стать настоящей проблемой. А если она еще и шершавая и шелушится, то пора предпринимать активные меры. Ведь это не только выглядит неэстетично, но и доставляет массу неприятных ощущений. Однако увлажняющих косметических средств зачастую недостаточно, чтобы устранить дефект.
Основные причины, вызывающие шелушение и сухость кожи стоп, сводятся к следующему:
1. Недостаток влаги в верхнем слое эпидермиса. При этом обычно появляется чувство стянутости. Шелушится кожа на ногах из-за дефицита влаги, возникшего после нарушения кровообращения. Из-за этого ткани не получают необходимого питания и плохо увлажняются.
2. Синтетическая одежда не дает коже дышать, из-за чего та начинается чесаться, возникает раздражение.
3. Сухость кожных покровов может вызываться варикозным расширением вен.
4. Скудный рацион, несбалансированное питание и частые диеты. Дефицит витаминов и минеральных веществ часто провоцирует сухость и шелушение кожи стоп.
5. Использование некачественной косметики для ухода за кожей ног. Эпидермис не получает увлажнения извне и начинает шелушиться и чесаться. Кроме того, обычно возникает покраснение и зуд.
6.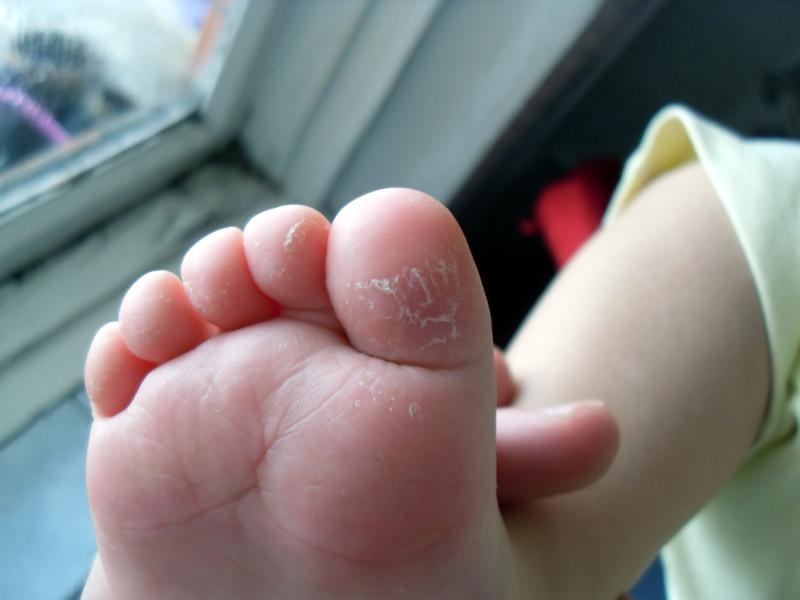 Если кожа между пальцами ног начала шелушиться, то, скорее всего, это грибковое заболевание. При этом появляется покраснение, отечность и зуд.
Если кожа между пальцами ног начала шелушиться, то, скорее всего, это грибковое заболевание. При этом появляется покраснение, отечность и зуд.
7. Недостаточное очищение стоп от ороговевших частичек и грязи. В результате человек имеет огрубевшую и шелушащуюся кожу на ступнях.
8. Вредные привычки негативно сказываются на здоровье всего организма, и в частности на состоянии кожи стоп, вызывая ее сухость и шелушение.
9. Хронические болезни, такие как псориаз, сахарный диабет и экзема, провоцируют сильное шелушение и сухость.
10. Сухая кожа ступней обычно наблюдается при гормональном дисбалансе.
11. Шелушение и покраснение кожи, сопровождающиеся зудом, вызывают такие заболевания, как контактный дерматит и нейродермит, аллергические реакции различной этимологии.
Нужно понимать, что кожа шелушится не без причины, скорее всего в организме произошел какой-то сбой.
Как лечить и когда пора обращаться к врачу?
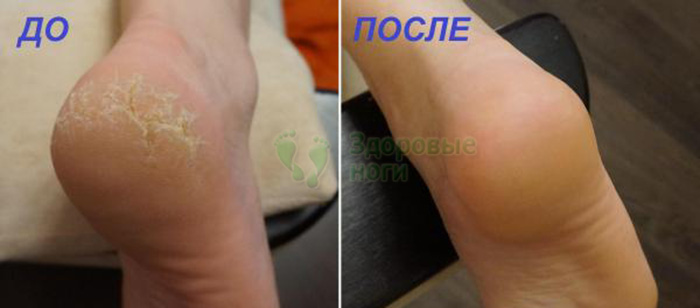
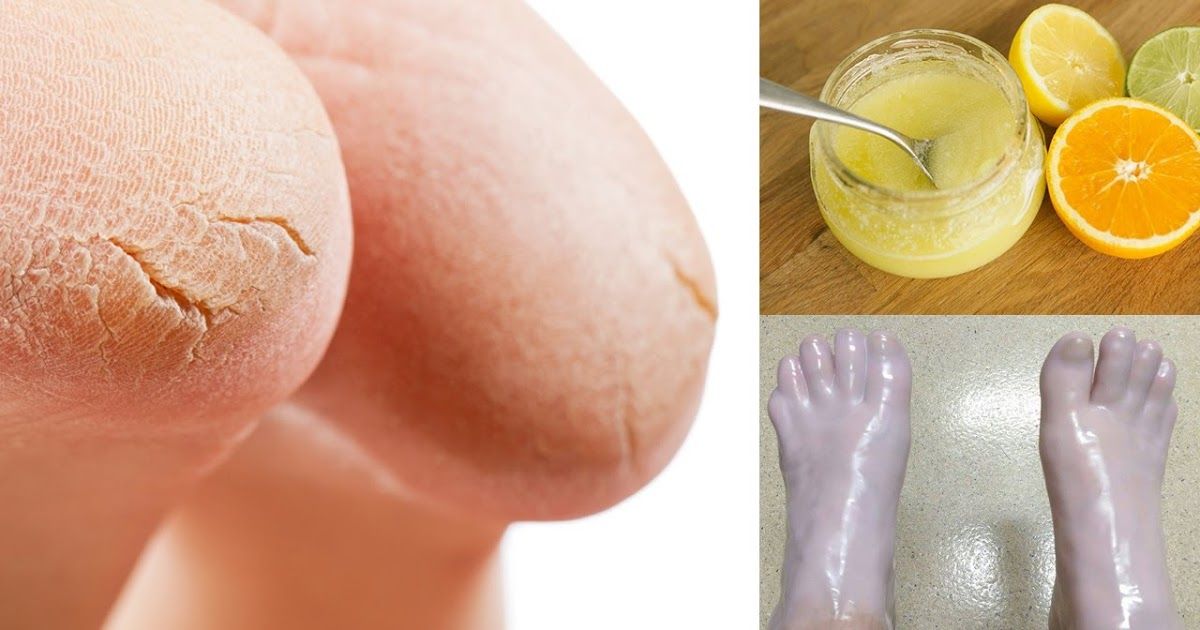
Для сухой кожи необходимо ежедневные проводить ножные ванночки с питательными и расслабляющими составами. После них рекомендуется нанести специальные увлажняющие средства. Раскрывшиеся поры будут лучше воспринимать полезные вещества и влагу.
После них рекомендуется нанести специальные увлажняющие средства. Раскрывшиеся поры будут лучше воспринимать полезные вещества и влагу.
Если шелушение и покраснение наблюдается в каком-либо определенном месте, то нужно ежедневно наносить на него жирные крема и масла. После того, как состав впитается, надевают носки из хлопчатобумажной ткани. Необходимо следить за тем, чтобы одежда была изготовлена из дышащих материалов, и избегать синтетики.
Наиболее простым и доступным средством от шелушащейся сухой кожи является хозяйственное мыло. Перед сном ежедневно намыливают ступни ног и дают им высохнуть. Так повторяют в течение 3 суток. Моют ноги только утром.
Делают ванночки для ног с поваренной солью через день. Для этого столовую ложку сырья растворяют в литре воды. Благодаря такой процедуре кожный покров продезинфицируется и очистится. Для того чтобы немного смягчить стопы, в воду добавляют соду.
Эффективными являются травяные ванночки, которые делают ежедневно, используя отвары из крапивы, ромашки и календулы. Растения помогут успокоить и восстановить кожный покров на стопах. Процедура должна длиться полчаса.
Растения помогут успокоить и восстановить кожный покров на стопах. Процедура должна длиться полчаса.
Одним из действенных средств для сухой кожи стоп являются обертывания, например, такие:
- Подогревают на водяной бане 100 мл растительного масла, добавляют в него 2 желтка. Смазывают составом ступни, оборачивают их полиэтиленом и надевают теплые носки. Увлажняющее обертывание длится час.
- Делают пасту из 30 г картофельного крахмала и воды. Добавляют предварительно смешанные 3 столовые ложки жирного крема и 50 г ромашкового отвара. Смазывают проблемные участки и оставляют на полчаса. Затем ноги моют. Процедура питает и успокаивает раздраженную кожу.
- Смешивают по 50 г свекольного и морковного сока с 2 столовыми ложками питательного крема. Наносят средство туда, где имеется шелушение на стопе и пальцах на ногах. Оборачивают их полиэтиленовой пленкой и выжидают полчаса. Обертывание напитает кожу витаминами и шелушение прекратится.
Все эти средства помогут решить проблему, только если вызвана она плохим уходом, авитаминозом или влиянием негативных внешних факторов.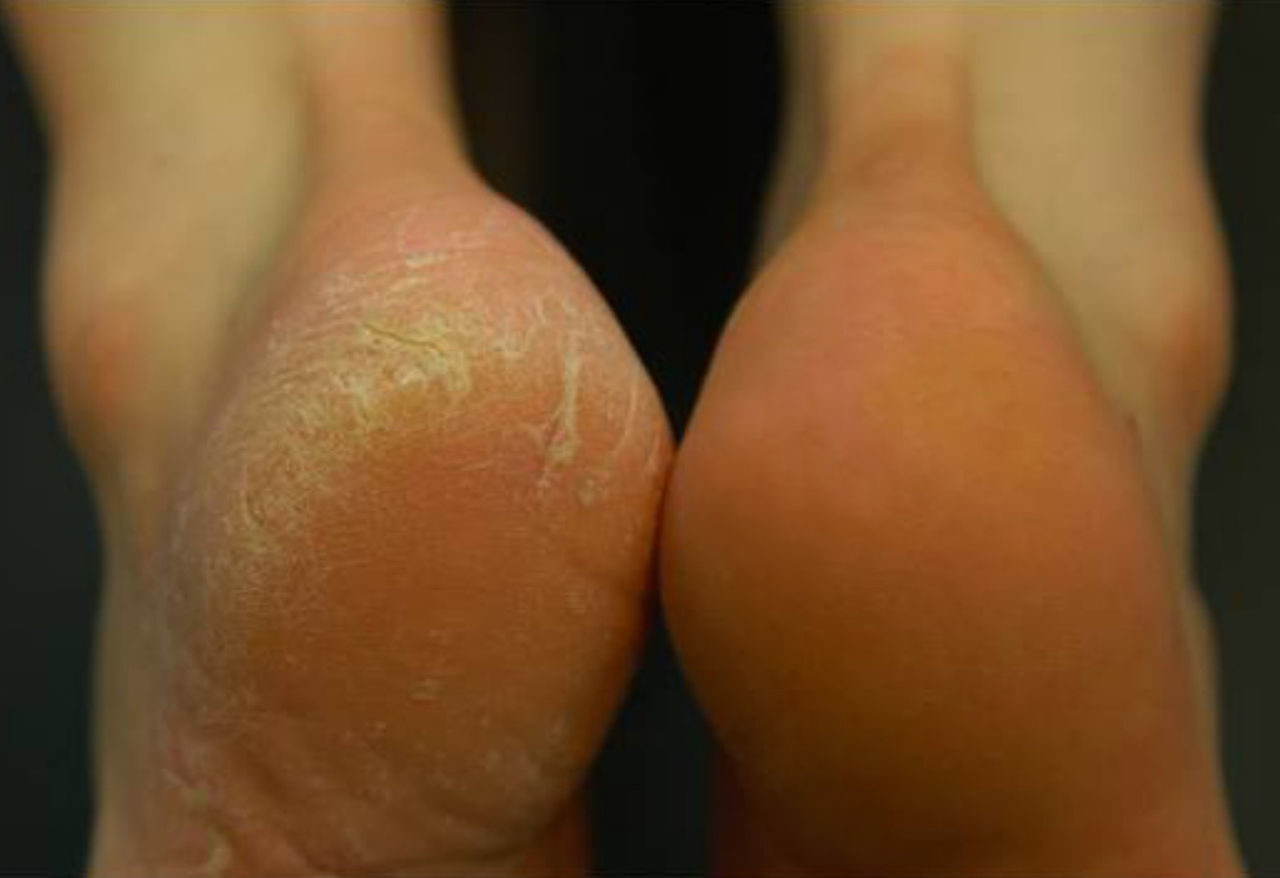 При наличии заболеваний следует обратиться к специалисту. Если причиной шелушащейся и раздраженной кожи стала аллергия, то используют антигистаминные препараты для перорального и наружного применения.
При наличии заболеваний следует обратиться к специалисту. Если причиной шелушащейся и раздраженной кожи стала аллергия, то используют антигистаминные препараты для перорального и наружного применения.
Так как самостоятельно определить причину шелушащейся и сухой кожи достаточно трудно, то при первых признаках лучше обратиться к врачу. После осмотра терапевта, дерматолога и проведения анализов клиническая картина обычно становится ясной.
При серьезных дерматологических заболеваниях самолечение недопустимо. При появлении на коже стоп кровоточащих язвочек и трещин можно заподозрить инфекционное поражение. Особенно если ощущается сильный зуд.
Причины и лечение шелушения стоп у детей
Шелушение кожи стоп у детей возникает по причине:
- дефицита витаминов А, В, D, E;
- употребления недостаточного количества жидкости;
- обветривания или перегрева;
- раздражения при постоянном соприкосновении с синтетическими тканями;
- купания в хлорированной воде;
- перемены климата;
- аллергической реакции на внешние и внутренние раздражители.

Лечение в этом случае не требуется. Достаточно устранить причину, которая вызывает негативную реакцию. Если имеет место дефицит влаги, то можно делать ножные ванночки, активнее использовать увлажняющую и питательную косметику для детей. Помогут специальные средства на молочной и масляной основе. Они как бы запечатывают влагу в коже.
При нарушении водно-электролитного баланса на фоне обезвоживания необходимо увеличивать ежедневно употребляемый объем жидкости. Рекомендуется также пересмотреть рацион ребенка, включив в него больше витаминизированных продуктов, а в период межсезонья принимать минеральные комплексы.
Причиной шелушащегося кожного покрова ног могут служить и следующие заболевания:
- Эпидермофития стоп. Болезнь поражает не только кожу, но и ногти. Проявляется она шелушением, появлением красных бляшек, пузырьков и пятен. Ощущается умеренный зуд.
- Шелушение кожи на пальцах ног, зуд и высыпания часто бывают вызваны различными видами грибковой инфекции.

- Отрубевидный лишай проявляет себя в виде шелушащихся пятен на коже, в том числе и стоп.
- Шелушащиеся бляшки на местах сгибов – локтях, коленях, а также стопах являются признаком чешуйчатого лишая или псориаза.
- Сильно шелушащаяся кожа стоп, ладоней и подушечек пальцев выдает присутствие в организме золотистого стафилококка.
При шелушении кожного покрова, вызванном каким-либо заболеванием, необходимо обратиться к врачу. Так, при обнаружении грибка назначаются антимикотические препараты общего и местного действия. При диагностировании псориаза у ребенка часто прописываются гормональные, мази, которые помогают снять воспаление и устранить шелушение, а также успокоительные и противоаллергические средства. Устойчивого эффекта удается добиться при использовании физиотерапии и фитопрепаратов.
При подозрении на любое из этих заболеваний необходимо не заниматься самолечением, а срочно обратиться к врачу.
Профилактические меры
После того как от проблемы удалось избавиться, нужно позаботиться о том, чтобы она не возобновилась. Для этого стоит придерживаться профилактических рекомендаций:
Для этого стоит придерживаться профилактических рекомендаций:
- Своевременно проводить диагностику и лечить заболевания, которые вызывают сухость кожи ног. Если стопы стали чесаться, то необходимо обратиться к дерматологу.
- Сбалансировать свое питание, принимать витаминные препараты в межсезонье.
- Не использовать слишком часто диеты.
- Не применять при мытье ног обычное мыло, которое сильно сушит кожу.
- Вовремя избавляться от ороговевших клеток при помощи скрабов.
- После любых водных процедур наносить на стопы увлажняющее молочко, косметическое масло или крем.
- Носить носки и колготы из натуральных материалов.
- Подбирать удобную обувь, которая не жмет и не натирает.
Не стоит игнорировать сигналы организма и при первых признаках заболевания следует обращаться за квалифицированной помощью.
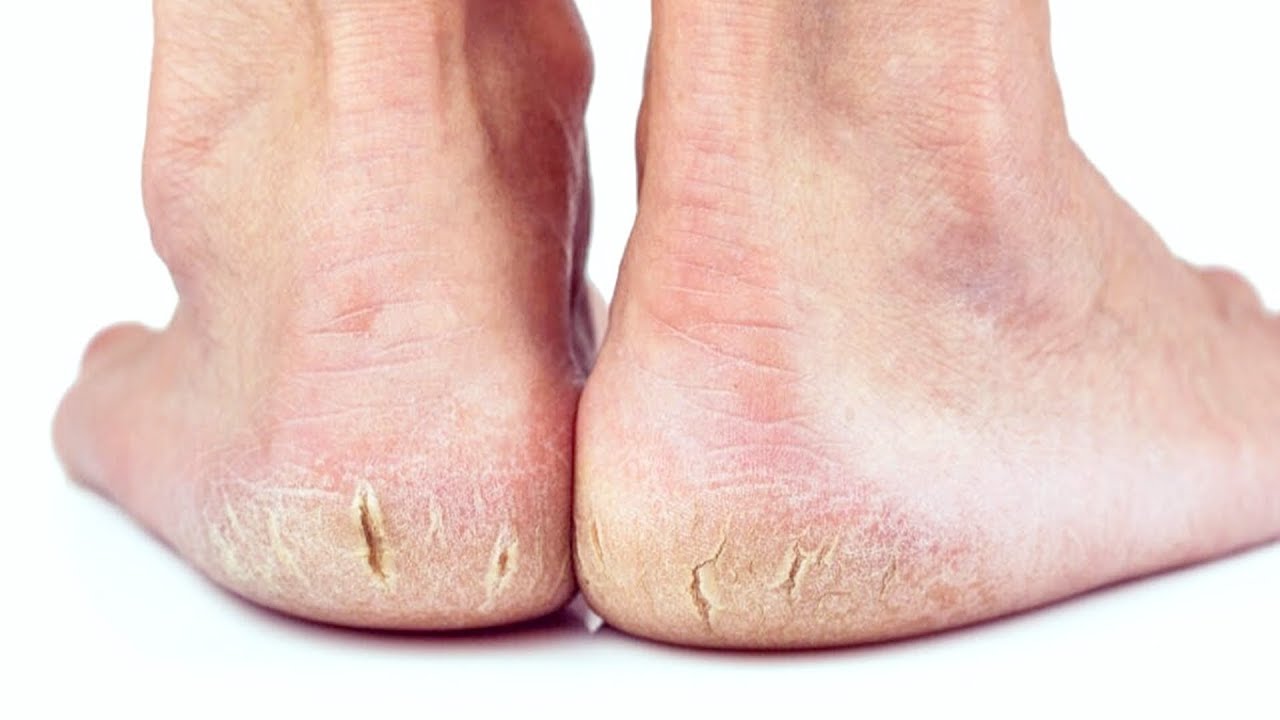
Трещины на ступнях — причины и лечение
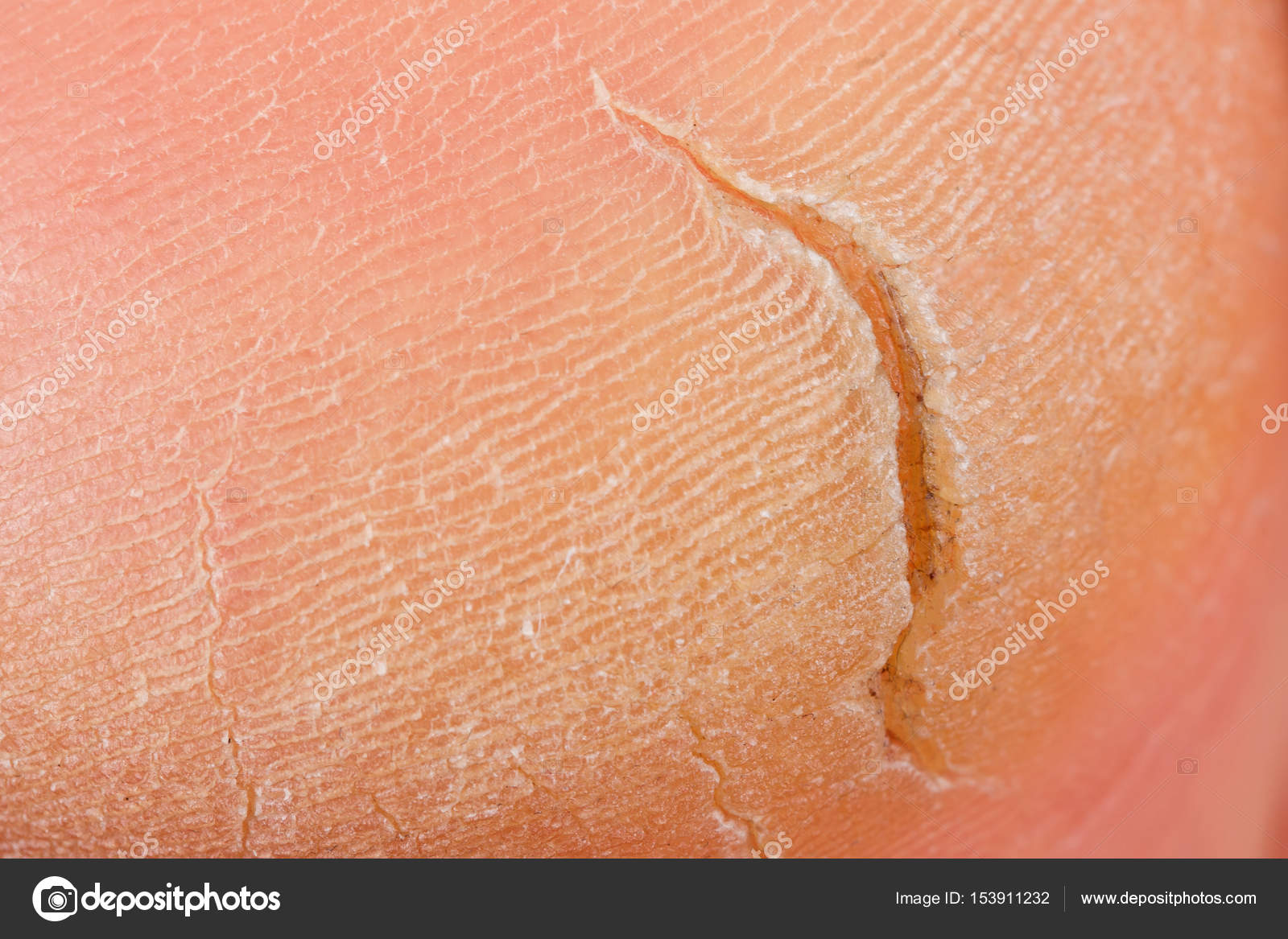
Трещины на ступнях редко появляются внезапно.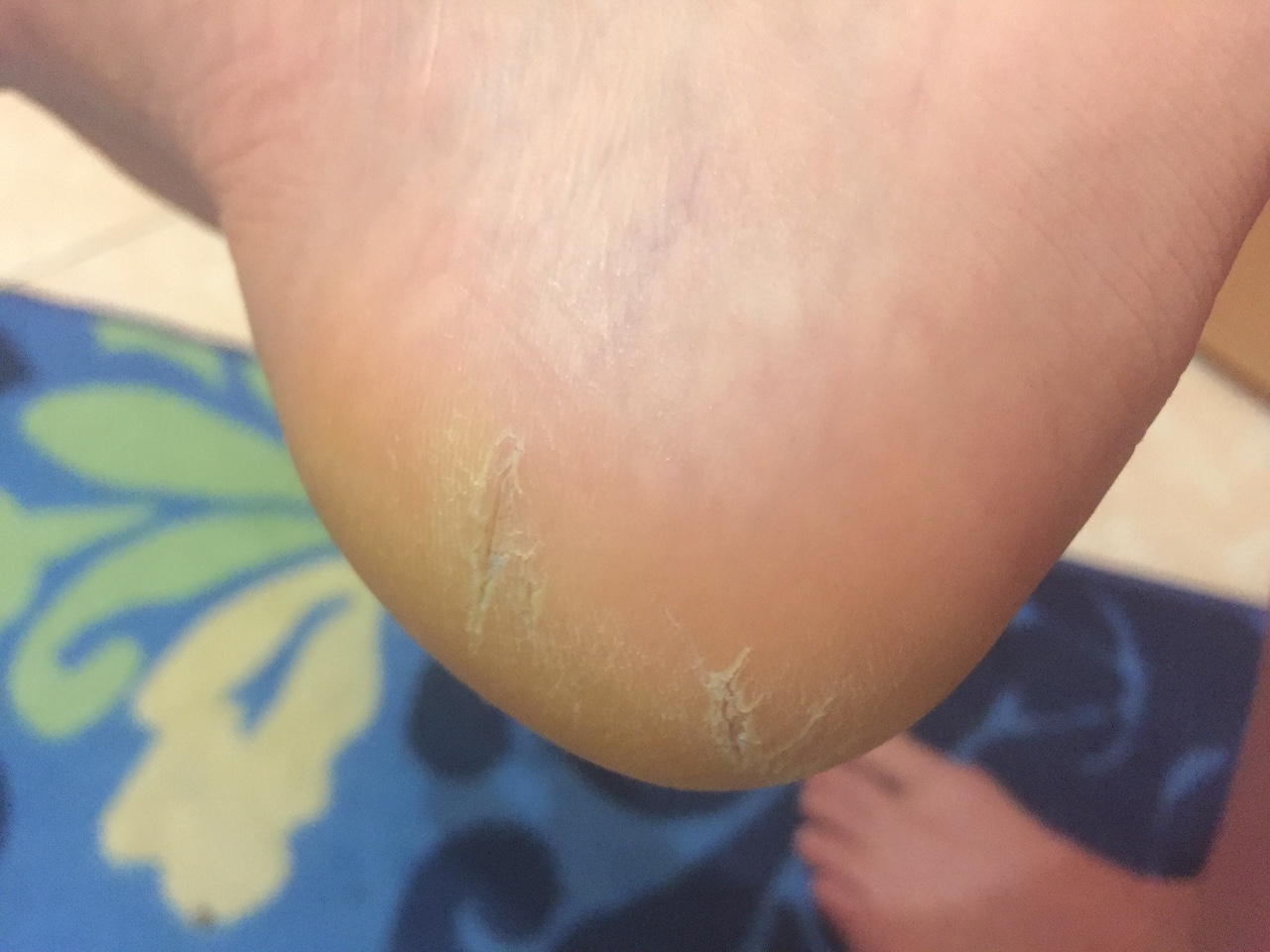 Как правило, возникновению подобной трещины предшествуют такие симптомы, как сухость и шелушение кожи. Если пациент своевременно не обратит внимания на эти признаки, может произойти разрыв верхнего слоя кожи — появляется трещина.
Как правило, возникновению подобной трещины предшествуют такие симптомы, как сухость и шелушение кожи. Если пациент своевременно не обратит внимания на эти признаки, может произойти разрыв верхнего слоя кожи — появляется трещина.
В зависимости от глубины трещин подологи различают поверхностные и глубокие трещины на стопах. Специалисты предупреждают — при появлении даже поверхностных трещин необходимо обратиться за квалифицированной медицинской помощью.
Многие пациенты предпочитают самостоятельно подбирать средства для решения проблемы трещин на ступнях. Однако подобная тактика не принесет нужного результата — необходимо прежде всего выявить причину возникновения трещин и только потом подбирать нужные в каждом отдельном случае способы лечения.
Причины появления растрескиваний и первые признаки
Причина появления трещин на ступнях — потеря кожей эластичности. Из-за этого кожа становится сухой и начинает шелушиться. А вызывать сухость кожи могут самые разнообразные причины.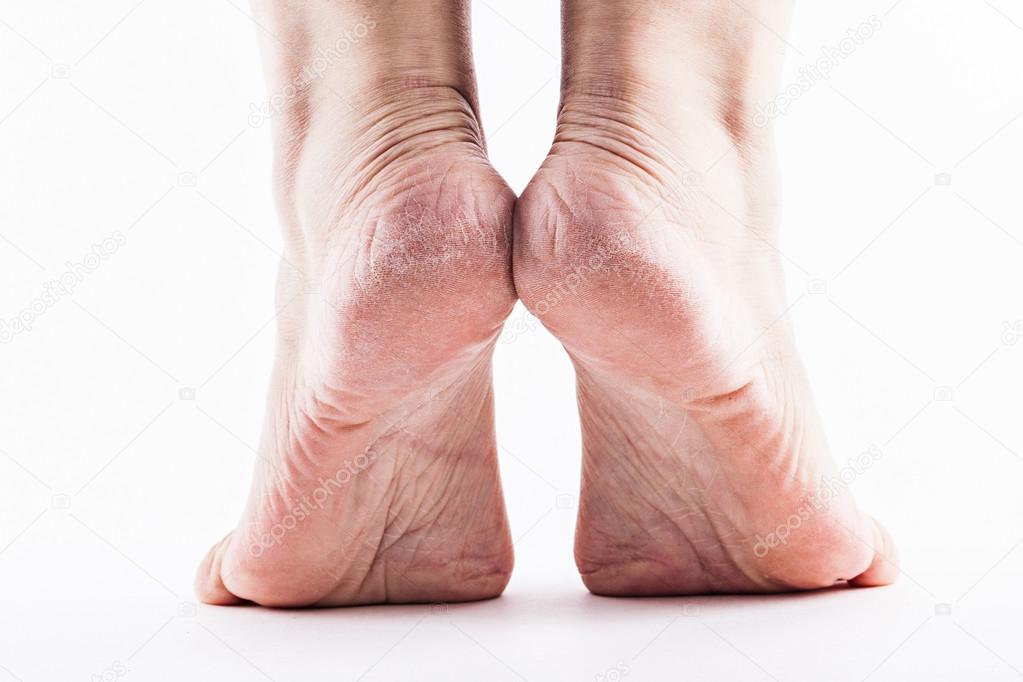
Специалисты выделяют внутренние и внешние причины образования трещин на ступнях.
Внутренние причины — это, прежде всего, заболевания. Как заболевания органов (например, пищеварительной системы) и нарушения обменных процессов в организме, так и подологические проблемы (грибок, гиперкератоз, дерматит и т.д.). Отдельно стоит отметить влияние на состояние кожи заболеваний щитовидной железы и нарушений гормонального фона.
Часто сталкиваются с проблемой появления трещин на ступнях пациенты с деформациями стопы, люди с лишним весом и те, кто придерживается строгих несбалансированных диет — из-за недостатка витаминов и микроэлементов снижается эластичность кожи.
Внешние причины появления трещин на ступнях — это те факторы, которые воздействуют на кожу извне. Это, прежде всего, обувь (при ношении тесной сдавливающей обуви вероятность появления трещин на коже увеличивается), несоблюдение правил личной гигиены и неправильный уход за кожей стоп. Трещины на стопах часто беспокоят тех, кто носит носки и колготки из синтетики, часто ходит босиком и злоупотребляет отшелушивающими процедурами без хорошего увлажнения кожи после них.
Трещины на стопах часто беспокоят тех, кто носит носки и колготки из синтетики, часто ходит босиком и злоупотребляет отшелушивающими процедурами без хорошего увлажнения кожи после них.
Локализация растрескиваний
Наиболее подвержены появлению трещин на коже эти участки ступни:
пятка — трещины на ней вызывают боль при ходьбе и становятся, как правило, последствием несоблюдения правил гигиены; они также зачастую возникают у тех, кто много ходит босиком;
на большом пальце ноги — могут сигнализировать о наличии грибковой инфекции, нарушении обмена веществ, ряде заболеваний;
между пальцами — следствие грибковой инфекции, сахарного диабета, заболеваний щитовидной железы и т.д.
Как лечат трещины на стопах?
Целью предстоящего лечения является установление причины появления трещины и ее устранение. Проще всего дело обстоит в тех случаях, когда трещины возникли из-за неправильно подобранной обуви или неправильного ухода за кожей — достаточно устранить провоцирующий их появление фактор.
Если же трещины возникают из-за грибковой инфекции или авитаминоза, пациенту может быть назначена противогрибковая терапия или прием комплекса витаминов и микроэлементов. И то, и другое назначать может только специалист!
Пациенту может потребоваться и антибактериальная терапия — в случае, если в ранку попала инфекция и начался воспалительный процесс.
Для удаления ороговевшего слоя кожи поможет профессиональное проведение педикюра — с этой задачей отлично справляется аппаратный педикюр. С его помощью можно удалить только отмершие клетки, не затронув при этом здоровые. А для устранения сухости кожи специалист подбирает пациенту увлажняющие мази и крема.
Многие пациенты интересуются, можно ли пользоваться какими-то домашними способами лечения трещин на ступнях. Подологи не отрицают полезного действия некоторых таких методов — ванночек с отварами лечебных трав, примочек и пр. Однако специалисты рекомендуют применять любые из этих способов только под контролем подолога. Сами по себе народные методы лечения неэффективны — они могут являться только вспомогательной частью комплексной терапии.
Сами по себе народные методы лечения неэффективны — они могут являться только вспомогательной частью комплексной терапии.
Профилактические меры
Чтобы не столкнуться с проблемой появления трещин на ступнях, достаточно придерживаться нескольких простых правил:
Выбирать удобную обувь, подходящую вам по размеру. Она должна быть изготовлена из натуральных материалов.
Следить за питанием — ваш рацион должен содержать достаточное количество необходимых организму витаминов и микроэлементов.
Соблюдать правила личной гигиены — не пренебрегать уходом за кожей стоп и обращаться для проведения педикюра только в специализированные учреждения. Не носить (и даже не примерять) чужую обувь.
Обращаться за квалифицированной помощью при появлении любых, даже самых незначительных проблем с кожей стоп.
Как правильно лечить трещины на ступнях
При появлении трещин на коже стоп необходима консультация опытного специалиста подолога. Получить ее можно в Медицинском центре подологии и остеопатии Татьяны Красюк — наши подологи установят причину проблемы и помогут устранить ее, вернув вашим ногам здоровье и ухоженный вид.
Получить ее можно в Медицинском центре подологии и остеопатии Татьяны Красюк — наши подологи установят причину проблемы и помогут устранить ее, вернув вашим ногам здоровье и ухоженный вид.
Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен.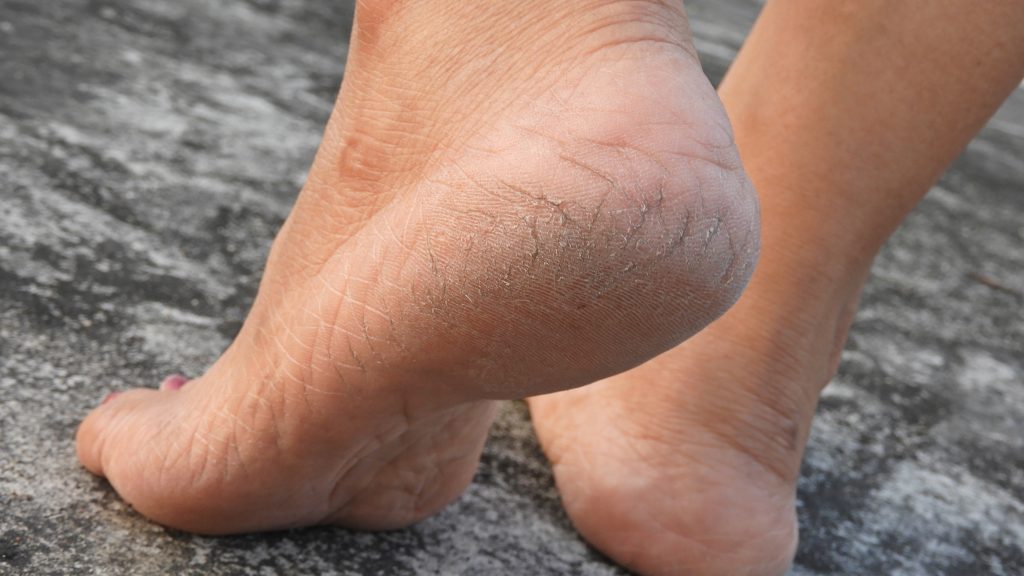 Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен.
 Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте. - Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).

- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.

Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского.
 Истончившаяся кожа становится очень легко травмируемой.
Истончившаяся кожа становится очень легко травмируемой. - Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.
 е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится. - Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.

- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным.
 Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно! - Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой.
 Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ.
 Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв./AB10159-56a315a15f9b58b7d0d04d5d.jpg)
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.
Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать.
 Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.

Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря.
 Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой.
 Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
 Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день.
 Хотя бы 30 минут в день нужно ходить пешком.
Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода.
 В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития.
 Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором. Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
- Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды.
 Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей. - Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.

- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18. Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.

- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.
- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
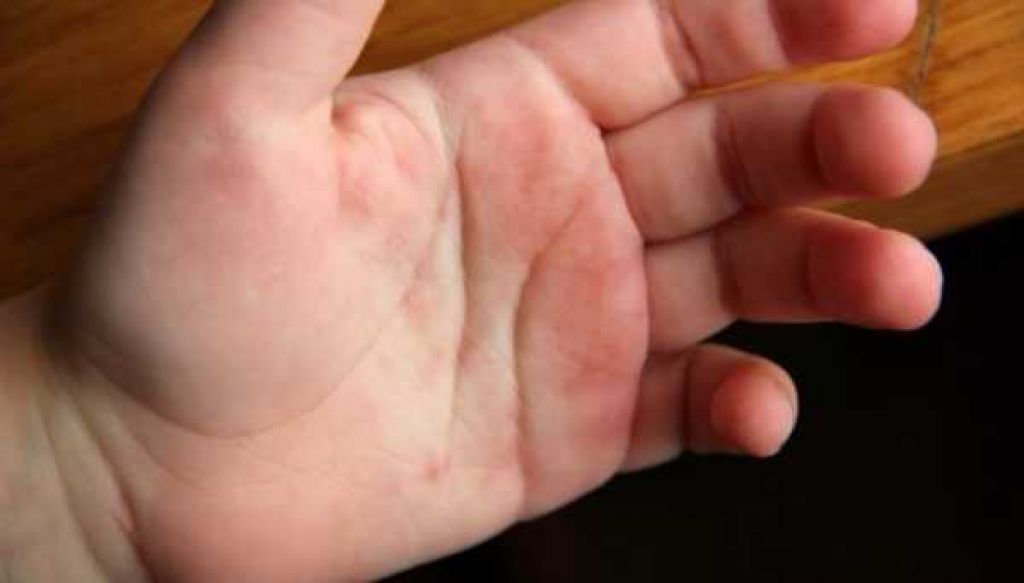
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда? Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы.
 Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4).
 Так можно быть уверенным, что чулок даст постепенное.
Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H. Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
- Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.
 aafp.org/afp/2010/0415/p989.html.
aafp.org/afp/2010/0415/p989.html. - Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
Тунгиоз
Основные факты- Тунгиоз — болезнь, переносчиками которой являются самки песчаных блох, проникающие в кожные покровы и откладывающие там яйца.
- Тунгиоз может приводить к образованию абсцессов, вторичных инфекций и гангрены, а также к обезображиванию.
- Заболевание распространено в большинстве тропических и субтропических районов мира; больше всего от него страдают беднейшие слои населения.
- Этому заболеванию подвержены как животные, так и люди.
Обзор
Тунгиоз – это кожная паразитарная болезнь, вызванная инфекцией, которая переносится самками песчаной блохи Tunga penetrans (и в некоторых районах T. trimamillatain). Она также широко известна как «pulga de areia», «niguá»,
«pique», «bicho do pé», «bichodo porco» или «jatecuba», а в англоязычных странах — как «jigger», «sand flea» или «chigoe». Тунгиоз – это зооноз, который
поражает как людей, так и животных.
trimamillatain). Она также широко известна как «pulga de areia», «niguá»,
«pique», «bicho do pé», «bichodo porco» или «jatecuba», а в англоязычных странах — как «jigger», «sand flea» или «chigoe». Тунгиоз – это зооноз, который
поражает как людей, так и животных.
Самка песчаной блохи внедряется в эпидермис кожи, питается кровью жертвы и откладывает яйца. Жизненный цикл блохи обычно составляет 4-6 недель, по истечении которых яйца откладываются и падают из ранки на землю. Обычно поражаются пальцы ног, подошва,
края стопы и пятки, при этом в 99% случаев очаги поражения сосредоточены в области стопы. Сильный зуд и боль возникают по мере роста самок блохи, размеры тела которых в течение одной недели увеличиваются в 2000 раз. Бактериальные инфекции, развивающиеся
в очагах поражения, могут вызвать появление нарывов, нагноений и лимфангита. Усиливают боль и ограничивают подвижность возникающие многочисленные ранки и сильные очаговые поражения кожи.
Естественными резервуарами инфекции для человека могут служить несколько видов млекопитающих. В сельской местности это преимущественно свиньи и крупный рогатый скот; в бедных городских общинах это собаки, кошки и крысы. В некоторых районах инфекция может передаваться в отсутствии таких животных в тех случаях, когда происходит непосредственный контакт кожи с почвой или полом, на которых живут взрослые песчаные блохи. Заражение часто происходит в домах, в окрестностях домов или в школьных классах, не имеющих изолированных полов.
Бремя болезниЗаболевание T. penetrans распространено в большинстве тропических и субтропических районов мира. По неподтвержденным сведениям, инфекция T. penetrans была завезена в Африку из стран Америки в конце XIX века. С тех пор она распространилась
почти на все страны Африки к югу от Сахары. Согласно оценкам, только в Регионе ВОЗ стран Америки более 20 миллионов человек находятся в группе риска.
Тунгиоз находит благодатную почву для распространения там, где условия жизни являются тяжелыми, например, в деревнях, расположенных на побережье в отдаленных районах, общинах в сельской глубинке и трущобах больших городов. В этих условиях беднейшие слои населения несут самое тяжелое бремя болезни.
В плохо обеспеченных ресурсами городских кварталах и сельских общинах распространенность заболевания может достигать 60% среди населения в целом и до 80% среди детей. Наибольшему риску подвергаются пожилые люди и дети в возрасте 5-14 лет, особенно мальчики. Перед лицом этой болезни в крайне уязвимом положении находятся лица с ограниченными возможностями.
ПоследствияПовторные инфекции обезображивают и деформируют ноги, что в конечном итоге приводит к нарушению подвижности. Ослабленное физическое состояние взрослых членов домохозяйств негативно влияет на качество жизни и экономику домохозяйств. Тунгиоз часто
ассоциируется со стигматизацией и социальной изоляцией.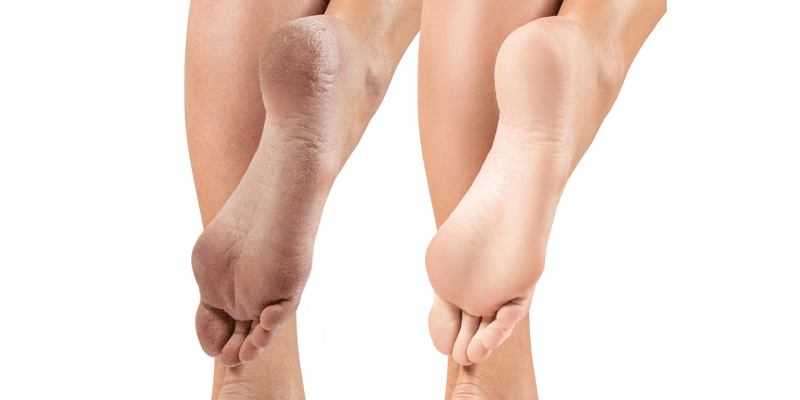 По имеющимся данным, тунгиоз в значительной степени влияет на качество жизни заболевших детей, в том числе приводит к пропускам школьных занятий, при этом соответствующее лечение может изменить
ситуацию в лучшую сторону. Бактериальная суперинфекция может вызывать опасные для жизни осложнения, такие как постстрептококковый гломерулонефрит, столбняк и гангрена.
По имеющимся данным, тунгиоз в значительной степени влияет на качество жизни заболевших детей, в том числе приводит к пропускам школьных занятий, при этом соответствующее лечение может изменить
ситуацию в лучшую сторону. Бактериальная суперинфекция может вызывать опасные для жизни осложнения, такие как постстрептококковый гломерулонефрит, столбняк и гангрена.
Тунгиоз переходит в острую и хроническую форму под воздействием воспалительной реакции вокруг мест проникновения в кожу самок песчаной блохи, которая усугубляется бактериальной суперинфекцией. В острой фазе покраснения, отечность, шелушение кожи, боль и зуд носят хронический характер. Зуд вызывает рефлекторное почесывание очагов поражения, что, в свою очередь, облегчает развитие бактериальной суперинфекции. Часто развиваются абсцессы, иногда захватывающие обширные участки.
На ноги приходится большая часть случаев локализации инфекции, однако инфекция может поражать любые участки тела человека. Кроме того, имеются сведения о возможности возникновения очагов поражениях буллезного типа. К хроническим патологиям относятся трещины,
язвы, лимфангит, лимфатический отек, иррадиирующий неврит, деформация и потеря ногтей, а также некроз тканей. Заболевание приводит к возникновению болей, инвалидности, обезображиванию и увечью ног, вызывая характерные изменения в походке страдающих
тунгиозом людей.
Кроме того, имеются сведения о возможности возникновения очагов поражениях буллезного типа. К хроническим патологиям относятся трещины,
язвы, лимфангит, лимфатический отек, иррадиирующий неврит, деформация и потеря ногтей, а также некроз тканей. Заболевание приводит к возникновению болей, инвалидности, обезображиванию и увечью ног, вызывая характерные изменения в походке страдающих
тунгиозом людей.
Тунгиоз диагностируется при наличии различных стадий развития признаков заболевания, как правило, когда на коже появляется беловатый ореол любого размера с темной точкой в центре, который со временем полностью чернеет, а кожа в этом месте отмирает. В эндемичных для данного заболевания районах страдающие им люди, и даже дети, обычно знают, что они больны тунгиозом.
ЛечениеВ эндемичных районах стандартным лечением является удаление хирургическим путем внедрившихся в кожу песчаных блох, которое обычно проводится самими пациентами или лицами, осуществляющими уход.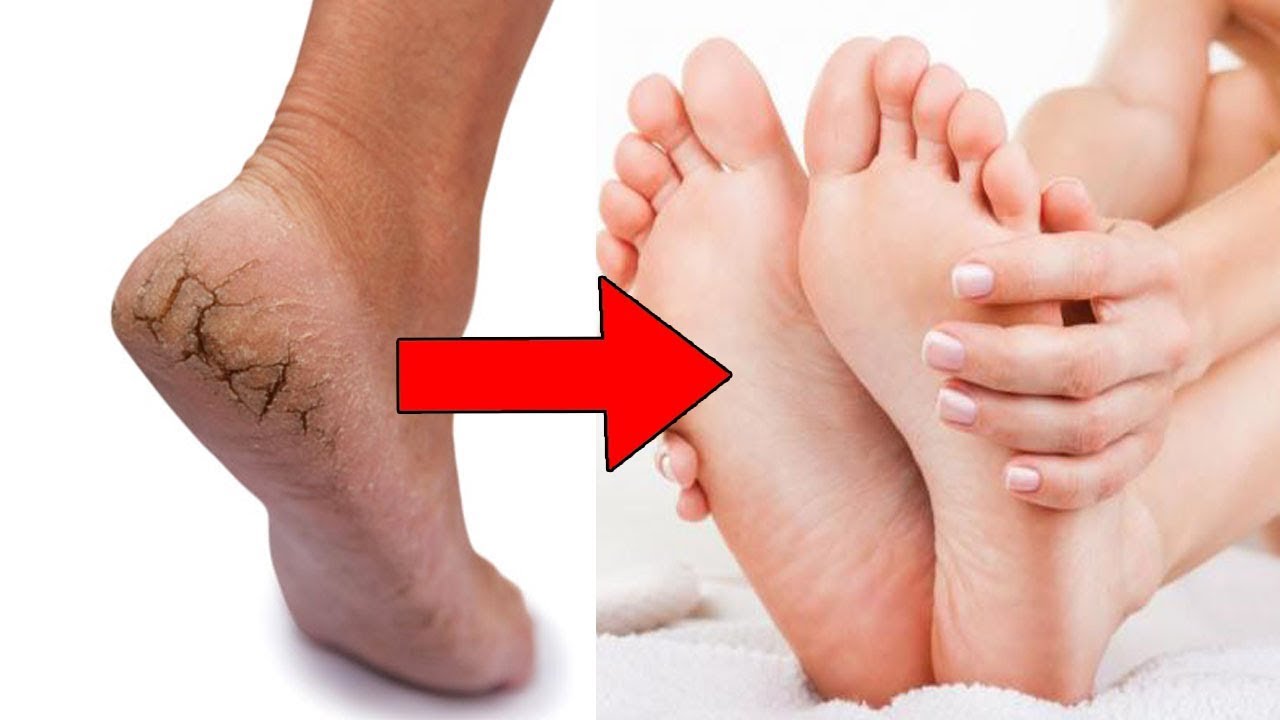 Проникшие в кожу паразиты удаляются в нестерильных условиях
с помощью таких приспособлений, как палочки, заколки для волос, швейные иглы и ножницы. Это – болезненная процедура, которая плохо переносится детьми. Удаление блох может вызывать очаговое воспаление кожи в том случае, если нарушить целостность
паразита и занести патогенные бактерии, что приведет к появлению в ране суперинфекции. В дальнейшем такие приспособления часто используются несколькими людьми, что связано с риском передачи таких заболеваний, как вирус гепатита В (HBV), вирус гепатита
С (HCV) и ВИЧ.
Проникшие в кожу паразиты удаляются в нестерильных условиях
с помощью таких приспособлений, как палочки, заколки для волос, швейные иглы и ножницы. Это – болезненная процедура, которая плохо переносится детьми. Удаление блох может вызывать очаговое воспаление кожи в том случае, если нарушить целостность
паразита и занести патогенные бактерии, что приведет к появлению в ране суперинфекции. В дальнейшем такие приспособления часто используются несколькими людьми, что связано с риском передачи таких заболеваний, как вирус гепатита В (HBV), вирус гепатита
С (HCV) и ВИЧ.
Извлечение паразита хирургическим путем должно производиться только в оборудованном должным образом медицинском учреждении или опытным общинным медико-санитарным работником с использованием стерильных инструментов. После извлечения песчаных блох на рану
необходимо наложить соответствующую повязку и проверить наличие прививки от столбняка, а также, если показано, провести ускоренную вакцинацию. Долгосрочное защитное воздействие можно обеспечить путем расширения охвата вакцинацией от столбняка населения
эндемичных для тунгиоза районов.
Долгосрочное защитное воздействие можно обеспечить путем расширения охвата вакцинацией от столбняка населения
эндемичных для тунгиоза районов.
В качестве препаратов местного применения были протестированы метрифонат, тиабендазол и ивермектин; однако все они оказались недостаточно эффективными1. Высокая эффектность используемого при лечении головных вшей двухкомпонентного диметикона соответствующей вязкости была подтверждена в случае его местного применения при тунгиозе2,3.
Профилактика и контрольРегулярное применение репеллента на основе кокосового масла эффективно предотвращает внедрение блох в эпидермис кожи. При нанесении репеллента на ноги дважды в день риск связанной с тунгиозом заболеваемости быстро снижается и через
8-10 недель
приближается к нулю4. Риск заболеваемости значительно снижается даже в случае перерывов в применении репеллента.
Долгосрочное снижение числа случаев тунгиоза и связанной с ним заболеваемости может быть достигнуто только при условии подхода, увязывающего вопросы изменения моделей поведения, с вопросами, касающимися окружающей среды, животных как резервуаров инфекций,
а также людей в целом.
В мае 2013 г. на шестьдесят шестой сессии Всемирной ассамблеи здравоохранения было решено активизировать и интегрировать меры по борьбе с забытыми тропическими болезнями, такими как тунгиоз, а также предусмотреть вложение ресурсов в целях улучшения здоровья и повышения социального благополучия пострадавших групп населения. ВОЗ осуществляет взаимодействие с государствами-членами и партнерами в целях обеспечения выполнения резолюции WHA66.12.
Библиография
- 1Heukelbach J, Eisele M, Jackson A, Feldmeier H (2003). Topical treatment of tungiasis: a randomized, controlled trial. Ann Trop Med Parasitol. 97(7):743–9.
- 2Thielecke M, Nordin P, Ngomi N, Feldmeier H (2014). Treatment of tungiasis with dimeticone: a proof-of-principle study in rural Kenya. PLoS Negl Trop Dis. 8(7):e3058. doi:10.1371/journal.
 pntd.0003058.
pntd.0003058. - 3Nordin P, Thielecke M, Ngomi N, Mudanga GM, Krantz I, Feldmeier H (2017). Treatment of tungiasis with a two-component dimeticone: a comparison between moistening the whole foot and directly targeting the embedded sand fleas. Trop Med Health. 45:6. doi:10.1186/s41182-017-0046-9 PMID: 28293130; PubMed Central PMCID: PMC5345134.
- 4Thielecke M, Raharimanga V, Rogier C, Stauss‐Gabo M, Richard V, Feldmeier H (2013). Prevention of tungiasis and tungiasis-associated morbidity using the plant‐based repellent Zanzarin: a randomized, controlled field study in rural Madagascar. PLoS Negl Trop Dis. 2013 Sep; 7(9):e2426. doi:10.1371/journal.pntd.0002426.
Сильная сухость кожи рук. Причины и лечение
30 сентября 2018
Сухость кожи на руках – распространенное явление, вызванное разными причинами.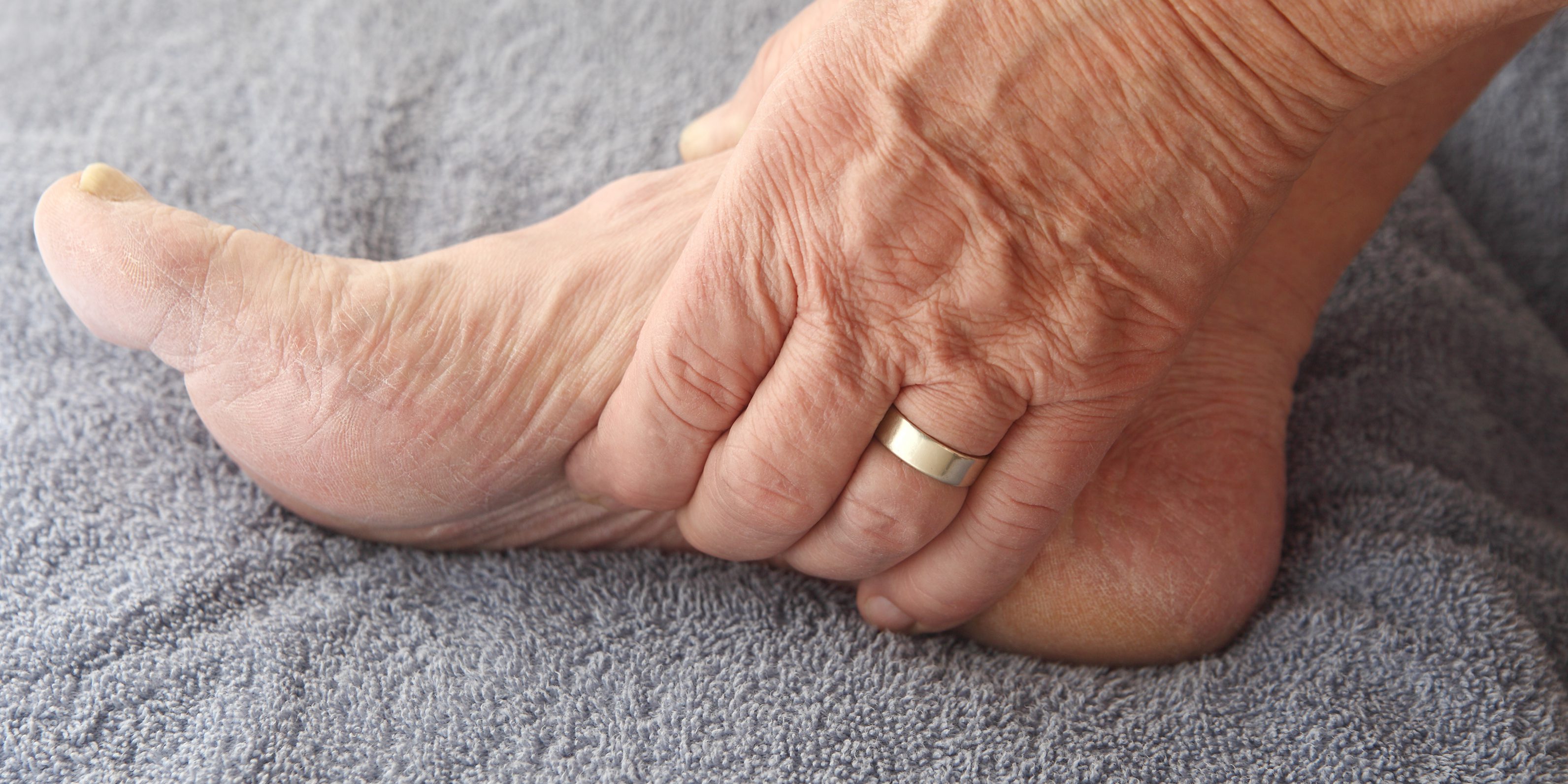 Кожа может выглядеть сухой и увядшей даже при условии применения специальной косметики и молодой возраст.
Кожа может выглядеть сухой и увядшей даже при условии применения специальной косметики и молодой возраст.
Почему кожа рук сухая?
Причин может быть несколько:
- Дефицит витаминов и микроэлементов.
- Неправильно подобранные средства для ухода, даже если они и высокого качества.
- Дешевая уходовая косметика, не обеспечивающая увлажнение и питание.
- Погодные/климатические условия (перепад температур, ветер, мороз).
- Злоупотребление солярием и естественными солнечными ваннами.
- Использование агрессивной бытовой химии без защитных перчаток.
- Врожденная особенность.
Если не принимать меры, со временем кожа на руках начинает шелушиться, появляются микро ранки и трещины, значительно страдает внешний вид.
Как увлажнить кожу рук. Правильное лечение
Кожа на руках плохо увлажняется из-за практически отсутствия сальных желез по сравнению с другими зонами тела. По этой причине руки требуют тщательного ухода и специальных увлажняющих, питающих и защитных средств.
Правила ухода за кожей рук
- Регулярное мытье мягкими средствами, не пересушивающими кожу.
- После мытья руки следует аккуратно, но тщательно вытереть сухим чистым полотенцем. Недостаточное вытирание провоцирует сухость.
- Специальные увлажняющие кремы и лосьоны следует применять не время от времени, а каждый день. При выполнении любой работы (мытье посуды, цветоводство и т. д.) такие средства должны иметь функции защиты и повышенного увлажнения/питания. Кроме того, работу следует выполнять в специальных перчатках.
- При дефиците в организме витаминов необходимо применять специальные витаминные и минеральные комплексы.
- Периодически ручки можно побаловать, устроив домашнюю спа-процедуру (ванночки, маски и пр.)
Для обеспечения ежедневного грамотного ухода за руками используйте качественные косметические средства из сети социальных аптек Столички.
Кожа и щитовидная железа
Кожа служит пограничным органом, составляя 1/6 – 1/7 объема всего человеческого тела и является по сути, одним из самых крупных органов. Среди многочисленных функций кожи следует выделить ее барьерную, терморегулирующую, дезинтоксикационную, иммунную, витаминосинтезирующую (в отношении провитамина D), дыхательную (1% общего газообмена), ферментативную, выделительную функции. Особое место занимает функция кожи как депо крови: её сосуды вмещают до 1 литра крови.
Человек не может существовать без кожи. Вот почему во времена мракобесия самой страшной казнью считалось лишение человека кожи. Ярким примером вовлечения кожи в патологию организма могут служить и заболевания щитовидной железы
Повышенная выработка гормонов щитовидной железы будет наблюдаться при гипертирозе. Одним из важных симптомов заболевания служит субфебрильная температура (37,1-37,3ºС), когда больные постоянно испытывают чувство жара. Пониженная же продукция гормонов сопровождается снижением основного обмена и, как правило, пониженной температурой тела (нередко – ниже 36-35,5ºС), больные постоянно зябнут, даже в жаркую погоду, на ночь надевают теплые носки или спят под двумя-тремя одеялами. Если человек без видимых внешних причин стал надевать на ночь теплые носки – ему пора идти к эндокринологу.
Кожа излучает тепло и обладает способностью потеть. Испарение воды и, в частности, пота, сопровождается потерей тепла. Вот почему при повышенной выработке гормонов щитовидной железы — горячая влажная кожа и проливные поты, которые позволяют организму не перегреваться. При пониженной функции щитовидной железы больные плохо потеют или не потеют (даже в сауне), их кожа сухая, шершавая, потоотделение нарушено. Поэтому они избегают высоких температур, так как перегревание организма может закончиться тепловым ударом и даже летальным исходом.
При тиротоксикозе (базедовой болезни) увеличенная потливость обычное явление. Кожа на ощупь горячая, гладкая, бархатистая, влажная от пота и напоминает кожу новорожденных, даже если возникает в солидном возрасте. Ладони всегда горячие и влажные, наблюдается мелкий тремор пальцев вытянутых рук. Ладони и лицо красные. Нередко наблюдается экзофтальм (вырученные глаза). Волосы становятся тонкими, мягкими и жирными. Нередко бывает диффузное выпадение волос. Весьма характерно отделение ногтя от ногтевого ложа, которое обычно начинается с безымянного пальца. В тяжелых случаях на коже, особенно вокруг глаз, наблюдается гиперпигментация.
Базедова болезнь примерно в 1% случаев может сопровождаться деформацией длинных трубчатых костей и дистальных фаланг пальцев. Пальцы рук приобретают вид «барабанных палочек», а ногти – «часовых стекол».
Но особенно ярко изменяется кожа при пониженной функции щитовидной железы – микседеме. Начинаются изменения со стороны кожи лица, отекает лоб, веки, нос, щеки. Глазная щель становится узкой. Губы и нос иногда синюшные. На щеках бывает румянец, как у накрашенных кукол, в отличие от бледного цвета остального лица. Черты лица сглаживаются, мимика стушевывается. Эта своеобразная отечность, при давлении на которую не остаётся ямки, распространяется постепенно книзу на шею, голова становится мало поворотливой. Надключичные ямки выполняются плотной массой жира. Отек может охватывать все тело. Кожа на ощупь холодная. Больные постоянно жалуются на зябкость. Кожа отличается особенной сухостью и шелушится. Атрофируются потовые железы, исчезает потоотделение. Волосы заметно выпадают на голове и на остальных частях тела. Характерно выпадение наружных отделов бровей, ресниц, усов, бороды. Волосы сухие, ломкие, теряют свой блеск. Ногти ломкие, утрачивают, как и волосы, свой блеск. Практически у всех больных наблюдаются менее или более частые прикусы слизистых оболочек щек, реже губ и языка.
Общее впечатление от лица – его старообразность. Интеллект значительно снижен, причем слабоумие практически не поддаётся лечению. Картину обычно дополняют пупочная грыжа, укорочение проксимальных отделов конечностей, широкий, приплюснутый нос и высунутый язык. Дети в последующем плохо растут, низкорослость бывает вплоть до карликовости.
При гипотирозе (пониженной функции щитовидной железы) вследствие йодного дефицита (эндемический кретинизм) кожа сухая, серовато-желтая, утолщена, особенно в области голеней. Волосы грубые, но не ломкие. Вообще эндемические кретины лысеют редко, хотя рост волос слабый. Наружная треть бровей также часто выпадает.
Существует узелковая форма микседемы кожи. Диагноз микседемы кожи ставится на основании клинических данных, подтвержденных результатами исследования функции щитовидной железы, а при необходимости – подтверждается патогистологическими исследованиями.
Сухая кожа рук и трещины на пальцах: причины и лечение
Проблема, с которой знакомы тысячи людей (не только диабетиков!) по всему миру. Она актуальная и зимой, и летом. От нее мучаются и дети, и взрослые.
Сухая, как пергамент, кожа рук и грубые подушечки пальцев, которые со временем трескаются, болят и кровоточат. Настоящая напасть, которая причиняет невероятный дискомфорт. В чем причина и что делать?
Почему кожа рук сохнет, а пальцы трескаются
Декомпенсация
Естественно, эту причину мы ставим на первое место! При плохом контроле диабета обмен веществ нарушается, организм обезвоживается, кожа сохнет, становится чувствительной и хрупкой.Недостаток полезных веществ в рационе
Любые неполадки в работе организма первым делом отображаются на внешности. Если кожа сухая, в уголках рта появились «заеды», есть существенное выпадение волос, а ногти слоятся и ломаются, возможно, в вашем рационе не хватает полезных жиров, витаминов А, Е, С. Добавьте в меню нерафинированные масла, орехи, жирную рыбу, субпродукты, цитрусовые. Если восполнить дефицит с помощью пищи не удается, тогда стоит обратить внимание на витаминные комплексы.Использование бытовой химии
Давайте начистоту: немногие надевают перчатки во время мытья посуды и генеральной уборки. А ведь бытовая химия порой настолько агрессивна, что способна разъедать кожу и вызывать ожоги. В любом случае, от ежедневной возни в мыльном растворе коже рук не очень комфортно.Обветривание
Ветер и холод также приводят к сухости кожи и обезвоживанию ее верхних слоев. Помните, как в детстве родители пугали нас “цыпками” на руках и заставляли носить перчатки?Кремы с глицерином
Вы наверняка слышали, как хорошо глицерин увлажняет кожу. Только его оптимальная доля в составе крема — не более 5%, иначе будет обратный эффект. Роль глицерина в креме: притягивать к поверхности кожи влагу из воздуха и сохранять ее там. Когда этого компонента слишком много, то он вытягивает молекулы воды не только из воздуха, но из эпидермиса, тем самым обезвоживая его.«Любимый» палец
100% у вас есть любимый палец, который вы чаще всего используете для прокола при проверке сахара крови? И достается этому бедняге день изо дня… А еще больше ваш любимы палец расстраивается, когда вы неделю за неделей используете один и тот же ланцет. Десятки проколов, черные точки на подушечке, незаживаемые микроповреждения, сухость…Санитайзеры со спиртом
Сегодня даже те, кто еще 3 месяца назад не знал, что такое санитайзер, носят его в сумке. Спиртовые санитайзеры, которые рекомендованы как средство борьбы с коронавирусной инфекцией, очень сушат кожу.Как восстановить сухую кожу рук. 7 действенных советов
- Все домашние дела и контакт с бытовой химией только в перчатках!
- Следите за сахарами, питьевым режимом и рационом.
- В холодное время года носите перчатки.
- Используйте регенерирующие и восстанавливающие кремы каждый раз после мытья рук. Удобно и экономично в этом случае использовать большую упаковку с дозатором, например крем для рук и локтей Диаультрадерм (700 мл)
- Перед сном и утром эффективным будет использование кремов с мочевиной. На рынке их представлено множество, но лучше отдать предпочтение профессиональной продукции для диабетиков, так как давно известно, что она она обладает самым насыщенным составом среди прочих. И да, кремы для ног можно применять и для рук. Обращайте внимание на кремы с 10% и 15% мочевины в составе. Это такие продукты как крем для кожи стоп Диаультрадерм® АКВА 15 в маленькой тубе и он же в профессиональной упаковке 700 мл.
- При проколах чередуйте пальчики и вовремя меняйте ланцеты, т.е. каждый прокол. Всегда обращайте внимание на обозначение толщины ланцета при покупке ручки-прокалывателя. Устройствами для прокалывания с самыми тонкими ланцетами на рынке РФ сейчас являются ручка-прокалыватель OneTouch Delica Plus и ручка-прокалыватель с ланцетами в барабане Accu-Chek FastClix.
- Применяйте спиртовой санитайзер на кожу при крайней необходимости. Если обрабатываете спиртовым антисептиком предметы или поверхности, надевайте перчатки.
Ниже Вы увидите подборку самых эффективных кремов для борьбы с сухостью рук. Их всегда можно приобрести в нашем интернет-магазине.
Пилинг подошвы ступней: причины и методы лечения
Кожное шелушение часто встречается на многих частях тела, в том числе на ступнях. Ваши ноги изнашиваются. Но если у вас на ногах шелушение, которое просто не проходит, это может быть основной проблемой, которую вам необходимо определить. Что вызывает шелушение на ступнях?
Наиболее частыми причинами отслаивания кожи на ступнях стоп являются сухость кожи, гипергидроз, псориаз, микоз стопы и экзема.
Лекарства, отпускаемые без рецепта, часто эффективны при лечении легких случаев шелушения в области ступней.
Если шелушение не проходит и вы чувствуете, что появляются дополнительные симптомы, вам необходимо обратиться к дерматологу или врачу.
Легкое шелушение толстой кожи в нижней части стопы является обычным явлением для всех людей. Ваши привычки и физическая активность обычно вызывают это состояние кожи. Но есть случаи, когда шелушение стопы происходит из-за определенных кожных заболеваний или заболеваний, которые могут определить только специалисты по коже.
Читайте дальше, чтобы узнать больше о шелушении кожи на ступнях и о том, как лечить эту кожную проблему.
Пилинг подошвы ступнейОтслоение кожи на ступнях обычно вызвано сухой кожей, гипергидрозом, псориазом, микозом или экземой.
Кожа, в том числе подошвы ног, защищает вас от вредных элементов.
Часто происходит естественное отшелушивание и регенерация кожи в нижней части стопы, что приводит к утолщению внешнего слоя кожи.Зуд и шелушение кожи на ступнях также могут возникать при естественном отшелушивании кожи.
Также часто происходит шелушение кожи без зуда или каких-либо признаков кожных заболеваний.
Ниже приведены различные причины шелушения стопы.
1. Причины, связанные с окружающей средой
Шелушение кожи на ступнях может быть вызвано факторами окружающей среды.
Физические условия окружающей среды: Все физические условия окружающей среды, такие как влажность, солнце, ветер, холод и жара, могут вызвать шелушение кожи в качестве реакции.Если вы чрезмерно подвергнете кожу воздействию солнечных лучей, она может почувствовать чрезмерную сухость кожи, что может привести к шелушению кожи. Даже нижняя часть ступней нуждается в защите от солнца.
Недостаток влаги в воздухе: Этот фактор также может вызывать сухость кожи, что приводит к шелушению кожи. Другими словами, любое воздействие экстремальных температур, будь то жаркое или холодное, может привести к шелушению кожи.
2. Личные привычкиТравма: Если ваши ступни постоянно подвергаются физической нагрузке, кожа в нижней части ступней будет раздражаться.Так что любая травма кожи на ступнях может привести к шелушению.
Ношение обуви в течение длительного времени: Эта привычка также может вызвать шелушение на ступнях. Ноги потеют, и они становятся влажными. Когда вы носите обувь в течение длительного времени, отмершие клетки кожи будут накапливаться, что приведет к растрескиванию и шелушению толстой кожи.
Другие вредные личные привычки включают ношение неподходящей обуви и использование мыла для ванн или моющих средств с агрессивными химикатами.
3. Грибковая инфекция
Когда ваши ноги подвергаются чрезмерной влажности, может развиться грибковая инфекция. Вы также можете заразиться грибковыми инфекциями от инфицированных людей или зараженных мест.
Первоначально симптомы могли проявляться в виде зуда и шелушения кожи вокруг пальцев ног. Но если это перерастет в хроническую грибковую инфекцию, шелушение кожи может распространиться на все ступни, включая подошву.
Одна из грибковых инфекций, которая может привести к шелушению стопы, — это стопа спортсмена.Симптомы могут включать зуд, жжение, покраснение, волдыри, размягчение кожи, растрескивание, шелушение и, конечно же, шелушение кожи.
Есть три типа стопы спортсмена. Один тип — везикулярный, другой — межпальцевой и последний — мокасиновый. Это мокасиновая форма стопы спортсмена, которая обычно приводит к шелушению толстой кожи на подошвах ступней.
4. Нормальные телесные функции
Ваше тело создано для естественного сбрасывания кожи.Тем не менее, кожа в нижней части стопы обычно нарастает. Со временем он загустеет и, скорее всего, отклеится. Некоторые клетки вашей кожи умирают каждый день.
Ежедневное купание и мытье помогают удалить омертвевшие клетки кожи. Если вы время от времени забываете тереть ступни ног, будут накапливаться омертвевшие клетки кожи. Эти омертвевшие клетки кожи со временем отслаиваются и отслаиваются.
5. Аллергия
Если у вас аллергия на определенные вещества, продукты питания, ароматизаторы и косметику, ваши ноги будут той частью вашего тела, которая будет проявлять симптомы.Отслоение кожи на подошвах ног может быть одним из симптомов аллергии.
6. Системные причины
Существуют основные системные причины, которые могут вызвать шелушение кожи в области ступней. Эти системные причины включают:
Гены: Наследственные заболевания могут привести к шелушению кожи стопы. Эти состояния часто не диагностируются, поскольку симптомы не такие серьезные и похожи на другие обычные кожные заболевания.
Рак: Отшелушивание кожи ног, хотя и редко, может быть вызвано онкологическими заболеваниями, включая различные методы лечения рака.
7. Воспалительные причины
Пилинг на подошвах ног также может быть вызван бактериальными инфекциями. Раны или порезы на подошвах ног следует регулярно очищать и перевязывать, чтобы предотвратить заражение.
8. Дерматит
Недостаток белков кожи обычно приводит к дерматиту. Это кожное заболевание также делает кожу сверхчувствительной к определенным веществам в окружающей среде. Это хроническое заболевание кожи, характеризующееся зудом, отеком, покраснением и шелушением кожи.У ступней также может развиться дерматит.
9. Синдром Рейтера
Синдром Рейтера, также известный как реактивный артрит, может развиваться как реакция иммунной системы на определенные инфекции. Это состояние вызывает воспаление мочевыводящих путей, глаз, суставов и кожи. Этот синдром также может вызывать шелушение кожи на ладонях рук и подошвах ног.
10. Лихорадка и повышенное потоотделение
Лихорадка может обезвоживать кожу. Если у вас жар, в вашем теле происходит потеря жидкости.Потеря жидкости может происходить через кожу, что помогает снизить высокую температуру тела. В некоторых случаях жар может вызвать чрезмерное потоотделение, которое приводит к обезвоживанию, особенно если не восполнить потерю жидкости.
Потоотделение на ногах также скапливается под кожей, вызывая образование небольших волдырей. Эти волдыри лопнут и в конечном итоге приведут к шелушению кожи.
Пилинг подошвы ступней: не вызывает зудаФизические факторы могут вызвать шелушение стопы без зуда.Если большую часть дня вы не снимаете обувь, ваши ноги будут потеть, станут влажными и влажными. Чтобы высушить ноги, выставьте их на улицу, на свежий воздух.
Если вы регулярно повторяете цикл сырости и сухости, ваша кожа потрескается и начнет шелушиться. Однако при этом не будет зуда. Чтобы предотвратить это состояние кожи, дайте ногам достаточно времени, чтобы дышать, и не носите обувь в течение всего дня.
Еще одним фактором, который может вызвать шелушение без зуда кожи в области ступней, является сухость кожи.Бактериальная или грибковая инфекция может вызвать сухость кожи из-за плохой вентиляции внутри обуви. Так что позволяйте ногам время от времени дышать, чтобы избежать инфекций и других раздражающих кожных заболеваний.
Средства для снятия шелушения кожи на ступняхКакой бы ни была причина шелушения кожи стоп, многие домашние средства могут эффективно избавить от этого состояния. Вот некоторые из домашних процедур, которые вы можете сделать, чтобы привести ноги в норму.
1.Замочите ноги в теплой воде
Теплая вода расслабляет ноги. Окунув ноги в миску с теплой водой, вы удалите омертвевшие клетки кожи, из-за которых ноги будут пересыхать.
Вот что вам нужно сделать:
- Налейте теплую воду в металлическое ведро, в которое поместятся ваши ноги.
- Поместите ноги в ведро примерно на 30 минут.
- Выйдите из ведра и сотрите мертвые клетки.
- Высушите ноги.
- Увлажните ноги, нанеся увлажняющий лосьон.
2. Используйте английскую соль
Английская соль может улучшить кровообращение вокруг ног. Правильный кровоток помогает в удалении омертвевших клеток кожи. Кроме того, в английской соли есть небольшое количество магния, который может выводить токсины из ног.
Вот что вам нужно сделать:
- Положите немного английской соли в ведро с водой.
- Погрузите ноги в воду примерно на 10 минут.
- Вытяните ноги и сотрите мертвые клетки.
- Вытрите ноги и нанесите достаточное количество вазелина.
- Повторяйте эту процедуру в течение трех дней, пока состояние вашей кожи не улучшится.
3. Используйте овсянку
Овсянка — эффективное средство, помогающее избавиться от омертвевших клеток кожи на подошвах ног. Вы можете использовать овсяную пасту в качестве эффективного увлажняющего крема или скраб для ступней, чтобы остановить шелушение кожи.
Вот как можно использовать этот продукт на каждый день:
- Смешайте достаточное количество овсянки с молоком или розовой водой.
- Нанесите смесь на подошвы ног и оставьте там примерно на 45 минут.
- Потрите подошвы ступней щеткой для ног.
- Получите холодную воду и ополосните ноги. Пэт насухо.
- Повторяйте эту процедуру через день, пока кожа не будет шелушиться все меньше и меньше.
4.Используйте Mentholated Rub
Средство для растирания с ментолом также помогает при сухих и потрескавшихся ногах. Большинство средств с ментолом содержат эфирные масла. Они также эффективны при борьбе с грибковыми инфекциями.
Вот как использовать это средство для пилинга кожи:
- Вымой, очисти и высуши ноги.
- Нанесите на ступни ментол.
- Наденьте носки и оставьте их на ночь.
- Проснувшись утром, вымойте ноги теплой водой.
- Повторяйте процесс, пока не увидите улучшения.
5. Используйте уксус
Уксус — еще один повседневный продукт, который может эффективно лечить шелушение кожи в области ступней. Он может смягчить омертвевшие клетки кожи и способствовать развитию более гладкой кожи.
Вот как им пользоваться:
- Смешайте уксус с водой и переложите смесь в ведро.
- Смочите ноги смесью примерно на 20 минут.
- Очистите омертвевшие клетки кожи.
- Вымой и высуши ноги.
- Нанесите на ноги вазелин.
- Повторяйте процесс, пока не увидите улучшения.
Чтобы избавиться от шелушения в нижней части стопы, необходимо выяснить причину и лечить ее. Лучший способ сделать это — обратиться к дерматологу. Специалисты по коже могут диагностировать проблему и правильно порекомендовать эффективное лечение.
- Если основной причиной является грибковая инфекция, врач порекомендует эффективный крем от грибка.
- Если состояние вызвано реактивным артритом, врачи, скорее всего, пропишут местный стероидный крем и / или нестероидные противовоспалительные препараты.
- Если проблема вызывает аллергия, врачи порекомендуют принимать антигистаминные препараты и избегать аллергенов.
- Если основной причиной является дерматит, ваш врач назначит лечение в соответствии с серьезностью вашей кожной проблемы. Он или она может также порекомендовать применение стероидного крема.
Итак, напомним, если вы испытываете шелушение стопы, возможно шелушение толстой кожи, зудящей или не зудящей, существует множество возможных причин и способов лечения. Наиболее частыми причинами являются сухость кожи, гипергидроз, микоз и многие другие.
Лекарства, отпускаемые без рецепта, могут помочь в легких случаях шелушения кожи. Но если шелушение толстой кожи не проходит и вы чувствуете, что появляются дополнительные симптомы, необходимо обратиться за помощью к дерматологу.
Как вылечить сухие, потрескавшиеся пятки, по мнению дерматологов
Долгая зима и весна, застрявшие внутри на сухом воздухе, могли сделать кожу на ногах, особенно пяток, суперсухой — достаточно сухой, чтобы потрескаться, как линия разлома. И хотя самоизоляция, связанная с COVID, может побудить вас прятать ноги, трещины на пятках могут превратиться в глубокие порезы или трещины, которые могут быть довольно болезненными и даже заразиться. Мы спросили сертифицированных дерматологов Шил Десаи Соломон, доктора медицины, основателя Preston Dermatology & Skin Surgery в Северной Каролине, и Самера Джабера, доктора медицины, основателя Washington Square Dermatology в Нью-Йорке, что вызывает сухость, трещины на пятках и лучший способ лечения сухих пяток. .
В ЭТОЙ СТАТЬЕ Причины сухих, потрескавшихся пяток | Как ухаживать за сухими потрескавшимися пятками | Обработка сухих или потрескавшихся пяток | Что делать, если лекарства , отпускаемые без рецепта, не работают?
Сопутствующие товары
Причины сухих и потрескавшихся пяток
«Трещины на пятках возникают, когда нарушается кожный барьер», — объясняет Джабер. «Это может быть вызвано каким-либо заболеванием, например псориазом или экземой, или может возникнуть, когда ваша кожа очень сухая.
Другими факторами, которые могут вызвать сушку кожи на каблуках и привести к образованию трещин, являются возраст (ваша кожа становится тоньше, менее эластичной, и некоторые обычные лекарства могут этому способствовать) и, конечно же, зима может быть серьезной причиной. «Зимой каблуки хуже всего», — говорит Соломон. «В помещении и на улице в воздухе меньше влажности, а недостаток влажности приводит к тому, что кожа становится суше. Более сухая кожа означает больше трещин и шелушений ». По словам Соломона, такое растрескивание может вызвать раны, которые могут легко заразиться, если не лечить, а если у вас ослабленная иммунная система или диабет, инфекция может стать серьезным риском для здоровья.
Сопутствующие товары
Как ухаживать за сухими, потрескавшимися пятками
1. Держите ноги в чистоте и увлажнении
Соломон говорит, что старание держать ноги в чистоте и увлажнении поможет вам оставаться на ногах. «Мойте ноги непенящимся увлажняющим очищающим средством (обычно в виде крема или молока), чтобы кожа ног не высыхала, и увлажняйте еще влажные ноги после каждой ванны или душа», — рекомендует она. «Вот когда пришло время применять продукты с вазелином, глицерином, маслом ши, витамином Е или жожоба.Эти ингредиенты очень эффективно предотвращают потерю влаги ». Она также рекомендует попробовать средство для кухонного шкафа — мед. «Мед полон антимикробных и антибактериальных свойств, которые отлично подходят для очищения и заживления ран, особенно мед манука», — говорит она, говоря, что вы можете создать свою собственную медовую маску для ног, смешав ее с каплей миндального масла и нанеся на пятки.
Сопутствующие товары
2. Отшелушивание омертвевшей кожи
Для предотвращения трещин ключевым моментом является отшелушивание. Оба эксперта превозносят достоинства увлажняющих кремов с эксфолиантами, такими как мочевина (не моча, а аналогичное соединение, которое, как было доказано, помогает влаге проникать в кожу) и салициловую кислоту, которая помогает предотвратить трещины на пятках при регулярном использовании.Соломон также рекомендует использовать «безопасную пилку для ног, не похожую на терку для сыра», чтобы удалить омертвевшую кожу. «Использование пилки для ног на ступнях после душа или ванны может быть отличным способом избежать толстых мозолей или трещин», — говорит она. «Однако, если у файла есть острые зубцы, это может привести к порезам или царапинам. Цель состоит в том, чтобы удалить старую, омертвевшую кожу, но оставить здоровый слой нетронутым, чтобы защитить [от] инфекции ».
3. Заделайте глубокие трещины.
Трещины на пятках, которые достигли точки, где они начали кровоточить, могут быть чрезвычайно болезненными, — предупреждает Соломон.Оба эксперта говорят, что жидкие повязки — чрезвычайно эффективный способ заделки трещин, облегчения боли при ходьбе по разорванной коже, сохраняя при этом чистоту ран.
Сопутствующие товары
4. Носите носки из натуральных материалов
Влажная темная среда мокрых носков в туфлях и ботинках может вызвать грибковую инфекцию стопы, напоминающую сухую кожу, предупреждает Соломон. Чтобы этого не происходило, она советует выбирать зимние носки из натуральных материалов, таких как хлопок или шерсть, а не из синтетических смесей, чтобы ваши ноги не потели и не были бактериями.«Такие материалы, как хлопок и шерсть, от природы более абсорбирующие, и эти влагоотводящие свойства чрезвычайно важны в зимние месяцы. Дополнительным бонусом является то, что ваши ноги также меньше пахнут », — говорит она. Джабер говорит, что его уловка для устранения трещин в суровую сухую и холодную погоду заключается в том, чтобы посоветовать своим пациентам наносить вазелин на пятки ног перед сном и сразу же надевать белые хлопковые носки, чтобы закрепить увлажняющий крем во время сна.
Сопутствующие товары
Обработка сухих или потрескавшихся пяток
1.Eucerin Roughness Relief Spot Treatment
Jaber рекомендует наносить это средство на пятки, потому что его формула содержит высокий процент мочевины и отшелушивающей альфа-гидроксикислоты, которые отлично удаляют омертвевшие клетки кожи, поэтому увлажняющие компоненты формулы, такие как подсолнечное масло богат витаминами А и Е, проникает внутрь и лечит кожу.
2. Лечебная мазь CeraVe
Дерматологи любят эту некомедогенную формулу без ланолина, потому что она не раздражает кожу.Поскольку он почти наполовину состоит из петролатума (можно сказать, что это мазь), он обогащен церамидами (для восстановления кожного барьера), а также содержит гиалуроновую кислоту, ингредиент, который помогает коже удерживать влагу.
3. Крем CeraVe SA для огрубевшей и неровной кожи
Jabar отдает предпочтение этому многозадачному увлажняющему крему за его обилие нежных для кожи ингредиентов. Молочная, салициловая и гиалуроновая кислоты отшелушивают и увлажняют; ниацинамид, витамин B, помогает предотвратить потерю влаги; а церамиды 1, 3 и 6-II помогают восстановить защитный барьер вашей кожи.Формула не содержит ароматизаторов и красителей и со временем высвобождается, чтобы ваша кожа оставалась очень мягкой.
4. Гелевые увлажняющие носки с 5 пальцами NatraCure
Соломон рекомендует эти носки, потому что они имеют подкладку, в которой для интенсивного увлажнения кожи используются алоэ вера, витамин Е и масло ши. Кроме того, они пропитаны медицинским минеральным маслом для дополнительного увлажнения.
Что делать, если лекарства, отпускаемые без рецепта, не работают?
Оба дерматолога говорят, что если трещины не исчезнут, несмотря на правильное и частое нанесение таких высококачественных безрецептурных продуктов, возможно, пришло время обратиться к дерматологу.«Недостаток витаминов, минералов и цинка в вашем рационе может отрицательно сказаться на здоровье пяток», — говорит Соломон. «Иногда может быть грибок. Если это просто сухая кожа, дерматологи могут прописать смягчающие средства, такие как лактат аммония или крем с мочевиной, чтобы сделать вашу кожу здоровой, а затем перейти на лосьон для поддержания этого здоровья ».
Но самое главное — попытаться определить причину взлома, — говорит Джабер. «Если это больше связано с сухостью, старайтесь избегать грубого мыла и моющих средств, а если действительно сухо, то купите увлажнитель воздуха.Всегда лучше что-то предотвратить, чем лечить ».
БОЛЬШЕ СОВЕТОВ ОТ ДЕРМАТОЛОГОВ
Хотите еще таких советов? NBC News BETTER одержимы поиском более простых, здоровых и разумных способов жизни. Подпишитесь на нашу рассылку и следите за нами в Facebook, Twitter и Instagram.
Ступни шелушатся? — Almawi Limited, холистическая клиника
Стопа спортсменаЭто состояние, с которым регулярно приходят люди. Шелушение кожи на ногах может привести к серьезному заболеванию стопы спортсмена, если его не лечить быстро.Стопа спортсмена может вызвать шелушение, шелушение и зуд кожи, особенно между пальцами ног. Это может вызвать у вас дискомфорт, поскольку вы постоянно чешете ноги, а также вызвать социальную стигму, поскольку вы не хотите, чтобы ваши друзья видели, как ужасно выглядят ваши ноги.
Причины
Экзема на стопахЧастая причина шелушения стоп — недостаток влаги или обезвоживание стоп из-за сухости. Скин
Состояние Extreme Peeling, называемое эксфолиативным дерматитом, также может приводить к шелушению кожи, а также к следующему:
- — Сильный солнечный ожог с покраснением и зудом.
- — Синдром шелушения кожи, наследственное и чрезвычайно редкое заболевание кожи.
- — Трещины на ногах, в которых легко скапливается пыль, могут привести к толстому шелушению.
- — Экзема, кожное заболевание, вызывающее воспаление и образование волдырей.
Лечение
Некоторые методы лечения пилинга стоп:
- — Выпейте не менее 6-8 стаканов воды, чтобы увлажнить тело и поддерживать надлежащий баланс кожной системы.Сухая кожа, вызывающая шелушение, часто возникает не только из-за чрезмерной потери жидкости, но и из-за неспособности поверхности кожи удерживать влагу.
- — Нанесите увлажняющий крем на ступни. Вам следует выбирать натуральные увлажняющие средства, такие как оливковое и миндальное масла, поскольку другие увлажняющие средства могут содержать вредные химические вещества, ухудшающие состояние. Мочевина также является ключевым ингредиентом. Делайте массаж стопы увлажняющим кремом ежедневно, по утрам и перед сном.
- — Всегда держите ноги в чистоте, так как грязные ноги могут обеспечить идеальные условия для роста дрожжей и грибков.Эти грибковые бактерии могут привести к шелушению.
- — Используйте натуральные лосьоны и кремы для кожи. Они содержат важные вещества, взятые из растительных экстрактов, которые помогают поддерживать хорошее состояние кожи. Например, экстракты чеснока или чайного дерева могут легко убить бактерии и грибки, вызывающие шелушение кожи.
- — Смочите ноги теплой водной смесью.
- — Всегда наносите солнцезащитный крем перед выходом из дома на пляж, чтобы предотвратить солнечные ожоги.Вы также можете использовать успокаивающие гели, такие как гель алоэ вера, чтобы избавиться от шелушения загорелой кожи.
- — Помимо вышеупомянутых советов, вы должны есть здоровую пищу, чтобы предотвратить шелушение. Если приведенные выше советы не сработают, проконсультируйтесь с дерматологом или ортопедом.
Советы по предотвращению шелушения кожи на ступнях
Вот несколько советов, как избежать шелушения кожи:
Ваши ноги отражают ваше общее состояние здоровья.. . берегите их!
Пелелинг на ногах: причины и лечение от footlogix
ПроблемаВлажная зудящая шелушащаяся кожа между пальцами ног и на подошвах ног может быть признаком грибковой инфекции, известной также как «стопа спортсмена». Формула для пилинга Footlogix® эффективно лечит лежащую в основе грибковую инфекцию, а также облегчает связанный с ней зуд, шелушение, шелушение, жжение и покраснение.
ПРИЧИНЫ
Кожное шелушение обычно возникает у людей, ступни которых очень липкие или потные, потому что влажная влажная кожа мацерируется или размягчается и разрушается, делая ступни уязвимыми для грибка, уже присутствующего на поверхности кожи.Грибок можно легко подцепить в общественных местах, если вы ходите босиком, где инфекция обычно может распространяться.
ПИЛИНГ ДЛЯ НОГ
Отшелушивание кожи может также относиться к современной практике отшелушивания или снятия слоя кожи со ступней с помощью продукта для грубого отшелушивания ступней. Потребители часто ошибочно полагают, что пилинг ног — лучший способ решить такие проблемы со стопами, как твердые мозоли, глубокие трещины и чрезмерная сухость. Однако философия Footlogix® заключается в поддержании или улучшении функции кожи.Сдирать кожу со ступней — не выход.
В этих случаях лучший способ разглаживания кожи на ступнях — это смягчение и отшелушивание мозолей на ступнях. При совместном использовании Footlogix® Callus Softener и Footlogix® из нержавеющей стали преобразуют ступни за 10 минут. Это гораздо более безопасный способ увлажнения и устранения мозолей без использования грубых пилингов, которые могут повредить целостность кожи.
Решение FootlogixЕсли вы страдаете шелушением кожи на ступнях и между пальцами ног из-за влажной среды или основной грибковой инфекции, рекомендуется использовать Footlogix Peeling Skin Formula .Он также идеально подходит для тех, кто часто ходит босиком в общественных местах, таких как раздевалки, сауны, бассейны, служба безопасности аэропорта, общие бани и душевые.
Этот уникальный мусс, созданный по технологии Dermal Infusion Technology®, содержит противогрибковые агенты и не содержит увлажняющих средств.
Footlogix Peeling Skin Formula рекомендуется для:
- Лечение шелушения кожи, связанного с липкой стопой, склонной к поражению стопы спортсмена
- Зуд, трещины и раздражение между пальцами ног
- Хождение босиком в общественных местах, таких как раздевалки, сауны, бассейны, служба безопасности аэропорта, общественные бани и душевые.
- Доступ босиком в общественных местах, таких как раздевалки, сауны, бассейны, служба безопасности аэропорта, общие бани и душевые
Также прочтите: Причины, симптомы и лечение стопы спортсмена
Почему шелушатся ступни и пальцы ног
Среди наиболее частых жалоб на стопы и пальцы ног — шелушение кожи.
Она может сниматься слоями, или может наблюдаться шелушение толстой кожи на ногах.
В любом случае, как только вы поймете причины шелушения кожи и возможные лекарства от нее, появится надежда на лечение, профилактику и долгожданное облегчение.
Почему кожа на ногах шелушится
Шелушение на ногах может быть вызвано множеством причин.
Причиной может быть что угодно, от сухой кожи до хронического кожного заболевания, такого как экзема или псориаз.
Это также может быть верным признаком более серьезного основного заболевания, такого как диабет.
Возможные причины шелушения кожи на ногах
Вот некоторые из возможных причин, будь то отслоение слоями, появление дряблой кожи на ступнях или шелушение толстой кожи на ступнях:
Сухая кожа
Из-за наследственности, грубого мыла, проблем с увлажнением или пренебрежения сухая кожа на ногах имеет тенденцию быстро проявляться.Когда это произойдет, вы почувствуете зуд и шелушение кожи, которые легко и часто отслаиваются.
Недостаток влаги
Когда ноги не получают достаточного количества влаги, кожа становится обезвоженной и быстро сохнет. Как только это происходит, сухая кожа начинает шелушиться и шелушиться.
Трение — чрезмерная ходьба или бег
Несмотря на то, что это хорошая идея, чрезмерная ходьба или бег создает большое напряжение и потенциальное трение для ваших ног.Слишком сильное трение приводит к тому, что кожа отслаивается сама по себе или становится слишком потной, слишком сухой и шелушащейся.
Для любителей физических упражнений существует более высокий риск развития дряблой кожи на ступнях или ступнях спортсмена.
Tinea pedis, более известный как стопа атлета, представляет собой кожное заболевание, вызываемое грибком и, если его не лечить, приводит к инфекции.
Обычно это происходит между пальцами ног, причиной этого обычно является неподходящая обувь.
Слишком тесная обувь вызывает трение и влажность.
После снятия обуви на ногах может появиться жжение или покалывание, зуд и шелушащаяся сыпь.
Экзема
Экзема — еще одно распространенное кожное заболевание, которое может появиться на любом участке тела, но при этом нередко поражает ступни. Он появляется в основном на подошвах ног и вызывает сильный зуд.
После расчесывания экзема распространяется в виде красных, зудящих и болезненных волдырей.
Кожа трескается, шелушится и шелушится до лечения.
Псориаз
Еще одна возможность шелушения кожи — псориаз.
Симптомы псориаза похожи на симптомы стопы атлета, скорее всего, вызванные аутоиммунным заболеванием.
Псориаз проявляется в виде чешуйчатой кожи почти серебристого цвета и может меняться по мере ухудшения состояния.
Поскольку на коже появляются сухие пятна, это благоприятная среда для шелушения. Вы также можете столкнуться с твердым скоплением омертвевшей кожи, прежде чем она станет чешуйчатой и отслоится.
Вы будете испытывать зуд, боль и шелушение по мере того, как кожа отслаивается, почти всегда на подошвах ног.
Кератолизный эксфолиативный
Отшелушивающее средство от кератолиза — еще одна распространенная кожная проблема, которая проявляется особенно на ладонях и подошвах ног.
Вы заметите шелушение кожи только на этих участках без зуда или боли.
Синдром шелушения кожи (PSS)
Синдром шелушения кожи — это генетическое заболевание, при котором ваша кожа хронически шелушится.
На начальной стадии кожа может покраснеть или зудеть перед шелушением.Это заболевание может проявиться уже в младенческом возрасте, но также может развиться и во взрослой жизни.
Юношеский подошвенный дерматоз
Когда дело доходит до шелушения ног, дети не исключение.
Юношеский подошвенный дерматоз обычно поражает детей в возрасте от 3 до 14 лет, и его также называют «синдромом влажной и сухой стопы».
Это случается, когда ноги быстро переходят от супергидратации (влажности) к супервысышке (сухости).
Для тех, кто страдает шелушением ног, дети, у которых в анамнезе была экзема, чрезмерное потоотделение / носки, вызывающие потливость ног, или неподходящая обувь, подвергаются более высокому риску развития этого состояния.
Симптомы включают покраснение, трещины и шелушение на подошвах ног.
Синдром акрального пилинга кожи
Синдром акрального шелушения кожи, хотя и встречается не так часто, — это еще одно кожное заболевание, которое вызывает постоянное шелушение верхнего слоя кожи на ступнях.
Это генетическое заболевание, которое ухудшается от влаги или трения о ступни. Он проявляется как красный и зудящий, но в основном это шелушение кожи.
Согласно легенде, это состояние кожи получило свое название от солдат Первой мировой войны, сражавшихся в мокрых окопах.
Из-за того, что они постоянно находятся во влажных условиях, повреждающее и сильное шелушение на ногах стало известно как траншейная стопа.
Диабет
Диабет наносит вред ногам из-за нехватки жидкости в организме и неспособности вырабатывать достаточное количество пота, что приводит к обезвоживанию ног.
В свою очередь, у людей с диабетом на сухих ногах появляются омертвевшие, мозоли и натоптыши, а также шелушение кожи по всей поверхности стоп.
Диабетическое повреждение нервов / плохое кровообращение — еще один фактор, способствующий обезвоживанию кожи на ногах, что приводит к шелушению, растрескиванию и шелушению кожи.
Лучшее средство для лечения шелушения кожи
- Электрическое средство для удаления мозолей
- Скрабы для ног
- Ванночки для ног
- Маски для ног
Электрическое средство для удаления мозолей
Электрический очиститель мозолей — одно из самых эффективных средств удаления мозолей, натоптышей и дряблой кожи на стопах, возникших после шелушения.
Поскольку это ручной инструмент для отшелушивания, он позволяет контролировать шелушение на всех ступнях и пальцах ног.
Всего за несколько минут, даже один раз в неделю, вращающийся на 360 градусов ролик скользит по грубой, сухой, шелушащейся коже, безопасно удаляя и возвращая более гладкое и здоровое состояние.
Благодаря разной степени зернистости роликов, похожих на наждачную бумагу, легко удалить толстую, мертвую и отслаивающуюся кожу, а при уходе предотвратить ее повторное появление.
Выбор редакции: электрическое средство для удаления мозолей собственного производства
Нам нравится эта модель за ее потрясающие характеристики и профессиональные результаты в домашних условиях.
Этот легкий, поставляется с перезаряжаемой батареей, рассчитанной на несколько использований, и имеет удобную, эргономически правильную нескользящую рукоятку.
Скрабы для ног бывают разных формул для эффективного отшелушивания стоп.
Вы можете приготовить скрабы в домашних условиях или приобрести скрабы разной степени отшелушивающей силы.
Вы также можете использовать более грубые вещества (например, скорлупу какао или крупную соль), чтобы смягчить даже самые твердые мозоли или натоптыши.
Существуют также более щадящие формулы, которые смягчают омертвевшие клетки кожи, облегчая удаление верхнего слоя кожи с помощью электрического средства для удаления мозолей или пемзы.
Мягкие формулы могут содержать эфирные масла, такие как масло чайного дерева или кокоса.
Всегда используйте хороший увлажняющий крем, чтобы кожа оставалась мягкой.
Ванночки для ног смягчают проблемные участки кожи и повышают эффективность отшелушивания.
Ванночки для ног очень помогают тем, кто нуждается в облегчении от сухой, зудящей, потрескавшейся или шелушащейся кожи на ногах.
Смочите ноги увлажняющими, питательными для кожи эфирными маслами или формулами на основе овсянки, чтобы уменьшить зуд.
После промокания нанесите увлажняющий крем, чтобы ноги оставались мягкими.
Маски для ног содержат отшелушивающие вещества, которые действуют при ношении.
Это похоже на то, как если бы вы надели носки всего на час, они работают в течение следующих нескольких дней, чтобы удалить слои сухой, омертвевшей кожи.
Действие пилинга прекращается примерно через неделю, и в результате ступни становятся заметно более мягкими и гладкими.
Профилактика
Профилактические методы — лучшее средство для ухода за сухой шелушащейся кожей.
Попробуйте следующие советы и посмотрите, как они помогают улучшить ваше состояние.
Лосьоны, масла, гели, кремы
Медицинский работник может порекомендовать использовать полностью натуральное мягкое мыло или более тяжелый увлажняющий лосьон, гель, крем, масло или мазь, специально разработанные для лечения шелушения кожи.
Цель состоит в том, чтобы сначала вылечить воспаление, в том числе зудящую, шелушащуюся кожу, а затем сохранить кожу эластичной и увлажненной.
Носки
Носки— это экономичное средство для ухода в домашних условиях, предотвращающее попадание влаги и сухости.Носки всегда должны быть чистыми и хорошо впитывающими, особенно если у вас потеют ноги.
Носки, содержащие увлажняющий лосьон, также полезны для увлажнения ног, не вызывая чрезмерного потоотделения.
Советы по тщательному отшелушиванию
Если вы новичок в эксфолиации, попробуйте использовать пемзу, пилку для ног или электрическое средство для удаления мозолей. Хотя заманчиво захотеть заняться этим и агрессивно удалить натоптыши, мозоли или дряблую кожу на ногах, меньше значит лучше.
Если вы агрессивны, вы рискуете вызвать раздражение, инфекцию, кровотечение и боль.
Начните отшелушивать кожу один или два раза в неделю и при необходимости продолжайте с этого момента. Вашей коже нужно время, чтобы зажить, и вы не хотите чрезмерно отшелушивать новую нежную кожу.
Стоит ли вам обратиться к врачу?
Если вы попробовали несколько домашних процедур, но продолжаете испытывать шелушение толстой или дряблой кожи на ступнях, самое время позвонить медицинскому работнику для диагностики или лечения по рецепту.
Помните, что ступни и пальцы на ногах многое говорят об общем состоянии вашего здоровья. Если вы испытываете постоянное или усиливающееся воспаление, раздражение, кровотечение, боль или сильное шелушение, проконсультируйтесь с врачом или ортопедом.
5 распространенных кожных проблем на ногах
Ваши ступни — уникальная часть вашего тела по многим причинам:
- Они являются самой дальней частью вашего тела от сердца, что может быть проблемой для кровообращения.
- Они всегда соприкасаются с поверхностями, которые могут вызвать травмы и содержать заразные грибки.
- Они заключены в обувь, которая создает темную и влажную среду, которую любят грибы.
- Мы заставляем их носить обувь, которая не всегда сидит должным образом, что может вызвать трение и привести к болезненным волдырям, мозолям и натоптаниям.
Вот несколько распространенных проблем с кожей стоп и способы их решения:
Язвы. Люди с диабетом склонны к язве из-за плохого кровообращения и невропатии или повреждения нервов.Небольшая порезанная или колотая рана может быстро перерасти в опасную язву. Пожалуйста, немедленно свяжитесь с нами, если вы заметили на ноге порез или боль, которые не заживают.
Грибковые инфекции. Грибки и бактерии любят теплые, темные и влажные места, такие как внутренняя часть вашей обуви. Грибковые инфекции, такие как стопа спортсмена, легко подхватываются в общественных местах, таких как бассейны и душевые. Симптомы включают покраснение, сухость кожи, волдыри, зуд и шелушение. Для полного выздоровления грибковые инфекции нуждаются в профессиональной помощи.Держите подальше от грибка ноги, носки и обувь чистыми и сухими.
Блистеры. Волдыри образуются при многократном трении кожи обувью. Защитите волдырь чистой повязкой. Если он лопнет, промойте его и снова наложите повязку. Избегайте появления волдырей, надевая хорошо сидящую обувь с носками.
Мозоли и натоптыши. Эти кожные проблемы также вызваны трением, когда костные участки трутся об обувь. Пожалуйста, обращайтесь к нам, чтобы избавиться от этих неприятных условий.Индивидуально подогнанные ортопедические приспособления могут избавить от мозолей и предотвратить их возникновение. Избегайте безрецептурных продуктов, так как они могут повредить здоровую кожу.
Трещины пятки. Это состояние, также известное как трещины на пятках, возникает, когда кожа слишком сухая и на пятках накапливаются отмершие клетки кожи. Под давлением повседневной деятельности кожа трескается, иногда очень глубоко и болезненно. Возьмите за привычку регулярно увлажнять ноги жирным кремом для ног, а затем аккуратно отшелушивать их пемзой.
Не живите с кожными проблемами на ногах — мы можем помочь! Cornerstone Foot & Ankle — это специализированный офис по лечению стопы и голеностопного сустава с полным комплексом услуг, расположенный в Сьюэлле, Черри-Хилл, Марлтоне, Маунт-Холли, Вудбери и Глассборо; обслуживает регион Южного Джерси. Мы предлагаем полный набор услуг, включая хирургию, лечение переломов, лечение грибковых заболеваний ногтей, уход за диабетической стопой, педиатрическую подиатрию, индивидуальные брекеты и ортопедические изделия, уход за ранами, восстановление конечностей и лечение боли в своде дуги, боли в пятке и спортивных травм; Просто назвать несколько.Если болит ниже колена, мы можем вам помочь! ЗВОНИТЕ СЕЙЧАС или запишитесь на прием онлайн СЕГОДНЯ!
12 причин сухой кожи между пальцами ног (это НЕ зуд)!
Отслаивание сухой кожи между пальцами ног — обычное дело. Но если шелушение кожи не сопровождается зудом, это может быть признаком заболевания кожи.
Кожное шелушение между пальцами ног (без зуда) обычно является результатом кожной инфекции, аллергической реакции, синдрома или болезни. В противном случае это связано с фактором окружающей среды.
Отслаивание кожи между пальцами ног может выглядеть некрасиво, но в большинстве случаев это не проблема. Кроме того, в большинстве случаев пилинг можно легко лечить в домашних условиях.
Причины сухой кожи между пальцами ног, которая не чешется
В этом руководстве мы рассмотрим различные условия, которые часто лежат в основе жалоб. Мы объясним симптомы каждого состояния, причины его возникновения и способы их лечения.
1) Дерматит коробочки пальцев ног
На ваших ногах около 250 000 потовых желез.Когда они весь день прикованы к обуви, они выделяют много пота. Когда ваши ноги потеют, воздух и влага могут вызвать чрезмерное высыхание кожи. Впоследствии у них развиваются бактерии, известные как дерматиты.
Есть несколько типов дерматита. Распространенной причиной шелушения стопы является дерматит ящика пальцев, который вызывается резиновыми ящиками носков обуви. Состояние обычно начинается с шелушения кожи на большом пальце ноги и вызывает раздражение. Если не лечить, он распространится на верхнюю часть стопы и может привести к инфекции.
Каковы симптомы?
- Вздутие
- Покраснение
- Волдыри с трещинами
- Горение
Как лечить?
Кремы и мази, отпускаемые без рецепта, помогут избавиться от дерматита ягодиц. Попросите у фармацевта крем для кожи, содержащий стероиды для местного применения, которые контролируют покраснение и отек.
Дерматит ящика пальца ноги обычно является результатом аллергической реакции на химические вещества, используемые производителями обуви.Устраните причину, и вы исправите жалобу.
Если у вас чувствительная кожа к определенной паре обуви, смените или адаптируйте обувь. Однако это может быть дорогостоящим, если вы продолжаете обостряться дерматитом.
Другие профилактические варианты:
- Стерилизуйте и сушите обувь после каждого использования
- Вставьте впитывающие подушки или стельки
- Носите толстые шерстяные носки или другой влагоотводящий материал
- Избегайте ношения обуви с резиновыми носками
- Примите лекарство для местного применения
2) Контактный дерматит обуви
Обувь может вызвать шелушение кожи на подошвах пальцев ног или в любом месте стопы.Контактный дерматит обуви определяет многие кожные проявления на стопах. Это аллергическая реакция на вещества, которые обычно используются для изготовления обуви. Он может появиться на пальцах ног, на подошве или по бокам стопы или пятки.
Виновниками контактного дерматита обуви обычно являются обувь, ботинки или сандалии, сделанные из кожи или резины, или содержащие химические вещества, такие как парафенилендиамин и формальдегидную смолу из красителей и клея. Металлические детали, такие как никелевые пряжки и украшения из кобальта, также могут вызвать аллергическую реакцию при прямом контакте с вашей кожей.
Каковы симптомы?
- Вздутие
- Покраснение
- Волдыри или трещины
- Жгучая боль
- Раздражение
Как лечить?
Поскольку контактный дерматит обуви обычно вызывается контактом чувствительной кожи с аллергенами в обуви, при удалении аллергена или избегании контакта шелушащаяся кожа на пальцах ног или ног должна исчезнуть сама собой.
Например, если вызывающий аллерген аллерген находится в никелевой пряжке, удалите металл и замените его другой пряжкой. Возможно, вам не придется выбрасывать обувь.
Есть также безрецептурные кремы, которые можно купить, чтобы ускорить процесс выздоровления или для случаев, когда инфекция распространилась на более широкую область стопы и причиняет вам боль.
Вы также можете принять превентивные меры:
- Чистите и сушите обувь после каждого использования
- Вставьте впитывающие подушки или стельки
- Носите толстые шерстяные носки или другой влагоотводящий материал
- Избегайте ношения обуви с резиновыми носками
- Примите лекарство для местного применения
Ступня траншеи или травма от холода (NFCI) иногда упоминается как ступня Первой мировой войны, хотя исторические записи показывают, что это состояние ощущалось в окопах во время наполеоновских войн в начале 1800-х годов.
Состояние вызвано длительным пребыванием в холодной и влажной среде. Это может быть вызвано погружением стопы во влажные места с плохой гигиеной или постоянным воздействием потных носков. На формирование траншейной стопы может уйти меньше суток.
Отслоение кожи на пальцах ног — ранний предупреждающий знак. Онемение стопы может привести к повреждению нервов, которое приводит к траншейной стопе.
Он может полностью оправиться от траншеи в течение трех-шести месяцев. Требуется правильное лечение; в противном случае у вас может развиться гангрена и потенциальная ампутация стопы.
Каковы симптомы?
- Вздутие
- Онемение или тяжесть в стопе
- Изменение цвета кожи
- Боль
- Волдыри или язвы
Как лечить?
Очень важно правильно обращаться с траншейной стопой. Если состояние ухудшается, кровеносные сосуды сужаются и препятствуют попаданию кислорода в пораженный участок. Впоследствии произойдет повреждение нервов и ног, что может привести к другим проблемам.
- Вымойте и вытрите ноги антибактериальным средством
- Держите ноги в тепле
- Поднимите ногу, чтобы улучшить кровообращение
- Примите антибиотики, если заметите изменение цвета кожи
- Избегайте влажной обуви или носков
- Меняйте носки два или три раза в день
- Тальк после мытья ног
4) Целлюлит
Целлюлит — это распространенная бактериальная инфекция кожи, которая может быть потенциально проблемной, если ее не лечить.Это происходит, когда бактерии проникают через разрыв кожи и могут попасть в любое место на теле.
Наиболее часто поражаются руки и ноги, потому что в этих областях чаще встречается сухая, потрескавшаяся и шелушащаяся кожа. Целлюлит не заразен, если он не контактирует с поврежденной кожей.
Есть несколько причин целлюлита. Травма — самая частая причина. Укусы животных и хирургические порезы, повреждающие кожу, также могут быть имитацией проникновения бактерий в рану.
Люди, страдающие ослабленной иммунной системой, такой как диабет, лейкемия и ВИЧ / СПИД, также восприимчивы.Сухая, шелушащаяся кожа и ожирение также могут увеличить вероятность заражения целлюлитом.
Каковы симптомы?
- Кожа красная и опухшая
- Болезненные и теплые на ощупь
- У пациентов может развиться лихорадка
- Красные пятна
- Блистеры
- Ямочки на коже
Как это лечить?
При отсутствии лечения или при повторном появлении целлюлита инфекция может распространиться на ваши лимфатические узлы и вызвать отек пораженных участков.
В очень редких случаях инфекция может распространиться на глубокий слой тканей и попасть в кровоток. На этой стадии целлюлит быстро становится опасным для жизни. Вам следует заняться лечением целлюлита как можно раньше.
В целом целлюлит легко лечится с помощью:
- Ежедневное мытье ног с мылом
- Нанесите крем или мазь, например вазелин или полиспорин
- Покройте пораженный участок повязкой
- Следите за признаками инфекции
В случаях, когда целлюлит повторяется или переходит в запущенную стадию, ваш врач, вероятно, пропишет антибиотики, чтобы убить инфекцию.
5) Псориаз
Псориаз — распространенное кожное заболевание, вызывающее шелушение кожи на подошвах пальцев ног. Сухие чешуйки кожи вызваны воспалительными химическими веществами, вырабатываемыми Т-лимфоцитами в лейкоцитах, и быстро размножаются в коже.
Хотя псориаз обычно поражает локти, колени и кожу головы, он также может вызывать шелушение кожи между пальцами ног и подошвами ног.
Национальный фонд псориаза говорит, что ученые не смогли определить точную причину псориаза, но они могут подтвердить, что наследственная генетика может играть роль в его развитии, и люди со слабой иммунной системой восприимчивы.
Когда клетки кожи инфицированы, клетки кожи разрастаются с аномально высокой скоростью и вызывают накопление псориазных поражений. Заболевание поражает людей из всех слоев общества, но чаще всего встречается у людей в возрасте от 15 до 35 лет. Около 15% детей в возрасте до 10 лет также страдают псориазом.
Каковы симптомы?
- Розовые или красные чешуйчатые пятна
- На поверхности кожи могут появиться небольшие неровности
- Может возникнуть раздражение кожи и зуд
- Сухая потрескавшаяся кожа
- Возможные симптомы лихорадки могут наблюдаться
- Блистер с гноем
Симптомы псориаза кистей и стоп могут быть вызваны травмой.Когда это происходит, очень важно тщательно заботиться о пораженных участках, поскольку потрескавшаяся кожа восприимчива к бактериальным инфекциям.
Как это лечить?
- Нанесите увлажняющий крем на ночь
- Замочите ноги в теплой воде
- Используйте цианоакрилатный клей для уменьшения растрескивания кожи
- Носите удобную обувь
- Защитите ноги толстыми или мягкими носками
- Ограничить употребление алкоголя
- Бросить курить
6) Обезвоживание
Обезвоживание кожи — распространенная проблема, которая может легко подкрасться к вам и остаться незамеченной.Его также можно спутать с сухой кожей, но это не одно и то же, хотя оба состояния вызывают шелушение кожи на пальцах ног.
В то время как сухая кожа — это тип кожи, вызванный недостаточным количеством натуральных масел, обезвоженная кожа вызвана недостатком воды в клетках кожи. Вам нужна влага, а не масло.
Обезвоженная кожа чаще встречается в холодные месяцы, потому что ваше тело не запускает тепловые механизмы, такие как жажда или потоотделение, при низких температурах, как это происходит в жаркое время.
К счастью, это состояние обычно недолговечно и легко лечится. Тем не менее, это вызывает шелушение кожи на подошвах пальцев ног и может быть раздражающим неудобством.
Однако, если вы не получаете достаточного количества воды ежедневно, у вас может развиться острое обезвоживание, которое может иметь серьезные последствия для вашего общего состояния здоровья. Контрольными признаками являются приступы головокружения, обморока и затуманенности.
Каковы симптомы?
- Пилинг кожи на пальцах ног
- Герметичность кожи
- Чувствительная кожа
- Тусклый, утомленный вид и морщинистость
Как лечить?
Обезвоженная кожа — это кожа, испытывающая жажду.Поэтому клеткам необходима влага для повышения уровня гидратации. Вам нужно быть очень осторожным при выборе продуктов для увлажнения кожи, так как некоторые ингредиенты могут сушить кожу еще больше.
Например, на обезвоженной коже обычно появляются морщины, но сыворотка против морщин не увлажняет кожу. Это усугубит его. Обезвоживание кожи вызвано недостатком влаги, поэтому необходимы ингредиенты на водной основе вместе с витаминами B3 и B5.
- Промыть мягким очищающим средством в теплой воде
- Используйте увлажняющие средства для кожи, которые связывают воду, а не масла
- Избегайте использования продуктов на основе мыла или скрабов для лица
- Ешьте больше овощей
- Прекратить употребление кофеина
- Бросить курить и употреблять алкоголь
7) Условия окружающей среды
Воздействие элементов может привести к шелушению кожи между пальцами ног и на ступнях.Сильная жара и сильный холод являются хорошо известными причинами кожных заболеваний, а чрезмерное пребывание в ветреной и солнечной погоде также может вызвать раздражение кожи.
Длительное пребывание в определенных влажных, холодных или жарких условиях может легко привести к отслаиванию кожи на подошвах пальцев ног. Примерно у всех наблюдается шелушение кожи, например, после солнечных ожогов. Это должно быть очевидной причиной.
Каковы симптомы?
- Покраснение
- Жжение и болезненность
- Чрезмерная сухость
- Прорыв пятен
Как лечить?
Ваша кожа заживет сама по себе через несколько дней, но тем временем нанесите увлажняющий крем, чтобы кожа оставалась увлажненной.Чтобы предотвратить шелушение кожи на ногах, используйте защитные кремы и подходящую одежду.
Если вы испытываете жжение или болезненность, вымойте ноги в холодной воде и промокните их насухо мягким полотенцем. Не используйте отшелушивающее мыло и не пытайтесь удалить омертвевшую кожу. Дайте ему отшелушиться естественным путем и нанесите увлажняющий крем.
8) Синдром шелушения кожи
Синдром акрального шелушения кожи — редкое генетическое заболевание кожи, которое обычно передается от семьи. Случаи шелушения кожи между пальцами ног, вызванные наследственными причинами, могут быть неправильно диагностированы, потому что они имитируют другие кожные заболевания, хотя обычно они не такие серьезные.
Существует две основные категории кожного шелушения: невоспалительное (тип A) и воспалительное (тип B). Заболевания кожи типа А вызывают шелушение кожи между пальцами ног, но без зуда. Расстройство типа B обычно сопровождается раздражением.
Каковы симптомы?
- Безболезненное шелушение кожи между пальцами стопы
- Возможны волдыри на стопах
- Аллергия
- Экзема стоп
- Замедленный рост или низкий рост
- Рост волос, которые легко выщипывать
- Сильная дальнозоркость
Как лечить?
По данным заболеваний.info , в настоящее время не существует лекарства от синдрома акрального шелушения кожи. Лечение направлено на предотвращение повреждения кожи и устранение симптомов по мере их появления.
- Используйте смягчающие средства, чтобы уменьшить шелушение кожи
- Блистеры со стерильной иглой
- Перевязать инфицированный участок легкой повязкой
- Избегайте высоких температур и тесной обуви или носков, которые могут вызвать трение
- Не погружайте ноги в воду
9) Болезнь Риттера (Синдром стафилококкового ожога кожи)
Болезнь Риттера названа в честь Готфрида Риттера фон Риттершима, первого врача, описавшего эту болезнь.
Сегодня он известен в медицине как синдром стафилококкового ожога кожи (SSSS) и характеризуется пятнами красного цвета на коже, которые выглядят как ожоги или ожоги.
Стафилококк — это тип бактерий, вызывающих серьезные кожные инфекции. Он проникает в организм через потрескавшуюся кожу и выделяет токсины, которые вызывают образование волдырей.
SSSS встречается очень редко и чаще всего возникает у детей в возрасте до 5 лет. Одним из симптомов является шелушение кожи в области ступней, но обычно оно поражает другие части тела и проявляется на больших участках.
Каковы симптомы?
- Раздражительность
- Усталость
- Лихорадка
- Красные пятнистые пятна на больших участках кожи
- Блистеры, заполненные жидкостью
- Нежность и боль
- Пилинг кожи
Как лечить?
Лечение болезни Риттера варьируется. Соображения зависят от того, насколько хорошо ваш ребенок реагирует на определенные виды лечения.Чтобы избавиться от инфекции, обычно требуются антибиотики, а для защиты кожи используются кремы местного действия.
Если ваш ребенок испытывает боль, смешайте растворимый аннулятор боли с небольшим количеством воды. Тем не менее, вы должны быть осторожны, давая младенцу любые лекарства, которые могут иметь побочные эффекты, или ингредиенты, на которые у них может быть аллергия.
Когда болезнь Риттера лечится немедленно, пациент обычно довольно быстро выздоравливает без рубцов или других проблем. Однако, если с инфекцией не бороться быстро, она может оставить свой след.
Также убедитесь, что ваш ребенок пьет много воды. Болезнь Риттера может вызывать обезвоживание и травмы кожи, сходные с характеристиками пациентов, пострадавших от ожогов.
10) Синдром кисти и стопы (ладонно-подошвенная эритродизестезия)
Онкологические больные, у которых наблюдается шелушение кожи на подошвах пальцев ног без зуда, может иметь синдром кистей и стоп. Состояние также известно как пламарно-подошвенная эритродизестезия.
Это редкое заболевание вызывается некоторыми фармацевтическими препаратами, которые используются для лечения рака.Проблемы могут возникнуть, если лекарство проникает в кровеносный сосуд и повреждает окружающие ткани.
Полный список лекарств, вызывающих синдром кистей и стоп, можно найти на сайте Cance.net .
Каковы симптомы?
- Красные пятна на коже, похожие на солнечный ожог
- Отек
- Покалывание или жжение
- Чувствительность к прикосновению
- Кожа кажется стянутой
- Мозоли или волдыри на руках или ногах
В тяжелых случаях синдрома кисти и стопы у пациентов наблюдается шелушение кожи в области пальцев ног и стоп.Ходьба становится очень неудобной, и вы также можете испытывать боль.
Как это лечить?
Согласно OncologyNurseAdvisor , лечение синдрома кисти и стопы в основном носит анекдотический характер. Однако существуют известные методы лечения и профилактики этого состояния, основанные на существующих руководящих принципах, основанных на фактических данных.
Лечение синдрома кисти и стопы в основном сосредоточено на устранении существующих симптомов и принятии профилактических мер, чтобы избежать повторения высыпаний.
Вмешательство включает изменение лечебных методов лечения рака у пациента и, при необходимости, концентрацию внимания на изменении образа жизни.
Лица, осуществляющие уход, также должны обращать внимание на то, чтобы не сводить к минимуму боль и дискомфорт, и врачей просят обучать пациентов обращать внимание на связанные симптомы, чтобы проблему можно было решить на ранних стадиях.
11) Высокая температура
Болезни, вызывающие жар, также могут привести к шелушению кожи на ступнях.
От высоких температур пациенты потеют больше, чем обычно. Затем пот стекает с подошв ног и делает кожу более толстой. Также могут появиться язвы, похожие на пузыри. Когда они разрушаются, это вызывает шелушение кожи.
Скарлатина у детей — пример заболевания, которое может вызывать красные кожные высыпания. По данным Центра по контролю и профилактике заболеваний, высыпание вызвано бактериями, выделяющими токсины в кожу.
Если сыпь сохраняется более нескольких недель без лечения, вы заметите признаки шелушения вокруг пальцев ног и подошв.
12) Реактивный артрит (синдром Рейтера)
Синдром Рейтера — это инфекция, развивающаяся у пациентов с артритом и обычно развивающаяся вместе с конъюнктивитом и неспецифическим уретритом. Обычно это происходит после того, как пациент перенес венерическое заболевание или бактериальную инфекцию.
Фактические причины неизвестны, хотя ученые обнаружили корреляцию с инфекциями и иммунодефицитом.
Реактивный артрит обычно встречается в суставах ног, лодыжках или ступнях, но также может вызывать воспаление глаз, кожи и уретры.У большинства пациентов симптомы появляются и исчезают в течение 12 месяцев.
Каковы симптомы?
- Крошечные волдыри на подошве стопы
- Боль и скованность
- Опухание пальцев рук и ног
- Отслаивание или шелушение кожи стоп
- Боль в пояснице
- Проблемы с мочеиспусканием
- Воспаление глаз, мышц, сухожилий или связок
Как лечить?
Лечение реактивного артрита зависит от причины.В случаях, когда заболевание было вызвано бактериальной инфекцией, пациенты проходят курс лечения антибиотиками.
Пациентам с признаками скованности суставов и мышц рекомендуется целевых упражнений . Упражнения с разнообразными движениями помогут уменьшить боль и улучшить гибкость.
Другие виды лечения включают:
- Нестероидные противовоспалительные средства для снятия боли
- Кортикостероиды для уменьшения воспаления
- Стероиды для местного применения используются для лечения кожной сыпи
Хотя шелушение между пальцами ног (которое не вызывает зуда) обычно не о чем беспокоиться, всегда лучше проветривать из соображений осторожности и искать соответствующее лечение.В большинстве случаев можно поставить диагноз самостоятельно, и их легко вылечить с помощью местного лечения от фармацевта.
.
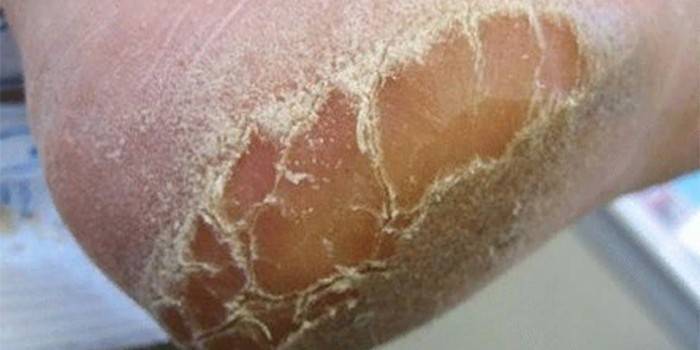

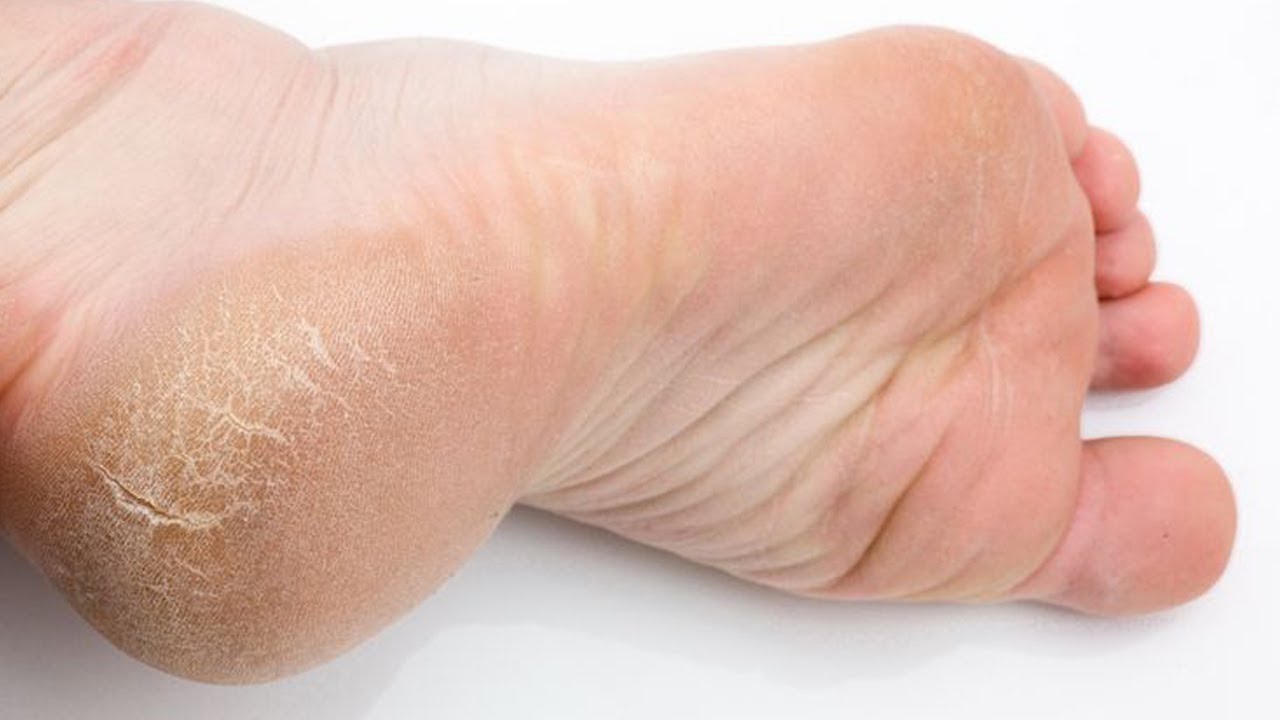
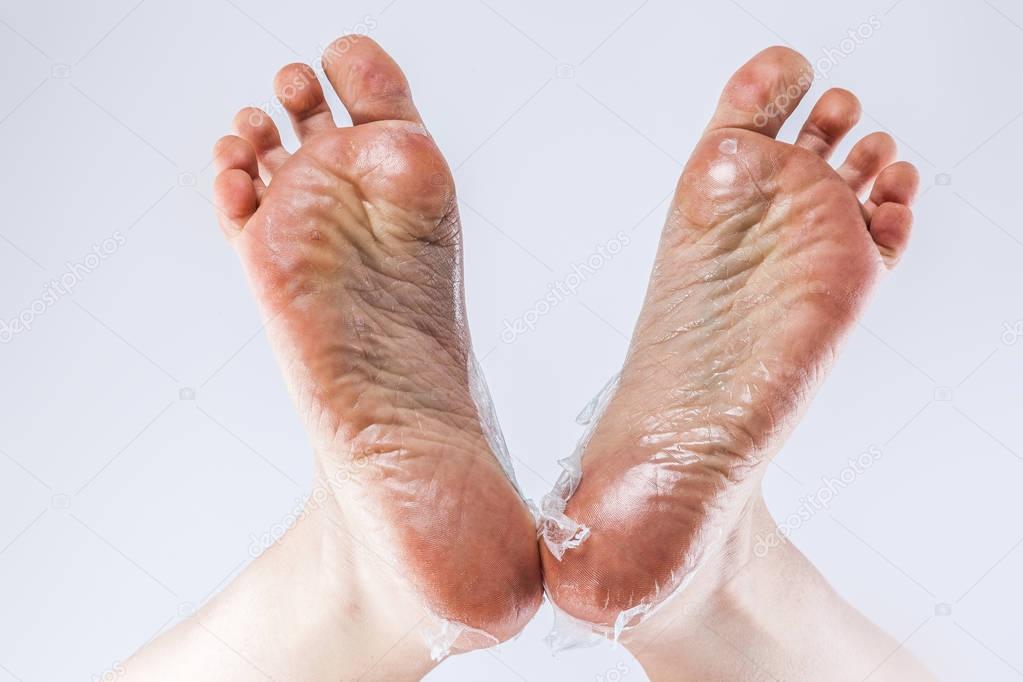 Только хорошая осведомленность о своих заболеваниях и позитивный настрой смогут наилучшим образом помочь заживлению венозных трофических язв.
Только хорошая осведомленность о своих заболеваниях и позитивный настрой смогут наилучшим образом помочь заживлению венозных трофических язв.
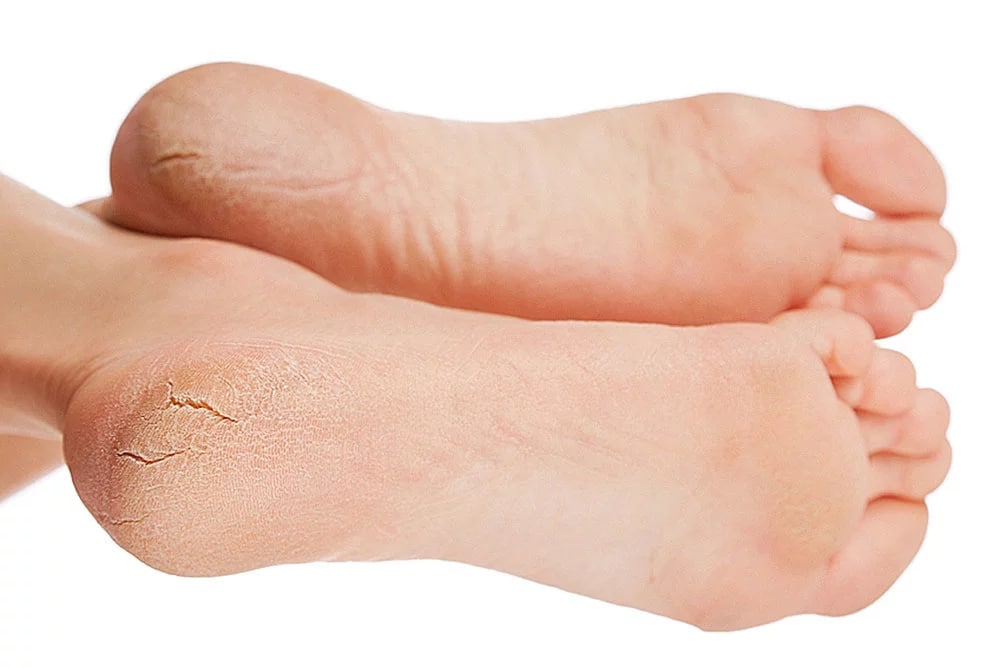

 Истончившаяся кожа становится очень легко травмируемой.
Истончившаяся кожа становится очень легко травмируемой. е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.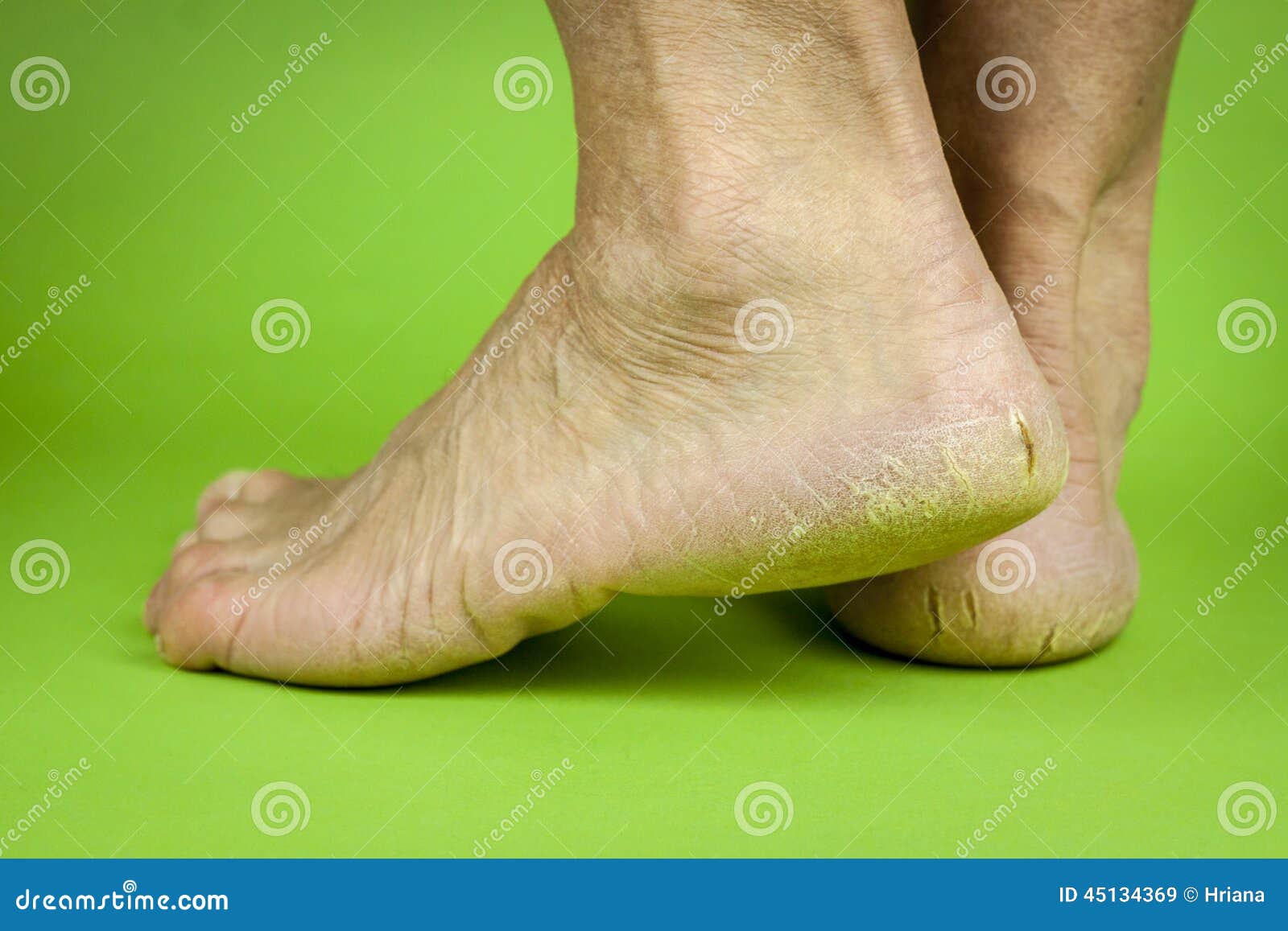
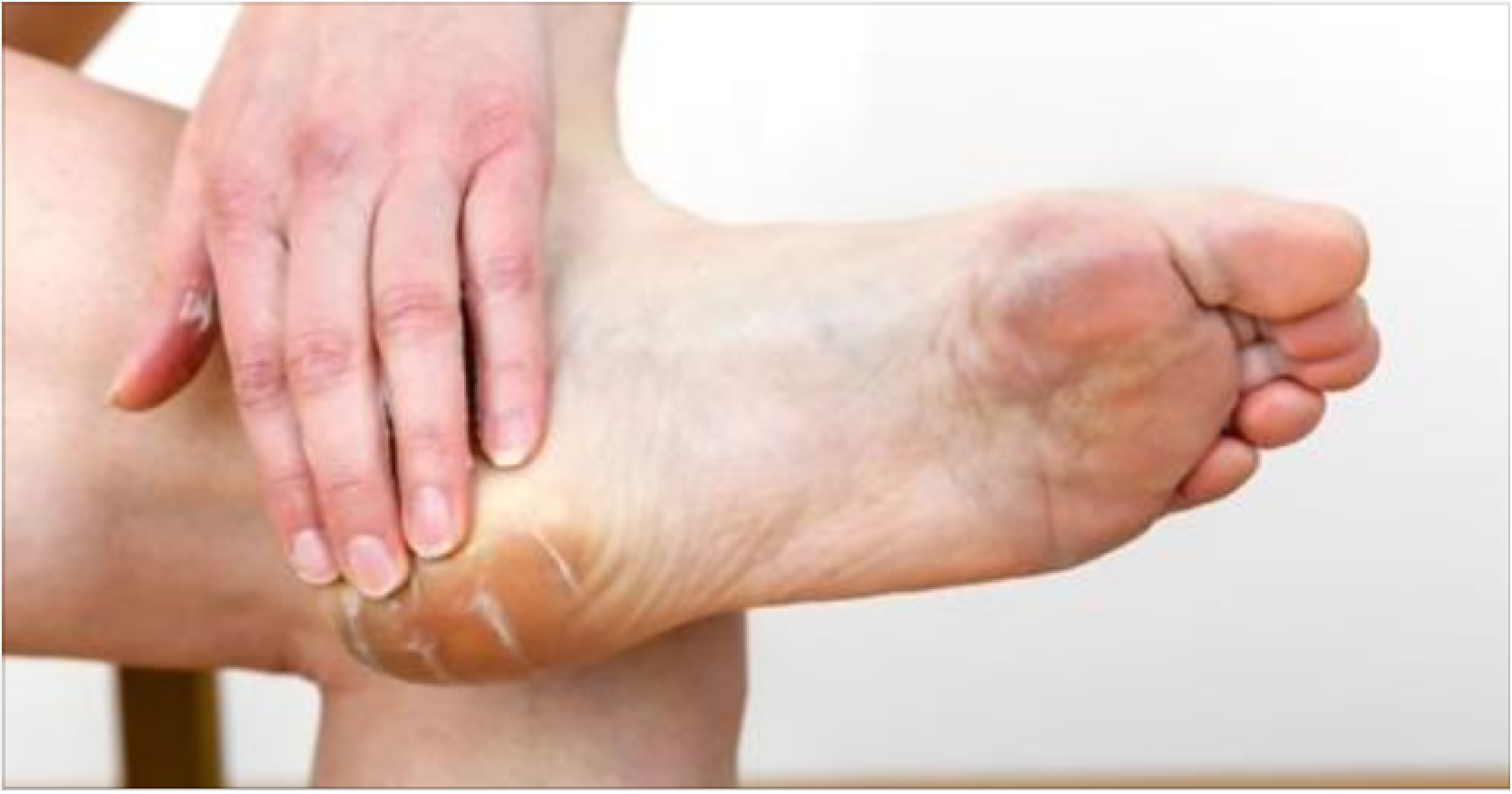 Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!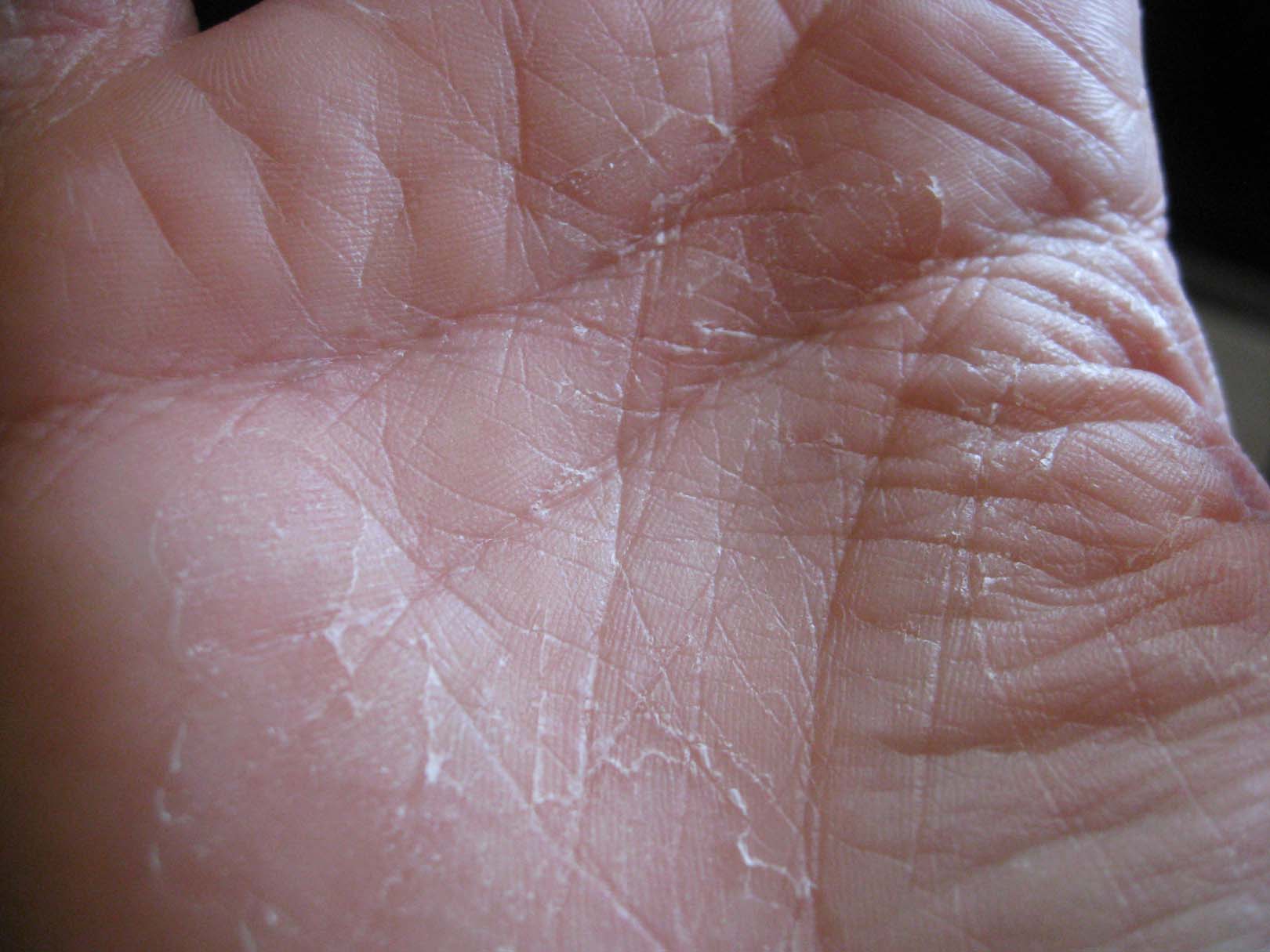 Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.

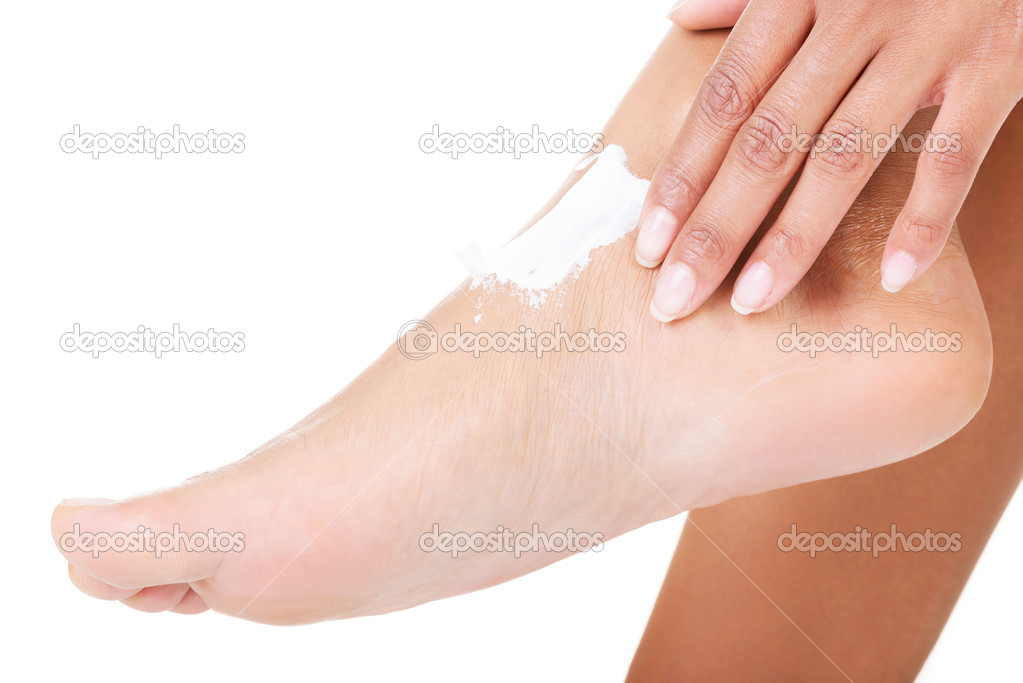 aafp.org/afp/2010/0415/p989.html.
aafp.org/afp/2010/0415/p989.html. pntd.0003058.
pntd.0003058.