Отсутствие пульса: Оказание первой медицинской помощи | Муниципальный округ Ясенево
Утопление. Первая помощь при утоплении
Утопление – терминальное состояние или наступление смерти вследствие аспирации (проникновения) жидкости в дыхательные пути, рефлекторной остановки сердца в холодной воде либо спазма голосовой щели, что в результате приводит к снижению или прекращению газообмена в легких.
Утопление — вид механической асфиксии (удушья) в результате попадания воды в дыхательные пути.
Различают следующие виды утопления:
- Истинное («мокрое», или первичное)
- Асфиктическое («сухое»)
- Синкопальное
- Вторичное утопление («смерть на воде»)
Истинное утопление
Состояние, сопровождающееся проникновением жидкости в легкие, возникающее примерно в 75 – 95% гибели на воде. Характерная длительная борьба за жизнь.
Примерами истинного утопления является утопление в пресной и морской воде.
Утопление в пресной воде.
При проникновении в лёгкие пресная вода быстро всасывается в кровь, так как концентрация солей в пресной воде намного ниже, чем в крови. Это приводит к разжижению крови, увеличению её объёма и разрушению эритроцитов. Иногда развивается отёк лёгкого. Образуется большое количество устойчивой розовой пены, что ещё больше нарушает газообмен. Функция кровообращения прекращается в результате нарушения сократимости желудочков сердца.
Утопление в морской воде.
Вследствие того, что концентрация растворённых веществ в морской воде выше, чем в крови, при попадании морской воды в лёгкие жидкая часть крови вместе с белками проникает из кровеносных сосудов в альвеолы. Это приводит к сгущению крови, увеличению в ней концентрации ионов калия, натрия, кальция, магния и хлора. В альвеолах накаливается большое количество жидкости, что ведёт к их растяжению вплоть до разрыва. Как правило, при утоплении в морской воде развивается отёк лёгких.
При истинном утоплении существует три клинических периода:
Начальный период.
Пострадавший в сознании и ещё способен задерживать дыхание при повторных погружениях под воду. Спасенные неадекватно реагируют на обстановку (одни могут находиться в депрессии, другие – чрезмерно активны и возбуждены). Кожные покровы и видимые слизистые синюшны. Дыхание частое, шумное, может прерываться приступами кашля. Первичная тахикардия и артериальная гипертензия вскоре сменяются брадикардией и последующим снижением артериального давления. Верхний отдел живота, как правило, вздут в связи с поступлением большого количества воды в желудок. Может наблюдаться рвота заглоченной водой и желудочным содержимым. Острые клинические проявления утопления быстро проходят, восстанавливается ориентация, но слабость, головная боль и кашель сохраняются несколько дней.
Агональный период.
Пострадавший находится без сознания. Пульс и дыхательные движения сохранены. Сердечные сокращения слабые, глухие. Пульс может определяться исключительно на сонных и бедренных артериях. Кожные покровы синюшные, холодные на ощупь. Изо рта и носа выделяется пенистая жидкость розового цвета.
Период клинической смерти.
Внешний вид пострадавшего при данном периоде истинного утопления такой же, как в агональном. Единственным отличием является отсутствие пульса и дыхательных движений. При осмотре зрачки расширены, на свет не реагируют. В этом периоде реанимационные мероприятия редко являются успешными.
Асфиктическое утопление
Происходит вследствие раздражения жидкостью верхних дыхательных путей (без аспирации воды в легкие, в результате ларингоспазма) и наблюдается у 5—20% всех утонувших. В большинстве случаев, асфиктическому утоплению предшествует предварительное угнетение ЦНС, состояние алкогольного опьянения, удар о поверхность воды. Как правило, начальный период диагностировать не удается. В агонии наблюдается редкий лабильный пульс на магистральных артериях. Дыхание может иметь вид «ложнореспираторного» (при чистых дыхательных путях). Со временем наступает угнетение дыхания и кровообращения и переход в период клинической смерти, который при асфиктическом утоплении длится дольше (4-6 минут). При реанимационных мероприятиях, как правило, трудно преодолеть тризм жевательных мышц и ларингоспазм.
Как правило, начальный период диагностировать не удается. В агонии наблюдается редкий лабильный пульс на магистральных артериях. Дыхание может иметь вид «ложнореспираторного» (при чистых дыхательных путях). Со временем наступает угнетение дыхания и кровообращения и переход в период клинической смерти, который при асфиктическом утоплении длится дольше (4-6 минут). При реанимационных мероприятиях, как правило, трудно преодолеть тризм жевательных мышц и ларингоспазм.
Синкопальное утопление
Характеризуется первичной рефлекторной остановкой сердца и дыхания, вызываемой попаданием даже незначительного количества воды в верхние дыхательные пути. При данном виде утопления первоочередным является наступление клинической смерти. Пульс и дыхание отсутствуют, зрачки расширены(на свет не реагируют). Кожные покровы бледные. Сходный механизм развития имеет, так называемый «ледяной шок», или синдром погружения, развивающийся вследствие рефлекторной остановки сердца при резком погружении в холодную воду.
Вторичное утопление («смерть на воде»)
Происходит в результате первичной остановки кровообращения и дыхания (инфаркт миокарда, приступ эпилепсии и.т.д). Особенностью данного вида утопления является то, что попадание воды в дыхательные пути происходит вторично и беспрепятственно (когда человек уже находится в периоде клинической смерти).
Изменения, происходящие в организме при утоплении, в частности, сроки умирания под водой, зависят от ряда факторов: от характера воды (пресная, солёная, хлорированная пресная вода в бассейнах), от её температуры (ледяная, холодная, тёплая), от наличия примесей (ил, тина и т. д.), от состояния организма пострадавшего в момент утопления (переутомление, возбуждение, алкогольное опьянение и пр.).
При проведении реанимационных мероприятий крайне важное значение имеет фактор времени. Чем раньше начато оживление, тем больше шансов на успех. Исходя из этого, искусственное дыхание желательно начинать уже на воде.
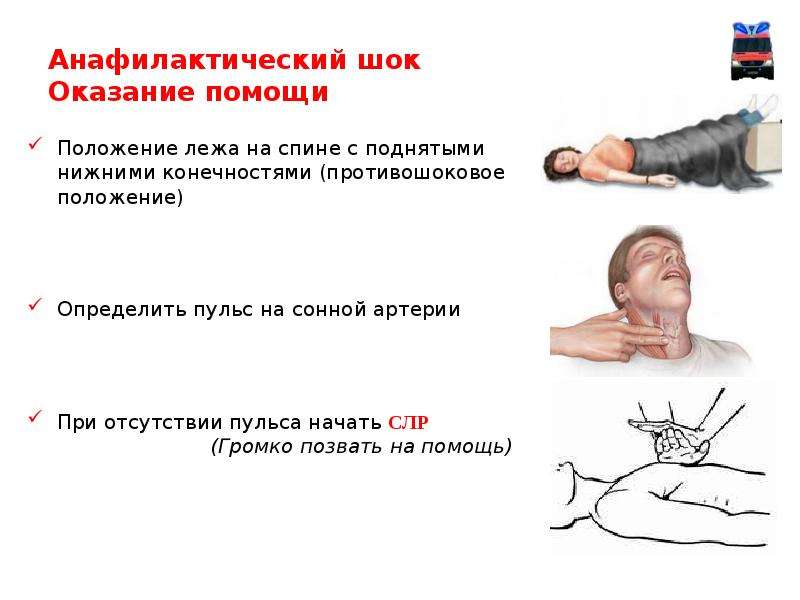
Если функция кровообращения сохранена (пульсация на сонных артериях), на нет дыхания, полость рта освобождают от инородных тел. Для этого её очищают пальцем, обёрнутым бинтом, удаляют съёмные зубные протезы. Нередко рот пострадавшего невозможно открыть из-за спазма жевательных мышц. В этих случаях проводят искусственное дыхание «рот в нос»; при неэффективности этого метода используют роторасширитель, а если его нет, то применяют какой-либо плоский металлический предмет (не сломать зубы!). Что касается освобождения верхних дыхательных путей от воды и пены, то лучше всего для этих целей применить отсос. Если его нет, пострадавшего укладывают животом вниз на бедро спасателя, согнутое в коленном суставе.
Пострадавшего укладывают на спину, освобождают от стесняющей одежды, голову запрокидывают назад, помещая одну руку под шею, а другую накладывают на лоб. Затем выдвигают нижнюю челюсть пострадавшего вперёд и вверх так, чтобы нижние резцы оказались впереди верхних. Эти приёмы выполняют с целью восстановления проходимости верхних дыхательных путей. После этого спасатель делает глубокий вдох, немного задерживает дыхание и, плотно прижимаясь губами ко рту (или к носу) пострадавшего, делает выдох.
Если при искусственной вентиляции лёгких из дыхательных путей пострадавшего выделяется вода, которая затрудняет вентиляцию лёгких, надо повернуть голову в сторону и приподнять противоположное плечо; при этом рот утонувшего окажется ниже грудной клетки и жидкость выльется наружу. После этого можно продолжать искусственную вентиляцию лёгких. Ни в коем случае нельзя прекращать искусственную вентиляцию лёгких при появлении самостоятельных дыхательных движений у пострадавшего, если его сознание ещё не восстановилось или нарушен или резко учащен ритм дыхания, что свидетельствует о неполном восстановлении дыхательной функции.
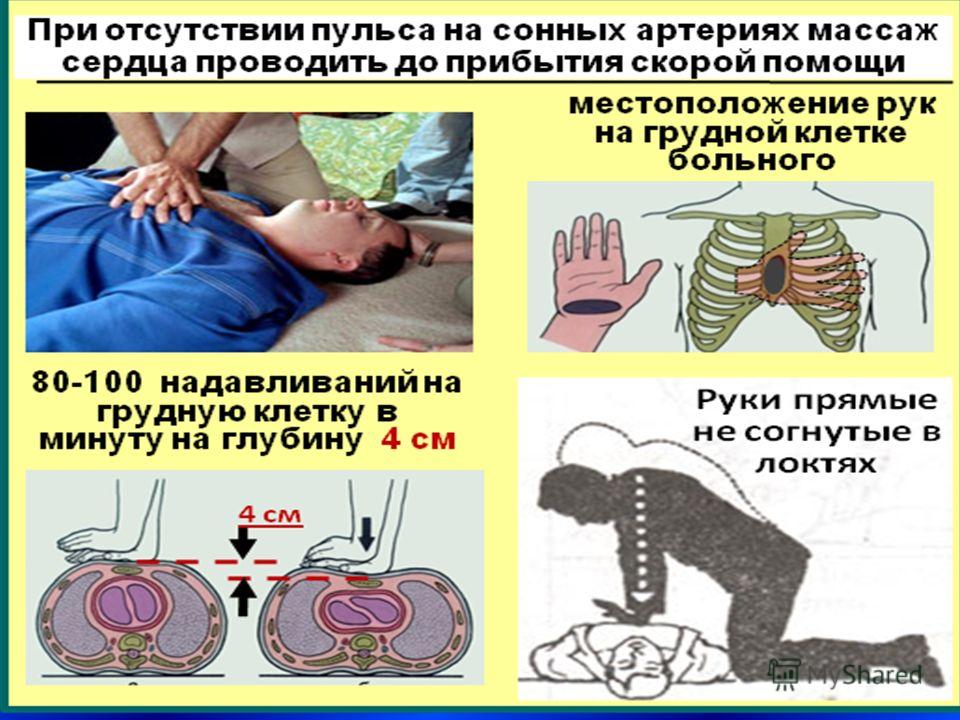
В том случае, если отсутствует эффективное кровообращение (нет пульса на крупных артериях, не выслушиваются удары сердца, не определяется артериальное давление, кожные покровы бледные или синюшные), одновременно с искусственной вентиляцией лёгких проводят непрямой массаж сердца. Оказывающий помощь становится сбоку от пострадавшего так, чтобы его руки были перпендикулярны к поверхности грудной клетки утонувшего. Одну руку реаниматор помещает перпендикулярно грудине в её нижней трети, а другую кладёт поверх первой руки, параллельно плоскости грудины. Сущность непрямого массажа сердца заключается в резком сдавлении между грудиной и позвоночником; при этом кровь из желудочков сердца попадает в большой и малый круг кровообращения. Массаж должен выполняться в виде резких толчков: не надо напрягать мышцы рук, а следует как бы «сбрасывать» массу своего тела вниз — ведёт к прогибанию грудины на 3-4 см и соответствует сокращению сердца. В промежутках между толчками руки от грудины отрывать нельзя, но давления при этом не должно быть — этот период соответствует расслаблению сердца. Движения реаниматора должны быть ритмичными с частотой толчков около 100 в минуту.
Оказывающий помощь становится сбоку от пострадавшего так, чтобы его руки были перпендикулярны к поверхности грудной клетки утонувшего. Одну руку реаниматор помещает перпендикулярно грудине в её нижней трети, а другую кладёт поверх первой руки, параллельно плоскости грудины. Сущность непрямого массажа сердца заключается в резком сдавлении между грудиной и позвоночником; при этом кровь из желудочков сердца попадает в большой и малый круг кровообращения. Массаж должен выполняться в виде резких толчков: не надо напрягать мышцы рук, а следует как бы «сбрасывать» массу своего тела вниз — ведёт к прогибанию грудины на 3-4 см и соответствует сокращению сердца. В промежутках между толчками руки от грудины отрывать нельзя, но давления при этом не должно быть — этот период соответствует расслаблению сердца. Движения реаниматора должны быть ритмичными с частотой толчков около 100 в минуту.
Массаж является эффективным, если начинает определяться пульсация сонных артерий, сужаются до того расширенные зрачки, уменьшается синюшность. При появлении этих первых признаков жизни непрямой массаж сердца следует продолжать до тех пор, пока не начнёт выслушиваться сердцебиение.
При появлении этих первых признаков жизни непрямой массаж сердца следует продолжать до тех пор, пока не начнёт выслушиваться сердцебиение.
Если реанимация проводится одним человеком, то рекомендуется чередовать непрямой массаж сердца и искусственное дыхание следующим образом: на 4-5 надавливаний на грудину производится 1 вдувание воздуха. Если спасателей двое, то один занимается непрямым массажем сердца, а другой — искусственной вентиляцией лёгких. При этом 1 вдувание воздуха чередуют с 5 массажными движениями.
Следует учитывать, что желудок пострадавшего может быть заполнен водой, пищевыми массами; это затрудняет проведение искусственной вентиляции лёгких, непрямого массажа сердца, провоцирует рвоту.
После выведения пострадавшего из состояния клинической смерти его согревают (завёртывают в одеяло, обкладывают тёплыми грелками) и делают массаж верхних и нижних конечностей от периферии к центру.
При утоплении время, в течение которого возможно оживление человека после извлечения из воды, составляет 3-6 минут.
Большое значение на сроки возвращения к жизни пострадавшего оказывает температура воды. При утоплении в ледяной воде, когда температура тела снижается, оживление возможно и через 30 минут после несчастного случая.
Как бы быстро спасённый человек ни пришёл в сознание, каким бы благополучным ни казалось его состояние, помещение пострадавшего в стационар является непременным условием.
Транспортировку проводят на носилках — пострадавшего укладывают на живот или на бок с опущенной головой. При развитии отёка лёгких положение тела на носилках горизонтальное с поднятым головным концом. Во время транспортировки продолжают искусственнуювентиляцию лёгких.
Краткий алгоритм действий:
- Убедись, что тебе ничто не угрожает. Извлеки пострадавшего из воды. (При подозрении на перелом позвоночника — вытаскивай пострадавшего на доске или щите.)
- Уложи пострадавшего животом на свое колено, дай воде стечь из дыхательных путей.
 Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.).
Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.). - Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
- Определи наличие пульса на сонных артериях, реакции зрачков на свет, самостоятельного дыхания.
- Если пульс, дыхание и реакция зрачков на свет отсутствуют — немедленно приступай к сердечно-легочной реанимации. Продолжай реанимацию до прибытия медицинского персонала или до восстановления самостоятельного дыхания и сердцебиения
- После восстановления дыхания и сердечной деятельности придай пострадавшему устойчивое боковое положение. Укрой и согрей его. Обеспечь постоянный контроль за состоянием!
Каваленок П.П., врач отделения анестезиологии и реанимации
УЗ «Могилевская областная детская больница»
болезнь отсутствия пульса — это.
 .. Что такое болезнь отсутствия пульса?
.. Что такое болезнь отсутствия пульса?- болезнь отсутствия пульса
- см. Такаясу синдром.
Большой медицинский словарь. 2000.
- болезнь отечная
- болезнь падучая
Полезное
Смотреть что такое «болезнь отсутствия пульса» в других словарях:
Болезнь отсутствия пульса — См. Болезнь Такаяси … Энциклопедический словарь по психологии и педагогике
Болезнь Такаясу (Takayasu’S Disease), Болезнь Отсутствия Пульса (Pulseless Disease) — прогрессивная окклюзия отходящих от дуги аорты артерий, приводящая к отсутствию пульса на руках и шее. Основными симптомами развития данного заболевания являются: приступы потери сознания (синкопэ), паралич лицевых мышц и преходящая слепота,… … Медицинские термины
Болезнь Отсутствия Пульса (Pulseless Disease) — см.
 Болезнь Такаясу. Источник: Медицинский словарь … Медицинские термины
Болезнь Такаясу. Источник: Медицинский словарь … Медицинские терминыБолезнь Такаясу — Синдром Такаясу МКБ 10 M31.4 OMIM 207600 001250 med/2232 ped/1956 … Википедия
БОЛЕЗНЬ ТАКАЯСУ — мед. Болезнь Такаясу хроническая воспалительная артериопа тия, поражающая крупные сосуды, в первую очередь аорту и её ветви, реже лёгочные артерии. Частота 2,6:1 000000 населения в год. До 1955 г. в мировой литературе было описано всего 100… … Справочник по болезням
БОЛЕЗНЬ ТАКАЯСУ — (Takayasus disease), БОЛЕЗНЬ ОТСУТСТВИЯ ПУЛЬСА (pulseless disease) прогрессивная окклюзия отходящих от дуги аорты артерий, приводящая к отсутствию пульса на руках и шее. Основными симптомами развития данного заболевания являются: приступы потери… … Толковый словарь по медицине
ЖЕЛЧНОКАМЕННАЯ БОЛЕЗНЬ — ЖЕЛЧНОКАМЕННАЯ БОЛЕЗНЬ. Содержание: Исторические данные………….171 Состав и структура желчных камнзй.
 …..172 Этиология и патогенез Ж. б. . ………175 Симптоматология и течение………..181 Желчная колика……………..183 Последствия и … Большая медицинская энциклопедия
…..172 Этиология и патогенез Ж. б. . ………175 Симптоматология и течение………..181 Желчная колика……………..183 Последствия и … Большая медицинская энциклопедияНеспецифи́ческий аортоартерии́т — (синоним: артериит молодых женщин, болезнь отсутствия пульса, синдром Такаясу, облитерирующий брахиоцефальный артериит, первичный артериит дуги аорты, синдром дуги аорты) заболевание неизвестной этиологии, характеризующееся неспецифическим… … Медицинская энциклопедия
Список эпизодов телесериала «Доктор Хаус» — Основная статья: Доктор Хаус … Википедия
Синдром Такаясу — МКБ 10 M … Википедия
К какому врачу обращаться при отсутствии пульса на сонной артерии
Реаниматологи Москвы — последние отзывы
Хороший специалист. Виталий Викторович просмотрел все обследования, сказал, что поможет и поставил укол.
Виталий Викторович просмотрел все обследования, сказал, что поможет и поставил укол.
Анна, 09 сентября 2020
Дмитрий Александрович очень помог моему отцу, который регулярно уходил в запои по 1-2 недели. Доктор сказал что кодировка лучший вариант и при этом отец пообщавшись с доктором, согласился сам на эту процедуру! Спасибо большое!
Егор, 03 сентября 2020
Рекомендую. 10 из 10
Все по существу без воды и навязывания своего мнения. Очень чуткий и спокойный человек.
Клиника очень хорошая.
10 из 10
Все по существу без воды и навязывания своего мнения. Очень чуткий и спокойный человек.
Клиника очень хорошая.
Марат, 29 июля 2020
Виталий Викторович очень внимательный врач с золотыми руками. Он мне всё доходчиво обьяснил и сделал блокаду. Я довольна!
Римма, 04 августа 2020
Доктор поставил мне 5 блокад в спину. Но боли у меня так и не ушли.
Но боли у меня так и не ушли.
Галина, 28 июня 2020
Хороший и внимательный врач. Он посмотрел МРТ и принял решение сделать укол по моему диагнозу, чтобы не приезжать еще раз. Доктору можно задать любой вопрос, он все объяснит и даст рекомендации.
Анжелика, 23 февраля 2020
Все вполне устроило. Была на приеме с супругом. Дмитрий Александрович все хорошо объяснил. Рассказал как кодироваться, что делать дальше, посоветовал на какой срок лучше. Все четко и понятно. Данного специалиста выбрали по отзывам. Повторно буду обращаться.
Была на приеме с супругом. Дмитрий Александрович все хорошо объяснил. Рассказал как кодироваться, что делать дальше, посоветовал на какой срок лучше. Все четко и понятно. Данного специалиста выбрали по отзывам. Повторно буду обращаться.
Анна, 25 августа 2021
Все прошло очень хорошо. Мы остались очень довольны. Хороший врач. Он нас проконсультировал и назначил операцию.
Даили, 09 мая 2018
Врач внимательный. На первом приеме он дал мне домашнее задание. Я приду к врачу на повторный прием.
На первом приеме он дал мне домашнее задание. Я приду к врачу на повторный прием.
Полина, 26 апреля 2021
Были на приёме у Болдырева Дмитрия Александровича и остались довольны! Доктор конструктивно всё объяснил, рассказал план действий с зависимостью моего мужа. Также хотелось бы отметить чистоту в клинике и дружелюбных администраторов.
Вероника, 05 августа 2021
Показать 10 отзывов из 90Пульс — слабый или отсутствует
Определение
Слабый пульс означает, что вам трудно почувствовать пульс человека (сердцебиение). Отсутствие пульса означает, что вы вообще не можете обнаружить пульс.
Отсутствие пульса означает, что вы вообще не можете обнаружить пульс.
См. Также: CPR
Альтернативные названия
Слабый пульс; Отсутствующий пульс
Рекомендации
Отсутствующий или слабый пульс может повлиять на все или одну часть тела.
Если пульс не может определить немедицинский специалист, это не всегда означает наличие проблемы.Иногда человеку, не имеющему медицинского образования, бывает сложно обнаружить пульс в определенных областях.
Общие причины
- Остановка сердца (отсутствие эффективного сердцебиения)
- Неправильная техника измерения пульса
- Обычно слабый пульс, который трудно измерить без надлежащих инструментов
- Шок
Уход на дому
Следить лечение, которое прописывает ваш лечащий врач. Может потребоваться сердечно-легочная реанимация.
Позвоните своему врачу, если
Позвоните своему врачу, если есть какое-либо внезапное, серьезное или длительное снижение качества или частоты пульса, особенно при наличии других симптомов.
Шок — опасное для жизни состояние. Немедленно обратитесь за медицинской помощью, если вы думаете, что у кого-то случился шок. При необходимости начните СЛР.
Потеря сознания или дезориентация предполагает, что в мозг поступает недостаточно крови. Немедленно обратитесь за медицинской помощью.
Чего ожидать в офисе вашего поставщика медицинских услуг
Ваш поставщик медицинских услуг изучит историю болезни, проведет медицинский осмотр и задаст такие вопросы, как:
- Слабый пульс?
- Его нет?
- Пульс слабый или отсутствует только в одном месте?
- Основной пульс слабый или отсутствует (например, при проверке пульса сонной артерии на шее)?
- Какие еще симптомы присутствуют?
Физикальное обследование может включать наблюдение за жизненно важными показателями (пульс, частота дыхания, артериальное давление).При необходимости будут приняты экстренные меры. Может потребоваться постоянный мониторинг.
Диагностические тесты могут включать:
Ссылки
Fang JC, O’Gara PT. Анамнез и физикальное обследование: научно-обоснованный подход. В: Либби П., Боноу Р.О., Манн Д.Л., Зипес Д.П., ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 8-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2007: глава 11.
Анамнез и физикальное обследование: научно-обоснованный подход. В: Либби П., Боноу Р.О., Манн Д.Л., Зипес Д.П., ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 8-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2007: глава 11.
Schriger DL. Подойдите к пациенту с отклонениями в жизненно важных функциях.В: Goldman L, Ausiello D, eds. Сесил Медицина . 23-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2007: глава 7.
Первая помощь: Спасательное дыхание
Искусственное дыхание необходимо, если человек теряет сознание и перестает дышать. При сердечно-легочной реанимации (сердечно-легочной реанимации) искусственное дыхание может также следовать за сжатием грудной клетки, если сердце человека не бьется. Человеку может потребоваться искусственное дыхание в следующих ситуациях:
Вдыхая легкие другого человека (искусственное дыхание), вы можете обеспечить достаточное количество кислорода для сохранения жизни. Действуйте быстро, потому что повреждение мозга может произойти уже через 3 минуты без кислорода.
Действуйте быстро, потому что повреждение мозга может произойти уже через 3 минуты без кислорода.
Если это младенец или ребенок (возраст от 1 до полового созревания), и он или она не дышит, но у него есть пульс, делайте 1 искусственный вдох каждые 3–5 секунд или примерно 12–20 вдохов в минуту.
Если это младенец или ребенок (возраст от 1 до полового созревания), и он или она не дышит и не имеет пульса, сделайте сжатие грудной клетки и искусственное дыхание в течение 2 минут (5 циклов) из 30 сжатий и 2 искусственных вдохов. , затем позвоните по номеру 911 .Нажимайте быстро, по крайней мере, от 100 до 120 сжатий в минуту. Делайте 1 вдох каждые 6 секунд (10 вдохов в минуту).
Для взрослых сначала позвоните по телефону 911 и выполните следующие действия:
Если человек не дышит, но у него есть пульс, делайте 1 искусственный вдох каждые 5-6 секунд или примерно 10-12 вдохов в минуту.

Если человек не дышит, у него нет пульса и вы не обучены СЛР, проводите СЛР с компрессией грудной клетки только руками без искусственного дыхания.
Если человек не дышит и у него нет пульса, а вы обучены СЛР, начните СЛР, сделав 30 сжатий грудной клетки, а затем 2 искусственных вдоха. Толкайся быстро и сильно.
Примечание. Если вы один, не обучены СЛР и рядом есть телефон, позвоните по номеру 911 .
Защитная маска для лица
Вы можете использовать защитную маску для лица. Следуйте инструкциям, прилагаемым к маске.
Шаг 1. Откройте дыхательные пути
Положите пострадавшего на спину.
Прижмите ладонь ко лбу человека. При этом зацепите пальцами подбородок и поднимите его от позвоночника, как будто вытаскивая ящик. Это наклоняет голову назад и открывает дыхательные пути.
Если есть вероятность травмы головы, шеи или спины, положите пострадавшего на спину, не двигая шеей или подбородком.

Шаг 2. Проверьте дыхание
Посмотрите, поднимается ли грудь.
Прислушивайтесь к нормальному дыханию (не хватайте ртом воздух).
Если нормального дыхания нет, начните дышать рот в рот, как описано в Шагах с 3 по 5.
Шаг 4. Начните с 2 «спасательных» вдохов
Шаг 5. Сделайте больше вдохов
Лучше быть готовым к чрезвычайной ситуации. Поищите курсы, предлагаемые вашей местной больницей, Американской кардиологической ассоциацией или Американским Красным Крестом в вашем районе или в Интернете.
Как измерить пульс вашего ребенка (для родителей)
Каков ваш пульс?
Пульс человека или частота сердечных сокращений — это количество ударов сердца в минуту. Он будет меняться в зависимости от таких вещей, как активность, стресс, температура тела, лекарства и болезнь.
Как мне измерить пульс моего ребенка?
Вам понадобится секундомер или часы с минутной стрелкой. Пусть ваш ребенок расслабится, не бегая, не прыгая, не плача и т. Д., не менее 5 минут.
Пусть ваш ребенок расслабится, не бегая, не прыгая, не плача и т. Д., не менее 5 минут.
Измерение пульса младенца
Лучшая точка для измерения пульса у младенца — это верхняя часть амплитуды пульса, называемая плечевым пульсом . Уложите ребенка на спину, согнув одну руку так, чтобы рука находилась у уха. Пощупайте пульс на внутренней стороне руки между плечом и локтем:
- Осторожно нажмите двумя пальцами (но не большим) на месте, пока не почувствуете биение.
- Когда вы почувствуете пульс, считайте удары в течение 15 секунд.
- Умножьте количество ударов, которое вы посчитали, на 4, чтобы получить количество ударов в минуту.
Измерение пульса ребенка
Лучшее место для измерения пульса у ребенка — это запястье, называемое радиальным пульсом . Осторожно пощупайте внутреннюю сторону запястья со стороны большого пальца.
Осторожно пощупайте внутреннюю сторону запястья со стороны большого пальца.
Если вы не можете легко найти пульс на запястье, вы можете попробовать на шее, на которой находится пульс сонной артерии . Осторожно поместите пальцы на одну сторону трахеи:
- Осторожно нажмите двумя пальцами (но не большим) на месте, пока не почувствуете биение.
- Когда вы почувствуете пульс, считайте удары в течение 15 секунд.
- Умножьте количество ударов, которое вы посчитали, на 4, чтобы получить количество ударов в минуту.
Что такое нормальная частота пульса?
Нормальная частота пульса зависит от возраста ребенка. У младенцев нормальная частота сердечных сокращений отличается от нормальной частоты сердечных сокращений у подростков.Частота сердечных сокращений у детей может быть ниже во время отдыха или сна и выше, когда они очень активны.
У младенцев нормальная частота сердечных сокращений отличается от нормальной частоты сердечных сокращений у подростков.Частота сердечных сокращений у детей может быть ниже во время отдыха или сна и выше, когда они очень активны.
Посоветуйтесь со своим врачом, чтобы узнать, какой диапазон считается нормальным для вашего ребенка.
Когда мне следует измерить пульс моего ребенка?
Обычно нет необходимости измерять пульс вашего ребенка. Ваш врач проверит это во время визитов в офис.
Однако иногда родителям может потребоваться измерить пульс. Вы можете сделать это, если у вашего ребенка:
- заболевание, при котором вы должны следить за частотой пульса.Ваш врач сообщит вам, нужно ли вам это делать, и следует ли делать это регулярно или только от случая к случаю. Если вы не уверены, спросите своего врача.
- прыгающее, колотящееся или учащенное сердцебиение
- боль в груди
- головокружение
- обморок
- учащенное дыхание
Позвоните своему врачу, чтобы узнать о симптомах вашего ребенка и поделиться счетом пульса.
Обратитесь в скорую помощь или сразу же позвоните 911 , если у вашего ребенка есть какие-либо из перечисленных выше симптомов и:
- трудно разбудить
- имеет проблемы с дыханием.Следите за тем, чтобы мышцы втягивались между ребрами, а нос не выдыхался при каждом вдохе.
- имеет бледную или серую кожу или синие губы
Оператор службы экстренной помощи может попросить вас измерить пульс вашего ребенка и подсчитать частоту сердечных сокращений.
Что еще я должен знать?
Некоторые приложения для смартфонов могут подсчитывать пульс, нажимая пальцем на объектив камеры. Чтобы хорошо читать, ваш ребенок должен быть неподвижен, поэтому этот метод лучше всего подходит для детей старшего возраста, которые могут сотрудничать. Некоторые фитнес-часы и другие умные часы тоже могут измерять пульс.Прежде чем использовать одно из них, спросите своего врача, рекомендуется ли это или они рекомендуют конкретное приложение для измерения пульса.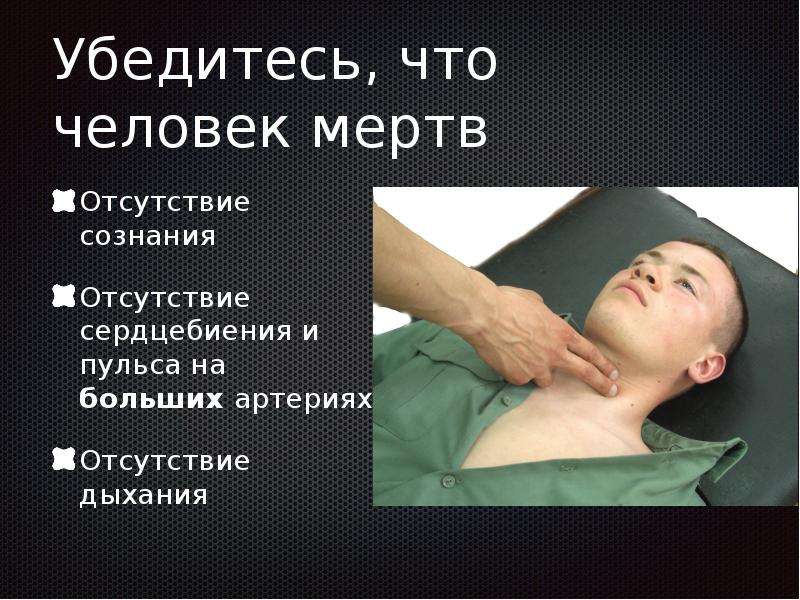
Пациент с сердечным приступом полностью выздоравливает после 45 минут без пульса
Кей Прайс из Джеймстауна останавливалась в продуктовом магазине после воскресной утренней церковной службы, когда у нее начались боли в груди и очень сильная головная боль.
Следующее, что она помнила, это то, что она просыпалась почти неделю спустя в региональном отделении сердечно-сосудистой интенсивной терапии Куквилла, и ее последним воспоминанием было посещение церкви в прошлое воскресенье.
То, что произошло между ними, было не чем иным, как чудом.
Сейчас Кей не помнит, что в магазине она начала потеть и почувствовала сильную боль в груди. Она позвонила внучке, которая приехала и отвезла ее в региональный медицинский центр Джеймстауна. Кей зарегистрировалась и пошла обратно, чтобы лечиться.
Они диагностировали сердечный приступ, вызвали Куквилл Риджинал и вызвали скорую помощь, чтобы ее отвезти.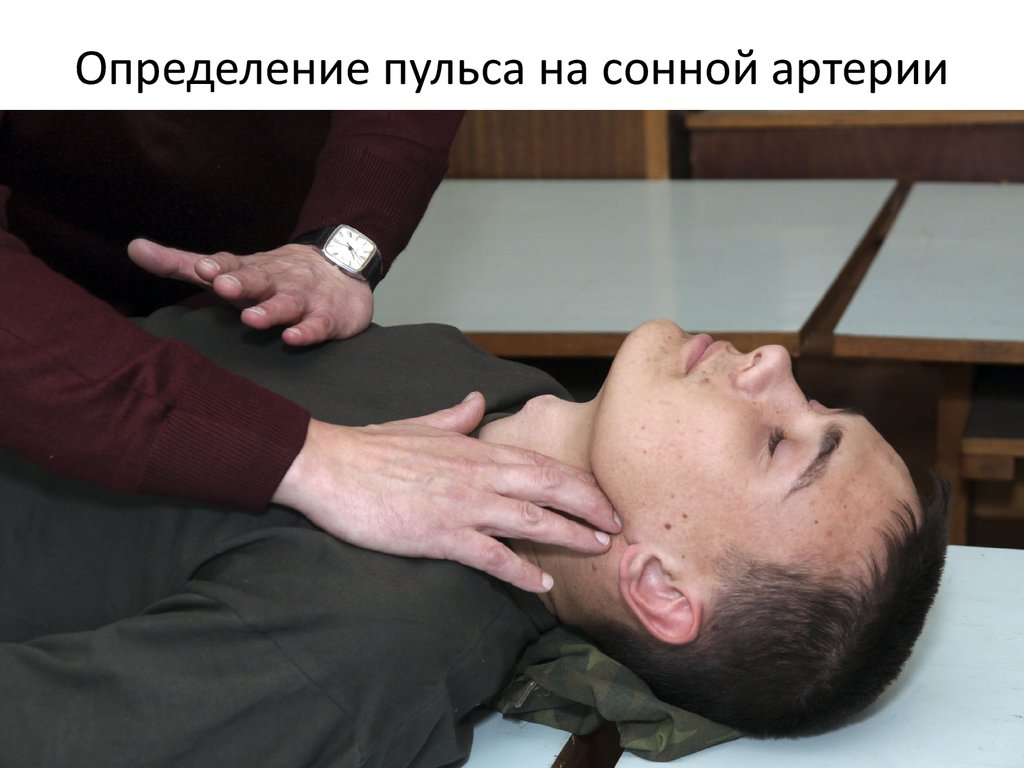 Кей поговорила со своим сыном Стейси несколько минут, а затем она упала в обморок.
Кей поговорила со своим сыном Стейси несколько минут, а затем она упала в обморок.
Персонал вводил лекарства и выполнял агрессивную СЛР в течение 28 минут.
Они девять раз использовали разрядные лопатки и дали ей несколько доз адреналина (адреналина). После отсутствия признаков оживления доктор попросил у Стейси разрешения прекратить СЛР.
Медицинский персонал больницы каждые несколько минут продолжал проверять Кея на предмет пульса.Ее тело стало холодным, а кожа стала серой. Врач зафиксировал время смерти, и сотрудники начали готовить ее тело к похоронному бюро.
Все это время Кей продолжал делать спорадические поверхностные вдохи, которые типичны при введении высоких доз адреналина. Когда неглубокие вдохи продолжались намного дольше того, что считается нормальным, врач провел массаж груди. Ответа не последовало.
Через несколько минут, когда неглубокие вдохи не исчезли, он решил сделать последнее растирание грудины. Кей ахнула и подняла руку и ногу. Медсестра уловила пульс. На лицо Кей вернулся румянец, и она снова начала нормально дышать. Больницу снова назвали Cookeville Regional, и Кей был доставлен туда через LifeFlight.
Кей ахнула и подняла руку и ногу. Медсестра уловила пульс. На лицо Кей вернулся румянец, и она снова начала нормально дышать. Больницу снова назвали Cookeville Regional, и Кей был доставлен туда через LifeFlight.
«Когда она пришла, ее артерия была заблокирована на 100 процентов», — сказала доктор Стейси Брюингтон, кардиолог и сосудистый специалист из Tennessee Heart. «Мы отвезли ее прямо из машины скорой помощи в катетерную лабораторию и устранили закупорку стентом, и это остановило сердечный приступ.”
После этого врачи начали применять протокол гипотермического охлаждения, в результате чего температура тела Кей снизилась до 91,4 градусов в течение 24 часов. Этот протокол выполняется с целью минимизировать повреждение мозга при низком уровне кислорода в организме.
К утру среды Кей приходила в сознание. Аппарат ИВЛ был удален, и она начала пытаться говорить. Позже тем же вечером она узнала свою внучку и внука и задавала вопросы о членах семьи в зоне ожидания.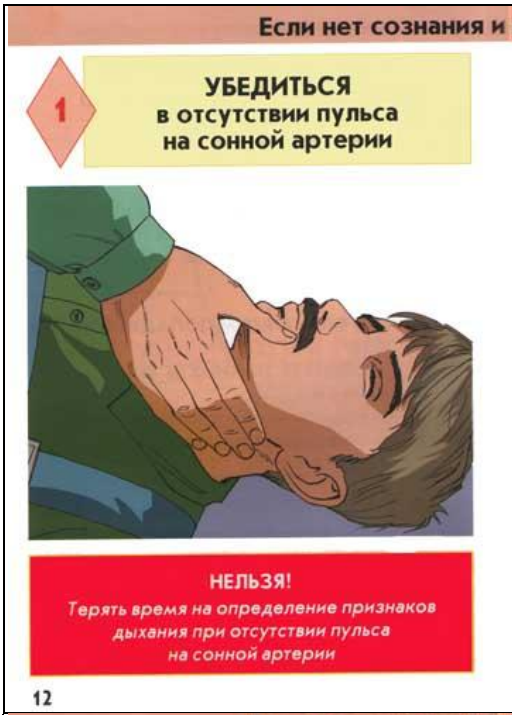
«Мы могли сказать, что неврологического дефицита не было», — сказала невестка Кея, Шерри. «Когда пришел врач, мы спросили, собираются ли они еще пройти неврологическое обследование, и он сказал:« В этом нет необходимости. Она в порядке ».
К пятнице Кей перевели из отделения интенсивной терапии в обычную палату, и она начала ходить. В воскресенье, ровно через неделю после сердечного приступа, Кей вернулась домой из Куквилла Риджинал, не нуждаясь в реабилитации. Она оставалась с семьей в течение нескольких дней и получала домашнюю физиотерапию, чтобы помочь ей со слабостью и проблемами с равновесием.
«Я не был там два дня, пока не занялся приготовлением шоколадной подливки и печенья», — сказал Кей.
Она вернулась в церковь в следующее воскресенье, пропустив всего одну службу. Через три недели после выписки она вернулась на работу и занялась уходом за газонами.
По словам доктора Брюингтона, сердце Кей почти полностью выздоровело, и она вернулась к нормальному функционированию на все 100 процентов, что с медицинской точки зрения является поистине чудом.
«Я видел, как это происходило за более короткий промежуток времени, может быть, через пять минут или около того после того, как кто-то был объявлен мертвым, поскольку у него действительно был пульс, который он не мог почувствовать, но это просто беспрецедентно — пройти 45 минут и выжить», он сказал. «Бог еще не покончил с ней».
Линда благодарна не только за чудо, но и за уровень помощи, оказанной ей во время неотложной помощи.
«Бог благословил меня, и я чувствую себя очень, очень счастливым, что здесь были эти больницы — эта здесь, в Джеймстауне, чтобы доставить меня в Куквилл, а затем Куквилль, у них отличный уход», — сказала Кей.«Я не думаю, что это всего лишь их часть — я думаю, что Бог дает им знания, — но они, несомненно, сделали свою долю».
Первая помощь — После происшествия
Если кто-то получил травму в результате происшествия, сначала убедитесь, что вам и пострадавшему не угрожает какая-либо опасность. Если да, сделайте ситуацию безопасной.
Если да, сделайте ситуацию безопасной.
Когда это будет безопасно, оцените пострадавшего и, при необходимости, позвоните по номеру 999 или 112, чтобы вызвать скорую помощь. После этого вы сможете оказать первую помощь.
Оценка пострадавшего
Три приоритета при работе с пострадавшим обычно обозначаются как ABC, что означает:
- А irway
- B рифление
- C иркуляция
Воздушный путь
Если пострадавший не отвечает, громко спросите его, в порядке ли он и могут ли они открыть глаза.
Если они ответят, вы можете оставить их на месте, пока не прибудет помощь.
Пока вы ждете, продолжайте проверять их дыхание, пульс и уровень реакции:
- Они настороже?
- Отвечают ли они на твой голос?
- Нет реакции на какие-либо раздражители (они бессознательные)?
Если ответа нет, оставьте пострадавшего на месте, в котором он находится, и откройте ему дыхательные пути.
Если это невозможно в том положении, в котором они находятся, осторожно положите их на спину и откройте дыхательные пути.
Чтобы открыть дыхательные пути, положите одну руку на лоб пострадавшего и осторожно наклоните его голову назад, приподняв кончик подбородка двумя пальцами. Это отодвигает язык от задней стенки глотки.
Не давите на дно рта, так как это вытолкнет язык вверх и затруднит прохождение дыхательных путей.
Если вы считаете, что у человека может быть травма позвоночника, положите руки по обе стороны от его головы и кончиками пальцев осторожно приподнимите угол челюсти вперед и вверх, не двигая головой, чтобы открыть дыхательные пути.
Будьте осторожны, не двигайте шею пострадавшего. Но открытие дыхательных путей имеет приоритет перед травмой шеи. Это называется техникой выталкивания челюсти.
Дыхание
Чтобы проверить, дышит ли человек:
- посмотрите, поднимается ли у них грудь или опускается
- прислушиваться к звукам дыхания через рот и нос
- чувствуют их дыхание на своей щеке в течение 10 секунд
Если они дышат нормально, переведите их в положение восстановления, чтобы их дыхательные пути оставались свободными от препятствий, и продолжайте следить за нормальным дыханием.
Задыхание или нерегулярное дыхание не является нормальным дыханием.
Если пострадавший не дышит, вызовите скорую помощь по номеру 999 или 112, а затем начните СЛР.
Тираж
Если пострадавший не дышит нормально, необходимо немедленно начать компрессию грудной клетки.
Агональное дыхание является обычным явлением в первые несколько минут после внезапной остановки сердца (когда сердце перестает биться).
Агональное дыхание — внезапное нерегулярное дыхание.Это не следует принимать за нормальное дыхание, и СЛР следует проводить сразу же.
Курсы первой помощи
На этих страницах представлена информация и рекомендации об общих ситуациях оказания первой помощи. Но они не заменяют прохождение курса обучения оказанию первой помощи.
Базовые курсы по оказанию первой помощи регулярно проводятся в большинстве районов Великобритании. Служба скорой помощи Святого Иоанна, Красный Крест Великобритании, Служба скорой помощи NHS и Служба первой помощи Святого Андрея предоставляют ряд курсов по оказанию первой помощи.
Последняя проверка страницы: 13 ноября 2018 г.
Срок следующей проверки: 13 ноября 2021 г.
взрослых и детей после наступления полового созревания: MedlinePlus Medical Encyclopedia
1. Проверить реакцию . Аккуратно встряхните или постучите по человеку. Посмотрите, двигается ли человек или шумит. Кричите: «Ты в порядке?»
2. Позвоните 911 или по номеру местной службы экстренной помощи, если нет ответа . Обратитесь за помощью и отправьте кого-нибудь позвонить в службу 911 или на местный номер службы экстренной помощи.Если вы один, позвоните в службу 911 или на местный номер службы экстренной помощи и получите AED (если есть), даже если вам придется покинуть этого человека.
3. Осторожно положите человека на спину. Если есть вероятность, что у человека травма позвоночника, два человека должны переместить человека, чтобы предотвратить скручивание головы и шеи.
4. Выполните сжатие грудной клетки :
Выполните сжатие грудной клетки :
- Положите пятку одной руки на грудину — прямо между сосками.
- Положите пятку другой руки поверх первой руки.
- Расположите свое тело прямо над руками.
- Сделайте 30 компрессий грудной клетки. Эти компрессии должны быть быстрыми и жесткими. Надавите на грудь примерно на 5 сантиметров. Каждый раз позволяйте груди полностью подняться. Быстро сосчитайте 30 сжатий: «1,2,3,4,5,6,7,8,9,10,11,12,13,14,15,16,17,18,19,20,21,22 , 23,24,25,26,27,28,29,30, выкл. «.
5. Открыть дыхательный путь . Поднимите подбородок двумя пальцами вверх. Одновременно наклоните голову, надавив другой рукой на лоб.
6. Посмотрите, послушайте и почувствуйте дыхание . Поднесите ухо ближе ко рту и носу человека. Следите за движением груди. Почувствуйте дыхание на щеке.
7. Если человек не дышит или у него проблемы с дыханием :
- Плотно прикрывайте рот ртом.

- Зажмите нос.
- Поднимите подбородок и наклоните голову.
- Сделайте 2 искусственных вдоха. Каждый вдох должен занимать около секунды и заставлять грудь подниматься.
8. Повторяйте компрессионные сжатия грудной клетки и искусственное дыхание, пока человек не выздоровеет или не прибудет помощь. Если доступен AED для взрослых, используйте его как можно скорее.
Если человек снова начинает дышать, переведите его в положение восстановления. Следите за дыханием, пока не прибудет помощь.
Блок сердца | Сидарс-Синай
Не то, что вы ищете?Что такое блокада сердца?
Электрические сигналы управляют
биение твоего сердца.Они говорят вашей сердечной мышце, когда сокращаться — известный процесс
в качестве
проводимость. Нормальный ритм сердечных сокращений генерируется в верхней камере
сердце (предсердия) в структуре, называемой синусовым узлом. Сигнал идет из пазухи
узел
через предсердия, вызывая сокращение в верхних камерах. Затем он переходит в
нижние камеры (желудочки) сердца, вызывающие сокращение желудочков.
Когда
у вас блокада сердца, есть помехи для электрических сигналов, которые обычно
путешествие от предсердий к желудочкам.Это называется нарушением проводимости. Если
в
электрические сигналы не могут перемещаться от предсердий к желудочкам, они не могут сказать
ваш
желудочки сокращаются и правильно перекачивают кровь.
Сигнал идет из пазухи
узел
через предсердия, вызывая сокращение в верхних камерах. Затем он переходит в
нижние камеры (желудочки) сердца, вызывающие сокращение желудочков.
Когда
у вас блокада сердца, есть помехи для электрических сигналов, которые обычно
путешествие от предсердий к желудочкам.Это называется нарушением проводимости. Если
в
электрические сигналы не могут перемещаться от предсердий к желудочкам, они не могут сказать
ваш
желудочки сокращаются и правильно перекачивают кровь.
В большинстве случаев блокады сердца сигналы замедляются, но не прекращаются полностью. Блокада сердца классифицируется как первая, вторая или третья степень:
- Блокада сердца первой степени. Это наименее серьезный. В
электрические сигналы замедляются по мере продвижения от предсердий к желудочкам.
 Но
они продолжают беспрерывно достигать желудочков. Обычно вам не нужно
любое лечение блокады сердца первой степени.
Но
они продолжают беспрерывно достигать желудочков. Обычно вам не нужно
любое лечение блокады сердца первой степени. - Блокада сердца второй степени. Это означает
что электрические сигналы между предсердиями и желудочками могут периодически выходить из строя
проводить.Различают 2 типа блокады сердца второй степени:
- Mobitz type I. Электрические сигналы становятся медленнее и медленнее между ударами. Со временем ваше сердце замирает, а затем процесс повторяется.
- Mobitz тип II. Иногда электрические сигналы
в желудочки, а иногда и нет.Нет прогрессивного замедления
электрический сигнал.
 Этот тип сердечной блокады часто может прогрессировать до
блокада сердца третьей степени.
Этот тип сердечной блокады часто может прогрессировать до
блокада сердца третьей степени.
- Блок сердца третьей степени (полная блокада сердца). Это самый тяжелый. В этом типе блока электрические сигналы вообще не проходят от предсердий к желудочкам в течение определенного периода. времени.Происходит полный сбой электропроводности. Это может привести к нет пульс или очень медленный пульс, если присутствует резервная частота пульса.
Что вызывает блокаду сердца?
Если вы родились с блокадой сердца,
это называется врожденной блокадой сердца. Это вызвано состоянием вашей матери во время
ее беременность или проблемы с сердцем, с которыми вы родились.
У большинства людей блокада сердца
развивается с возрастом. Бывает, что провода (нервные волокна), соединяющие
Топ
и в нижней части сердца развивается фиброз и в конечном итоге выходит из строя. Иногда это может случиться
из-за преклонного возраста. Любой процесс, который может повредить эти сердечные провода, может привести к
в
блокада сердца. Ишемическая болезнь сердца с сердечным приступом и без него является одним из
самый
частые причины сердечной блокады.Заболевания, ослабляющие сердечную мышцу (кардиомиопатии)
также может повредить провод. Блокада сердца также может быть вызвана любым заболеванием, которое может повлиять на
сердце, такое как саркоидоз и некоторые виды рака, или любое заболевание, которое приводит к
сердце
воспаление. Это может быть аутоиммунное заболевание или инфекции. Проблемы с электролитом
такой
так как высокий уровень калия также может привести к блокаде сердца. Кроме того, немного сердца
операции могут повредить проводящие пути, что приведет к блокаде сердца.
Проблемы с электролитом
такой
так как высокий уровень калия также может привести к блокаде сердца. Кроме того, немного сердца
операции могут повредить проводящие пути, что приведет к блокаде сердца.
Кто подвержен риску сердечной блокады?
Вы можете родиться с блокадой сердца (врожденный). Но во многих случаях блокада сердца возникает из-за других заболеваний. или мероприятие. Это включает:
- Пожилой возраст
- Сердечный приступ или коронарная артерия болезнь
- Кардиомиопатия
- Саркоидоз
- Болезнь Лайма
- Высокий уровень калия
- Почечная недостаточность на поздней стадии
- Тяжелый гипотиреоз
- Определенные наследственные нервно-мышечные болезни
- Лекарства, замедляющие сердце темп
- После операции на сердце
Каковы симптомы блокады сердца?
Симптомы зависят от типа
блокада сердца: блокада сердца первой степени может протекать бессимптомно.
Блокада сердца второй степени может вызвать:
- Головокружение
- Обморок
- Ощущение, что ваше сердце замирает на бить
- Проблемы с дыханием или одышка дыхание
- Тошнота
- Сильная усталость (утомляемость)
Блокада сердца третьей степени может быть фатальный.Помимо вышеперечисленных симптомов, это может вызвать:
- Сильная усталость
- Нерегулярное сердцебиение
- Остановка сердца
Как диагностируется блокада сердца?
Чтобы диагностировать ваше состояние, ваш поставщик медицинских услуг рассмотрит:
- Ваше общее самочувствие и здоровье история
- Любая семейная история блокады сердца или сердечное заболевание
- Лекарства, которые вы принимаете
- Выбор образа жизни, например курение или употребление запрещенных наркотиков
- Ваше описание симптомов
- Медицинский осмотр
- Электрокардиограмма (ЭКГ), которая записывает электрические импульсы вашего сердца
- Тестирование с помощью холтера или монитора событий
чтобы отслеживать ритм своего сердца в течение определенного периода времени.
 Вы можете носить монитор Холтера
в течение 24 или 48 часов, а для некоторых моделей даже до нескольких недель. Монитор событий
можно носить месяц и больше. Это помогает зафиксировать изменения в ритме вашего сердца,
даже если они не происходят часто или предсказуемо.
Вы можете носить монитор Холтера
в течение 24 или 48 часов, а для некоторых моделей даже до нескольких недель. Монитор событий
можно носить месяц и больше. Это помогает зафиксировать изменения в ритме вашего сердца,
даже если они не происходят часто или предсказуемо. - Имплантируемый петлевой регистратор. Это небольшой регистратор сердечных сокращений, который помещается под кожу над сердцем. Он может записывать до 3 лет и полезен в тех случаях, когда нарушения проводимости возникают очень редко.
- Электрофизиологическое исследование. Это амбулаторная процедура, при которой тонкие гибкие проволоки выводят из паха или приложите руку к сердцу, чтобы проверить проводную систему сердца.
Как лечится блокада сердца?
Ваше лечение зависит от вида сердечной блокады у вас:
- В ваши лекарства могут быть внесены изменения,
или связанные с ними основные состояния можно лечить.

- При блокаде сердца первой степени вы может не нуждаться в лечении.
- При блокаде сердца второй степени вы может потребоваться кардиостимулятор при наличии симптомов или при блокаде сердца Mobitz II. видимый.
- При блокаде сердца третьей степени вы скорее всего понадобится кардиостимулятор.
Какие возможные осложнения блокады сердца?
Осложнения блокады сердца могут включают обмороки с травмой, пониженное давление, повреждение других внутренних органов, а также остановка сердца.
Можно ли предотвратить блокаду сердца?
Беременным женщинам, имеющим
аутоиммунное заболевание можно получить определенное лечение, чтобы снизить риск для сердца
блокируют их младенцев.
Профилактика сердечной блокады фокусов в основном по управлению факторами риска. Здоровый образ жизни способствует хорошему здоровью в целом, в том числе здоровье сердца.Делайте упражнения, соблюдайте сбалансированную диету и не курите. Понимание рисков, связанных с вашими лекарствами, и их рассмотрение с вашим лечащим врачом Поставщик может снизить риск блокады сердца, вызванной лекарством. Поговорите со своим врачом перед приемом любых травяных добавок или новых лекарств, особенно если у вас есть риск факторы сердечной блокады.
Жизнь с блокадой сердца
Следуйте рекомендациям врача
совет по приему лекарств и использованию кардиостимулятора, если это относится к вам.Также всегда
записывайтесь на прием к врачу, чтобы убедиться, что ваше лечение идет по плану.
Для улучшения качества жизни с кардиостимулятором вам может потребоваться:
- Держитесь подальше от ситуаций, в которых ваш кардиостимулятор может быть нарушен. Это включает в себя не находиться рядом с электрическими устройствами с сильные магнитные поля.
- Носите карточку, которая сообщает людям какой у вас кардиостимулятор.
- Сообщите всем своим поставщикам медицинских услуг что у вас есть кардиостимулятор.
- Пройдите плановую проверку кардиостимулятора, чтобы убедитесь, что ваше устройство работает нормально.
- Оставайтесь активными, но не участвуйте в контактные виды спорта.
- Носите браслет с медицинским предупреждением или
ожерелье.

Когда мне следует позвонить своему врачу?
Немедленно обратитесь за медицинской помощью эти симптомы:
- Сильная усталость
- Головокружение
- Обморок или потеря сознания
- Одышка
- Боль в груди
Позвонить 911
Если у вас внезапная остановка сердца, вы не сможете получить медицинскую помощь для себя.Очень важно следить за тем, чтобы люди, которых вы видите на регулярной основе знать, что делать в экстренных случаях. Звонок 911 самый важный первый шаг.
Ключевые моменты, связанные с блокадой сердца
- Блокада сердца возникает при электрическом
сигналы из верхних камер сердца не проходят должным образом к нижним
покои вашего сердца.

- Существует 3 типа блокады сердца. Блокада сердца первой степени может вызвать несколько проблем. Сердечная блокада третьей степени может быть опасно для жизни.
- Блокада сердца может протекать бессимптомно. Или это может вызвать головокружение, обморок, ощущение пропущенного или нерегулярного сердцебиения, проблемы с дыханием, усталость или даже остановка сердца.
- В зависимости от степени сердечности блок, возможно, вам не понадобится лечение.Некоторым рекомендуется установить кардиостимулятор.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и
что вы хотите.

- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему новое лекарство или лечение прописан, и как это вам поможет. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете
лекарство или пройти тест или процедуру.

- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться со своим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Стивен Канг, доктор медицины
Медицинский обозреватель: Энн Клейтон APRN
Медицинский обозреватель: Стейси Войчик, MBA BSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете? .

 Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.).
Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.). Болезнь Такаясу. Источник: Медицинский словарь … Медицинские термины
Болезнь Такаясу. Источник: Медицинский словарь … Медицинские термины …..172 Этиология и патогенез Ж. б. . ………175 Симптоматология и течение………..181 Желчная колика……………..183 Последствия и … Большая медицинская энциклопедия
…..172 Этиология и патогенез Ж. б. . ………175 Симптоматология и течение………..181 Желчная колика……………..183 Последствия и … Большая медицинская энциклопедия


 Но
они продолжают беспрерывно достигать желудочков. Обычно вам не нужно
любое лечение блокады сердца первой степени.
Но
они продолжают беспрерывно достигать желудочков. Обычно вам не нужно
любое лечение блокады сердца первой степени. Этот тип сердечной блокады часто может прогрессировать до
блокада сердца третьей степени.
Этот тип сердечной блокады часто может прогрессировать до
блокада сердца третьей степени. Вы можете носить монитор Холтера
в течение 24 или 48 часов, а для некоторых моделей даже до нескольких недель. Монитор событий
можно носить месяц и больше. Это помогает зафиксировать изменения в ритме вашего сердца,
даже если они не происходят часто или предсказуемо.
Вы можете носить монитор Холтера
в течение 24 или 48 часов, а для некоторых моделей даже до нескольких недель. Монитор событий
можно носить месяц и больше. Это помогает зафиксировать изменения в ритме вашего сердца,
даже если они не происходят часто или предсказуемо.