Прыщи у детей: Сыпь у ребенка на теле, ногах, спине
Сыпь у ребенка
Многие родители замечали у своих детей подозрительные высыпания на теле. Данный симптом говорит о наличии какого-либо заболевания организма или просто его болезненном состоянии. В любом случае, сыпь на теле у ребенка может быть очень опасна. Поэтому, если вы заметите сыпь на коже, следует немедленно записать ребенка на прием к педиатру.
Помощь при сыпи
Записаться к врачу
Онлайн запись на прием
Телефоны:
+7 (812) 30-888-03
+7 (812) 242-53-50
Адрес клиники: Санкт-Петербург, Выборгский район, ул. Асафьева, 9, к 2, лит. А (ст. м. Озерки, ст. м. Проспект Просвещения)
Причины высыпаний
Сыпь у детей может появляться по разным причинам. Самый «безопасный» случай – когда высыпания появляются из-за плохой гигиены. Кроме того, причиной сыпи являются аллергия, болезни крови, сердечно-сосудистые заболевания, а также инфекции и микробы. В случае инфекции сыпь становится не единственным симптомом: к ней добавляются повышенная температура, насморк, боли в горле, сильный кашель, озноб и т. д. Нередко инфекции сопровождаются расстройствами желудка и рвотой. Сыпь в таких случаях возникает не сразу, а появляется через несколько дней.
д. Нередко инфекции сопровождаются расстройствами желудка и рвотой. Сыпь в таких случаях возникает не сразу, а появляется через несколько дней.
Сыпь наиболее часто встречается как симптом заболеваний, которые принято относить к «детским». Речь идет о ветряной оспе, краснухе, кори, скарлатине и некоторых других инфекциях, которыми люди болеют, в основном, в детстве. Причем в зависимости от заболевания характер сыпи меняется, благодаря чему врачи только по одному виду высыпаний могут поставить диагноз. Опаснее всего сыпь, которая относится к симптомам менингита.
Болезни, вызывающие высыпания на коже детей
Разберем виды сыпи у ребенка более подробно в зависимости от болезней.
- Ветряная оспа. Пожалуй, самая известная болезнь, которая сопровождается сыпью. При «ветрянке» на всей поверхности тела появляются красноватые пятна, которые вырастают и становятся пузырьками, наполненными прозрачной жидкостью. Рост пузырьков сопровождается зудом, однако со временем они высыхают и отваливаются, иногда оставляя характерные «оспины».
 Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.
Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой. - Корь. Первоначально сыпь в виде крупных красных пятен появляется на лице, но буквально в течение 2-3 дней она распространяется «сверху вниз» по телу до самых ног. Помимо этого, у ребенка начинает болеть горло, начинаются насморк и кашель, и поднимается температура. Наиболее крупные пятна сливаются в большие воспаленные участки.
- Менингококковая инфекция. Самая опасная инфекция, так как она вызывает менингит. Очень важно вовремя распознать болезнь, так как развивается она очень быстро. Сыпь выражается в виде крупных пятен, напоминающих кровоподтеки. При скорейшем обращении к врачу вероятность излечения очень высока.
- Краснуха. Сыпь сопровождается лихорадкой и воспалением лимфатических узлов. Сыпь на теле у ребенка в виде мелких красных пятен появляется, в основном, на ягодицах и в местах сгибания конечностей. Через несколько дней сыпь проходит, не оставляя последствий.

- Скарлатина. При скарлатине сыпь в виде небольших прыщиков появляется на второй день по всему телу, однако наибольшая их концентрация отмечается в паху, в местах сгибов рук и ног и внизу живота. Через несколько дней сыпь проходит, а кожа в этих местах начинает сильно шелушиться. Также в период пика болезни отмечается припухлость, сыпь и покраснение всей кожи.
- Энтеровирусная инфекция. Покраснения и сыпь появляются на третий день после заражения и держатся около двух-трех дней. Их других симптомов врачи отмечают рвоту, понос, повышение температуры и общую слабость организма.
- Паразиты. В этом случае сыпь вызывается не инфекциями, а чесоточными клещами или другими паразитами, живущими на теле человека. Чесоточный клещ «сверлит» отверстия в коже, оставляя входы и выходы в виде точек. Наиболее «привлекательными» для клеща частями тела являются места с тонкой кожей: пах, запястья, области между пальцами и т.д. Поскольку клещ может передаваться от одного человека к другому, необходимо срочное лечение после обнаружения данной патологии.

- Сердечно-сосудистые заболевания. Как правило, для детей эти болезни не характерны, хотя и встречаются у них. Болезни сосудов можно распознать по небольшим кровоизлияниям под кожей. Более крупные участки образуют синяки.
Другие причины появления высыпаний
Иногда даже при соблюдении всех правил гигиены и отсутствии заболеваний сыпь на теле у ребенка появляется с завидной регулярностью. В этом случае дело, скорее всего, в аллергической реакции организма на разные вещества. Если это действительно так, то аллергию можно распознать по другим симптомам, которые неизбежно появятся вместе с сыпью: насморком, кашлем, слезами и зудом. Также сыпь на теле у ребенка может появиться от ожогов растениями или укусов насекомых. Даже простой укус комара нередко вызывает у детей сильную сыпь, которая сопровождается зудом.
И, конечно же, очень часто сыпь появляется из-за несоблюдения правил гигиены. В отличие от взрослых, у детей кожа намного тоньше и нежнее, поэтому даже кратковременное отсутствие ухода за ней может привести к сыпи. Детей, особенно самых маленьких, следует регулярно мыть и подмывать. А вот надевать на него много одежды или оставлять в мокрых пеленках не стоит – это может привести к опрелости, раздражениям, и появлению сыпи.
Детей, особенно самых маленьких, следует регулярно мыть и подмывать. А вот надевать на него много одежды или оставлять в мокрых пеленках не стоит – это может привести к опрелости, раздражениям, и появлению сыпи.
Помощь при сыпи
Если вы обнаружили сыпь на теле у ребенка, вам следует как можно быстрее обратиться к врачу. Записаться на прием вы можете в нашей клинике «Поэма здоровья». Кроме того, вы можете вызвать врача на дом при тяжелом состоянии ребенка. Более того, иногда вызов врача на дом является обязательным, так как многие заболевания с симптомами в виде сыпи легко передаются таким детям. Особенно осторожными нужно быть с краснухой, так как она серьезно влияет на здоровье беременных женщин. А при подозрении на менингит нужно вызывать не просто врача, а бригаду скорой помощи.
До приема врача не следует пытаться самостоятельно избавиться от сыпи. Во-первых, это затруднит определение диагноза врачом. Во-вторых, это может привести к еще большему появлению сыпи у ребенка. Лучше всего дождаться осмотра врача и выслушать его рекомендации по дальнейшему лечению сыпи. Бактериальная сыпь лечатся антибиотиками, чесотка – специальными средствами против клещей, аллергия – соответствующими препаратами с изоляцией от источника аллергии и т.д. Более сложное лечение нужно при сердечно-сосудистых заболеваниях, но, в конечном итоге, сыпь на теле у ребенка всегда лечится успешно.
Лучше всего дождаться осмотра врача и выслушать его рекомендации по дальнейшему лечению сыпи. Бактериальная сыпь лечатся антибиотиками, чесотка – специальными средствами против клещей, аллергия – соответствующими препаратами с изоляцией от источника аллергии и т.д. Более сложное лечение нужно при сердечно-сосудистых заболеваниях, но, в конечном итоге, сыпь на теле у ребенка всегда лечится успешно.
Профилактика сыпи
Чтобы избежать появления сыпи на теле, нужно принимать меры для ее предупреждения. Прежде всего, речь идет об элементарных правилах личной гигиены. В самом раннем возрасте об этом должны заботиться родители, позднее им следует как можно раньше научить этому своего ребенка. Соблюдение гигиены помогает избавиться не только от сыпи, потливости и грязи, но и предупреждает многие инфекционные заболевания.
Помимо этого, инфекции можно предупредить с помощью прививок. Некоторые из них делаются один раз и на всю жизнь, другие нужно выполнять периодически. У врачей существует график прививок для разных возрастов, поэтому родителям лучше всего довериться своему педиатру. Что касается сыпи по причине аллергии, то это зачастую связано с возрастными изменениями. По мере взросления ребенка его иммунная система укрепляется, но в раннем возрасте при наличии проблем следует соблюдать диету и принимать препараты по указанию врачей.
У врачей существует график прививок для разных возрастов, поэтому родителям лучше всего довериться своему педиатру. Что касается сыпи по причине аллергии, то это зачастую связано с возрастными изменениями. По мере взросления ребенка его иммунная система укрепляется, но в раннем возрасте при наличии проблем следует соблюдать диету и принимать препараты по указанию врачей.
Причины возникновения сыпи у детей
Естественно, что грамотно определить причину возникновения высыпания, поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи. На первом этапе важно определить, какой характер носит высыпание — инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1..jpg) Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 — 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с
Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 — 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой.
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье. При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
4.Бытовая аллергия. Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу.
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры,
10. Краснуха – это острое инфекционное заболевание. Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит — это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
Болезни с сыпью, виды и причины ее появления, диагностика заболеваний и методы лечения – МЕДСИ
Оглавление
Кожа отображает все процессы, происходящие в организме человека. Не удивительно, что периодически на ней могут появляться различные высыпания. Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Не удивительно, что периодически на ней могут появляться различные высыпания. Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Если вы заметили сыпь на коже, следует обратиться за консультацией к дерматологу. Опытный врач сразу же определит ее причину и назначит необходимое лечение либо направит на дополнительную диагностику и консультацию к другому узкому специалисту. В любом случае пациент может рассчитывать на быструю квалифицированную помощь и устранение некрасивых образований и иных симптомов (зуда, болезненности и др.).
Виды сыпи и причины ее появления
Для визуальных изменений цвета и структуры кожных покровов нередко характерны не только стандартные покраснения и шелушения, но и болевой синдром. Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Это обусловлено тем, что возникает она по следующим причинам:
- Инфекционные заболевания: корь, краснуха, брюшной тиф, ветряная оспа и др.

- Аллергические реакции: на бытовые химические вещества, продукты питания, лекарственные препараты, цветение и др.
- Болезни сосудов и крови: нарушение проницаемости, строения эритроцитов и др.
Выделяют несколько разновидностей кожной сыпи.
В их числе:
- Гнойнички. Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей
- Пузырьки. Данные образования заполнены жидкостью и имеют небольшие размеры (до 50 мм в диаметре). Обычно пузырьки свидетельствуют о наличии таких заболеваний, как герпес, ветряная оспа, экзема, опоясывающий лишай или аллергический дерматит
- Волдыри. Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно
- Пятна. Для них характерно локальное изменение цвета кожных покровов (покраснение или обесцвечивание).
 Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.
Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др. - Узелки. Эти образования отличаются изменением цвета, рельефа и структуры кожи и возникают обычно на фоне экземы, плоского лишая, псориаза и атопического дерматита. Узелки обычно имеют относительно небольшие размеры (до 3 сантиметров)
- Эритемы. Такие высыпания слегка возвышаются над поверхностью кожи и имеют ярко-красный цвет. Они характерны для аллергии на лекарственные препараты, пищевые продукты и другие раздражители
- Узлы. Такие образования могут достигать диаметра в 10 сантиметров. Даже после их заживления на коже остаются заметные рубцы
- Пурпуры. Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Интересно, что опытный дерматолог может определить источник проблемы по одной только локализации образований.
При аллергических реакциях, например, сыпь концентрируется преимущественно на лице и руках. Для общих инфекционных поражений характерно появление образований на спине и животе. Инфекции, передающиеся половым путем, провоцируют высыпания на внутренней поверхности бедер, коже вокруг анального отверстия, на половых органах. Пациенты жалуются и на другие симптомы таких патологий.
Диагностика
Прежде чем приступать к лечению угревой или любой другой сыпи, дерматолог обязательно проведет комплексный осмотр пациента и при необходимости назначит необходимую лабораторную и инструментальную диагностику.
Врач не просто осматривает пораженный участок кожи, но и определяет, когда и после чего произошли изменения. Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Если дерматологу не удается сразу определить причину сыпи, проводятся:
- Лабораторные исследования (анализы крови, микроскопия соскоба кожи и др.
 )
) - Дерматоскопия – визуальный осмотр с использованием специального микроскопа
- Диаскопия – осмотр с надавливанием на кожу специальным медицинским шпателем (диаскопом)
Одними из популярных в дерматологии являются микроскопические исследования. Такая диагностика заключается в изучении под микроскопом соскобов со слизистых и кожи. Обследование позволяет выявить грибковые, бактериальные и другие поражения. Основными показаниями к его проведению являются подозрения на чесотку, демодекоз, грибок и иные заболевания, опасные серьезными осложнениями.
При необходимости исследуется и работа внутренних органов. Если у врача возникают подозрения на аллергические реакции и необходимо точно выявить опасное вещество, контакт с которым и провоцирует сыпь, выполняют специальные исследования (панели и др.).
Терапия
Лечение кожной сыпи во многом определяется ее причинами.
При аллергической реакции, например, сначала полностью ограничивают любые контакты с опасными для пациента веществами. Затем проводят устранение признаков патологии.
Затем проводят устранение признаков патологии.
При инфекционных поражениях также назначаются специальные лекарственные препараты. Обычно средства применяют в комплексе. Одни из них борются непосредственно с инфекцией, а другие – позволяют устранить внешние признаки заболевания. Пациентам рекомендуют применять как антибиотики, так и специальные антитоксические вещества, а также иммуноглобулины.
Нередко прибегают и к специальной диете.
При заболеваниях сосудов и крови также назначаются специальные препараты. Пациентам могут проводить переливания и другие процедуры.
Важно! Лечение аллергической и любой другой сыпи исключительно наружными средствами в виде кремов, гелей и мазей часто является неэффективным. Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Профилактика рецидивов
Профилактику рецидивов проще всего проводить тогда, когда вам уже хорошо известны причины сыпи.
Если она спровоцирована аллергической реакцией, следует:
- Исключить контакты с опасными веществами
- Придерживаться рекомендаций врача, касающихся употребления определенных продуктов (при необходимости следует питаться по специальной диете)
- Принимать рекомендованные лекарственные препараты
Предотвратить кожную сыпь, вызванную инфекционными поражениями, удастся при:
- Тщательном соблюдении личной гигиены
- Устранении контактов с уже зараженными людьми
- Исключении пребывания в местах с больших скоплением граждан в период обострения инфекционных болезней
- Своевременной вакцинации
- Отказе от использования чужих средств личной гигиены
- Регулярном проветривании помещений
- Насыщении рациона полезными минералами, витаминами и иными веществами
Важно! Следует регулярно посещать дерматолога, который своевременно проведет лечение угревой или иной сыпи, консультироваться с аллергологом и иммунологом. Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Преимущества лечения в МЕДСИ
- Опытные дерматовенерологи. Наши врачи являются кандидатами медицинских наук, специалистами высшей категории. Они постоянно повышают квалификацию и расширяют возможности в сфере диагностики, профилактики и терапии различных заболеваний
- Возможности для комплексных обследований. Диагностика может быть выполнена в течение одного дня. Мы располагаем новейшими приборами для осмотров и исследований
- Предоставление полного комплекса услуг. В нашей клинике осуществляются диагностика, лечение и реабилитация пациентов с различными видами сыпи
- Возможности для комплексного лечения и профилактики. Терапия проводится с применением современных лекарственных препаратов, а также физиометодик
- Индивидуальный подход. При подборе методов диагностики, профилактики и лечения врач ориентируется на общее состояние пациента, симптомы патологии, а также сопутствующие проблемы со здоровьем.
 Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий - Привлечение к работе с пациентом других врачей. При необходимости больной направляется к гастроэнтерологу, эндокринологу, неврологу и другим специалистам. Это позволяет быстро выявить основные патологии и провести их адекватное лечение
Если вы хотите, чтобы диагностика, лечение и профилактика рецидивов угревой или другой сыпи на лице, спине и иных частях тела у взрослого или ребенка были проведены в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Специалист запишет вас на прием на удобное время.
Кожные высыпания у малышей — противопоказания к вакцинации. — «Мать и Дитя
При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин.
Дорогие родители! В день проведения вакцинации Вашему малышу обязателен осмотр врача-педиатра. Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
В связи с частым возникновением на приемах перед вакцинацией ситуаций, когда родители малышей не обращают внимание на кожные проявления у ребенка и приходят на прием в день вакцинации, мы предлагаем Вам ознакомиться с причинами кожных высыпаний у детей.
Так как наиболее интенсивный график вакцинации имеется у детей на первом году жизни, мы и рассмотрим причины появления сыпи у детей раннего возраста (до 3 лет). Но и в более старшем возрасте родителям необходимо не пренебрегать правилом- прививку делаем детям на фоне полного здоровья, отсутствия острых проявлений заболевания, при наличии показаний- на фоне проведения необходимой медикаментозной подготовки, в большинстве случаев- на фоне соблюдения гипоаллергенной диеты.
Итак, причины кожных высыпаний у детей раннего возраста:
- Аллергическая сыпь
- Опрелость (пеленочный дерматит)
- Потница
- Высыпания на коже при паразитарных инвазиях
- Сыпь при инфекционных заболеваниях
- Геморрагические высыпания при заболеваниях крови и сосудов
- Укусы насекомых
Аллергическая сыпь
Наиболее частой причиной высыпаний у детей первого года жизни является пищевая аллергия, проявления которой многообразны:
- различная по форме и яркости окраски сыпь на теле, чаще на щеках,
- покраснения, шелушение кожи, сопровождающиеся зудом,
- стойкие опрелости,
- гнейс на волосистой части головы и бровях, сохраняющийся после 3-4-го месяца жизни малыша,
- обильная потница при легком перегревании,
- появление на коже волдырей по типу ожога крапивой (крапивница),
- появление отечности кожи, подкожно-жировой клетчатки и слизистых оболочек (отек Квинке).

В последние годы растет количество детей с кожными проявлениями аллергии. Повышенный риск возникновения пищевой аллергии существует у детей, в семьях которых уже были зафиксированы случаи аллергии. При наличии аллергических заболеваний со стороны обоих родителей риск возникновения аллергии у ребенка равен примерно 70-80%, при наличии аллергической патологии со стороны матери — 60%, со стороны отца — 30%, при отсутствии аллергических проблем со стороны родителей — от 10 до 18%. Кроме наследственных факторов, к аллергическим реакциям у грудного ребенка может привести перенесенная гипоксия плода (кислородная недостаточность) во время беременности и родов, быстрый переход на искусственное вскармливание, перенесенные малышом острые респираторно-вирусные и кишечные инфекции с последующим нарушением состава кишечной микрофлоры.
Возникновение пищевой аллергии у детей первого года жизни связано с функциональными особенностями их пищеварительного тракта: низкая активность ферментов, низкий уровень выработки IgA — защитных антител, расположенных на поверхности слизистых оболочек желудочно-кишечного тракта. Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
И конечно, аллергические реакции у детей, находящихся на грудном вскармливании, связаны с нарушениями в питании кормящей матери, с избыточным употреблением ею высокоаллергенных продуктов.
Выявить причинный аллерген помогает так называемый пищевой дневник, в котором мама регулярно (не менее 14 дней) отмечает все виды питания и питья, получаемые ею или малышом в течение дня, указывает состав блюд, особенности их кулинарной обработки, время кормления и появления нежелательных реакций (жидкий стул, срыгивания, кожные высыпания и т. д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
Если у Вашего малыша периодически отмечаются проявления пищевой аллергии на коже, вакцинация откладывается до момента угасания высыпаний и проводится на фоне приема антигистаминных препаратов, назначаемых врачом-педиатром или аллергологом-иммунологом за несколько дней до вакцинации и после. Необходимо соблюдать гипоаллергенную диеты кормящей маме и ребенку не менее, чем за 7-10 дней до предполагаемой вакцинации и после нее. По назначению врача, вероятно, для стабилизации кожного процесса, необходимо будет применять и наружные средства для лечения кожи, чтобы вакцинация не послужила фактором, спровоцировавшим обострение.
Опрелость (пеленочный дерматит)
Опрелости обычно появляются в крупных складках кожи, особенно там, где детская кожа соприкасается с мочой, калом и подгузниками. Чаще всего опрелости появляются на ягодицах, в пахово-бедренных складках, но иногда кожа может покраснеть подобным образом в подмышечных и шейных складочках и даже за ушками. В запущенных случаях на поверхности могут появляться трещинки, эрозии и язвочки.
Профилактикой опрелостей является своевременная смена пеленок и подгузников, воздушные ванны. При опрелостях врач-педиатр в соответствии с типом кожи назначит ванны с отварами определенных трав, а также средство для нанесения после купания в складочки кожи.
Потница
Потница связана с особенностями строения и функционирования потовых желез. Обычно возникает в жаркую погоду, при перегревании ребенка из-за лихорадки, высокой температуры воздуха или чрезмерного укутывания.
Потница проявляется на коже множественными мелкими (1-2 мм) ярко — красными пятнышками. Высыпания у малышей чаще появляются на шее, груди и животе. Потница малыша практически не беспокоит, и при соблюдении правил ухода за кожей быстро исчезает. Небольшие проявления потницы не являются причиной для медотвода от вакцинации, если нет инфицированных элементов.
Высыпания на коже при паразитарных инвазиях
У грудных детей, чаще с 6-месячного возраста весьма вероятно заражение различными паразитами — острицами, лямблиями, аскаридами. Токсины, продукты жизнедеятельности паразитов, гельминтов всасываются в кровь и являются аллергизирующим фактором, в большинстве случаев могут вызвать появление высыпаний на коже ребенка.
Выявить данный вид высыпаний может только врач-педиатр после проведения осмотра и необходимых обследований, после чего индивидуально назначается лечение.
Сыпь при инфекционных заболеваниях
Если сыпь на коже сопровождается повышением температуры тела, ознобом, насморком, общим недомоганием, потерей аппетита, если отмечался контакт с больными в семье или в общественном месте в течении 7-14 дней вероятно, у ребенка отмечаются проявления инфекции.
Сыпи бывают при таких инфекционных заболеваниях, как: ветряная оспа, корь, краснуха, скарлатина, инфекционный мононуклеоз, менингококкововая инфекция, энтеровирусная инфекция и при других вирусных заболеваниях. Для постановки диагноза осмотр ребенка врачом-педиатром обязательно проводится на дому или в специальном боксе детской поликлиники.
Геморрагические высыпания при заболеваниях крови и сосудов
Кроме инфекций сыпь встречается при заболеваниях крови и сосудов. Геморрагические высыпания имеют вид пятен красного или темного цвета (синячков), не исчезающих при надавливании. При наличии геморрагической сыпи необходима консультация врача-педиатра, врача-гематолога и проведение дополнительных методов исследования.
Укусы насекомых
Дети раннего возраста часто страдают от укусов комаров и мошек. Высыпания на коже родители замечают утром, после пробуждения ребенка или после прогулок в лесо-парковой зоне. Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Рекомендуется нанесение на высыпания антигистаминных гелей, назначенных врачом. Специальные гели уменьшают воспалительную реакцию кожи в месте укуса насекомого и оказывают противозудное действие.
Обнаружив высыпания на коже у ребенка, необходимо обратиться к врачу-педиатру. Для уточнения диагноза врач-педиатр может назначить дополнительное обследование, порекомендует лечение, при необходимости направит ребенка на консультацию к аллергологу-иммунологу, инфекционисту, гематологу или дерматологу.
Будьте здоровы!
Центр Иммунопрофилактики «Мать и дитя-ИДК»
г. Самара, ул. Гагарина, 30/Митирева,16
Самара, ул. Гагарина, 30/Митирева,16
г. Тольятти, ул. Ворошилова, 73
Телефон единой справочной: 8 800 250 24 24
Виды детской сыпи: памятка-инструкция для родителей
Появление у ребёнка высыпаний зачастую родители не воспринимают как серьёзный повод обратиться к врачу. Нередко мамы и папы списывают сыпь на аллергию, но причин её возникновения больше сотни — увы, не все они безобидные. Автор «Дэйли Бэби» подготовила инструкцию для родителей: как определить, что за сыпь атаковала ребёнка, насколько она опасна и когда бежать к врачу.
От потницы до тяжёлой инфекции
Детская кожа невероятно нежная, поэтому на ней нередко появляются покраснения и высыпания. Внешние изменения кожных покровов, конечно, сигнализируют о каких-то сбоях в организме.
— Разнообразных видов кожных сыпей — десятки. Есть среди них опасные, которые требуют экстренного обращения к педиатру, а есть такие, которые можно наблюдать дома, без врача.
Самое важное — научиться определять сыпь геморрагическую. Этот вид всегда требует консультации врача в тот же день. Особенно если у ребёнка есть температура.
Геморрагическая сыпь — та, которая не исчезнет, если надавить на неё стеклянным стаканом. Эта сыпь так и выглядит: как кровоизлияние в кожу. Она может быть совсем мелкой, размером с точку, а может покрывать кожу большими пятнами. Независимо от размеров, нужен врач и срочно, — говорит Анна Ганина, мама троих детей, врач-педиатр клиники «Семейный доктор», город Кемерово.
Педиатр мобильной клиники DOC+ Наталия Макарова отмечает: сама по себе сыпь не является заболеванием, это симптом какой-либо болезни или реакция на внешний раздражитель.
— Сыпь — это патологические изменения на коже и слизистых оболочках. Её можно разделить на две основные группы: инфекционные и неинфекционные. К неинфекционным относятся аллергические реакции, укусы насекомых, потница. Инфекционные сыпи появляются при различных инфекциях, чаще вирусных.
При осмотре врач обращает внимание на локализацию, площадь высыпаний, характер сыпи, сопутствующую симптоматику, а также жалобы пациента. Как правило, если сыпь сопровождается выраженной интоксикацией — увеличение температуры тела, слабость, отказ от еды и питья — врач решает вопрос о госпитализации.
Врач высшей категории, кандидат медицинских наук, аллерголог-иммунолог Галина Чернышова рекомендует в любом случае при появлении сыпи своевременно обратиться к специалисту, который выяснит её причину и скажет, что делать дальше.
— Причиной высыпаний на теле у ребёнка может быть как банальная пищевая аллергия, так и тяжелейшая инфекционная болезнь. Сыпь никогда не является отдельным заболеванием или причиной болезни. Самые частые причины ее появления у детей — аллергические реакции, укусы насекомых, инфекции, нарушение свёртываемости, механическое повреждение кожных покровов и аллергия на солнце.
Проявления весьма разнообразны, от красного или почти любого оттенка бледно-розового до ярко-коричневого пятнышка, пузырька, бугорка до кровоизлияния или даже синяка.
Врач-педиатр Анна Ганина советует, в первую очередь, выяснить, почему на теле ребёнка появилась сыпь.
— Множество сыпей у детей не требуют самостоятельного лечения. Мы ждём, пока она сама пройдёт, и одновременно ищем причину — вирусную, бактериальную инфекцию, нарушение свёртывания крови.
Самим с сыпью часто разобраться сложно: их видов очень много. Родителям следует немедленно показать ребенка врачу, если она геморрагическая. Если сыпь не геморрагическая, но с температурой — тоже желательно показать доктору в ближайшие день-два.
А если она появилась на фоне полного здоровья и ребёнка она особо не тревожит, кожный покров не страдает — показать педиатру в спокойном плановом порядке.
Виды сыпи и степень их опасности
Видов детской сыпи очень много, они различаются визуально и бывают вызваны разными причинами. Рассмотрим некоторый виды высыпаний — от редких и самых опасных до наиболее распространенных.
Менингококковая инфекция
© medmoon. ru
ru
Как выглядит: фиолетовые или красные пятна звездчатой формы, расположенные на ягодицах, бедрах, голенях, реже — на руках, туловище, лице. Сильно повышается температура, появляется рвота, нарушение сознания.
Степень опасности: высокая.
Что делать: срочно вызывать скорую и госпитализировать ребёнка.
Корь
Как выглядит: Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже в виде ярких розовых пятен, которые могут сливаться между собой.
Степень опасности: высокая.
Что делать: немедленно обратиться к врачу, не заниматься самолечением.
Коксаки
Как выглядит: красноватые зудящие волдыри, которые появляются по всему телу и даже на слизистых ребёнка. Повышается температура, пропадает аппетит, возможны тошнота, рвота, обезвоживание.
Степень опасности: высокая.
Что делать: срочно обратиться к врачу.
Ветрянка
Как выглядит: сначала появляются мелкие пузырьки с прозрачным содержимым, затем оно мутнеет, волдыри прорываются наружу, и образуется корочка. Высыпания возникают по всему телу и вызывают зуд. Прочие симптомы: температура, обычно до 4 дней, боль в животе, зуд, головная боль, недомогание, отсутствие аппетита, кашель и насморк, боль в горле.
Степень опасности: средняя.
Что делать: обязательно обратиться к врачу, который поставит диагноз и назначит лечение.
Краснуха
© medic.ua
Как выглядит: круглые или овальные плоские розовые пятна диаметром около 3-5 миллиметров. Высыпают по всему телу, температура повышается, самочувствие ухудшается.
Степень опасности: средняя.
Что делать: обратиться к врачу.
Аллергия
Как выглядит: сыпь обычно красного или розового цвета, распределена по коже неравномерно, похожа на мелкие прыщи. Может вызывать зуд.
Может вызывать зуд.
Степень опасности: средняя.
Что делать: исключить контакт с аллергеном, если вы догадываетесь, что могло спровоцировать высыпания, дать ребёнку антигистаминное средство и обратиться к врачу.
Атопический дераматит или диатез
Как выглядит: кожа краснеет и начинает шелушиться, иногда наблюдаются мокнущие корочки.
Степень опасности: средняя.
Что делать: исключить контакт с аллергеном, наладить гигиену, дать ребёнку антигистаминный препарат. При необходимости обратиться к врачу.
Розеола
Как выглядит: Чаще всего встречается у детей до 2-х лет. Сыпь, похожая на краснуху, появляется после 2-5 дней лихорадки, при этом у ребенка почти нет других симптомов (кашля, насморка). Розеола ничем обычно не осложняется, а сыпь означает, что ребенок идет на поправку.
Степень опасности: средняя/низкая.
Что делать: Главное — исключить наличие у ребенка более тяжелых заболеваний. Лечение детской розеолы включает в себя постельный режим, обильное питье и лекарства для снижения температуры.
Укусы насекомых
Как выглядит: припухлость розового или красного цвета, в центре которой виден след от укуса.
Степень опасности: низкая.
Что делать: если вы уверены, что ребёнка укусил комар или мошка, просто намажьте место укуса специальной мазью или кремом. Если же вы подозреваете укус другого насекомого, стоит обратиться в больницу.
Акне новорождённых
© o-krohe.ru
Как выглядит: угревая сыпь или высыпания в виде прыщиков, чаще всего на лице и шее малыша.
Степень опасности: низкая.
Что делать: обратиться в больницу, чтобы установить причину высыпаний.
Пелёночный дерматит
Как выглядит: небольшие покраснения кожи, возникают обычно в нежных интимных местах малыша.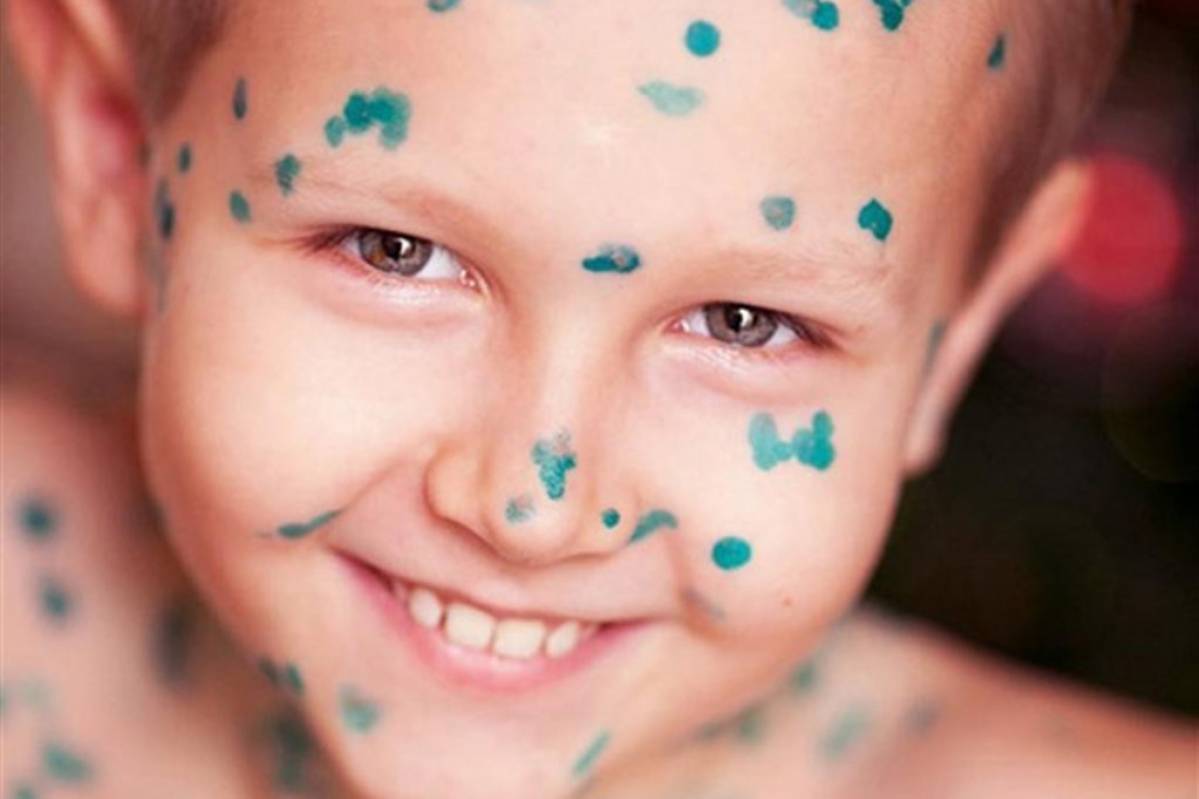 Могут появляться пузырьки и покраснения кожи.
Могут появляться пузырьки и покраснения кожи.
Степень опасности: низкая.
Что делать: регулярно подмывать малыша, своевременно менять подгузники и устраивать воздушные ванны коже ребёнка. К врачу можно не обращаться, главное — наладить гигиену, и сыпь пройдёт.
Милии
Как выглядит: появляется на коже в виде белых угрей.
Степень опасности: низкая.
Что делать: милии не оказывают негативного влияния на организм ребёнка и спустя время, скорее всего, исчезнут сами. Если же появление белых угрей сопровождается плохим самочувствием ребёнка, температурой и зудом, следует обратиться к врачу.
— поделитесь с друзьями!
Читать дальше
Памятка для родителей по вирусным заболеваниям
Памятка для родителей.
Корь–вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита.
Очень характерно для кори появление конъюнктивита – воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.
Памятка для родителей.
Краснуха– это вирусная инфекция, распространяющаяся воздушно-капельным путем. Как правило, заболевают дети, длительно находящиеся водном помещении с ребенком, являющимся источником инфекции. Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Период от контакта до появления первых признаков болезни длится от 14 до 21 дня.
Начинается краснуха с увеличения затылочных лимфатических узлов иповышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
Осложнения после краснухи бывают редко.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко, но может иметь место.
Поэтому очень важно получить прививку против краснухи, которая,как и прививка против кори, внесена в Национальный календарь прививок.
Памятка для родителей.
Эпидемический паротит (свинка)– детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).
От момента контакта с больным свинкой до начала заболевания может пройти 11 – 23 дня.
Свинка начинается с повышения температуры тела до39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль.
Однако достаточно часто эпидемический паротит заканчиваетсявоспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончитьсябесплодием.В особенно тяжелых случаях свинка может осложниться вируснымменингитом(воспалением мозговой оболочки), который протекает тяжело.
После перенесенного заболевания формируется стойкий иммунитет, но осложнения могут привести к инвалидности.
Единственной надежной защитой от заболевания являетсявакцинация против эпидемического паротита, которая внесена в Национальный календарь прививок.
Памятка для родителей.
Ветряная оспа (ветрянка)–типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от14 до 21 дня.
Заболевание начинаетсяс появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания.
Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Лечениеветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
К осложнениям ветряной оспыотносятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга), воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Памятка дляродителей.
Скарлатина– единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинаетсяочень остро с повышения температуры тела до 39 градусов С, рвоты,головной боли. Наиболеехарактерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
К концу первого началу второго дня болезни появляетсявторойхарактерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят сприменением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков истрогого соблюдения постельного режима. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Памятка для родителей.
Коклюш–острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Механизм передачи инфекции воздушно – капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
С момента контакта с больным коклюшем до появления первых признаков болезни проходитот 3 до 15 дней. Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Типичные признаки коклюша:
- · упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком. У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
- · одутловатость лица, кровоизлияния в склеры;
- · язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).
Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.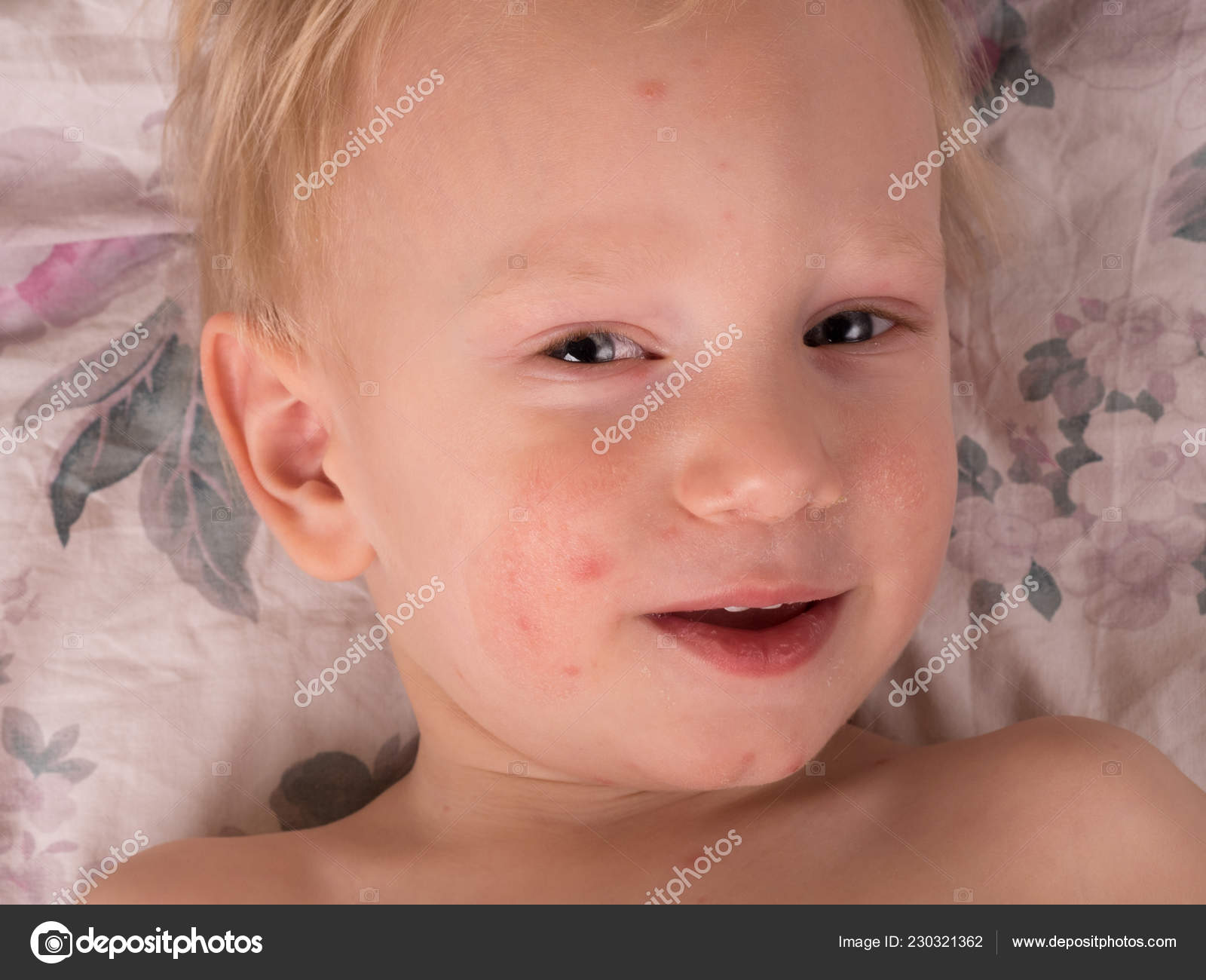
Единственной надежной профилактикой против коклюшаявляется вакцинацияАКДС — вакциной, которая включена в Национальный календарь прививок. Опасения родителей, связанные с угрозой вредного воздействия вакцины, необоснованны. Качество АКДС – вакцины по своим свойствам не уступает вакцинам, выпускаемым в других странах.
Памятка для родителей.
Острые кишечные инфекции-это большая группа заболеваний, которые протекают с более или менее похожими симптомами, но вызываться могут огромным количеством возбудителей: бактериями, вирусами, простейшими микроорганизмами.
Летом количество кишечных инфекций у детей неминуемо растет. Причин этому несколько.
Во-первых, летом в пищу употребляется большое количество сырых овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов, в т. ч. потенциально опасных.
Во-вторых, летом дети много времени проводят на улице, и не всегда даже их родители вспоминают, чтоеда чистыми руками — обязательное правило.
Третья причина: летом, попадая в продукты питания (молочные продукты, мясо, рыбу, бульоны), некоторые болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта.
От момента внедрения возбудителяв желудочно-кишечный тракт до начала заболевания может пройти от нескольких часов до 7 дней.
Заболевание начинаетсяс повышения температуры тела, недомогания, слабости, вялости. Аппетит резко снижен, быстро присоединяется тошнота, рвота. Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Профилактика кишечных инфекцийтребует неукоснительного соблюдения общегигиенических мер в быту, при приготовлении пищи и во время еды.
В летнее время все пищевые продукты следует закрывать от мух. Готовая пища должна храниться в холодильнике: при низкой температуре, даже в случае попадания в пищу микробов, они не смогут размножаться. К заболеванию может привести и неразборчивость при покупке продуктов, употребляемых в пищу без термической обработки — с рук, вне рынков, где они не проходят санитарный контроль. При купании в открытых водоемах ни в коем случае нельзя допускать заглатывания воды. Если едите на пляже, протрите руки хотя бы специальными влажными салфетками.
И помните, что личный пример родителей — лучший способ обучения ребенка.
Памятка для родителей.
Туберкулез— хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза человеческого ,поражающими в большей мере органы дыхания, а также все органы и системы организма.
Источником инфекцииявляются больные туберкулезом люди. Наиболее распространенным является воздушный путь заражения. Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Размножение бактерий туберкулеза в организме ребенка ведет к значительным функциональным расстройствам с явлениями интоксикации: появляется раздражительность или, наоборот, заторможенность, быстрая утомляемость, головная боль, потливость.Температура тела повышается до 37.2 — 37.3о, нарушаются сон и аппетит. При длительном течении болезни ребенок худеет, кожа становится бледной, отмечается склонность к воспалительным заболеваниям. Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для диагностикитуберкулезной интоксикации важное значение имеет определение инфицированности с помощьютуберкулиновых проб, а для детей с 12 лет — ещё и с помощьюфлюорографии.
Для профилактики туберкулеза очень важно: вести здоровый образ жизни, строго соблюдать санитарно — гигиенические правила: мыть руки перед едой, не употреблять в пищу немытые овощи и фрукты, а также молочные продукты, не прошедшие санитарный контроль, полноценно питаться, заниматься спортом, обращать внимание на изменения в состоянии здоровья.
Важным моментом для предупреждения туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
synlab: Сыпь у детей
Если родители увидели на коже у ребенка высыпания, они начинают волноваться и искать причину. Некоторые сразу вызывают врача, другие зачастую дают ненужные лекарства или вовсе не обращают на сыпь внимания, особенно если ребенок хорошо себя чувствует. Не стоит впадать в крайности. Достаточно всего лишь ориентироваться в основных видах и причинах сыпи, чтобы принять верное решение.
Сыпь у новорожденных
Практически у половины всех новорожденных на 2-3 день жизни могут быть высыпания, так называемая токсическая эритема, в виде бело-желтых папул или пустул диаметром 1-2 мм, окруженных красным ободком, которые самостоятельно проходят. С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев. Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
В теплое время года на волосистой части головы, лице и шее, в области промежностей может появляться сыпь в виде пузырьков, пятен или пустул, так называемые опрелости. Их появление связано с повышенной влажностью кожи и с затрудненным выходом содержимого потовых желез при перегревании, если ребенок тепло одет. Опрелости не причиняют дискомфорта и проходят самостоятельно при хорошем уходе.
Младенческий атопический дерматит
Встречается часто у детей первого года жизни, особенно имеющих наследственную предрасположенность к аллергическим заболеваниям. Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Инфекционная сыпь
К инфекционным болезням, протекающим с появлением сыпи, относят: ветряную оспу, корь, краснуху, скарлатину, инфекционный мононуклеоз, инфекционную эритему, внезапную экзантему, менингококовый сепсис, импетиго. Часть из них не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни ребенка. Поэтому, правильным будет, если родители проконсультируются с врачом и не будут заниматься самолечением.
Крайне важно, при наличии высокой температуры и сыпи, сразу же обратиться к врачу, т.к. это может говорить о наличии бактериальной инфекции. Особенностью сыпей вирусного происхождения является то, что сыпь появляется на 1-2 день болезни. Например, при кори, краснухе характерна этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности). Для инфекционной сыпи не характерен сильный зуд, в отличии от аллергической.
Аллергическая сыпь
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Сыпь при укусах насекомых
Чаще всего следы от укусов появляются на открытых участках кожи (на руках, ногах, лице, шее). Сыпь является реакцией на токсины насекомых. После расчесов могут быть микротравмы кожных покровов.
Ситуации, при которых необходимо немедленно вызвать врача:
· Сыпь сопровождается лихорадкой выше 40 градусов;
· Сыпь имеет вид звездчатых кровоизлияний;
· Сыпь сочетается с рвотой, головной болью и спутанностью сознания;
· Сыпь покрывает все тело, вызывая нестерпимый зуд;
· Сыпь сопровождается отеками и затруднением дыхания.
Если у Вашего ребенка появилась сыпь на коже, врачи-педиатры СИНЛАБ поставят правильный диагноз, подберут индивидуальную программу лечения и дадут грамотные рекомендации по профилактике других заболеваний.
Угри у детей | DermNet NZ
Автор: Хелен Гордон, регистратор дерматологии, больница Гринлейн, Окленд. Главный редактор DermNet NZ: адъюнкт A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Марией МакГиверн / Гасом Митчеллом. Июль 2018.
Классификация прыщей у детей
Препубертатные прыщи были классифицированы на следующие возрастные группы комиссией, созванной Американским обществом по акне и розацеа [1].
- Акне новорожденных
- Детские прыщи
- Угри в раннем детстве
- Прыщи от прыщей
Угри у детей
Угри новорожденных — от рождения до возраста 6 недель
Угри новорожденных, по оценкам, поражают 20% новорожденных.Неонатальные прыщи принимают форму комедонов (белых и черных точек), которые распространяются на кожу головы, верхнюю часть груди и спину, а также воспалительных поражений (эритематозные папулы и пустулы) на щеках, подбородке и лбу. Неонатальные прыщи могут быть ошибочно приняты за неонатальный головной пустулез (показано выше).
Акне новорожденных обычно не приводит к образованию рубцов. Это чаще влияет на мальчиков, чем на девочек, в соотношении 5: 1.
Детские угри — от 6 недель до 1 года
Детские угри встречаются редко.Он возникает у младенцев в возрасте до 16 месяцев и проявляется в виде комедонов, папул, пустул и случайных узелков. Преимущественно поражаются щеки. Иногда остаются рубцы.
Детские угри редко могут сохраняться до полового созревания, но они не связаны с основными эндокринными нарушениями. Младенцы мужского пола поражаются чаще, чем девочки, в соотношении 3: 1.
Угри в раннем детстве — от 1 до 6 лет
Угри в этой возрастной группе встречаются очень редко. Следует проконсультироваться с эндокринологом для исключения возможной гиперандрогении.
Первичные прыщи — 7–12 лет (или до менархе у женщин)
Прыщи могут быть первым признаком полового созревания, и в этой возрастной группе часто встречаются прыщи.
Часто проявляется в виде комедонов в «Т-зоне», области лица, покрывающей центральную часть лба и центральную часть лица (например, брови, нос и губы).
Что вызывает прыщи у детей?
Акне новорожденных считается результатом гиперактивных сальных желез, реагирующих на неонатальные андрогены и материнские андрогены, прошедшие через плаценту.Уровень андрогенов снижается примерно через 1 год. Примерно к 7 годам производство андрогенов возобновляется с началом адренархе.
От рождения до примерно 12 месяцев уровни лютеинизирующего гормона такие же, как в период полового созревания. У мужчин это приводит к увеличению выработки тестостерона и может объяснить более высокую заболеваемость акне у мальчиков этого возраста по сравнению с девочками.
Производство кожного сала приводит к увеличению колонизации волосяных фолликулов бактериями акне, P.acnes , и, как и при прыщах у взрослых, это приводит к обструкции фолликулов кожным салом и кератиновым остатком, а также к воспалению.
Как диагностируют прыщи у детей?
У детей препубертатного возраста с акне в анамнезе и обследовании можно обнаружить ускоренный рост, раннее половое развитие и признаки гиперандрогении, такие как гирсутизм. У детей с признаками ускоренного роста следует рассмотреть возможность рентгенологического исследования костного возраста левой руки и запястья.
Большинство детей с акне не нуждаются в дополнительных исследованиях.
Однако, если результаты анамнеза и обследования детей в возрасте 1–6 лет указывают на необходимость дальнейшего исследования, или если акне тяжелые или не поддаются лечению, может потребоваться направление к эндокринологу. Следует измерить уровни следующих гормонов:
- Свободный и общий тестостерон
- Дегидроэпиандростерон
- Лютеинизирующий гормон
- Фолликулостимулирующий гормон
- Пролактин
- 17-гидроксипрогестерон.
Как лечить прыщи у детей?
Лечение детей с акне в целом такое же, как и для взрослых с акне, за исключением возрастных ограничений для тетрациклинов. Все процедуры занимают не менее 1-2 месяцев, чтобы привести к значительному улучшению.
Лечение легких форм акне
Общее лечение легких форм акне включает в себя бережное мытье кожи два раза в день и использование увлажняющих кремов, не содержащих масла.
Избегайте жирных смягчающих средств, помад для волос и использования комедогенных продуктов на пораженных участках.
Бензоилпероксид
Бензоилпероксид — это антисептик местного действия, он доступен в виде промывочного средства, геля или лосьона, которые можно купить без рецепта. Его можно использовать отдельно от легких форм акне или в сочетании с пероральной терапией в более тяжелых случаях.
Перекись бензоила следует наносить на все участки, пораженные акне. Если кожа особенно чувствительна, лечение перекисью бензоила можно начинать с низкой концентрации 2,5%, поскольку более высокие концентрации с большей вероятностью вызовут сухость и раздражение.
Ретиноиды для местного применения — третиноин и адапален
Ретиноиды для местного применения — это кремы, лосьоны и гели, обогащенные производными витамина А (например, третиноином и адапаленом). Если кожа чувствительная, можно добавить увлажняющий крем без масла или солнцезащитный крем.
Ретиноид для местного применения следует наносить на всю пораженную кожу. Часто его сначала применяют 2–3 раза в неделю, а затем увеличивают количество применений до ежедневного по мере переносимости, если не наблюдается улучшения при угревой сыпи.
Ретиноиды для местного применения также доступны в комбинации с пероксидом бензоила или антибиотиками для местного применения.
Лечение акне средней степени тяжести
Лечение детей с акне средней степени тяжести заключается в приеме 250–500 мг перорального антибиотика эритромицина в однократной или раздельной дозировке. Эритромицин лучше всего использовать в сочетании с местной схемой лечения, такой как бензоилпероксид и / или местный ретиноид, для снижения устойчивости к P. acnes .
Триметоприм и комбинированный триметоприм и сульфаметоксазол использовались, если есть устойчивость бактерий к эритромицину или если эритромицин противопоказан из-за побочных эффектов.Доксициклин и миноциклин следует применять только детям старше 12 лет.
Изотретиноин иногда используется при акне средней степени тяжести, когда антибиотики и местная терапия оказались безуспешными.
Лечение сильных угрей
Лечение тяжелых угрей такое же, как и при умеренных угрях. Изотретиноин может быть назначен при неадекватной реакции на пероральные антибиотики.
Дозы изотретиноина от 0,2 до 1 мг / кг / день безопасно применялись у младенцев в возрасте от 5 месяцев и у детей с тяжелыми формами акне.Капсулы изотретиноина можно заморозить, чтобы их было легче разделить на половинки или четвертинки, а замораживание поможет замаскировать неприятный вкус.
Преждевременное закрытие эпифиза является теоретической проблемой для изотретиноина, но об этом сообщалось только один раз, когда изотретиноин использовался для лечения акне у 14-летнего мальчика в дозе 0,75 мг / кг / день.
Глубокие узелки можно лечить инъекциями триамцинолона ацетонида в низкой концентрации внутри очага поражения в дозе 2,5 мг / мл.
Угри лица моложе
США СЕГОДНЯ Опубликовано в 8:00 по восточноевропейскому времени 17 августа 2013 г. | Обновлено 10:25 по восточноевропейскому времени 17 августа 2013 г.
По словам дерматологов, у детей акне появляются моложе, чем когда-либо (Фото: BananaStock RF / Getty Images) Врачи: Родители должны помогать детям развить хорошие привычки мыть лицо
Кожные проблемы, которые унизительны для многих подростков, теперь появляются у детей младшего возраста.
По словам дерматологов, акне у детей младшего возраста в возрасте от 7 до 12 лет растет.
«Ранние прыщи появляются у детей в возрасте от 9 до 11 лет, и иногда это может быть весьма значительным», — говорит Лоуренс Эйхенфилд, заведующий отделением детской и подростковой дерматологии детской больницы Рэди в Сан-Диего. По его словам, более раннее появление прыщей связано с началом полового созревания в более молодом возрасте.
Мальчики переживают половое созревание от шести месяцев до двух лет раньше, согласно прошлогоднему исследованию, опубликованному в журнале Pediatrics, и исследованию 2010 года, которое показало, что процент девочек, у которых развилась грудь в возрасте 7 и 8 лет, выше, чем у девочек. родился на 10-30 лет раньше.
В период полового созревания повышение уровня гормонов может сделать кожу и волосы жирными, что приведет к закупорке пор и появлению прыщей.
Угри, распространенная проблема кожи у подростков и взрослых, может включать белые точки, черные точки, прыщи, узелки и кисты. Он может оставлять пятна и шрамы, а также вызывать эмоциональное расстройство. Это «может иметь огромное негативное психологическое воздействие», — говорит Эйхенфилд.
Прыщи до подросткового возраста могут прогрессировать от белых угрей до воспаленных шишек. Чаще всего возникает на лбу, носу и подбородке, в так называемой Т-зоне.
Ранние прыщи немного чаще встречаются у девочек, чем у мальчиков, говорит Эйхенфилд. У девочек стимуляция гормонов надпочечников обычно начинается раньше.
Легкие прыщи в предподростковом возрасте можно лечить с помощью безрецептурных продуктов, таких как гели с перекисью бензоила и моющие средства. Более серьезные угри можно лечить пероральными антибиотиками и лекарствами местного действия по рецепту врача; к местным методам лечения относятся антибиотики и ретиноиды. В терапии можно комбинировать некоторые из этих продуктов.
Медицинские осмотры перед школой — хорошее время для родителей, чтобы обсудить проблемы с кожей вместе с врачами своих детей, говорят дерматологи.По словам Эйхенфилда, профессора педиатрии и медицины Калифорнийского университета в Сан-Диего, они могут помочь оценить, достаточно ли серьезны прыщи для начала лечения.
Врачи также могут проверить, есть ли у ребенка гормональный дисбаланс, говорит Андреа Заенглейн, профессор дерматологии и педиатрии в Медицинском центре штата Пенсильвания в Херши, штат Пенсильвания.
Раннее появление белых и черных точек у девочек может быть предиктором еще большего. — сильные угри в подростковом возрасте, — добавляет она.
Через Американское общество акне и розацеа Эйхенфилд и Заенглейн помогли разработать рекомендации по диагностике и лечению акне у детей.В руководстве рекомендуется лечение по возрасту и степени тяжести акне. Американская академия педиатрии одобрила и опубликовала рекомендации в журнале Pediatrics в мае.
Латанья Бенджамин, дерматолог детской больницы Люсиль Паккард в Стэнфорде, Калифорния, также говорит, что она видит «все больше и больше пациентов, которые обращаются за лечением». Бенджамин, доцент кафедры дерматологии и педиатрии Стэнфордской школы медицины, говорит, что трудно определить, способствовало ли повышение осведомленности этому росту.
Детские прыщи на лбу пациента. (Фото: Galderma Laboratories, L.P.)
СОВЕТЫ ДЛЯ РОДИТЕЛЕЙ
Заенглейн предлагает следующие советы для родителей:
• Поощряйте хорошие привычки очищения, например, мыть лицо мягким очищающим средством два раза в день.
• Начните лечение с препаратов пероксида бензоила, отпускаемых без рецепта.
• Если угревая сыпь усиливается, обратитесь к сертифицированному дерматологу для начала лечения.
• Продолжайте участвовать в обычном лечении вашего ребенка.Детям может потребоваться руководство родителей для применения местных лекарств или постоянного приема пероральных антибиотиков.
Прочтите или поделитесь этой историей: https://www.usatoday.com/story/news/nation/2013/08/17/pediatric-acne-preadolescents/2609063/
Акне | Детская больница CS Mott
Акне — это кожное заболевание, которое может возникнуть в любом возрасте, но часто встречается у подростков в период полового созревания. Это вызвано закупоркой пор (или волосяных фолликулов) в коже и чаще всего возникает на лице, груди и спине.Первичные прыщи часто возникают в ухе. Забитые поры могут воспалиться или инфицироваться бактериями.
Прыщи — наиболее распространенное кожное заболевание в Соединенных Штатах, с которым трудно справиться. Его нельзя вылечить, но можно контролировать с помощью лекарств. Поскольку у всех разная кожа, успешное лечение зависит от оптимального режима, который лучше всего подходит для вас.
Существуют разные виды прыщей. У вас может быть один или оба из них, в зависимости от вашей кожи:
- Комедональные прыщи — Комедоны — это закупоренные волосяные фолликулы (поры) на коже.Поры заблокированы омертвевшими клетками кожи и маслом. Белая точка — это когда фолликул все еще закрыт кожей. Черные точки — это когда фолликул открыт и масло темнеет. Масло темнеет на воздухе. Черные точки не полны грязи.
- Воспалительные прыщи — прыщи, или прыщики, часто представляют собой красные, узловатые или кистозные бугорки на коже. Это закупоренные поры, которые воспаляются или заражаются бактериями. Узловатые прыщи — это более тяжелая форма гнойничковых прыщей, при которой поражения становятся больше, более воспаленными и болезненными.Узловатые прыщи часто могут привести к образованию рубцов.
Средства от прыщей, отпускаемые без рецепта
Акне лечится, чтобы предотвратить образование рубцов и уменьшить любое влияние на самооценку, психологическое состояние или социальные взаимодействия. Доступно множество эффективных методов лечения:
- Начните с гигиены кожи. Умывайте лицо (или другой пораженный участок) два раза в день мягким очищающим средством. Мыло или очищающие средства, предназначенные для чувствительной кожи, мягче и лучше подходят для кожи, склонной к акне.
- Используйте косметику или солнцезащитные средства, которые отмечены как некомедогенные.Это означает, что он не забивает поры.
- Тоник для лица может уменьшить жирность, удалить макияж и следы грязи. Многие предварительно упакованные средства от прыщей содержат тоники. Вы должны быть осторожны, чтобы не злоупотреблять тониками, потому что они могут вызвать раздражение кожи.
- Перекись бензоила является наиболее эффективным активным ингредиентом, отпускаемым без рецепта. Он поставляется в виде смывки (например, Clean and Clear Continuous Control Acne Cleanser или Panoxyl), крема (например, Clearasil Ultra Rapid Action Vanishing Treatment Cream), геля или лосьона (например, Clean and Clear Persa-gel 10).Хотя эти методы лечения отпускаются без рецепта, ваш врач может помочь определить, какой состав может вам подойти. Будьте осторожны, так как перекись бензоила может увеличить риск солнечных ожогов, а также отбеливать белье, такое как полотенца и простыни.
- Нанесите крем, гель или лосьон на чистую и сухую кожу. Это лекарство может помочь предотвратить новые высыпания на коже.
- При нанесении на лицо используйте метод «5 точек»: возьмите количество размером с горошину и поместите точки в каждом из этих пяти мест на лице: середине лба, подбородке, каждой щеке и носу (обязательно Избегайте попадания на кожу вокруг глаз).Затем вотрите. Вы не должны видеть пленки лекарства на коже; в противном случае вы, вероятно, слишком много употребляете.
Средства для лечения прыщей по рецепту
Если лекарства, отпускаемые без рецепта, неэффективны, есть несколько рецептурных препаратов:
- Пероксид бензоила. Хотя многие составы продаются без рецепта, есть и варианты, отпускаемые по рецепту.
- Ретиноиды для местного применения. Лекарство, отпускаемое по рецепту, используется для предотвращения образования воспаленных участков акне и закрытия пор.Это может сушить и вызывать раздражение или покраснение, но обычно это временное явление. Иногда вам нужно постепенно увеличивать частоту его использования. Ваш врач определит, полезно ли вам это лекарство.
- Антибиотики. Заблокированные поры могут инфицироваться, а антибиотики помогают уменьшить количество бактерий на коже и в порах. Их часто используют вместе с другими препаратами, такими как перекись бензоила или местные ретиноиды. Существуют местные (наносятся на кожу) и пероральные (принимать внутрь) варианты.
- Гормональная терапия. Иногда лечение оральными контрацептивами (противозачаточные) может блокировать выработку гормонов и уменьшать выработку масла, что приводит к уменьшению угревой сыпи.
- Изотретиноин. Пероральный препарат, используемый для лечения сильных угрей. Это самое сильное и эффективное лекарство от прыщей, но оно имеет множество побочных эффектов. Его могут назначить только определенные врачи, прошедшие специальную подготовку (обычно дерматологи).
Не забудьте проявить терпение.Улучшение угревой сыпи может занять 2–3 месяца. Контрольные визиты обычно планируются на три месяца. Иногда может потребоваться лечение в течение нескольких лет.
Что может ухудшить угревую сыпь?
Хотя многие люди думают, что причиной прыщей является еда, которую вы едите, или макияж, который вы носите, это неправда. Не существует особых «диет от прыщей», и использование безмасляной, некомедогенной косметики не усугубляет серьезность прыщей и не мешает лечению. Макияж может помочь некоторым людям чувствовать себя комфортнее на своей коже.Однако следующие факторы могут усугубить акне:
- Многократное давление, наклонение, прикосновение или очистка участков, подверженных акне. Это может происходить от повязок на голову и каски
- Чрезмерное умывание или чрезмерная очистка лица. Это не поможет избавиться от прыщей и может вызвать сухость и раздражение. Это включает в себя чистку мочалкой или мочалкой.
- Масла и жир в увлажняющих кремах, кремах для лица или макияже. Ищите «некомедогенные» варианты.
- Выдавливание прыщей и копание кожи ногтями может привести к образованию рубцов.
- Некоторые лекарства, принимаемые при других проблемах. Ваш врач должен быть проинформирован обо всех лекарствах, которые вы принимаете.
- Не принимать душ после физических нагрузок, так как жир и пот на коже могут привести к высыпаниям.
- Эмоциональный стресс может усугубить акне из-за гормональных изменений.
Советы по борьбе с прыщами:
- Выбирайте подходящие товары. При нанесении чего-либо на участки, склонные к появлению высыпаний (например, лицо, спину или грудь), ищите продукты, не содержащие масла и / или не вызывающие угревую сыпь (не забивают поры).
- Не трогайте, не сжимайте, не вытирайте или не расчесывайте прыщи. Это может привести к более длительному заживлению, кожным инфекциям, обесцвечиванию и рубцеванию.
- Будьте терпеливы. Иногда может пройти 2–3 месяца, прежде чем вы сможете определить, «работает» ли лечение от ваших прыщей. Лучше всего продлить курс лечения по крайней мере так долго, используя процедуры, назначенные врачом, прежде чем пытаться что-то еще.
Дополнительные ресурсы:
Обновлено Дженнифер Уайт, доктор медицины.Отзыв от Sara Laule, MD
Обновлено сентябрь 2018 г.
Угри у детей | Детская больница Филадельфии
Угри — это заболевание волосяных фолликулов и сальных желез. При угревой сыпи забиваются сальные железы, что приводит к появлению прыщиков и кист.
Угри очень распространены — почти 80 процентов людей в США в возрасте от 11 до 30 лет в какой-то момент будут поражены этим заболеванием. Акне чаще всего начинается в период полового созревания. В период полового созревания уровень мужских половых гормонов (андрогенов) увеличивается как у мальчиков, так и у девочек, в результате чего сальные железы становятся более активными, что приводит к увеличению выработки кожного сала.Хотя прыщи чаще всего возникают в период полового созревания, они могут появиться в любом возрасте.
Сальные железы производят масло (кожный жир), которое обычно перемещается через волосяные фолликулы к поверхности кожи. Однако клетки кожи могут закупоривать фолликулы, блокируя выход масла из сальных желез. Когда фолликулы закупориваются, кожные бактерии (называемые Propionibacterium acnes или P. acnes ) начинают расти внутри фолликулов, вызывая воспаление. Акне прогрессирует следующим образом:
Неполная закупорка волосяного фолликула приводит к появлению черных точек (полутвердой черной пробки).
Полная закупорка волосяного фолликула приводит к появлению белых угрей (полутвердой белой пробки).
Инфекция и раздражение вызывают образование белых угрей.
В конце концов закупоренный фолликул лопается, разливая масло, клетки кожи и бактерии на поверхность кожи. В свою очередь, кожа раздражается, и начинают развиваться прыщи или поражения. Основное поражение акне называется комедоном.
Угри могут быть поверхностными папулами или пустулами (прыщи без абсцессов), глубокими узелками или кистами (когда воспаленные прыщи вдавливаются в кожу, вызывая гнойные кисты, которые разрываются и приводят к более крупным абсцессам).
Повышение уровня гормонов в период полового созревания может вызвать появление прыщей. Кроме того, угри часто передаются по наследству или генетически. Другие причины прыщей могут включать следующее:
Уровень гормонов изменяется во время менструального цикла у женщин, гормональные изменения во время беременности или изменения, когда женщины начинают или прекращают противозачаточные средства.
Некоторые лекарственные препараты (например, кортикостероиды)
Масло и жир с кожи головы, минеральное или кулинарное масло, масло, лак для волос и некоторые косметические средства могут усугубить акне
Бактерии внутри прыщей
Напряжение
Тесная одежда, которая натирает или вызывает раздражение, может вызвать появление прыщей на теле.
Угри можно усугубить, сдавливая прыщи или слишком сильно растирая кожу.
Угри могут появиться на любом участке тела. Однако чаще всего прыщи появляются на участках с высокой концентрацией сальных желез, в том числе в следующих:
Лицо
Сундук
Верх спинки
Плечи
Шея
Ниже приведены наиболее частые симптомы акне.Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Черные точки
Белые точки
Поражения, наполненные гноем, которые могут быть болезненными
Узелки (твердые, выпуклые)
Симптомы прыщей могут напоминать другие кожные заболевания. Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Конкретное лечение будет определено лечащим врачом вашего ребенка на основании:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Степень тяжести акне
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Цель лечения акне — минимизировать рубцы и улучшить внешний вид.Лечение прыщей будет включать местную или системную лекарственную терапию. Доступно множество эффективных лекарств для местного применения, отпускаемых без рецепта. При покупке лосьонов или макияжа следует постараться найти продукты с пометкой «некомедогенные или неакнегенные», поскольку эти продукты не закупоривают поры. В зависимости от степени тяжести акне лечащим врачом вашего ребенка могут быть прописаны лекарства местного действия (лекарства, наносимые на кожу) или системные лекарства (лекарства, принимаемые перорально). В некоторых случаях может быть рекомендована комбинация как местных, так и системных препаратов.
Для лечения акне часто назначают лекарства местного действия. Лекарства для местного применения могут быть в форме крема, геля, лосьона или раствора. Примеры включают:
Пероксид бензоила | Убивает бактерии ( P. acnes ) |
|---|---|
Антибиотики | Помогает остановить или замедлить рост P. acnes и уменьшает воспаление |
Третиноин | Останавливает развитие новых очагов акне (комедонов) и стимулирует обмен клеток, устраняя прыщи |
Адапален | Уменьшает образование комедонов |
Системные антибиотики часто назначают для лечения акне средней и тяжелой степени, и они могут включать следующее:
Доксициклин
Эритромицин
Тетрациклин
Изотретиноин (Аккутан, Сотрет, Кларавис, Амнестим), пероральный препарат, может быть назначен людям с тяжелыми, кистозными или воспалительными акне, которые нельзя эффективно лечить другими методами для предотвращения обширных рубцов.Изотретиноин уменьшает размер сальных желез, вырабатывающих кожный жир, увеличивает отшелушивание клеток кожи и влияет на волосяные фолликулы, тем самым уменьшая развитие угревой сыпи. Изотретиноин помогает избавиться от прыщей у 85 процентов пациентов. Однако препарат имеет серьезные нежелательные побочные эффекты, в том числе психиатрические побочные эффекты. Очень важно обсудить это лекарство, отпускаемое по рецепту, с лечащим врачом вашего ребенка.
Изотретиноин нельзя принимать беременным или беременным женщинам, поскольку очень высока вероятность врожденных дефектов у детей, матери которых принимали это лекарство во время беременности.Изотретиноин также может вызвать выкидыш или преждевременные роды. Из-за этих эффектов и для минимизации воздействия на плод изотретиноин разрешен к продаже только в рамках специальной программы ограниченного распространения, одобренной FDA. Эта программа называется iPLEDGE.
Целью программы iPLEDGE является предотвращение беременности у женщин, принимающих изотретиноин, и предотвращение приема изотретиноина беременными женщинами. Требования программы iPLEDGE включают:
Изотретиноин должны назначаться только теми, кто выписывает рецепты, которые зарегистрированы и активированы с помощью программы iPLEDGE.
Изотретиноин должен отпускаться только в аптеке, зарегистрированной и активированной с помощью iPLEDGE.
Изотретиноин следует отпускать только пациентам, которые зарегистрированы и соответствуют всем требованиям iPLEDGE
.Пациенты женского пола, которые могут забеременеть, должны использовать противозачаточные средства в течение одного месяца до лечения, во время лечения и в течение одного месяца после прекращения лечения.
Тесты на беременность необходимы до, во время и после лечения.
Информация о здоровье детей: Acne
Угри — это распространенное заболевание кожи, которое вызывает вспышки прыщей, прыщей и, иногда, более глубокие поражения, называемые узелками. Акне обычно поражает подростков; однако у взрослых в возрасте от 20 до 40 лет могут развиться прыщи.
Акне обычно проходит через несколько лет, но у некоторых людей это может длиться намного дольше. В зависимости от степени тяжести прыщей может потребоваться специальное лечение с помощью кремов или лекарств, чтобы избавиться от них.
Сильные прыщи могут очень расстраивать и влиять на уверенность человека и самооценку, а нелеченные или сложные прыщи могут оставлять шрамы на всю жизнь.
Угри — это заболевание. Это не болезнь, вызванная грязью, и она не заразна.
Симптомы прыщей
Прыщи могут состоять из кожи, пораженной большим количеством:
- черные точки (маленькие черные точки)
- белые точки (маленькие белые пятна)
- прыщики (воспаленные красные пятна, иногда с желтым центром гноя)
- узелки (бугорки под кожей, которые могут быть болезненными) .
Чаще всего встречается на лице, но также может возникать на спине, груди, плечах и шее. Случайные прыщики или угри не считаются прыщами.
Что вызывает прыщи?
В период полового созревания как у мужчин, так и у женщин в крови повышается уровень мужского гормона, называемого тестостероном. Тестостерон вызывает появление прыщей, заставляя сальные железы, которые называются сальными ( seb-ay-shus ), производить избыточное масло. Сальные железы связаны с волосами фолликулы на лице, шее, груди и спине.
Это дополнительное масло блокирует волосяные фолликулы (поры) в коже. В этих закупоренных порах могут расти бактерии. Эти бактерии производят химические вещества, которые могут вызвать разрушение стенки фолликула. Когда стена сломана, кожный жир (масло), бактерии и омертвевшие клетки кожи выходят из нее. поры. Так образуются прыщики и узелки.
Уход на дому
Не существует мгновенного или постоянного лекарства от прыщей, но можно контролировать его. Правильное лечение акне поможет предотвратить образование стойких рубцов.Следующие рекомендации помогут позаботиться о вашей коже.
Гигиена
Несмотря на то, что причиной прыщей не является грязь, очень важно соблюдать правила гигиены при уходе за кожей. Темнота черных точек — это не грязь, а в основном из-за засохшего масла и проливных клеток кожи в отверстиях волосяных фолликулов. Для нормального ухода за кожей вы должны умываться нежное умывание для лица без мыла и теплой водой со сбалансированным pH два раза в день. Важно не мыться слишком часто, так как это может усугубить ваши прыщи.Также рекомендуется регулярно мыть волосы шампунем, особенно если они жирные и прилегают ко лбу.
Макияж
При покупке макияжа убедитесь, что он не вызывает угрей и не вызывает угревую сыпь. Это означает, что использование косметического средства не должно приводить к появлению белых и черных точек.
Макияж следует снимать каждую ночь, умывая лицо водой.
Кремы без рецепта
Многие безрецептурные лосьоны и кремы от прыщей могут помочь при легкой форме угревой сыпи. Их можно купить без рецепта в аптеке или аптеке.Однако многие из этих продуктов сделают вашу кожу сухой, если использовать ее слишком часто. Если вы используете эти продукты, внимательно следуйте инструкциям. Спросите у фармацевта совет по выбору лучшего продукта, так как использование неподходящих продуктов может вызвать раздражение кожи и усугубить акне.
Не сжимайте
Не трогайте, не царапайте, не выдавливайте и не выдавливайте прыщи самостоятельно. Когда прыщи сдавливаются, это может привести к еще большему покраснению, отеку, воспалению и рубцеванию.
Бритье
Если вы бреете лицо и у вас есть прыщи, попробуйте электрическую и безопасную бритву, чтобы выбрать, какая из них более удобна.Если вы используете безопасную бритву, тщательно смягчите волосы на лице теплой водой с мылом. Чтобы избежать появления прыщей, брейтесь как можно легче. Брейтесь только при необходимости и всегда используйте Острое лезвие.
Диета
Акне обычно не вызывается употребляемой вами пищей. Врачи по-разному оценивают важность диет для лечения акне. Однако одно можно сказать наверняка — соблюдение строгой диеты само по себе не очистит вашу кожу. С другой стороны, некоторым людям кажется, что их прыщи становится хуже, когда они едят определенные продукты.В этом случае избегайте продуктов, которые усугубляют акне.
Солнечный свет
Угревая сыпь может улучшиться после пребывания на солнце, но солнечный свет помогает только на короткое время. В конечном итоге солнечный свет может усугубить прыщи. Слишком много солнца в течение многих лет также может вызвать преждевременное старение кожи и рак кожи.
Когда обращаться к врачу
Если ваши прыщи не улучшаются с помощью безрецептурных кремов от прыщей или ваши прыщи серьезны и вызывают у вас страдания, обратитесь к терапевту.В некоторых случаях терапевт направит вас к дерматологу (врачу, специализирующемуся на кожных заболеваниях).
Врач осмотрит вашу кожу и определит, есть ли у нее прыщи. Иногда сыпь, похожая на прыщи, может быть вызвана другой причиной, например нанесением макияжа или лосьонов, или пероральным приемом лекарств. Важно предоставить врачу историю того, что вы используете на своей коже и какие лекарства, которые вы принимаете.
Для успешного лечения акне лечение должно быть непрерывным.Лечение, которое порекомендует вам врач, будет зависеть от вашего типа прыщей.
- Ваш врач может открыть прыщи или удалить черные и белые точки, используя безопасный метод, который позволит избежать образования рубцов.
- Они могут прописать кремы или лосьоны, которые наносятся на кожу, чтобы помочь разблокировать поры и уменьшить количество бактерий. Это может сделать кожу сухой и шелушиться. Ваш врач посоветует вам, как использовать лекарство и о любых побочных эффектах.
- Антибиотики внутрь можно назначать при умеренной или тяжелой форме акне, особенно при большом количестве прыщей на спине или груди.Антибиотики используются для уменьшения воспаления волосяного фолликула.
- При наличии больших красных шишек врач может ввести лекарство прямо в шишки.
В случае тяжелых форм акне врач может назначить другие пероральные (пероральные) лекарства. Сюда могут входить гормоны женского типа и другие лекарства, снижающие уровень гормонов мужского типа. Изотретиноин (также известный под торговыми марками, как Роаккутан) — еще один тип лекарств, иногда используется для лечения сильных угрей, не поддающихся лечению другими способами.Пациенты, принимающие изотретиноин, должны полностью понимать побочные эффекты лекарства. Необходимы частые контрольные визиты к дерматологу для наблюдения за побочными эффектами. Вы не должны забеременеть, пока принимаете это лекарство, так как это может вызвать серьезные врожденные дефекты, если принимать во время беременности.
Ключевые моменты, которые следует запомнить
- Угри — это обычное заболевание, не вызванное грязью и, как правило, не диетой.
- Умывайтесь мягким средством для умывания без мыла и теплой водой два раза в день и не выдавливайте прыщи самостоятельно.
- При отсутствии лечения прыщи могут оставлять шрамы на всю жизнь.
- Обратитесь к терапевту, если ваши угри не улучшаются с помощью безрецептурных кремов от прыщей или если ваши прыщи серьезны и вызывают у вас страдания.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Существуют ли натуральные средства от прыщей?
Мы не рекомендуем использовать природные средства без обращения к медицинский совет, потому что они могут не подходить вам, они могут раздражать вас кожи дальше, или они могут взаимодействовать с другими методами лечения, которые вы используете.Однако исследования показали, что некоторые натуральные продукты могут быть полезны в лечение прыщей, включая масло чайного дерева, коллоидную овсянку, экстракт зеленого чая, альфа-гидроксикислота (фруктовая кислота) и азелаиновая кислота. Поговорите со своим врачом или фармацевт о любом из этих методов лечения перед их использованием.
Каковы побочные эффекты Роаккутана?
Возможные побочные эффекты Роаккутана включают:
сухая, ломкая, шелушащаяся кожа; Головная боль; депрессия; боль в суставах или мышцах;
проблемы со зрением и глазами; выпадение волос или лишние волосы; тошнота.Некоторым людям следует
не принимайте это лекарство, например, людям с заболеваниями печени или лицам, перенесшим
аллергические реакции на витамин А или ретиноиды, а также у беременных или тех, кто
планирует забеременеть. Если вам прописали роаккутан, вам понадобится:
регулярные встречи с вашим врачом, который будет внимательно следить за вами, чтобы
эффекты. Некоторые люди не испытывают побочных эффектов или испытывают лишь легкие эффекты.
Разработано отделениями дерматологии и общей медицины Королевской детской больницы.Мы признательны потребителям и опекунам RCH.
Отзыв написан в июле 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Акне в начальной школе? По словам дерматологов, прыщи начинают моложе
Лицо акне становится намного моложе, говорят дерматологи по всей стране, которые начинают замечать все больше случаев акне у детей — например, у детей в возрасте от 7 лет.
Проблема стала достаточно распространенной, чтобы побудить ведущую группу детских дерматологов разработать новые рекомендации по лечению детей всех возрастных групп, что также было одобрено Американской академией педиатрии.
Врачи полагают, что это, вероятно, связано с более ранним началом полового созревания, которое вызывает повышение уровня гормонов, называемых андрогенами надпочечников, что вызывает более быстрое появление прыщей на этих молодых лицах.
Доктор Андреа Заенглейн, соавтор новых рекомендаций по лечению, подсчитала, что в настоящее время она видит около 10-15 новых случаев акне у детей каждый месяц.
«Принципы лечения прыщей у подростков и детей до подросткового возраста абсолютно одинаковы», — говорит Заенглейн, который на этой неделе представил информацию на летнем собрании Американской академии дерматологии. «Вы должны относиться к нему так агрессивно, как вам нужно, чтобы взять его под контроль».
У большинства этих детей младшего возраста есть легкие угри — в основном это белые и черные точки, называемые комедонами, на лбу, носу и подбородке. В этих случаях рекомендуется лечение безрецептурным препаратом, содержащим перекись бензоила; если это не сработает, может быть назначена комбинированная терапия с применением перекиси бензоила, антибиотиков и / или ретиноидов.
Здесь есть некоторая положительная сторона: в случае с детьми с прыщами родители, скорее всего, будут более активно вовлечены, следя за тем, чтобы их ребенок придерживался лечения, прописанного дерматологом. Но Заенглейн отмечает, что, хотя родители подростков знают, что нужно остерегаться кожных проблем, родителям младших детей может не приходить в голову, что это проблема, требующая профессионального ухода.
Особенно у девочек, говорит Заенглейн, прыщи в подростковом возрасте «могут быть предиктором более серьезных прыщей в подростковом возрасте.И вы хотите, чтобы эти девочки получали лечение в подростковом возрасте ».
В эмоциональном плане прыщи — это ужасно, независимо от того, сколько вам лет. «Но это намного сложнее, когда ты можешь быть единственным учеником в классе, у которого он есть», — говорит Заенглейн.
«Поэтому важно осознавать проблему и не игнорировать тот факт, что она существует, потому что половое созревание длится долго, и нет причин думать, что оно улучшается само по себе», — говорит она.
Угри у подростков и молодых людей
Жасмин Риз, М.D.
Угри — наиболее распространенное кожное заболевание в Соединенных Штатах, от которого ежегодно страдают от 40 до 50 миллионов человек и до 85 процентов подростков и молодых людей. Он может иметь как физические, так и психологические эффекты, поэтому важно понимать, как с ним можно лечить. Жасмин Риз, доктор медицины, директор специализированной клиники для подростков и молодых взрослых Детской больницы Джонса Хопкинса, делится некоторыми истинами относительно прыщей, а также о том, что подростки и молодые люди могут сделать, чтобы помочь справиться с прыщами.
У кого появляются прыщи?
Угри чрезвычайно распространены и могут поражать людей любого возраста. Подростки и молодые люди в возрасте от 12 до 24 лет, как правило, являются наиболее уязвимой группой. Обычно он начинается в начале полового созревания и поражает девочек раньше, чем мальчиков. Обычно люди перерастают прыщи, но около 12 процентов женщин и 3 процента мужчин все еще могут иметь прыщи даже в возрасте 40 лет.
Что вызывает прыщи?
Проще говоря, прыщи — это воспаление пор кожи, состоящей из волосяного фолликула и сальных желез, которые чаще всего расположены на лице, спине и груди.Обычно это воспаление связано с аномальными кожными процессами, включая повышенное производство масла из сальных желез, изменение уровня гормонов и чрезмерный рост бактерий.
Каковы некоторые распространенные убеждения относительно прыщей?
- Плохие диетические привычки вызывают появление прыщей: Хотя научные исследования не показали нам, что ваша диета является единственной причиной появления прыщей, мы знаем, что чем здоровее ваша диета, тем здоровее ваше тело в целом, что приводит к более здоровой коже. общий.
- Макияж вызывает прыщи: Макияж не может вызвать прыщи, но некоторые косметические средства могут на самом деле усугубить их. Здоровые варианты включают использование косметики, в которой говорится, что она «некомедогенная», а также частую замену макияжа и аппликаторов.
- «Выдавливание» прыщей помогает им исчезнуть: «Выдавливание» или выдавливание прыщей может на самом деле усугубить область и вызвать еще большее воспаление. Это также может привести к образованию рубцов на коже.
- Угри — это всего лишь косметическая проблема: Важно понимать, что прыщи могут вызывать эмоциональные и психологические последствия для людей и могут быть более серьезными, чем фактическое количество видимых поражений.
- Хорошего лечения акне не существует: Лечение должно быть индивидуальным и основываться на степени тяжести акне и реакции на терапию. Вам следует поговорить со своим педиатром о том, какой вариант лучше всего подходит для вас. Некоторые безрецептурные средства для местного применения включают продукты, содержащие перекись бензоила или салициловую кислоту. Некоторым людям понадобятся отпускаемые по рецепту сильнодействующие препараты, в том числе продукты местного действия, пероральные антибиотики или другие лекарства. В некоторых умеренных и тяжелых случаях ваш врач может порекомендовать осмотр дерматолога.
Статьи по теме
Важность подростковой гигиены
Опубликовано Oct 07, 2019 в Общие новости
Подростки претерпевают неприятные физические изменения в период полового созревания.Со многими можно справиться с помощью ежедневной гигиены. В программе «По вызову для всех детей» на этой неделе наш эксперт по подростковой медицине делится полезными советами о гигиене подростков.

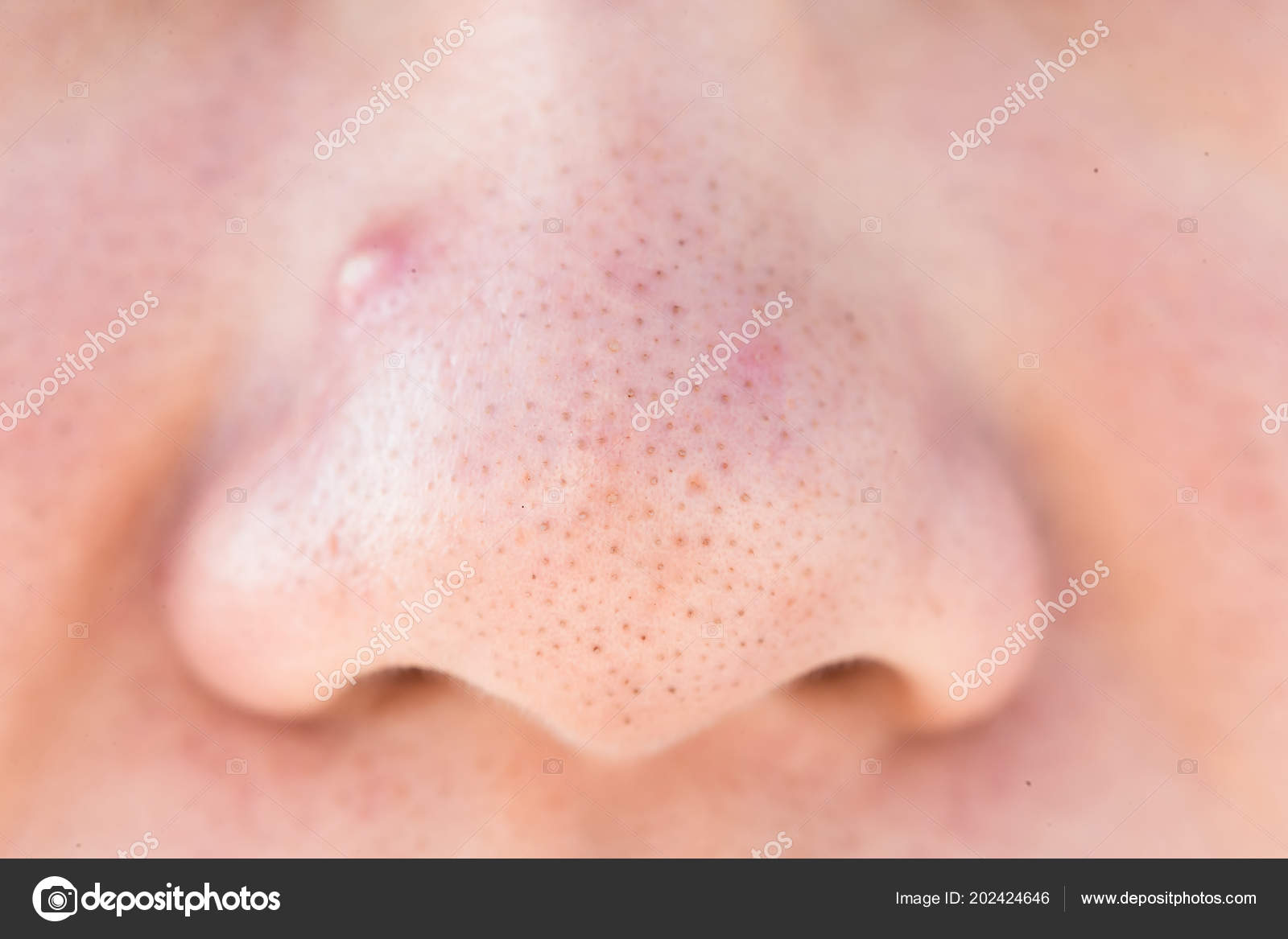 Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.
Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.

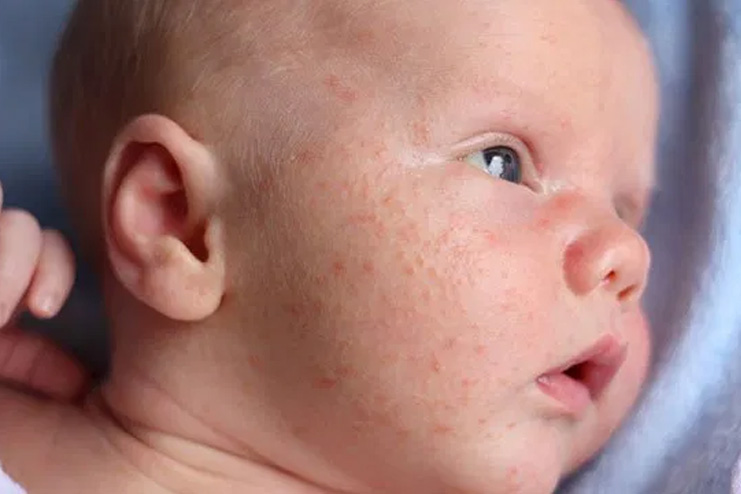
 Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.
Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.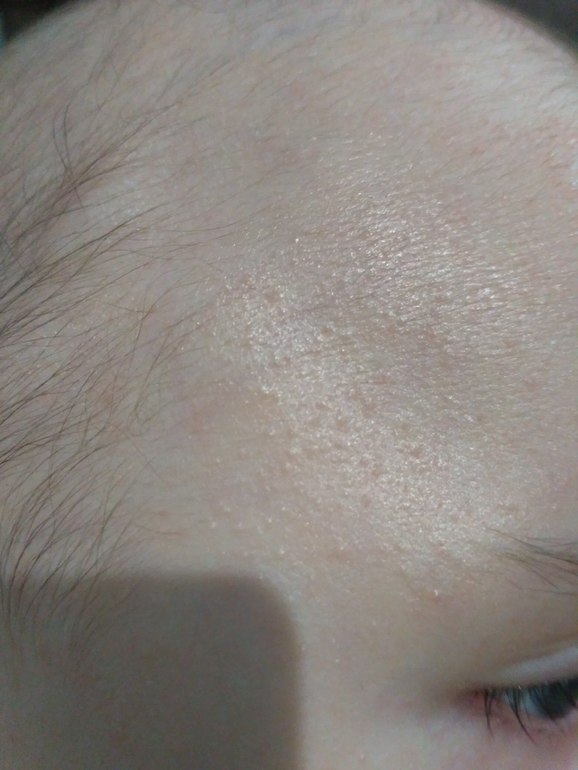 )
) Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий