Болят руки при беременности: Боли в руках и ногах при беременности
Боли в руках и ногах при беременности
В статье «Тяжесть в ногах при беременности» мы подробно разобрали причины, по которым у 65-70% беременных женщин возникает дискомфорт в ногах. Однако часто при беременности болят сразу и руки и ноги. В этой статье мы разберем, почему возникают боли в руках и ногах при беременности, и объясним, что нужно делать, если при беременности ломит руки и ноги.
Почему сводит ноги и руки при беременности
Судороги мышц во время беременности возникают из-за повышенной нагрузки на вены и из-за дефицита противосудорожных макроэлементов в материнском организме, который возникает во время вынашивания ребенка.
Повышенную нагрузку на вены определяет:
1. Гормональный фактор.
Во время беременности в организме женщины происходят значительные гормональные перестройки. В частности, увеличивается синтез гормона прогестерона, расслабляющего гладкомышечную мускулатуру матки и гладкую мускулатуру сосудистых стенок вен. В результате вены теряют тонус и увеличивается растяжимость сосудов.
За все время беременности вес тела женщины увеличивается на 7-15 кг, а количество жидкости, циркулирующей в крови, возрастает на 30%. Под действием избыточного давления вены начинают растягиваться, из-за чего возникают отеки и тянущие ощущения в ногах. На фоне отеков в мышцах беременных женщин часто возникают судороги.
3. Механический фактор.
В третьем триместре беременная матка начинает пережимать поверхностные вены, несущие кровь от ног к сердцу. Это провоцирует застой крови в ногах, который приводит к увеличению отеков и усилению судорог в ногах.
Дефицит противосудорожных макроэлементов возникает во втором и третьем триместре беременности, на фоне быстрого развития ребенка. Растущий малыш активно поглощает из крови матери калий, магний и кальций. Если не компенсировать нехватку витаминов, то у матери возникают судороги в руках и ногах.
Что делать, если болят руки и ноги при беременности
Прежде всего, нужно проконсультироваться с врачом, наблюдающим беременность. Доктор выяснит истинную причину болей в руках и ногах, и пропишет терапию, включающую:
— прием поливитаминных комплексов, содержащих калий, магний и кальций;
— медицинский массаж;
— применение компрессионной терапии.
Компания «Интертекстиль корп.» разработала компрессионное белье, предназначенное специально для беременных женщин. Эластичные чулки и колготки во время беременности стимулируют отток крови от ног и поддерживают сосудистые стенки и клапаны вен, препятствуя образованию отеков и возникновению судорог в ногах.
Для уменьшения отеков и облегчения болей в курах можно использовать профилактические компрессионные налокотники «Интекс». Налокотники стимулируют кровоснабжение в тканях рук, уменьшая боли и судороги в мышцах плеча и предплечья у беременных.
болят суставы при беременности
болят суставы при беременностиОглавление
-Отзывы болят суставы при беременности
-Где купить-болят суставы при беременности
-лечение крем воск здоров
-почему болят суставы лечение
Разработчики добавили в средство кедровую живицу (смолу кедра). Уникальное вещество используется в народной медицине сотни лет, как антисептик. Современные исследования подтвердили антисептические свойства смолы кедра. Вещество также оказывает сосудорасширяющее и обезболивающее действие. Оно уменьшает воспаление, восстанавливает и укрепляет суставы. Кедровая живица часто применяется от остеохондроза. Отзывы о болят суставы при беременности
Реальные отзывы о болят суставы при беременности.
Где купить-болят суставы при беременности
| болят все суставы тела боли в суставах справа чем лечить боль в плечевом суставе | Крем-воск Здоров от боли суставах – это лекарственное средство на основе натуральных органических компонентов, применяемое наружно для снятия боли при болезнях суставах. Помимо этого, крем обладает успокаивающим и противовоспалительным действием, устраняя не только симптомы, но и непосредственно воздействуя на очаг заболевания, позволяя избавиться от недуга раз и навсегда! Давайте посмотрим с помощью каких инструментов достигается такой качественный эффект. Помимо этого, крем обладает успокаивающим и противовоспалительным действием, устраняя не только симптомы, но и непосредственно воздействуя на очаг заболевания, позволяя избавиться от недуга раз и навсегда! Давайте посмотрим с помощью каких инструментов достигается такой качественный эффект. |
| болят все суставы тела причина лечение | Крем Здоров для больных суставов применяется наружно. Его наносят на кожу больного сочленения круговыми массирующими движениями. Если сустав воспален, сильно втирать средство не следует. Механическое воздействие может усилить воспалительную реакцию. Подробную информацию о способе применения препарата содержит инструкция, которая прилагается к нему. |
3 года назад во время катания на лыжах поломала ногу, перелом оказался сложным, повредилась головка бедренной кости. Врачи пугали, что уже не смогу никогда встать на ноги, но благодаря поддержки семьи и силе воли, я заново научилась ходить. Но боль в тазобедренном суставе не давала мне покоя. Спасалась простыми обезболивающими Анальгином и Кетановом. Недавно дети принесли крем-воск ЗДОРОВ для суставов, применяю 2-3 раза в день, неплохо помогает бороться с болевым синдромом, но как только забываю нанести боль возвращается снова.
Суставы при беременности могут болеть вследствие возрастающей на них нагрузки — животик растет и тяжелеет, что Среди факторов, провоцирующих суставные боли, — повышенная секреция релаксина в период беременности. К распространенной проблеме можно отнести и боли в суставах при беременности. Почему при беременности болят суставы? Причин этому много. Например, женщин часто мучают боли в суставах при беременности. Она облегчит общее состояние женщины и уменьшит боли в суставах при беременности. Боль в суставах при беременности не является исключением: она нередко появляется в период К сожалению, если болят суставы, а беременность еще находится на ранних сроках, доктор может настаивать на ее прерывании. Почему при беременности болят суставы рук и ног: лечение и профилактика.
Секрет быстрого действия крема ЗДОРОВ — входящие в состав продукты пчеловодства. Апитерапия, или лечение пчелиными продуктами, с древнейших времен помогает людям справляться с недугами.
 Используя мазь, можно отказаться от компрессов, так как пчелиный яд и другие компоненты оказывают согревающее действие. В упаковку вложена подробная инструкция по применению. Нанесение не вызывает дискомфорта, поскольку средство не содержит вредных химических соединений. Как бороться с этими и другими проблемами, которые способствуют развитию неприятных ощущений в связочно-суставном аппарате? Для этой цели многие врачи рекомендуют использовать крем-воск для суставов Здоров. Отзывы утверждают, что это средство довольно быстро устраняет возникшую проблему, а также практически никогда не вызывает побочных явлений. Более того, рассматриваемый препарат способен не только лечить первопричину боли, но и предотвратить развитие различных болезней суставов.
Используя мазь, можно отказаться от компрессов, так как пчелиный яд и другие компоненты оказывают согревающее действие. В упаковку вложена подробная инструкция по применению. Нанесение не вызывает дискомфорта, поскольку средство не содержит вредных химических соединений. Как бороться с этими и другими проблемами, которые способствуют развитию неприятных ощущений в связочно-суставном аппарате? Для этой цели многие врачи рекомендуют использовать крем-воск для суставов Здоров. Отзывы утверждают, что это средство довольно быстро устраняет возникшую проблему, а также практически никогда не вызывает побочных явлений. Более того, рассматриваемый препарат способен не только лечить первопричину боли, но и предотвратить развитие различных болезней суставов.
болят суставы рук форум
болят суставы при беременности
болят все суставы тела
болят все суставы тела причина лечение
лечение крем воск здоров
Боли в суствах, особенно после травмы, были, наверное, у всех. Сразу оговорюсь, что местное средство для намазывания суставов сейчас называется наиболее часто гель. А вот после того как кремом Алезан растиралась, достаточно времени прошло и до сих пор я себя чувствую нормально. таблетки терафлекс говорят ОЧЕНЬ помогают при болях в суставах. еще мазь живокост хорошая. Читайте отзывы обычных людей Добавьте свой отзыв Получите деньги за отзывы. Использовать для себя лошадиный крем? Да запросто, действительно помогает при болях в суставах. Боль в суставах, боль в спине знакома сейчас почти каждому. А если вам за 50? Думаю ситуация не единичная! Хочу оставить свой отзыв о кремгеле Medana Pharma Лошадиная сила от боли в суставах и мышцах. Отзыв: Артросан это универсальное средство, которое способно помочь при болях в суставах и нормализовать И она мне посоветовала новый крем от компании Апифитофарм Артросан. Сказала, что там уникальный состав, который не только.

почему болят суставы лечение
Ресурс о лечении заболеваний суставов Суставы Суставы рук Локтевой Как и чем лечить боль в локтевом суставе правой руки: вероятные причины возникновения и варианты терапии. Чтобы определить, почему болит локтевой сустав левой или правой руки, следует обратить внимание на характер боли. Для лечения болей в области локтевого сустава назначают. Боль в локтевом суставе правой или левой руки не считается редкой патологией и не зависит от возраста. Скорее главным фактором, провоцирующим ее развитие, является травма или профессиональная. Причины боли в локтевом суставе. Причин, по которым может болеть правый или левый локтевой сустав, существует множество. Если болит рука на сгибе с внутренней стороны локтя – это основной признак эпикондилита, когда. Если болит локоть — причины. Болезненные ощущения в локтевом суставе При возникновении нетипичной боли в локте правой руки диагностируются холецистит, желчная колика. Если болит локоть лечение народными средствами. Инфекция сумки локтевого сустава усложняет лечение заболевания. Локоть правой руки болит с внутренней стороны в двух точках и не могу руку завести за спину болят мышцы выше локтевого сустава до плеча Иррадиация боли в локтевой сустав правой руки может возникнуть при желчной колике, холецистите. К примеру, при жгучих болях в локтевом суставе левой руки лечению обязательно должен предшествовать осмотр врача, поскольку. Причины боли в локте. Болевые ощущения в локтевом суставе могут возникать по множеству причин. Боль в руке и локте при разрыве сухожилий локтевого сустава. Лечение боли в локте лучше всего доверить профессионалам. Лечение направлено на улучшение кровоснабжения и питания локтевого сустава , для этого назначают медикаменты. В зависимости от основной болезни локоть может болеть на правой или левой руке или сразу на двух. Если болит правый или левый локтевой сустав, а накануне не было травмы, это может быть симптомом таких опасных Поэтому лечение боли в локтевом суставе начинают с мягкой иммобилизации руки в полусогнутом положении. Препарат Амелотекс гель: может помочь при боли и воспалении! НПВСЕсть противопоказания. Посоветуйтесь с врачом. Легко усваивается. Высокое качество сырья. Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Вылечить в домашних условиях без операции и лекарств! на
Если болит правый или левый локтевой сустав, а накануне не было травмы, это может быть симптомом таких опасных Поэтому лечение боли в локтевом суставе начинают с мягкой иммобилизации руки в полусогнутом положении. Препарат Амелотекс гель: может помочь при боли и воспалении! НПВСЕсть противопоказания. Посоветуйтесь с врачом. Легко усваивается. Высокое качество сырья. Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Посоветуйтесь с врачом. Вылечить в домашних условиях без операции и лекарств! на
Здоровые вены во время беременности
Нагрузка на вены при беременности
Многие женщины жалуются на тяжесть, усталость, отечность ног во время беременности. Причиной являются изменения гормонального фона, которые приводят к тому, что стенки сосудов становятся более растяжимыми. Это усугубляется увеличением объема крови в организме — примерно на 20 процентов даже на очень ранних сроках беременности.
Многие женщины не знают, что во время беременности нагрузка на вены значительно возрастает. Это связано с увеличением веса, гормональными изменениями, увеличением объема крови в организме и давлением ребенка на область малого таза, где расположены крупные вены.
Начальные симптомы проблем с венами
Прибавка в весе также увеличивает нагрузку на вены ног. Из-за этого венозный кровоток от лодыжек по направлению к сердцу замедляется. Растяжение стенок вен также приводит к тому, что венозные клапаны перестают правильно закрываться, и тогда кровь может течь в обратном направлении. Кровь накапливается в венах, что проявляется в виде покалывания, зуда и болей в ногах. Более того, скопившаяся кровь вызывает проникновение жидкости в окружающие ткани, что приводит к отекам, особенно выраженным в области лодыжек. В результате этого может развиваться варикозное расширение вен. Необходимо регулярно проходить осмотры у врача, чтобы вовремя обнаружить его и принять меры.
Необходимо регулярно проходить осмотры у врача, чтобы вовремя обнаружить его и принять меры.
Приблизительно у половины всех женщин развивается варикозное расширение вен при первой беременности, и еще больше женщин страдают от этого при второй беременности.
Риск тромбоза также возрастает в три-пять раз по сравнению с не беременными женщинами. Фактически, этот риск даже продолжает увеличиваться вплоть до шести недель после родов, особенно после кесарева сечения или после серьезной кровопотери.
Физические упражнения и спорт: как уменьшить нагрузку на вены при беременности
Вы можете поддержать работу вен физическими упражнениями и спортом, такими как предродовые упражнения, ходьба, плавание и езда на велосипеде. Транспортировка венозной крови обратно к сердцу в основном стимулируется действиями мышц ног, так называемой мышечно-венозной помпой. Холодная вода заставляет сосуды сокращаться и способствует лучшему транспорту крови. Для этого идеально подойдет вода в ванне Кнайпа или холодный душ.
Советы для повседневной жизни
- Избегайте сидения или стояния в течение длительного времени
- При боли в ногах и отеках лежите, приподняв ноги с помощью подушки
- Пейте достаточно воды
- Не носите обувь на высоком каблуке
- Укрепляйте вены с помощью специальных упражнений
- Носите компрессионный трикотаж, он поддерживает стенки вен
Эта дополнительная нагрузка на вены может вызвать развитие варикозной болезни даже у женщин, которые раньше никогда с ней не сталкивались. Ноги отекают и появляются так называемые «варикозные вены при беременности», которые часто, но не всегда, снова исчезают после родов. Беременность нередко является началом постоянных заболеваний вен, особенно у женщин с дополнительными факторами риска — например, наследственная слабость соединительной ткани или избыточный вес.
Ноги отекают и появляются так называемые «варикозные вены при беременности», которые часто, но не всегда, снова исчезают после родов. Беременность нередко является началом постоянных заболеваний вен, особенно у женщин с дополнительными факторами риска — например, наследственная слабость соединительной ткани или избыточный вес.
Предотвращение варикозной болезни с помощью компрессионного трикотажа
Компрессионный трикотаж поможет сохранить красоту и здоровье ног. Лечебные чулки и колготки внешне не отличаются от обычных, и подойдут к любой одежде. Кроме того, производители предлагают огромный выбор цветов и моделей компрессионного трикотажа.
Для профилактики заболеваний вен достаточно трикотажа 1 класса компрессии. Трикотаж 2 класса назначается врачом и используется при выраженных признаках варикоза или сильной отечности, вызванной проблемами с венами. Чулки следует носить с третьего месяца беременности до двух месяцев после родов или до конца грудного вскармливания.
Также профилактика тромбоза при необходимости осуществляется в больницах или роддомах. Она включает в себя ношение компрессионного трикотажа (чулок для профилактики тромбоза), упражнений и, возможно, приема антикоагулянтных препаратов.
Если вы планируете роды на дому или амбулаторное наблюдение, вам следует своевременно проконсультироваться с врачом о возможных мерах предосторожности.
Велика вероятность, что эти симптомы в дальнейшем не повторятся. Но если ноги регулярно отекают, необходимо проконсультироваться с врачом и выяснить, не является ли это признаком какой-либо серьезной проблемы.
Велика вероятность, что эти симптомы в дальнейшем не повторятся. Но если ноги регулярно отекают, необходимо проконсультироваться с врачом и выяснить, не является ли это признаком какой-либо серьезной проблемы.
Растяжки
У многих беременных быстрое увеличение веса сказывается и на состоянии кожи. Если соединительная ткань слабая, появляются растяжки, так называемые «рубцы беременности». Они часто бывают на ногах, а также на животе и талии. Массаж сухой щеткой или «щипковый» массаж со специальными маслами может помочь предотвратить их. Использование компрессионного трикотажа также может противодействовать увеличению растяжек.
Отеки ног
Почти у каждой беременной женщины как минимум иногда отекают лодыжки, ступни или ноги полностью. Отеки могут быть предупреждением о начале венозных расстройств. Лучше всегда консультироваться со своим врачом. При необходимости он / она может назначить медицинский компрессионный трикотаж.
Варикозное расширение вен и сосудистые звездочки
У многих беременных женщин может развиться варикозное расширение вен. Если оно исчезнет после родов, тогда это «варикозное расширение вен беременных». Однако, оно не всегда исчезает.
Если у женщины слабая соединительная ткань или избыточный вес, во время беременности у нее может появиться варикозное расширение вен. Компрессионные чулки помогают минимизировать риск этого заболевания.
Беременность и тромбоз
Как правило, беременные женщины подвержены серьезному риску развития тромбоза. Этот риск даже увеличивается в течение периода до шести недель после рождения ребенка. Тромбоз возникает, когда сгусток крови блокирует вены. Это вызывает застой крови и может привести к серьезным последствиям.
Тромбоз возникает, когда сгусток крови блокирует вены. Это вызывает застой крови и может привести к серьезным последствиям.
Делая гимнастику, занимаясь физическими упражнениями и надевая компрессионные чулки, вы можете противостоять риску возникновения тромбоза. После консультации с врачом и соответствующих анализов можно также принимать антикоагулянтные препараты.
Преэклампсия (поздний токсикоз беременных)
Отеки ног также могут быть признаком преэклампсии. Обязательно проконсультируйтесь с врачом, если заметите это.
Компрессионный трикотаж от medi
Тело человека
Как работают вены?
Вены
Боль в мышцах при беременности
Мышечная боль в период беременности считается неизбежным явлением, связанным с естественными процессами, изменением работы многих органов и систем.
Буквально с первой недели зачатия гладкие мышцы, которые выстилают полые органы (матку), поперечнополосатые мышцы, сосудистая и гормональная система начинают «готовиться» к родам. Такая всеобщая трансформация организма будущей матери действительно провоцирует дискомфорт различной степени интенсивности, особенно, если женщина до беременности не утруждала себя занятиями спортом, укреплением мышечных волокон, поддержкой физической формы. В таком случае сократительное свойство мышц снижено изначально, и активизация функции мышечной ткани провоцирует болевой симптом в связи с хроническим гипертонусом, перенапряжением.
Причины боли в мышцах при беременности
Беременность кроме того, что приносит радостное ожидание, порой вызывает вполне объяснимые дискомфортные и даже болевые ощущения. Чаще всего боль концентрируется в мышечной ткани и связках, поскольку именно они подвергаются усиленной нагрузке, растяжениям.
Причины боли в мышцах при беременности могут быть как физиологическими, так и патологическими.
- Физиологические причины, провоцирующие мышечную боль у беременных женщин.
- Организм женщины становится словно «двойным» — в нем бьется два сердца, собственное и сердце плода, соответственно появляется дополнительный круг кровотока.
- Сердечная мышца беременной женщины испытывает повышенную нагрузку и увеличивается в размерах.
- Объем кровотока увеличивается до 6-7 литров.
- Организм беременной женщины нуждается в двойном объеме кислорода для нормального питания тканей, в том числе мышечных.
- Особенной нагрузке подвергается позвоночник и окружающие его мышцы, вес беременной женщины может увеличиться на 10-20 килограммов.
- 70-75% женщин испытывают болевой симптом той или иной интенсивности в области спины из-за временной дисфункции позвоночника.

- Увеличение размеров матки неизбежно влечет за собой смещение центра равновесия, тяжести, соответственно мышцы поясницы и таза подвергаются повышенной нагрузке.
- Меняется осанка и походка женщины, мышцам плечевого пояса, шейного, грудного отдела приходится работать в режиме гипертонуса.
- Увеличение веса тела приводит к нарушению венозного кровотока, соответственно болят мышцы ног.
- Переедание или наоборот, недостаток питательных веществ из-за тошноты и рвоты, вызванных токсикозом, могут нарушить витаминно-минеральный баланс, соответственно мышечная ткань не получает должного питания, развивается миалгия.
- Патологические причины боли в мышцах при беременности:
- Заболевание сердечнососудистой системы, снижение кровоснабжения мышечной ткани.
- Атеросклеротические изменения в сосудистой системе.
- Воспалительные процессы в мышцах, фасциях, суставах, вызванные инфекциями.
- Неврологические состояния, связанные с остеохондрозом позвоночного столба.
- Фибромиалгия в анамнезе.
- Локальная травма мышцы (оссифицирующий процесс).
- Нефропатологии (пиелонефрит).
- Инфекционные патологии, чаще всего генитальный герпес.
- Паховая грыжа, пупочная грыжа.
- Варикозное расширение вен, в том числе вагинальный варикоз.
Прежде чем, перейти к перечислению причин, приведем некоторые статистические данные:
В каких зонах может проявиться боль в мышцах при беременности?
- Наиболее подвержены изменениям мышцы абдоминальной области – прямые мышцы живота. Эти скелетные мышцы до беременности выполняли функцию поддержания упругого пресса, формировали его. После зачатия прямые мышцы должны выполнять совершенно другую задачу — поддерживать увеличивающуюся в размерах матку. Атоничные, нетренированные мышцы живота подвержены риску болезненных растяжений, в результате чего появляется боль.
- Мышцы таза, которые не только поддерживают матку и другие органы на положенных местах, но и непосредственно участвуют в процессе родовой деятельности.

- Мышцы спины могут болеть из-за нетипичного смещения центра тяжести, чрезмерной нагрузки увеличивающегося тела. Атоничный мышечный корсет не способен справляться с дополнительной нагрузкой, мышцы растягиваются, воспаляются, женщина чувствует боль в спине.
- Мышцы ног, которые могут болеть, начиная с первого триместра. Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.
- Мышцы груди, которые под влиянием изменений в гормональном балансе, увеличиваются из-за усиленного кровообращения, активизирующегося лимфотока.
- Паховые мышцы могут болеть по разным причинам, но чаще всего болевой симптом обусловлен физическим перенапряжением или влиянием специфического гормона релаксина на связочный аппарат. Болевой симптом в паху может не касаться мышечной ткани, но ощущения отражаются именно в мышцах, так бывает при нефропатологиях, заболеваниях пищеварительного тракта и даже при запоре. Также боль в мышцах паха при беременности может быть вызвана множеством нефизиологичных причин — варикозным расширением сосудов лонного сочленения, инфекционными заболеваниями органов малого таза и другими.
- Мышцы влагалища при беременности испытывают повышенную сосудистую нагрузку, меняется венозная гемодинамика, снижается эластичность мышечной ткани, появляется боль.
- Статистика утверждает, что 70-75% беременных женщин испытывают боли в области поясницы, мышцы которой подвержены повышенной нагрузке в силу увеличения веса тела и физиологического смещения внутренних органов
Следует отметить, что при беременности не все виды мышц спазмируются, есть и такие, которые, напротив, релаксируются. Расслабление гладкой мускулатуры с одной стороны позволяет доставлять кислород и питательные вещества в плаценту, с другой стороны может вызвать рефлекторные иррадиирующие боли от чрезмерно атоничных органов (желчного пузыря, желудка, кишечника).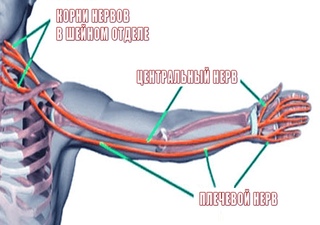
Обобщая, можно сказать, что организм будущей матери испытывает порой запредельную нагрузку, сравнимую по оценке специалистов лишь с интенсивностью подготовки космонавтов. Соответственно, женщина периодически ощущает болевые симптомы, чаще всего локализованные в спине, тазовой области, животе и ногах.
Почему болят мышцы при беременности
Почему беременная женщина испытывает боль в мышцах? Самый простой ответ таков – по причине системных физиологических изменений в организме. Этапы и виды трансформации можно обозначить таким образом:
- Гормональная перестройка организма.
- Изменяется уровень прогестерона и эстрогена, начинается повышенная секреция релаксина. Прогестерон нужен для повышения тонуса как гладкой мускулатуры матки, так и другой мышечной ткани, особенно важна выработка прогестерона в первом триместре, чтобы зачатие действительно перешло в беременность, закрепилось. Кроме влияния на состояние матки, прогестерон способствует стимуляции развития груди, мышцы молочных желез размягчаются, железы увеличиваются. Помимо явно благотворного влияния на организм прогестерон угнетает активность иммунной системы, чтобы она в процессе «распознавания» не отвергла внедрившийся в матку эмбрион (плод). Таким образом, сниженная иммунная защита – это потенциальный риск инфекционных, бактериальных инфекций, заболеваний, нередко сопровождающихся мышечной болью. Также прогестерон может способствовать задержке соли и жидкости в организме, что в свою очередь нарушает скорость нормального кровообращения, венозного оттока и провоцирует боли различного характера, в том числе и миалгии.
- Повышенный уровень эстрогена выполняет задачу активизации роста матки, если эстрогена слишком много, он работает как диуретин, порой чересчур активно. В итоге развивается нарушение водно-солевого, электролитного баланса и появляется боль в мышцах
- Хорионические гонадотропин и соматомаммотропин не провоцируют миалгия сами по себе, однако ускоряют все обменные процессы, и несколько увеличивают мышечную массу груди, реже других зонг тела (ягодиц, стопы).

- Заболевания органов и системм кровоснабжения малого таза в анамнезе также могут быть ответом на вопрос – почему болят мышцы при беременности. Среди них распространены и чаще всего диагностируются следующие:
- Киста яичника.
- Фибромиома матки.
- Аднексит.
- ВРВМТ – варикозное расширение вен малого таза
- Причинами болевых ощущений в мышечной ткани при беременности могут быть также такие патологии и острые состояния:
- Пиелонефрит.
- Воспаление аппендикса.
- Желчекаменная болезнь.
- Ущемление паховой грыжи.
- Ущемление межпозвоночного диска.
- Угроза выкидыша.
- Запоры, метеоризм.
- Растяжение связок.
- Травмы мышц.
- Отслойка плаценты.
- СРК – синдром раздраженного кишечника.
- Кишечная непроходимость.
- Генитальный герпес.
- Симфизит (в третьем триместре).
- Общая венозная недостаточность, окклюзия вен.
- Мочекаменная болезнь.
- Схватки Брэкстона-Хикса, ложные, тренировочные схватки.
Симптомы боли в мышцах при беременности
Признаки и симптомы боли в мышцах у беременных чаще всего носят преходящий характер, более интенсивные ощущения, особенно, хронические нуждаются в немедленной диагностике, госпитализации и лечении.
Миалгия – боль в мышечной ткани может ощущаться как:
- Стреляющая боль.
- Острая, кинжальная боль (редко).
- Ноющая, тянущая (часто).
- Ломящая.
- Жжение, покалывание.
В зависимости от провоцирующего фактора, симптомы боли в мышцах при беременности могут быть временными, ситуативными, преходящими или же постоянными, хроническими. Как правило, дискомфорт в той или иной зоне тела у будущей матери носят преходящий характер, боль может стихать или вовсе нейтрализоваться с течением беременности, сменой триместров. Это обусловлено постоянными изменениями в организме женщины, которые напрямую влияют на состояние мышечной ткани.
Это обусловлено постоянными изменениями в организме женщины, которые напрямую влияют на состояние мышечной ткани.
Симптомы физиологически допустимых состояний:
- Ноющая боль в ногах, стихающая при перемене позы тела, в покое.
- Тянущие боли в спине, стихающие при леком массаже, расслабляющих процедурах.
- Боль в паху, стихающая в покое.
- Распирающая, тянущая боль в спине, в тазовой области, обусловленная растяжением связки.
- Схваткообразная боль, связанная с тренировочными спазмами, схватки Брэкстона-Хикса.
Тревожные признаки, требующие вызова врача, осмотра и медицинской помощи:
- Внезапная, спонтанная сильная боль с тенденцией к усилению.
- Боль, не стихающая в покое или при перемене позы, положения тела.
- Миалгия, сопровождающаяся повышением температуры тела.
- Мышечная боль, которая длится более 2-3-х дней, даже не острая и не интенсивна.
- Боль в мышцах схваткообразного характера с нетипичными выделениями из влагалища (кровь).
- Симптомы «острого живота» — боль, падение артериального давления, тахикардия, цианоз кожных покровов.
Боли мышц живота при беременности
Болевой абдоминальный симптом у беременной женщины напрасно считается обычным явлением, естественным сигналом растяжения мышц из-за увеличения матки. Действительно, с каждым днем матка становится все больше, особенно это заметно во втором триместре, когда смещенный центр равновесия провоцирует изменение походки женщины. Боли мышц живота при беременности может свидетельствовать о патологическом развитии процесса вынашивания плода или других серьезных заболеваниях – киста, воспаление аппендицита. К счастью, болевой симптом у беременных в области живота в 75-80% обусловлен напряжением и растяжением круглой связки, которая выполняет функцию поддержки матки. Дно таза выстлано трехслойной мышечной тканью и фасциями, это обеспечивает опору для практически всех органов половой системы, а также и для органов брюшной полости. Матку поддерживают толстые связки, одна из которых – круглая непосредственно держит матку на месте. Увеличение размеров матки провоцирует растяжение круглой связки, что вполне естественно сопровождается болью в области живота.
Матку поддерживают толстые связки, одна из которых – круглая непосредственно держит матку на месте. Увеличение размеров матки провоцирует растяжение круглой связки, что вполне естественно сопровождается болью в области живота.
Точно так же нагрузке подвергается и мускулатура, особенно гладкая (стенки матки) и мышцы живота. Если будущая мать не укрепляла мышечную ткань заранее с помощью спорта, упражнений, прямые мышцы и мышцы пресса во время беременности растягиваются или чрезмерно напрягаются, поскольку им приходится участвовать в поддержке растущей матки. Именно слишком быстрое растяжение, гипертонус мышц провоцирует болевые симптомы, веди во время вынашивания малыша объем талии может увеличиться почти вдвое, например с 65 до 100сантиметров.
Боль мышц живота при беременности чаще всего не требует вмешательства врача и специального лечения, однако женщине нужно насторожиться, если болевой симптом не стихает при перемене позу, отдыхе, релаксации. Поэтому при любых тревожных болевых ощущениях лучше проконсультироваться с лечащим гинекологом.
Перечень основных неотложных состояний, при которых могут появиться болевой мышечный симптом в области живота:
- Акушерские состояния:
- Угроза выкидыша.
- Септический выкидыш (клиника острого живота).
- Эктопическая беременность, внематочная беременность.
- Фибромиома.
- Отслойка плаценты.
- Разрыв аневризмы (селезеночная артерия, почечная артерия и другие).
- Растяжение и разрыв матки.
- Общие патологии, проявляющиеся болями в животе, в том числе мышечными:
- Пиелонефрит в острой форме.
- Аппендицит.
- Спонтанная гематома в прямой мышце живота (кровоизлияние в ткань мышцы).
- Острый холецистит.
- Цистит (боль внизу живота, в промежности).
- Хроническое воспаления яичника.

- Пупочная грыжа.
- Грыжа паха.
Если при беременности болят мышцы ног
Чаще всего боль в ногах у беременных женщин – это либо сосудистые нарушения (варикоз), провоцирующие ноющие, тянущие боли, либо судороги, особенно в ночное время суток.
Почему при беременности болят мышцы ног?
- Плоскостопия, которое, конечно, было и до беременности, но период вынашивания плода усугубляет нагрузку на мышцы и провоцирует их перенапряжение (гипертонус). Для профилактики болевых симптомов, которые чаще всего локализуются в икрах ног и усиливаются при ходьбе, женщине следует приобрести ортопедические стельки и выбирать обувь на устойчивом, среднем каблуке с достаточно жесткой, фиксирующей стопу, подошвой.
- Сосудистые дисфункции. Увеличение веса беременной женщины неизбежно влечет за собой дополнительную нагрузку на сосудистую систему. Если до беременности в анамнезе уже был варикоз, следует носить компрессионное белье, чулки, чтобы снизить давление на стенки сосудов. Мышцы при варикозном расширении болят из-за того, что не получают должного питания.
- Несоблюдение правил полноценного, рационального питания, в результате чего мышечная ткань недополучает необходимые белки, углеводы, витамины и микроэлементы. Часто судорожный синдром наблюдается в женщин, придерживающихся строгой вегетарианской диеты.
Часто при беременности болят мышцы ног в области икры, то есть икроножные мышцы. Судороги – это сильная боль, которую женщины описывают так – «сводит ноги». Наиболее распространены ночные судороги икроножных мышц, что обусловлено естественным расслаблением тела и диссонансом между релаксом и хроническим мышечным гипертонусом. Также нередко случаются и гипногогические судороги, то есть спазмы мышц перед фазой глубокого сна. Судорожный синдром в 65% случаев диагностируется в середине беременности, когда потребности развивающегося плода стремительно растут, а ресурсы материнского организма уже значительно истощены.
Возможные причины судорог:
- Дефицит витаминов группы В, магния, калия, кальция.
- Сохранение вредных привычек – курение, злоупотребление кофеиносодержащими напитками.
- Снижение уровня сахара в крови.
- Анемия, пониженный уровень гемоглобина.
- Варикозное расширение вен.
- Синдром syndromum venae cavae inferioris — нижней половой вены, когда в горизонтальном положении (ночью) матка давит на крупный сосуд, нарушается венозный отток, развиваются судороги. Этот синдром встречается у 80% беременных в третьем триместре.
- Злоупотребление диуретиками для ликвидации отечности.
Если при беременности болят мышцы между ног
Несмотря на все радостные и волнительные моменты ожидания малыша, период его вынашивания сопровождается преходящими дискомфортными ощущениями. Кроме того, что у будущей мамы болит внизу живота, в пояснице, есть немало симптомов, которые могут дополнительно осложнить беременность, например, болят мышцы между ног. На самом деле такая боль, скорее всего, появляется не в мышцах, а в связках, нервных окончаниях.
Обусловлено это повышенной секрецией специфического гормона – релаксина. Его основная задача – снижение (ингибирование) сократительной функции матки в первом триместре для того, чтобы беременность сохранилась. Кроме того, позже релаксин нужен для расслабления, размягчения тазовых костей, симфиза, подготовки их к родовой деятельности. Релаксин начинает вырабатываться буквально с первой недели зачатия, но последствия его влияния ощущаются позднее, во 2-м, и особенно в 3-м семестре. Обычно беременная женщина предъявляет жалобу «болят мышцы между ног» именно на этих сроках, боль также ощущается в бедрах, в области лобка, внизу живота.
Еще одной причиной, провоцирующей болевой симптом в паховой области, между ног, может быть неврологический фактор – ущемление седалищного нерва. Защемление нервных корешков происходит из-за давления увеличивающейся матки, а боль проецируется на ягодицы, область паха, в нижние конечности. Такую боль нельзя отнести к истинной миалгии, хотя она и затрагивает мышечную ткань.
Защемление нервных корешков происходит из-за давления увеличивающейся матки, а боль проецируется на ягодицы, область паха, в нижние конечности. Такую боль нельзя отнести к истинной миалгии, хотя она и затрагивает мышечную ткань.
Беременность, болят мышцы между ног – это состояние может быть вызвано банальным перенапряжением, когда женщина переоценивает собственные физические возможности и продолжает заниматься спортивными упражнениями без учета своего особенного положения. Такие случаи нередки у профессиональных танцовщиц, спортсменок, которые продолжают деятельность в период беременности.
Что может снять боль в мышцах между ног?
- Отдых и разумная физическая активность (отказ от перегрузок).
- Бандаж, поддерживающий мышцы, связки.
- Щадящие физиотерапевтические процедуры (только по назначению врача).
- Теплые компрессы.
- Выполнение комплекса специальных упражнений для беременных на подготовительную растяжку мышц.
Если болят мышцы паха при беременности
Весь период беременности происходит увеличение венозного давления, особенно это касается сосудов нижних конечностей. Этот процесс обусловлен повышенным венозным давлением увеличивающейся матки и в то же время более медленное давление в венах паха и ног. Растущая матка сдавливает тазовые вены, отток крови от ног затруднен, это одна из причин, почему болят мышцы паха при беременности.
Кроме того, боль в паху объяснима еще одной физиологически допустимой причиной.
Во втором триместре значительно растягивается круглая связка, задача которой – поддерживать матку. Боль в паховой области при растяжении связки может быть очень острой, но кратковременной, она может ощущаться как спазм, судорога, иррадиирующая вниз живота.
Кроме физиологического растяжения объяснением, почему болят мышцы паха при беременности, могут стать такие факторы:
- Паховая грыжа. Боль локализуется справа или слева в результате снижения тонуса местной опорной мышечной ткани. В итоге кишечные петли могут выскользнуть под давлением увеличивающейся матки прямо в пах. Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.
- Увеличение лимфоузлов, расположенных в паху. Увеличенные лимфатические узлы могут быть признаком инфекционного воспалительного процесса в органах малого таза. Как правило, беременная женщина проходит тщательное обследование при постановке на учет, и воспаления фиксируются в карточке. Однако, сам процесс вынашивания плода может спровоцировать обострение таких заболеваний как аднексит, параметрит, проктит, эндометрит, в результате развивается болевой симптом, в том числе и в мышцах.
- Мочекаменная болезнь также провоцирует боль, которая виде почечной колики может отражаться в мышечных тканях спины, бедер или паха в зависимости от расположения конкремента. Если камень локализован низко, боль будет проявляться именно в паховой области.
- Боль в мышцах паха при беременности может быть отраженной, когда из-за повышенной нагрузки на позвоночник происходит ущемление нервных окончаний в пояснично-крестцовой области.
- Ушиб, удар паха.
- Генитальный герпес, который проявляется в виде эритематозных папул, зуда, влагалищных выделений, увеличения лимфоузлов, миалгии и гипертермии.
- ВРВМТ – варикозное расширение вен малого таза, заболевание, развивающееся бессимптомно, но при беременности приобретающее острую форму. Венозная гемодинамика нарушается, развиваются тянущие боли в паху, в ногах.
Когда болят мышцы промежности при беременности
Мышцы кишечника, желчного пузыря, пищевода и желудка при беременности физиологически более расслаблены, так как непосредственно участвуют в питании плода, однако мышцы спины, живота и мышцы промежности наоборот, подвергаются повышенной нагрузке и напрягаются. Это, пожалуй, первая и наиболее распространенная причина, объясняющая почему болят мышцы промежности при беременности.
Кроме того, мышечная ткань промежности может болеть из-за давления увеличивающейся матки на нервные окончания и связки, расположенные в этой зоне. Как правило, боль в промежности после родов стихает безвозвратно, что доказывает физиологичность и естественность болевого симптома. Исключением могут стать болезненные ощущения, обусловленные сильным растяжением промежности из-за симфизита, которые развивается во второй половине беременности.
Симфизит в свою очередь объясняется дефицитом кальция в костной ткани, первичным или вторичным. Боль при симфизите ноющая, тянущая, ощущение ломота распространяется в области таза, в паху, в промежности, особенно, если женщина, лежа в постели, старается выпрямить ноги.
Перегрузки и своеобразное «размягчение» тазовых костей, которые, кроме того, что подвергаются давлению матки, «готовятся» к родам (организм для этого секретирует релаксин), приводят к болевому симптому. Он может ощущаться как тянущая или стреляющая боль в области поясницы, внизу живота и в мышечной ткани промежности. Как компенсаторное следствие мышечного гипертонуса развивается гипотония, снижение эластичности мочевого пузыря, мочеиспускательного канала. Для будущих матерей типично непроизвольное мочевыделение даже при легком напряжении мышц живота или спины – при смехе, при кашле. Такой же симптом наблюдается у некоторых женщин при приседании или нагрузке на мышцы промежности.
Также в период вынашивания плода у женщины могут болеть мышцы в этой зоне по причине венозного застоя, недостаточности. Если при постановке на учет в анамнезе числится варикозное расширение вен, скорее всего болевой симптом в паху, в промежности, в ногах будет неизбежен, но обратим при правильно подобранном лечении.
Почему болят мышцы влагалища при беременности
Влагалище – это орган, вмещающий множество нервных окончаний, рецепторов, сосудов, поэтому оно очень зависит от качества работы системы кровообращения.
Болят мышцы влагалища при беременности? Причин может быть несколько:
- Весовая нагрузка на тазовую область, соответственно снижение активного кровотока и снижение питания тканей влагалища. Застойные явления, отечность – это типичное состояние, сопутствующее беременности, результат которого – преходящие боли в области паха и во влагалище. Кроме болевого симптома женщина может чувствовать зуд, покалывания, которые, как правило, стихают в покое, в горизонтальном положении (отток крови).
- Варикозное расширение вен, варикоз половых губ. Это патологическое явление может быть связано только с периодом беременности, но может наблюдаться и до нее. Варикоз половых губ может быть обусловлен слабой клапанной системой сосудов, избыточным весом, воспалительными процессами во внутренних органах малого таза, постоянным физическим перенапряжением (ношением тяжестей). Кроме того, варикоз беременных может быть объясним повышенной секрецией прогестерона и эстрогенов, удлинением и расширением всей кровеносной сети, начиная с 10-й недели после зачатия. Маточный кровоток активизируется в течение всего периода вынашивания и достигает пика (600-700 мл в минуту) к моменту родов. Соответственно маточные трубы неизбежно утолщаются и гиперимируются, шейка матки отекает, отекают и половые губы, появляются болевые ощущения.
Симптоматика варикоза может проявляться в таких признаках:
- Тянущая боль в паху, во влагалище.
- Ощущение распирания в половых губах.
- Отечность влагалища.
- Сухость, недостаточность смазки, зуд.
- Возможно появление видимых варикозных узелков на половых губах, в паху.
Если болят мышцы влагалища при беременности, причину можно искать в прошлом. Если женщина задолго до зачатия систематически принимала гормональные контрацептивы или гормональные препараты для лечения хронического заболевания, ее сосудистая система привыкла к помощи гормонов. В период беременности, без привычной дозы гормональных веществ сосуды могут работать не в полную силу, венозный отток нарушается, развиваются застойные явление в нижней части живота и боль, в том числе и во влагалище
Когда при беременности болят мышцы пресса
Мышцы живота, которые до зачатия отвечали за состояние и внешний вид пресса, при беременности должны выполнять совершенно иную задачу. Поддержка матки, других внутренних органов – вот новая функция прямых мышц, которые локализованы в передней части брюшины. Мышцы пресса – это две мышцы, правая прямая и левая прямая, которые соединяются в месте, названном очень поэтично – «белая линия» живота. Прямые мышцы берут начало от нижнего отдела грудины, от нижних ребер, простираясь вниз вертикально по абдоминальной области, достигают лобковой кости, где и закрепляются. Прямые мышцы пересекаются специфическими сухожильными элементами – перемычками, именно это сочетание прямых и поперечных мышц дает столь желаемые визуальный эффект «кубиков» пресса. Однако для нормальной беременной женщины кубики не столь важны, как здоровье малыша и ее собственное здоровье, которое порой омрачается дискомфортными болевыми ощущениями. Прямые мышцы (пресс) все 9 месяцев подвергаются изменениям, ведь они все время должны удерживать растущую матку. В этом состоянии они способны постоянно смыкаться в месте «белой линии» и постепенно равномерно расходятся по бокам. Именно это явление называется диастазом, именно оно объясняет, почему при беременности болят мышцы пресса.
Диастаз может быть не у каждой будущей матери, у тех, кто ранее занимался спортом, вел активный образ жизни, был в движении, укреплял пресс, диастаз наблюдается очень редко. Однако и у тех, кто совершенно не уделял время спорту и «приобрел» во время беременности диастаз, он проходит через 2-4 месяца после родов, таково уникальное адаптивное свойство мышечной ткани.
Если при беременности болят мышцы пресса, это считает вполне допустимым явлением, но при определенных условиях и ощущениях:
- Мышцы пресса болят только в области пупка, боли преходящие, появляются после 12-й недели с постепенно стихают по мере адаптивного растяжение мышц.
- Прямые мышцы живота болят только при физической нагрузке.
- Боль в области пресса не связана с повышением температуры тела, не перемещается вниз живота и не носит острый, интенсивный характер.
- Все остальные болевые симптомы в области прямых мышц нуждаются в наблюдении врача, в этом смысле лучше перестраховаться и минимизировать риск возможных осложнений.
Почему болят паховые мышцы при беременности
Болевой симптом в области паха у беременных может быть спровоцирован различными факторами, диагностика которых довольно затруднительна. Дело в том, что область паха не считается отдельной анатомической единицей, скорее это зона соединения бедер и сочленения брюшной полости. В паху крепится большое количество различных мышц, которые называют приводящими мышцами, именно они отвечают за движение бедер и их крепление к тазу. Также в паховой зоне расположен канал, включающий одни из самых крупных артерий организма – бедренные сосуды, там же располагается важный элемент – круглая связка матки, которая в период беременности подвержена сильному растяжению.
Обычно паховая боль хорошо знакома спортсменам и тем, кто подвергается интенсивной физической нагрузке, но также болят паховые мышцы и при беременности.
Причины, по которым появляется боль в мышцах паха у беременной женщины?
- Физиологическое растяжение круглой, поддерживающей матку, связки.
- Варикоз.
- Инфекционные воспалительные заболевания органов, расположенных в тазовой области. Воспаления вызывают увеличение лимфатических паховых узлов, боль.
- Аднексит, воспаление придатков, яичников.
- Дефицит кальция, связанный с его повышенным расходом в период беременности.
- Распирающая боль в спине, отдающая в пах, может не иметь отношения к мышечной ткани, но ощущаться как боль в мышцах. Так бывает при мочекаменной болезни, ее обострении, почечной колике.
- Боль в паховой области может быть спровоцирована запором – как физиологическим, гормональным фактором, так и вызванным психоэмоциональным состоянием беременной женщины (невротический спастический запор).
- Паховая грыжа.
- Варикоз большой вены ноги, находящейся под кожей в паховой области.
- Травма, ушиб паха.
- Симфизит во второй половине гестации (размягчение, растяжение костей лонного сочленения).
- Чрезмерная нагрузка на мышцы бедер при выполнении упражнений на растяжку для беременных.
Если болят мышцы спины при беременности
Около 70-75% беременных женщин испытывают боли различного характера в области спины, поясницы.
Почему болят мышцы спины при беременности?
- Физиологически допустимые гормональные изменения, секреция релаксина, следствием чего является расширение и расслабление тазовых костей, межпозвоночных связок. Мышцы при этом по-прежнему стараются выполнять «корсетную» функцию, но подвержены повышенной нагрузке, находятся в гипертонусе. Такие боли стихают после 20-22-й недели, когда организм уже подготовлен и выработка релаксина снижается.
- Смещение основного центра тяжести из-за увеличения веса тела будущей мамы. Центр значительно смещен вперед, соответственно, все мышцы спины напрягаются с двойной силой. Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.
- Давление увеличивающейся, растущей матки на нервные окончания позвоночного столба, также сдавливаются и сосуды, нарушается кровоток и питание окружающих позвоночные диски тканей. Особенно характерны такие стреляющие, сильные, но кратковременные боли в пояснично-крестцовой зоне спины.
- Значительное увеличение массы тела беременной провоцирует варикоз, нарушает венозный отток крови в области таза, болят ноги, поясница.
- Неправильно подобранная обувь, особенно это касается высоких каблуков, которые в принципе не полезны, так как провоцируют нефизиологичную походку,
Все новости Предыдущая Следующая
Болезненные ощущения в лобковой области во время беременности
Подписывайтесь на наш Instagram! Полезная информация о беременности и родах от ведущих акушеров-гинекологов Москвы и зарубежных экспертов: https://www.instagram.com/roddompravda/ Советы и мнения ведущих детских специалистов: https://www.instagram.com/emc.child/Лобковая кость — одна из трех костей, образующих тазовую кость. Две лонные кости, формируя лонное сочленение (симфиз), образуют переднюю стенку таза. Лобковая кость у женщин с правильным телосложением имеет форму валика толщиной приблизительно в большой палец руки, который выгнут и образует лобковое возвышение. Эта кость нависает своеобразной аркой над входом во влагалище.
Основной причиной боли в лобковой кости является расхождение и повышенная подвижность лонного сочленения. Для обозначения патологических изменений со стороны лонного сочленения таза при беременности и после родов используются следующие термины: симфизиопатия, симфизит, артропатия беременных, расхождение и разрыв лонного сочленения, дисфункция лонного сочленения. Чаще всего используют термины «симфизит» или «симфизиопатия».
Итак, симфизиопатия – это заболевание, связанное с выраженным размягчением лонного сочленения под воздействием гормона релаксина, который вырабатывается во время беременности. Процесс размягчения межкостных сочленений естественный, он помогает ребенку легче пройти через костный таз при родах. Диагноз «симфизиопатия» ставится в случае, когда появляются выраженные боли, лонное сочленение отекает, сильно растягивается, становится подвижным, а лонные кости чрезмерно расходятся. Один из ярких, характерных симптомов данной патологии — в положении лежа невозможно поднять ногу. Помимо острых болей в лобке появляются трудности при ходьбе по лестнице, становится тяжело поворачиваться с боку на бок на кровати и подниматься с дивана, а походка меняется и становится похожей на «утиную». По мнению большинства медиков, причиной симфизиопатии являются недостаток кальция, повышенная концентрация гормона релаксина и повышенные физические нагрузки на кости тазовой области. Кроме того, развитие симфизиопатии может спровоцировать серьезная спортивная травма или перелом костей таза.
На каком сроке беременности они возникают?
Заболевание начинается постепенно или внезапно во время беременности, в родах или после родов. Чаще всего боли в области лонного сочленения женщины начинают ощущать в III триместре беременности. Это связано с тем, что места сращений лонных костей, их связки и хрящи, размягчаются под воздействием гормона релаксина. Этот гормон беременности естественным образом размягчает костные сочленения, что необходимо для облегчения прохождения ребенком костного таза и родовых путей в момент родов.
Некоторые женщины начинают жаловаться на боль в тазовых костях спустя какое-то время после родов. Это может быть результатом травматичных родов (наложение акушерских щипцов, дистоция плечиков, чрезмерное разведение бедер во время родов и др.) или физической нагрузкой (подъем тяжелой детской коляски по лестнице, длительное укачивание на руках упитанного малыша и т.д.). Рекомендуется ограничение физической нагрузки, ношение ортопедического бандажа, консультация травматолога. Жалобы обычно возобновляются после следующей беременности. У небольшой части пациенток боли сохраняются длительное время.
Когда это можно считать нормой, а когда нет?
Небольшую болезненность лонного сочленения акушеры-гинекологи не считают патологией, а вот если боль острая, сковывающая движения беременной, сопровождающаяся отеками, то тогда речь может идти о патологии. Боли могут быть достаточно сильными и особенно проявляться во время ходьбы, поворотах тела направо и налево в положении сидя и даже лежа. В этом случае нужно срочно обратиться к врачу и пройти ультразвуковую диагностику (УЗИ), чтобы определить размер расхождения лонных костей. Также применяют и магнитно-резонансную томографию (МРТ), позволяющую оценивать состояние симфиза, состояние костной ткани, а так же мягких тканей.
При УЗИ определяется степень расхождения (диастаза) лонных костей. Степень выраженности клинической картины во многом зависит от степени расхождения лонных костей, и поэтому различают три степени расхождения лонных ветвей: при первой степени – на 6-9 мм, при второй – на 10-20 мм, при третьей – более чем на 20 мм. Выраженность симптомов заболевания варьирует от легкого дискомфорта до нестерпимой боли.
Как можно облегчить боли?
Есть некоторые рекомендации, которые позволят уменьшить боль в костях при беременности, если причиной ее возникновения станет расхождение лобковых костей. Обязательно ношение бандажа, особенно на более поздних сроках беременности. Бандаж берет на себя большую часть нагрузки, тем самым освобождая от давления лонное сочленение. Ограничение тяжелых физических нагрузок показано при любых проявлениях боли, чаще лежать, меньше ходить и находится в сидячем положении не дольше 30-40 минут. В тяжелых случаях до, а иногда и после родов женщине может быть показан строгий постельный режим. Причем ложе не должно быть жестким и плоским.
Так как появление симфизиопатии связано не только с большой выработкой гормона релаксина, но и с нехваткой кальция в организме, будущей маме назначают препараты кальция и комплексные витамины для беременных, которые содержат в нужном количестве и пропорциях все необходимые витамины и микроэлементы. Есть данные о том, что болевые ощущения уменьшаются при проведении акупунктуры и физиотерапевтических процедур.
В особо тяжелых случаях симфизиопатии беременную госпитализируют.
В чем опасность этого состояния?
Возникновение симфизиопатии обусловлено несколькими причинами. Это и нехватка кальция в организме будущей мамы, и избыточное количество гормона релаксина, и индивидуальные особенности строения тела женщины, и возможные наследственные или приобретенные проблемы опорно-двигательного аппарата.
При невыраженной клинической картине заболевания, при расширении лонной щели до 10 мм, нормальных размерах таза, не крупном плоде роды можно проводить через естественные родовые пути, избегать использования физической силы, как, например, прием Кристеллера. При выраженном растяжении лонного сочленения, болевом синдроме, особенно при анатомическом сужении таза, крупном плоде имеется опасность разрыва лонного сочленения, и методом выбора в данном случае является кесарево сечение. Это связано с тем, что при естественном родоразрешении кости могут разойтись еще сильнее и женщина впоследствии вообще не сможет ходить.
Профилактика
Организм здоровой женщины способен самостоятельно справиться со всеми трудностями периода беременности. В первую очередь, будущая мама должна включить в свой рацион достаточно продуктов содержащих кальций, а также принимать витамины для беременных.
Для профилактики симфизиопатии рекомендуется использование дородового бандажа, который поддерживает живот и предотвращает чрезмерное растяжение связок и мышц. Профилактическое ношение дородового бандажа обычно рекомендуется с 25 недель беременности, когда начинает активно расти живот.
Для того, что бы обеспечить пластичность связок и мышц, а также гибкость суставов, еще в период планирования беременности необходимо делать специальные упражнения. Хорошие результаты дает йога.
Зубная боль при беременности
Зубная боль при беременности
Зубная боль при беременности – это катастрофа для любой женщины, ведь зуб болит, а обезболить его нельзя. Поэтому стоматологи рекомендуют приводить в порядок зубы до беременности. Но если все же случилось, что зуб разболелся во время беременности, то его следует лечить.
Ни для кого не секрет, что при беременности зубы женщин разрушаются гораздо быстрее. Ведь плоду для строения тканей необходим кальций, и если будущая мама не получает его с пищей, то ребенок заберет необходимую ему дозу из организма женщины. Большая часть кальция в организме любого человека находится в эмали зубов, при беременности она начинает истончаться, становясь более подверженной к разрушению.
Во рту человека всегда присутствует условно-патогенная микрофлора, которая при снижении иммунитета начинает активизироваться. Под влиянием гормонов при беременности в организме женщины происходит снижение иммунитета, такой фактор способствует возникновению воспалений на деснах и околозубных тканях, расшатывающих зубы.
Также бактерии, находящиеся на поверхности эмали, образуют мягкий зубной налет вместе с остатками пищи. В таком налете бактерии начинают активно размножаться, ферменты этих самых бактерий разъедают и без того слабую эмаль, образуя кариес. Поверхностный кариес может вызвать боль только при приеме сладкой или кислой пищи, если же кариозная полость перерастает в дентит, то вскоре появится боль от горячей и холодной пищи. В том случае, когда твердая ткань разрушится полностью, и полость зуба откроется, боль будет нестерпимой.
Кариес является постоянным очагом инфекции, он очень опасен для беременной женщины, так как по кровеносным сосудам инфекция может распространиться в любой орган, осложнив тем самым ход беременности. Именно по этим причинам врачи рекомендуют лечить кариес беременным женщинам на ранней стадии беременности.
Чтобы запломбировать зуб, для начала следует расширить кариозную полость, убрав тем самым пораженные болезнью ткани. Это, конечно же, больно. В таком случае для беременных у стоматолога есть два варианта обезболивания: современное высокотехнологичное оборудование с лазером или традиционное обезболивающее анестетиками.
В наши дни выпускаются специальные анестетики, которые не проходят через плацентарный барьер, то есть они не могут воздействовать на плод отрицательно. Беременным женщинам нельзя вводить адреналин, который помогает сузить сосуды, так как он воздействует на сердечно-сосудистую систему стимулирующим образом. Лучший способ предотвратить печальные последствия — не ждать последней стадии разрушения зуба, а регулярно заниматься лечением у стоматолога.
Оптимальное время лечения кариеса у беременных женщин – это второй триместр беременности, то есть с 13 по 24 недели. В данный период уже прошла закладка тканей малыша и сформировалась плацента, поэтому и женщина и ребенок чувствуют себя уже хорошо, а значит, лечение будет более легким.
В наши дни существуют специальные программы лечения беременных женщин, при которых стоматологи могут справиться с любыми, даже сложными проблемами зубов.
Если вдруг зуб заболел совсем неожиданно, а обезболивающие таблетки принимать нельзя, то помогут народные средства, которые успокоят боль до похода к стоматологу:
- Полоскание ротовой полости и болезненного зуба 2% раствором хлебной соды. Растворить чайную ложку соды на стакан воды.
- Луковицу натереть на терке, завернуть в марлю и приложить к уху на той стороне головы, которая противоположна больному зубу.
- Натереть на терке сырую свеклу, положить на больной зуб.
- В область больного зуба положить за щеку соленое сало.
- Смазать чесноком десну рядом с больным зубом.
- Приложить прополис к больному зубу и накрыть бинтом.
- Натереть на терке лук и чеснок, добавить к ним чайную ложку соли, завернуть все в марлю и приложить к зубу.
- Натереть на терке чеснок, прибинтовать к внутренней стороне запястья противоположной зубу руки.
После процедур следует немедленно обратиться к стоматологу.
Как восстанавливаться после COVID-19 | Статьи клиники Медсервис
COVID-19 — новое заболевание, человечество столкнулось с ним всего несколько месяцев назад. Вирус мутирует и крепнет, болезнь «набирает обороты», заболевают родственники, коллеги, друзья. У некоторых болезнь протекает легко, почти без симптомов. А кто-то болеет длительно и тяжело. Но в любом случае возникает вопрос как вернуться к привычному образу жизни, физическим нагрузкам.
Слабость, рассеянное внимание, апатия или даже паника – это далеко не полный перечень того, что с чем приходится иметь дело. Иногда осложнения, которые оставляет после себя вирус, могут привести и к более серьезным последствиям.
К концу октября 2020 года, по официальным данным, в Удмуртии переболело более 8000 человек. Для многих из тех, кто официально получил статус «COVID-отрицательный», борьба с новой инфекцией еще не закончена. Люди не чувствуют себя здоровыми. Разберемся почему это происходит и как вернуть себе былое качество жизни.
Почему после коронавируса долго держится слабость и появляется одышка
Наша жизнь, хотим мы этого или нет, разделилась на «до» и «после». Симптомы коронавируса сегодня известны всем, так же, как и способы обследования и лечения. Об этом много говорят и пишут. Каждый знает, что надо пережить две-три недели, и вирус исчезает из анализов, а значит должно прийти долгожданное выздоровление.
Но многие пациенты так и «застревают» на том же уровне самочувствия, которое у него было во время болезни. Болят все мышцы, сохраняется усталость, голова не соображает, особенно тяжело даются физические нагрузки, даже незначительные. Вышел человек на работу с больничного, а вечером приходит домой, без сил падает и даже прием пищи становится проблемой. Или, оказывается, что привычное мытьё посуды превратилось в физическую нагрузку. Казалось бы, лечение длилось почти месяц, должно быть все в порядке, но самочувствие плохое, даже очень.
С такими жалобами всё чаще сталкиваются на приёме доктора клиники Медсервис, Ижевск. И сейчас врачи точно знают, с чем это связано. Люди, перенесшие COVID-19, неизбежно сталкиваются с ухудшением работы легких после перенесенной пневмонии. Это влечет за собой нарушение кислородного обмена в тканях организма, от чего страдают внутренние органы и структуры, в частности, сердце и костно-мышечный аппарат, эндокринная и нервная системы.
В результате:
- усиливается слабость во всем теле, пациент быстро чувствует переутомление;
- даже умеренная физическая нагрузка вызывает затруднения
- снижается работоспособность;
- появляется одышка;
- трудно дышать полной грудью.
Угроза для сердечно-сосудистой системе
Мы все уже поняли, что коронавирус — болезнь серьезная, которая наносит вред не только органам дыхания. Серьёзно поражается и сердечно-сосудистая система. Одно из самых грозных и распространенных осложнений COVID-19 — васкулит, воспаление мелких сосудов.
Это заболевание особенно опасно тем, что может развиться не сразу, а спустя некоторое время после начала заболевания. Вирус поражает, внутреннюю оболочку сосудов — эндотелий. Сопровождается такое воспаление повышением вязкости крови и закупоркой мелких сосудов, образовавшимися сгустками или тромбами. А сосуды пронизываю всё тело, а значит, появиться такое воспаление может в любом органе, и там появятся нарушения.
Страдать могут мозг, кишечник, почки. Одно из самых уязвимых мест – миокард или сердечная мышца. Сердце требует для нормальной работы хорошего кровоснабжения и питания. Появившееся воспаление, миокардит, вызывает:
- слабость, снижение работоспособности, повышенную утомляемость;
- частое сердцебиение, нарушение ритма сердца;
- боли в грудной клетке.
Если вас беспокоит ваше состояние после перенесённой вирусной инфекции, и оно осложняет привычную жизнь, обратитесь к врачу. Важно знать, чем раньше Вы начнёте реабилитацию, тем меньше последствий на организм окажет вирус.
Диагностика и реабилитация после коронавируса
Доктора клиники Медсервис, Ижевск, имеют достаточную квалификацию и опыт, чтобы помочь восстановить нарушенные функции организма. Нужно обратиться за помощью к терапевту, кардиологу или неврологу. Поверьте, это только на первый взгляд усталость и плохое самочувствие исключительно личные ощущения. Они могут быть признаками серьезных осложнений, возникающих после перенесенных вирусных заболеваний.
После коронавирусной пневмонии, как и после любой другой, необходим рентгеновский контроль через один, три и 12 месяцев после окончания лечения. В нашей клинике работает современный рентгеновский компьютерный томограф, позволяющий выявить даже самые маленькие изменения в легких и бронхах.
При одышке, сохраняющемся кашле, удушье и других подобных жалобах, необходим контроль за функцией внешнего дыхания. Для диагностики респираторных (дыхательных) нарушений и контроля за функцией внешнего дыхания наших пациентов мы пользуемся современным спирографом. Аппарат позволяет проводить все необходимые исследования и пробы. На основании обследования доктор составит для вас индивидуальную программу реабилитации (восстановления).
Клиника Медсервис располагает современным, высокотехнологичным оборудованием, которое поможет врачам выяснить причину вашего недомогания и назначить необходимый курс восстановления (реабилитации). Для пациентов, перенесших коронавирусные инфекцию нашими врачами разработаны реабилитационные программы, учитывающие современный опыт в области лечения коронавирусной инфекции.
Справки и запись на прием осуществляются по телефонам 550-300 и 350-300.
Вопросы Вы можете задать, перейдя в раздел Вопрос-ответ.
Синдром запястного канала при беременности
Синдром запястного канала может поражать женщин во время беременности. Подробнее о синдроме запястного канала, его симптомах и способах их облегчения.
Покалывание, онемение и боль в руке — обычное явление во время беременности и, вероятно, вызвано состоянием, которое называется синдромом канала запястья. Обычно это временно и должно пройти после рождения ребенка (NHS Choices, 2018).
Что такое синдром запястного канала?
Запястный канал — это узкий проход или туннель в вашем запястье.Когда вы беременны, гормональные изменения часто приводят к задержке жидкости (NHS Choices, 2018). Эта жидкость может собираться вокруг суставов запястья и давить на нервы, идущие от предплечья и запястья к кисти через запястный канал.
Это давление на эти нервы вызывает синдром запястного канала, симптомы которого включают:
- Онемение в руках
- покалывание и боль в большом пальце и пальцах одной или обеих рук
- Слабый большой палец или трудности с захватом предметов и выполнение неудобных задач, таких как застегивание кнопок.
(Выбор NHS, 2018)
Эти симптомы могут поражать одну или обе руки и часто могут усиливаться ночью (NICE, 2016; NHS Choices, 2018).
Как лечить синдром запястного канала?
Синдром запястного канала, который проявляется во время беременности, часто проходит в течение нескольких месяцев после рождения ребенка. Вы можете вылечить или облегчить симптомы во время беременности:
- Избегать или делать частые перерывы в деятельности, которая ухудшает ваши симптомы.
- Ношение шины на запястье ночью для облегчения симптомов. Шина поможет удерживать запястье в правильном положении и снимет давление на нерв. Вы можете купить их в более крупных аптеках или в Интернете. Вам нужно будет носить его на ночь как минимум четыре недели, чтобы он начал чувствовать себя лучше.
- Упражнения для рук, иглоукалывание и йога — есть некоторые свидетельства того, что это может помочь облегчить симптомы.
(NICE, 2016; NHS Choices, 2018).
Если симптомы запястного канала не улучшаются, становятся серьезными или ухудшаются, обратитесь к терапевту.В некоторых случаях, если использование шины на запястье не помогло, ваш терапевт может порекомендовать инъекцию стероидов (NICE, 2016; NHS Choices, 2018).
Восстановление синдрома запястного канала
У некоторых мам синдром запястного канала может быть более тяжелым и длиться дольше. Если после этого времени симптомы запястного канала не исчезнут, обратитесь за медицинской помощью к терапевту.
Последнее обновление этой страницы: июль 2017 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Подружитесь с другими будущими родителями и молодыми родителями в вашем районе для поддержки и дружбы, узнав, какие мероприятия NCT проходят поблизости.
NHS Choices предоставляет дополнительную информацию о лечении синдрома запястного канала. https://www.nhs.uk/conditions/carpal-tunnel-syndrome/#treatment-from-a-gp
Обратитесь к своему терапевту, если вас беспокоят какие-либо серьезные медицинские симптомы.
изменений в вашем теле во время беременности: третий триместр
Путь к улучшению здоровья
Ваше тело и гормоны вашего тела будут влиять на ваше самочувствие в это время.
- Усталость, которую вы чувствовали на ранних сроках беременности, может вернуться. Выделить время для сна — хорошая идея.
- Вы почувствуете, как ваш ребенок шевелится, особенно в начале этого триместра.
- Может сработать «инстинкт гнездования». Возможно, вы почувствуете необходимость убраться в доме или закончить подготовку вещей для ребенка.Делайте это медленно, чтобы не утомиться.
- Вы можете чувствовать себя более эмоционально, готовясь к родам, родам и отцовству.
В течение этого триместра ваше тело может претерпеть некоторые физические изменения.
Отечность
Замедленное кровообращение циркуляция и задержка жидкости виноваты в отеках ног, лодыжек, ступней, рук и лица.
Если отек рук и лица становится сильным, обратитесь к врачу. Немедленно позвоните своему врачу, если у вас также есть головная боль, нечеткое зрение , головокружение и боль в животе.Это могут быть признаки опасного состояния под названием преэклампсия .
Покалывание и онемение
Отек на теле может давить на нервы, вызывая покалывание и онемение. Это может произойти с вашими ногами, руками и ладонями. Кожа на животе может онеметь из-за того, что она сильно растянута.
Покалывание и онемение в руках обычно возникает из-за синдрома запястного канала . Это вызвано давлением на нерв в запястье .Вы можете избавиться от этих симптомов, надев на ночь повязки на запястья. В противном случае проблема обычно заканчивается после беременности.
Варикозное расширение вен
Это синеватые, опухшие, иногда болезненные вены под поверхностью кожи. Они часто появляются на тыльной стороне икр или на внутренней стороне ног.
Причины варикозного расширения вен:
- Давление на вашу растущую матку оказывает давление на большие вены позади нее, что замедляет кровообращение.
- Гормоны беременности, вызывающие расслабление стенок вен и, возможно, отек.
- Запор, который заставляет вас напрягать , чтобы пройти тяжелые испражнения .
- Повышенная задержка жидкости.
Геморрой
Это варикозных вен в прямой кишке . Они могут торчать из ануса и вызывать зуд, боль, а иногда и кровотечение. Спросите своего врача о приеме смягчителя стула (не слабительного).
Болит спина,
таз , и бедраЭто могло начаться во втором триместре. стресс на вашей спине будет увеличиваться по мере увеличения вашего живота. Ваши бедра и область таза могут болеть, поскольку гормоны беременности расслабляют суставы между тазовыми костями при подготовке к родам. Сон с подушкой за спиной может облегчить боль.
Боль в животе
Мышцы и связки (жесткие, похожие на веревку ленты из ткани ), поддерживающие матку, будут продолжать растягиваться по мере роста вашего ребенка.Они могут быть болезненными.
Одышка
По мере того, как ваша матка растет вверх, ваши легкие будут иметь меньше места для расширения для дыхания.
Больше роста груди
Из сосков может вытекать желтоватая жидкость, называемая молозиво . Если вы кормите грудью, эта жидкость будет первой пищей вашего ребенка.
Больше прибавки в весе
Скорее всего, вы прибавите в килограммах в начале третьего триместра. Ваш вес должен выровняться по мере приближения к родам.
Выделения из влагалища
Разряд может увеличиваться. Если у вас подтекает жидкость или вы видите кровь, немедленно обратитесь к врачу.
Растяжки
По мере роста ребенка ваша кожа будет все больше и больше растягиваться. Это может привести к появлению растяжек. Они могут выглядеть как небольшие морщинки на коже. Часто они появляются на животе, груди , груди, бедрах.
Менее
плод движенияПо мере того, как ваш ребенок продолжает расти, ему или ей начинает не хватать места, чтобы двигаться в вашей матке.Это может заставить вас замечать меньше движений в течение дня. Если вас беспокоит отсутствие движений, позвоните своему врачу.
У вас болит запястье во время беременности? Это канал запястья? — Merakai Therapies
Что такое запястный канал?
Запястный канал — это узкий проход на ладонной стороне запястья, состоящий из костей и связок. В туннеле есть фиброзная полоса, изгибающаяся над вашими костями, которая называется Flexor Retinaculim. Срединный нерв, который контролирует ощущения и движения в запястье, проходит через этот проход или «туннель» вместе с кровеносными сосудами и сухожилиями к пальцам и большим пальцам.
Что такое синдром запястного канала?
Синдром капрального туннеля — болезненное состояние руки, вызванное давлением на срединный нерв. Симптомы начинаются, когда давление в туннеле становится слишком высоким, что приводит к сдавливанию срединного нерва. Он будет сжат, потому что пространство станет ограниченным; или потому, что нерв, кровеносные сосуды и сухожилия увеличиваются в пространстве.
Каковы симптомы?
Довольно часто боль усиливается ночью, и сила захвата ослабевает по мере прогрессирования состояния.Как правило, вы можете испытывать боль в большом, указательном и среднем пальцах и связанном с ними пути от ладони до запястья от этих пальцев.
Вы можете испытывать следующие симптомы:
- Боль в руке или ноющая боль
- Колотки и иглы к руке и пальцам
- Онемение
- Чувство жжения
- Слабость или судороги запястья и пальцев
- Отек
Могу ли я получить это только во время беременности?
№Синдром запястного канала могут испытывать мужчины и женщины любого возраста. Вероятность беременности повышается из-за характера увеличенного количества жидкости и давления в проходе.
Что вызывает синдром запястного канала?
Вы можете испытать синдром запястного канала по ряду причин, например, длительное время или сильное напряжение рук, кистей или запястий; повторяющиеся движения; артрит; Беременность или любое состояние, при котором в организме увеличивается количество жидкости.
Всегда ли эта боль вызвана синдромом запястного канала?
Нет. Симптомы не всегда являются синдромом Капрала туннеля, поэтому не следует спешить с самодиагностикой этого состояния. Срединный нерв берет начало от шеи и проходит по двуглавой стороне руки до большого пальца / пальцев, как упоминалось выше. Симптомы, похожие на синдром запястного канала, могут возникать, когда нерв сдавливается на своем пути. Чаще всего компрессия возникает в области шеи.
Почему при беременности хуже?
Примерно 30-50% женщин могут испытывать синдром запястного канала во время беременности.Во время беременности гормоны вызывают задержку жидкости, а гормон релаксин вызывает размягчение связок, образующих корень туннеля. Когда это происходит, срединный нерв «сдавливается».
Изменения осанки во время беременности, когда ваши плечи поворачиваются вперед, а голова смещена вперед, также могут вызывать сдавление в месте отхождения срединного нерва.
Что вы можете сделать, чтобы справиться с симптомами?
- Избегайте любых положений или действий, которые усугубляют симптомы
- Избегайте подъема тяжестей
- Избегайте повторяющихся задач
- Поднимите руку или руки.
- Сядьте на стулья с подлокотниками, которые позволят вам держать запястья плоскими и приподнятыми
- Не спать на стороне наиболее пораженной руки
- Старайтесь держать запястье в нейтральном положении
- Избегайте движений, вызывающих полное разгибание или сгибание запястья
- Прикладывайте лед (обернутый тканью) к запястью на 10-15 минут каждые пару часов
- Наденьте компрессионную повязку
- Наденьте шину или бандаж на запястье, особенно ночью, чтобы запястье прямое
- Выполняйте регулярный дренажный массаж и легкие упражнения в соответствии с указаниями вашего физиотерапевта
Пройдет ли он, когда у меня будет ребенок?
Довольно часто, когда увеличенное количество жидкости уменьшается и связки становятся не такими мягкими, боль уменьшается.Тем не менее, у некоторых женщин синдром запястного канала может сохраняться постнатально, или у некоторых женщин, не испытывавших боли во время беременности, симптомы могут развиться в послеродовой период. Это часто происходит из-за сочетания все еще присутствующего отека, плохой биомеханики удерживания ребенка или положения вашей руки во время кормления.
Упражнения, растяжки и советы для предотвращения CTS
Во время беременности попробуйте поднимать руки выше уровня сердца несколько раз в день, чтобы вывести лишнюю жидкость и перекачать ее обратно через лимфатическую систему.Во время беременности могут помочь массаж, физиотерапия и упражнения. Постнатально старайтесь, чтобы запястье и пальцы находились на одной линии с предплечьем, когда поднимаете ребенка. Не позволяйте запястью сгибаться вперед или в сторону, когда поднимаете ребенка или маленького ребенка.
Иглоукалывание может облегчить симптомы и облегчить боль.
Втягивание шеи…
Я много говорю об этом со своими клиентами. Многие клиенты приходят с «выступающим подбородком» (т. Е. Их подбородок / голова высовываются вперед, как у цыпленка), в основном из-за осанки.Попробуйте подтянуть подбородок и опустить его, чтобы удлинить шею, удерживайте это положение на счет до десяти.
Боль и онемение пальцев (синдром запястного канала) при беременности
Почему я часто чувствую боль, покалывание и онемение в руках?
Боль, покалывание и онемение рук во время беременности, скорее всего, вызваны синдромом запястного канала.Запястный канал — это небольшой туннель, который проходит от нижней части запястья к нижней части ладони. Чувства и движения в руке контролируются срединным нервом, который проходит через запястный канал (NHS 2011).
У большинства беременных женщин во время беременности появляются легкие отеки на руках. Это вызвано скоплением жидкости в тканях, которое называется отеком (PRODIGY 2008). Припухлость оказывает давление на срединный нерв, сдавливая его, вызывая покалывание и онемение рук и пальцев (Ashworth 2010, NHS 2011).
Синдром запястного канала довольно часто встречается при беременности. От него страдают до 60 процентов будущих мам (Ashworth 2010, NCCWCH 2008: 113). Симптомы могут появиться в любое время, но обычно начинаются во втором и третьем триместрах (Shepherd et al 2004: 274).Тогда же у вас могут появиться отеки на руках.
Если вы страдаете синдромом плодолистного канала, скорее всего, он будет легким и временным, исчезнув вскоре после рождения вашего ребенка (Ashworth 2010, PRODIGY 2008, NHS 2010). Но для некоторых мам это может быть тяжелым и длиться несколько месяцев или дольше.
Какие еще есть контрольные симптомы?
Симптомы синдрома запястного канала часто усиливаются ночью, но также могут влиять на вашу повседневную деятельность. Они включают:- Булавки и иглы, покалывание или жжение в большом, указательном, среднем пальце и на стороне безымянного пальца, ближайшей к большому.Но вы можете испытывать эти симптомы на всей руке (PRODIGY 2008).
- Боль в пальцах и большом пальце (PRODIGY 2008).
- Боль в руке, предплечье и плече (PRODIGY 2008).
- Ослабленная хватка, особенно большого пальца.
- Сухая кожа или припухлость на пораженных пальцах или большом пальце (PRODIGY 2008).
- Онемение пораженных пальцев или ладони при ухудшении состояния (PRODIGY 2008).
Что я могу сделать, чтобы облегчить боль?
Вы можете обнаружить, что ваши симптомы усиливаются ночью и будят вас (Patient UK 2011, PRODIGY 2008).Когда вы чувствуете приступы боли, смените позу для сна, чтобы почувствовать себя более комфортно.Другие шаги, которые вы можете предпринять, чтобы уменьшить боль:
- Постарайтесь не спать сложа руки.
- Если вы чувствуете боль в постели, попробуйте встряхнуть руки, пока покалывание не уменьшится (NHS 2010).
- Старайтесь не держать руку или кисть в одном и том же положении в течение длительного времени.
- Регулярно сгибайте запястья и пальцы в течение дня. Посмотрите, работает ли это для вас — у некоторых женщин сгибательные движения ухудшают состояние (PRODIGY 2008).
- Старайтесь не выполнять задания, требующие повторяющихся движений рук, так как это может усугубить ваши симптомы (Lee and Thomas 2009, PRODIGY 2008).
Добавки витамина B6 могут помочь, но проконсультируйтесь с врачом, прежде чем принимать какие-либо добавки во время беременности. Легкие упражнения, такие как йога с обученным инструктором, также могут помочь уменьшить вашу боль, как и хиропрактика на запястье. Ультразвуковая терапия — еще один метод, который может уменьшить ваши симптомы.
Тем не менее, исследования этих видов лечения синдрома запястного канала отсутствуют.Так что вам, возможно, придется попробовать несколько, прежде чем вы найдете то, что вам подходит (Ashworth 2010, PRODIGY 2008, Patient UK 2011). Прежде чем посетить дополнительного терапевта, убедитесь, что он обладает полной квалификацией и опытом лечения беременных женщин.
Если кажется, что ваши симптомы ухудшаются, обратитесь к врачу, акушерке или попросите направить вас к физиотерапевту.
Когда мне следует связаться со своим врачом или акушеркой?
Обратитесь к врачу, акушерке или физиотерапевту, если боль и онемение мешают вашему сну или повседневной жизни (Lee and Thomas 2011).Обратитесь к врачу, если у вас постоянное онемение в какой-либо части руки или если у вас есть слабость в мышцах возле большого пальца. Это может означать, что нерв не работает, и существует риск необратимого повреждения (Patient UK 2011). Но будьте уверены, что это вряд ли произойдет при беременности.
Если меры самопомощи не работают, ваш врач или акушерка могут посоветовать носить повязку на запястье ночью и, возможно, днем (NCCWCH 2008, Patient UK 2011, PRODIGY 2008).Шина удерживает ваши запястья в прямом положении, что увеличивает пространство в запястном канале (Patient UK 2011, PRODIGY 2008).
Вы должны начать замечать улучшение своих симптомов в течение восьми недель после ношения шины (NHS 2010, Patient UK 2011).
Что произойдет, если у меня все еще будет синдром запястного канала после рождения ребенка?
Симптомы синдрома запястного канала часто исчезают вместе с отеком в течение года после рождения ребенка (NHS 2010, Padua et al 2010, Patient UK 2011, PRODIGY 2008).Однако некоторые мамы обнаруживают, что их симптомы сохраняются дольше (Padua et al 2010). Если после рождения ребенка боль и другие симптомы не исчезнут, возможно, вам потребуется лечение.
Если шины на запястье не помогли, можно сделать инъекцию стероида (кортикостероида) в запястье (NCCWCH 2008, NHS 2010). Это уменьшает воспаление и снимает давление на срединный нерв, который проходит вниз по руке в руку (Ashworth 2010, Patient UK 2011).
В крайнем случае вам могут порекомендовать простую операцию на руке.При этом хирург перерезает связки, чтобы уменьшить давление на меридианный нерв. Скорее всего, вам понадобится только местный анестетик, пока хирург будет проводить процедуру (NHS 2010, Patient UK 2011).
К счастью, для большинства женщин синдром запястного канала — еще одна проблема беременности, которая просто исчезает, и им никогда не понадобится операция, чтобы исправить это (NHS 2010).
Список литературы
Эшворт Н. 2010. Кистевой туннельный синдром. Клинические доказательства BMJ
Ли Дж., Томас Р.Специальные упражнения при беременности и в послеродовом периоде. В: Fraser DM, Cooper MA. ред. Учебник Майлза для акушерок . 15-е изд. Эдинбург: Черчилль Ливингстон, 243-262
NCCWCH. 2008. Профилактический дородовой уход за здоровыми беременными женщинами. [файл в формате pdf, по состоянию на октябрь 2011 г.]
NHS. 2010. Синдром запястного канала. Health A-Z, NHS Choices. [Проверено в октябре 2011 г.]
Padua L, Di Pasquale A, Pazzaglia C, et al. 2010. Систематический обзор синдрома запястного канала, связанного с беременностью. Мышечный нерв. 42 (5): 697-702
Пациент Великобритания. 2011. Синдром запястного канала . [Проверено в октябре 2011 г.]
ПРОДИЖИ. 2008. Синдром запястного канала . [Проверено в октябре 2011 г.]
Verdugo RJ, Salinas RA, Castillo JL, et al. 2008. Хирургическое и нехирургическое лечение синдрома запястного канала. Кокрановская база данных Syst Rev . 8 октября; (4): CD001552 DOI: 10.1002 / 14651858
Безопасное для ребенка средство для рук, доступное для матерей — ScienceDaily
Беременные женщины, от странной тяги до опухших ног, часто сталкиваются в течение этих девяти месяцев. Некоторые женщины даже страдают от боли в руке, когда есть простые безопасные для ребенка способы лечения. симптомы.
Синдром запястного канала и теносиновит де Кервена — две наиболее частые причины боли в руке у беременных женщин или только что родивших женщин.
«Большинство женщин думают, что боль, вызванная отеками в руках, — это просто еще одна радость беременности, с которой им приходится иметь дело», — сказала Шари Либерман, доктор медицины, хирург-ортопед из Хьюстона и специалист по кистям и верхним конечностям. «На самом деле, есть несколько безопасных для ребенка вариантов, которые могут облегчить боль для мамы».
Синдром запястного канала часто встречается у беременных из-за повышенной задержки жидкости в руках.В запястном канале находятся несколько сухожилий и срединный нерв, который обеспечивает органы чувств для большого, первого и среднего пальцев, а также половину безымянного пальца и двигательные движения для большого пальца.
«Запястный канал не функционирует как баллон, поэтому он не может расширяться при воспалении сухожилия или при повышенном уровне жидкости в туннеле», — пояснил Либерман. «У будущих мам увеличенное количество жидкости в руках оказывает давление на срединный нерв, что может вызвать онемение или покалывание в пальцах, контролируемых этим нервом.«
Хотя большинство причин синдрома запястного канала необратимы, у беременной женщины наблюдается уменьшение задержки жидкости и исчезновение симптомов после родов. В ожидании срока родов Либерман советует своим беременным пациенткам наложить шину на запястье и сделать инъекцию стероидов.
«Когда я рекомендую инъекцию стероидов, многие думают, что это повредит ребенку, но это не так», — сказал Либерман. «Независимо от того, находится ли ребенок в утробе матери или на грудном вскармливании, существуют инъекции стероидов, которые могут облегчить боль для мамы, не затрагивая ребенка.«
Теносиновит Де Кервена часто встречается у молодых матерей из-за неудобного положения рук, которое они используют для ухода за ребенком или кормления грудью. Это происходит, когда воспаляется одно или оба сухожилия, которые двигают большой палец. Отсек, в котором находятся сухожилия, идеально подходит по размеру для сухожилий, как если бы машина проезжала через туннель. Когда воспаляется сухожилие, Либерман сравнивает это с движением грузовика по туннелю.
«У Де Кервена может образоваться порочный круг», — сказал Либерман.«Поскольку воспаленное сухожилие постоянно ударяется о стенки своего отсека, оно остается раздраженным и воспаленным».
Либерман рекомендует инъекцию стероидов для немедленного облегчения и наложение шин, чтобы дать воспаленному сухожилию время на заживление. Это устранит симптомы у 90 процентов пациентов. Симптомы де Кервена включают боль в области большого пальца запястья, которая может распространяться вниз по большому пальцу или вверх по предплечью, а также усиление боли при движении кисти или большого пальца.
«Во время беременности я боролась с де Кервеном, поэтому я знаю, насколько это болезненно, — сказал Либерман.«Для меня наложения шины было достаточно, чтобы избавиться от симптомов. Если вы молодая мама, которая страдает от боли в большом пальце, я советую вам спросить своего акушера-гинеколога или ортопеда о безопасных для ребенка вариантах, которые могут помочь облегчить вашу боль».
История Источник:
Материалы предоставлены Houston Methodist . Примечание. Содержимое можно редактировать по стилю и длине.
Компрессия нерва — Проблемы во время беременности — Женское здоровье — Что мы лечим
Что такое синдром сдавления нервов, связанный с беременностью?
Во время беременности могут возникать различные симптомы сдавления нервов из-за повышенной задержки жидкости в организме.Они включают:
- Синдром запястного канала: сжатие срединного нерва, когда он проходит через область запястья, известную как запястный канал (CTS)
- Парастетическая мералгия: сдавление латерального кожного нерва под паховой связкой в паховой области
- Ишиас: сдавление седалищного нерва, идущего от задней части таза к стопам
- Плечевое сплетение: сдавление нервов, кровоснабжающих руку и кисть
Симптомы синдрома компрессии нервов, связанных с беременностью
Синдром сдавления нерва может вызывать множество симптомов.Специалисты-физиотерапевты Physio.co.uk помогут вам справиться с симптомами и оптимизировать ваше выздоровление. Возможные симптомы включают:
Что будет включать физиотерапия при синдроме компрессии нервов, связанном с беременностью?
Существует множество вариантов лечения синдрома компрессии нерва. После тщательной оценки физиотерапевты Physio.co.uk выберут наиболее подходящие методы лечения, соответствующие вашим потребностям. Физиотерапия может включать:
Сводка
Когда вы беременны, в организме остается большее количество жидкости.Иногда это может оказывать давление на нервы, вызывая их сдавливание. Обычно это происходит в руке (плечевое сплетение), паховой области (мералгиапарастетика), ноге (ишиас) и запястье (синдром запястного канала). Специалисты-физиотерапевты Physio.co.uk могут предложить вам комплексную физиотерапевтическую программу, которая поможет добиться успешного выздоровления. Позвоните в Physio.co.uk сегодня по телефону 0330 088 7800 , чтобы записаться на прием. Вы также можете записаться на прием онлайн!
Этот тип боли часто встречается у молодых мам
По окончании беременности уход за красивым новорожденным ребенком часто занимает дни и ночи молодой матери.И хотя боли, связанные с беременностью, возможно, уменьшились, я часто вижу, как женщины жалуются на боль и покалывание в запястье или руке, которые развиваются в первые недели после родов, что может серьезно затруднить время, проведенное дома с малыш.
Когда дело доходит до беременности, организму не предоставляется свобода действий. Гормон релаксин вырабатывается примерно на шестой неделе беременности и продолжает вырабатываться до родов. Релаксин расслабляет связки, ограничивающие таз, обеспечивая дополнительное растяжение, необходимое для роста и рождения ребенка.Вырабатывается значительное количество дополнительного объема крови для обеспечения питания растущего плода, и этот дополнительный объем и связанный с ним смещение жидкости приводит к отекам в ступнях и руках, от которых страдают многие беременные женщины. Добавьте к этой смеси колебания гормонов, связанные с беременностью и родами.
Хотя эти изменения начинают исчезать во время родов, есть несколько месяцев, прежде чем тело вернется примерно к своему первоначальному состоянию.Именно в те первые месяцы материнства ко мне в офис регулярно приходят женщины, ищущие помощи при болях в запястье или руке.
Очень частая жалоба — боль в запястье и онемение / покалывание в большом, указательном и среднем пальцах. Мои пациенты часто говорят, что боль усиливается ночью, когда они просыпаются ото сна или лишают их драгоценного небольшого количества сна, который они могут получить как новые родители. Боль может быть следствием синдрома запястного канала, отека ленточной структуры на запястье, покрывающей срединный нерв.Запястный канал — это состояние, при котором дополнительная жидкость организма, связанная с беременностью, сжимает нерв, который обеспечивает чувствительность большого пальца, указательного, среднего пальца и половины четвертого пальца. Симптомы могут возникать, когда рука находится на одном месте в течение длительного периода времени и находится в согнутом положении — например, при ношении младенца.
На раннем этапе симптомы часто можно облегчить простыми методами лечения, такими как наложение шины на запястье. Хотя противовоспалительные средства, такие как ибупрофен, могут быть полезны для облегчения боли и уменьшения отека, многие пациенты, которых я вижу, кормят грудью и не могут принимать эти лекарства.Если не лечить, запястный канал может привести к постоянному онемению и слабости руки. К счастью, для большинства женщин, которые испытывают это состояние во время или после беременности, ситуация разрешается, когда жидкости и гормоны организма возвращаются к состоянию до беременности. Иногда у моих пациентов симптомы сохраняются, несмотря на использование шины и по прошествии времени. Этим пациентам я могу предложить инъекцию кортизона в запястье, чтобы доставить лекарство непосредственно к воспаленной опухшей ткани, которая сдавливает нерв.
Другой вариант боли в запястье у беременных или недавно родивших женщин — это тендосиновит Де Кервена. Это относится к сухожилиям вокруг основания большого пальца, которые раздражаются или сдавливаются из-за отека, связанного с жидкостью, связанной с беременностью, изменениями гормонов или чрезмерным использованием, связанным с уходом за детьми, например, когда ребенок держит ребенка в одной руке, а другой рукой выполняет многие «Одноручные» задачи, которые матери, кажется, находят способ выполнить. Мои пациенты обычно жалуются, что у них болит запястье при движении большого пальца, и они остро осознают, как часто они используют свой противоположный большой палец.Лечение точно отражает то, что предусматривалось для запястного канала с использованием шины, которая обездвиживает не только запястье, но и большой палец.
Рождение ребенка — это время празднования, поэтому боль в запястье может стать неприятным сюрпризом. Но доступно простое консервативное лечение, которое может вернуть матери безболезненный уход за своим ребенком. Кто бы мог подумать, что «раскачивание колыбели» может быть опасным с ортопедической точки зрения?
Д-р Грегори Каронис — сертифицированный хирург округа Лейк-Каунти в Медицинском центре Advocate Medical Group Orthopaedics и Advocate Condell Medical Center.




