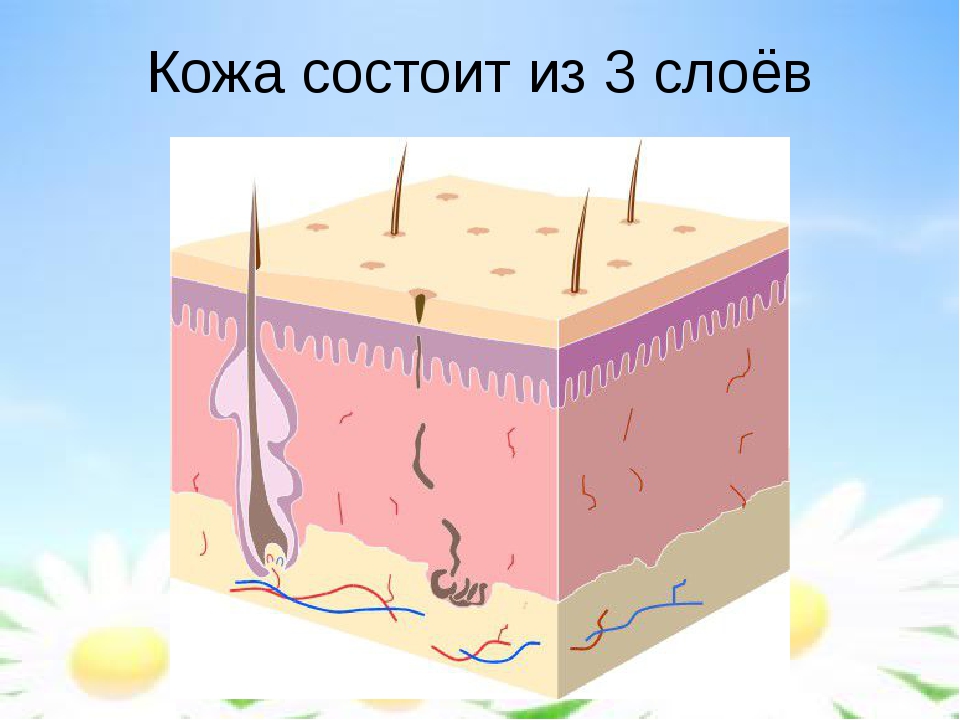
Кожа человека для детей: Урок окружающего мира на тему «Кожа человека. Значение и строение кожи». 4-й класс, УМК «Школа XXI века»
Защита кожи для детей с онкологическими заболеваниями
Увлажнение сухой кожи
Надлежащий уход за сухой кожей крайне важен для детей, проходящих лечение рака. Дети с сухой кожей должны дважды в день наносить на кожу увлажняющее средство, в том числе после водных процедур. Как правило, лучше всего подходят средства с простым составом. Избегайте ароматизированных лосьонов, поскольку они могут содержать спирт, который будет раздражать кожу и снижать эффективность увлажняющего средства. Отдавайте предпочтение лосьонам «без ароматизаторов», поскольку лосьоны, на этикетке которых написано «без запаха», на самом деле могут иметь в своем составе ароматизатор.
Мази и крема более эффективны для увлажнения кожи по сравнению с лосьонами. Примеры увлажняющих средств для сухой кожи:
- Такие мази, как A+D® и Aquaphor®. Эти продукты на вазелиновой основе представляют собой сильнейшее средство для борьбы с сухостью кожи.
- Такие крема, как Eucerin®. Они отличаются большей густотой, чем лосьоны, и при этом эффективно увлажняют кожу.

- Такие лосьоны, как Keri®, Lubriderm® и Aveeno®. В состав лосьонов входит вода, поэтому они считаются самым мягким увлажняющим средством. Хорошо подойдут для умеренно сухой кожи.
Если после многократного применения лосьона в течение дня кожа остается сухой и потрескавшейся, попробуйте использовать крем. Если и крем не обеспечивает необходимое увлажнение, попробуйте использовать мазь.
Оптимальное время для нанесения увлажняющего средства — сразу после душа или ванны. Перед нанесением увлажняющего средства высушите кожу, промокнув ее полотенцем. В результате кожа будет дольше оставаться увлажненной. Помимо этого, рекомендуется носить более закрытую одежду (например, рубашки с длинными рукавами). Это позволит уменьшить испарение влаги с поверхности кожи при контакте с воздухом.
Обсудите с врачом или медсестрой вопросы ухода за кожей. Это особенно важно при прохождении лучевой терапии, поскольку на этом этапе лечения не все продукты можно наносить на кожу.
Особенности кожи у детей: ее функции, физиологические особенности
ОпрелостиОпрелости – частая проблема новорожденного ребенка. Они представляют собой участки воспаления, вызванного трением и контактом с влагой, поэтому появляются в кожных складках (паховых, ягодичных, подмышечных) и за ушами. Опрелости легкой степени не влияют на общее состояние малыша и проходят при правильном уходе за кожей и использовании специальных лекарств-мазей, содержащих компоненты, стимулирующие естественное заживление и образующие дышащий защитный слой на коже. Без лечения возможны инфекционные осложнения опрелостей, вызванные бактериями или грибами рода Candida. Они протекают тяжело: появляются зуд, язвы, гнойнички, ухудшается самочувствие ребенка – он плохо спит, капризничает.
Потница – мелкая негнойная сыпь, иногда небольшие волдыри, возникающие из-за дефектов ухода чаще всего в складках и местах трения, а иногда – и по всему телу. Потница сопровождается зудом, но не влияет на общее самочувствие ребенка и проходит при правильном уходе.
КрапивницаКрапивница – кожная аллергическая реакция с покраснением, отеком, иногда волдырями. Изменения появляются на теле, лице, конечностях, элементы сыпи могут сливаться, особенно в кожных складках и местах трения тканью. Крапивница у младенцев обычно острая, она быстро появляется, симптомы стремительно нарастают и исчезают при использовании противоаллергических препаратов. Следов на коже после крапивницы не остается.
АкнеАкне новорожденных – это угревая сыпь, возникающая в первые 3 недели после рождения. Ее причина – гормональные перестройки, связанные с избытком в организме матери перед родами тестостерона или кортикостероидов, вырабатываемых надпочечниками.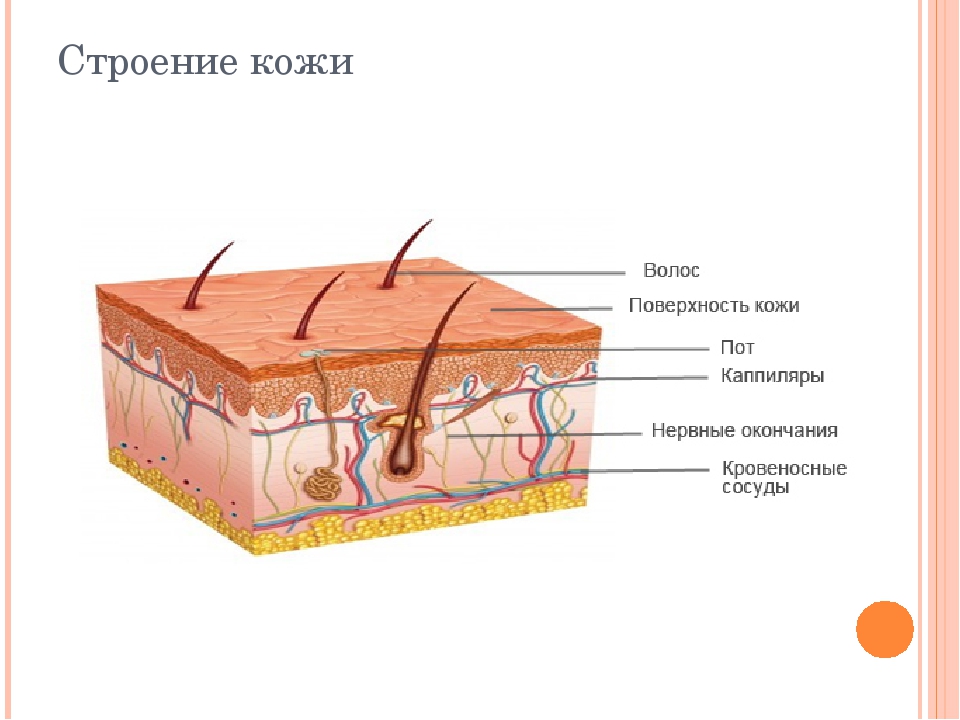 Акне не требует лечения и проходит самостоятельно максимум через 2 недели, чаще – в течение нескольких дней.
Акне не требует лечения и проходит самостоятельно максимум через 2 недели, чаще – в течение нескольких дней.
Врожденный буллезный эпидермолиз – наследственное заболевание, связанное с дефектом некоторых белков кожи. Главный симптом – появление пузырей в месте незначительного механического воздействия.
ПиодермииПиодермии – это название всех гнойных заболеваний кожи. У новорожденных они чаще связаны с золотистым стафилококком, но причиной бывают и другие микробы. Пиодермии у детей первых месяцев обусловлены слабыми защитными свойствами кожи, усугубляют ситуацию щелочной рН и легкое появление микроповреждений. Вокруг волосяных фолликулов развивается воспаление: появляется участок покраснения и уплотнения кожи, вскоре он превращается в пузырь с прозрачным содержимым, которое позднее становится мутным гнойным. Через 2-3 дня образуется сухая корочка, под которой постепенно происходит заживление.
У новорожденных с нарушениями питания (дистрофией) или тяжелыми заболеваниями, то есть с выраженной недостаточностью иммунитета, возможен псевдофурункулез, или множественные абсцессы новорожденных. На задней поверхности тела, ног, на затылке образуются крупные подкожные узлы с гнойным содержимым. Для лечения псевдофурункулеза необходимы антибиотики, иногда требуется хирургическое вмешательство.
На задней поверхности тела, ног, на затылке образуются крупные подкожные узлы с гнойным содержимым. Для лечения псевдофурункулеза необходимы антибиотики, иногда требуется хирургическое вмешательство.
Способы лечения каждого заболевания отличаются, поэтому так важно правильно поставить диагноз и подобрать нужные лекарственные средства.
Морфофункциональные характеристики кожи у детей, способы защиты и восстановления | Ковалева Ю.С., Ведлер А.А., Козлова М.А., Субботин Е.А.
В статье описываются основные функции и морфофункциональные особенности кожи детей в различные возрастные периоды. Проведены исследование и сравнение основных морфофункциональных параметров кожи у детей и взрослых. Показано, что правильный уход за кожей является основой профилактики инфекционных и аллергических дерматозов у детей.
Введение
У грудных детей эпидермис образован следующими слоями: базальным, шиповатым, зернистым и роговым. У детей эпидермис значительно тоньше, чем у взрослых.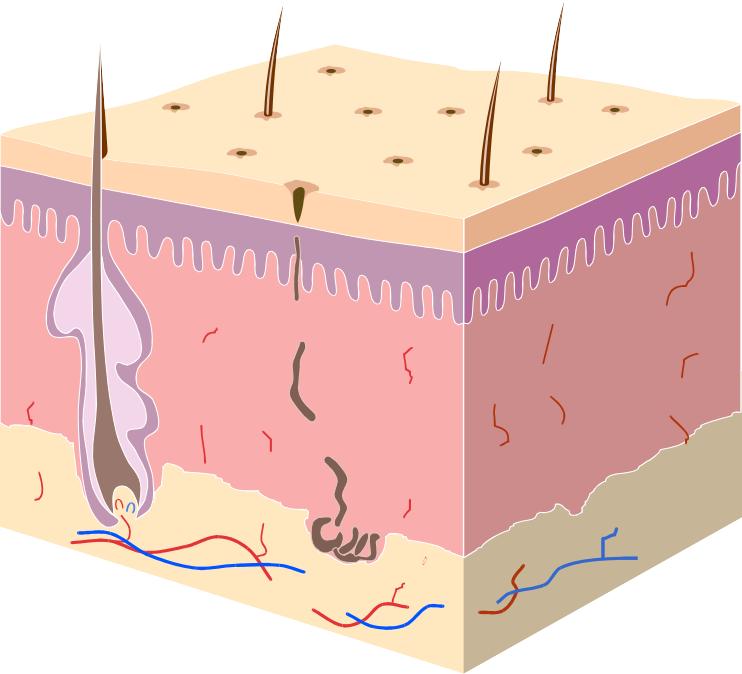 Согласно данным электронной микроскопии, клетки зернистого, шиповатого и базального слоев у грудных детей характеризуются значительно меньшими размерами, чем у детей старшего возраста и взрослых [1]. Базальные клетки эпидермиса у детей небольших размеров, количество десмосом в местах соединения клеток уменьшено. Блестящий слой у грудных детей практически отсутствует даже в области ладоней и подошв. Для грудных детей характерно наличие физиологического паракератоза, т. к. связь между клетками рогового слоя слабая, вследствие чего роговые пластинки легко отторгаются. К моменту рождения граница эпидермиса и дермы сглажена. В дерме различают два слоя: сосочковый (верхний) и сетчатый (нижний). У новорожденных и грудных детей дерма тоньше, чем у детей старшего возраста, и содержит много недифференцированных и тучных клеток. В верхних отделах дермы преобладают низкодифференцированные соединительнотканные клетки и тонкие коллагеновые волокна. В нижних отделах дермы преобладают зрелые фибробласты и толстые коллагеновые волокна.
Согласно данным электронной микроскопии, клетки зернистого, шиповатого и базального слоев у грудных детей характеризуются значительно меньшими размерами, чем у детей старшего возраста и взрослых [1]. Базальные клетки эпидермиса у детей небольших размеров, количество десмосом в местах соединения клеток уменьшено. Блестящий слой у грудных детей практически отсутствует даже в области ладоней и подошв. Для грудных детей характерно наличие физиологического паракератоза, т. к. связь между клетками рогового слоя слабая, вследствие чего роговые пластинки легко отторгаются. К моменту рождения граница эпидермиса и дермы сглажена. В дерме различают два слоя: сосочковый (верхний) и сетчатый (нижний). У новорожденных и грудных детей дерма тоньше, чем у детей старшего возраста, и содержит много недифференцированных и тучных клеток. В верхних отделах дермы преобладают низкодифференцированные соединительнотканные клетки и тонкие коллагеновые волокна. В нижних отделах дермы преобладают зрелые фибробласты и толстые коллагеновые волокна.
Для кожи новорожденных характерна высокая гидрофильность, что сопровождается задержкой воды и минеральных веществ. В коже взрослого содержится 6–8% воды всего организма, а в коже детей в зависимости от возраста — 10–17%. Количество и расположение кровеносных и лимфатических сосудов у новорожденных и взрослых одинаково. В то же время, по мнению некоторых исследователей, в коже новорожденных артериальные сети менее дифференцированны, чем в коже взрослых [2]. Кровеносные сосуды у детей характеризуются повышенной сосудистой проницаемостью, т. к. стенки большинства сосудов образованы одним рядом эндотелиальных клеток.
 Эта особенность, как и недостаточное развитие дермы, является причиной «физиологической гиперемии» новорожденных [3].
Эта особенность, как и недостаточное развитие дермы, является причиной «физиологической гиперемии» новорожденных [3].Также кожа защищает организм от повреждающего действия солнечных лучей за счет выработки меланоцитами кожного пигмента меланина, который обладает способностью создавать экранизирующий слой для света всех длин волн, в т.
 ч. особо опасных лучей ультрафиолетового спектра. У новорожденных и детей грудного возраста процесс синтеза меланина еще не сформирован, количество гранул пигмента меньше, чем у взрослых, поэтому при интенсивной инсоляции коже младенца приходится быстро обновлять запасы меланина, который теряется при слущивании эпидермиса [1–4].
ч. особо опасных лучей ультрафиолетового спектра. У новорожденных и детей грудного возраста процесс синтеза меланина еще не сформирован, количество гранул пигмента меньше, чем у взрослых, поэтому при интенсивной инсоляции коже младенца приходится быстро обновлять запасы меланина, который теряется при слущивании эпидермиса [1–4].Роговой слой эпидермиса у детей подвержен механическим и химическим повреждениям. Наблюдается непрочное соединение эпидермиса и базальной мембраны, что может быть причиной частых эпидермолитических заболеваний у новорожденных и детей грудного возраста [6].
Важной особенностью детской кожи является богатая васкуляризация. Большая проницаемость сосудистой стенки в сочетании с тонкой дермой и интенсивным незаметным потоотделением (perspiratioin sensibilis) делает кожу ребенка первого года жизни очень чувствительной к чужеродной микробной флоре. Кроме того, у новорожденных резко снижены бактерицидные свойства кожи. Микробный состав кожи ребенка и взрослого человека различается.
Кожные сало и пот обеспечивают кислую среду (pH 4,5–
6,0) поверхности кожи, что играет защитную роль. У новорожденных pH кожи равняется 6,7 (близко к нейтральной среде), создавая благоприятные условия для роста микробов. Очищению кожи от микробов способствует постоянное отшелушивание рогового слоя, которое у маленьких детей происходит в 4–5 раз быстрее, чем у взрослых [10–12].
С годовалого возраста и вплоть до наступления периода полового созревания андроген-зависимые сальные железы практически не синтезируют кожного сала, поэтому у маленьких детей водно-липидная мантия несовершенна. Вследствие данных физиологических особенностей именно в детском возрасте кожа наиболее ранима и подвержена воздействию неблагоприятных метеофакторов [6].

Декспантенол является стабильным спиртовым аналогом пантотеновой кислоты. Топический декспантенол в лекарственной форме «мазь для наружного применения» был разработан более 70 лет назад. В отличие от пантотеновой кислоты декспантенол при нанесении на кожу быстро абсорбируется и превращается в пантотеновую кислоту, входящую в состав кофермента А [13–16]. Коэнзим А катализирует синтез жирных кислот и сфинголипидов, входящих в состав рогового слоя кожи [17–19]. Пантотеновая кислота необходима для нормального функционирования эпителия [20]. Декспантенол улучшает барьерные свойства кожи и ускоряет заживление ран [19, 21–26]. Основными показаниями к использованию декспантенола являются необходимость увлажнения кожи (восстановление кожного барьера) и ускорение заживления ран. Благодаря гигроскопическим свойствам и способности удерживать влагу декспантенол улучшает гидратацию кожи [21, 27].
Цель исследования — изучение и оценка морфофункциональных характеристик кожи у детей в различные возрастные периоды.

Материал и методы
Работа проводилась на кафедре дерматовенерологии, косметологии и иммунологии ФГБОУ ВО АГМУ г. Барнаула. В исследовании приняли участие 38 детей различного возраста — с рождения и до 18 лет без заболеваний кожи и сопутствующей соматической патологии. Отбор детей проводился при прохождении профилактических осмотров у дерматолога.
Группу сравнения составили 15 взрослых добровольцев (9 мужчин и 6 женщин, средний возраст — 24,8±0,9 года), также без заболеваний кожи на момент осмотра и в анамнезе.
Для оценки морфофункциональных характеристик кожи использовалась USB-видеокамера SOMETECH INC. с прикладным ПО (серт. соотв. № 0894570). В исследовании всем участникам проводили оценку следующих морфофункциональных параметров кожи: увлажненность, степень кератинизации эпидермиса, степень выраженности рельефа кожного покрова, пигментация и жирность. Расчеты и сохранение результатов исследования каждого параметра проводились с помощью программного обеспечения в базе данных.

Замеры проводились в зоне Захарьина — Геда на предплечье, расположенной по срединной линии на 4 см выше шиловидных отростков локтевой и лучевой костей, рука при этом была расположена на уровне сердца. Выбор этой области был обусловлен тем, что она бедна артериоло-венулярными анастомозами и поэтому в большей степени отражает кровоток в нутритивном русле. Исследование проводилось в области проявления дерматоза в течение 5 мин; в состоянии полного физического и психического покоя, при температуре в помещении 25 °C, в положении сидя. Использовался источник лазерного излучения с глубиной проникновения до 1,5 мм3 в биологически активной зоне.
Статистическая обработка данных проводилась с помощью прикладной программы STATISTICA 6.1. Для сравнения групп между собой применяли соответствующие параметрические и непараметрические тесты. Проверку соответствия реального распределения нормальному распределению для переменных, выраженных в интервальной шкале или шкале отношений, осуществляли с использованием теста Колмогорова — Смирнова и Шапиро — Уилка.
 Для представления данных, распределенных по нормальному закону, были использованы следующие показатели: среднее значение, стандартная ошибка средней, стандартное отклонение. Рассчитывались также 95% доверительные интервалы анализируемых показателей (M±m), где m — случайная предельная ошибка средней величины.
Для представления данных, распределенных по нормальному закону, были использованы следующие показатели: среднее значение, стандартная ошибка средней, стандартное отклонение. Рассчитывались также 95% доверительные интервалы анализируемых показателей (M±m), где m — случайная предельная ошибка средней величины.Сравнительный анализ независимых групп больных проводился с использованием t-критерия Стьюдента для количественных признаков с нормальным распределением. В случае, когда распределение признака не соответствовало закону нормального распределения, сравнительный анализ проводился с помощью критерия Манна — Уитни для независимых групп и с помощью критерия Фридмана для зависимых (связанных) групп. Статистически значимыми различия между сравниваемыми величинами считали при р
Результаты и обсуждение
Обследуемые дети были разделены на три возрастные группы: 0–36 мес. (16 человек), 3–10 лет (10 человек) и 11–18 лет (12 человек).Особенности морфофункциональных характеристик кожи детей различного возраста представлены в таблице 1.

При анализе показателя уровня физиологической увлажненности кожных покровов было получено, что среднее значение данного параметра максимально в возрасте
3–10 лет (41,9±4,8 у. ед.), с возрастом уровень увлажненности кожи достоверно снижался (28,9±1,1 у. ед).
При сравнении показателя выраженности рельефа кожного покрова было отмечено, что интенсивность рельефа кожи усиливается с каждым десятилетием жизни —
с 10,5±1,2 у. ед. в грудном возрасте и до 73,9±4,8 у. ед. у взрослых (рис. 1–3).
Степень кератинизации эпидермиса также изменялась с возрастом. Так, если до 3 лет данный показатель составлял 1,05±0,13 у. ед., в 3–10 лет уже достоверно увеличивался до 5,90±0,71 у. ед., в 11–18 лет равнялся 13,4±3,3 у. ед.
При анализе степени жирности кожи отмечается, что наибольших значений данный показатель достиг в период
11–18 лет (43,08±4,3 у. ед.).
Показатель степени пигментации кожи также претерпевал достоверно значимые изменения с возрастом —
так, до 3 лет он составлял 1,02±0,11 у.
 ед. и увеличивался с каждым десятилетием жизни на 4,81±0,52 у. ед.
ед. и увеличивался с каждым десятилетием жизни на 4,81±0,52 у. ед.Заключение
Таким образом, изучение морфофункциональных параметров кожных покровов у детей различного возраста демонстрировало нарастание рельефности, пигментации и кератинизации эпидермиса постепенно, с каждым десятилетием жизни. К особенностям детской кожи можно отнести более тонкий, несовершенный роговой слой эпидермиса по сравнению с взрослыми (динамика его изменений отражена в показателях рельефности и кератинизации), а также уменьшенные показатели пигментации и жирности кожи в раннем детском возрасте.Принимая во внимание собственные данные об особенностях защитных свойств детской кожи, данные обзоров отечественной и зарубежной литературы, можно рекомендовать крем/мазь Д-Пантенол как эффективное и безопасное средство для защиты и профилактики повреждений детской кожи.
.
Причины и симптомы ячменя на глазу у взрослых и детей
Ячмень на глазу — воспаление одной из многочисленных сальных желез века, возникающее из-за несоблюдения правил гигиены или снижения местного иммунитета.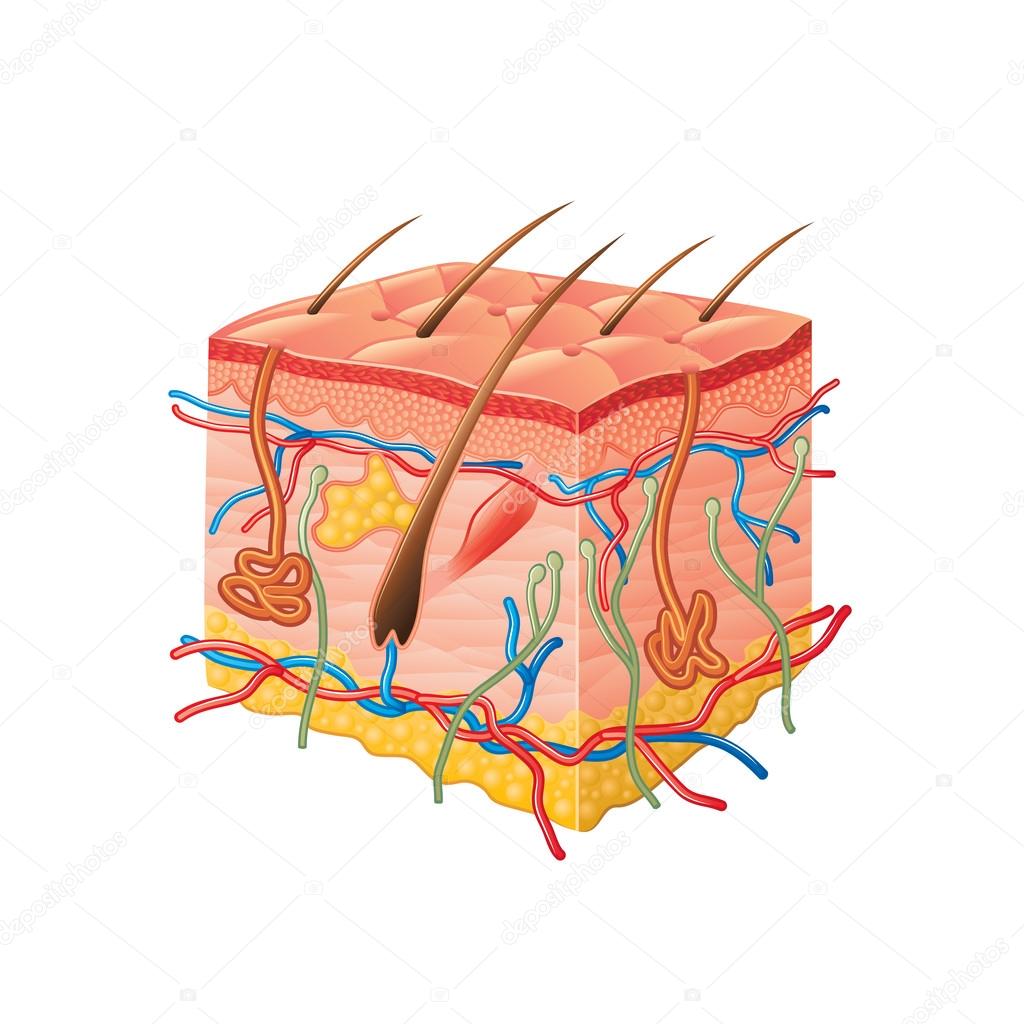 По статистике каждый третий человек хотя бы однажды в жизни переносил данное заболевание, возбудителем которого является золотистый стафилококк. При возникновении болезненного ячменя внутри века сложно побороть желание выдавить содержимое прыща. Однако избавляться от него самостоятельно категорически нежелательно, ведь это может стать причиной серьезных осложнений. В период заболевания не рекомендуется трогать место воспаления, следует сразу обратиться к врачу, который поможет быстро и безопасно справиться с проблемой.
По статистике каждый третий человек хотя бы однажды в жизни переносил данное заболевание, возбудителем которого является золотистый стафилококк. При возникновении болезненного ячменя внутри века сложно побороть желание выдавить содержимое прыща. Однако избавляться от него самостоятельно категорически нежелательно, ведь это может стать причиной серьезных осложнений. В период заболевания не рекомендуется трогать место воспаления, следует сразу обратиться к врачу, который поможет быстро и безопасно справиться с проблемой.
Причины появления ячменя на глазу
Одной из главных причин появления ячменя на глазу у взрослого человека является бактериальная инфекция — Staphylococcus aureus или золотистый стафилококк. В норме эта бактерия обитает на коже и не наносит никакого вреда организму, но под воздействием ряда неблагоприятных факторов создается подходящая среда для его размножения.
Вместе с тем, внутри века располагаются скопления сальных и мейбомиевых желез. Последние вырабатывают маслянистую часть слезы, цель которой обеспечить стабильность слезной пленки и гладкое скольжение век по поверхности глаза. Нарушение работы этих желез может привести к их воспалению и образованию маленького гнойного прыщика.
Нарушение работы этих желез может привести к их воспалению и образованию маленького гнойного прыщика.
Также можно выделить ряд наиболее распространенных факторов, провоцирующих ячмень на веке:
- ослабление иммунной системы;
- сахарный диабет;
- глисты;
- заболевания желудочно-кишечного тракта;
- простуда;
- переохлаждение;
- пренебрежение правилами гигиены;
- использование чужих косметических средств;
- стресс.
Еще одним возможным возбудителем воспалительного процесса является паразит — демодекс. Этот клещ обитает на коже 80% населения планеты. Для здорового человека он не опасен, однако, если имеет место ослабленный иммунитет, эндокринные нарушения, болезни ЖКТ, кожные заболевания, демодекс может вызывать различные воспаления, в том числе и образование ячменя.
Заразен ли для окружающих?
Данное заболевание не передается воздушно-капельным путем. Однако при контакте с человеком, у которого имеется гнойник, в особенности наружный, можно приобрести инфекцию. Заражение происходит из-за того, что в очаге воспаления образуется жидкость, которая с потом выделяется через поры на поверхность кожи, а вместе с ней выходит и инфекция. Она в свою очередь может распространиться на здорового человека через одежду, предметы быта, косметические средства, рукопожатие и т .п.
Заражение происходит из-за того, что в очаге воспаления образуется жидкость, которая с потом выделяется через поры на поверхность кожи, а вместе с ней выходит и инфекция. Она в свою очередь может распространиться на здорового человека через одежду, предметы быта, косметические средства, рукопожатие и т .п.
Передача опасного возбудителя может с легкостью произойти, если у больного прорвался гнойник. Его содержимое обычно выходит наружу на протяжении целого дня, поэтому очень важно все это время тщательно следить за гигиеной не только собственных рук, но и обрабатывать антисептическими средствами место воспаления, чтобы обезопасить окружающих и не допустить распространение инфекции.
Симптомы и первые признаки
Иногда заболевание протекает в легкой форме, не причиняя никакого дискомфорта, и проявляет себя лишь образованием небольшого бугорка на нижнем или верхнем веке. Но чаще всего симптомы ячменя на глазу приносят множество неудобств в виде болезненных ощущений, зуда, отека, головной боли и покраснения глаз.
Лучше всего приступить к лечению еще до появления прыщика на коже. В начале человек отмечает небольшую отечность века и покраснение. Спустя несколько часов появляется зуд, который с течением времени только усиливается. Приблизительно через сутки можно ощутить образовавшееся уплотнение под кожей, напоминающее фурункул или прыщ.
Классификация
В зависимости от количества гнойники бывают множественные и одиночные. В отличие от одиночных, множественные образования вызывают более интенсивные симптомы и сопровождаются общим недомоганием. Такая ситуация требует немедленной консультации офтальмолога.
Если заболевание проявилось впервые, говорят об остром течении болезни, но в случае, когда воспаления на глазах появляются с некоторой периодичностью, ячмень называют рецидивирующим.
По локализации гнойник может быть внутренним и наружным.
Внутренний
Со стороны конъюнктивы появляется маленький прыщ, вызванный воспалением мейбомиевых желез. В первые 2-3 суток на внутренней поверхности века образуется бугорок, сопровождающийся болью и зудом. Спустя 3-4 дня он вскрывается, а на этом месте формируется небольшой шрам.
Спустя 3-4 дня он вскрывается, а на этом месте формируется небольшой шрам.
Наружный
Припухлость возникает у ресничного края, а спустя несколько суток она наполняется гноем. Обычно ячмень вскрывается спустя 3-4 дня, содержимое выходит наружу, рана перестает быть болезненной и в скором времени заживает.
Стадии заболевания
В процессе развития заболевания выделяют несколько этапов:
- Инфильтрация. На внутренней или наружной поверхности века появляется небольшой бугорок, который легко спутать с соринкой, попавшей в глаз. В этой области возникает зуд, покраснение, небольшой отек, которые со временем усиливаются.
- Нагноение. Спустя какое-то время припухлость увеличивается, наполняется гноем и вызывает серьезный дискомфорт при прикосновении или моргании.
- Прорыв гнойника. При нормальном течении болезни спустя 3-4 дня гнойник созревает и сам прорывается, содержимое выходит на поверхность кожи. если этого не произошло, вскрыть гнойную капсулу придется хирургическим путем в кабинете доктора.

- Заживление. Пораженная область перестает быть болезненной, рана заживает, образуется корочка, которая в следующие несколько суток отпадает, открывая здоровые ткани.
Диагностика и лечение
Для быстрого и эффективного лечения болезни следует как можно скорее обратиться за медицинской помощью. Окулист “Первой клиники Орехово” прежде чем выбрать подходящую терапию, назначит сдачу анализов для определения природы воспаления и чувствительности патогенных бактерий к антибиотикам. По результатам лабораторных исследований составляется план лечения, включающий в себя не только прием антибактериальных препаратов, но и наружное использование соответствующих капель и гелей.
Пройдет ли сам?
Во многих случаях гнойник проходит сам и не требует специального лечения, но пренебрегать посещением специалиста не стоит. Доктор даст необходимые рекомендации и проконтролирует, чтобы процесс выздоровления проходил безопасно и быстро. Однако бывает, что со временем ячмень остается целым и вскрытия гнойника не происходит. Такое воспаление на веке может сохраняться не один месяц и часто избавиться от него возможно только в процессе хирургического вмешательства.
Такое воспаление на веке может сохраняться не один месяц и часто избавиться от него возможно только в процессе хирургического вмешательства.
Что нельзя делать при ячмене
Ни в коем случае не пытайтесь выдавить гнойник. Гнойное содержимое может по крови распространиться по всему глазу, что ведет к заражению крови, абсцессу века и другим крайне опасным последствиям.
При появлении гнойника также не рекомендуется:
- тереть и расчесывать глаза;
- совершать какие-либо манипуляции грязными руками;
- наносить косметику;
- пользоваться контактными линзами;
- прогревать или охлаждать место воспаления.
Осложнения
Если игнорировать заболевание и не начать лечение вовремя, велик риск развития следующих осложнений:
- Конъюнктивит — распространение гноя по глазному яблоку и воспаление слизистой оболочки.
- Флегмона глазницы — гнойное воспаление орбитальной клетчатки глазного яблока. При высвобождении гнойного содержимого инфекция может распространиться на более глубокие слои кожи и глазную клетчатку.

- Халязион — ячмень перерождается в круглое образование на внешней стороне века. Оно безболезненное, но доставляет дискомфорт, так как давит на глазное яблоко и снижает качество зрения.
- Тромбоз сплетения сосудов — нарушение кровообращения в центральной вене или ее ветвях вследствие закупорки сосудов.
- Менингит — воспаление головного мозга вследствие распространения инфекции.
- Сепсис — заражение крови при попадании в нее гнойного содержимого.
Ячмень у ребенка
У детей из-за особенностей иммунной системы и их образа жизни данное гнойное заболевание возникает достаточно часто. Неадекватное лечение или несвоевременная медицинская помощь может спровоцировать абсцесс век и прочие не менее опасные осложнения.
Важно понимать, что у детей до года орбитальная клетчатка глазного яблока особенно хрупкая, поэтому обычный ячмень может перейти в абсцесс еще быстрее — в течение нескольких часов. Поэтому важно внимательно следить за состоянием здоровья ребенка и при первых подозрениях на заболевание немедленно обратиться к специалисту.
Профилактика заболевания
Для профилактики развития ячменя следует выполнять следующие рекомендации:
- регулярно очищать поверхность век;
- укреплять иммунную систему;
- употреблять продукты питания, богатые витаминами и микроэлементами;
- исключить употребление алкоголя и курение;
- уменьшить количество стрессовых ситуаций;
- наладить режим сна;
- регулярно посещать окулиста для профилактического обследования органов зрения.
Офтальмолог нашей медицинской клиники обладает богатым опытом по лечению воспалительных заболеваний глаз и сделает все необходимое, чтобы эффективно и быстро справиться с патологией раз и навсегда. Записаться на прием можно по телефону +7 (499) 653-58-25 или оставив заявку на сайте.
Контагиозный моллюск у детей — причины, симптомы, диагностика и лечение контагиозного моллюска у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Общие сведения
Симптомы у детей
Причины
Диагностика
Лечение
Профилактика
Контагиозный моллюск — вирусная инфекция с характерными кожными проявлениями. Чаще болеют дети до 10 лет и взрослые от 20 до 30 лет. Лечением заболевания занимаются педиатры, дерматологи.
Чаще болеют дети до 10 лет и взрослые от 20 до 30 лет. Лечением заболевания занимаются педиатры, дерматологи.
Общие сведения
Контагиозный моллюск у детей как патология отмечен в международной классификации болезней (МКБ-10) под кодом В08.1. Хроническая форма болезни у подростков является поводом для отсрочки или иногда недопущения к службе в армии.При напряженном иммунитете заболевание проходит самостоятельно через 3-6 месяцев. Если иммунная система слабая, при отсутствии лечения патология переходит в хроническую форму.
Лечение контагиозного моллюска у детей, если начато вовремя, в основном завершается успешно. Прогноз благоприятный, осложнения и рецидивы случаются редко. Справиться с заболеванием легко – важно укрепить детский иммунитет.
Симптомы контагиозного моллюска
После попадания вируса в организм может пройти от 2 недель до полугода, прежде чем заболевание проявит себя. Для патологии характерны высыпания, внешне похожие на обычные папулы (прыщики) телесного цвета.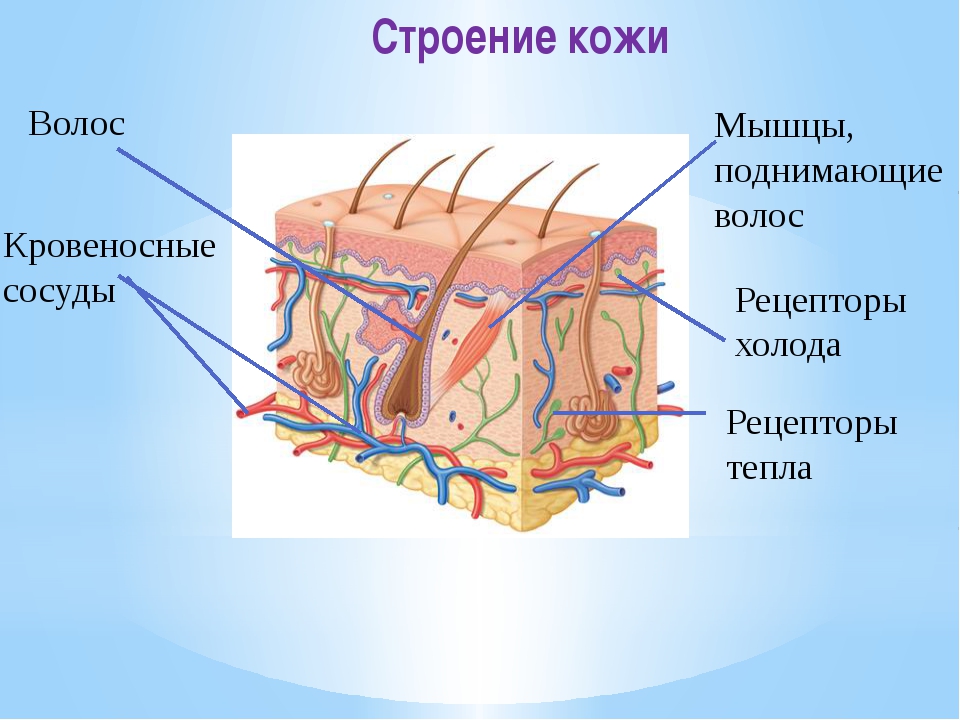 Уплотнения напоминают узелки или подкожные шарики. По оттенку они почти не отличаются от основного цвета кожного покрова, хотя могут быть чуть белее. Верхушка жемчужного цвета. По мере развития узелка в центре появляется вдавление, напоминающее по виду «пупок».
Уплотнения напоминают узелки или подкожные шарики. По оттенку они почти не отличаются от основного цвета кожного покрова, хотя могут быть чуть белее. Верхушка жемчужного цвета. По мере развития узелка в центре появляется вдавление, напоминающее по виду «пупок».Прыщики бывают одиночные или сливаются в группы. Они располагаются в основном на лице, на коже верхней части туловища. Реже встречаются на ногах, бедрах или ягодицах. Если раздавить пузырек, из него выделится сухая творожистая масса.
Нельзя определенно сказать, чем опасен контагиозный моллюск у ребенка. Высыпания не причиняют детям беспокойства. Они не зудят, не вызывают боль, не гноятся и не воспаляются. Вторичное инфицирование и заражение может произойти только при выдавливании содержимого пузырьков, поэтому лучше не делать этого и не позволять ребенку расчесывать высыпания.
Причины контагиозного моллюска
Контагиозный моллюск вызывается одноименным вирусом. Выделяют 4 типа, но патологию чаще провоцируют 1-й и 2-й типы. Микроорганизм относится к группе вирусов оспы и опасен только для человека: животные к нему нечувствительны.
Микроорганизм относится к группе вирусов оспы и опасен только для человека: животные к нему нечувствительны.Высыпания на лице и теле у детей вызывает обычно вирус 1-го типа. Заражение вторым типом, как правило, проявляется в виде характерных высыпаний в зоне половых органов. Для обоих микроорганизмов характерен длительный инкубационный период, доходящий до полугода.
Передача вирусов у детей происходит контактным путем. Если в коллективе есть больной ребенок, у других малышей высока вероятность подхватить вирус. Заражение реализуется такими путями:
- через средства личной гигиены;
- при купании в общем бассейне, водоеме;
- при вдыхании пыли (вирус хорошо сохраняется в земле, пыли).
Повышают риск заражения ослабленный иммунитет, несоблюдение гигиены, аллергическая реакция, лечение иммунодепрессантами, дерматологические болезни. Особенно опасен моллюск для детей с положительным ВИЧ-статусом.
Диагностика контагиозного моллюска
Заболевание сложно выявить самостоятельно, поскольку узелки на коже напоминают обычные прыщики. Если высыпания единичные, взрослые чаще всего не обращают внимания на эти признаки и полагают, что они пройдут сами.
Если высыпания единичные, взрослые чаще всего не обращают внимания на эти признаки и полагают, что они пройдут сами.В клинике «СМ-Доктор» работают только опытные врачи, которым не составит труда поставить правильный диагноз еще на первом приеме.
Для подтверждения диагноза берут соскоб кожи и изучают материал под микроскопом. При заражении вирусом в цитоплазме клеток заметны моллюсковые тельца.
Диагноз «контагиозный моллюск» еще не означает, что у ребенка есть серьезные проблемы со здоровьем. Лечить нужно не только кожу, но и укреплять иммунитет, чтобы организм мог сам справиться с возбудителем.
Лечение контагиозного моллюска
Если у взрослых с сильным иммунитетом болезнь можно не лечить, то дети нуждаются в курсе терапии. После консультации педиатра ребенок должен посетить дерматолога.Чем лечить контагиозный моллюск у детей, зависит от выбора врача:
- Можно удалять содержимое «прыщей» пинцетом и острой ложечкой. После процедуры пораженные зоны смазывают йодом.

- Можно прижигать лазером или током. Такой метод удаления возбудителя называется диатермокоагуляция.
- Можно прижигать высыпания сухим льдом или жидким азотом.
Если сыпь занимает значительные участки тела, показана системная терапия –иммуностимулирующие медикаменты и антибиотики. Детям до 10 лет прописывают только иммуномодуляторы, поскольку антибиотики тетрациклинового ряда им противопоказаны.
Полностью избавиться от вируса нельзя из-за особенностей строения и жизнедеятельности микроорганизма. Лекарства могут лишь укрепить иммунитет и быстрее убрать внешние признаки заболевания. Микроорганизмы остаются в человеческом организме на всю жизнь. Чтобы избежать в дальнейшем рецидивов, нужно следить за состоянием здоровья, полноценно питаться, укреплять иммунитет. Родителям необходимо приучать малыша к гигиене и здоровому образу жизни.
Важно! Нельзя лечить моллюск народными средствами: травами, прижиганиями. Подобные меры только увеличивают зону поражения на коже. Лучше обратиться к врачу и получить традиционное лечение с доказанной эффективностью.
Лучше обратиться к врачу и получить традиционное лечение с доказанной эффективностью.
Профилактика контагиозного моллюска
Избежать заражения вирусом сложно. Это может случиться в любой момент, поскольку больной человек может оказаться рядом в транспорте, встретиться при посещении больницы и других общественных учреждений, при пользовании бассейном и т.д. Но крепкая иммунная система предотвратит развитие заболевания.Оградить ребенка от вируса можно соблюдением мерами профилактики:
- пополнять рацион малыша фруктами и овощами, придерживаться правильного питания;
- принимать витаминные комплексы;
- чаще проветривать помещение, гулять на свежем воздухе;
- заниматься физическими упражнениями;
- избегать мест большого скопления людей;
- следить за здоровьем ребенка и вовремя лечить вирусные болезни;
- соблюдать правила гигиены;
- пользоваться индивидуальными средствами по уходу за своим телом.

Контагиозный моллюск у детей не опасен, его проявления легко излечиваются. Но чтобы избежать рецидивов в будущем, нужно следить за иммунитетом, не переохлаждаться, полноценно питаться и вести здоровый образ жизни. В клинике «СМ-Доктор» опытные специалисты быстро и достоверно установят диагноз, пропишут самые действенные схемы лечения и порекомендуют меры профилактики рецидивов.
Врачи:
Детская клиника м.Марьина Роща Записаться на прием Детская клиника м.Войковская Записаться на прием Детская клиника м.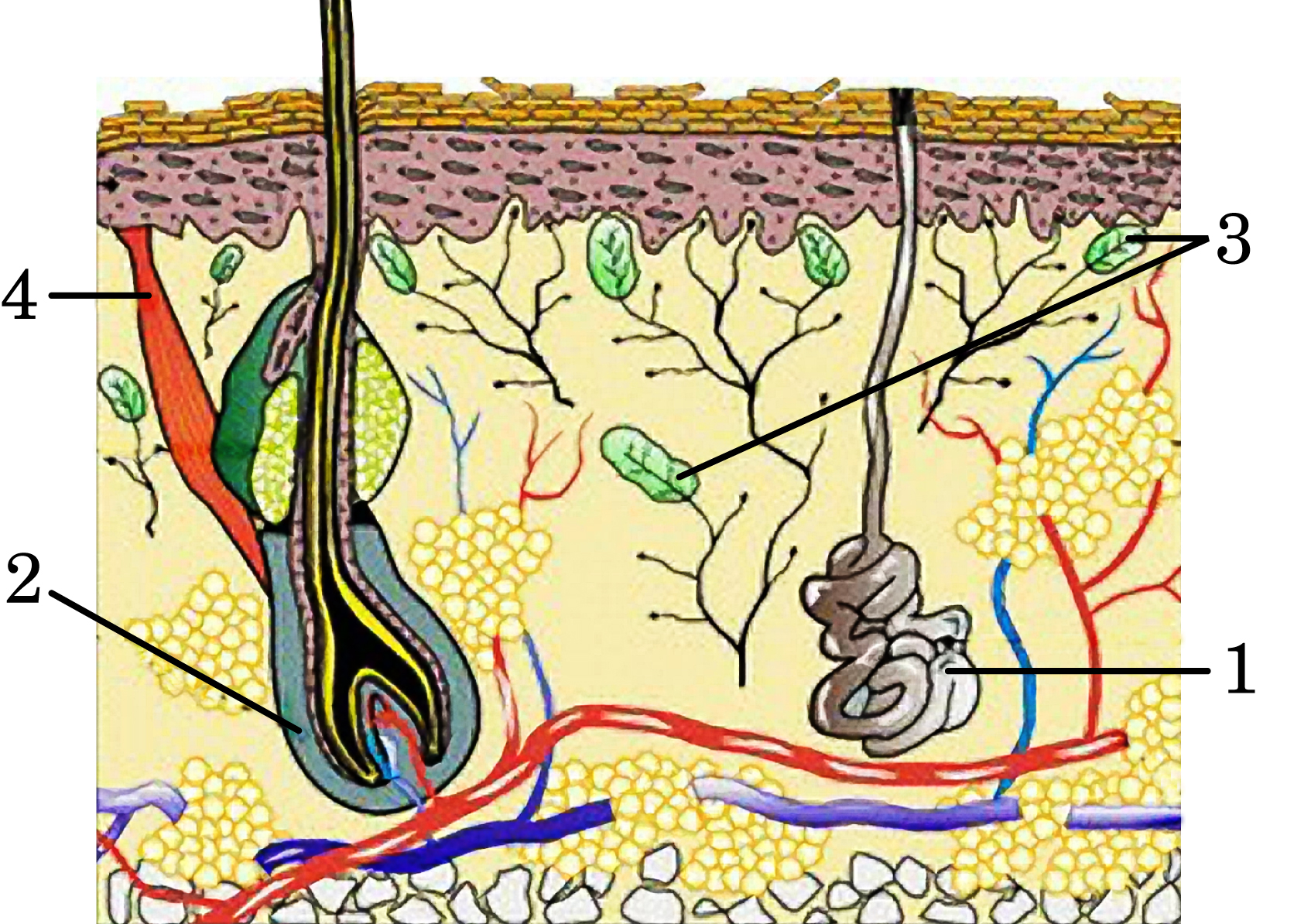 Новые Черемушки
Записаться
на прием Детская клиника м.Текстильщики
Новые Черемушки
Записаться
на прием Детская клиника м.ТекстильщикиБозунов Алексей Викторович
Детский дерматолог, детский миколог
Смолева Мария Борисовна
Детский дерматолог высшей категории, детский миколог, детский трихолог, детский косметолог
Королькова (Симонович) Полина Аскольдовна
Детский дерматолог, детский трихолог, детский миколог
Зуева Ксения Михайловна
Детский дерматолог II категории, детский миколог, детский трихолог
Рязанцев Вячеслав Викторович
Детский дерматолог, детский миколог, к. м.н.
м.н.
Чекрыгина Марина Вячеславовна
Детский дерматолог, детский миколог, врач высшей категории. Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Записаться на прием Детская клиника м. Молодежная
МолодежнаяКамурзаева Мадина Батарбековна
Детский дерматолог, детский миколог
Дидорук Виталий Александрович
Детский дерматолог, детский миколог
Догов Альберт Мухамедович
Детский дерматолог, детский миколог, детский трихолог
Громов Михаил Сергеевич
Детский дерматолог, детский миколог
Аршинова Дарья Юрьевна
Детский аллерголог-иммунолог, детский дерматолог, детский миколог
Гаранина Ирина Юрьевна
Детский дерматолог, детский миколог, детский трихолог, врач I категории
Записаться на прием Детская клиника м. Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. КраснаяЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.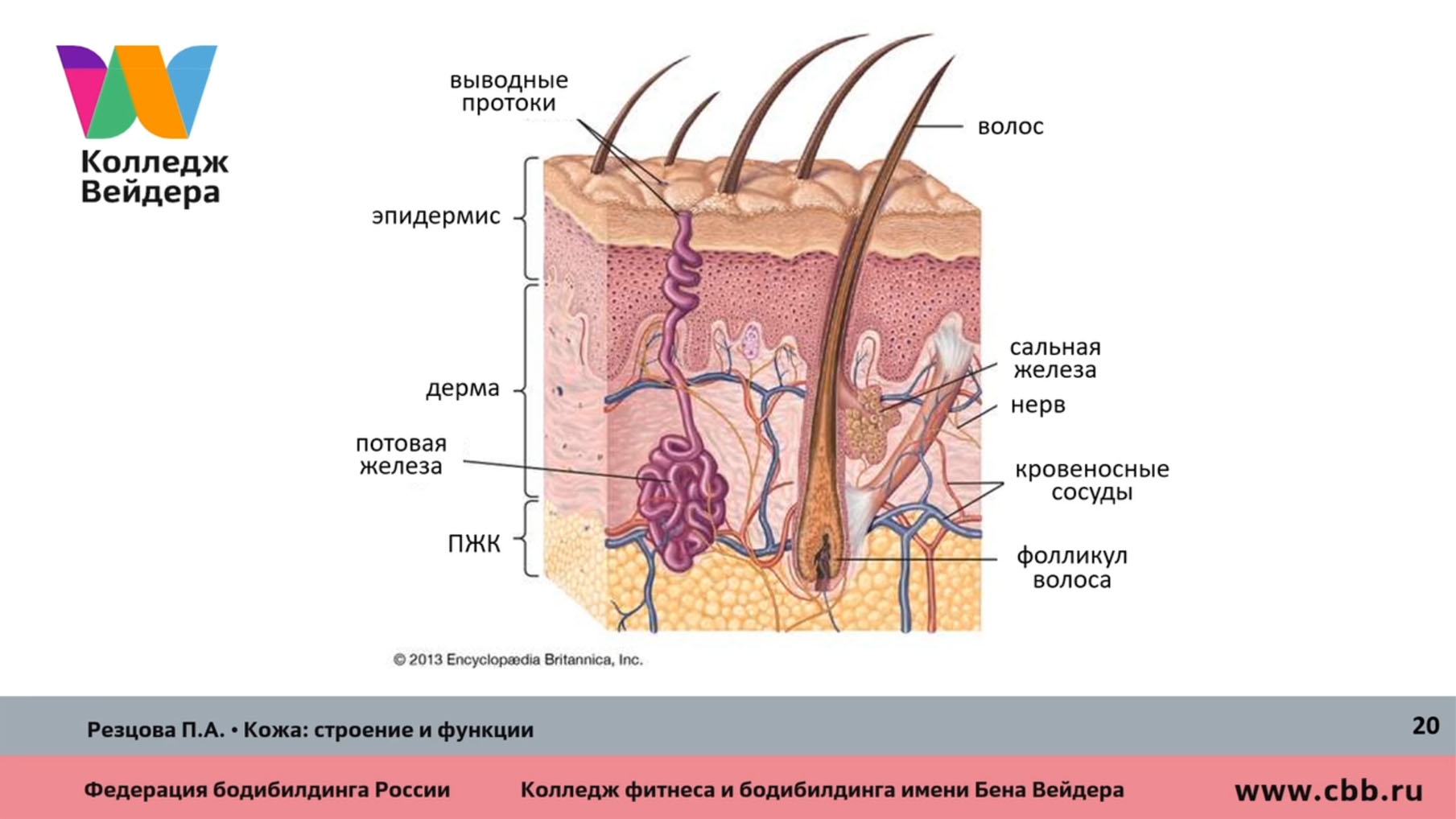
Самоубийство клеток: почему загар опасен и как загорать, чтобы не сгореть
- Леонид Лунеев
- Би-би-си
Автор фото, Getty Images
Отсидевшие свое в карантине, бледные и изголодавшиеся по солнцу люди начинают вылезать на улицы, лужайки и, если повезет, на пляжи, чтобы насладиться солнечными лучами и приобрести первый, желательно бронзовый, но куда чаще — красный загар. Или попросту — сгореть.
Всем знакомо это неприятное жжение и зуд, которые возникают после первых же часов пребывания под воздействием солнечного облучения. Да, на первый взгляд это совсем не страшно, да и почему бы не потерпеть, ведь наградой будет кожа шоколадного оттенка (опять же, если повезет, и она раньше не слезет с вас, превратив в не самого изящного леопарда).
К тому же говорят ведь, что солнечные ванны — это полезно, что ультрафиолет убивает микробы, помогает организму вырабатывать витамин D, настраивает циркадные ритмы. Все это верно, но ведь не зря это называют радиацией. На самом деле это ничто иное как солнечный ожог, который причиняет организму огромный вред на клеточном уровне.
Все это верно, но ведь не зря это называют радиацией. На самом деле это ничто иное как солнечный ожог, который причиняет организму огромный вред на клеточном уровне.
Горячий привет из космоса
Автор фото, Getty Images
Солнечный свет — это электромагнитные волны, и после того, как они преодолели космическое пространство и земную атмосферу, мы в конечном итоге получаем два вида ультрафиолетового излучения: ближний УФ-А (в английской терминологии UVA) и средний УФ-Б (UVB). (Есть еще дальний и экстремальный ультрафиолет, но эти лучи практически полностью задерживаются атмосферой).
Лучи UVA, скорее всего, не вызовут у вас ожога, но они проникнут глубоко под кожу и со временем такое облучение даст накопительный эффект в виде дряблой кожи.
Лучи UVB несут в себе больше энергии, и их воздействие проявится немедленно в виде покраснения и зуда.
Ощутить каждой клеточкой
Автор фото, Getty Images
В целом ультрафиолетовое излучение повреждает кожу, нанося удар по молекулам ДНК, белков, жира и так далее. Когда эти молекулы поглощают слишком много солнечной энергии, нарушаются внутримолекулярные связи, меняется молекулярная структура, и ранее устойчивые клетки, в которых молекулы имели определенную форму и выполняли конкретные задачи, идут вразнос. Это может привести к тому, что ломается код ДНК, и перестают вырабатываться необходимые белки.
Когда эти молекулы поглощают слишком много солнечной энергии, нарушаются внутримолекулярные связи, меняется молекулярная структура, и ранее устойчивые клетки, в которых молекулы имели определенную форму и выполняли конкретные задачи, идут вразнос. Это может привести к тому, что ломается код ДНК, и перестают вырабатываться необходимые белки.
К счастью, у каждой клетки имеется целая армия молекул-автокорректировщиков, которые могут вмешаться и починить разрушенный участок ДНК.
К сожалению, при активном облучении всего кожного покрова, автокорректировщики физически не успевают справляться с повреждениями таких масштабов.
Если повреждения клетки стали критическими, она запускает механизм апоптоза, или самоубийства. Звучит сурово, но без этого в вашей коже накопится слишком много клеток-калек, и кожа перестанет выполнять свои функции — с весьма печальными последствиями для всего организма.
Тут возникает своеобразный замкнутый круг: код на самоуничтожение заложен в вашей ДНК, но если именно этот отдел ДНК поврежден, или избежал починки, то апоптоз не будет запущен, и клетка начнет расти бесконтрольно. Именно так часто и возникают раковые образования — карциномы.
Естественная реакция
Автор фото, Getty Images
Вы наверняка замечали, что воспаление и зуд наступают не сразу, а через пару часов пребывания под лучами солнца. Это происходит потому, что процесс самоубийства поврежденных клеток запускается не сразу: сначала они накапливаются в вашей коже, затем в действие вступает иммунная система, зато потом…
Белые кровяные тельца устремляются к тем участкам кожи, где скопились мертвые и гибнущие клетки, они начинают активно чистить организм от фрагментов погибших клеток. Ваши капилляры раздуваются, начинают пропускать через стенки жидкость: это естественный процесс, но ваша кожа при этом краснеет, чешется и болит.
Проходит несколько часов, уборка завершается, и все приходит в норму, только в вашей коже запускается процесс выработки меланина — пигмента, который отвечает за блокировку ультрафиолетовых лучей и придает вашей коже тот самый желанный загар.
Как загар приобрести и здоровье соблюсти?
Автор фото, Getty Images
Конечно, солнечный ожог вас не убьет, по крайней мере сразу. Ведь каждый раз, когда вы обгораете на солнце, ваши клетки серьезно страдают от солнечной радиации, причем на уровне ДНК, и рано или поздно это может привести к раковым заболеваниям.
Так что же, совсем не загорать? Нет, почему же, просто все нужно делать в меру. Если вы знаете, что быстро сгораете на солнце, или только что приехали на курорт и распугиваете окружающих своими бледными телесами, в первые дни постарайтесь надевать рубашку или платье с длинными рукавами, солнечные очки и шляпу с широкими полями.
Понятно, что полностью спрятаться от солнца у вас не получится, да это и не нужно, ведь существуют еще и солнцезащитные кремы. Обычно они делятся по SPF-факторам от 15 до 50 или даже 75, защищая кожу на 95-99,5% как минимум на полчаса от обоих типов ультрафиолетовых лучей.
Автор фото, Getty Images
При этом, разумеется, необходимо тщательно покрывать кремом всю поверхность кожи, дожидаться, пока он хорошо впитается, возобновлять покрытие каждые два часа, а если вы решили искупаться (многие отмечают, что в воде загар хватает вас сильнее и быстрее), то убедитесь, что ваш крем — водостойкий.
Если вы будете соблюдать все эти элементарные в общем-то требования, то скорее всего приобретете отличный ровный загар без неприятных сопутствующих ощущений и главное — без долгосрочного ущерба для здоровья.
Тематика прав человека для старших классов начальной школы и младших и старших классов средней школы — Азбука преподавания прав человека в школе
Глава III
Тематика прав человека для старших классов начальной школы и младших и старших классов средней школы
Дискриминация
2. Дискриминация по цвету кожи или расовой принадлежности
Расизм — это вера в то, что существуют группы людей с особыми (обычно физическими) характерными чертами, которые ставят их в более высокое или более низкое положение по отношению к другим. Проявления расизма могут быть не только открытыми, как, например, отношение к людям в зависимости от их расы или цвета кожи, но и скрытыми, когда общество в отношении к каким-либо своим группам систематически руководствуется каким-либо дискриминационным мнением.
Расистское поведение порождает расовую дискриминацию с ее очевидными отрицательными последствиями — от простого пренебрежения или игнорирования тех, кто считается иным или низшим существом, до более ярко выраженных форм преследования, эксплуатации или изоляции.
Полезным источником для изучения является Международная конвенция о ликвидации всех форм расовой дискриминации (МКЛРД).
Цвет кожи — это один из самых произвольных способов проведения различий между людьми, который когда-либо придумало человечество. В качестве упражнения предложите учащимся спроектировать многорасовое общество, в котором им суждено жить, не зная заранее, каким будет цвет их кожи.
Нерасистский класс
Существует много способов сделать класс таким местом, где принимается и приветствуется многорасовость. На реакцию учащихся влияют культурные факторы, т.е. насколько легко они идут на зрительные контакты, насколько восприимчивы они к методам группового обучения, умеют ли разыгрывать сценки или рассказывать истории. Если в классе возникает конфликт на расовой почве, разберите его, не оставляйте его без внимания. Расскажите детям, как распознать поведение, которое может усиливать расизм. Изучите опыт известных людей, которые боролись против дискриминации, исследуйте вклад народов всех стран мира в общую сокровищницу знаний и опыта человечества. Составьте учебную программу с максимально возможным учетом многообразия культур. Попросите родителей, родственников или друзей помочь вам в этом деле.Пригласите людей других рас или цвета кожи, активно участвующих в жизни общины, рассказать классу о том, что они делают. (Статьи 1, 2 ВДПЧ; статья 2 КПР)
Анатомия кожи | Практикующий по месту жительства
Кожа состоит из трех основных слоев: эпидермиса, дермы и подкожного слоя. Самый внешний слой эпидермиса — это роговой слой (SC), обычно называемый «кожным барьером», который состоит из уплощенных мертвых клеток кожи, которые отрываются каждые две недели или около того (см. Рисунок 2). Из трех основных слоев кожи именно SC обеспечивает защиту и служит важнейшей первой линией защиты кожи.
Ключевые моменты
- SC действует как барьер
- Кожа ребенка не созревает при рождении и продолжает развиваться в течение первого года жизни
- Кожа ребенка SC тоньше и проницаема, чем у взрослых
- Кожа ребенка теряется поливается быстрее, чем у взрослых
- Детская кожа нуждается в особом — и ином — уходе по сравнению с кожей взрослого
- В течение первого года жизни увлажненность кожи ребенка выше и более вариабельна, чем у взрослых, но со временем снижается
- Сохранение здоровья и целостности кожного барьера младенца имеет решающее значение; известно, что разрушение СК может привести к атопическому дерматиту, который может вызвать другие аллергии.
Чем кожа ребенка отличается от кожи взрослого человека?
Кожа младенцев физиологически отличается от кожи детей старшего возраста и взрослых по структуре, составу и функциям.При рождении кожа ребенка претерпевает резкий переход от водной среды к сухой земной среде. После рождения и с течением времени кожа новорожденного продолжает развиваться.
Кожа ребенка структурно отличается от кожи взрослого; клетки меньше, а волокна коллагена тоньше ». Согласно недавним клиническим данным, SC у младенца на 30%, а эпидермис младенца на 20% тоньше, чем у взрослых. 12 Следовательно, кожа ребенка более проницаема и более склонна к сухости, чем кожа взрослого Кроме того, отношение поверхности тела ребенка к объему / весу выше, чем у взрослых, «что увеличивает уязвимость кожи ребенка к нанесенным веществам и воздействию солнца.
Не только размеры детской кожи отличают ее от взрослой. Состав детской кожи также отличается от кожи взрослого человека, поскольку она содержит меньше естественных увлажняющих факторов (NMF), меньше липидов и меньше меланина. Меньшее количество NMF в детской коже может способствовать более быстрой десорбции воды.
Кожа ребенка также имеет более высокий уровень pH, чем кожа взрослого человека, что является еще одним признаком того, что кожный барьер ребенка менее зрелый, чем кожа взрослого. В клиническом исследовании с участием большого количества новорожденных было обнаружено, что средний pH кожи составляет 6.34 сразу после рождения. В течение четырех дней pH снизился в среднем до 4,95, а между 7 и 30 днями он снизился до 4,7.15. Кислая природа кожи важна, потому что она обладает антимикробными свойствами, которые заставляют кожу сопротивляться колонизации вредными бактериями; он также буферизует активность протеаз, тех ферментов, которые разрушают корнеодесмосомы (держатели клеток кожи). Следовательно, более высокий pH способствует ослаблению кожного барьера.
Эти различия в структуре и составе приводят к различиям в функции кожи как барьера.Одним из основных показателей кожного барьера является скорость трансэпидермальной потери воды (TEWL). Кожа ребенка имеет более высокий уровень TEWL, чем кожа взрослого14. Кроме того, свойства обработки воды, такие как абсорбция и десорбция, различаются. Таким образом, хотя детская кожа способна впитывать больше воды, чем кожа взрослого, она теряет воду быстрее14. Мы предполагаем, что эти различия делают кожу ребенка более склонной к сухости, а по мере развития иммунной системы ребенка увеличивается вероятность развития раздражений и инфекций.
По этим причинам кожа ребенка более уязвима для окружающей среды, чем кожа взрослого, и если за ней не ухаживать должным образом, кожа становится восприимчивой к сухости, таким состояниям, как атопический дерматит, пеленочный дерматит или даже инфекции.
Когда кожа ребенка становится зрелой?
Представление о том, что развитие кожи происходит только во время беременности и что орган является полностью зрелым и способным выполнять все свои функции, было подвергнуто сомнению и пересмотрено.16 Сегодня ученые понимают, что детская кожа продолжает развиваться и изменяться в течение первых лет жизни. жизнь.Когда дело доходит до созревания кожи, ученые особенно внимательно изучили, как функционирует детская кожа по сравнению со взрослой кожей, особенно функцию водного барьера SC. Низкие значения TEWL указывают на хорошую барьерную функцию, в то время как высокие значения связаны с нарушением или плохим барьером, например, при заболеваниях с аномалиями кожного барьера (например, атопический дерматит или псориаз) .16 Клинические исследования показывают, что частота TEWL наиболее высока у молодых младенческие возрастные группы (3-6 месяцев) и продолжают демонстрировать более высокие уровни, чем зрелая кожа в течение первого года жизни.’
Почему важен sc?
Кожа — первая линия защиты младенцев. Он действует как барьер от внешних патогенов, раздражителей и аллергенов, а также от воздействия окружающей среды, тем самым защищая организм от инфекций и болезней. Для младенцев, которые все еще развивают свою иммунную систему, здоровый кожный барьер играет жизненно важную роль в сохранении их благополучия.
Строение ТЦ можно сравнить с кирпичной стеной. Клетки кожи — это «кирпичи», липидные слои — «строительный раствор», а корнеодесмосомы внутри СК — «железные стержни» для поддержки (см. Рисунок 3).Именно эта «стена» СК действует как барьер, защищающий организм от внешней среды.
Примерно 40 лет назад ученые считали, что SC более или менее биологически неактивен — действует как инертный пластиковый лист, который защищает нижние слои кожи. Однако недавние исследования показали, что кожный барьер подвергается как химической, так и биологической активности, которая либо ослабляет защитные элементы в «кирпичной стене», либо укрепляет ее.
Как нарушение кожного барьера влияет на младенцев?
Атопический дерматит означает воспаление кожи по неизвестной причине.Ученые обнаружили, что генетические изменения увеличивают активность протеаз, вызывая преждевременное разрушение кожного барьера. Факторы окружающей среды, такие как пылевые клещи или мыло, также играют роль в ослаблении кожного барьера. Когда барьер разрушен, в него могут проникнуть загрязнители и вызвать воспаления, аллергию или другие заболевания. Сломанный барьер также позволяет воде уходить, делая кожу сухой на ощупь. Младенцы рождаются с более тонким SC, чем у взрослых, что делает младенцев более уязвимыми для атак со стороны внешних факторов окружающей среды (например, бактерий, аллергенов, пылевых клещей).
Рисунок 3: Модель кирпичной стены кожного барьера. Клетки кожи аналогичны кирпичикам, а липидные слои аналогичны цементу. В высоких кирпичных стенах через отверстия в кирпичах пропускают железные стержни, чтобы придать стене большую прочность. эти железные стержни аналогичны корнеодесмосомам, которые скрепляют клетки кожи вместе. (По материалам Cork MJ и др. [17])Здоровая кожа имеет значение — Как заботиться о коже для детей
Вы можете повредить свою кожу
Повредить кожу несложно.Поэтому будьте осторожны, когда делаете что-либо, что может повредить ему (например, используете острые инструменты, работаете во дворе или занимаетесь спортом). Порезы, неровности и царапины — нормальная часть жизни. Было бы не очень весело, если бы вы попытались их полностью избегать. Но разумно носить подходящее защитное снаряжение, например перчатки, длинные рукава, наколенники и налокотники или шлемы.
Будьте очень осторожны, когда вы находитесь рядом с горячим предметом, который может обжечь кожу. Ожоги, в том числе солнечные, могут быть очень болезненными и зажить долго.Ожоги также могут легко заразиться. Иногда ожоги оставляют шрамы и необратимо повреждают кожу. Если вы помогаете на кухне, не забудьте использовать подставки под горячее или надеть прихватки, чтобы защитить руки, когда вы берете что-нибудь горячее.
Что делать при травме кожи
Если вы получили порез или царапину, немедленно промойте их теплой водой с мылом и наложите повязку, чтобы защитить их, пока они заживут. Это не дает грязи и микробам попасть в рану и вызвать инфекцию.Если вы соприкоснулись с таким растением, как ядовитый плющ, немедленно вымойте кожу и одежду. Если у вас появится сыпь, спросите своего фармацевта о лекарствах, отпускаемых без рецепта. В случае сильной сыпи вам, возможно, потребуется обратиться к врачу.
Что делать при укусах насекомых
Остерегайтесь укусов насекомых. Старайтесь не царапать их, потому что они могут заразиться. Как можно больше прикрывайте кожу, когда будете в лесу, в высокой траве или в других местах, где могут быть клещи (маленькие восьминогие насекомые).Лучше носить одежду светлого цвета, чтобы вы могли увидеть клещей, прежде чем они успеют укусить. Некоторые клещи могут переносить микробы, от которых вы можете заболеть. Если вы обнаружили клеща, прикрепленного к вашей коже, попросите взрослого, которому вы доверяете, помочь вам удалить его.
Кожные болезни
Кожа поражается множеством болезней. Некоторые, такие как витилиго (vit-ill-EYE-go), вызывают потерю естественного цвета кожи, а некоторые, такие как очаговая алопеция (al-oh-PEE-shah ar-ee-AH-tah), могут вызывать выпадение волос. Другое кожное заболевание, такое как буллезный эпидермолиз (ep-ee-der-MOL-eh-sis bull-O-sa), может вызывать болезненные волдыри.Псориаз (suh-RYE-uh-sis) может вызывать зудящие, чешуйчатые красные пятна. Обратитесь к врачу, если считаете, что у вас кожное заболевание.
Угри
Большинство подростков болеют кожным заболеванием, которое называется акне (AK-nee). Черные точки и прыщи могут смущать вас и заставлять вас плохо думать о своей внешности, но имейте в виду, что почти каждый в какой-то момент заболевает ими. Акне обычно не является серьезным заболеванием, но в тяжелых случаях могут образоваться шрамы, которые останутся на долгие годы.
Есть много ложных представлений о том, что вызывает прыщи.
Акне вызывается бактериями ( Propionibacterium acnes , часто сокращенно до P. acnes и произносится как P. AK-nees), которые обитают на коже каждого человека. Иногда фолликулы (FALL-lick-els) в коже, где растут волосы, забиваются маслом и омертвевшими клетками кожи, и бактерии процветают. Тогда это пятно на коже может стать болезненным, опухшим, красным и горячим. В конце концов стенки фолликула разрушаются, и масло, клетки кожи и бактерии попадают на близлежащую кожу, и образуется прыщ.
Есть много ложных представлений о том, что вызывает прыщи. Часто винят в этом шоколад и жирную пищу, но у большинства людей продукты, вероятно, не оказывают сильного воздействия на прыщи. Еще один распространенный миф — грязная кожа вызывает прыщи. Но черные точки и другие угри не вызваны грязью. Стресс также не вызывает прыщей, но для людей с прыщами стресс может усугубить ситуацию.
Если вас действительно беспокоят прыщи, попросите родителей пойти к врачу. Если ваши прыщи не очень тяжелые, ваш семейный врач может прописать вам лекарства, которые помогут их вылечить.Или вы можете обратиться к врачу, который лечит только кожу. Эти врачи известны как дерматологи (dur-muh-TOL-uh-jists). У дерматологов есть ряд хороших методов лечения прыщей.
Изображение, определение, функции и состояние кожи
Источник изображения
© 2014 WebMD, LLC. Все права защищены.
Кожа — самый большой орган тела, его общая площадь составляет около 20 квадратных футов. Кожа защищает нас от микробов и непогоды, помогает регулировать температуру тела и дает возможность ощущать прикосновение, тепло и холод.
Кожа состоит из трех слоев:
- Эпидермис, самый внешний слой кожи, обеспечивает водонепроницаемость и придает оттенок нашей коже.
- Дерма под эпидермисом содержит прочную соединительную ткань, волосяные фолликулы и потовые железы.
- Более глубокая подкожная ткань (гиподерма) состоит из жира и соединительной ткани.
Цвет кожи создается специальными клетками, называемыми меланоцитами, которые производят пигмент меланин. Меланоциты расположены в эпидермисе.
Состояние кожи
- Сыпь: почти любое изменение внешнего вида кожи можно назвать сыпью. Большинство высыпаний возникает в результате простого раздражения кожи; другие являются результатом медицинских условий.
- Дерматит: общий термин для обозначения воспаления кожи. Атопический дерматит (разновидность экземы) — наиболее распространенная форма.
- Экзема: воспаление кожи (дерматит), вызывающее зудящую сыпь. Чаще всего это связано с гиперактивностью иммунной системы.
- Псориаз: аутоиммунное заболевание, которое может вызывать различные кожные высыпания.Серебряные чешуйчатые бляшки на коже — самая распространенная форма.
- Перхоть: чешуйчатое состояние кожи головы может быть вызвано себорейным дерматитом, псориазом или экземой.
- Угри: самое распространенное кожное заболевание, угри поражают более 85% людей в какой-то момент жизни.
- Целлюлит: воспаление дермы и подкожных тканей, обычно вызванное инфекцией. Обычно возникает красная, теплая, часто болезненная кожная сыпь.
- Абсцесс кожи (фурункул или фурункул): локализованная кожная инфекция приводит к скоплению гноя под кожей.Некоторые абсцессы должны быть вскрыты и дренированы врачом для излечения.
- Розацеа: хроническое заболевание кожи, вызывающее красную сыпь на лице. Розацеа может выглядеть как акне, и это плохо изучено.
- Бородавки: вирус поражает кожу и вызывает чрезмерный рост кожи, в результате чего образуется бородавка. Бородавки можно лечить дома химическими веществами, изолентой, замораживанием или удалять врачом.
- Меланома: самый опасный вид рака кожи, меланома, возникающая в результате солнечного воздействия или других причин.Биопсия кожи может выявить меланому.
- Базальноклеточная карцинома: наиболее распространенный тип рака кожи. Базальноклеточная карцинома менее опасна, чем меланома, потому что она растет и распространяется медленнее.
- Себорейный кератоз: доброкачественное, часто зудящее образование, которое выглядит как «прилипшая» бородавка. Себорейный кератоз может быть удален врачом, если он беспокоит.
- Актинический кератоз: твердый или чешуйчатый бугорок, образующийся на коже, подвергшейся воздействию солнца. Актинический кератоз иногда может прогрессировать до рака.
- Плоскоклеточная карцинома: распространенная форма рака кожи, плоскоклеточная карцинома может начаться с незаживающей язвы или аномального роста. Обычно развивается на участках, подверженных воздействию солнечных лучей.
- Герпес: вирусы герпеса HSV-1 и HSV-2 могут вызывать периодические волдыри или раздражение кожи вокруг губ или половых органов.
- Крапивница: внезапно возникающие красные зудящие пятна на коже. Крапивница обычно возникает в результате аллергической реакции.
- Разноцветный лишай: доброкачественная грибковая инфекция кожи создает на коже бледные участки со слабой пигментацией.
- Вирусный экзантам: многие вирусные инфекции могут вызывать красную сыпь на больших участках кожи. Это особенно часто встречается у детей.
- Опоясывающий лишай (опоясывающий герпес): вызванный вирусом ветряной оспы, опоясывающий лишай представляет собой болезненную сыпь на одной стороне тела. Новая вакцина для взрослых может предотвратить опоясывающий лишай у большинства людей.
- Чесотка: Крошечные клещи, проникающие в кожу, вызывают чесотку. Сильно зудящая сыпь на перепонках пальцев, запястий, локтей и ягодиц типична для чесотки.
- Стригущий лишай: грибковая инфекция кожи (также называемая опоясывающим лишаем).Характерные кольца, которые он создает, не являются следствием червей.
Создание волосатой кожи человека: не так просто, как вы думаете
Впервые исследователи создали искусственную кожу человека, на которой растут волосяные фолликулы и нервные клетки (красные). (Изображение: Джинюн Ли, организация «Бостонская детская») Ключевые выводы
· Ученые создали первую культивированную кожу человека, на которой растут волосы, покрытые жировыми и нервными клетками.
· Возможные области применения: лечение ожогов, тестирование лекарств и косметики.
· Разработанная система органоидов кожи является подтверждением концепции создания других органоидов человека, таких как внутреннее ухо.
Более 40 лет ученые и коммерческие компании воссоздают кожу человека в лабораториях по всему миру. Тем не менее, у всех этих продуктов отсутствует важный аспект нормальной кожи — волосы.
Согласно новому исследованию, культивированные клетки кожи человека, покрытые жиром и нервами и способные давать рост волос, стали реальностью. Достижение представляет собой более чем пятилетнее исследование, начатое в лаборатории доктора философии Карла Келера (затем в Медицинской школе Университета Индианы) и завершенное в новой лаборатории Келера в Бостонской детской больнице в отделениях отоларингологии, улучшения коммуникации, пластики и пластики. исследования оральной хирургии.Этот метод представлен в статье, опубликованной в журнале Nature .
Карл Келер«В этой последней работе мы открыли способ выращивания обоих слоев кожи человека вместе», — говорит Келер, имея в виду верхний и нижний слои кожи человека (эпидермис и дерму соответственно). «Эти клетки разговаривают друг с другом в культуре органоидов кожи — или кожи в созданной нами посуде — и дают ростки волосяных фолликулов, сопровождаемых жировыми и нервными клетками».
Сделав это открытие еще дальше, команда трансплантировала человеческую волосатую кожу мышам.В конце концов, у мышей на месте трансплантации прорастали человеческие волосяные фолликулы. Потенциальные применения новой техники включают тестирование косметики и лекарств, а также лечение ожогов и многое другое.
Кожа в блюде с мини-органами
Кожа, которую люди делают в блюде, никогда не имеет миниатюрных органов или придатков, таких как волосяные фолликулы или потовые железы, встроенных в кожу. Эти мини-органы важны для регуляции тепла, ощущения прикосновения и внешнего вида.
В 2018 году команда опубликовала документ, показывающий, что они могут создавать волосатую кожу из стволовых клеток мыши.Чтобы создать клетки волосистой кожи человека, команда начала с индуцированных человеком плюрипотентных стволовых клеток, которые представляют собой клетки кожи взрослого человека, которые возвращаются к эмбриональной форме.
«Итак, мы применили смесь факторов роста и малых молекул, своего рода рецепт приготовления плюрипотентных стволовых клеток человека», — говорит Келер.
Джиюн ЛиКоманда впервые заметила совместное развитие эпидермиса кожи и дермы. Взаимодействие и передача сигналов между двумя тканевыми слоями привели к отрастанию волосяных фолликулов на 70-й день, что хорошо согласуется со сроками развития волос у плода человека.«Удивительно, что время нормального развития кожи так хорошо сохраняется в блюде», — добавляет Джиюн Ли, доктор философии, первый автор статьи и научный сотрудник отделения отоларингологии Boston Children’s.
Помимо роста волос, органоиды производят жировые и мышечные клетки кожи, а также нервы, аналогичные тем, которые обеспечивают ощущение прикосновения. «Жир — незамеченный герой кожи, и недавние исследования показывают, что он играет решающую роль в заживлении ран», — говорит Ли.Органоиды также производят клетки Меркеля, специализированные чувствительные к прикосновению клетки кожи, которые также были причастны к заболеваниям, таким как карцинома из клеток Меркеля. «Включение этих других типов клеток, вероятно, расширяет возможности использования модели органоидов кожи для исследования сенсорных расстройств и рака», — добавляет она.
У мышей выросли пигментированные человеческие волосы
Чтобы проверить, работает ли методика на живом животном, команда культивировала органоиды в течение более четырех месяцев, а затем имплантировала их на спину мышей, специально разработанных для предотвращения отторжения трансплантатов.«Мы заметили, что в течение месяца на месте трансплантации выросли крошечные каштановые волоски», — объясняет Ли. «Это удивительно показало нам, что пигментные клетки также развиваются в органоидах».
У мышей, которым была пересажена искусственная человеческая кожа, выросли пигментированные человеческие волосы (Источник: Джинюн Ли, Boston Children’s)Они сравнили пересаженную кожу с образцами кожи взрослого человека, наблюдая несколько уникальных особенностей человеческой кожи в трансплантатах. Один из них включает в себя «выступы» или впадины в волнистой структуре человеческого эпидермиса, которые помогают закрепить его в кожных оболочках.А в пересаженных волосах образовались сложные сальные железы, которые вырабатывают кожный жир — натуральное масло, смазывающее человеческую кожу.
Неожиданное и случайное открытие
Это новое открытие в буквальном смысле является результатом работы, которую Келер начал в Университете Индианы, работая над системой перепросмотра внутреннего уха. Его целью в то время было создание клеток, которые воспринимают слуховые стимулы — звук — для моделирования нарушений слуха и тестирования генной терапии нарушений слуха и равновесия.
Там он манипулировал индуцированными человеком плюрипотентными стволовыми клетками с помощью того же коктейля из химических веществ и белков, который используется во время нормального эмбрионального развития, направляя их к тому, чтобы они стали структурами внутреннего уха.
При разработке этой техники, поскольку клетки внутреннего уха отращивались на раннем этапе развития, команда обнаружила, что кожная ткань образуется как побочный продукт.
«Это было удивительно, и мы сначала пытались избавиться от кожной ткани, думая, что это надоедливая, не нацеленная ткань, как сорняк в саду», — вспоминает Келер.«Как только мы увидели научную ценность выращивания волосистой кожи в посуде, мы изменили тактику, пытаясь устранить органоиды внутреннего уха в пользу роста кожи».
В своих попытках очистки они обнаружили, что кожная ткань содержит слои кожи, эпидермиса и дермы. В культуре на коже образовывались растущие волосяные фолликулы.
Доказательство концепции
Перенести любые исследования на мышах на людей — это долгий путь. «Но мы думаем, что разработали доказательство концепции, показывающей, что клетки интегрируются в кожу и образуют растущие волосяные фолликулы», — говорит Келер.
Команда надеется, что они смогут использовать эту технологию для засеивания раневых лож с культивированной кожей для восстановления кожи, например, в случае обширных ожогов или шрамов. И хотя может возникнуть соблазн думать о таком подходе как о «лекарстве» от облысения, Келер предупреждает, что впереди еще много проблем. «Теперь у нас есть метод, позволяющий генерировать почти неограниченное количество волосяных фолликулов для трансплантации», — говорит он. «Но иммунное отторжение является серьезным препятствием, и создание фолликулов, адаптированных к индивидуальным потребностям человека, будет невероятно дорогостоящим и займет год или больше.«Для решения этих задач команда работает над способами ускорения разработки блюд, конструирует органоиды, чтобы избежать иммунного обнаружения, или производить аналогичные органоиды кожи из клеток, полученных от взрослых пациентов.
Авторы этой статьи: Джиюн Ли и Мэтью Стейнхарт из Бостонской детской больницы; Сайрус Раббани, Хонгю Гао, Закари Пфлум, Александр Ким, Юньлун Лю и Таха Шипчандлер из Медицинского факультета Университета Индианы; и Бенджамин Вудрафф и Стефан Хеллер из Стэнфордского университета.
Поддержку этому проекту оказывают Национальный институт артрита, скелетно-мышечных и кожных заболеваний (NIAMS), Фонд Ральфа У. и Грейс М. Шоуолтер, Институт клинических и трансляционных наук Индианы и Центр биомедицинских исследований Индианы. Инновация .
Подробнее об исследованиях отоларигнологии
Объяснение кожи — канал «Лучшее здоровье»
Кожа — самый большой орган человеческого тела.Он мягкий, чтобы можно было двигаться, но все же достаточно жесткий, чтобы противостоять разрыву или разрыву. Он различается по текстуре и толщине от одной части тела к другой. Например, кожа на губах и веках очень тонкая и нежная, а кожа на ступнях ног толще и тверже. Наша кожа — хороший показатель нашего общего здоровья. Если кто-то болен, это часто проявляется на его коже.
Функции кожи
Кожа — один из наших самых универсальных органов. Некоторые из различных функций кожи включают:- Водонепроницаемое покрытие для всего нашего тела
- Первая линия защиты от бактерий и других организмов
- Система охлаждения через пот
- Орган чувств, который дает нам информацию о боли и удовольствии , температура и давление.
Эпидермис
Кожа, которую вы видите, называется эпидермисом. Это защищает более нежные внутренние слои. Эпидермис состоит из нескольких «пластов» клеток. Нижний лист — это место, где создаются новые клетки эпидермиса. По мере того, как старые омертвевшие клетки кожи удаляются с поверхности, на их место выталкиваются новые. Эпидермис также содержит меланин — пигмент, придающий коже ее цвет.Дерма
Под эпидермисом находится дерма. Он состоит из эластичных волокон (эластина) для эластичности и белковых волокон (коллагена) для прочности.Дерма содержит потовые железы, сальные железы, волосяные фолликулы, кровеносные сосуды и нервы.Подкожный слой
Подкожный слой — это слой жира, расположенный непосредственно под дермой. Обеспечивает теплоизоляцию и механическую защиту. Придает гладкость и контур нашему телу. Жировой жир, хранящийся в подкожной клетчатке, является источником энергии.Железы и кровеносные сосуды в коже
Дерма хорошо снабжена кровеносными сосудами. В жаркую погоду или после тренировки эти кровеносные сосуды расширяются, отводя тепло тела к поверхности кожи.Пот выходит из потовых желез и испаряется с кожи, унося с собой тепло. Если температура низкая, эти кровеносные сосуды в дерме сокращаются, что помогает сократить потери тепла. Сальные железы в дерме выделяют кожный жир для смазки кожи.
Волосы, ногти и кожа
Волосы и ногти производятся клетками эпидермиса. Отсутствие полного покрытия волос на теле делает человеческую кожу очень отличной от кожи любого другого животного.Волосы состоят из белка, называемого кератином. Количество волос на теле варьируется от места к месту. Безволосые участки включают губы, ладони и ступни. Самые волосатые участки включают кожу головы, лобок и подмышки у обоих полов, а также лицо и грудь у мужчин. Ногти состоят из клеток кожи, но токоведущими частями являются только ногтевое ложе и матрица ногтя под кутикулой. Сам ноготь состоит из мертвых клеток.
Нервы в коже
И дерма, и эпидермис имеют нервные окончания.Они несут информацию о температуре, ощущениях (удовольствие или боль) и давлении. В одних областях этих нервов больше, чем в других, например на кончиках пальцев.Общие кожные проблемы
Некоторые общие кожные проблемы включают:- Акне — вызванные гормонами
- Дерматит — воспаление кожи с множеством различных триггеров
- Грибковые инфекции — такие как микоз (микоз стопы)
- Рак кожи — от длительное воздействие солнечных ультрафиолетовых (ультрафиолетовых) лучей
- Солнечный ожог — радиационный ожог от солнечных ультрафиолетовых лучей
- Бородавки — вызванные вирусом.
Где получить помощь
Для детей — Мой дерматолог
Факты о коже
Узнайте несколько забавных фактов о коже для детей. Кожа людей и других животных может быть больше, чем просто физической линией защиты.
Ваша кожа выполняет важные функции, которые позволяют вам вести нормальный образ жизни, вы можете не замечать этого, но можете быть уверены, что ваша кожа выполняет свою часть работы по сохранению здоровья вашего тела. Читайте и наслаждайтесь следующими интересными фактами о коже.
Кожа — самый большой орган человеческого тела (орган — это группа тканей, которые работают вместе для выполнения функций в вашем теле, другие включают мозг, сердце и легкие).
Ваша кожа выполняет ряд различных функций, включая физическую защиту ваших костей, мышц и внутренних органов, защиту вашего тела от внешних болезней, позволяя вам чувствовать и реагировать на тепло и холод, а также использовать кровь для регулирования тепла вашего тела.
Слои кожи млекопитающих включают эпидермис, дерму и подкожный слой.
Внешний слой вашей кожи — это эпидермис, он наиболее толстый на ладонях и подошвах ног (толщина около 1,5 мм).
Подкожный слой (или гиподерма) — это самый глубокий слой вашей кожи, он не только хранит жир, но и содержит кровеносные сосуды, корни волосяных фолликулов и нервы.
Если кожа сильно повреждена, она может попытаться зажить, образуя рубцовую ткань. Рубцовая ткань отличается от нормальной кожной ткани, она часто кажется обесцвеченной, на ней отсутствуют потовые железы и волосы.
Цвет кожи человека зависит от количества пигмента меланина, производимого организмом. Небольшие количества меланина приводят к светлой коже, а большие — к темной.
Области, которые подвергаются повторяющемуся трению или давлению, могут образовывать жесткую толстую кожу, известную как мозоли. Типичные примеры мозолей можно увидеть на руках теннисистов и на кончиках пальцев гитаристов.
Большая часть пыли в вашем доме на самом деле представляет собой омертвевшую кожу.
У всех млекопитающих есть волосы на коже, даже если вам нелегко их увидеть.
Носороги защищены толстой кожей, глубиной от 1,5 до 5 см.
Хотя у белых медведей и белый, и прозрачный (прозрачный) мех, их кожа на самом деле черная.
У земноводных, например лягушек, уникальная кожа. Вместо того, чтобы пить воду, лягушки впитывают ее в свое тело через кожу.Они также используют свою кожу, чтобы поглощать около половины необходимого количества воздуха.
У змей гладкая, сухая кожа.
Ряд различных морских существ, таких как морские вши и ракушки, прикрепляются к коже китов, делая ее своим домом.
- Известно, что некоторые фрукты и овощи имеют «кожуру», например бананы, апельсины, яблоки и картофель.
Попробуй научные занятия для детей (сделай сам): М.Рейли, Кэтлин, Корнелл, Алексис: 9781619308015: Amazon.com: Книги
Похвала Исследуйте твердые тела и жидкости! Кэтлин М. Рейли
Научные книги и фильмы
++: Настоятельно рекомендуется
«Автор проделал выдающуюся работу, сделав концепции молекул и атомов понятными для учащегося начальной школы, и эти концепции имеют решающее значение для изучения. обсуждение плотности. Сложное содержание было разработано в логической последовательности, и в книге есть хороший поток идей и экспериментов.Эта книга — отличный ресурс для начальных классов естественных наук, изучающих формы материи ».
Всегда посередине
https://gpattridge.com/2019/06/26/the-human-body/
«Есть ли в доме будущий врач? Или, может быть, у вас есть кто-то заинтересованный в знании того, что происходит в фантастическом и часто принимаемом как должное человеческое тело. Это новое название от Nomad Press заполняет все детали с головы до ног. Даже взрослые узнают кое-что.. . . Это не сухой учебник. Вместо этого читателям понравится хороший баланс текста, рисунков и фотографий. Объяснения каждой области тела были самыми четкими описаниями, которые я когда-либо встречал, и идеально подходящими для целевой аудитории. . . . Что еще интереснее, так это специальные практические задания в конце каждой главы.
Получите фору этим летом из этой научно обоснованной книги для детей. Осенью вы опередите своих сверстников ».
Журнал школьной библиотеки
« Рейли сочетает факты о человеческом теле с упражнениями, чтобы создать полезную и привлекательную книгу по STEM.Начиная с сердечно-сосудистой системы и заканчивая репродукцией, генетикой, болезнями и иммунитетом, восемь глав предлагают информацию и проекты, которые направлены на удовлетворение. Проекты включают создание собственной съедобной клетки, создание собственных суставов и создание собственной модели наследования. Интересные задания легко решаются с помощью доступных материалов. Единичные трехпанельные мультфильмы, изображающие пешеходов, добавляют ясности легко читаемому тексту. Прилагаются обширный глоссарий, указатель и список ресурсов.В названии много иллюстраций, а видео связаны с помощью QR-кодов. ВЕРДИКТ Первая покупка для публичных и школьных библиотек. Прекрасные занятия для дома и в классе, которые привлекут внимание начинающих ученых «
Подключение к школьной библиотеке
» Эта книга приглашает читателей в интерактивный тур по человеческому телу, с восемью главами, охватывающими основные элементы сердечно-сосудистой, дыхательной и сердечно-сосудистой систем. пищеварительная, скелетно-мышечная, покровная, нервная, репродуктивная и иммунная системы.Книга представляет собой разговорный тон и наполнена иллюстрациями, фотографиями, диаграммами и комиксами, чтобы читатели были вовлечены в содержание. . . Учителя наук о жизни, здоровья или анатомии человека сочтут эту книгу подробным и интересным источником. Он также хорошо подходит для учащихся в виртуальной среде или на дому, которые оценят интерактивные элементы и идеи для экспериментов, которые они могут проводить самостоятельно. Рекомендуется «