Лечение акне новорожденных: Акне новорожденных
Акне у детей и подростков | #02/03
Акне относятся к числу самых распространенных поражений кожи и встречаются не только в дерматологической и косметологической практике.
С проблемой акне нередко сталкиваются врачи других специальностей (педиатры, неонатологи, гинекологи, эндокринологи), которые в ряде случаев принимают участие в обследовании и лечении таких пациентов. Иногда для принятия решений о прогнозе и выборе лечения требуется заключение различных специалистов.
Среди себорейных акне, связанных с гормональной стимуляцией, выделяют неонатальные, младенческие и ювенильные акне, а также акне взрослых. Неонатальные и ювенильные акне развиваются в периоды физиологической естественной гормональной перестройки, тогда как инфантильные акне и себорейные акне взрослых обусловлены патологическими изменениями секреции гипофизарных гонадотропинов, продукции андрогенов надпочечниками, гонадами или генетическими особенностями стероидного метаболизма в коже и чувствительностью андрогеновых рецепторов в клетках сально-волосяных структур кожи.
Неонатальные акне не представляют сложной задачи для врача, они скоротечны, спонтанно исчезают после элиминации фетоплацентарных гормонов. В первые дни после рождения под влиянием этих гормонов усилена секреция сальных желез, гиперплазированные железы просвечивают в виде мелких фолликулярных желтовато-беловатых гладких узелков. главным образом на носу и щеках. На себорейных участках происходит обильная колонизация липофильных и липидозависимых дрожжеподобных грибов Malassezia, которые оказывают аггравирующее действие на неонатальные акне и акнеподобный пустулез кожи головы у новорожденных. Акне могут быть представлены немногочисленными поверхностными папулопустулами и единичными комедонами только на коже лица (щек, реже лба). Распространенность неонатальных акне, по данным ряда авторов, встречается у 20% пациентов, чаще — у мальчиков. После третьего месяца обычно высыпания исчезают, снижается салоотделение и колонизация липофильными дрожжами.
Младенческие акне встречаются редко, преимущественно у мальчиков, высыпания становятся заметными со второго полугодия жизни и продолжают появляться в течение 2—3 лет, иногда до 5 лет. Они представлены более многочисленными и выраженными поражениями кожи лица: комедонами, папулами, пустулами, в редких случаях — кистозными узлами. В отдельную клиническую разновидность выделяют конглобатные младенческие акне, в результате появления которых формируются грубые рубцы. Патогенез инфантильных акне связывают с транзиторным повышением в крови лютеинизирующего и фолликулостимулирующего гормонов и тестостерона.
Ювенильные акне представляют глобальную проблему как для врачей, так и для пациентов в силу почти тотальной распространенности этого заболевания (80—90% и более), многолетнего течения, непредсказуемости исхода с возможностью формирования обезображивающих рубцов или перехода в акне взрослых. Возможно также появление у пациентов психологических проблем, связанных с неэстетическим видом поражений на лице, что особенно тяжело переживается в подростковом возрасте. Ювенильные акне наблюдаются в период с 8 до 21 года. Их подразделяют на препубертатные, пубертатные и постпубертатные акне. Со сменой возрастных периодов увеличивается количество кожного сала и процентные соотношения его компонентов. К пубертатному возрасту, когда увеличение сальных желез и их секреции проявляется как обязательный признак полового развития, в кожном сале возрастает содержание восковых жиров и сквалена, окисленные формы которого становятся комедогенными, то есть способствуют образованию комедонов — «сальных пробок». В кожном сале снижается концентрация линолевой и линоленовой жирных кислот, при дефиците которых усугубляются нарушения кератинизации, нарушается контроль за размножением липофильных Propionibacterium acnes, населяющих сальные железы, что приводит к более тяжелому течению акне. В выводных протоках сальных желез повышенная стимуляция андрогенных рецепторов влечет за собой изменение процессов ороговения и десквамации кератиноцитов, в результате чего в глубине воронок фолликулов образуются невидимые сальнороговые пробки — микрокомедоны.
Возможно также появление у пациентов психологических проблем, связанных с неэстетическим видом поражений на лице, что особенно тяжело переживается в подростковом возрасте. Ювенильные акне наблюдаются в период с 8 до 21 года. Их подразделяют на препубертатные, пубертатные и постпубертатные акне. Со сменой возрастных периодов увеличивается количество кожного сала и процентные соотношения его компонентов. К пубертатному возрасту, когда увеличение сальных желез и их секреции проявляется как обязательный признак полового развития, в кожном сале возрастает содержание восковых жиров и сквалена, окисленные формы которого становятся комедогенными, то есть способствуют образованию комедонов — «сальных пробок». В кожном сале снижается концентрация линолевой и линоленовой жирных кислот, при дефиците которых усугубляются нарушения кератинизации, нарушается контроль за размножением липофильных Propionibacterium acnes, населяющих сальные железы, что приводит к более тяжелому течению акне. В выводных протоках сальных желез повышенная стимуляция андрогенных рецепторов влечет за собой изменение процессов ороговения и десквамации кератиноцитов, в результате чего в глубине воронок фолликулов образуются невидимые сальнороговые пробки — микрокомедоны.
Тяжесть акнепатии нарастает с возрастом. В период адренархе препубертатные акне начинают проявляться в виде комедональной сыпи, пик комедональных акне приходится на 12-летний возраст. Пубертатные акне характеризуются полиморфной картиной с наличием комедонов и воспалительных элементов. Пик распространенности акне среди подростков и наиболее активные поражения отмечаются у девочек в 14, а у мальчиков в 16 лет. У большинства подростков имеются легкие формы акне с небольшим числом комедонов и единичными папулопустулами, их называют физиологическими или минимальными вульгарными акне. У 15—20% развиваются «клинические» акне, требующие активного и длительного патогенетического лечения. Однако легкое течение может смениться вспышкой активности акне с распространением сыпи не только на лице, но и на спине и груди, появлением конглобатных и кистозных акне, быстрым образованием рубцов. Этому могут способствовать появляющиеся у подростков новые особенности поведения: использование акнегенной косметики, неумеренное употребление витаминов с анаболическими средствами в комплексе с занятиями бодибилдингом, прием психотропных средств, оральных контрацептивов, инсоляция с кремами для загара и пр.
В период адренархе препубертатные акне начинают проявляться в виде комедональной сыпи, пик комедональных акне приходится на 12-летний возраст. Пубертатные акне характеризуются полиморфной картиной с наличием комедонов и воспалительных элементов. Пик распространенности акне среди подростков и наиболее активные поражения отмечаются у девочек в 14, а у мальчиков в 16 лет. У большинства подростков имеются легкие формы акне с небольшим числом комедонов и единичными папулопустулами, их называют физиологическими или минимальными вульгарными акне. У 15—20% развиваются «клинические» акне, требующие активного и длительного патогенетического лечения. Однако легкое течение может смениться вспышкой активности акне с распространением сыпи не только на лице, но и на спине и груди, появлением конглобатных и кистозных акне, быстрым образованием рубцов. Этому могут способствовать появляющиеся у подростков новые особенности поведения: использование акнегенной косметики, неумеренное употребление витаминов с анаболическими средствами в комплексе с занятиями бодибилдингом, прием психотропных средств, оральных контрацептивов, инсоляция с кремами для загара и пр.
Критерии прогноза течения юношеских акне не уточнены. Тактика отказа от лечения в надежде, что акне самопроизвольно исчезнут с возрастом, неоправданна. В то же время следует иметь в виду, что современные высокоэффективные системные средства, применяемые в ходе противоугревой терапии, имеют побочные действия, особенно неблагоприятные у детей и подростков, когда еще не закончено формирование функциональных систем организма. В этот период приходится ограничивать назначение средств, неблагоприятно влияющих на рост, формирование скелета, репродуктивные органы, эндокринную систему, метаболизм (в том числе тетрациклинов, системных ретиноидов, глюкокортикоидов, андрогенов).
Под оптимальным решением следует понимать начало лечения при любой форме акне и выбор препаратов с учетом тяжести акне. Современный алгоритм лечения акне предполагает поэтапное проведение мероприятий в рамках начального, базисного и поддерживающего курсов терапии. Согласно международному соглашению 2002 года (см.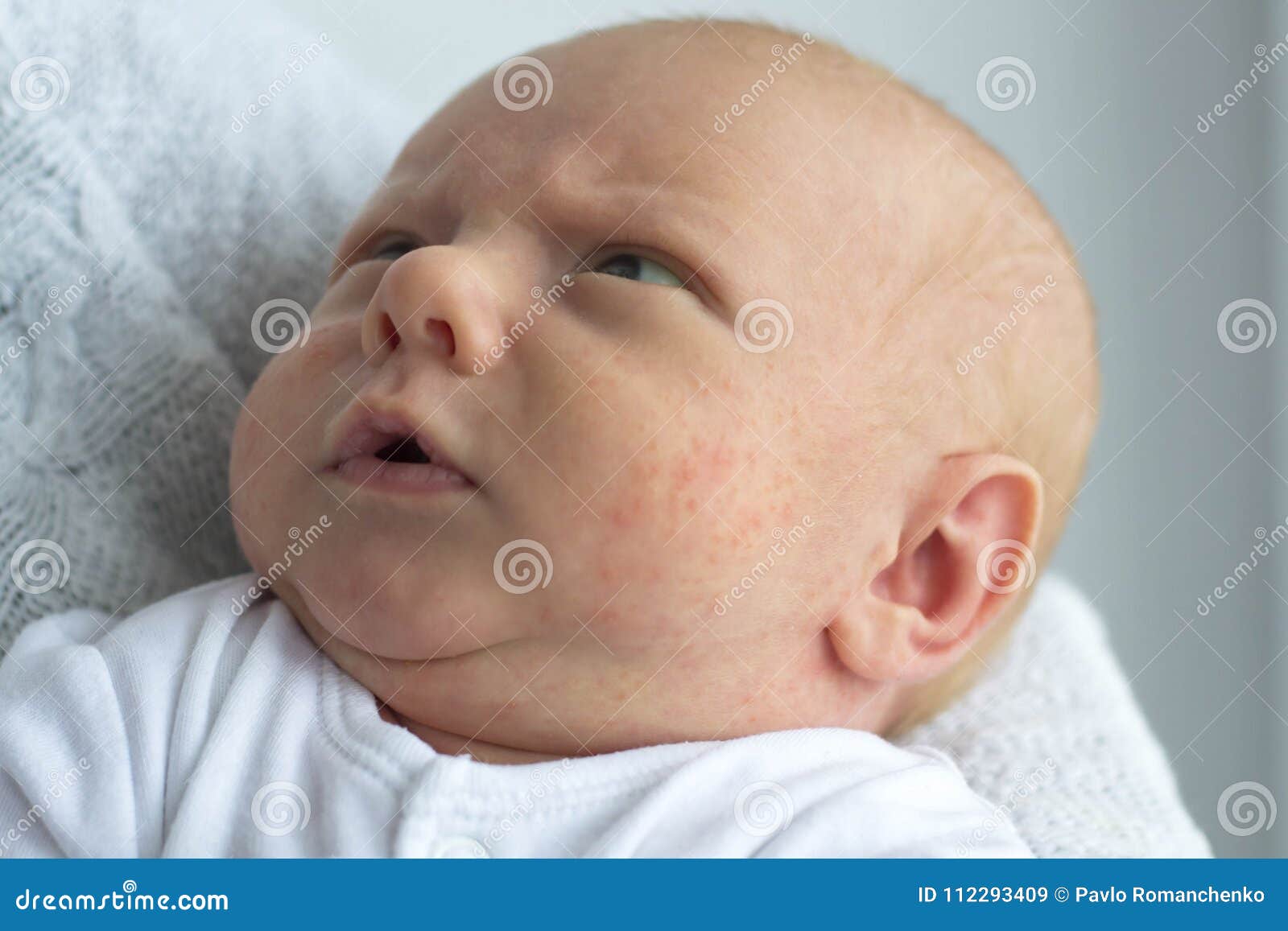
У большинства пациентов, обращающихся к дерматологу с вульгарными акне, наблюдается легкое и умеренное течение процесса. Поэтому в большинстве случаев проводится лечение местными противоугревыми препаратами. Однако некоторые патентованные средства (бензил-бензоат, тритеноин) вызывают дерматит, повышают фоточувствительность кожи. Новый топический ретиноид дифферин, действующим веществом которого является адапален — производное нафтойной кислоты, значительно превосходит по эффективности и безопасности препараты первых поколений.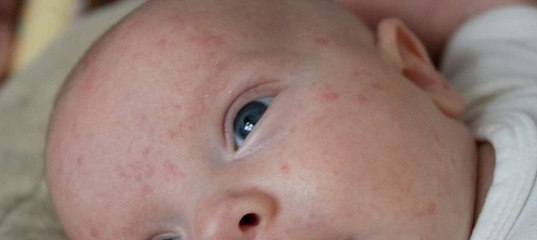
 При локализации патологического процесса в области лица упаковки дифферина (30 г) хватает на 1,5 месяца.
При локализации патологического процесса в области лица упаковки дифферина (30 г) хватает на 1,5 месяца.
Мы наблюдали 42 ребенка с акне легкой и умеренной степени тяжести в процессе лечения дифферином. Побочное действие в виде легкого кратковременного шелушения наблюдалось у 3 детей. Заметные признаки улучшения были отмечены на 3-й неделе у 34,2%, на 5-й неделе у 65,7%, на 7-й — у 88,6% детей. Достаточного терапевтического и косметического эффекта к 4-му месяцу удалось достичь у 62,85%, умеренного — у 25,72%, незначительного улучшения — у 11,43%. Средний курс лечения составляет 1—3 месяца, при необходимости — до 6 месяцев и более. Дифферин можно применять в качестве поддерживающей терапии длительно (1 раз в день или через день), он не токсичен, не вызывает привыкания и системных побочных эффектов.
Дифферин в настоящее время является одним из наиболее эффективных и приемлемых препаратов, использующихся для лечения акне у детей и подростков.
К. Н. Суворова, доктор медицинских наук, профессор
Н. Суворова, доктор медицинских наук, профессор
И. Е. Юдина, кандидат мединских наук
РМАПО МЗ РФ, Детская поликлиника ЛСО, Москва
Угри новорожденных — причины, симптомы, диагностика и лечение
Угри новорожденных — кожные высыпания в виде мелких белых точек, расположенные преимущественно на коже подбородка, щек и носогубных складок. Угри новорожденных встречаются у детей первых 6-ти месяцев жизни и связаны с гормональной перестройкой, происходящей в организме. При их появлении важное значение имеет адекватный уход за кожей лица младенца, направленный на предупреждение воспаления угревых элементов. Диагностика и лечение угрей новорожденных необходимы только при их инфицировании с развитием воспалительной реакции. В большинстве случаев угри новорожденных проходят самопроизвольно в течение нескольких недель.
Общие сведения
Угри новорожденных встречаются у 20-30% детей. Наиболее часто их появление отмечается у тех новорожденных, матери которых страдали различными формами акне. В классификации угревой болезни угри новорожденных относятся к угрям детского возраста. В отличие от других форм угрей этой возрастной группы они не представляют никакой опасности для малыша и склонны к быстрому разрешению. Поэтому, при образовании на лице младенца элементов, похожих на угри, родителям не следует переживать. Немного терпения, правильный уход за кожей ребенка — и они исчезнут сами.
Наиболее часто их появление отмечается у тех новорожденных, матери которых страдали различными формами акне. В классификации угревой болезни угри новорожденных относятся к угрям детского возраста. В отличие от других форм угрей этой возрастной группы они не представляют никакой опасности для малыша и склонны к быстрому разрешению. Поэтому, при образовании на лице младенца элементов, похожих на угри, родителям не следует переживать. Немного терпения, правильный уход за кожей ребенка — и они исчезнут сами.
Угри новорожденных
Причины возникновения угрей новорожденных
Появление угрей новорожденных связано с закупоркой узких протоков поверхностных сальных желез кожи вследствие сгущения их секрета. Современная дерматология считает, что причиной этого является эндокринный фактор. Многие авторы относят угри новорожденных к проявлениям гормонального криза новорожденных, который может выражаться в физиологической мастопатии (нагрубание молочных желез), отеке наружных половых органов, развитии гидроцеле у мальчиков и появлением метроррагии у девочек. Подобное состояние обычно наблюдается с 3-его по 8-ой день жизни ребенка. Оно имеет временный характер и связано с большим количеством женских половых гормонов (эстрогенов), поступивших в организм ребенка в конце его внутриутробного развития.
Подобное состояние обычно наблюдается с 3-его по 8-ой день жизни ребенка. Оно имеет временный характер и связано с большим количеством женских половых гормонов (эстрогенов), поступивших в организм ребенка в конце его внутриутробного развития.
Проявления угрей новорожденных
Угри новорожденных представляют собой отдельные немногочисленные закрытые или открытые комедоны. Закрытые комедоны имеют вид перламутрово-белых или желтоватых папул размером 1-2мм. Со временем они могут трансформироваться в открытые камедоны, имеющие вид характерных черных точек. В некоторых случаях наряду с комедонами на коже новорожденного могут появляться изолированные пустулы или папулы, окруженные розоватым ободком.
Как правило, угри новорожденных локализуются на коже лица: щеки, подбородок, нос, носогубные и носощечные складки, иногда — на коже в затылочной области. У мальчиков возможно появление угрей новорожденных на коже полового члена.
Угри новорожденных характеризуются быстрым, в течение 1-2 недель, самопроизвольным разрешением. После их исчезновения на коже не остается никаких следов. Ситуация может осложниться инфицированием. Тогда появляются воспалительные признаки в виде отека и покраснения кожи по периферии угрей, происходит трансформация элементов в пустулы с гнойным отделяемым желтого цвета. Возможно развитие стрептодермии, стрептококкового импетиго, фурункулеза, возникновение других видов пиодермии.
После их исчезновения на коже не остается никаких следов. Ситуация может осложниться инфицированием. Тогда появляются воспалительные признаки в виде отека и покраснения кожи по периферии угрей, происходит трансформация элементов в пустулы с гнойным отделяемым желтого цвета. Возможно развитие стрептодермии, стрептококкового импетиго, фурункулеза, возникновение других видов пиодермии.
Диагностика и лечение угрей новорожденных
При появлении угрей новорожденных консультация дерматолога необходима лишь в случае развития осложнений. Однако, если высыпания тревожат родителей, то всегда лучше проконсультироваться с врачом. Для уточнения диагноза специалист проведет дерматоскопию высыпаний и рН-метрию кожи, при выявлении признаков инфицирования — возьмет отделяемое элементов для осуществления бактериологического исследования.
В отличие от других видов угрей, угри новорожденных сами по себе не требуют лечения. Важное значение имеет правильный уход за кожей ребенка: регулярные гигиенические процедуры, воздушные и солнечные ванны. Без необходимости не рекомендуется использовать для ухода за кожей лица новорожденного кремы, детские масла, лосьоны и другие косметологические средства.
Без необходимости не рекомендуется использовать для ухода за кожей лица новорожденного кремы, детские масла, лосьоны и другие косметологические средства.
Ни в коем случае нельзя пытаться выдавить угри новорожденных! Это может привести к проникновению инфекции внутрь сальной железы и развитию в ней воспалительного процесса.
В случае инфицирования угрей лечение новорожденных проводится по общим принципам терапии инфекционных поражений кожи. Производится обработка кожи антисептиками, дезинфицирующими растворами и антибактериальными препаратами. Возможно применение локальной лазеротерапии. При необходимости местное лечение дополняется общеукрепляющими мероприятиями: витаминотерапия, иммунокоррекция и т. п.
как распознать и не спутать с аллергией
Вашему малышу всего несколько дней от роду, он совсем крошечный и беспомощный, а на маленьком тельце вдруг появилась сыпь или маленькие прыщики? Родители, а иногда даже детский врач затрудняются определить, аллергия это или так называемое акне новорожденных. Поэтому важно знать, что такое акне, как оно выглядит, как отличить его от аллергии и чем лечить (и нужно ли вообще его лечить).
Поэтому важно знать, что такое акне, как оно выглядит, как отличить его от аллергии и чем лечить (и нужно ли вообще его лечить).
Что такое акне?
Акне новорожденных проявляется в виде прыщиков, красных, с белой гнойной верхушкой, очень похожих на юношеские угри (см фото выше). Они могут выскочить на щечках, лбу, носу, голове, даже ушках, реже на шее и спине. Сыпь не чешется, не доставляет малышу никаких неудобств. Появляется у 25 – 30% детей. Медицинское название – неонатальный цефалический пустулез.
Причины появления
Некоторые родители думают, что прыщи появились из – за неправильного ухода за грудничком, несоблюдения гигиенических правил. Это не так. Причиной возникновения акне является переизбыток материнских гормонов в крови крохи, а так же несовершенная пока работа сальных железок ребенка, которые не успевают справляться с увеличившейся нагрузкой при гормональной перестройке организма.
Нужно ли лечить?
Акне новорожденных не является инфекционным или аллергическим заболеванием (это гормональная сыпь), лечить его ничем не нужно.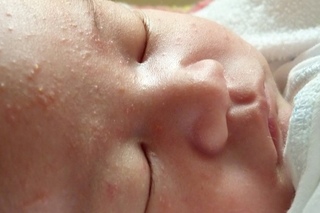
Акне не заразно.
Не нужно мазать появившиеся высыпания зеленкой, фукорцином, хлорофиллиптом, марганцовкой и любыми другими антисептиками. Лучше осторожно протирать пораженные места отваром череды или ромашки аптечной. Следите, чтобы кожа вашего крохи была чистой и сухой. Можно раз в 3 – 4 дня немного смазывать прыщи мазью “бепантен” (мазь будет подсушивать высыпания).
Обратите внимание: нельзя выдавливать гнойные прыщики. Выздоровление от этого быстрее не пойдет, а вот воспаление усилится, в ранку может попасть инфекция. На месте выдавленных прыщей после заживления могут остаться некрасивые рубцы.
Акне проходит само собой после того, как материнские гормоны полностью выведутся из организма грудничка, а работа его гормональной системы придет в норму. Процесс выздоровления может занять от двух недель до полутора месяцев. После прыщей не останется никаких следов (конечно, если вы не пытались их выдавливать).
Консультация детского врача необходима в любом случае. Он поставит правильный диагноз, даст рекомендации по уходу и лечению. Ведь очень просто перепутать акне с проявлениями пищевой аллергии или крапивницы. А аллергию и крапивницу лечить необходимо!
Он поставит правильный диагноз, даст рекомендации по уходу и лечению. Ведь очень просто перепутать акне с проявлениями пищевой аллергии или крапивницы. А аллергию и крапивницу лечить необходимо!
Не путайте акне с аллергией
[sc:ads ]
- Внешний вид прыщиков при акне и аллергии существенно отличается. При аллергии на коже младенца появляются крупные красные пятна или мелкая красная сыпь, белые гнойные макушки отсутствуют. Акне проявляется прыщами, красными снизу, белыми гнойными кончиками сверху.
- Воспаленная при аллергии кожа зудит, малыш беспокоится, расчесывает прыщи, капризничает. Сыпь при акне не беспокоит ребенка, он ведет себя, как обычно, хорошо кушает и спит.
- Акне появляется чаще всего на щеках, лбу или голове младенца. Аллергические проявления можно увидеть как в отдельных местах (на ягодицах, спине, щеках), так и по всему телу грудничка.
- При аллергии может измениться стул ребенка, покраснение щек, шершавые пятна по всему телу, сильное газообразование, боли в животе, рвота.

Как предотвратить аллергию:
Если у младенца выявлена аллергия, лечение должно проводится строго под наблюдением врача.
В любом случае появление сыпи должно насторожить родителей, поэтому, не откладывая, покажите своего малыша специалисту. Соблюдайте его рекомендации, держите кожу ребенка сухой и чистой, проявите терпение, и постепенно гнойные головки подсохнут, затем пропадет краснота, и нежная кожа ребенка снова станет чистой и здоровой.
Повторяем! Акне не опасно и никаких неудобств ребенку не доставляет.
Имейте в виду: помимо акне у новорожденных детей (т.е. у детей с рождения и до первого месяца), бывает акне, которое появляется у малышей после трехмесячного возраста и старше. Оно имеет ту же гормональную основу и может проходить очень долго – даже до трех лет.
К обязательному изучению:
Плейлист: акне новорожденных, прыщи, аллергия
youtube.com/embed/X31XcZo96Lc?rel=0″ frameborder=»0″ allowfullscreen=»»/>
Акне новорождённых или экзема? – Аллергии нет
Дети часто страдают кожными высыпаниями. Детские акне и экзема являются двумя кожными заболеваниями, которые часто встречаются у грудничков…
Оба состояния характеризуются кожными высыпаниями, и их отличить часто бывает очень сложно.
Акне новорождённых и экзема излечимы, и симптомы обычно носят временный характер.
В этой статье мы расскажем об особенностях акне и экземы, и объясним, как их различать.
Что такое акне новорождённых?
Акне новорождённых или неонатальное акне (или везикулопустелёз) является распространённым заболеванием кожи, которое поражает примерно 20 процентов новорождённых. Обычно оно проходит без лечения через несколько недель или месяцев. При этом сыпь часто появляется в возрасте двух недель, но может появиться в любом возрасте до 6 недель. В некоторых случаях у ребёнка акне может явиться с рождения.
Обычно оно проходит без лечения через несколько недель или месяцев. При этом сыпь часто появляется в возрасте двух недель, но может появиться в любом возрасте до 6 недель. В некоторых случаях у ребёнка акне может явиться с рождения.
Как и у взрослых везикулы и пустулы характеризуют акне. Они часто бывают на лице, шее, груди и спине.
Родители должны показать ребёнка врачу, если сыпь продолжается после 6-недельного возраста. На этом этапе врачи классифицируют её как детское акне, которое обычно длится от 6 месяцев до года, но может сохраняться до подросткового возраста.
Учёные не уверены в том, что является причиной акне у новорожденных, но они полагают, что повышенная активность сальных желёз и тестостерона могут способствовать возникновению акне у новорождённых.
Что такое экзема?
Экзема относится к группе состояний, которые характеризуются красными, зудящими и воспаленными участками кожи. Экзема обычно развивается в возрасте от 6 месяцев до 5 лет, и она поражает более 30 миллионов человек в Соединенных Штатах.
Экзема не заразна. Она встречается чаще всего у детей. Некоторые источники оценивают, что более половины детей перерастают это заболевание в подростковом возрасте.
Типы экземы:
Симптомы экземы:
- Сухая кожа
- Красные или воспаленные пятна
- Тёмные пятна кожи
- Грубая или чешуйчатая кожа
- Хрустящая или сочащаяся кожа
- Участки опухшей кожи
Как отличить экзему от акне?
Акне и экзема у детей могут выглядеть очень похожими, но они требуют совсем разной тактики лечения. В связи с этим важно понимать, как их различать.
Внешний вид сыпи при акне и экземе
Неонатальные акне представлены в виде белых везикул или красных пятен. Элементы сыпи при детском акне состоят их чёрных и белых угрей, а также из прыщей и пятен, а иногда из кист.
Люди могут ошибочно принять экзему за другое заболевание кожи. Для детей в возрасте до 6 месяцев экзема обычно выглядит красной, ребёнок становится плаксивым.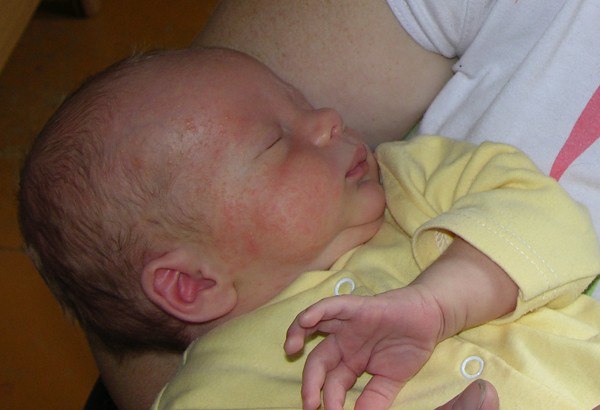 Если кожа будет инфицирована, то может развиваться жёлтая корочка или небольшие комочки, содержащие гной.
Если кожа будет инфицирована, то может развиваться жёлтая корочка или небольшие комочки, содержащие гной.
Характерный возраст для акне и экземы
Акне новорождённых развивается в первые 6 недель жизни, тогда как экзема обычно появляется в возрасте от 6 месяцев до 5 лет.
Детские акне, которые встречаются реже, чем акне новорождённых, обычно развиваются в возрасте от 3 до 6 месяцев.
Поражённые участки тела при акне и экземе
Оба заболевания, как правило, встречаются на разных участках тела, хотя иногда бывают некоторые характерные особенности.
Акне новорождённых, как правило, локализуется на:
- лбу;
- подбородке;
- волосистой части головы;
- шеи;
- спине;
- груди;
В первые 6 месяцев жизни экзема обычно появляется на:
- лице;
- щеках;
- подбородке;
- лбу;
- волосистой части головы.
Экзема часто развивается на локтях и коленях ребёнка в возрасте от 6 до 12 месяцев. Она также иногда распространяется на другие области, но не поражает область подгузника. Характерная сыпь в этой области – это опрелости.
Она также иногда распространяется на другие области, но не поражает область подгузника. Характерная сыпь в этой области – это опрелости.
Лечение и домашний уход при акне и при экземе
Детские акне и экзема требуют разного подхода к лечению.
Детское акне
Неонатальное акне обычно исчезает в течение нескольких недель или месяцев, и как правило, не требует лечения.
Американская Академия Дерматологии предлагает следующие рекомендации по уходу за кожей детей с неонатальным акне:
- Никогда не мыть и заниматься лечением высыпаний без рекомендации врача.
- Быть осторожным и избегать жёстких втираний или вытираний пораженных участков кожи.
- Использовать только тёплую воду и избегать горячей воды.
- Избегать масляных или жирных кремов по уходу за кожей.
Детское акне также обычно исчезает самостоятельно, но это может занимать значительно больше времени. Это может продолжаться в течение 6 месяцев до года, и некоторые дети будут страдать акне вплоть до подросткового возраста.
В некоторых случаях детских акне врач может назначить антибиотики или кремы для предотвращения образования рубцов.
Экзема
Хотя лечения экземы не существует, несколько различных методов лечения могут помочь ослабить симптомы. Наиболее подходящее лечение зависит от типа, локализации сыпи и тяжести состояния.
Очень важно всегда говорить с врачом, прежде чем использовать домашние средства и другие методы лечения для детей или младенцев.
Врач может рекомендовать увлажняющие средства для лечения легкой экземы. Они способствуют уменьшению зуда и защите кожи от микробов и раздражителей, таких как стиральный порошок. Умение определять триггеры и избегать их воздействия может сыграть важную роль в лечении экземы.
В более тяжелых случаях врач может порекомендовать специальные мыла, шампуни или стероидные кремы.
Что ещё это может быть?
Иногда можно также спутать другие кожные заболевания, такие как эритема новорождённых (или токсическая эритема, erythema toxicum neonatorum) и ветряная оспа, с акне новорождённых или экземой.
Токсическая эритема новорождённых – это безвредное заболевание кожи, которое может возникнуть в течение первых нескольких дней жизни. Она характеризуется небольшими красными пятнами и папулями диаметром 1–4 мм на руках и ногах и по всему телу. Примечательно, что сыпь не появляется на ладонях или подошвах. Обычно сыпь проходит самостоятельно в течение 5-14 дней.
Ветряная оспа – это заразное заболевание кожи, которое вызывает сыпь, напоминающую волдыри, пятна и прыщи на животе, спине и лице. Сыпь может распространяться по всему телу и сопровождается зудом, недомоганием и лихорадкой.
Ветряная оспа может привести к серьёзным осложнениям у детей, поэтому любой, кто подозревает наличие ветряной оспы у ребёнка, должен немедленно обратиться к врачу.
Прогноз
Акне новорождённых и экзема могут выглядеть одинаково, но лечение и особенности течения различны, поэтому важно знать разницу.
Акне новорожденных обычно проходят без лечения в течение нескольких недель или месяцев. Детские акне могут занимать больше времени, чтобы очиститься, и обычно не нуждаются в лечении.
Экзема – это длительное заболевание кожи, от которого нет лекарства. Она часто исчезает к тому времени, когда ребёнок достигает совершеннолетия. Существует множество различных методов лечения, которые помогают ослабить её симптомы и улучшить качество жизни ребёнка.
Перевод: Доктор ХАЛИД
https://www.medicalnewstoday.com/articles/324234
synlab: Сыпь у детей
Если родители увидели на коже у ребенка высыпания, они начинают волноваться и искать причину. Некоторые сразу вызывают врача, другие зачастую дают ненужные лекарства или вовсе не обращают на сыпь внимания, особенно если ребенок хорошо себя чувствует. Не стоит впадать в крайности. Достаточно всего лишь ориентироваться в основных видах и причинах сыпи, чтобы принять верное решение.
Сыпь у новорожденных
Практически у половины всех новорожденных на 2-3 день жизни могут быть высыпания, так называемая токсическая эритема, в виде бело-желтых папул или пустул диаметром 1-2 мм, окруженных красным ободком, которые самостоятельно проходят. С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев. Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев. Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
В теплое время года на волосистой части головы, лице и шее, в области промежностей может появляться сыпь в виде пузырьков, пятен или пустул, так называемые опрелости. Их появление связано с повышенной влажностью кожи и с затрудненным выходом содержимого потовых желез при перегревании, если ребенок тепло одет. Опрелости не причиняют дискомфорта и проходят самостоятельно при хорошем уходе.
Младенческий атопический дерматит
Встречается часто у детей первого года жизни, особенно имеющих наследственную предрасположенность к аллергическим заболеваниям. Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Инфекционная сыпь
К инфекционным болезням, протекающим с появлением сыпи, относят: ветряную оспу, корь, краснуху, скарлатину, инфекционный мононуклеоз, инфекционную эритему, внезапную экзантему, менингококовый сепсис, импетиго. Часть из них не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни ребенка. Поэтому, правильным будет, если родители проконсультируются с врачом и не будут заниматься самолечением.
Крайне важно, при наличии высокой температуры и сыпи, сразу же обратиться к врачу, т.к. это может говорить о наличии бактериальной инфекции. Особенностью сыпей вирусного происхождения является то, что сыпь появляется на 1-2 день болезни. Например, при кори, краснухе характерна этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности). Для инфекционной сыпи не характерен сильный зуд, в отличии от аллергической.
Например, при кори, краснухе характерна этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности). Для инфекционной сыпи не характерен сильный зуд, в отличии от аллергической.
Аллергическая сыпь
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Сыпь при укусах насекомых
Чаще всего следы от укусов появляются на открытых участках кожи (на руках, ногах, лице, шее). Сыпь является реакцией на токсины насекомых. После расчесов могут быть микротравмы кожных покровов.
Ситуации, при которых необходимо немедленно вызвать врача:
· Сыпь сопровождается лихорадкой выше 40 градусов;
· Сыпь имеет вид звездчатых кровоизлияний;
· Сыпь сочетается с рвотой, головной болью и спутанностью сознания;
· Сыпь покрывает все тело, вызывая нестерпимый зуд;
· Сыпь сопровождается отеками и затруднением дыхания.
Если у Вашего ребенка появилась сыпь на коже, врачи-педиатры СИНЛАБ поставят правильный диагноз, подберут индивидуальную программу лечения и дадут грамотные рекомендации по профилактике других заболеваний.
Лечение угревой сыпи у детей: центр восточной и европейской медицины – в Москве, на Арбате
Угри (акне) — это хроническое заболевание кожи у ребенка, для которого характерно поражение сальных желез. Согласно статистическим данным, патологию выявляют у каждого третьего малыша 1-2 года жизни.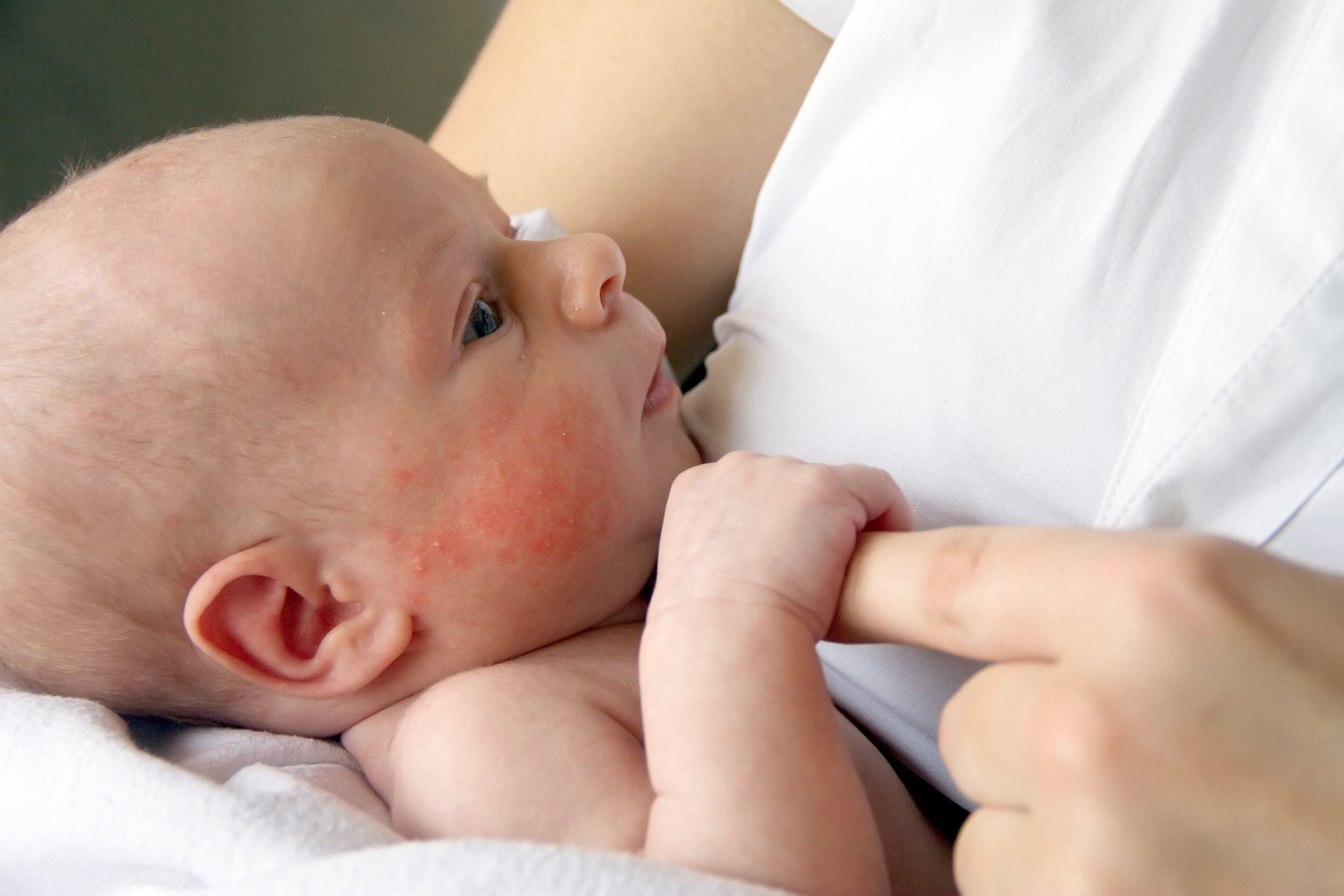 Гораздо реже угри появляются у детей 5-10 лет. Среди подростков акне выявляют в 85% случаев.
Гораздо реже угри появляются у детей 5-10 лет. Среди подростков акне выявляют в 85% случаев.
Для борьбы с этой проблемой нашими специалистам применяются не только современные европейские методики, но и традиционные восточные практики, основанные на немедикаментозных воздействиях. В комплексе это позволяет активизировать в организме юного пациента процессы, которые отвечают за естественное восстановление кожных покровов.
Откуда берется угревая сыпь у детей
Акне появляются вследствие закупорки сальных желез с последующим развитием в них воспалительного процесса. Появлению угрей на лице ребенка способствуют чрезмерное образование кожного жира и нарушение процессов ороговения и слущивания эпителия кожных покровов.
- неправильный уход за кожей
- аллергические реакции или укусы насекомых
- стафилококковое поражение кожи
- прорезывание зубов
- детские инфекционные заболевания (корь, краснуха, ветрянка)
- потница (миллиария)
Подростковые угри обычно появляются из-за гормональных перестроек в организме.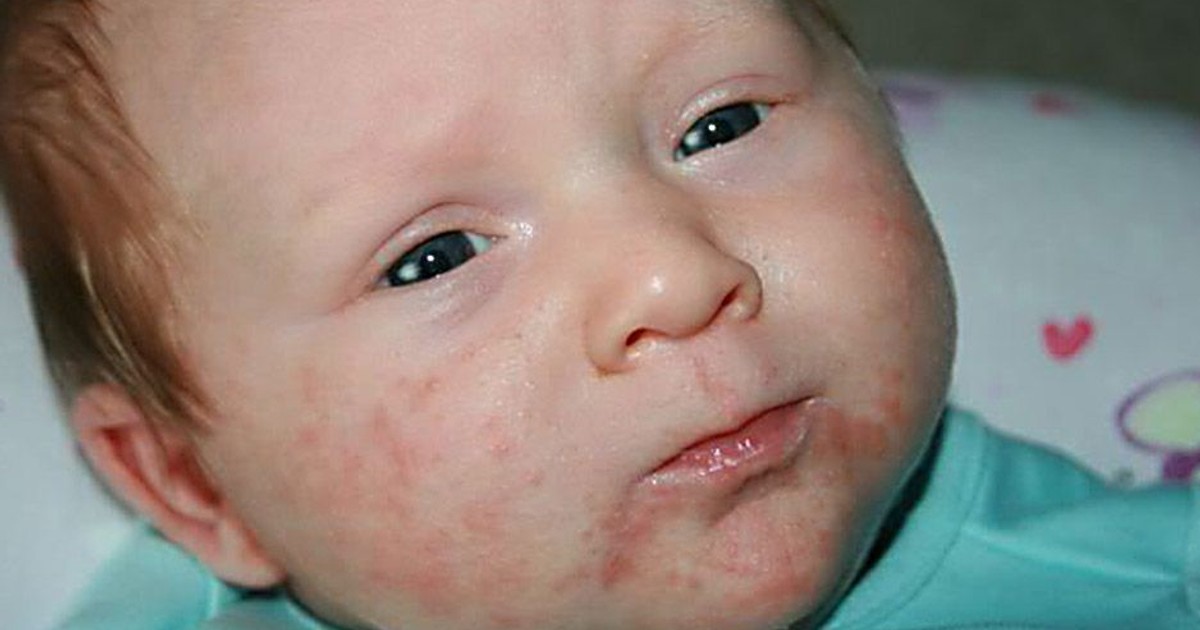 Причинами также могут быть заболевания желудочно-кишечного тракта, прием некоторых лекарственных препаратов, слишком частое пребывание на солнце или использование некачественной косметики. Как правило, лечить акне у подростков очень тяжело.
Причинами также могут быть заболевания желудочно-кишечного тракта, прием некоторых лекарственных препаратов, слишком частое пребывание на солнце или использование некачественной косметики. Как правило, лечить акне у подростков очень тяжело.
Чем опасны угри
Белые угри у новорожденного ребенка совершенно неопасны. Как правило, они самостоятельно проходят уже через несколько недель и не оставляют после себя следов. Черные угри (комедоны) на носу, подбородке или в ушах у ребенка также не представляют серьезной угрозы здоровью. Однако их выдавливание может привести к развитию стрептодермии или других инфекционных осложнений.
Акне, имеющие вид красноватых папул с гнойным содержимым, обычно указывают на серьезные заболевания или гормональные сбои. Появление подобных угрей на лице или теле ребенка должно насторожить любых родителей.
Методы диагностики
Прежде чем лечить акне у детей, необходимо выявить причину их появления. Помочь в этом может врач-дерматолог. Специалист может назначать ребенку дополнительные анализы или консультации других специалистов.
Помочь в этом может врач-дерматолог. Специалист может назначать ребенку дополнительные анализы или консультации других специалистов.
Высокую эффективность в этом случае демонстрирует биорезонансная диагностика. Современная компьютерная методика позволяет выявить все нарушения, имеющиеся в организме, оценить их комплексное воздействие и подобрать максимально эффективный план лечения.
Лечение угрей нужно начинать с правильного ухода за кожей. Родители должны проследить за тем, чтобы кожные покровы малыша всегда были чистыми и сухими. Подростки же должны учиться самостоятельно ухаживать за своим лицом. Вместо разрекламированных средств для умывания можно использовать отвары целебных трав, которые поможет подобрать фитотерапевт.
Большое значение имеет и правильное питание. Детям и подросткам с акне лучше отказаться от сладостей, жирной и богатой углеводами пищи. Также им следует делать зарядку, побольше гулять на свежем воздухе и заниматься спортом.
Убрать угри у ребенка, имеющего гормональные нарушения, поможет иглорефлексотерапия, гомеопатия и точечный массаж. Эти методики стимулируют иммунную систему, нормализуют гормональный фон и помогаю организму бороться с проблемой.
Для лечения угревой сыпи у детей и подростков наши специалисты используют методы традиционной и альтернативной медицины. Комплексный подход к решению проблемы позволяет быстро добиться стойких результатов даже в сложных случаях.
Чтобы узнать наши цены и записаться на прием к опытному специалисту, позвоните нашим администраторам.
Угри (акне) — Инновационный Центр Дерматологии
Есть много подобных видов акне:
Acne comedonica – акне прыщи. Как правило, проявляется на средней части лица и висках. Это ранний этап, когда формируются угри.
Acne papulopustulosa – акне с папулaми. Воспалительное акне, которое проявляется на лице, а также на груди и спине.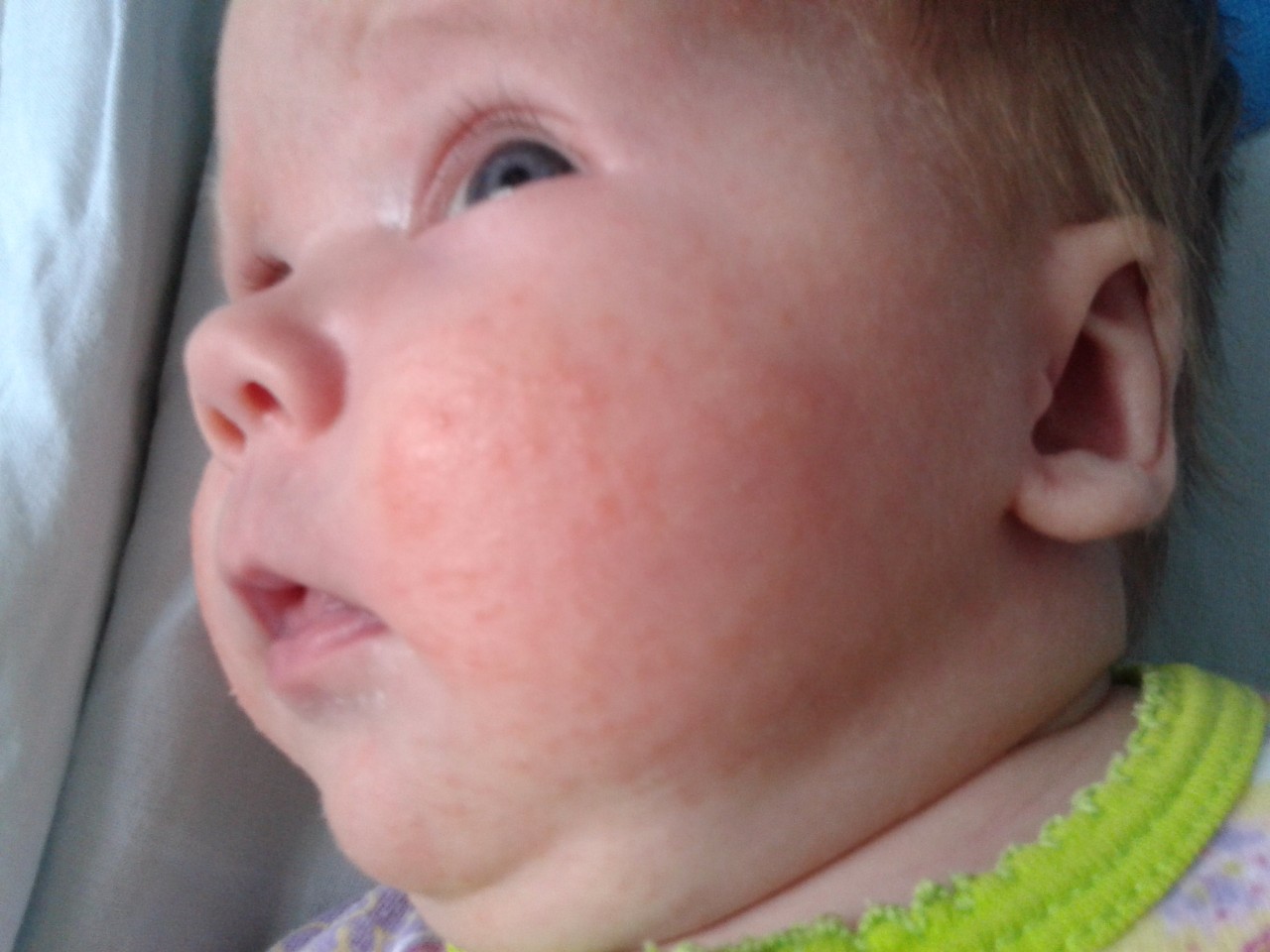
Acne conglobata – при непрерывном образовании угрей и папул, появляются неисчезающие, болезненные узелковые абсцессы, остаются большие рубцы.
Acne neonatorum – акне новорожденных. Формируются угри и папулы, которые становятся пустулами из-за увеличения тестостерона и передаются через плаценту материнских андрогенов. Исчезает само по себе.
Acne infantum – настоящее акне новорожденных. Проявляется для младенцев 3-6 месяцев, как правило, для мальчиков, и не исчезает. Если акне болели родители, часто бывает угроза, что позже и для детей проявится еще в более тяжелой форме.
Acne fulminans – для мальчиков, проявляющаяся тяжелая форма акне, конглобата, геморрагический некроз, угри, слившиеся с содержанием себума, стерильный остеомиелит (чaсто clavicle), лихорадка. Предупреждение: acne fulminans иногда начинается, систематически начав употреблять большие дозы ретиноидов.
Acne excoriée – из-за интенсивного чесания кожи минимально проявляющееся акне. Интенсивное чесание кожи бывает из-за психологических проблем.
Acne venenata – акне comedonica, которое вызывает косметика, масла, засоренные вещества поры.
Acne mechanica – повторные травмы (спортивный шлем, оголовье, ремни рюкзака) нарушают фолликулы и поэтому может появиться акне. Угри в шрамах или вторичные, появившиеся из-за натирания, относительно большие.
Сыпь формы акне – мономорфные фолликулярные папулы и пустулы без угрей. Причина их появления кортикостероиды, психотропные препараты, витамины, галогеновые соединения или тетрациклин. Анаболические стероиды могут также вызвать или усугубить типичное акне (проявляющееся акне при выращивании мышц).
Acne inversa – узлы, абсцессы, гнойный гидраденит, появляющийся в подмышках, в паху и под ягодицами, также известно как hidradenitis suppurativa. Расстройства, как правило, не были приняты во внимание, они часто рассматриваются как нарыв, пока болезнь не начинает прогрессировать. Очень неблагоприятно влияет на качество жизни. Позже появляется риск плоскоклеточного рака (SCC) и развития амилоидоза.
Грамотрицательный фолликулит – мономорфные фолликулярные пустулы, вторичные, вызванные некоторыми грамотрицательными микроорганизмами, проявляется, когда длительный период времени применяют антибактериальную терапию.
Детские прыщи — Диагностика и лечение
Диагноз
Детские прыщи обычно можно диагностировать на глаз. Никакого специального тестирования не требуется.
Лечение
Поскольку детские прыщи обычно исчезают сами по себе в течение нескольких месяцев, никакого медицинского лечения обычно не рекомендуется. Если прыщи у вашего ребенка задерживаются намного дольше, врач может порекомендовать лечебный крем или другое лечение.Не принимайте лекарства, отпускаемые без рецепта, без предварительной консультации с врачом. Некоторые из этих продуктов могут повредить нежную кожу ребенка.
Образ жизни и домашние средства
Эти советы полезны для ухода за кожей вашего ребенка, когда у него или нее прыщи:
- Держите лицо вашего ребенка в чистоте.
 Ежедневно мойте лицо ребенка теплой водой с мягким детским мылом.
Ежедневно мойте лицо ребенка теплой водой с мягким детским мылом. - Осторожно вытрите лицо ребенка. Просто промокните кожу ребенка насухо.
- Не зажимайте и не трите прыщи. Вы можете вызвать еще большее раздражение или инфекцию.
- Избегайте использования лосьонов или масел на лице вашего ребенка.
Подготовка к приему
Если вы соблюдаете стандартный график осмотра ребенка, скорее всего, ваш ребенок скоро навестит вашего семейного врача или педиатра. Эти регулярные встречи дают хорошую возможность обсудить проблемы со здоровьем вашего ребенка.Вот несколько основных вопросов, которые следует задать врачу при детских прыщах:
- Является ли состояние моего ребенка временным или продолжительным?
- Какие методы лечения доступны?
- Нужно ли мне соблюдать какие-либо ограничения по уходу за кожей моего ребенка?
- Будет ли шрам от прыщей на лице моего ребенка?
Чего ожидать от врача вашего ребенка
Чтобы определить серьезность акне вашего ребенка, врач вашего ребенка может спросить вас:
- Были ли у вас в семье серьезные акне в анамнезе?
- Прикасался ли ваш ребенок к каким-либо лекарствам, которые могут вызвать угри, например, кортикостероидам или йодсодержащим препаратам?
9 июня 2020 г.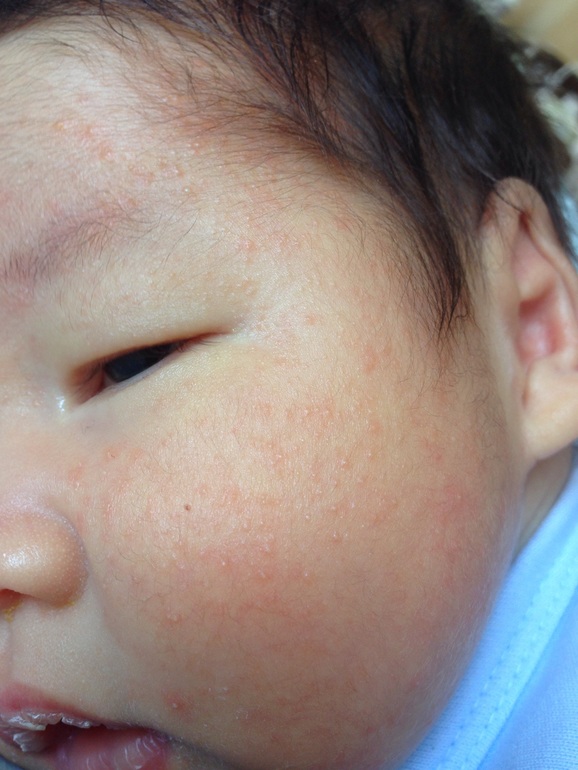
- AskMayoExpert.Акне новорожденных. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2014.
- Pielop JA. Доброкачественные поражения кожи и волосистой части головы у новорожденных и младенцев. http://www.uptodate.com/home. По состоянию на 30 марта 2015 г.
- Сыпь и кожные заболевания. Американская академия педиатрии. http://www.healthychildren.org/English/ages-stages/baby/bathing-skin-care/Pages/Rashes-and-Skin-Conditions.aspx. По состоянию на 30 марта 2015 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicДетские прыщи — что делать, если у вашего ребенка прыщи
Вы замечаете неровности и высыпания на коже вашего милого малыша — неровности и высыпания, подозрительно похожие на прыщи. Но могут ли дети заболеть акне? Удивительно, но да. Он называется детские угри .
Но могут ли дети заболеть акне? Удивительно, но да. Он называется детские угри .
Детские прыщи появляются у малышей от 2 месяцев до 1 года. Маленькие мальчики заболевают детскими прыщами чаще, чем девочки.
princessdlaf / Getty ImagesДетские и новорожденные Акне
Хотя большинство людей классифицируют любой тип высыпаний на маленьком ребенке как «детские прыщи», на самом деле существует большая разница между прыщами у новорожденного и прыщами у старшего ребенка.
Акне новорожденного (также называемое неонатальным акне) появляется в течение первых шести недель жизни.Это похоже на мелкие красные шишки и / или белые угри на лице или теле новорожденного.
Акне новорожденных очень распространено. Его почти никогда не нужно лечить. Подавляющее большинство случаев акне у детей проходят сами по себе в течение нескольких коротких месяцев.
С другой стороны, детские прыщи встречаются не так часто, как новорожденные.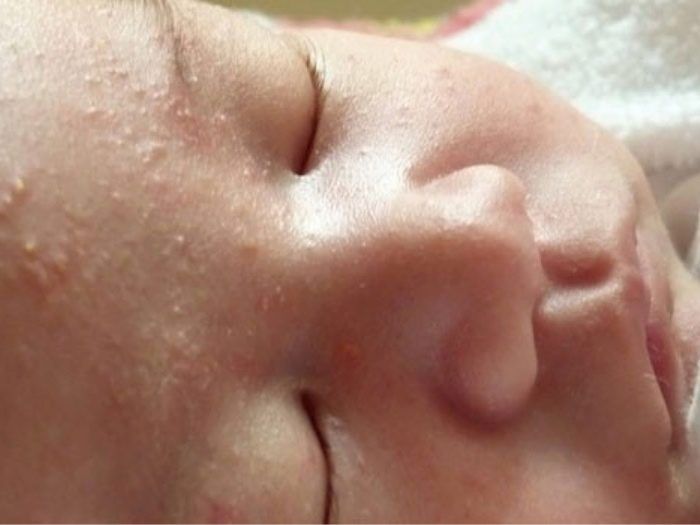 Впервые он появляется, когда младенцам два месяца и старше, но обычно в возрасте от 3 до 6 месяцев.
Впервые он появляется, когда младенцам два месяца и старше, но обычно в возрасте от 3 до 6 месяцев.
Детские прыщи сохраняются намного дольше, чем прыщи новорожденных.Это может длиться от нескольких месяцев до нескольких лет. Большинство случаев проходят к тому времени, когда ребенку исполняется 2 года, хотя иногда это может длиться дольше.
В отличие от прыщей новорожденных, которые в большинстве случаев довольно легкие и бесследно исчезают, детские прыщи иногда могут вызывать рубцевание. Если болезнь достаточно серьезная, ее также лечат с помощью рецептурных лекарств.
Симптомы детских прыщей
Детские прыщи выглядят так же, как прыщи, которые вы ожидаете увидеть у подростков.Вы увидите черные точки, папулы и пустулы. В более редких случаях также могут развиваться узелки и кисты прыщей.
Высыпания обычно встречаются на щеках, но они также могут возникать на маленьком подбородке, носу и лбу. Чаще всего высыпания от легкой до средней степени тяжести, но у некоторых детей воспалительные акне развиваются более серьезно.
Однако не все неровности и высыпания — это «детские прыщи». Есть и другие причины, по которым у вашего ребенка может появиться прыщавая сыпь. Тепловая сыпь, контактный дерматит, экзема и волосяной кератоз (и многое другое) могут вызывать прыщавые шишки, и они также часто встречаются у младенцев и маленьких детей.
Если вы заметили что-то сомнительное на коже вашего ребенка, важно обсудить это с педиатром, чтобы поставить правильный диагноз. Не думайте, что это детские прыщи.
Причины
Хотя точная причина не установлена, существует общее мнение, что детские прыщи связаны с теми же факторами, которые вызывают прыщи у подростков. А именно, андрогенные гормоны в организме стимулируют сальные железы производить больше масла. Избыток масла закупоривает поры, создавая уплотнения, называемые комедонами .
Бактерии, которые являются нормальными обитателями кожи, находят эту заблокированную пору прекрасным домом и начинают размножаться. Это может раздражать поры, вызывая покраснение и припухлость — воспаленный прыщ.
Это может раздражать поры, вызывая покраснение и припухлость — воспаленный прыщ.
Акне не означает, что у вашего ребенка гормональный дисбаланс; у большинства детей с детскими угрями уровень гормонов полностью находится в пределах нормы. Напротив, дети с младенческими угрями просто более чувствительны к гормонам, которые способствуют возникновению прыщей.
Только в очень редких случаях у детей с младенческими угрями наблюдается аномально высокий уровень гормонов, вызывающих половое созревание.В таком случае у вашего ребенка также будут зачатки роста груди или яичек, а также волосы в подмышечных впадинах или на лобке. После этого потребуется дальнейшее обследование, и вас, скорее всего, направят к детскому эндокринологу.
Также может быть генетический компонент. У детей с прыщами часто есть родители, у которых в какой-то момент жизни были прыщи.
Лечение
Наиболее распространенный курс лечения детских прыщей — это метод «пережди». Поскольку в большинстве случаев детские прыщи проходят без лечения, это, вероятно, порекомендует педиатр вашего ребенка, особенно если прыщи легкие.Взаимодействие с другими людьми
Поскольку в большинстве случаев детские прыщи проходят без лечения, это, вероятно, порекомендует педиатр вашего ребенка, особенно если прыщи легкие.Взаимодействие с другими людьми
Если прыщи более серьезны или оставляют шрамы, вашему ребенку может быть назначено лечение прыщей, чтобы контролировать его. Детские прыщи лечатся так же, как и подростковые прыщи.
Некоторые лекарства, которые могут быть назначены:
- Пероксид бензоила
- Ретиноиды для местного применения
- Антибиотики для местного применения
- Эритромицин для перорального применения (не так часто)
- Изотретиноин (очень редко и только в крайних случаях)
Некоторые эксперты считают, что дети, у которых в младенчестве были прыщи, гораздо чаще болеют тяжелыми акне в подростковом возрасте.Когда ваш ребенок достигнет половой зрелости, внимательно следите за его кожей и обратитесь к дерматологу, как только заметите какие-либо признаки высыпаний прыщей.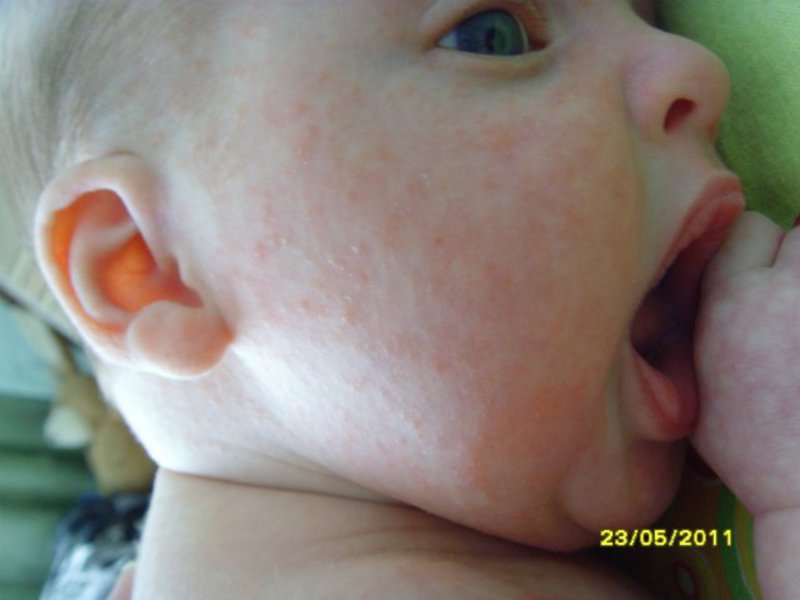
Домашнее лечение: 5 советов
Следуйте этим пяти советам по уходу за ребенком с прыщами:
- Аккуратно очистите лицо ребенка, особенно после кормления. При необходимости используйте мягкую мочалку и простую воду или мягкое мыло без отдушек.
- Не трите кожу. Кожа вашего ребенка нежная. Скрабирование или тщательное мытье не избавят от высыпаний быстрее, но вызовут раздражение кожи.
- Не сдирайте, не выдавливайте и не выдавливайте пятна. Пусть исцеляются сами.
- Не пытайтесь самостоятельно лечить детские угри лекарствами от прыщей, отпускаемыми без рецепта. Они могут быть очень агрессивными для кожи вашего ребенка. Кроме того, они, вероятно, не нужны, потому что прыщи, скорее всего, исчезнут сами по себе, без лечения.
- Обсудите со своим педиатром прыщи вашего ребенка. Вы также можете обратиться к детскому дерматологу, если у вашего ребенка прыщи тяжелые.
Слово от Verywell
Вспышки могут беспокоить вас как родителей, но они беспокоят вас больше, чем вашего ребенка. Вы не сделали ничего, что могло бы вызвать у вашего ребенка прыщи. Это распространенная проблема кожи, и она не вызвана каким-либо недостатком чистоты с вашей стороны.
Вы не сделали ничего, что могло бы вызвать у вашего ребенка прыщи. Это распространенная проблема кожи, и она не вызвана каким-либо недостатком чистоты с вашей стороны.
Спросите педиатра, как лучше всего лечить прыщи вашего ребенка, даже если это вообще не лечение. Если у вашего ребенка прыщи серьезные, если на них есть рубцы или вас это вообще беспокоит, поговорите с педиатром.
Вы также можете попросить направление к дерматологу, педиатру или другому специалисту, чтобы разработать правильный план лечения для вашего ребенка.Помните, что это переходный этап. Наслаждайся своим милым малышом.
Акне новорожденных (Акне — неонатальные и младенческие)
Таблица IV.
| Азатиоприн |
| Циклоспорин |
| Кортикостероиды |
| Карбонат лития |
| фенитоин |
| Фенобарбитал |
| Изониазид |
Витамины B2, B6, B12 |
Кто подвержен риску развития этого заболевания?
Новорожденные, подвергшиеся временному воздействию андрогенов в повышенном уровне, включая андрогены материнского происхождения и перенесенные через плаценту, надпочечники новорожденных или андрогены яичек.
Детские угри часто возникают у детей с сильным семейным анамнезом акне. Рубцевание может быть больше связано с семейной тенденцией к рубцеванию, чем со степенью поражения узловатой кистой
Какова причина появления прыщей у новорожденных?
Неонатальные угри были приписаны временно повышенным андрогенам материнского происхождения и плацентарно перенесенным, или неонатальным надпочечникам или андрогенам яичек.
При детских угрях андрогены, несомненно, играют роль в патогенезе заболевания, но их роль можно переоценить.Хотя своевременная диагностика заболеваний, связанных с избытком андрогенов, может предотвратить последствия, в том числе ускоренное созревание костей при крайне низком росте, лишь в редких случаях это связано с опасной для жизни опухолью, секретирующей андрогены. Другие излечимые формы эндокринопатии у детей с угревой сыпью встречаются редко, но без других признаков избытка андрогенов.
Системные последствия и осложнения
Хотя необходимо учитывать возможность избыточного андрогенного состояния, риск вирилизирующей эндокринопатии у ребенка с вульгарными угрями был преувеличен из-за предвзятого отношения к публикации отдельных памятных случаев. Эти случаи побудили некоторых авторов рекомендовать обширное лабораторное обследование и консультации эндокринолога для детей с ранним началом акне. Однако обзор литературы указывает на очень низкий риск истинного преждевременного полового созревания у младенцев и детей с вульгарными угрями, но без других признаков вирилизации. В этих случаях дополнительное лабораторное обследование и направление к специалистам излишне и вызывают ненужное беспокойство родителей.
Эти случаи побудили некоторых авторов рекомендовать обширное лабораторное обследование и консультации эндокринолога для детей с ранним началом акне. Однако обзор литературы указывает на очень низкий риск истинного преждевременного полового созревания у младенцев и детей с вульгарными угрями, но без других признаков вирилизации. В этих случаях дополнительное лабораторное обследование и направление к специалистам излишне и вызывают ненужное беспокойство родителей.
Для адекватного скринингового обследования детей с вульгарными угрями требуется только целенаправленный сбор анамнеза и физикальное обследование.Анамнез должен включать возраст появления прыщей, продолжительность заболевания, параметры роста и возраст появления любых ранних признаков вирилизации, таких как запах тела, подмышечные или лобковые волосы. Медицинский осмотр должен включать рост, вес, типы и расположение прыщей, а также признаки полового созревания (запах тела, волосы в подмышечных впадинах и на лобке, зачатки груди, увеличенный фаллос, яички или клитор). Лабораторное обследование показано только пациентам с другими признаками вирилизации. Ручная пленка для определения костного возраста — это простой и практичный начальный экран.Во всех случаях показано предварительное руководство и долгосрочное наблюдение.
Лабораторное обследование показано только пациентам с другими признаками вирилизации. Ручная пленка для определения костного возраста — это простой и практичный начальный экран.Во всех случаях показано предварительное руководство и долгосрочное наблюдение.
Варианты лечения
Местная терапия
-бензоилпероксид
-салициловая кислота
-ретиноиды (третиноин, адапален, тазаротен)
-антибиотики (эритромицин, клиндамицин)
-прочие (азалеиновая кислота, ниацинамид, натрия сульфацетамид, дапсон)
Системные агенты
-антибиотики (эритромицин как препарат первого выбора, ампициллин, триметоприм-суфаметоксизол)
-изотретиноин
Оптимальный подход к лечению этого заболевания
Терапевтический выбор для детей с ранним началом вульгарных угрей аналогичен лекарствам, используемым для подростков, за некоторыми исключениями.Первоначальное лечение — местная монотерапия с использованием салициловой кислоты 2% один раз в сутки или ретиноидов (третиноин 0,05%, адапален 0,1%, тазаротен 0,1%). Комбинированная терапия может использоваться в более тяжелых или стойких случаях путем добавления один раз в день пероксида бензоила и эритромицина или клиндамицина. Используйте продукты с более низкой концентрацией, разработанные для транспортных средств с низким потенциалом раздражения. Нет данных об использовании азелеиновой кислоты и ниацинамида, а также о повышении потенциальных рисков в этой возрастной группе от других активных ингредиентов, таких как сульфацетамид натрия и дапсон.
Комбинированная терапия может использоваться в более тяжелых или стойких случаях путем добавления один раз в день пероксида бензоила и эритромицина или клиндамицина. Используйте продукты с более низкой концентрацией, разработанные для транспортных средств с низким потенциалом раздражения. Нет данных об использовании азелеиновой кислоты и ниацинамида, а также о повышении потенциальных рисков в этой возрастной группе от других активных ингредиентов, таких как сульфацетамид натрия и дапсон.
Для младенцев и детей с более тяжелыми заболеваниями терапия второй линии — пероральные антибиотики, но выбор более ограничен, чем для подростков. Использование тетрациклинов противопоказано детям младше 8 лет. Из других антибиотиков, широко используемых при угревой сыпи, эритромицин имеет лучший профиль безопасности для детей. Доза составляет 10-15 мг / кг / дозу 3 раза в день. Однако тошнота, боль в животе и диарея являются частыми побочными эффектами, и все труднее найти непатентованные препараты. Другие макролиды (азитромицин и кларитромицин) и пенициллины более хорошо переносятся, но недостаточно изучены для этого показания. Кроме того, более новые макролиды обладают более широким спектром антимикробной активности.
Другие макролиды (азитромицин и кларитромицин) и пенициллины более хорошо переносятся, но недостаточно изучены для этого показания. Кроме того, более новые макролиды обладают более широким спектром антимикробной активности.
Триметоприм / сульфаметоксазол также использовался для лечения акне, но несет в себе редкий, но серьезный риск агранулоцитоза и синдрома Стивенса-Джонсона. Длительное использование любого антибиотика связано с изменениями в коже, ротоглотке и бактериальной колонизации кишечника и может нести более высокий риск микробной устойчивости.Последствия этого лечения для маленьких детей неясны.
Изотретиноин — вариант для детей с рубцовыми заболеваниями (рис. 14 и рис. 15). Как и большинство лекарств, одобренных USFDA для лечения вульгарных угрей, изотретиноин не одобрен для использования у детей. Тем не менее, имеется большой опыт использования изотретиноина у детей для лечения угрей с ранним началом, тяжелых форм ихтиоза и нейробластомы.
Рисунок 14.

У этого младенца были тяжелые узловато-кистозные угри, которые требовали лечения изотретиноином.
Рисунок 15.
Младенец, изображенный на Рисунке 14, в возрасте 7 лет, через 5 лет после завершения приема изотретиноина 150 мг / кг. У него были остаточные рубцы, но не было активных прыщей.
Доза при акне составляет 0,2–1,5 мг / кг / сут. Препарат выпускается в виде жидкости в мягкой желатиновой капсуле. Самые маленькие размеры — 10 и 20 мг. Капсула легко проглатывается, но ее можно проколоть и разжевать. Однако стабильность и биодоступность лекарственного средства могут быть снижены при введении вне капсулы.Чтобы оптимизировать дозировку для детей, которые не могут проглотить целые капсулы, попросите лиц, осуществляющих уход, открывать капсулу при тусклом свете. Биодоступность повышается при приеме препарата два раза в день во время еды. Содержимое капсулы можно смешать с мягкой пищей или намазать на ломтик хлеба, покрытый джемом. Дозу 5 мг можно получить, разрезав замороженную капсулу на 10 мг и добавив ее в сладкую пищу с сильным вкусом, такую как карамель.
Дозу 5 мг можно получить, разрезав замороженную капсулу на 10 мг и добавив ее в сладкую пищу с сильным вкусом, такую как карамель.
Хотя беременность не является проблемой, при лечении детей препубертатного возраста действуют ограничения PLEDGE.FDA осведомлено о том, что необходима дополнительная информация о фармакокинетических эффектах пути введения, и что стабильный состав, подходящий для маленьких детей и безопасный для использования женщинами детородного возраста, будет оптимальным.
Управление пациентами
Хотя сопутствующая эндокринопатия маловероятна, необходимо получить анамнез, включающий возраст начала акне, продолжительность заболевания, параметры роста и возраст появления любых ранних признаков вирилизации, таких как запах тела, подмышечные или лобковые волосы.Медицинский осмотр должен включать рост, вес, типы и расположение прыщей, а также признаки полового созревания (запах тела, волосы в подмышечных впадинах и на лобке, зачатки груди, увеличенный фаллос, яички или клитор). Лабораторное обследование показано только пациентам с другими признаками вирилизации. Ручная пленка для определения костного возраста — это простой и практичный начальный экран. Во всех случаях показано предварительное руководство и долгосрочное наблюдение.
Лабораторное обследование показано только пациентам с другими признаками вирилизации. Ручная пленка для определения костного возраста — это простой и практичный начальный экран. Во всех случаях показано предварительное руководство и долгосрочное наблюдение.
Что касается самого лечения, может потребоваться комбинация местных и системных агентов в зависимости от тяжести проявления, степени воспаления и риска рубцевания.Объясните родителям, что главная цель лечения — минимизировать риск образования рубцов; состояние, вероятно, улучшится, и лечение будет сокращаться или прекращаться в зависимости от прогресса пациента.
В более тяжелых случаях может быть повышенный риск более тяжелых форм акне в подростковом возрасте. Если развиваются угри, лечение следует начинать в раннем подростковом возрасте.
Необычные клинические сценарии, которые следует учитывать при ведении пациентов
Есть редкие генетические синдромы, связанные с ранним началом акне, которые не зависят от андрогенов.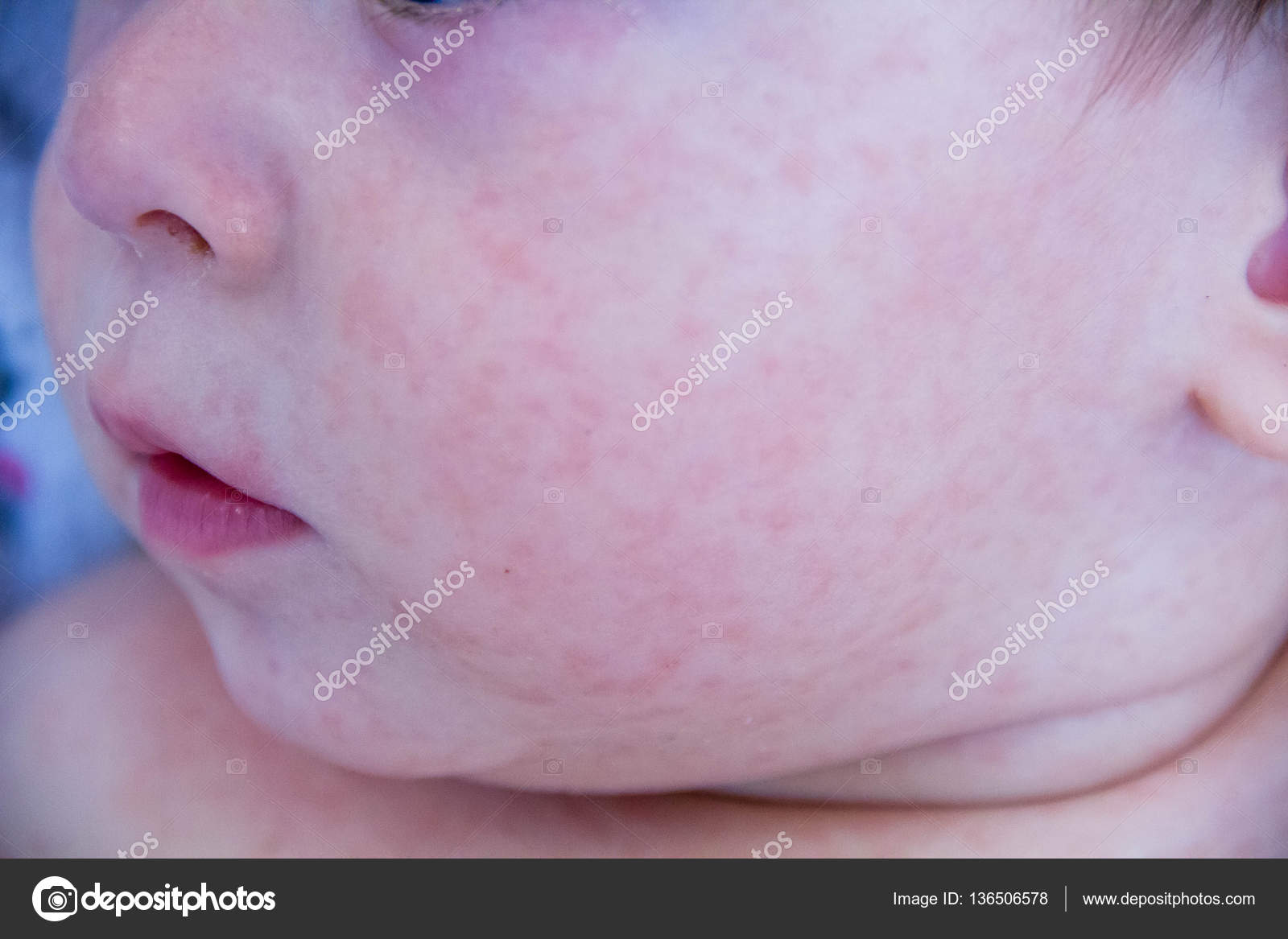 К ним относятся:
К ним относятся:
-хроническая гранулематозная болезнь
-Синдром Аперта
-Синдром Патау (трисомия 13)
-гидантоиновый синдром плода
-Синдром ПАПА -SAPHO
-Борроновый дерматокардиоскелетный синдром (тяжелое прогрессирующее заболевание, характеризующееся толстой кожей, угрями, «грубым» лицом, остеолизом, гипертрофией десен, брахидактилией, камптодактилией и пролапсом митрального клапана)
Наркотики также могут быть связаны с ранним началом акне; в некоторых случаях это может быть связано с воздействием на плод матери.Эти препараты включают:
-азатиоприн
-циклоспорин
-кортикостероиды
-карбонат лития
-фенитоин
-фенобарбитал
-изониазид
-витамины B2, B6, B12
Какие есть доказательства?
Айткен Р. «Вульгарные угри у младенцев». Br J Dermatol. об. 54. 1999. pp. 272 (Это обзорная статья, обобщающая общепринятую номенклатуру двадцатого века. )
)
Айхан, М., Санджак, Б, Карадуман, А, Арикан, С., Сахин, С.«Колонизация кожи новорожденных видами Malassezia: связь с головным пустулезом новорожденных». J Am Acad Dermatol. об. 57. 2007. С. 1012-8. (Проспективное исследование колонизации Malassezia на коже 104 новорожденных, которое не обнаружило корреляции с неонатальным пустулезом головного мозга.)
Hello, M, Prey, S, Léauté-Labrèze, C, Khammari, A, Dreno, B, Stalder, JF, Barbarot, S. «Детские угри: ретроспективное исследование 16 случаев». Pediatr Dermatol. об. 25. 2008. С.434-8. (Это ретроспективный обзор детей в возрасте до 2 лет. Ни у одного из них не было сопутствующей эндокринопатии. Две трети имели в семейном анамнезе тяжелые подростковые прыщи. Средняя продолжительность заболевания составляла 22 месяца. Двое лечили изотретиноином. Более половины имели остаточные рубцы. )
De Raeve, L, De Schepper, J, Smitz, J. «Препубертатные прыщи: кожный маркер избытка андрогенов». J Am Acad Dermatol. об. 32. 1995. pp. 181-4. (Серия из 15 случаев детей с ранним началом акне.У двоих с лобковыми волосами и преклонного возраста кости был дефицит 21 гидроксилазы.)
об. 32. 1995. pp. 181-4. (Серия из 15 случаев детей с ранним началом акне.У двоих с лобковыми волосами и преклонного возраста кости был дефицит 21 гидроксилазы.)
Куста, Э. «Преждевременный адренархе приводит к синдрому поликистозных яичников? Долгосрочные последствия ». Ann N Y Acad Sci. об. 1092. 2006. С. 148-57. (Это обзорная статья, в которой суммируется преждевременный адренархе и предполагается, что это состояние может быть предшественником СПКЯ и метаболического синдрома.)
Strahan, JE, Burch, JM. «Инфантильные узловато-кистозные акне, индуцированные циклоспорином». Arch Dermatol. об. 145. 2009. С. 797-9. (Это отчет о клиническом случае и обзор литературы о 9-месячном пациенте с трансплантатом сердца с узловато-кистозными акне, вызванными циклоспорином. Обследование на эндокринопатию было отрицательным. Циклоспорин был прекращен, и его успешно лечили изотретиноином.)
Antoniou, C, Dessinioti, C, Stratigos, AJ, Katsambas, AD. «Клинический и терапевтический подход к детскому акне: обновленная информация». Pediatr Dermatol. об. 26. 2009. С. 373-80. (Это обзор на тему раннего появления прыщей, включая использование изотретиноина.)
Pediatr Dermatol. об. 26. 2009. С. 373-80. (Это обзор на тему раннего появления прыщей, включая использование изотретиноина.)
Барнс, С.Дж., Эйхенфилд, Л.Ф., Ли, Дж., Каннингем, ВВ. «Практический подход к использованию перорального изотретиноина при детских угрях». Pediatr Dermatol. об. 22. 2005. С. 166-9. (Отчет о 2 случаях тяжелых форм детского угрей без сопутствующей эндокринопатии, оба лечились изотретиноином, включая обзор литературы и практические советы по назначению изотретиноина младенцам.)
Kuiri-Hänninen, T, Haanpää, M, Turpeinen, U, Hämäläinen, E, Dunkel, L, Sankilampi, U.«Временная постнатальная секреция андрогенных гормонов связана с акне и гипертрофией сальных желез в раннем младенчестве». J Clin Endocrinol Metab. об. 98. 2013. С. 199-206.
Бри, AF, Зигфрид, EC. «Вульгарные угри у детей раннего возраста: рекомендации по оценке». Педиатр дерматол .. vol. 31. 2014. С. 27-32. (Этот ретроспективный анализ пациентов с акне в предпубертатном возрасте выявил две возрастные группы: преимущественно мужская младенческая группа, у которой акне развились до 18 месяцев и не было признаков вирилизации; и преимущественно женская препубертатная группа, у которой акне развились после двух лет. У меньшинства девочек в этой группе были ранние признаки полового созревания, связанные с изолированным преждевременным адренархе.)
У меньшинства девочек в этой группе были ранние признаки полового созревания, связанные с изолированным преждевременным адренархе.)
Eichenfield, LF, Krakowski, AC, Piggott, C, Del Rosso, J. «Американское общество акне и розацеа. Доказательные рекомендации по диагностике и лечению акне у детей». Педиатрия .. т. 131 Приложение 3. 2013. С. S163-86. (Рекомендации консенсусной группы 2013 г. по диагностике и лечению акне у детей)
Miller, IM, Echeverría, B, Torrelo, A, Jemec, GB.«Детские угри, леченные пероральным изотретиноином». Педиатр дерматол .. vol. 30. 2013. С. 513-8. (Ретроспективная серия случаев младенцев с тяжелой формой акне, успешно пролеченных изотретиноином.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Как отличить
Младенцы склонны к высыпанию и другим кожным проблемам. Детские прыщи и экзема — это два кожных заболевания, которые часто встречаются у младенцев. Оба вызывают появление на коже пятен, похожих на сыпь, и бывает сложно определить разницу между ними.
Детские прыщи и экзема поддаются лечению, и симптомы обычно носят временный характер.
В этой статье мы описываем характеристики детских прыщей и экземы и объясняем, как их различать.
Детские прыщи, или прыщи новорожденных, — это распространенное заболевание кожи, которым страдают примерно 20 процентов новорожденных. Обычно он проходит без лечения через несколько недель или месяцев.
Детские прыщи обычно появляются в возрасте около 2 недель, но могут появиться в любой момент до 6 недель. В некоторых случаях у ребенка могут быть прыщи с рождения.
Как и в случае с прыщами у взрослых, прыщи и прыщи характерны для детских прыщей. Они обычно появляются на лице, шее, груди и спине.
Родители и опекуны должны показать ребенка врачу, если у них развиваются прыщи после 6-недельного возраста. На этой стадии врачи классифицируют его как младенческое.Детские прыщи обычно сохраняются от 6 месяцев до года, но могут сохраняться до подросткового возраста.
Ученые не уверены в том, что вызывает неонатальные прыщи, но они считают, что гиперактивные сальные железы и тестостерон могут способствовать возникновению детских прыщей.
Экзема относится к группе состояний, вызывающих покраснение, зуд и воспаление участков кожи. Экзема обычно развивается в возрасте от 6 месяцев до 5 лет и поражает более 30 миллионов человек в Соединенных Штатах.
Экзема не заразна, и от нее нет лекарства. Тем не менее, это наиболее часто встречается у детей, и, по оценкам некоторых источников, более половины людей с этим заболеванием перерастают его к тому времени, когда становятся подростками.
Типы экземы включают:
- атопический дерматит
- себорейный дерматит или колыбельный дерматит
- контактный дерматит
- дисгидротическая экзема
Симптомы экземы включают:
- сухие воспаленные участки кожи
- красные или красные пятна темные участки кожи
- грубая или чешуйчатая кожа
- покрытая корками или сочащаяся кожа
- участки опухшей кожи
Хотя детские прыщи и экзема могут выглядеть очень похожими, они требуют совсем другого лечения. В связи с этим важно понимать, как их различать.
В связи с этим важно понимать, как их различать.
Внешний вид
Неонатальные прыщи проявляются в виде белых прыщиков или красных пятен. Детские прыщи, как правило, включают угри и белые точки, а также прыщи и пятна, а также могут вызывать кисты.
Люди могут принять экзему за другой тип сыпи на коже. У младенцев в возрасте до 6 месяцев экзема обычно выглядит красной и мокнущей. В случае инфицирования на коже может образоваться желтая корка или небольшие комочки, содержащие гной.
Возраст
Неонатальные угри имеют тенденцию развиваться в первые 6 недель жизни, тогда как экзема обычно появляется в возрасте от 6 месяцев до 5 лет.
Детские угри, которые встречаются реже, чем неонатальные прыщи, обычно развиваются в возрасте от 3 до 6 месяцев.
Пораженные участки тела
Эти два состояния имеют тенденцию влиять на разные части тела, хотя в некоторой степени они перекрываются.
Детские прыщи обычно возникают на:
- лбу
- подбородке
- волосистой части головы
- шее
- спине
- груди
В первые 6 месяцев жизни экзема обычно проявляется на:
- лицо
- щеки
- подбородок
- лоб
- волосяной покров
Экзема часто развивается на локтях и коленях ребенка в возрасте от 6 до 12 месяцев.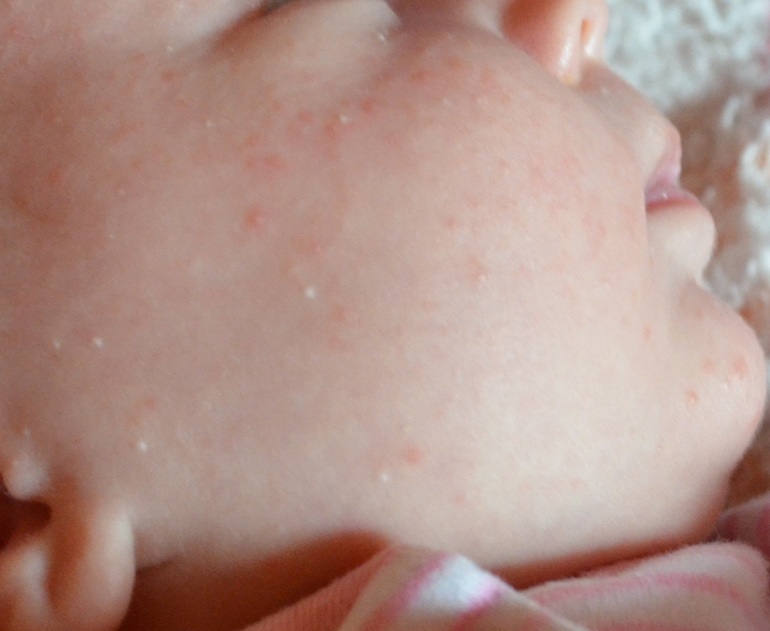
Иногда он также распространяется на другие области, но не влияет на область подгузника. Сыпь в этой области может быть опрелостью.
Детские прыщи и экзема требуют разных методов лечения.
Детские прыщи
Новорожденные прыщи обычно проходят сами по себе в течение нескольких недель или месяцев. Обычно не требует лечения.
Американская академия дерматологии предлагает следующие советы по уходу за кожей младенцев с неонатальными прыщами:
- Никогда не используйте средство для мытья или лечения прыщей, если это не посоветует врач.
- Будьте осторожны и избегайте втирания или скрабирования пораженных участков.
- используйте теплую воду. и избегайте горячей воды
- избегайте любых средств по уходу за жирной или жирной кожей
Детские прыщи также обычно проходят сами по себе, но это может занять значительно больше времени.Он может сохраняться от 6 месяцев до года, и некоторые дети будут испытывать угри до подросткового возраста.
В некоторых случаях детских прыщей медицинский работник может назначить антибиотики или кремы для предотвращения рубцевания.
Экзема
Хотя лекарства от экземы нет, несколько различных методов лечения могут помочь облегчить симптомы. Наиболее подходящее лечение зависит от типа, местоположения и тяжести состояния.
Очень важно всегда посоветоваться с врачом, прежде чем использовать домашние средства и другие методы лечения младенцев или младенцев.
Врач может порекомендовать увлажняющие средства для лечения легкой экземы. Они могут уменьшить зуд и защитить кожу от микробов и веществ, которые могут ее раздражать, таких как загрязнения или стиральный порошок. Умение определять триггеры и избегать их воздействия может сыграть значительную роль в лечении экземы.
В более тяжелых случаях врач может порекомендовать специальное мыло, шампуни или стероидные кремы.
Люди могут также спутать другие кожные заболевания, такие как токсическая эритема новорожденных и ветряная оспа, с детскими акне или экземой.
Erythemaxicum neonatorum — это безвредное кожное заболевание, которое может возникнуть в течение первых двух дней жизни. На руках и ногах появляются небольшие пятна и прыщики диаметром 1–4 мм. Примечательно, что сыпь не появляется на ладонях рук или подошвах ног. Обычно она проходит сама по себе в течение 5–14 дней.
Ветряная оспа — заразное кожное заболевание, вызывающее появление волдырей и прыщей на животе, спине и лице. Сыпь может распространяться по всему телу и, как правило, возникает вместе с зудом, усталостью и лихорадкой.
Ветряная оспа может привести к серьезным осложнениям у младенцев, поэтому любой, кто подозревает ветряную оспу у ребенка, должен немедленно обратиться к врачу.
Детские прыщи и экзема могут выглядеть одинаково, но методы лечения и сроки различаются, поэтому важно знать разницу.
Неонатальные прыщи обычно проходят без лечения в течение нескольких недель или месяцев. Детские прыщи могут исчезнуть дольше, но обычно не требуют лечения.
Экзема — это хроническое заболевание кожи, от которого нет лечения.Часто он исчезает к тому времени, когда ребенок достигает совершеннолетия. Существует множество различных методов лечения, которые помогают облегчить повседневные симптомы.
Детские угри | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1999 г. Рецензия: Ванесса Нган, штатный писатель, февраль 2014 г.
Что такое детские прыщи?
Истинные детские угри обычно поражают щеки, а иногда и лоб и подбородок у детей в возрасте от шести недель до одного года.Это чаще встречается у мальчиков и обычно бывает легкой или средней степени тяжести. У большинства детей она проходит в течение нескольких месяцев.
Угри могут включать комедоны (белые и черные точки), воспаленные папулы и пустулы, узелки и кисты. Это может привести к образованию рубцов.
Детские прыщи
См. Другие изображения акне у детей младшего возраста.
В чем причина детских прыщей?
Причина детских прыщей неизвестна. Считается, что он имеет генетическое происхождение.Обычно это происходит не из-за повышенного содержания тестостерона или других андрогенных гормонов, и дети с младенческими угрями обычно выглядят вполне нормально.
Акне редко встречается у детей старшего возраста препубертатного возраста в возрасте от 2 до 6 лет. Оно связано с более высоким уровнем андрогенов, чем ожидается для этого возраста ребенка. Это может привести к вирилизации. Признаки вирилизации:
- Чрезмерное оволосение на теле
- Аномальный рост
- Развитие половых органов и груди
- Запах тела.
Гормональные нарушения у детей с акне могут быть связаны со следующими состояниями:
- Врожденная гиперплазия надпочечников
- Синдром Кушинга
- Дефицит 21-гидроксилазы
- Преждевременное половое созревание
- Андроген-секретирующие опухоли
- Лекарства
- Преждевременный адренархе (раннее половое созревание).

Следует ли проводить какие-либо тесты?
У большинства детей с акне обследование не требуется.У детей старшего возраста или при наличии других признаков вирилизации могут быть полезны следующие скрининговые тесты.
- Анализы крови: ДГЭАС, тестостерон, 17-гидроксипрогестерон, ЛГ, ФСГ, пролактин
- Рентгенография: определение костного возраста
Каковы последствия детских прыщей?
Тяжелые детские угри могут привести к необратимым рубцам. У людей с тяжелыми формами детского акне в период полового созревания появляются прыщи.
Рубцы от детских прыщей
Как лечить детские прыщи?
Лечение детских прыщей обычно проводится местными средствами, такими как бензоилпероксид или гель эритромицина.
В тяжелых случаях могут потребоваться пероральные антибиотики, такие как эритромицин и триметоприм, или изотретиноин.
ПРИМЕЧАНИЕ. Антибиотики тетрациклинового ряда не следует использовать у маленьких детей, поскольку они могут вызвать пожелтение развивающихся постоянных зубов.
Симптомы, лечение и разные типы
Да, детские прыщи существуют. Вот как отличить эти два типа и как их лечить.
У дочери Кэти Грин была безупречная кожа, поэтому она была удивлена, когда у ее второго ребенка , Чарли, всего в 10 дней развилось то, что выглядело как детские прыщи.«Это началось с покраснения на щеках, а затем начали появляться белые точки», — говорит Грин. «Было бы очень плохо с одной стороны, а потом это уйдет и будет очень плохо с другой стороны».
Спросив маму и поискав ответы в Интернете, Грин поняла, что она, вероятно, имеет дело с неонатальными акне, и ее подозрения подтвердились, когда она посетила своего врача на двухнедельном осмотре. Она также получила много заверений, когда написала об этом в социальных сетях.«Многие мамы сказали:« Не волнуйтесь, это было у нас », и дали мне много действительно хороших советов», — говорит она.
Хотя неонатальные прыщи могут вызывать тревогу, на самом деле они очень распространены и затрагивают каждого пятого ребенка. Но есть еще один тип прыщей, называемый детскими прыщами, который возникает на другой стадии развития ребенка и может быть более серьезным.
Но есть еще один тип прыщей, называемый детскими прыщами, который возникает на другой стадии развития ребенка и может быть более серьезным.
В чем разница между неонатальными акне и младенческими акне?
Когда кто-то говорит, что у их ребенка «детские прыщи», они обычно имеют в виду обычное заболевание, известное как неонатальные прыщи (неонатальный головной пустулез).Это не то, что мы обычно называем прыщами, которые проявляются в виде прыщей, черных точек и белых точек из-за закупорки пор. С другой стороны, детские прыщи возникают в более зрелом возрасте и представляют собой истинную форму прыщей, которая встречается у маленьких детей. Вот как их отличить.
Симптомы угревой сыпи у новорожденных ● Появляется примерно в возрасте двух или трех недель
● Длится от нескольких недель до нескольких месяцев
● Поражает 20 процентов детей
● Выглядит как красные воспаленные шишки и прыщи, может быть обнаружен на щеках, лбу, груди и обратно
● Не вызывает рубцов
Детские симптомы акне
● Появляется примерно в возрасте трех месяцев
● Длится несколько месяцев или до двух или трех лет
● Поражает менее двух процентов детей
● Выглядит как подростковые прыщи с прыщами, закупоркой пор и черными точками
● Может вызывать рубцевание
В чем причина появления прыщей у ребенка?
Возрастное руководство по кожным высыпаниям и состояниям Неизвестно окончательной причины неонатальных прыщей и детских прыщей.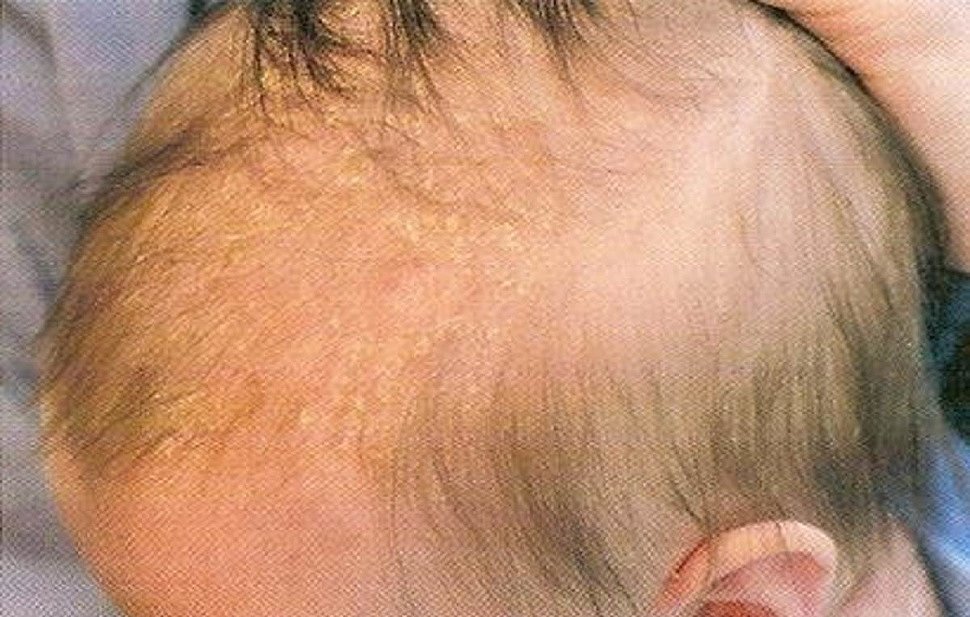 «Неонатальные прыщи могут быть вызваны переносом материнских гормонов, , в частности« мужского »гормона андрогена, к концу беременности, — говорит Йенге Диамбомба, штатный неонатолог и клинический директор детских садов больницы Mount Sinai в Торонто. Вингфилд Рехмус, детский дерматолог из Детской больницы Британской Колумбии в Ванкувере, предполагает, что дрожжи могут играть определенную роль. «Новорожденные, как правило, болеют дрожжевой формой, называемой Malassezia, чаще, чем люди в другом возрасте», — говорит она. «Это часть изменений нормальной микрофлоры дрожжей и бактерий, которые живут на нашей коже.”
«Неонатальные прыщи могут быть вызваны переносом материнских гормонов, , в частности« мужского »гормона андрогена, к концу беременности, — говорит Йенге Диамбомба, штатный неонатолог и клинический директор детских садов больницы Mount Sinai в Торонто. Вингфилд Рехмус, детский дерматолог из Детской больницы Британской Колумбии в Ванкувере, предполагает, что дрожжи могут играть определенную роль. «Новорожденные, как правило, болеют дрожжевой формой, называемой Malassezia, чаще, чем люди в другом возрасте», — говорит она. «Это часть изменений нормальной микрофлоры дрожжей и бактерий, которые живут на нашей коже.”
Когда дело доходит до детских прыщей, здесь задействованы более высокие, чем обычно, уровни гормонов. Кажется, есть еще и генетический компонент. «В их семейном анамнезе вы можете обнаружить, что у одного из родителей в детстве были проблемы с серьезными акне», — говорит Диамбомба.
Как узнать, что это не экзема, милиум или какой-либо другой тип сыпи?
Поскольку существует множество кожных заболеваний, которые могут повлиять на ребенка, родителям может быть трудно отличить прыщи от других кожных заболеваний./GettyImages-1185434515-1ad49bd9161440fd91b6bfc3c71ac8b2.jpg) Вот несколько подробностей о распространенных проблемах с кожей у младенцев.
Вот несколько подробностей о распространенных проблемах с кожей у младенцев.
Экзема: В отличие от прыщей, экзема неоднородная, , с большим количеством чешуек, чем отдельных прыщиков.
Milia: Эти маленькие белые шишки появляются под кожей, но вокруг них нет покраснения. Поскольку это маленькие кисты и не заполнены гноем, они не лопаются, как прыщи.
Потница кристаллическая: Легкая форма тепловой сыпи , кристаллическая потница развивается, когда заблокированные поры задерживают пот под кожей.«Это преходяще, но похоже на детские прыщи», — говорит Рехмус.
Erythemaxicum: Эта обычная сыпь более распространена по всему телу, чем детские прыщи. «Сзади у каждой шишки больше румянца», — говорит Рехмус. «Это доброкачественная сыпь, которая проходит сама по себе».
Вирусная инфекция: «У вас могут быть высыпания при вирусных инфекциях, но вы заметите разницу в поведении ребенка», — говорит Диамбомба. «Они могут не есть с таким энтузиазмом, иметь другой стул или температуру.”
«Они могут не есть с таким энтузиазмом, иметь другой стул или температуру.”
Как лечить детские прыщи?
Для лечения акне новорожденных лучше всего просто сделать глубокий вдох и оставить все как есть. «Родители могут пробовать всевозможные лосьоны и мыло, чтобы попытаться заставить их исчезнуть, но они могут усугубить уже чувствительную кожу, », — говорит Диамбомба. «В большинстве случаев вы должны просто оставить его в покое и держать его сухим, и он уйдет сам по себе». Если вы действительно обеспокоены, посоветуйтесь со своим семейным врачом, который может порекомендовать низкоактивный кортизол для снятия воспаления, а также местные противогрибковые препараты, такие как клотримазол и тиоконазол, — говорит Рехмус.
Поскольку детские угри сохраняются дольше и могут вызвать рубцы, рекомендуется запросить направление к дерматологу для обследования. «Детские прыщи лечат как типичные подростковые прыщи, но с более щадящими препаратами из-за возраста ребенка», — говорит Рехмус. «Это может включать местные ретиноиды, антибиотики и перекись бензоила. Когда это станет достаточно серьезным, младенцев с риском рубцевания будут лечить пероральными препаратами ».
«Это может включать местные ретиноиды, антибиотики и перекись бензоила. Когда это станет достаточно серьезным, младенцев с риском рубцевания будут лечить пероральными препаратами ».
Последние хорошие новости о неонатальных акне
Родители, страдающие акне новорожденных, могут быть уверены, что это обычное кожное заболевание безболезненно.«Ребенку это не доставляет неудобств», — говорит Диамбомба. «На самом деле, это больше беспокоит родителей, потому что тогда люди часто делают много снимков ».
Грин сначала беспокоила утешение сына. «Тебе плохо», — говорит она. «Это выглядит злым, потому что он такой красный, но на них это совсем не влияет».
Через три недели после начала болезни Грин обнаружила, что кожа Чарли в основном очистилась. «В итоге я пошла по пути наименьшего сопротивления», — говорит она. «Каждое утро я очищала его лицо теплым компрессом и очень хорошо его сушила.Я ничего не ставил. Я думал, что все само собой разобралось ».
Подробнее:
Что нужно знать о детских родинках
4 вещи, которые нужно знать о гемангиоме
Акне новорожденных | Признаки, причины и лечение
Что такое прыщи у новорожденных и как они выглядят?
Акне новорожденных — это кожное заболевание, при котором на коже ребенка появляются крошечные красные или белые бугорки или прыщи, обычно в возрасте от одной до четырех недель, хотя некоторые дети рождаются с ними.
Медицинский термин для обозначения детских прыщей — токсическая эритема новорожденных (ЭТН), но из-за этого это звучит еще более тревожно, чем есть на самом деле. На самом деле это очень распространенное заболевание, от которого страдают до четырех-пяти младенцев из каждых 10 *.
Детские прыщи не следует путать с младенческими прыщами, которые появляются позже (в возрасте от трех до шести месяцев), или с прыщами у взрослых. Если вы не уверены, обратитесь к своему терапевту.
«Пятна впервые появились на лице моего сына, когда ему было около 10 дней, и я был убежден, что это произошло из-за того, что я делал что-то не так — возможно, мыл его слишком много или даже недостаточно.Я также задавался вопросом, может ли у него быть аллергия на его формулу. Я поделился своими переживаниями с другими мамами в группе моих родителей, многие из которых были вторыми и третьими родителями, и они объяснили, что это были прыщи у новорожденных, и что у многих их старших детей они были сразу после рождения. После этого я почувствовал себя намного лучше и перестал пытаться «исправить» это. Через месяц его не стало. Это расстраивает, но тебе просто нужно набраться терпения ».
Селин, мать Рики, один
Что вызывает прыщи у новорожденных?
Доктора не знают наверняка, почему у новорожденных появляются прыщи, но одна из самых популярных теорий, объясняющих причины появления прыщей у новорожденных, заключается в том, что виноваты гормоны, передаваемые от матери к ребенку через плаценту, а также грудное молоко.
Эти гормоны ухудшают работу сальных желез, вызывая появление прыщей на лице новорожденного, обычно на щеках, носу и лбу, но иногда и на шее, спине и груди ребенка.
Интересный факт: Акне новорожденных чаще встречается у мальчиков.
Как долго держатся прыщи у новорожденных?
Детские прыщи обычно держатся всего несколько дней, а в подавляющем большинстве случаев полностью проходят в течение двух недель. Иногда пятна могут исчезнуть только через несколько часов, а иногда они остаются на три-четыре месяца.Рецидивы возможны, но обычно очень легкие.
«Это звучит ужасно, я знаю, но когда у моего ребенка впервые появились прыщи, все, что я мог думать — как только я знала, что волноваться не о чем, — было:« О нет, она больше не идеальна. Что скажут люди? »Конечно, никто ничего не сказал. Ну все равно ничего недоброго. Если я поднимал этот вопрос (а это всегда был я), они просто делились историями о недугах своего собственного ребенка, от экземы до колыбели, и о том, что они также были смесью озабоченности и смущения, что на самом деле действительно помогло и заставило меня почувствовать меньше похоже на злодея Диснея.
Сара, мать Молли, 1
Лечение акне новорожденных
Прыщи новорожденных обычно проходят сами по себе через несколько недель, но есть некоторые вещи, которые вы можете сделать, чтобы помочь им.
Держите лицо ребенка в чистоте с помощью охлажденной кипяченой воды или детских салфеток WaterWipes для чувствительной кожи.
Всегда осторожно похлопывайте кожу ребенка при сушке.
Если вы кормите грудью, попробуйте аккуратно нанести грудное молоко на пятна.Многие мамы клянутся этим.
Не используйте кремы от прыщей, предназначенные для детей старшего возраста и взрослых, или агрессивные продукты в целом.
Последний совет по лечению акне новорожденных: старайтесь не трогать и не чесать прыщи — они исчезнут, когда будут готовы.
Если проблема сохраняется или серьезна, спросите своего врача о лекарствах, отпускаемых по рецепту или без рецепта, которые могут помочь.

Интересный факт: Акне новорожденных также называют акне новорожденных.
Почему не нужно беспокоиться о прыщах у новорожденных
В то время как красные пятна на ранее идеальной коже вашего ребенка могут показаться поводом для беспокойства, у новорожденных прыщей действительно не о чем беспокоиться. Он поражает до половины детей, почти во всех случаях проходит самостоятельно и не оставляет шрамов или следов. Это также не вредит вашему ребенку. На самом деле, они не почувствуют никаких болезненных эффектов.
Если у вашего ребенка появляются прыщи или сыпь, и вы не знаете, что это такое, всегда обращайтесь к своему терапевту, акушерке или медперсоналу.Если вашему ребенку кажется, что он нездоров и у него есть другие симптомы, например повышенная температура, обратитесь к терапевту.
Если вы нашли наше средство для лечения акне новорожденных, его причины и признаки под рукой и хотите получить дополнительную информацию о коже вашего малыша — ознакомьтесь с нашими статьями в нашем родительском сообществе ниже:
Источник:
https://patient.


 Ежедневно мойте лицо ребенка теплой водой с мягким детским мылом.
Ежедневно мойте лицо ребенка теплой водой с мягким детским мылом.